Изобретение относится к области медицины, а именно к акушерству и гинекологии. Способ может быть использован в условиях родильного дома для экспресс-диагностики форм плацентарной недостаточности по результатам кондуктометрических измерений плаценты после родов.
Известен способ диагностики плацентарной недостаточности по результатам количественного определения содержания α-фетопротеина или хорионического гонадотропина в крови беременных во втором триместре беременности. Способ осуществляют путем забора крови у беременной и проводят биохимический анализ для определения концентрации α-фетопротеина и хорионического гонадотропина в исследуемом образце крови. Полученный результат сопоставляют с известными нормативами для каждого срока беременности [Павлова Н.Г., Гагарина А.В., Кашеева Т.К. Повышенное содержание α-фетопротеина или хорионического гонадотропина в крови беременных во втором триместре как маркер плацентарной недостаточности. // Пренатальная диагностика 2004, Т.3, №3. С.175-180].
Недостатками известного лабораторного метода диагностики плацентарной недостаточности путем определения концентрации α-фетопротеина и хорионического гонадотропина являются отсроченное время получения результата анализов (через 1 день после забора анализа), а также изменение концентрации α-фетопротеина или хорионического гонадотропина в крови беременных при других осложнениях беременности, таких как врожденные пороки развития плода, а также при инфекционных осложнениях во время беременности. Кроме этого, по результатам лабораторных методов исследования можно выявить лишь наличие или отсутствие плацентарной недостаточности. Однако форму плацентарной недостаточности определить невозможно, так как концентрация определяемых веществ α-фетопротеина и хорионического гонадотропина не зависит от формы и степени выраженности плацентарной недостаточности.
Известен способ диагностики плацентарной недостаточности, основанный на методах ультразвукового исследования плаценты - оценке ее толщины и структуры [Демидов В.Н. Ультразвуковая плацентография. // Акушерство и гинекология. 1988. №12. С.13-18]. Для реализации способа ультразвукового исследования плаценты получают ее «эхографическую картину». Эхографическая картина плаценты формируется в результате использования в аппарате УЗИ физических особенностей прохождения и отражения ультразвуковых волн высокой частоты (3,5-5 МГц) от тканей плаценты. Морфологическое строение плаценты изменяется в зависимости от срока беременности, соответственно изменяется и эхографическая картина плаценты. Полученное изображение сопоставляют с нормальной эхографической картиной плаценты по ряду признаков: толщина, однородность строения, контуры материнской части плаценты и плодовой поверхности, появление нетипичных структур в плаценте - инфарктов, включений, кровоизлияний. Изменения эхографической картины плаценты является отражением происходящих патологических процессов в плаценте, проводящих к изменению морфологической структуры плаценты. Патологические изменения морфологии плаценты приводят к плацентарной недостаточности и нарушениям нормального развития плода.
Недостатком ультразвукового исследования плаценты является наличие многообразных эхографических «картин» плаценты, которые не укладываются в традиционно применяемую классификацию стадий структуризации плаценты [Милованов А.П., Чехонацкая М.Л. Гистологическая идентификация ультразвуковых объектов плаценты // Ультразвуковая диагностика 1998. №1. С.79-82], [Grannum P.A., Berkowitz R.L., Hobbins J.C. The ultrasonic changes in the maturing placenta and their relation to fetal pulmonic maturity // Am.J.Obstet.Gynecol. 1979 V.133. №8. P.915-922]. В работе по гистологической идентификации ультразвуковых объектов плаценты [Милованов А.П., Чехонацкая М.Л. Гистологическая идентификация ультразвуковых объектов плаценты / Ультразвуковая диагностика. 1998. №1. С.79-82] выделены следующие эхоморфологические сопоставления разновидностей объектов плаценты:
1) определяемые как внутриутробно, так и в родившейся плаценте;
2) выявляемые только эхографически и отсутствующие в родившейся плаценте;
3) идентифицируемые на эхограммах и лишь изредка имеющие морфологическое подтверждение;
4) морфологические объекты, которые не имеют эхографических эквивалентов.
Причиной появления такой графы как «выявляемые только эхографически и отсутствующие в родившейся плаценте» является тот факт, что эхографические изменения плаценты не являются застывшими, а могут переходить в другие морфологические формы даже при малом сроке между исследованием и забором материала для исследования. Этот факт обусловлен тем, что некоторые эхографические феномены обнаруживаются только в плаценте, в которой сохраняется кровоток.
Кроме того, стадии структурных изменений плаценты по срокам беременности у разных авторов различные. По данным G. Luckert et. al. [Luckert G., Loftier F., Kamin G. Et al. Sonographically detectable changes in placental structures in pregnancy. Effect of sonographic placental morphology on premature labor and intrauterine growth retardation // Zentralbl. Gynekol. 1986. V. 108. №7. P.408-410] первая степень зрелости плаценты встречается с 21 до 36 недель, вторая стадия - с 33-38 недель, третья стадия встречается после 38 недель гестации. По данным В.В. Круминис первая степень зрелости плаценты наблюдается с 33 недель, вторая степень зрелости плаценты - с 35 недель и третья степень зрелости плаценты - с 37 недель беременности [Круминис В.В. Особенности эхоструктуры плаценты и их диагностическое и прогностическое значение при внутриутробной задержке развития плода: Автореферат дис… канд. мед. наук. Минск, 1993, 31 с.].
Известны способы диагностики плацентарной недостаточности по результатам оценки кровотока с помощью ультразвуковой доплерометрии [Железнов Б.И., Волобуев А.И., Оганесян А.Ж. Изменения маточно-плацентарного кровотока в сопоставлении с морфологическими особенностями плацент при хронической угрозе преждевременного прерывания беременности // Акушерство и гинекология. - 1988. - №12. С.13-18]. Известный способ ультразвуковой доплерометрии состоит в оценке скорости движения крови в сосудах матки, пуповины и плода, используя эффект Доплера. Эффект Доплера заключается в изменении частоты колебаний или длины ультразвуковой волны, воспринимаемой датчиком при взаимном перемещении источника колебаний и датчика. Использование эффекта Доплера позволяет измерить скорость крови в сосудах путем регистрации ультразвуковых волн, отраженных от форменных элементов крови, движущихся с потоком крови. При этом для скоростей движения крови в разных сосудах (матки, пуповины и плода) разработаны определенные нормативы, зависящие от срока беременности. Если скорость движения крови в сосудах беременной, пуповины или плода не соответствует нормативу, то диагностируется нарушение кровотока и оценивается степень нарушения кровотока.
По результатам ультразвуковой доплерометрии можно антенатально определить скорости кровотока, степень нарушения кровоснабжения в разных отделах фетоплацентарного комплекса, выявить критические нарушения кровотока. Однако интерпретация результатов измерения скорости кровотока затруднена в связи с наличием различных нормативов для скорости крови по срокам беременности. Существующие нормативы для скорости кровотока, предложенные разными авторами, существенно отличаются. Поэтому по нормативам одного автора полученный результат можно расценивать как норму, а по нормативам другого автора тот же результат можно интерпретировать как патологию. Точность проведения доплерометрических исследований зависит от угла падения ультразвуковых волн (что достигается выбором положения датчика), от выбранного объема исследования, который должен соответствовать диаметру сосуда, от частоты сердечных сокращений беременной и плода. При неточном наведении контрольного объема и угла падения ультразвуковых волн при оценке скоростей кровотока получаемые результаты могут иметь большие погрешности, особенно при двигательной активности плода.
Известны способы диагностики плацентарной недостаточности, основанные на регистрации и анализе частоты сердечных сокращений плода во время беременности. Это - кардиотокография и компьютерная кардиотокография [Макаров И.О., Сидорова И.С., Кузнецов М.И., Зотова Н.В. Об интерпретации кардиотокограмм во время беременности при фетоплацентарной недостаточности // Акушерство и гинекология. - 1997. - №2. - С.23-27]. Известны также способы определения плацентарной недостаточности, основанные на диагностике внутриутробной гипоксии плода по его двигательной активности и по изменениям сердечной деятельности при сокращениях матки [Демидов В.Н., Огай О.Ю., Сигизбаева И.Н. Оценка информативности автоматизированной антенатальной кардиотокографии // Акушерство и гинекология 2008. №6. С.33-39]. Кардиотокографический способ диагностики плацентарной недостаточности основан на регистрации частоты сердечных сокращений плода за определенный промежуток времени. Для осуществления способа на живот беременной накладывают два датчика: один ультразвуковой для регистрации частоты сердечных сокращений плода; второй механический датчик для записи сократительной активности матки. На протяжении 30-40 минут проводят запись изменений частоты сердечных сокращений плода и сокращений матки. Затем оценивают полученную запись, а именно изменения ритма сердечных сокращений плода на фоне шевеления плода и на фоне сокращения матки.
Применение кардиотокографии позволяет диагностировать гипоксию плода, но гипоксия плода это уже опасное, критическое состояние для плода. Поэтому метод кардиотокографии позволяет диагностировать запущенные формы плацентарной недостаточности и не позволяет дифференцировать формы плацентарной недостаточности и степень количественных изменений в плаценте.
Прототип
Известен и широко используется способ определения формы плацентарной недостаточности, основанный на гистологическом исследовании плаценты после родов, который позволяет определять изменения морфологического строения плаценты, выяснять по морфологическому строению плаценты вероятные причины поражения плаценты и форму плацентарной недостаточности с высокой точностью благодаря возможности получения любых образцов плаценты после родов для проведения указанных исследований [Милованов А.П. Патология системы мать - плацента - плод. (Руководство для врачей) М., Медицина. 1999. - 448 с.].
Способ реализуется в несколько этапов [Микроскопическая техника (Руководство для врачей и лаборантов) Под редакцией Д.С.Саркисова и Ю.Л. Перова. М., «Медицина», 1996. - 544 с.]. Приготовление препаратов для морфологического исследования плаценты включает следующие операции:
1. Забор образцов плаценты размерами 1×1×1 см на различных участках.
2. Фиксация образца плаценты путем погружения в формалин или метанол обычно на 24 часа. Фиксация производится для предупреждения аутолиза тканей. После фиксации образцы плаценты промывают проточной водой в течение нескольких часов.
3. Обезвоживание и уплотнение материала. Обезвоживание образцов плаценты проводят путем погружения по «батарее» спиртов 70%, 80%, 90%, 100% по 24 часа в каждом спирте. Затем образец плаценты выдерживают в смеси этанол-ксилол или чистом ксилоле, так как парафин не растворим в этаноле.
4. Заливка препарата проводится путем помещения образцов плаценты в смесь ксилол-парафин и затем в жидкий парафин на 1-2 часа при температуре 52-56°С.
5. Приготовление срезов. После постепенного остывания и затвердевания парафина вырезают из него блок с заключенным образцом и закрепляют его на деревянном кубике. Кубики вставляют в специальный прибор - микротом, служащий для приготовления срезов. С помощью микрометрической механической системы держатель образца плаценты вместе с кубиком перемещается за каждый шаг на определенное расстояние - 10 мкм. Микротомный нож, направляемый под углом к поверхности парафинового блока, срезает с него тонкий слой органа заданной толщины. Срезы помещают на поверхность теплой воды для их расправления, а затем на предметное стекло.
6. Окрашивание препаратов и заключение в консервирующую среду. Перед окрашиванием препарата тонкие образцы тканей освобождают от парафина, проводя по батарее растворителей: ксилол, 100% спирт, 96% спирт, 80% спирт, 70% спирт, 60% спирт, вода (по 2-5 мин в каждом растворителе). Для окрашивания предметные стекла со срезами плаценты помещают на короткое время в раствор красителя (гематоксилин-эозина), промывают водой, обрабатывают раствором другого красителя и вновь промывают водой. Затем препарат снова обезвоживают (проводя по батарее спиртов с возрастающей концентрацией) и просветляют (в карбол-ксилоле или ксилоле) для удаления лишней краски. Наконец на препарат наносят каплю канадского бальзама (в случае среза) и накрывают покровным стеклом.
7. Проводят микроскопическое изучение приготовленных образцов препаратов плаценты для диагностики форм плацентарной недостаточности.
Таким образом, морфологические исследования плаценты после родов осуществляют в условиях специальных морфологических лабораторий, и этот процесс занимает значительное время. Затраты времени связаны с длительностью технологических операций по приготовлению образцов плаценты для микроскопического исследования: окрашивание, приготовление срезов и так далее. Поэтому результаты исследования плаценты обычно поступают в родильный дом после выписки матери и ребенка. В результате врач-акушер в случае диагностирования плацентарной недостаточности не может дать своевременные рекомендации матери по уходу за ребенком. Этот недостаток точных, гистологических методов отмечается ведущими специалистами [Милованов А.П. Патология системы мать - плацента - плод. (Руководство для врачей) М., Медицина. 1999. - 448 с.]. «С.388. Гистологические заключения по последам поступают в родильные дома на 5-8 сутки, что делает их практически бесполезными для микропедиаторов и акушеров».
Разработанный способ определения плацентарной недостаточности плаценты после родов основан на исследовании ее фундаментальной электрофизической характеристики - это удельной электропроводности тканей плаценты (активной составляющей удельного импеданса). Измерения удельной электропроводности плаценты после родов проводят на частоте зондирующего тока 4 кГц четырехэлектродным способом путем прикосновения к материнской поверхности плаценты четырехэлектродного кондуктометрического устройства. По измеренной величине удельной электропроводности в пределах 0,15-0,20 Ом-1·м-1 определяют форму плацентарной недостаточности плаценты.
Данный количественный показатель является объективной электрофизической характеристикой плаценты и отражает ее физиологическое состояние и соответственно состояние плода во время беременности.
Предложенный способ определения формы плацентарной недостаточности после родов основан на неизвестном ранее и впервые исследованном нами свойстве изменения электрических характеристик плаценты (активной составляющей удельного импеданса) в зависимости от степени патологических изменений в плаценте при плацентарной недостаточности.
Для осуществления процесса исследования активной составляющей удельного импеданса плаценты после родов достаточно кондуктометрическое электродное устройство (датчик) привести в соприкосновение с материнской поверхностью плаценты и снять показания электропроводности на измерительном приборе. Поэтому определение формы плацентарной недостаточности занимает несколько минут. Использование четырехэлектродной схемы обеспечивает независимость электрических характеристик плаценты от силы прижима электродного устройства и высокую точность измерений за счет исключения поляризационных явлений на электродах.
Перечень чертежей иллюстративного материала
Фиг.1. Кондуктометрическое электродное устройство для исследования удельной электропроводности плаценты.
1 - фторопластовый корпус;
2 - электрический разъем для подключения измерительного прибора;
3 - серебряные электроды полусферической формы;
L1 - расстояние между центрами токового и потенциального электродов;
L2 - расстояние между центрами потенциальных электродов.
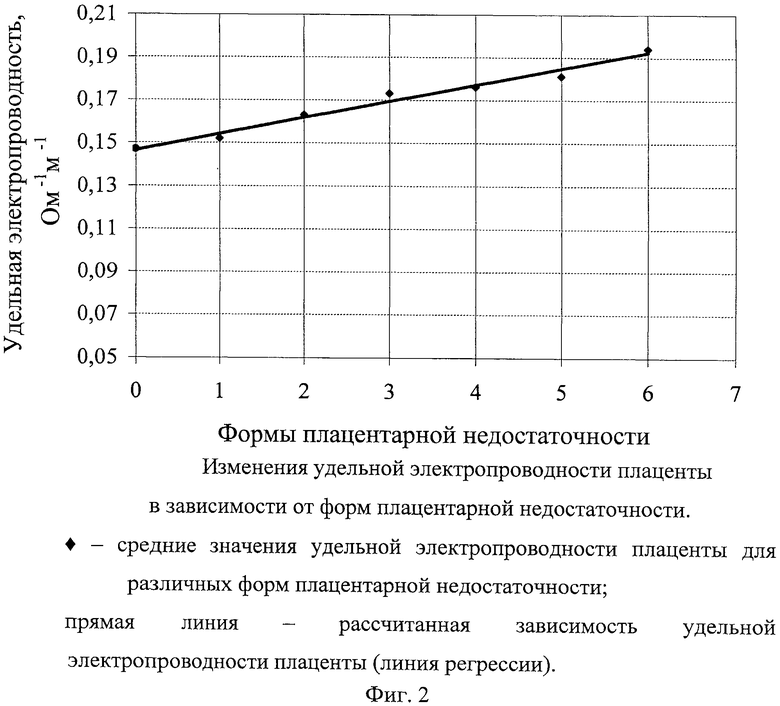
Фиг.2. Изменения удельной электропроводности плаценты в зависимости от форм плацентарной недостаточности.
♦- Средние значения удельной электропроводности плаценты для различных форм плацентарной недостаточности;
Прямая линия - рассчитанная зависимость удельной электропроводности плаценты (линия регрессии).
Описание изобретения
Способ осуществляют следующим образом. Измерение удельной электропроводности плаценты после родов проводят с использованием устройства для измерения активной и реактивной составляющих импеданса биологических тканей (а.с. SU №1759402) и четырехэлектродного кондуктометрического устройства.
На фиг.1 представлено четырехэлектродное кондуктометрическое устройство для измерения удельной электропроводности плаценты. Четырехэлектродное кондуктометрическое устройство (датчик) состоит из фторопластового цилиндрического корпуса 1, торцевые части которого имеют увеличенный диаметр. На одном конце корпуса закреплен электрический разъем 2 для подключения к измерительному прибору. На другом конце корпуса установлены четыре серебряных электрода полусферической формы 3. С помощью крайних электродов создают ток через ткани плаценты, на средних электродах измеряют падение напряжения на тканях плаценты. Использованное нами четырехэлектродное устройство по существу является кондуктометрическим преобразователем (датчиком) и позволяет проводить измерения именно удельной электропроводности. Величина удельной электропроводности плаценты уже не зависит от формы, размеров и конструктивных особенностей применяемых электродных систем и является стандартным общепринятым физическим показателем для любых материалов, в том числе и для биологических тканей.
Измерения активной составляющей удельной электропроводности плаценты после родов осуществляют следующим образом. Визуально контролируя касание электрода к материнской поверхности плаценты, производят измерение активной составляющей электропроводности плаценты. При этом измерительный прибор (устройство для измерения активной и емкостной составляющих импеданса биологических тканей) создает через два крайних токовых электрода стабилизированный зондирующий ток через ткани плаценты, а на двух средних потенциальных электродах происходит измерение падения напряжения в исследуемой области плаценты. По измеренной величине падения напряжения можно рассчитать сопротивление плаценты R=U/I. Таким образом, падение напряжения на плаценте и ее сопротивление связаны между собой прямо пропорциональной зависимостью. Так как в данном случае величина тока стабилизирована и составляет 1=0,0001 А, то измерительный прибор (устройство для измерения активной и емкостной составляющих импеданса биологических тканей) проградуирован непосредственно в Ом.
Для использованного четырехэлектродного устройства удельная электропроводность плаценты может быть рассчитана по формуле (1):
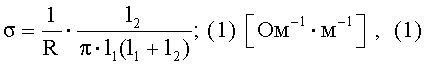
где σ - удельная электропроводность плаценты, (Ом-1·м-1);
R - величина активного сопротивления плаценты, Ом;
l1 - расстояние между центрами токового и потенциального электрода; l1=5,5 мм;
l2 - расстояние между центрами потенциальных электродов; l2=7,5 мм.
Или 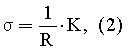
где 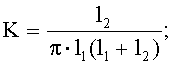 K=33,5 [м-1].
K=33,5 [м-1].
Таким образом, для расчета удельной электропроводности плаценты измеренную величину обратного сопротивления (электропроводности) плаценты достаточно умножить на коэффициент К=33,5 для примененного четырехэлектродного устройства в соответствии с формулой (2).
Апробирование способа определения плацентарной недостаточности плаценты после родов проведено в родильном доме №7 г.Новосибирска. При этом использована классификация плацентарной недостаточности, общепринятая в ультразвуковых и клинических исследованиях:
1. Контрольная группа (норма);
2. Относительная плацентарная недостаточность;
3. Абсолютная плацентарная недостаточность;
4. Синдром задержки развития плода 1-й степени;
5. Синдром задержки развития плода 2-й степени;
6. Плацентарная недостаточность (ПН), сопровождающая гипоксией плода. Удельную электропроводность плаценты после родов измеряли для разных форм плацентарной недостаточности с соблюдением следующих условий:
1. Измерения проводили через 10-15 минут после рождения последа и ее естественного охлаждения до комнатной температуры. При этом учитывали, что через 30 минут после нарушения кровоснабжения (рождения плаценты) начинаются процессы аутолиза ткани и ее удельная электропроводность резко возрастает вследствие некротических изменений. Измерения удельного импеданса проведены при одинаковой комнатной температуре 22-24°С, на частоте 4 кГц и измерительном токе 10-4 А.
2. Измерение удельной электропроводности проведено четырехэлектродным кондуктометрическим устройством путем его прикосновения к материнской поверхности плаценты, без деформации ткани плаценты. Исследование проводили на всей площади плаценты (в центральной, парацентральной и краевой зонах). Прицельно измеряли удельную электропроводность макроскопически измененных участков ткани плаценты.
Результаты УЗИ и клинических исследований плаценты после родов и антропометрии новорожденных при разных формах плацентарной недостаточности сопоставлены с результатами измерений удельной электропроводности плаценты в таблице 1.
Результаты, представленные в таблице 1, показывают четкую зависимость средней величины удельной электропроводности плаценты от тяжести форм плацентарной недостаточности. Так при относительной плацентарной недостаточности средняя удельная электропроводность плаценты составляет 0,163 Ом-1·м-1, а при тяжелых формах плацентарной недостаточности, сопровождающихся гипоксией плода, средняя удельная электропроводность плаценты равна 0,193 Ом-1·м-1, что с высокой достоверностью меньше.
Статистическая обработка полученных результатов проведена по общепринятым в медико-биологических исследованиях методикам [Зайцев Г.Н. Математика в экспериментальной ботанике. - М.: Наука, 1990. - 296 с.]. При расчете доверительных интервалов использованы критерии Стьюдента t из таблицы 4П С.263, вышеприведенной ссылки. Доверительные интервалы рассчитаны для стандартного доверительного уровня Р=99% с использованием числа степеней свободы υ, соответствующих объему выборки. Рассчитаны следующие статистические параметры:
расчет среднего 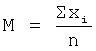 ;
;
расчет среднеквадратичного отклонения 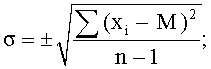
ошибка среднего 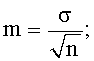
коэффициент вариации 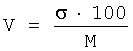 ;
;
доверительные интервалы Δ=М±mt,
где М - средняя арифметическая;
xi - варианта;
m - ошибка среднего;
n - объем выборки;
Δ - доверительный интервал;
σ - среднеквадратичное отклонение.
1
2
3
4
5
6
Рассчитанные статистические параметры удельной электропроводности плаценты для различных форм плацентарной недостаточности приведены в таблице 2. Анализ полученных результатов показывает, что доверительные интервалы удельной электропроводности плаценты для различных форм плацентарной недостаточности и для нормы не перекрываются с точностью до 1%.
Между полученными данными по удельной электропроводности плаценты и формами плацентарной недостаточности наблюдается корреляционная связь. В этой связи представляет интерес оценить степень достоверности изменений (увеличения) удельной электропроводности плаценты в зависимости от тяжести форм плацентарной недостаточности. Закономерность изменений удельной электропроводности плаценты после родов в зависимости от формы плацентарной недостаточности может быть установлена статистическим регрессионным анализом корреляционной связи [Зайцев Г.Н. Математика в экспериментальной ботанике. - М.: Наука, 1990. - 296 с.]. (С.179-185).
Для случая линейной аппроксимации уравнение регрессии для изменений удельной электропроводности плаценты будет иметь вид

где σ - удельная электропроводность плаценты;
n - число форм плацентарной недостаточности;
«а» и «b» - коэффициенты уравнения регрессии.
Следовательно, необходимо рассчитать коэффициенты «а» и «b» уравнения регрессии и построить линию регрессии. Коэффициенты уравнения линии регрессии «а» и «b» можно рассчитать с использованием средних значений удельной электропроводности для каждой формы плацентарной недостаточности методом наименьших квадратов.
Для этого необходимо решить систему двух нормальных уравнений:
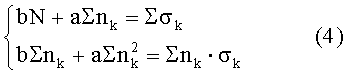
где N - число форм плацентарной недостаточности;
nk- порядковый номер формы плацентарной недостаточности;
σk - средняя величина удельной электропроводности плаценты для данной формы плацентарной недостаточности.
В таблице 3 приведены средние значения удельной электропроводности плаценты в «норме» и для 5-ти форм плацентарной недостаточности в виде, удобном для использования в системе уравнений (4).
Для нахождения коэффициентов «а» и «b» уравнения линии регрессии (3), характеризующей изменения удельной электропроводности плаценты при патологических состояниях, подставим в систему уравнений (4) средние значения удельной электропроводности, представленные в таблице 3.
В результате имеем систему уравнений:
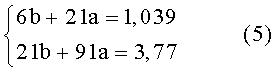
Решение системы уравнений (5) позволяет найти коэффициенты «а» и «b» уравнения линии регрессии: а=0,008; b=0,146.
Таким образом, уравнение линии регрессии для изменений удельной электропроводности плаценты в зависимости от форм плацентарной недостаточности, будет иметь вид
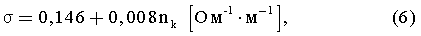
На фиг.2 представлен график изменений удельной электропроводности плаценты (линия регрессии) и средние величины удельной электропроводности плаценты для разных форм плацентарной недостаточности. Из представленного графика на фиг.2 видно, что происходит уверенное увеличение удельной электропроводности плаценты с нарастанием степени патофизиологических изменений в плаценте.
Оценим достоверность наблюдаемых изменений удельной электропроводности плаценты в зависимости от формы плацентарной недостаточности статистическими методами
Важными статистическими параметрами для полученного уравнения (6) являются ошибка уравнения регрессии «m» и достоверность коэффициента «а» [Зайцев Г.Н. Математика в экспериментальной ботанике. - М.: Наука, 1990. - 296 с.]. (С.180-182).
Ошибка уравнения регрессии оценена по формуле
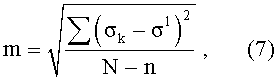
где m - ошибка уравнения регрессии;
σk - средняя величина удельной электропроводности плаценты при данной форме плацентарной недостаточности;
N - число форм плацентарной недостаточности;
n - число коэффициентов уравнения;
σ1 - величина удельной электропроводности плаценты, определяемая уравнением регрессии.
Расчет ошибки уравнения регрессии «m» с использованием данных из таблицы 3 по формуле (7) дает величину ошибки: m=0,006 [Oм-1·м-1].
Достоверность отличия коэффициента «а» - основного параметра уравнения регрессии от нуля - рекомендуется оценивать по формуле
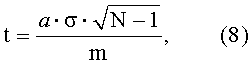
где t - рассчитываемая величина критерия Стьюдента;
а=0,008 - коэффициент уравнения линии регрессии;
σ - среднее квадратичное отклонение ряда аргумента, ее расчет дает величину 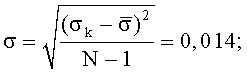
σk - средняя удельная электропроводность при данной форме плацентарной недостаточности;
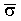 - средняя удельная электропроводность для всех форм плацентарной недостаточности;
- средняя удельная электропроводность для всех форм плацентарной недостаточности;
N - объем выборки;
m=0,006 - ошибка уравнения регрессии.
Расчет критерия Стьюдента для полученных данных дает величину
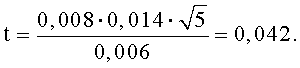
Критическая величина критерия Стьюдента при числе степеней свободы ν=N-1 согласно таблице (4П) для доверительного уровня 99% составляет tтабл.=4,032 [Зайцев Г.Н. Математика в экспериментальной ботанике. - М.: Наука, 1990. - 296 с.]. Если рассчитанная величина критерия Стьюдента меньше табличной (tpacчeт.=0,042<tтабл.=4,032), то связь между величиной удельной электропроводности плаценты и формами плацентарной недостаточности и величина коэффициента «а» в уравнении (4) достоверны.
Итак, проведенный регрессионный анализ указывает на закономерное и достоверное увеличение удельной электропроводности плаценты с увеличением тяжести плацентарной недостаточности в соответствие с патофизиологическими и морфологическими изменениями в плаценте. Установленная закономерность увеличения удельной электропроводности плаценты может быть использована для подтверждения антенатального и интранатального наблюдения за беременными и роженицами при диагностике плацентарной недостаточности.
Диагностика форм плацентарной недостаточности путем измерения фундаментальной электрофизической характеристики плаценты (низкочастотной удельной электропроводности) в некоторых случаях оказывается значительно точнее, чем результаты УЗИ, КТГ.
Способ позволяет определить форму плацентарной недостаточности плаценты после родов по ее объективным электрофизическим показателям и может быть рекомендован в акушерстве для своевременных консультаций матери по уходу за новорожденным.
Разработанный способ обладает существенной новизной, позволяет значительно сократить время определения формы плацентарной недостаточности и может быть использован в акушерстве как экспресс- метод диагностики плацентарной недостаточности после родов.
Пример 1 осуществления способа.
Беременная П-а, 26 лет, поступила в роддом 12.06., беременность первая, роды первые
Результаты УЗИ. В полости матки один живой плод в головном предлежании, в первой позиции, передний вид. Размеры плода: бипариетальный размер головы 90 мм, лобнозатылочный размер головы 112 мм, средний диаметр живота 106 мм, длина бедра 73 мм, длина плеча 64 мм, предполагаемая масса плода 3350 грамм, предполагаемый рост 50 см. Плацента расположена на передней стенке матки, больше с правой стороны, структура ее третьей стадии, толщиной 38 мм. Нормальное количество околоплодных вод. Заключение: беременность 38-39 недель, доношенный зрелый плод.
Роды 17.06. Родился мальчик массой 3450 грамм, ростом 51 см с оценкой по шкале Apgar 8/9 баллов
После рождения плаценты и естественного охлаждения ее в течение 10-15 минут до комнатной температуры t=22-24°С проведены измерения удельной электропроводности (УЭ) плаценты. Измерения УЭ проведены на всей площади плаценты (в центральной, парацентральной и краевых зонах) путем прикосновения четырехэлектродным кондуктометрическим устройством к материнской поверхности плаценты без деформации плаценты. Прицельно измеряли удельную электропроводность макроскопически измененных участков плаценты. После кондуктометрических измерений производился забор образцов плаценты размерами 1×1×1 см на различных участках для гистологических исследований.
Результаты кондуктометрических исследований: среднее удельное сопротивление от трех измерений составило 6,6 Ом·м (удельная электропроводность σ=0,151 Ом-1·м-1).
Результаты гистологического исследования: выраженные компенсаторные и дистрофические изменения ворсин.
Диагноз: Беременность 38-39 недель Роды 1-е. Самопроизвольные, срочные роды живым ребенком без асфиксии. Эпизиотомия. Эпизиоррафия.
Пример 2 осуществления способа.
Беременная К-о, возраст 22 лет, поступила в роддом 28.11., беременность вторая, роды первые.
Результаты УЗИ. В полости матки один живой плод в головном предлежании, в первой позиции, передний вид. Размеры плода: бипариетальный размер головы 88 мм, лобнозатылочный размер головы 106 мм, средний диаметр живота 98 мм, длина бедра 73 мм, длина плеча 63 мм, предполагаемая масса плода 2860 грамм, предполагаемый рост 49 см. Плацента расположена на задней стенке матки, больше с правой стороны, структура ее третьей стадии, толщиной 46 мм. Нормальное количество околоплодных вод. Заключение: беременность 39 недель, абсолютная плацентарная недостаточность, синдром задержки развития плода 1 степени, асимметричная форма, отек плаценты.
Роды 7.12. Родился мальчик массой 2740 грамм, ростом 50 см, с оценкой по шкале Apgar 8/8 баллов
После рождения плаценты и естественного охлаждения ее в течение 10-15 минут до комнатной температуры t=22-24°С проведены измерения удельной электропроводности (УЭ) плаценты. Измерения УЭ проведены на всей площади плаценты (в центральной, парацентральной и краевых зонах) путем прикосновения четырехэлектродным кондуктометрическим устройством к материнской поверхности плаценты без деформации плаценты. Прицельно измеряли удельную электропроводность макроскопически измененных участков плаценты. После кондуктометрических измерений производился забор образцов плаценты размерами 1×1×1 см на различных участках для гистологических исследований.
Результаты кондуктометрических исследований: среднее удельное сопротивление составило 5,7 Ом·м (удельная электропроводность σ=0,175 Ом-1·м-1).
Результаты гистологических исследований: продуктивный, диффузный плацентит. Выраженные инволютивные, дистрофические и компенсаторные изменения ворсин.
Диагноз: Беременность 39 недель. Хроническая внутриматочная инфекция. Синдром задержки развития плода 1 степени, асимметричная форма. Преждевременное излитие околоплодных вод. Самопроизвольные, срочные роды живым ребенком без асфиксии.
Источники информации
1. Павлова Н.Г., Гагарина А.В., Кашеева Т.К. Повышенное содержание α-фетопротеина или хорионического гонадотропина в крови беременных во втором триместре как маркер плацентарной недостаточности. // Пренатальная диагностика 2004, Т.3, №3. С.175-180.
2. Демидов В.Н. Ультразвуковая плацентография. // Акушерство и гинекология. 1988 №12. С.13-18.
3. Милованов А.П., Чехонацкая М.Л. Гистологическая идентификация ультразвуковых объектов плаценты // Ультразвуковая диагностика 1998. №1. С.79-82.
4. Grannum Р.А., Berkowitz R.L., Hobbins J.C. The ultrasonic changes in the maturing placenta and their relation to fetal pulmonic maturity // Am.J.Obstet.Gynecol. 1979 V.133. №8, P.915-922.
5. Luckert G., Loffler F., Kamin G. Et al. Sonographically detectable changes in placental structures in pregnancy. Effct of sonographic placental morphology on premature labor and intrauterine growth retardation // Zentralbl. Gynakol. 1986. V.108. №7. P.408-410.
6. Круминис В.В. Особенности эхоструктуры плаценты и их диагностическое и прогностическое значение при внутриутробной задержке развития плода: Автореферат дис.… канд. мед. наук. Минск, 1993, 31 с.
7. Железнов Б.И., Волобуев А.И., Оганесян А.Ж. Изменения маточно-плацентарного кровотока в сопоставлении с морфологическими особенностями плацент при хронической угрозе преждевременного прерывания беременности // Акушерство и гинекология. - 1988. - №12. С.13-18.
8. Демидов В.Н., Огай О.Ю., Сигизбаева И.Н. Оценка информативности автоматизированной антенатальной кардиотокографии // Акушерство и гинекология. - 2008. - №6. С.33-39.
9. Макаров И.О., Сидорова И.С., Кузнецов М.И., Зотова Н.В. Об интерпретации кардиотокограмм во время беременности при фетоплацентарной недостаточности // Акушерство и гинекология. - 1997. - №2. - С.23-27.
10. Микроскопическая техника (Руководство для врачей и лаборантов) Под редакцией Д.С.Саркисова и Ю.Л.Перова. М., «Медицина», 1996. - 544 с.
11. Милованов А.П. Патология системы мать - плацента - плод. (Руководство для врачей) М., Медицина. 1999. - 448 с.
12. Устройство для измерения активной и реактивной составляющих импеданса биологических тканей. А.с. SU №1759402, А61В 5/05 // Р.Ш.Ибрагимов, Л.А.Литвинов, Х.Н.Давронов, Д.А.Яхонтов, И.Б.Дружинин от 07.09.92. Бюл. №33.
13. Ибрагимов Р.Ш., Бикбулатов З.Т. Кондуктометрия биологических тканей произвольной геометрической формы // Бюл. СО АМН СССР. - 1987. - №4. - С.99-102.
14. Зайцев Г.Н. Математика в экспериментальной ботанике. - М.: Наука, 1990. - 296 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ВЫЯВЛЕНИЯ РИСКА РАЗВИТИЯ ФЕТОПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ У ЖИВОТНЫХ | 2023 |
|
RU2821566C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ У БЕРЕМЕННЫХ СО СМЕШАННЫМИ ФОРМАМИ ГИПЕРАНДРОГЕНИИ | 2010 |
|
RU2436513C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ТИПА СОСУДИСТОГО РЕМОДЕЛИРОВАНИЯ АРТЕРИЙ СТВОЛОВЫХ ВОРСИН ПЛАЦЕНТЫ ПРИ ПРЕЭКЛАМПСИИ | 2022 |
|
RU2782114C1 |
| Способ диагностики плацентарной недостаточности во время беременности | 1987 |
|
SU1739965A1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ СИНДРОМА ИШЕМИЧЕСКИ-ГИПОКСИЧЕСКОГО ПОВРЕЖДЕНИЯ ЦНС У НОВОРОЖДЕННЫХ | 2010 |
|
RU2440576C1 |
| СПОСОБ ДИАГНОСТИКИ ФЕТОПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ | 2009 |
|
RU2402271C1 |
| СПОСОБ ДИАГНОСТИКИ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ У ПАЦИЕНТОК ПОСЛЕ ЭМБОЛИЗАЦИИ МАТОЧНЫХ АРТЕРИЙ ПО ПОВОДУ МИОМЫ МАТКИ | 2013 |
|
RU2533851C1 |
| Способ диагностики степени тяжести хронической плацентарной недостаточности у серопозитивных к цитомегаловирусу женщин | 2019 |
|
RU2707095C1 |
| СПОСОБ ОЦЕНКИ СОСТОЯНИЯ РУБЦА НА МАТКЕ ПОСЛЕ ОДНОЙ ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ | 2016 |
|
RU2648878C2 |
| СПОСОБ ДИАГНОСТИКИ СТЕПЕНИ ТЯЖЕСТИ ХРОНИЧЕСКОЙ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ | 2011 |
|
RU2458631C1 |
Изобретение относится к медицине, в частности к акушерству и гинекологии. Для определения формы плацентарной недостаточности проводят измерение активной составляющей удельной электропроводности плаценты после родов при комнатной температуре. Исследование производят с использованием четырехэлектродного кондуктометрического устройства на переменном токе с частотой V=4 кГц и величине зондирующего тока I=10-4 А. При величине удельной электропроводности в [Осм-1·м-1] плаценты в интервале: от 0,147 до 0,156 определяют «норму»; от 0,157 до 0,168 - относительная плацентарная недостаточность; от 0,169 до 0,174 - абсолютная плацентарная недостаточность; от 0,175 до 0,177 - синдром задержки развития плода 1-й степени; от 0,179 до 0,182 - синдром задержки развития плода 2-й степени; от 0,190 до 0,196 - плацентарная недостаточность, сопровождающаяся гипоксией плода. Способ позволяет осуществить экспресс-диагностику форм плацентарной недостаточности. 2 ил., 3 табл.
Способ определения формы плацентарной недостаточности плаценты путем ее исследования после родов, отличающийся тем, что измеряют активную составляющую удельной электропроводности плаценты в интервале 10-20 мин после родов при комнатной температуре 22-24°C с использованием четырехэлектродного кондуктометрического устройства на переменном токе с частотой 4 кГц и силе зондирующего тока 10-4 А, и при величине удельной электропроводности в [Осм-1·м-1] плаценты в интервале:
от 0,147 до 0,156 определяют «норму»;
от 0,157 до 0,168 - относительная плацентарная недостаточность;
от 0,169 до 0,174 - абсолютная плацентарная недостаточность;
от 0,175 до 0,177 - синдром задержки развития плода 1-й степени;
от 0,179 до 0,182 - синдром задержки развития плода 2-й степени;
от 0,190 до 0,196 - плацентарная недостаточность, сопровождающаяся гипоксией плода.
| СПОСОБ ДИАГНОСТИКИ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ | 2000 |
|
RU2187805C2 |
| СПОСОБ РЕТРОСПЕКТИВНОЙ (ПОСЛЕРОДОВОЙ) ЭКСПРЕСС-ДИАГНОСТИКИ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ ДЛЯ ВЫЯВЛЕНИЯ ГРУППЫ НОВОРОЖДЕННЫХ ВЫСОКОГО РИСКА РАЗВИТИЯ ПАТОЛОГИИ В НЕОНАТАЛЬНЫЙ ПЕРИОД И ПЕРИОД НОВОРОЖДЕННОСТИ | 2007 |
|
RU2361213C2 |
| СПОСОБ РЕТРОСПЕКТИВНОЙ (ПОСЛЕРОДОВОЙ) ЭКСПРЕСС-ДИАГНОСТИКИ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ В РОДОВОМ ЗАЛЕ | 2002 |
|
RU2227914C2 |
| СЕРОВ В.Н | |||
| Плацентарная недостаточность | |||
| Трудный пациент, №2, 2005 | |||
| АФАНАСЬЕВА Н.В | |||
| и др | |||
| Исходы беременности и родов при фетоплацентарной недостаточности различной степени тяжести | |||
| Вопросы гинекологии, акушерства и перинатологии, 2004, т.3, №2, с.8-10. | |||
Авторы
Даты
2012-01-10—Публикация
2010-06-29—Подача