Изобретение относится к медицине, а именно к хирургической гастроэнтерологии, и может быть использовано в хирургическом лечении хронического осложненного панкреатита.
Одна из проблем современной панкреатологии - проблема хирургического лечения осложненных форм хронического панкреатита (ХП). В настоящее время пациентам с осложненным ХП проводят прямые операции на поджелудочной железе (ПЖ) (Данилов М.В., Федоров В.Д., 1995). Ряд методик, таких как дуоденумсохраняющая резекция головки ПЖ - операция Beger (Beger H.G., et all., 1981), операция Лигидакиса (Данилов М.В., 1999), медиальная резекция ПЖ с концево-петлевым билатеральным панкреатоэнтероанастомозом (ПЭА) (Оноприев В.И. с соавт., 2003) предусматривают полное поперечное пересечение ПЖ на уровне перешейка с дальнейшим формированием ПЭА. Для безопасного пересечения железы используют ряд технических приемов, позволяющих отделить перешеек от мезентерико-портального венозного ствола, таких как туннелизация. Но при выраженных инфильтративно-воспалительных и рубцовых изменениях в ПЖ и парапанкреатической клетчатке с вовлечением в данный процесс мезентерико-портального венозного ствола полностью отделить перешеек от стенки вены, без ее повреждения, невозможно. Ситуация еще более усложняется при наличии панкреатического свища, исходящего из перешейка железы, ведущего к склерозированию перешейка и плотному сращению со стенкой вены. Соответственно, в данной ситуации невозможно подготовить образовавшиеся части ПЖ к формированию билатерального ПЭА по методике конец-в-бок (операция Лигидакиса) (Данилов М.В., 1999) либо билатерального концево-петлевого (Оноприев В.И. с соавт., 2003). Таким образом, разработка способа хирургического лечения осложненного ХП с предупреждением травматизации мезентерико-портального венозного ствола при поперечном пересечении ПЖ в условиях сращения перешейка с веной и подготовкой образовавшихся частей ПЖ к билатеральному анастомозированию с кишкой представляется актуальной.
При патентно-информационном исследовании заявителями выявлен источник информации, раскрывающий способ пересечения ПЖ при ХП, применяемый при хирургическом лечении ХП (операция Бегера), он принят за ближайший аналог (Beger H.G., Krautzberger W., Gogler H. Resection of the head of the pancreas (cephalic pancreatectomy) with conservation of the duodenum in chronic pancreatitis, tumours of the head of the pancreas and compression of the common bile duct. Chirurgie 1981; 107: 597-606.)
Основные этапы операции, предложенной Beger H.G., следующие. После осуществления срединной лапаротомии производят доступ к ПЖ через сальниковую сумку. Далее производят мобилизацию панкреатодуоденального комплекса по Кохеру. Накладывают 4 шва-держалки на верхний и нижний края тела ПЖ вблизи предполагаемой линии резекции. Эти швы позволяют приподнять тело ПЖ при отделении от воротной вены и избежать обильного кровотечения после пересечения железы сразу левее перешейка. После пересечения тела ПЖ ножницами или скальпелем перешеек приподнимают и отделяют от сращений с верхней брыжеечной и воротной венами. Далее накладывают множественные гемостатические швы по периферии головки ПЖ.
Недостатки способа: предлагается одномоментное полное пересечение ПЖ на уровне перешейка «вслепую», без предварительного отделения от мезентерико-портального венозного ствола с последующим наложением гемостатических швов, что:
1) при выраженных склеродегенеративных и воспалительных изменениях ПЖ, встречающихся при ХП, увеличивает риск повреждения верхней брыжеечной и воротной вен;
2) в условиях плотного сращения перешейка и мезентерико-портального венозного ствола не дает возможности полностью пересечь железу и, соответственно, сформировать билатеральный ПЭА, в том числе концево-петлевой;
3) операция может сопровождаться большой кровопотерей из одновременно пересеченных панкреатических сосудов.
Задачи: минимизация риска ранения мезентерико-портального венозного ствола в условиях выраженных склеродегенеративных изменений ПЖ и сращений со стенкой вены, обеспечение возможности подготовки образовавшихся части ПЖ к формированию билатерального ПЭА, в том числе концево-петлевого и, тем самым, сокращение сроков лечения в послеоперационном периоде, снижение количества послеоперационных осложнений, ускорение медико-социальной реабилитации.
Сущность предложения.
Поперечное пересечение ПЖ по перешейку осуществляют непосредственно над мезентерико-портальным венозным стволом с оставлением площадки из рубцово-измененной паренхимы железы на передней полуокружности мезентерико-портального венозного ствола, способ включает отделение большого сальника от поперечно-ободочной кишки, мобилизацию поджелудочной железы (ПЖ) и двенадцатиперстной кишки по Кохеру, выделение передней стенки верхней брыжеечной вены, поперечное рассечение ПЖ по перешейку, отличается тем, что временно дважды прошивают нижний край ПЖ над воротной веной с шагом лигатур 0,5 см, лигатуры разводят, натягивают, приподнимая ПЖ над веной, отсепаровывают дорсальную поверхность ПЖ от мезентерико-портального венозного ствола, оставляя на нем площадку из рубцово-измененной паренхимы железы толщиной 2-3 мм, затем эти действия повторяют до полного пересечения перешейка, сохраняя просвет главного панкреатического протока на срезах железы и образуя дорсальные края перешейка для последующего формирования билатерального ПЭА.
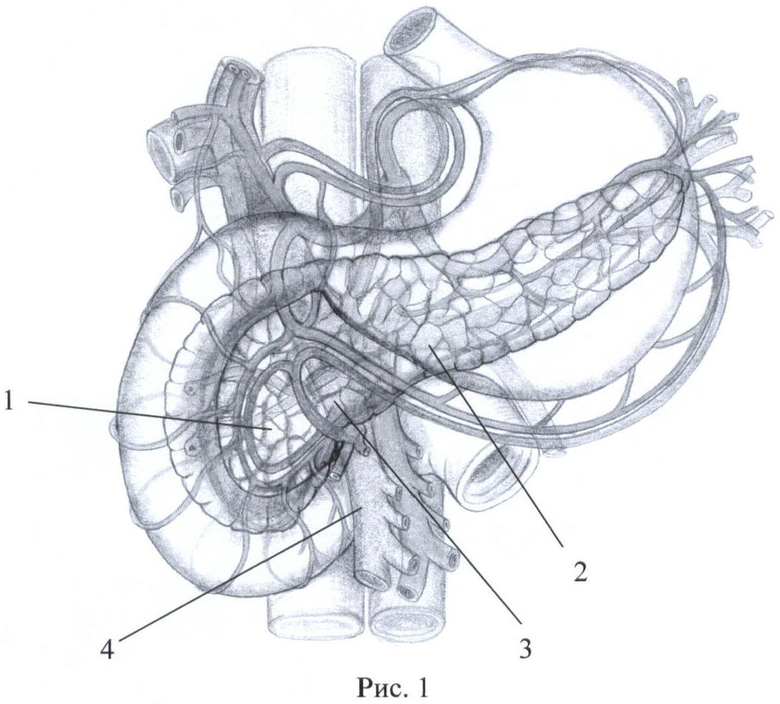
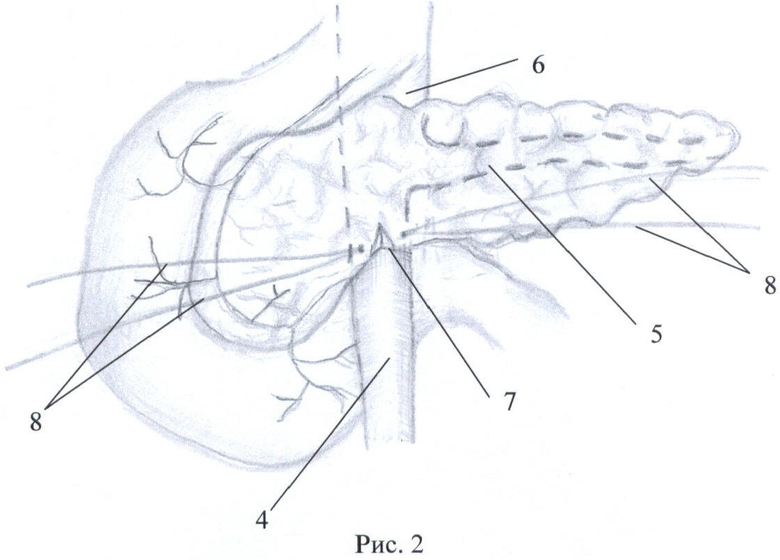
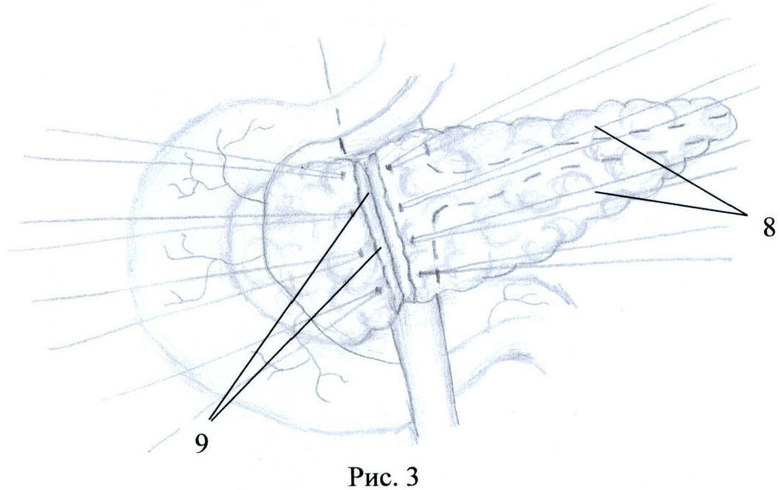
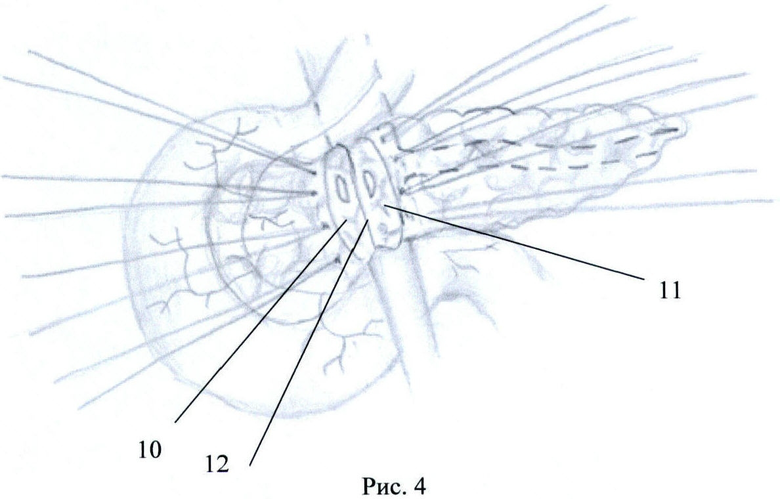
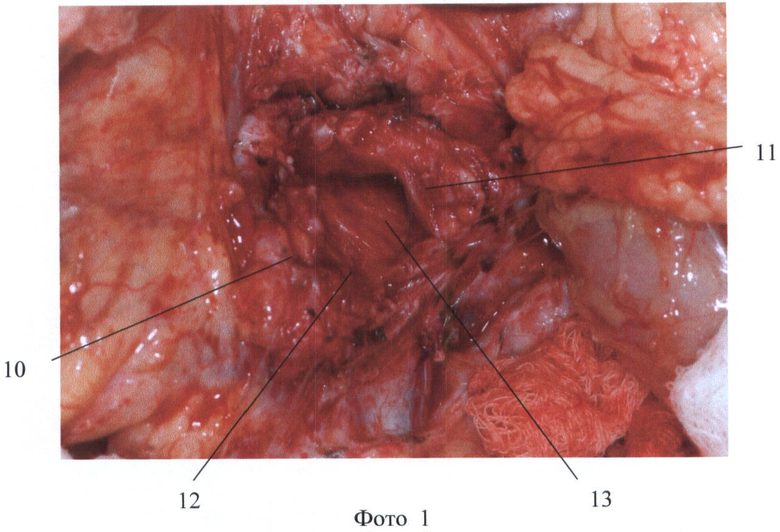
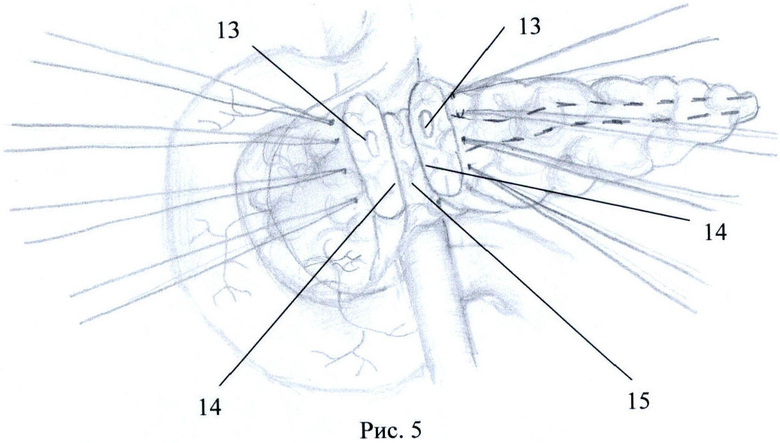
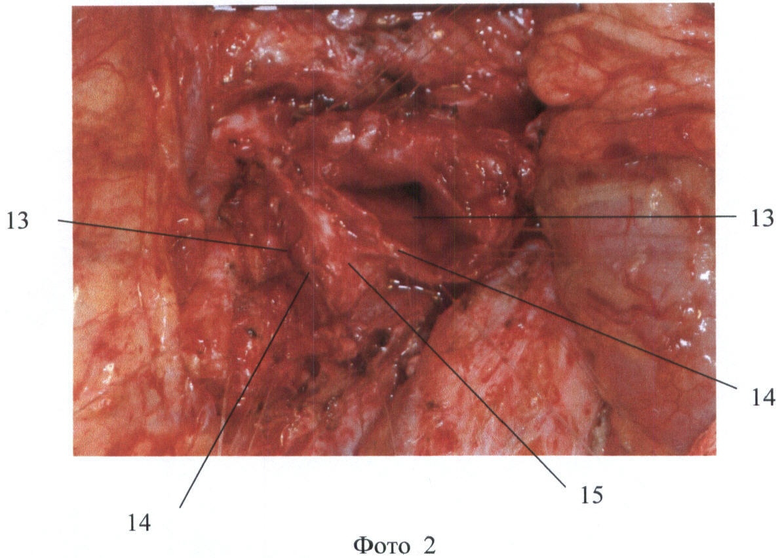
Способ поясняется рисунками 1-5 и фото 1-2 приложения, где: рис.1 - вид ПЖ со стороны передней поверхности; рис.2 - вид ПЖ в начале рассечения перешейка по нижнему краю, рис.3 - вид ПЖ при продолжении пересечения ПЖ по перешейку, осуществляя тракцию за швы-держалки, рис.4, фото 1 - вид ПЖ после неполного пересечения перешейка, рис.5, фото 2 - вид ПЖ после отсепаровки не полностью пересеченного перешейка от стенки вены, где поз.1 - головка ПЖ, 2 - тело ПЖ, 3 - перешеек ПЖ, 4 - верхняя брыжеечная вена, 5 - селезеночная вена, 6 - воротная вена, 7 - разрез парехимы нижнего края перешейка, 8 - швы-держалки, 9 - продленный разрез паренхимы перешейка, 10 - проксимальный поперечный срез перешейка, 11 - дистальный поперечный срез перешейка, 12 - дно разреза паренхимы перешейка, 13 - главный панкреатический проток на срезе перешейка, 14 - отсепарованные дорсальные края перешейка, 15 - площадка из рубцово-измененной паренхимы железы.
Способ осуществляют следующим образом.
Путем отделения большого сальника от поперечно-ободочной кишки и мобилизации ПЖ и ДПК по Кохеру обнажают переднюю поверхность ПЖ (рис.1). Также непосредственно дистальнее перешейка выделяют переднюю стенку верхней брыжеечной вены 4. После этого тупо производят отделение передней поверхности венозного ствола непосредственно от нижнего края перешейка 3 железы, затем нижний край ПЖ над выделенным участком воротной вены дважды прошивают капроновой мононитью сечением 0,2 мм с расстоянием между швами 1 см и шагом 0,5 см для временного гемостаза нижних панкреатических сосудов. Лигатуры 8 берут на зажимы, разводят в противоположные стороны и натягивают, приподнимая и тем самым отделяя ПЖ от верхней брыжеечной вены (ВБВ). Далее начинают пересечение ткани ПЖ 7 скальпелем между затянутых лигатур, при этом возможна рассматриваемая ситуация, когда в результате воспалительно-склеротических изменений перешеек 3 интимно сращен с венозным стволом и полностью пересечь железу не удастся. Поэтому далее пересекают скальпелем ткань ПЖ между затянутых лигатур, не доходя до ВБВ приблизительно 2-3 мм. Осуществляют натяжение ранее наложенных лигатур 8 в противоположные от линии сечения стороны и на уровне дна разреза 12 осторожно отсепаровывают скальпелем надсеченные участки перешейка от стенки вены, оставляя на вене площадку из рубцово-измененных тканей 15. Далее следующие участки ПЖ порционно прошивают описанным выше способом, разводят в разные стороны, подтягивают кверху при помощи держалок 8, надсекают, не доходя до ВБВ 2-3 мм, и отсепаровывают от стенки вены, оставляя на ней площадку из рубцово-измененной паренхимы железы 15. Вскрыв просвет главного панкреатического протока 13 на проксимальном 10 и дистальном 11 срезах перешейка, сохраняют его для дальнейшего формирования ПЭА. Таким образом, выкраивают вновь образованные дорсальные края перешейка 14, необходимые для формирования билатерального панкреато-энтероанастомоза по методике конец-в-бок либо концево-петлевого. Операцию завершают общепринятым путем - формированием билатерального ПЭА по методике конец-в-конец, либо концево-петлевого.
Способ апробирован на 16 больных в течение 5 лет, ни у одного из них не отмечено повреждения мезентерико-портального венозного ствола и несостоятельности ПЭА.
Пример. Больной М. 42 лет, история болезни №4350, поступил в МУЗ ГБ №2 КМЛДО, г.Краснодар с клиническим диагнозом: «Хронический осложненный панкреатит, болевая форма, непрерывно-рецидивирующее течение. Вирсунголитиаз. Продленная стриктура выходного отдела главного панкреатического протока. Панкреатическая протоковая гипертензия». После соответствующей предоперационной подготовки больному выполнено оперативное вмешательство в объеме: «Медиальная резекция ПЖ с формированием билатерального концево-петлевого панкреато-энтероанастомоза». Выполнена расширенная верхнесрединная лапаротомия с аппаратной коррекцией РСК - 10. Путем отделения большого сальника от поперечно-ободочной кишки и мобилизации ПЖ и ДПК по Кохеру была выделена передняя поверхность ПЖ. Также непосредственно дистальнее перешейка выделили переднюю стенку верхней брыжеечной вены, при этом был отмечен выраженный фиброз и инфильтрация парапанкреатической клетчатки и стенки воротной вены. Затем тупо отделили переднюю поверхность венозного ствола непосредственно от нижнего края перешейка железы, нижний край ПЖ над выделенным участком воротной веной дважды прошили капроновой мононитью сечением 0,2 мм с расстоянием между швами 1 см и шагом 0,5 см для временного гемостаза нижних панкреатических сосудов. Лигатуры взяли на зажимы, развели в противоположные стороны, приподнимая и тем самым отделяя ПЖ от верхней брыжеечной вены (ВБВ). Далее начали пересечение ткани ПЖ скальпелем между затянутых лигатур, при этом выяснилось, в результате воспалительно-склеротических изменений перешеек интимно сращен с венозным стволом и полностью пересечь железу не удастся. Поэтому далее пересекали скальпелем ткань ПЖ между затянутых лигатур, не доходя до ВБВ приблизительно 2-3 мм и на уровне дна разреза осторожно отсепаровывали скальпелем надсеченные участки перешейка от стенки вены, оставляя на вене пластинку из рубцово-измененных тканей. При пересечении был вскрыт просвет главного панкреатического протока, диаметр которого более 20 мм (см. фото 1, 2) за счет протоковой панкреатической гипертензии, при его пересечении начал под давлением выделяться мутный панкреатический сок с фрагментами рыхлых конкрементов. Была проведена инструментальная ревизия обеих частей протока, конкрементов не выявлено. В проток головки ПЖ буж вошел антеградно на 3 см, далее полный блок за счет постнекротического фиброза, в дистальную культю буж вошел на 5 см. Далее продолжили сечение перешейка по описанной методике до верхнего края и, отсепаровывая ткань ПЖ от вены, выкроили дорсальные края перешейка - таким образом обе части железы были подготовлены к анастомозированию. Затем сформировали билатеральный концево-петлевой ПЭА на отключенной по Брауну петле кишки. Послеоперационный период протекал без осложнений. Больной был выписан на 10-е сутки. На контрольном осмотре через 2 месяца больной жалоб не предъявлял, поправился на 3,5 кг.
Технический результат: за счет оставления площадки из рубцово-измененной паренхимы железы на передней полуокружности мезентерико-портального венозного ствола и этапности во время пересечения перешейка ПЖ разработанный способ хирургического лечения ХП минимизирует риск повреждения мезентерико-портального венозного ствола и снижает объем кровопотери в условиях выраженного перипанкреатита, сопутствующего воспалительно-инфильтративному процессу при ХП, позволяет сформировать билатеральный ПЭА, в том числе концево-петлевой конструкции, тем самым сокращаются сроки лечения в послеоперационном периоде, снижается количество послеоперационных осложнений, ускоряется медико-социальная реабилитация.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПОПЕРЕЧНОГО ПЕРЕСЕЧЕНИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2011 |
|
RU2476162C2 |
| СПОСОБ ОБЕСПЕЧЕНИЯ ДОСТУПА К ГЛАВНОМУ ПАНКРЕАТИЧЕСКОМУ ПРОТОКУ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2006 |
|
RU2330619C2 |
| СПОСОБ ФОРМИРОВАНИЯ БИЛАТЕРАЛЬНОГО КОНЦЕПЕТЛЕВОГО ПАНКРЕАТОЭНТЕРОАНАСТОМОЗА ПОСЛЕ МЕДИАЛЬНОЙ РЕЗЕКЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2003 |
|
RU2231309C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОСЛОЖНЕННОГО ХРОНИЧЕСКОГО ПАНКРЕАТИТА | 2000 |
|
RU2181027C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА, ОСЛОЖНЕННОГО ТРОМБОЗОМ ВОРОТНОЙ ВЕНЫ | 2011 |
|
RU2454957C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО КАЛЬКУЛЕЗНОГО ПАНКРЕАТИТА | 2006 |
|
RU2330618C2 |
| СПОСОБ ВЫБОРА ТАКТИКИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА, ОСЛОЖНЕННОГО ТРОМБОЗОМ ВОРОТНОЙ ВЕНЫ | 2011 |
|
RU2463972C1 |
| Способ хирургического лечения хронического панкреатита, осложненного дуоденальной непроходимостью | 2024 |
|
RU2835587C1 |
| Способ пересечения поджелудочной железы | 2020 |
|
RU2734869C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА, ОСЛОЖНЕННОГО ПОРТАЛЬНОЙ ГИПЕРТЕНЗИЕЙ | 2011 |
|
RU2452406C1 |
Изобретение относится к хирургии и может быть применимо для хирургического лечения хронического осложненного панкреатита. Временно дважды прошивают нижний край ПЖ над мезентерико-портальным стволом с шагом лигатур 0,5 см. Лигатуры разводят, натягивают, приподнимая ПЖ над веной. Отсепаровывают дорсальную поверхность ПЖ от мезентерико-портального венозного ствола, оставляя на нем площадку из рубцово-измененной паренхимы железы толщиной 2-3 мм. Затем эти действия повторяют до полного пересечения перешейка, сохраняя просвет главного панкреатического протока на срезах железы и образуя дорсальные края перешейка для последующего формирования билатерального панкреато-энтероанастомоза. Способ позволяет уменьшить риск повреждения сосудов. 7 ил.
Способ хирургического лечения хронического осложненного панкреатита, включающий отделение большого сальника от поперечно-ободочной кишки, мобилизацию поджелудочной железы (ПЖ) и двенадцатиперстной кишки по Кохеру, выделение передней стенки верхней брыжеечной вены, поперечное рассечение ПЖ по перешейку, отличающийся тем, что временно дважды прошивают нижний край ПЖ над мезентерико-портальным стволом с шагом лигатур 0,5 см, лигатуры разводят, натягивают, приподнимая ПЖ над веной, отсепаровывают дорсальную поверхность ПЖ от мезентерико-портального венозного ствола, оставляя на нем площадку из рубцово-измененной паренхимы железы толщиной 2-3 мм, затем эти действия повторяют до полного пересечения перешейка, сохраняя просвет главного панкреатического протока на срезах железы и образуя дорсальные края перешейка для последующего формирования билатерального панкреато-энтероанастомоза.
| BEGER H.G | |||
| Resection of the head of the pancreas (cephalic pancreatectomy) wih conservation of the duodenum in chronic pancreatitis, tumours of the head of the pancreas and compression of the common bile duct | |||
| Chirurgie | |||
| Приспособление для изготовления в грунте бетонных свай с употреблением обсадных труб | 1915 |
|
SU1981A1 |
| СПОСОБ ФОРМИРОВАНИЯ БИЛАТЕРАЛЬНОГО КОНЦЕПЕТЛЕВОГО ПАНКРЕАТОЭНТЕРОАНАСТОМОЗА ПОСЛЕ МЕДИАЛЬНОЙ РЕЗЕКЦИИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ | 2003 |
|
RU2231309C1 |
| Устройство для получения фрез-кокса, брикетов и торфяного кокса | 1932 |
|
SU32480A1 |
| МАКАРЕНКО А.В | |||
| и др | |||
| Органосохраняющие технологии в | |||
Авторы
Даты
2012-08-10—Публикация
2011-02-22—Подача