Изобретение относится к области медицины, а именно к торакальной хирургии, может быть использовано для закрытия трахеостом при стенозах трахеи.
Наиболее близким техническим решением по отношению к предложенному по совокупности существенных признаков является способ закрытия трахеостомы (см. патент РФ №2020881, опубл. 15.10.1994), заключающийся в том, что осуществляют окаймляющий разрез вокруг трахеостомы дугообразной формы замкнутой хордой с противоположной стороны трахеостомы, далее выкроенный лоскут укладывают эпидермисом на трахеостому и подшивают с противоположной стороны, а затем кожу на противоположной стороне мобилизуют, укладывают поверх подшитого лоскута и фиксируют швами к коже на стороне выкроенного лоскута, при этом швы располагают кнаружи от трахеостомы с противопожных сторон.
К причинам, препятствующим достижению указанного ниже технического результата при использовании известного способа, принятого за прототип, относится то, что закрытие трахеостомы только кожными лоскутами не обеспечивает полноценного каркасного закрытия трахеостомы, что приводит к воспалительным реакциям, формированию свищей трахеостомы.
Задачей изобретения является создание способа хирургического лечения трахеостомы при стенозах трахеи, обеспечивающего получение технического результата, состоящего в том, что не суживается просвет трахеи, обеспечивается герметичное закрытие трахеостомы за счет полноценного каркасного закрытия, исключается риск развития стеноза трахеи.
Указанный технический результат в способе хирургического лечения трахеостомы при стенозах трахеи достигается тем, что формируют два кожных лоскута, укладывают первый кожный лоскут эпидермисом на трахеостому и подшивают его с противоположной стороны, мобилизуют второй кожный лоскут на противоположной стороне, укладывают его поверх подшитого первого кожного лоскута, фиксируют швами к коже на стороне первого кожного лоскута, при этом швы располагают кнаружи от трахеостомы с противопожных сторон.
Особенностью является то, что хирургическое лечение осуществляют в два этапа, при этом на первом этапе проводят вертикальный разрез кожи на передней поверхности шеи, отступив от трахеостомы на 2,0-3,0 см, в подкожножировом слое тупо формируют ложе, в которое помещают полипропиленовую сетку на 25-30 суток до начала второго этапа хирургического лечения, затем через 25-30 суток осуществляют второй этап, на котором иссекают послеоперационный рубец на передней поверхности шеи и образуют первый кожный лоскут с проращенной соединительной тканью полипропиленовой сеткой путем отсепаровывания в сторону трахеостомы кожи, ограниченной проращенной соединительной тканью полипропиленовой сеткой.
Предварительное помещение полипропиленовой сетки на 25-30 суток до начала второго этапа хирургического лечения обеспечивает адаптацию организма к инородному телу (полипропиленовой сетки), которая за данное время прорастает соединительной тканью. Закрытие трахеостомы осуществляют двумя кожными лоскутами, причем первый из кожных лоскутов с проращенной соединительной тканью полипропиленовой сеткой, несет достаточную каркасную функцию. Швы расположены с противоположных сторон от трахеостомы на различной глубине. С помощью подготовленной проращенной соединительной тканью полипропиленовой сетки устраняются воспалительные явления, уменьшается опасность инфекционных осложнений за счет проращенной соединительной тканью полипропиленовой сетки и адаптированной к организму больного. Применение подготовленной проращенной соединительной тканью полипропиленовой сетки уменьшает опасность воспалительных осложнений и развития свищей после закрытия трахеостомы. Радиус проращенной соединительной тканью полипропиленовой сетки на 5-7 мм превышает диаметр трахеостомы, что обеспечивает биологическую герметичность швов, препятствует рубцовой деформации ткани в области швов за счет каркасного действия.
Сущность изобретения поясняется чертежами.
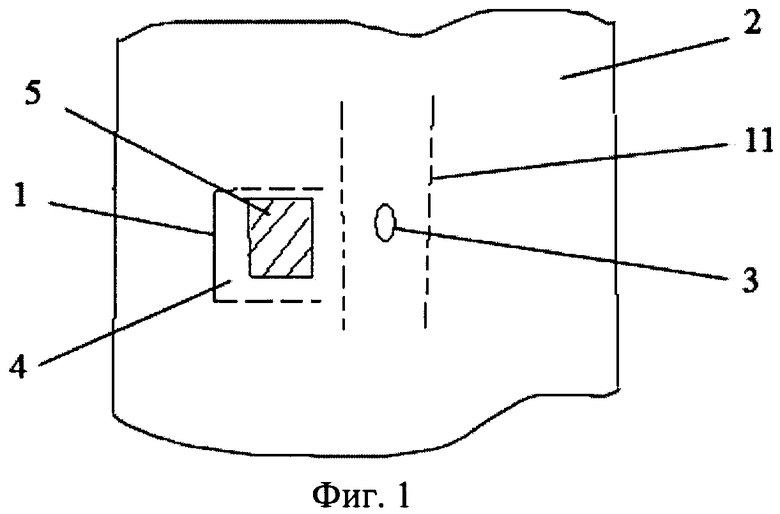
Фиг.1 иллюстрирует предварительное помещение полипропиленовой сетки на передней поверхности шеи на 25-30 суток до начала второго этапа хирургического лечения, где
1 - вертикальный разрез кожи;
2 - передняя поверхность шеи;
3 - трахеостома;
4 -ложе в подкожножировом слое;
5 - полипропиленовая сетка.
11 - трахея.
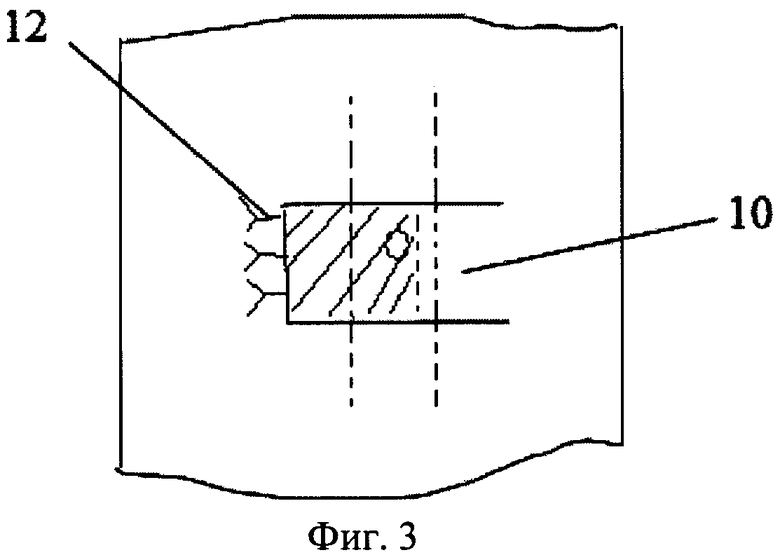
Фиг.2 иллюстрирует второй этап хирургического лечения закрытия трахеостомы, где
6 - первый кожный лоскут с проращенной соединительной тканью полипропиленовой сеткой 5;
7 - швы, фиксирующие первый кожный лоскут 6 с проращенной соединительной тканью полипропиленовой сеткой 5;
8 - раневая поверхность;
9 - вертикальный разрез кожи на передней поверхности 2 шеи с противоположной стороны по краю трахеостомы 3.
Фиг.3 иллюстрирует окончательный вид операции, где
10 - второй кожный лоскут, зафиксирован и уложен поверх подшитого первого кожного лоскута 6 с проращенной соединительной тканью полипропиленовой сеткой 5 и раневой поверхности 8,
12 - швы, фиксирующие второй кожный лоскут 10 к коже на стороне выкроенного первого кожного лоскута с проращенной соединительной тканью полипропиленовой сеткой 5.
Способ осуществляют следующим образом.
После обработки операционного поля антисептиком трижды и под местным обезболивании на первом этапе хирургического лечения проводят вертикальный разрез 1 кожи (фиг.1) длиной 3,0 см на передней поверхности 2 шеи, отступив от трахеостомы 3 на 2,0-3,0 см. В подкожножировом слое тупо формируют ложе 4 размером 3,0×3,0см. В ложе 4 помещают полипропиленовую сетку 5 размером 2,5×2,5 см на 25-30 суток до начала второго этапа хирургического лечения, швы на кожу.
На втором этапе хирургического лечения, осуществляемом через 25-30 суток после первого этапа, послеоперационный рубец на передней поверхности 2 шеи иссекают. Кожу, ограниченную проращенной соединительной тканью полипропиленовой сеткой 5, отсепаровывают в сторону трахеостомы 3, оставив при этом ножку кожного лоскута с проращенной соединительной тканью полипропиленовой сеткой 5 по краю трахеостомы 3. В результате образуется первый кожный лоскут 6 (фиг.2) с проращенной соединительной тканью полипропиленовой сеткой 5 на ножке, который укладывают эпидермисом внутрь на трахеостому 3 и подшивают к краю трахеостомы 3 с противоположной стороны узловатыми швами 7. При этом образуется раневая поверхность 8. В дальнейшем проводят вертикальный разрез 9 кожи длиной 3,0 см на передней поверхности 2 шеи с противоположной стороны по краю трахеостомы 3, мобилизуют второй кожный лоскут 10 (фиг.3) и укладывают его поверх подшитого первого кожного лоскута 6 с проращенной соединительной тканью полипропиленовой сеткой 5 и раневой поверхности 8. Второй кожный лоскут 10 фиксируют швами 12 к коже на стороне выкроенного ранее первого кожного лоскута 6 с проращенной соединительной тканью полипропиленовой сеткой 5. При этом швы 7 и 12 располагают кнаружи от трахеостомы 3 с противоположных сторон на различной глубине.
Клинический пример
Пациент М., 32 лет, поступил в хирургическое отделение ЦГБ г.Ульяновска с жалобами на наличие трахеостомы. Болеет в течение 2 лет. В прошлом 14 месяцев назад проводилось однократное пластическое закрытие трахеостомы. Рецидив через 6 месяцев. При поступлении на передней поверхности шеи в средней трети трахеостома размером 1,5×0,7 см. При закрытии последней дыхание сохранено, голос звучный. При прямой ларингоскопии надгортанник не изменен, голосовые складки несколько утолщены, подвижны, в подголосовой полости пристеночный рубец, просвет гортани для дыхания достаточный.
Диагноз: трахеостома, состояние после пластики.
Первый этап лечения. После обработки операционного поля антисептиком трижды и под местным обезболиванием произведен вертикальный разрез кожи длиной 3,0 см на передней поверхности шеи, отступив от трахеостомы на 3,0 см, в подкожножировом слое тупо сформировали ложе размером 3,0×3,0 см. В ложе поместили полипропиленовую сетку размером 2,5×2,5 см, швы на кожу. Больной был выписан домой с рекомендациями через 30 суток провести второй этап хирургического лечения.
Второй этап лечения через 30 суток. После обработки операционного поля антисептиком трижды и под местным обезболиванием послеоперационный рубец на передней поверхности шеи иссечен. Кожу, ограниченную проращенной соединительной тканью полипропиленовой сеткой, отсепаровывали в сторону трахеостомы, оставив при этом ножку кожного лоскута с проращенной соединительной тканью полипропиленовой сеткой по краю трахеостомы. В результате образовался лоскут с проращенной соединительной тканью полипропиленовой сеткой на ножке, который уложили эпидермисом внутрь на трахеостому и подшили к краю трахеостомы с противоположной стороны узловатыми швами. При этом образовалась раневая поверхность. В дальнейшем провели вертикальный разрез кожи длиной 3,0 см на передней поверхности шеи с противоположной стороны по краю трахеостомы, мобилизовали кожный лоскут и уложили его поверх подшитого лоскута с проращенной соединительной тканью полипропиленовой сеткой и раневой поверхности, фиксировали швами к коже на стороне выкроенного ранее кожного лоскута с проращенной соединительной тканью полипропиленовой сеткой. В результате трахеостома закрыта двумя лоскутами, причем один из лоскутов с проращенной соединительной тканью полипропиленовой сеткой, несущий достаточную каркасную функцию, и швы расположены с противоположных сторон от трахеостомы на различной глубине. Наложена асептическая повязка. Послеоперационный период протекал без осложнений. Швы сняты через 10 дней. Рана зажила первичным натяжением. Выписан в удовлетворительном состоянии. При осмотре через 6 месяцев дыхание свободное, голос звучный, на месте бывшей трахеостомы послеоперационный рубец.
Таким образом, предлагаемый способ обеспечивает герметичное закрытие трахеостомы за счет полноценного каркасного закрытия, исключается риск развития стеноза трахеи.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ВНУТРЕННЕГО ОТВЕРСТИЯ СВИЩА ПРИ СЛОЖНЫХ ФОРМАХ ПАРАПРОКТИТА | 2011 |
|
RU2472457C1 |
| СПОСОБ ЛЕЧЕНИЯ АНАПЛАСТИЧЕСКОГО РАКА ЩИТОВИДНОЙ ЖЕЛЕЗЫ | 1999 |
|
RU2157112C1 |
| СПОСОБ ПЛАСТИКИ ТРАХЕОСТОМЫ | 1991 |
|
RU2020881C1 |
| СПОСОБ ЭТАПНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННЫХ И/ИЛИ МУЛЬТИФОКАЛЬНЫХ СТЕНОЗОВ ГОРТАНИ И/ИЛИ ТРАХЕИ | 2012 |
|
RU2511661C2 |
| Способ реконструкции трахеостомы с одномоментной пластикой трахеопищеводного свища и формированием анатомо-физиологических условий для пищеводного голоса | 2022 |
|
RU2795088C1 |
| СПОСОБ ПЛАСТИКИ ЗИЯЮЩИХ ДЕФЕКТОВ ТРАХЕИ | 2010 |
|
RU2453281C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ДЫХАТЕЛЬНОЙ ФУНКЦИИ ГОРТАНИ И ТРАХЕИ ПОСЛЕ ФОРМИРОВАНИЯ ЛАРИНГОТРАХЕОСТОМЫ ИЛИ ТРАХЕОСТОМЫ | 2013 |
|
RU2539536C1 |
| СПОСОБ ДЕФИНИТИВНОЙ ТРАХЕОСТОМИИ ПРИ БОКОВОМ СМЕЩЕНИИ ТРАХЕИ | 1995 |
|
RU2086195C1 |
| СПОСОБ ФОРМИРОВАНИЯ БЕСКАНЮЛЬНОЙ ТРАХЕОСТОМЫ | 2005 |
|
RU2302824C2 |
| СПОСОБ ГЕРНИОПЛАСТИКИ ПРИ БОЛЬШИХ И ГИГАНТСКИХ ПОСЛЕОПЕРАЦИОННЫХ ГРЫЖАХ ПО А.Л. ЧАРЫШКИНУ | 2010 |
|
RU2422105C1 |
Изобретение относится к области медицины, а именно к торакальной хирургии, и может найти применение при закрытии трахеостом. Способ осуществляют в два этапа. На первом этапе лечения проводят вертикальный разрез кожи длиной 3,0 см на передней поверхности шеи, отступив от трахеостомы на 2,0-3,0 см. В подкожно-жировом слое тупо формируют ложе, в которое помещают полипропиленовую сетку на 25-30 суток до начала второго этапа лечения. На втором этапе лечения послеоперационный рубец на передней поверхности шеи иссекают. Кожу, ограниченную проращенной соединительной тканью полипропиленовой сеткой, отсепаровывают в сторону трахеостомы, оставив при этом ножку кожного лоскута с проращенной соединительной тканью полипропиленовой сеткой по краю трахеостомы. Образованный первый кожный лоскут с проращенной соединительной тканью полипропиленовой сеткой на ножке укладывают эпидермисом внутрь на трахеостому и подшивают к краю трахеостомы с противоположной стороны. Затем проводят вертикальный разрез кожи на передней поверхности шеи с противоположной стороны по краю трахеостомы. Мобилизуют второй кожный лоскут и укладывают его поверх подшитого первого кожного лоскута с проращенной соединительной тканью полипропиленовой сеткой и раневой поверхности. Второй кожный лоскут фиксируют швами к коже на стороне выкроенного ранее первого кожного лоскута с проращенной соединительной тканью полипропиленовой сеткой. Причем швы располагают кнаружи от трахеостомы с противоположных сторон. Использование данного изобретения позволяет исключить сужение просвета трахеи и риск развития стеноза, а также обеспечить герметичное закрытие трахеостомы. 3 ил., 1 пр.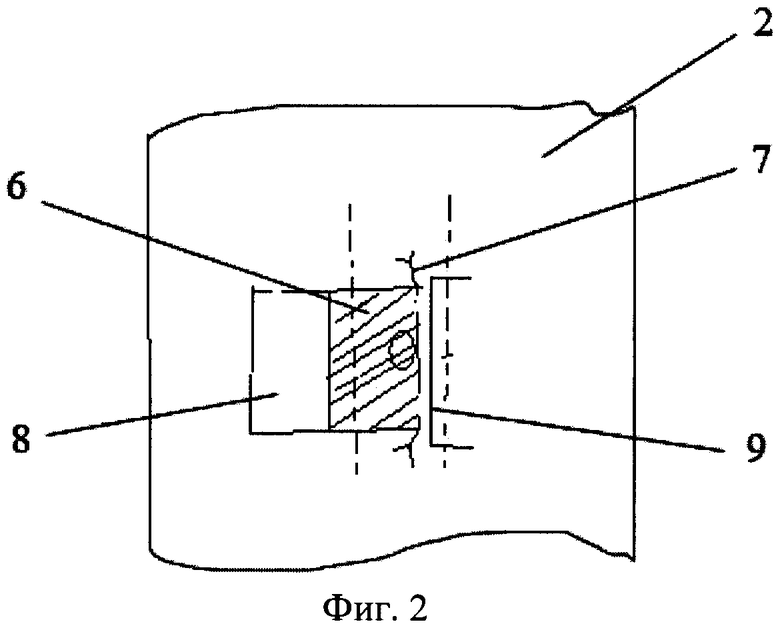
Способ хирургического лечения трахеостомы при стенозах трахеи, заключающийся в том, что формируют два кожных лоскута, укладывают первый кожный лоскут эпидермисом на трахеостому и подшивают его с противоположной стороны, мобилизуют второй кожный лоскут на противоположной стороне, укладывают его поверх подшитого первого кожного лоскута, фиксируют швами к коже на стороне первого кожного лоскута, при этом швы располагают кнаружи от трахеостомы с противопожных сторон, отличающийся тем, что хирургическое лечение осуществляют в два этапа, при этом на первом этапе проводят вертикальный разрез кожи на передней поверхности шеи, отступив от трахеостомы на 2,0-3,0 см, в подкожно-жировом слое тупо формируют ложе, в которое помещают полипропиленовую сетку на 25-30 сут до начала второго этапа хирургического лечения, затем через 25-30 сут осуществляют второй этап, на котором иссекают послеоперационный рубец на передней поверхности шеи и образуют первый кожный лоскут с проращенной соединительной тканью полипропиленовой сеткой путем отсепаровывания в сторону трахеостомы кожи, ограниченной проращенной соединительной тканью полипропиленовой сеткой.
| СПОСОБ ПЛАСТИКИ ТРАХЕОСТОМЫ | 1991 |
|
RU2020881C1 |
| Способ пластического закрытия стойких трахеостом | 1988 |
|
SU1804794A1 |
| СЕТЧАТЫЙ ЭНДОПРОТЕЗ ДЛЯ ВОССТАНОВИТЕЛЬНОЙ ХИРУРГИИ | 2005 |
|
RU2316290C2 |
| ЯГУДИН Р.К | |||
| и др | |||
| Аллопластика ларинготрахеостомы полипропеленовой сеткой Эсфил | |||
| Вестник оториноларингологии | |||
| Пресс для выдавливания из деревянных дисков заготовок для ниточных катушек | 1923 |
|
SU2007A1 |
| СИМОНОВ С | |||
| В | |||
| Пластика стойких ларинготрахеальных дефектов у больных хроническими стенозами гортани и трахеи | |||
| Бюллетень сибирской | |||
Авторы
Даты
2013-01-20—Публикация
2011-12-27—Подача