Изобретение относится к хирургии и травматологии и может быть использовано для удаления рентгенконтрастных инородных тел из мягких тканей человека после неинвазивного определения их локализации и нанесения проекции на кожный покров.
Имеющийся интерес к инородным телам мягких тканей обусловлен широкой распространенностью данного явления не только как последствия травмы, но и как следствие непреднамеренного оставления дренажных трубок, катетеров, фрагментов металлоконструкций в области оперативного вмешательства (Корень М.Н. с соавт., 2012; Мамедов А.А. с соавт., 2013; Dean A.J., 2011). Кроме того, существует особая группа пациентов, которые самостоятельно вводят в мягкие ткани различные инородные тела (Алябьев Ф.В. и соавт., 2008; Kafaween Н.М. et al., 2010; Dhatariya K. et al., 2012). По данным ряда авторов, у 12-38% пациентов травма осложняется попаданием в рану различных инородных тел (Анохин А.А., 2005; Crystal С.S. et al., 2009). Около 40% инородных тел рентгенонегативны (Чуловская И.Г. с соавт., 2008; Turkcuer I. et al., 2006). Удельный вес неудачных удалений составляет 12,5-30% (Мамедов А.Г., 1984; Dean A.J., 2011). Особые трудности представляет обнаружение и удаление мелких и глубоко расположенных инородных тел в мягких тканях. Зачастую даже при рентгеноконтрастных инородных телах для уточнения их локализации возникает необходимость последовательного применения дополнительных инструментальных методов исследования: УЗИ, СКТ, МРТ. В связи с этим ведется постоянный поиск новых методик и устройств, облегчающих поиск инородных тел: магнитов, меток, радиощупов и т.д. (Мамедов А.Г., 1985; Dean A.J., 2011). По данным ряда исследователей, поиск инородного тела требует много времени, приводит к обширному повреждению тканей, а также создает риск осложнений (Gooding G.A. et al., 1987; Dean A.J., 2011).
Сказанное обусловливает насущную необходимость разработки способа оперативного удаления рентгенконтрастных инородных тел мягких тканей после неинвазивного определения их локализации и нанесения проекции на кожный покров на основании данных комплексного инструментального обследования. Кроме того, своевременная диагностика и удаление инородных тел позволяет избежать осложнений в виде хирургической инфекции мягких тканей, свищей, нарушения функции конечностей, хронического болевого синдрома.
Известны прототипы, предусматривающие использование различных зондов - искателей для интраоперационного поиска и удаления инородного тела (Патент SU 1516086 Свистиль С.А. и соавт., 1989; Патент RU 2044520. Старых B.C. и соавт., 1995; Патент RU 2134538. Пудов В.И. и соавт., 1999; Патент RU 2231287. Литвиненко А.А. и соавт., 2004). Данные способы при несомненных их преимуществах, имеют существенные недостатки. Во-первых, предлагаемые устройства существует лишь в виде прототипов, что делает невозможным их широкое применение. Во-вторых, реальная магнитная обстановка операционной, создаваемая хирургическим инструментом, оборудованием, арматурой здания снижает возможности использования приборов, искажая их чувствительность, способствуя возникновению ложных сигналов. В-третьих, они неприменимы в отношении неметаллических и немагнитных металлических рентгеноконтрастных инородных тел. В-четвертых, они обладают низкой чувствительностью в отношении мелких и коррозированных инородных тел. В-пятых, при работе прибора световая и звуковая сигнализация позволяют определять лишь ориентировочное место расположения инородного тела, что и так известно после предоперационного обследования, в то время как для мелких инородных тел чрезвычайно важно установить точную - до миллиметра, локализацию инородного тела в мягких тканях. В-шестых, при работе с данными приборами необходимо пользоваться хирургическим инструментом изготовленными из немагнитного материала, что делает невозможным широкое практическое применение приспособлений. В-седьмых, авторами не указываются способы предстерилизационной обработки и стерилизации приспособлений после их применения.
Кроме того, свободный захват мелкого инородного тела в глубине тканей, через минимальный операционный доступ, «в слепую» при помощи инструмента, предложенного авторами (Патент RU 2044520 Старых B.C. и соавт, 1995), маловероятен, а в случае инкапсулированного инородного тела невозможен, так как требуется его выделение из образовавшейся вокруг капсулы. Также существует опасность фрагментации и оставления части инородного тела в ране.
Известен способ удаления инородного тела в мягких тканях человека, описание которого приложено в иных материалах (Корень, М.Н. Способ и устройство для удаления рентгеноконтрастных инородных тел в практике травматолога [Текст] / М.Н. Корень, А.П. Беспальчук, В.Н. Гурко // Медицинский журнал. - 2012. - №1. - С.123-124), заключающийся в определении рентгенологической проекции инородного тела на кожный покров и последующем выполнении в намеченном квадрате разреза перпендикулярно длиннику искомого объекта. Металлическая решетка удалялась, разрез при необходимости расширялся. Однако методика удаления инородного тела имеет ряд существенных недостатков, снижающих ее эффективность. Во-первых, не рассматриваются показания и противопоказания к оперативному вмешательству. Во-вторых, не указывается необходимость индивидуального подбора вида анестезии. В-третьих, после предоперационного обследования на кожу не наносится проекция инородного тела несмываемым маркером. В-четвертых, авторами не рассматривается необходимость нанесения на кожу линии оперативного доступа и дублирующей разметки проекции инородного тела. В-пятых, выполнение оперативного вмешательства начинается с закрепленной сеткой, что не позволяет выполнить адекватный доступ, а сама сетка мешает манипуляциям в ране. В-шестых, авторы не используют специальный арсенал приемов, облегчающий поиск инородного тела в мягких тканях.
Кроме того, ни для одного из существующих способов не приведены объективные статистические данные, подтверждающие их эффективность.
Таким образом, все вышеуказанные способы удаления рентгеноконтрастных инородных тел из мягких тканей не имеют поэтапного подхода и не учитывают ряда нюансов, а именно:
1. Необходимости определения показаний и противопоказаний к удалению инородных тел с учетом рисков оперативного вмешательства;
2. Необходимости последовательного использования в комплексной неинвазивной предоперационной диагностике рентгеноконтрастных инородных тел мягких тканей УЗИ и технически простых приспособлений в виде медной сетки с учетом реальных возможностей и оснащения отечественных лечебных учреждений;
3. Необходимости индивидуального выбора и маркировки оперативного доступа в соответствии с нанесенной на кожу перманентным несмываемым маркером проекции инородного тела, с дополнительной дублирующей разметкой проекционной линии, что является одним из важных условий уменьшения продолжительности операции и залогом успешного удаления инородного тела;
4. Необходимости выбора вида анестезии в соответствии с особенностями клинического случая;
5. Необходимости привлечения к ассистенции второго хирурга, который во время операции обеспечивает полноценную визуализацию операционной раны;
6. Необходимости использования арсенала специальных приемов, облегчающих поиск инородного тела в мягких тканях.
Задача изобретения состоит в разработке способа удаления рентгенконтрастных инородных тел из мягких тканей человека с учетом данных, полученных в ходе комплексной неинвазивной диагностики рентгеноконтрастных инородных тел мягких тканей, лишенного вышеуказанных недостатков.
Технический результат состоит в том, что инородное тело в мягких тканях человека удаляется после проведения комплексной инструментальной топической диагностики с использованием неинвазивных методик и технически простых приспособлений, предварительной маркировки оперативного доступа через предварительно нанесенную на кожу проекцию инородного тела с учетом показаний и противопоказаний и применения в ходе оперативного вмешательства ряда технических приемов, облегчающих поиск и удаление инородных тел.
Технический результат достигается следующим образом. При подозрении на наличие инородного тела в мягких тканях последовательность действий хирурга целесообразно разделить на пять последовательных этапов:
1. Обнаружение рентгенконтрастного инородного тела в мягких тканях с установлением глубины его расположения, взаимоотношений с анатомическими образованиями той или иной области и определением точной его проекции на поверхность тела человека;
2. Решение об удалении инородного тела принимается с учетом показаний и противопоказаний к оперативному вмешательству в зависимости от конкретной клинической ситуации;
3. Выбор вида обезболивания осуществляется с учетом размеров, глубины залегания и локализации инородного тела;
4. Нанесение на кожу дополнительной дублирующей разметки проекции инородного тела несмываемым маркером, выбор и нанесение линии наиболее рационального оперативного доступа;
5. Непосредственно оперативное вмешательство, поиск и удаление инородного тела с применением ряда технических приемов.
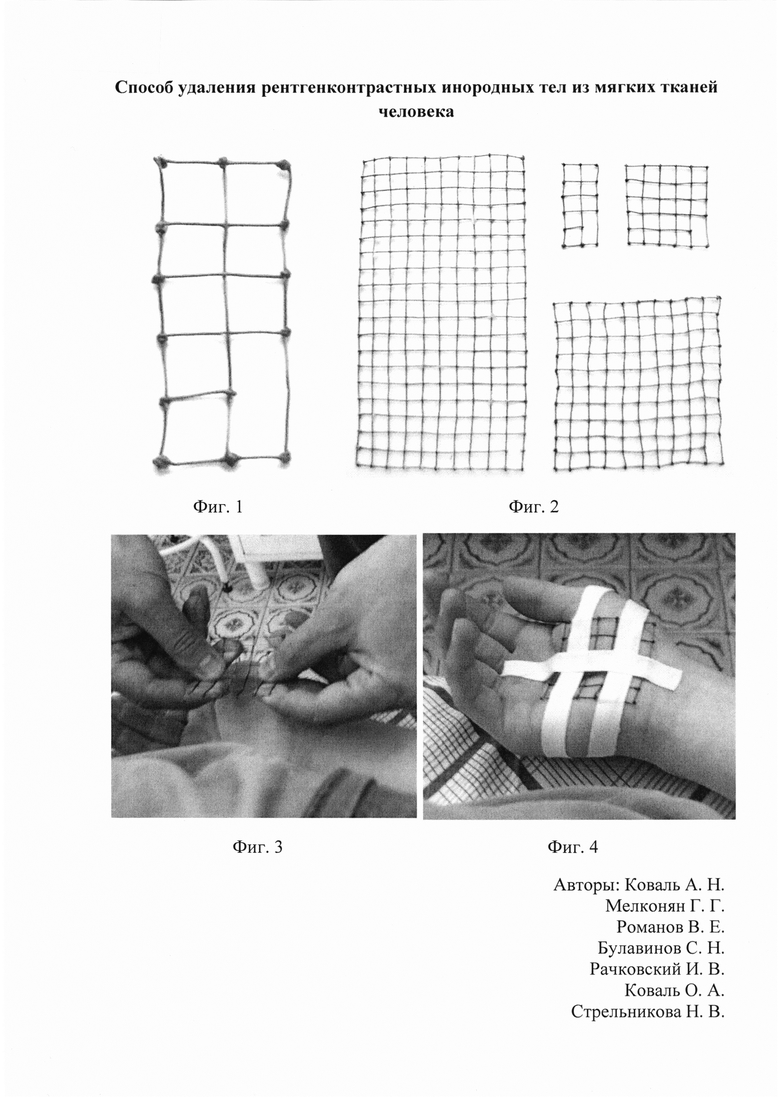
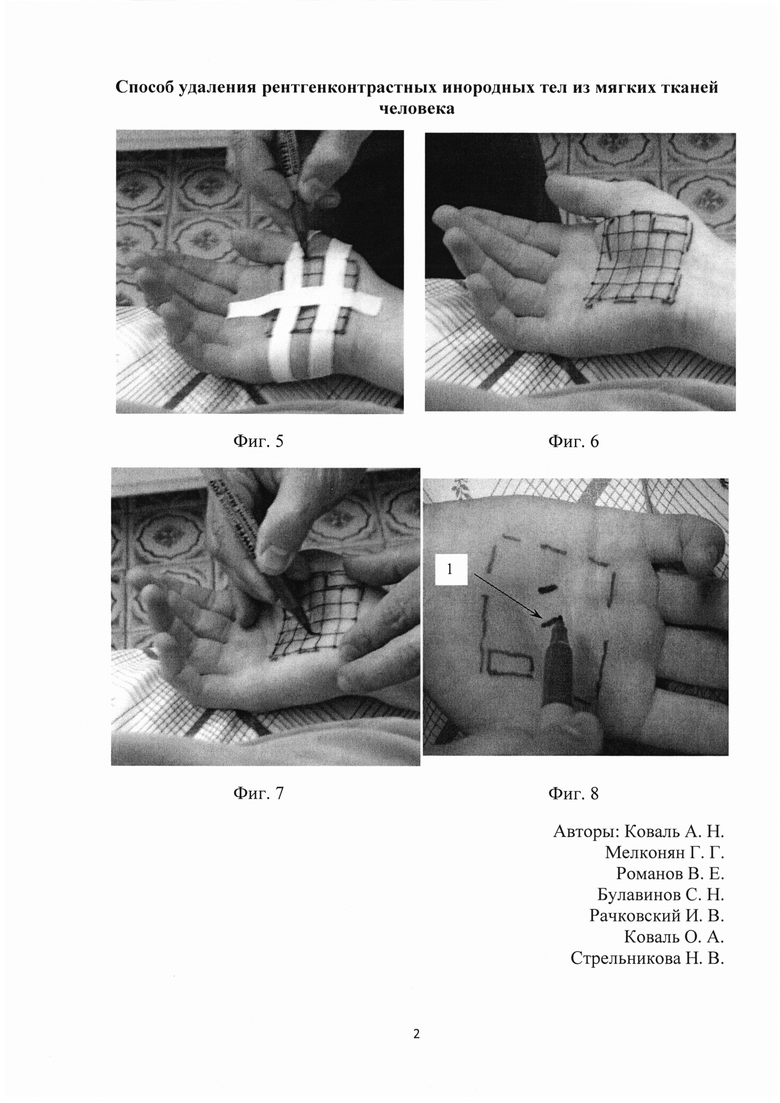
На первом этапе для определения глубины расположения инородного тела, взаимоотношений с анатомическими образованиями той или иной области тела и нанесения на кожу его проекции применяется способ неинвазивной диагностики рентгенконтрастных инородных тел в мягких тканях человека, предусматривающий выполнение УЗИ мягких тканей для определения глубины, расположения инородного тела и взаимоотношения его с анатомическими образованиями той или иной области тела человека. Затем используется приспособление для неинвазивной диагностики рентгенконтрастных инородных тел в мягких тканях человека, в виде сетки, изготовленной из медной проволоки сечением 0,5 мм, с ячейками 1×1 см, правая нижняя угловая ячейка которой имеет отличный размер 1×2 см, что представлено на Фиг. 1. Размер медной сетки подбирается в зависимости от анатомической области, в которой локализуется инородное тело, что представлено на Фиг. 2. Затем приспособление моделируется в соответствии с конфигурацией определенной области тела, как показано на Фиг. 3 и плотно фиксируется на коже при помощи полос липкого пластыря, как показано на Фиг. 4. При наличии ран в проекции предполагаемого нахождения инородного тела медная сетка предварительно стерилизуется в автоклаве, либо сухожаровом шкафу. При необходимости срочного выполнения исследования, в случае если сетка не стерильна, рана заклеивается прозрачным стерильным покрытием «Круосорб» ЗАО «Медитек» Россия, поверх которого фиксируется приспособление. Далее, на стационарном рентгенологическом аппарате выполняется рентгенография области тела с зафиксированной медной сеткой в одной прямой нестандартной проекции. После выполнения рентгенологического исследования и получения снимка, границы медной сетки и нестандартной ячейки 1×2 см обводят по контуру несмываемым маркером, как показано на Фиг. 5 и Фиг. 6. Затем, ориентируясь по рентгенограмме, находят тень ячейки, содержащей тень инородного тела, и высчитывают число квадратов в вертикальном и горизонтальном рядах от этой ячейки до края сетки. Далее, руководствуясь полученными данными, на пересечении вертикального и горизонтального рядов квадратов сетки, расположенной на коже, определяют искомую ячейку и в ее пределах маркером наносят точную проекцию на кожу инородного тел, как показано на Фиг. 7. Разметка, нанесенная маркером, практически не смывается с кожи антисептиками при подготовке операционного поля.
На втором этапе, определяются показания к удалению инородного тела в мягких тканях. Оцениваются и сопоставляются риски оставления инородного тела в тканях и потенциальный вред от попытки его удалить. Принятие решения об удалении инородного тела мягких тканей, при письменном добровольном информированном согласии пациента на проведение оперативного вмешательства, осуществляется с учетом размеров и свойств инородного тела, его анатомического расположения, взаимоотношения с анатомически важными структурами. Кроме того, учитывается возраст пациента, наличие сопутствующих заболеваний.
Основными показаниями к удалению рентгенконтрастных инородных тел можно считать:
1. Локализацию инородного тела в функционально активных областях и вблизи анатомических образований (нервные стволы, сухожилия, связки).
2. Нарушение функции конечности либо косметический дефект, обусловленные инородным телом.
3. Хронический болевой синдром, вследствие наличия инородного тела в мягких тканях.
4. Воспалительные изменения в мягких тканях, либо свищи поддерживаемые инородным телом.
5. Миграция инородного тела, создающая риск вторичного повреждения анатомически важных образований (эрозия магистрального сосуда с кровотечением, тендинит, синовит, бурсит, контрактуры, нейропатии).
6. Желание пациента удалить инородное тело при отсутствии абсолютных противопоказаний к операции.
Кроме общеизвестных противопоказаний к любой хирургической операции, связанных с высоким операционным и анестезиологическим риском, к противопоказаниям для извлечения инородных тел из мягких тканей можно отнести:
1. Локализацию инородных тел в непосредственной близости от магистральных сосудов, нервов и жизненно важных органов (без угрозы их повреждения вследствие миграции и пролежня стенки) с высоким риском их интраоперационного ранения.
2. Значительную глубину залегания при небольших размерах и отсутствии клинических проявлений обусловленных инородным телом.
3. Отсутствие у хирурга практического опыта по успешному удалению инородных тел из мягких тканей и необходимых условий для проведения обследования и операции.
4. Страх больного перед оперативным вмешательством.
Оперативное лечение, направленное на удаление инородного тела из мягких тканей, должно носить плановый характер. Следует признать порочной практику удаления инородного тела, не создающего непосредственной угрозы жизни пациента в экстренном порядке «во что бы то ни стало», без проведения тщательной подготовки к операции по описанной выше схеме.
На третьем этапе осуществляется выбор вида обезболивания с учетом размеров, локализации, глубины залегания инородного тела, а также возраста пациента. При отсутствии общеизвестных противопоказаний к местной анестезии данный вид обезболивания может быть использован при поверхностной локализации инородных тел - не глубже 3-4 см от поверхности кожи (в пределах подкожной клетчатки, непосредственно под фасцией), либо если инородные тела крупные, пальпируемые и не предвидится технических трудностей при их удалении. Общую анестезию целесообразно использовать при глубокой локализации - более 4 см от поверхности кожи - мелких инородных тел соседствующих с анатомически важными образованиями.
На четвертом этапе, отступя перпендикулярно и вверх 1-1,5 см от первичной разметки, на кожу несмываемым маркером параллельно наносится дублирующая проекция инородного тела, что указано стрелкой 1 на Фиг. 8. При выполнении операционного доступа и в ходе оперативного вмешательства, визуализация нанесенной на кожу проекции инородного тела ухудшается, вследствие постепенного ее стирания и загрязнения кожи кровью, а дублирующая параллельная разметка дает представление оператору об ориентации и размерах искомого инородного тела.
Затем, в соответствии с нанесенной на кожу проекцией инородного тела, осуществляется выбор направления оперативного доступа. Желательно, с учетом расположения анатомически важных образований, добиться совпадения линии предполагаемого доступа с ходом линий Лангера, что позволит избежать образования грубых послеоперационных рубцов в функционально активных и косметически значимых областях. На данном этапе следует избегать распространенной ошибки - слишком маленького оперативного доступа, который препятствует визуализации тканей, повышает риск ятрогенных повреждений, увеличивает время операции и уменьшает вероятность успешного удаления искомого объекта. Кроме того, в случае недостаточного размера доступа существует опасность фрагментации и оставления части инородного тела в ране, особенно в случае мелких и тонких металлических предметов, подвергающихся неизбежной коррозии.
Далее, на кожу несмываемым маркером наносится линия оперативного доступа, что указано стрелкой 1 на Фиг. 9, которая должна пересекать - строго в перпендикулярном направлении - нанесенную ранее проекцию инородного тела.
Оптимальная длина стандартного начального доступа, вне зависимости от размеров инородного тела, для кисти и стопы равна 1-1,5 см, для предплечья, плеча, голени - 1,5-2,5 см, для бедра и ягодичной области - 2,5-3 см.
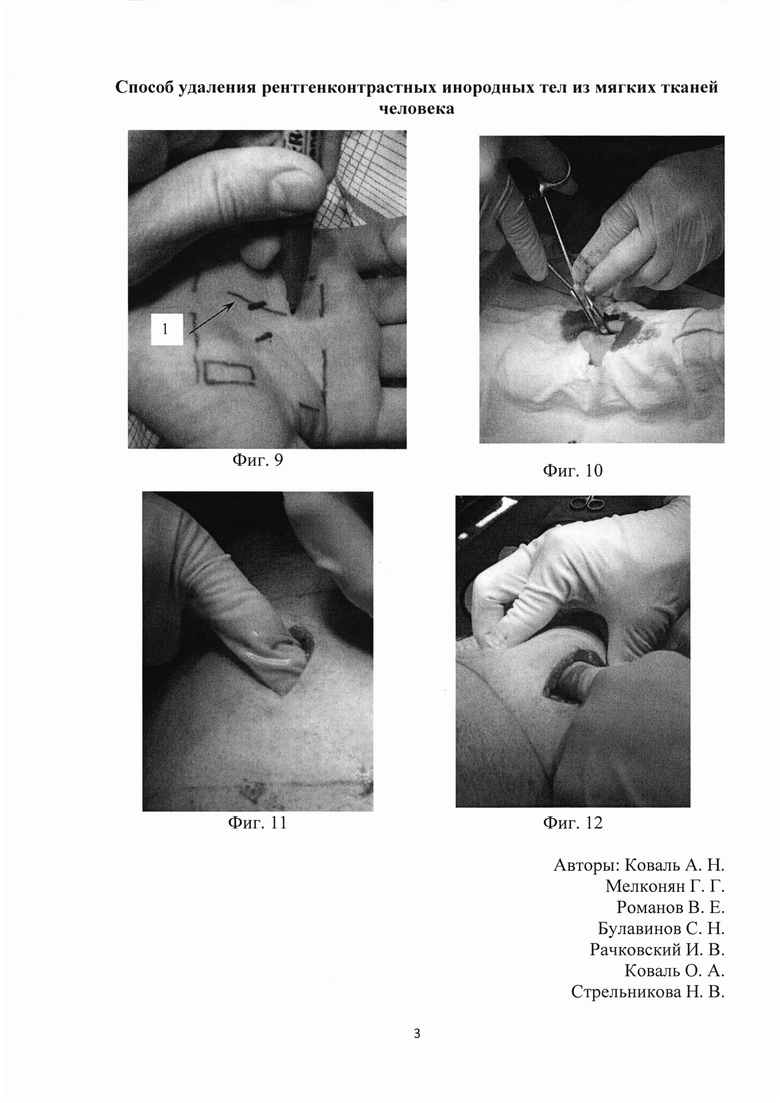
На пятом этапе, в условиях операционной, после выполнения анестезии, широкой обработки операционного поля и ограничения операционного поля стерильным операционным бельем осуществляется оперативный доступ строго по заранее нанесенной линии через проекцию инородного тела. Продвижение вглубь тканей осуществляют строго перпендикулярно, то есть под углом 90 градусов, к поверхности кожи. Достаточность глубины раны, с учетом полученных при помощи УЗИ данных, осуществляется при помощи линейки нанесенной на некоторые модели ручек скальпелей, либо хирургических инструментов, инъекционных игл, имеющих стандартную длину, что показано на Фиг. 10.
Распространенной ошибкой, приводящей к неудачной попытке удаления инородного тела, следует считать отказ от привлечения к ассистенции второго хирурга, который во время операции обеспечивает полноценную визуализацию операционной раны.
Поиск инородных тел ошибочно может показаться легким, однако в подавляющем большинстве случаев обнаружение инородных тел в мягких тканях, даже после предварительной разметки, связан с существенными трудностями. В связи с этим, при поиске инородных тел рекомендуется использовать ряд нижеперечисленных технических приемов:
1. В ходе ревизии раны обращают пристальное внимание на состояние тканей в предполагаемой зоне локализации инородного тела. Ориентировочную топическую диагностику инородного тела в мягких тканях осуществляют по черно-коричневому окрашиванию тканей, что свидетельствует о металлозе и указывает на близкую локализацию искомого объекта.
2. Изначально используют аккуратное зондирование тканей закрытым кровоостанавливающим зажимом типа Бильрот при непрерывном визуальном контроле до появления ощущения «царапания». Однако, при удалении инородных тел из областей с наличием множественных соединительнотканных перемычек, например, ладони или подошвы, описанные ощущение трудно дифференцировать.
3. Немаловажным является деликатное исследование раны пальцем, во время которого возможно ощутить инородное тело, что показано на Фиг. 11. Однако хирургу следует быть предельно острожным при наличии колющего/режущего инородного тела в мягких тканях.
4. В некоторых случаях оказывается полезным создание противоупора рукой оператора в окружности раны, что позволяет зафиксировать инородное тело в мягких тканях, что показано на Фиг. 12. Использование данного приема приводит к смещению мягких тканей по направлению к ране, и инородное тело начинает ощущаться пальцем, либо спонтанно, что характерно для швейных игл, выходит в рану.
При обнаружении инородного тела основная задача состоит в том, чтобы удалить его целиком, без оставления фрагментов. Для удаления используется анатомический пинцет, который в отличие от зажима позволяет осуществить точный захват искомого объекта и благодаря контролю прилагаемого усилия избежать фрагментации инородного тела.
После успешного удаления инородного тела, при условии отсутствия признаков хирургической инфекции мягких тканей, на рану накладывают швы. Решение о необходимости дренирования раны и антибиотикотерапии принимается индивидуально с учетом клинической ситуации.
В послеоперационном периоде выполняется контрольная рентгенография для исключения оставления в ране неудаленных фрагментов инородного тела.
Преимущества предлагаемого способа удаления рентгенконтрастных инородных тел из мягких тканей человека состоят в следующем:
1. Использование в комплексе неинвазивной прецизионной диагностики инородного тела в мягких тканях УЗИ и рентгенографии с медной сеткой, которые дают наиболее точные представления о глубине залегания, топографическом отношении инородного тела к соседним анатомическим образованиям и позволяют определить точную его проекцию на поверхность тела человека;
2. Решение об удалении инородного тела принимается с учетом показаний и противопоказаний к оперативному вмешательству в зависимости от конкретной клинической ситуации;
3. Выбор вида обезболивания производится с учетом размеров, глубины залегания и локализации инородного тела;
4. Нанесение на кожу дополнительной параллельной дублирующей разметки проекции инородного тела несмываемым маркером, выбор и нанесение линии наиболее рационального оперативного доступа, что является одним из важных условий уменьшения продолжительности операции и залогом успешного удаления инородного тела;
5. Привлечение к ассистенции второго хирурга, который во время операции обеспечивает полноценную визуализацию операционной раны;
6. Использование во время поиска инородных тел ряда технических приемов: оценка состояния тканей в предполагаемой зоне локализации инородного тела для обнаружения признаков металлоза, аккуратное зондирование тканей закрытым кровоостанавливающим зажимом типа Бильрот под непрерывном визуальным контролем до появления ощущения «царапания», ревизия раны пальцем, во время которой возможно ощутить инородное тело, создание противоупора рукой оператора в окружности раны, что создает условия для пальпации инородного тела, либо спонтанного выхода его в рану.
7. Использование для удаления обнаруженного инородного тела анатомического пинцета, который позволяет осуществить точный захват искомого объекта и благодаря контролю прилагаемого усилия, избежать фрагментации инородного тела.
В виду необходимости оценки эффективности предложенной методики удаления инородных тел из мягких тканей мы установили, что за период с 1985 по 2014 годы, в отделениях гнойной хирургии и травматологии 301 ВКГ г. Хабаровска находилось на лечении 125 пациентов с рентгенконтрастными инородными телами в мягких тканях. Традиционный способ диагностики рентгенконтрастных инородных тел мягких тканей применялся с 1985 по 2001 годы у 82 (65,6%) больных контрольной группы и не предусматривал комплексной диагностики с использованием УЗИ и медной сетки. Инородные тела удалялись без учета индивидуальных показаний и противопоказаний к оперативному вмешательству, вид обезболивания определялся без учета размеров, глубины залегания и локализации инородного тела, дополнительная дублирующая разметка проекции инородного тела не наносилась, поиск и удаление инородного тела осуществлялись без использования технических приемов.
Предложенный способ неинвазивной диагностики рентгенконтрастных инородных тел в мягких тканях в период с 2002 по 2014 годы и был применен у 43 (34,4%) больных основной группы.
Сформированные группы были сходны по полу, возрасту, длительности заболевания, количеству перенесенных ранее операций (t<2; р>0,05), что позволило объективно обосновать достоверность полученных результатов.
Возраст больных колебался от 16 до 55 лет, составил в среднем, в основной группе 25,9±3,2 лет, в контрольной группе 23,7±2,6 года. В обеих группах мужчин было 123 (98,4%), женщин - 2(1,6%).
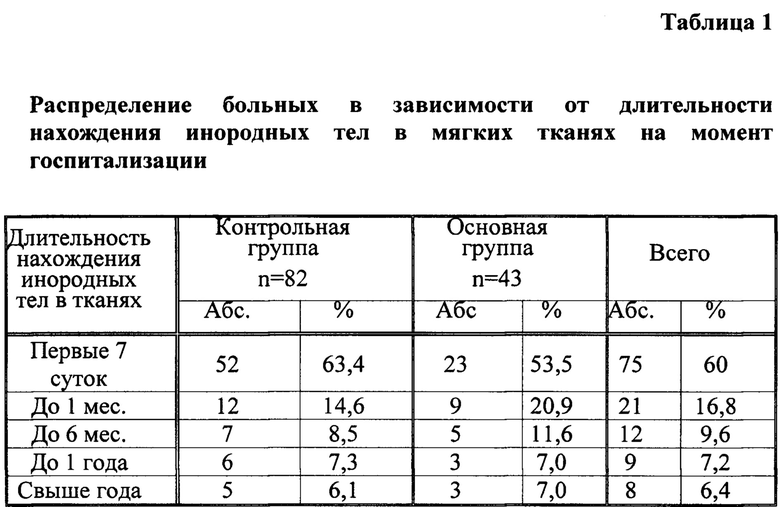
По срокам нахождения инородных тел в мягких тканях на момент госпитализации, больные распределились следующим образом: 75 (60%) больных поступило в первые 7 суток от момента получения травмы, 21 (16,8%) - до 1 месяца, 12 (9,6%) - до 6 месяцев, 9 (7,2%) - до года, 8 (6,4%) - через год и более, что представлено в таблице 1.
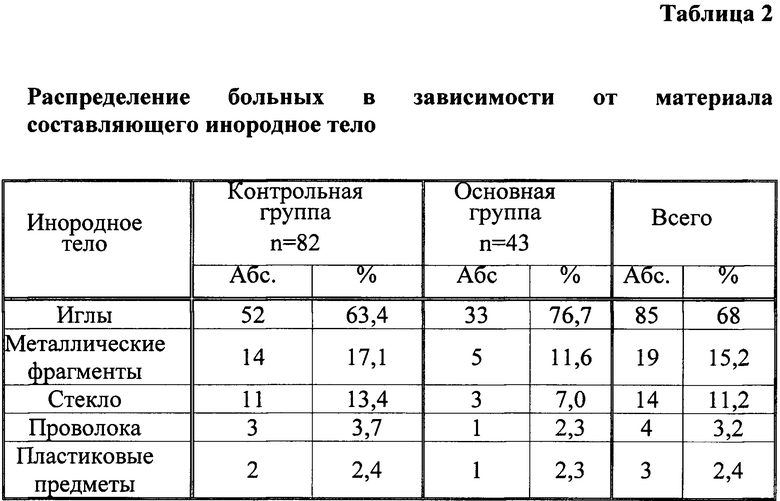
Наиболее часто в мягких тканях определялись швейные иглы и их обломки 85 (68%) случаев. Кроме того, в 19 (15,2%) случаях были диагностированы различные металлические фрагменты, в 14 (11,2%) - осколки стекол, в 4 (3,2%) - обнаружены фрагменты металлической проволоки и в 3 (2,4%) случаях найдены предметы из рентгенконтрастного пластика, что представлено в таблице 2.
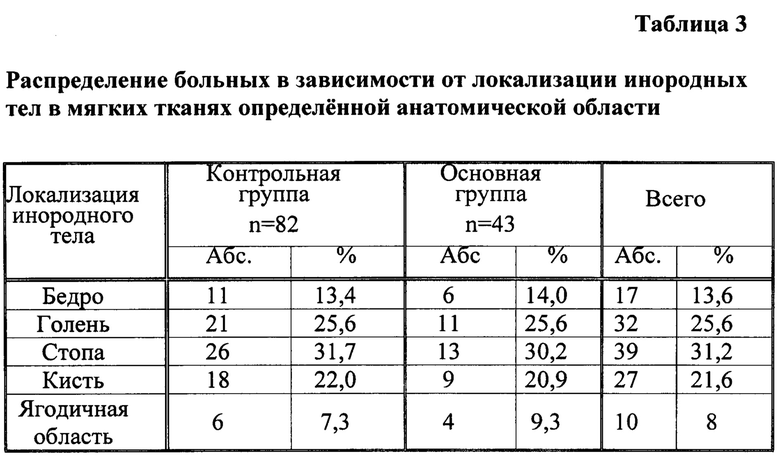
Наиболее часто - 39 (30,2%) случаев - инородные тела локализовались в тканях стопы, в 32 (25,6%) случаях инородные тела локализовались в голени. В кисти инородные тела обнаружены в 27 (21,6%) случаях, в бедре в 17 (13,6%) и в ягодичной области в 10 (8%) случаях, что представлено в таблице 3.
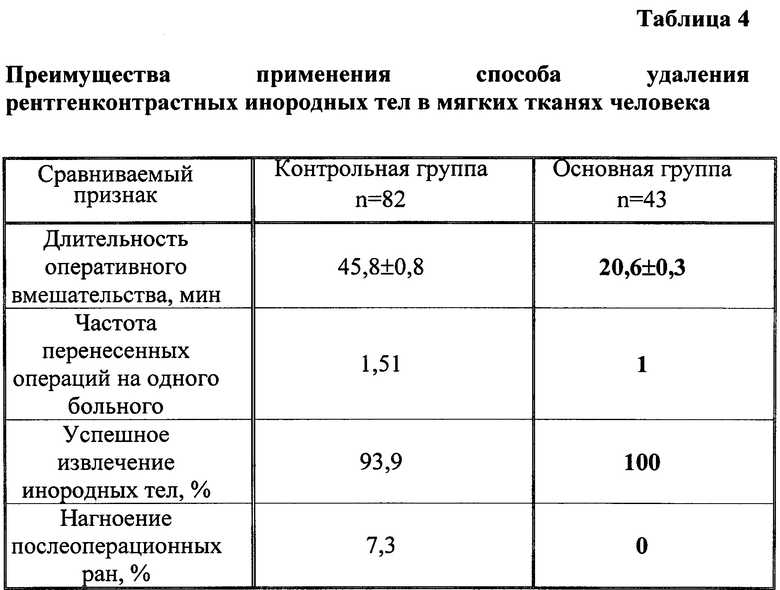
Все инородные тела у пациентов основной группы были извлечены во время первой операции, в то время как у пациентов контрольной группы успешных извлечений во время первой операции было лишь 68 (82,9%), при том, что у 23 (28%) пациентов в последующем выполнялось несколько оперативных вмешательств. Частота перенесенных операций на одного больного составила 1,51. У 5 (6,1%) пациентов контрольной группы инородные тела, несмотря на неоднократные операции, так и не были удалены.
Длительность оперативного вмешательства у больных контрольной группы составила в среднем 45,8±0,8 минуты, в то время как длительность операции у больных основной группы, благодаря точной топической диагностике инородных тел и использованию ряда технических приемов во время операции была 20,6±0,3 минут.
У 6 (7,3%) пациентов контрольной группы диагностировано нагноение послеоперационных ран, что связано с длительностью операции и травматизации тканей, в то время как у больных основной группы подобных осложнений не было. Преимущества, связанные с применением предлагаемого способа диагностики, отражены в таблице 4.
Таким образом, предложенный способ высокоэффективен и может с успехом может с успехом применяться у больных с рентгенконтрастными инородными телами мягких тканей.
Эффективность предложенного способа диагностики инородных тел иллюстрируют клинические примеры.
Пример 1.
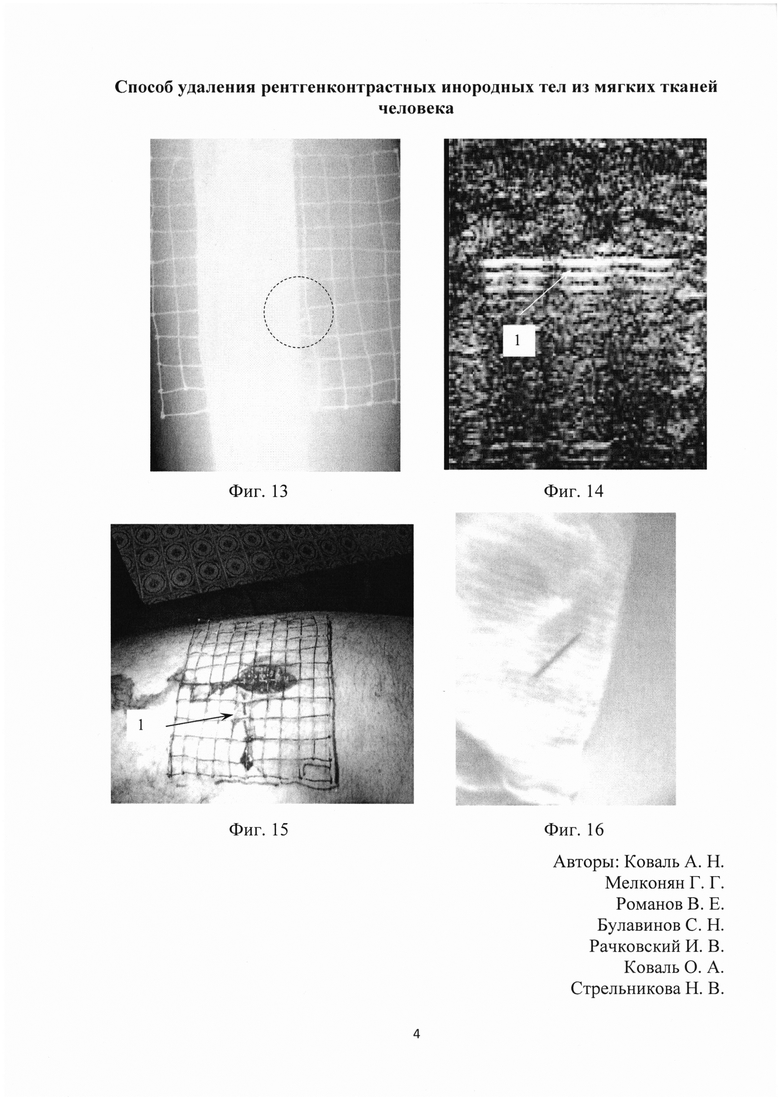
Больной Б. 1992 года рождения, поступил в отделение гнойной хирургии 16.03.2012 г. с диагнозом инородное тело - швейная игла - в мягких тканях средней трети левого бедра. Жалобы при поступлении на боли при ходьбе в левом бедре. Со слов, в кармане хранил иглу в катушке ниток, 10.03.2012 г., почувствовал колющую боль в левом бедре. 11.03.2012 г. обратился в медицинский пункт части, выполнена рентгенография, выявлено инородное тело в мягких тканях по передней поверхности средней трети левого бедра. Врачом части 12.03.2012 г. предпринята безуспешно попытка извлечь инородное тело. 13.03.2012 г. госпитализирован в 301 ВКГ для оперативного удаления инородного тела. По задне-наружной поверхности средней трети левого бедра имеется послеоперационная рана в продольном направлении 2,5×0,1 см края раны сближены полоской пластыря. На представленных рентгенограммах в мягких тканях левого бедра по передней поверхности имеется инородное тело - швейная игла длинной 3,5 см. После определения рентгенологической проекции инородного тела с использованием стерильной металлической сетки, что представлено на Фиг. 13, и определения глубины залегания инородного тела при помощи УЗИ, что указано стрелкой 1 на Фиг. 14, на кожу нанесена точная проекция инородного тела маркером. Проекция раны и инородного тела не совпадают, что указано стрелкой 1 на Фиг. 15. 13.03.2012 г. под местной анестезией через имеющуюся операционную рану достаточных размеров обнаружено и удалено анатомическим пинцетом инородное тело, которое представлено на Фиг. 16, техническим приемом «поддавливание» торца инородного тела по направлению к ране. При контрольной рентгенографии инородное тело в мягких тканях левого бедра отсутствует. Рана зажила первичным натяжением.
Пример 2.
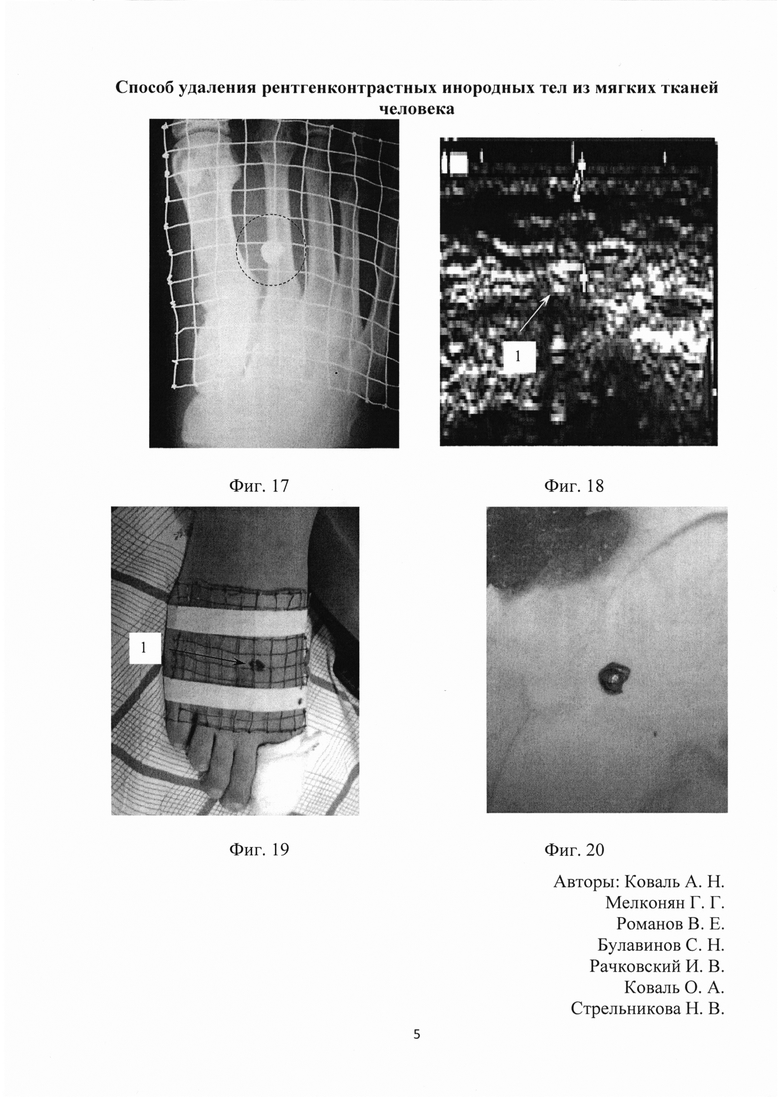
Больной О. 1996 года рождения, поступил в отделение гнойной хирургии 12.12.2014 г. с диагнозом инородное тело - фрагмент свинцовой пули - мягких тканей правой стопы. Жалобы при поступлении на боль при ходьбе в правой стопе. Со слов, в мае 2014 г. получил пулевое ранение правой стопы, в день получения травмы в травматологическом пункте по месту жительства было выполнено удаление одного поверхностно расположенного фрагмента пули. Рана зажила, однако сохранялась боль при ходьбе. На тыльной поверхности правой стопы продольный послеоперационный рубец 1,0 см без воспаления в окружающих тканях. На рентгенограммах правой стопы в мягких тканях на уровне проксимального диафиза 2 плюсневой кости определяется инородное тело металлической плотности. После определения рентгенологической проекции инородного тела с использованием металлической сетки, что представлено на Фиг. 17, и определения глубины залегания инородного тела при помощи УЗИ, установлено, что в мягких тканях лоцируется инородное тело на глубине 0,5 см от поверхности кожи, что указано стрелкой 1 на Фиг. 18. На кожу нанесена точная проекция инородного тела, которая указана стрелкой 1 на Фиг. 19. 14.12.2014 г. под местной инфильтрационной анестезией, ввиду поверхностного залегания инородного тела, выполнен разрез длинной 1,5 см по заранее нанесенной разметке в строго перпендикулярном к поверхности кожи направлении. Инородное тело обнаружено техническим приемом - «зондирование раны кровоостанавливающим зажимом» и удалено при помощи анатомического пинцета. Сплющенная свинцовая пуля была инкапсулирована в тканях и содержала фрагменты текстиля, что представлено на Фиг. 20. При контрольной рентгенографии инородное тело в мягких тканях правой стопы отсутствует. Рана зажила первичным натяжением.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ РЕНТГЕНКОНТРАСТНЫХ ИНОРОДНЫХ ТЕЛ В МЯГКИХ ТКАНЯХ ЧЕЛОВЕКА | 2015 |
|
RU2605148C1 |
| Способ удаления инородных тел из мягких тканей под ультразвуковым контролем | 2024 |
|
RU2825520C1 |
| ПРИСПОСОБЛЕНИЕ ДЛЯ НЕИНВАЗИВНОЙ ПРЕЦИЗИОННОЙ ТОПИЧЕСКОЙ ДИАГНОСТИКИ РЕНТГЕНКОНТРАСТНЫХ ИНОРОДНЫХ ТЕЛ В МЯГКИХ ТКАНЯХ ЧЕЛОВЕКА | 2015 |
|
RU2602457C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ УРОВНЯ ПОЗВОНОЧНО-ДВИГАТЕЛЬНОГО СЕГМЕНТА ПРИ ОПЕРАЦИЯХ НА ПОЗВОНОЧНИКЕ | 2020 |
|
RU2751279C1 |
| Способ сохранения инфрамаммарной складки при выполнении подкожной или кожесохраняющей радикальной мастэктомии | 2023 |
|
RU2830291C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ОПЕРАТИВНОГО ДОСТУПА ДЛЯ БИОПСИИ НЕПАЛЬПИРУЕМЫХ ОБРАЗОВАНИЙ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2009 |
|
RU2398524C1 |
| Способ эндоскопической хирургической обработки огнестрельных слепых ранений | 2023 |
|
RU2813954C1 |
| Способ удаления инородного тела | 1987 |
|
SU1602455A1 |
| СПОСОБ ПРОЕЦИРОВАНИЯ ПАТОЛОГИЧЕСКОГО ОЧАГА НА КОЖУ | 1990 |
|
RU2033083C1 |
| СПОСОБ ПРОЕКЦИОННОГО ОТОБРАЖЕНИЯ НЕБОЛЬШИХ ПАРАСАГИТТАЛЬНЫХ МЕНИНГИОМ ГОЛОВНОГО МОЗГА | 2008 |
|
RU2369319C1 |
Изобретение относится к медицине, а именно к хирургии и травматологии. Используют УЗИ и рентгенологическое исследование с металлическими сетками различных размеров для неинвазивного обнаружения рентгенконтрастного инородного тела. Для этого последовательно выполняют несколько этапов. После определения глубины залегания инородного тела наносится точная проекция на кожу инородного тела. При этом на втором этапе принимается решение об удалении инородного тела с учетом показаний и противопоказаний к оперативному вмешательству. На третьем этапе выбирается способ обезболивания с учетом размеров, глубины залегания и локализации инородного тела. На четвертом этапе на кожу наносится дополнительная параллельная дублирующая разметка проекции инородного тела несмываемым маркером. Выбирается и наносится линия наиболее рационального оперативного доступа. На пятом этапе при обязательном участии второго хирурга, по нанесенной разметке выполняется стандартный начальный доступ определенной длины: для кисти и стопы 1-1,5 см, для предплечья, плеча, голени - 1,5-2,5 см, для бедра и ягодичной области - 2,5-3 см, который осуществляется строго перпендикулярно к поверхности кожи, со строго вертикальным продвижением на заранее известную глубину, контролируемую при помощи частей хирургических инструментов со стандартной длиной. При этом осуществляется поиск инородного тела, с применением ряда технических приемов: оценка состояния тканей, прилежащих в рану для обнаружения признаков металлоза, зондирование тканей закрытым кровоостанавливающим зажимом Бильрот при визуальном контроле до появления ощущения «царапания», ревизия раны пальцем, во время которой возможно ощутить инородное тело, создание противоупора рукой оператора в окружности раны, что создает условия для пальпации инородного тела, либо спонтанного выхода его в рану и удаления обнаруженного инородного тела анатомическим пинцетом, который обеспечивает точный захват искомого объекта. Благодаря контролю прилагаемого усилия, позволяет избежать фрагментации инородного тела, что в конечном итоге минимизирует операционную травму и способствует успешному удалению искомого объекта вне зависимости от его локализации. Способ позволяет добиться максимально точной топической диагностики инородного тела в мягких тканях путем использования неинвазивных методик и технически простых приспособлений, успешно удалить инородное тело, сократив время поиска, минимизировав травматизацию тканей и избежав повреждения анатомически важных образований в области вмешательства. 2 пр., 4 табл., 20 ил.
Способ удаления рентгенконтрастных инородных тел из мягких тканей человека, включающий использование УЗИ, рентгенологического исследования с металлическими сетками различных размеров для неинвазивного обнаружения рентгенконтрастного инородного тела, путем последовательного выполнения нескольких этапов: после определения глубины залегания инородного тела наносится точная проекция на кожу инородного тела, отличие состоит в том, что на втором этапе принимается решение об удалении инородного тела с учетом показаний и противопоказаний к оперативному вмешательству, на третьем этапе выбирается способ обезболивания с учетом размеров, глубины залегания и локализации инородного тела, на четвертом этапе на кожу наносится дополнительная параллельная дублирующая разметка проекции инородного тела несмываемым маркером, выбирается и наносится линия наиболее рационального оперативного доступа, на пятом этапе, при обязательном участии второго хирурга, по нанесенной разметке выполняется стандартный начальный доступ определенной длины: для кисти и стопы 1-1,5 см, для предплечья, плеча, голени - 1,5-2,5 см, для бедра и ягодичной области - 2,5-3 см, который осуществляется строго перпендикулярно к поверхности кожи, со строго вертикальным продвижением на заранее известную глубину, контролируемую при помощи частей хирургических инструментов со стандартной длиной, при этом осуществляется поиск инородного тела, с применением ряда технических приемов: оценка состояния тканей, прилежащих в рану для обнаружения признаков металлоза, зондирование тканей закрытым кровоостанавливающим зажимом Бильрот при визуальном контроле до появления ощущения «царапания», ревизия раны пальцем, во время которой возможно ощутить инородное тело, создание противоупора рукой оператора в окружности раны, что создает условия для пальпации инородного тела, либо спонтанного выхода его в рану и удалением обнаруженного инородного тела анатомическим пинцетом, который обеспечивает точный захват искомого объекта, а благодаря контролю прилагаемого усилия, позволяет избежать фрагментации инородного тела, что в конечном итоге минимизирует операционную травму и способствует успешному удалению искомого объекта вне зависимости от его локализации.
| М.Н | |||
| КОРЕНЬ и др | |||
| Способ и устройство для удаления рентгеноконтрастных инородных тел в практике травматолога | |||
| БДМУ Медицинский журнал, 2012, N1, С.123-125 | |||
| УСТРОЙСТВО ДЛЯ ПОИСКА И УДАЛЕНИЯ МЕТАЛЛИЧЕСКОГО ИНОРОДНОГО ТЕЛА | 1991 |
|
RU2044520C1 |
| СПОСОБ УДАЛЕНИЯ ТВЕРДОГО ИНОРОДНОГО ТЕЛА ИЗ МЯГКИХ ТКАНЕЙ ОРГАНИЗМА | 2006 |
|
RU2313294C1 |
| GWEN WAGSTROM HALAAS Management of Foreign Bodies in the Skin | |||
| Am Fam Physician | |||
| Пресс для выдавливания из деревянных дисков заготовок для ниточных катушек | 1923 |
|
SU2007A1 |
| БОРОННАЯ РАМА-ЗИГЗАГ | 1914 |
|
SU683A1 |
| ALI EBRAHIMI et al | |||
| Surgical Removal of Neglected Soft Tissue Foreign Bodies by Needle-Guided Technique | |||
| Iran J Otorhinolaryngol | |||
| Многоступенчатая активно-реактивная турбина | 1924 |
|
SU2013A1 |
| Солесос | 1922 |
|
SU29A1 |
Авторы
Даты
2017-10-05—Публикация
2016-02-16—Подача