Изобретение относится к медицине, в частности к хирургии, травматологии и нейрохирургии, и может быть использовано для лечения пациентов с огнестрельными слепыми ранениями мышечно-костных структур шеи, спины, пояса верхних и нижних конечностей, позвоночника и таза.
Огнестрельное ранение по механизму повреждения тканей имеет отличительные особенности, которые объясняются теорией кавитации, заимствованной из гидродинамики, еще также называемой теорией «прямого и бокового удара». Согласно этой теории, морфологические и функциональные изменения, возникают не только в зоне непосредственного повреждения тканей ранящим снарядом, но и вдали от раневого канала за счет «пульсации временной полости». Участок тканей, подвергшихся боковому удару, называют зоной «молекулярного сотрясения». Размеры этой зоны и выраженность морфологических изменений в ней зависят не только от величины физического воздействия ранящего снаряда, но и от строения самих тканей. Тяжесть повреждений тканей определяется «эффектом торможения», т.е. не столько абсолютной кинетической энергией ранящего снаряда, сколько величиной энергии, затрачиваемой пулей или осколка на прохождение тканей [Кузин, М.И. Раны и раневая инфекция / М.И. Кузин [и др.]. - М. : Медицина, 1981. - 688 с.; Willson J. Wound Ballistics (Trauma Rounds) // West. J. Med. - 1977. - Jul. - № 127. - P. 49-54.].
В результате ранения образуется раневой канал различной формы и длины. При сквозном ранении раневой канал имеет два отверстия - входное и выходное. При слепом ранении имеется только входное отверстие и в конце раневого канала находится ранящий снаряд. Размеры входного отверстия в большинстве случаев соответствуют размерам ранящего снаряда. Размеры выходного отверстия могут быть равными или большими в сравнении с входным, что зависит от характера движения ранящего снаряда внутри тела и плотности поврежденных тканей.
В стенках раневого канала всегда имеются некротические ткани, образовавшиеся в результате прямого удара (первичный некроз). В зоне воздействия бокового удара также могут быть участки некроза за счет нарушения микроциркуляции крови. Вторичный некроз образуется впоследствии на различном отдалении от раневого канала, чему способствуют пониженная жизнеспособность тканей, пострадавших от бокового удара, а также воздействие токсических веществ из некротических тканей и микробных токсинов [Кузин, М.И. Раны и раневая инфекция / М.И. Кузин [и др.]. - М. : Медицина, 1981. - 688 с.; Willson J. Wound Ballistics (Trauma Rounds) // West. J. Med. - 1977. - Jul. - № 127. - P. 49-54.]. Огнестрельная рана всегда имеет первичное микробное загрязнение. Микробы заносятся в рану в момент ранения вместе с ранящим снарядом, с участками кожи и волос, со слизистой и содержимым полых органов, с обрывками одежды, фрагментами земли и пр. Дополнительное микробное загрязнение может иметь место и после ранения.
В силу выше описанных особенностей огнестрельных ранений, была сформирована концепция их хирургического лечения, включающая проведение первичной хирургической обработки (ПХО), имеющей цель предупреждения инфекционных осложнений. При ПХО нужно иссечь все нежизнеспособные ткани, а также и те ткани, где может развиться вторичный некроз.
На настоящий день представление о классическом варианте ПХО огнестрельных ран связано с определенными недостатками:
1) ПХО всегда сопряжена с дополнительной хирургической травмой, поскольку рассечение раны проводится на всем ее протяжении для обеспечения осмотра и иссечения зоны некроза по всему ходу раневого канала.
2) Иссечение зоны некроза с одной стороны препятствует развитию инфекционных осложнений, но с другой увеличивает площадь раневой поверхности, что может повышать риск контаминации госпитальной флоры.
3) На определение границ первичного некроза в ранние сроки после ранения влияет большая доля субъективизма, связанного с квалификацией и опытом хирурга.
4) Техника выполнения ПХО не может быть стандартизирована, так как используемые оперативные приемы, зависят от вида ранения, размеров и проекции раневого канала, степени выраженности первичного некроза и пр. Кроме того размеры иссечения определяются анатомическими и функциональными особенностями тканей в области ранения.
5) При глубоких слепых ранениях мышечно-костных структур, сложно провести такое рассечение тканей, с помощью которого можно обработать раневой канал на всем его протяжении.
6) Считается, что некоторые огнестрельные раны, вообще не нуждаются в хирургической обработке, т.к. заживают без осложнений (до 20 - 32%). Это относится к пулевым и мелким осколочным ранениям, где зоны «молекулярного сотрясения» незначительны по размерам. Каких-либо объективных и четких критериев для этого не существует. При этом также известно, что инородные тела, оставшиеся в ране, в отдаленном периоде могут быть причиной развития гнойных осложнений и интоксикаций [Conway J.E. et al. Cauda equina syndrome occurring nine years after a gunshot injury to the spine. A case report // J. Bone. Joint Surg. Am. - 1993. - №75. - P. 760-763.; Kalkan E. et al. A case report of firearm bullet settling into the thoracic spinal canal without causing neurological deficit or vertebral bone destruction//Arch. Orthop. Trauma Surg. - 2007. - № 127. - P. 637-641.; Miller C.A. Penetrating wounds of the spine // Neurosurgery / R.H. Wilkins, S.S. Rengachary eds. - New York.: McGrawHill. - 1985. - P. 1746-1748.; Moon E. et al. Gunshot Wounds to the Spine: Literature Review and Report on a Migratory Intrathecal Bullet //Am J. Orthop. - 2008. - Vol. 37. - № 3. - P. E47-E51.].
Предпринимались попытки отойти от классического варианта ПХО - путем уменьшения инвазивности операции, при сохранении основной ее цели - профилактики инфекционных осложнений, в частности, «концепция сберегательной ПХО» [Дедушкин, B.C. Всегда ли. нужна хирургическая обработка огнестрельных переломов? / B.C. Дедушкин, А.А. Артемьев // Огнестрельная рана и раневая инфекция. - Л., 1991.-С. 131-133]. Целесообразность предложенных способов диктуется особенностью ранения, при котором выполнение ПХО технически трудоемко и сопряжено со значительной хирургической травмой, либо ведет к потере функции. К подобным случаям относятся слепые пулевые или осколочные ранения с малыми размерами входного отверстия и глубоким расположением инородного тела, особенно в функционально значимой анатомической области.
Известен способ эндоскопического и микрохирургического лечения огнестрельных слепых ранений, направленный на извлечение металлических инородных тел из головы, позвоночника, крупных суставов, мышц плечевого пояса. Оперативный доступ к ранящему снаряду при описанном способе опосредованный, - вне проекции раневого канала. Траектория оси доступа выбирали исходя из анатомической и функциональной целесообразности, т.е. по кратчайшему или безопасному пути [Proctor C. S., Stanert K. Endoscopic removal of a bullet from the scapulothoracic space //Journal of shoulder and elbow surgery. - 2003. - Т. 12. - №. 1. - С. 89-90; Gurpinar T., Ozturkmen Y. Arthroscopic removal of an intraarticular bullet from the Hip joint: a case report //J Pak Med Assoc. - 2018. - Т. 68. - №. 9. - С. 1394-1396; Кравцов М. Н. и др. Чрескожная видеоэндоскопическая хирургия при огнестрельном проникающем ранении поясничного отдела позвоночника (обзор литературы и клиническое наблюдение) //Нейрохирургия. - 2018. - Т. 20. - №. 2. - С. 66-73; Karaeminogullari O., Ozer O. Percutaneous transforaminal endoscopic removal of spinal shrapnel //World Neurosurgery. - 2020. - Т. 142. - С. 179-183; Crutcher C. L. et al. Minimally invasive Management of Civilian Gunshot Wounds to the lumbar spine: a case series and technical report //Operative neurosurgery. - 2020. - Т. 19. - №. 3. - С. 219-225; Shen F. H. T., Samartzis D. Operative management of a sacral gunshot injury via minimally invasive techniques and instrumentation //Asian Spine Journal. - 2013. - Т. 7. - №. 1. - С. 44-49; Malik W., Setyowardoyo N. Full endoscopic surgery of bullet removal of the spine: a case report //Journal Orthopaedi and Traumatology Surabaya (JOINTS). - 2022. - Т. 11. - С. 56-60; Mirzadeh S. M. Endoscopic management gunshot wound at the face: Fact or fiction? //Trauma Case Reports. - 2021. - Т. 35. - С. 100497; Burks J. D. et al. Endoscopic removal of a bullet in Rosenmuller fossa: Case report //Journal of Neurological Surgery Reports. - 2016. - Т. 77. - №. 02. - С. e83-e85.].
К прототипу предложенного способа можно отнести способ хирургической обработки огнестрельного слепого ранения мягких тканей, связанный с эндоскопической визуализацией содержимого раневого канала. На первом этапе через входное отверстие огнестрельной раны вводили ригидный эндоскоп и осуществляли эндоскопию раневого канала («вульнероскопию») в воздушной или жидкой среде физиологического раствора хлорида натрия [Haramoto U. et al. Endoscopic management of subcutaneous gunshot wound with irrigation technique //Annals of plastic surgery. - 1998. - Т. 40. - №. 6. - С. 646-649; Yatskiv V. V. et al. Клініко-анатомічне обгрунтування застосування методу вульнероскопії при масивних пораненнях грудної клітки //Клінічна анатомія та оперативна хірургія. - 2017. - Т. 16. - №. 2. - С. 138-140.]. Цель «вульнероскопии» была исключительно диагностической. Эндоскопия раневого канала позволяла уточнить локализацию источника кровотечения, положение металлических и неметаллических инородных тел, выбрать оптимальный хирургический доступ для их извлечения. На втором этапе проводили удаление инородных тел через небольшие разрезы в проекции раневого канала [Haramoto U. et al. Endoscopic management of subcutaneous gunshot wound with irrigation technique //Annals of plastic surgery. - 1998. - Т. 40. - №. 6. - С. 646-649].
Недостатки способа:
1) В случае проведения вульнероскопии в воздушной среде при продолжающемся кровотечении будет затруднена эндоскопическая визуализация, следовательно возникнут технические сложности с ревизией раневого содержимого, с выявлением источника кровотечения и гемостазом.
2) Дополнительные разрезы в проекции раневого канала, выполняемые для извлечения инородных тел, уменьшают хирургическую травматизацию в сравнении с классической ПХО, но не позволяют провести полноценную хирургическую обработку по всей длине раневого канала.
3) Не возможным является обработка огнестрельных переломов и извлечение ранящих снарядов из костной ткани.
4) Не предусмотрена техника дренирования огнестрельной раны.
В основу изобретения положена цель создания минимально-инвазивного и эффективного способа хирургической обработки огнестрельных слепых мышечно-костных ранений (шеи, спины, пояса верхних и нижних конечностей, позвоночника и таза) с глубоким залеганием ранящего снаряда, не сопровождающихся повреждением полых, паренхиматозных органов и крупных сосудов.
Задача заявляемого изобретения состоит в удалении инородных тел, санации, резекции зон первичного некроза мягких тканей и костей через входное отверстие огнестрельной раны без дополнительного рассечения кожных покровов и глубжележащих неповрежденных тканей.
Решение поставленной задачи обеспечивается тем, что в способе эндоскопической хирургической обработки огнестрельных слепых ранений мягких тканей и костей шеи и туловища на первом этапе под компьютерно-томографической навигацией или рентгеновским наведением при помощи навигируемого проводника определяют траекторию раневого канала, путем совмещения входного отверстия огнестрельной раны и локализации дистального рентген-контрастного ранящего снаряда, по заданной траектории через входное отверстие, по навигируемому проводнику устанавливают тубус, диаметр которого превышает размер ранящего снаряда; перед введением тубуса выполняют увеличение диаметра костной части раневого канала корончатой фрезой по навигируемому проводнику; после извлечения проводника в тубус вводят манипуляционный многоканальный эндоскоп длина которого превышает длину тубуса; под контролем эндоскопии в условиях ирригации физиологическим раствором хлорида натрия с Диоксидином, при помощи инструментов, вводимых через эндоскоп, осуществляют мобилизацию, захват и извлечение ранящего снаряда вместе с эндоскопом через тубус; на втором этапе эндоскоп вновь вводят в тубус на прежнюю глубину; под эндоскопической визуализацией в прежних условиях ирригации, производят санацию, инструментальную хирургическую обработку раневого канала, путем резекции видимых зон некроза, осуществляют окончательный гемостаз с постепенным извлечением тубуса и эндоскопа из раны. При необходимости дренирования раны, под эндоскопическим контролем тубус вновь вводят в раневой канал, извлекают эндоскоп, в дистальную часть тубуса вводят катетер, из раны извлекают тубус, с оставлением в ней катетера.
Технический результат изобретения заключается в уменьшении травматичности хирургической обработки огнестрельных слепых мышечно-костных ранений шеи и туловища с обеспечением ее полноценности. Минимизация инвазивности хирургической обработки обеспечивается использованием раневого канала от огнестрельной раны в качестве оперативного доступа с применением монопортальной ирригационной ригидной эндоскопии. Точность определения траектории и длины раневого канала достигается посредством интраоперационной КТ-навигации и/или интраоперационной рентгеноскопии путем совмещения двух точек, одна из которых соответствует входному отверстию раны, другая - области локализации рентген-контрастного ранящего снаряда. Полноценность хирургической обработки достигается:
- благодаря отчетливой видеоэндоскопической визуализации раневого канала в условиях непрерывной ирригации физиологическим раствором хлорида натрия под повышенным давлением;
- возможностью извлечения как рентген-контрастных, так и рентген-неконтрастных инородных тел инструментами, вводимыми через инструментальный канал эндоскопа;
- иссечением нежизнеспособных некротизированных тканей под эндоскопичекой визуализацией;
- сберегательной резекцией костных стенок раневого канала корончатой фрезой;
- обильным промыванием полости огнестрельной раны физиологическим раствором и растворами антисептиков;
- осуществлением гемостаза биполярной коагуляцией сосудов под видеоэндоскопией;
- адекватным дренированием раны.
Данный способ воспроизводим специалистами, владеющими техникой монопортальной эндоскопии на этапе оказания специализированной медицинской помощи.
Терапевтический эффект получают в раннем и позднем послеоперационном периодах за счёт использования видеоэндоскопической монопортальной техники, позволяющей без дополнительной операционной травмы выполнить этапы хирургической обработки огнестрельной раны такие как: удаление инородных тел (рентген контрастных и рентген неконтрастных), нежизнеспособных тканей, санация при помощи обильной ирригации растворами антисептика, гемостаз при помощи эндоскопической биполярной коагуляции, дренирование полости раны. Все это позволяет минимизировать риски инфекционных осложнений огнестрельного ранения.
Заявляемое изобретение поясняется с помощью Фиг. 1-10, на которых изображено:
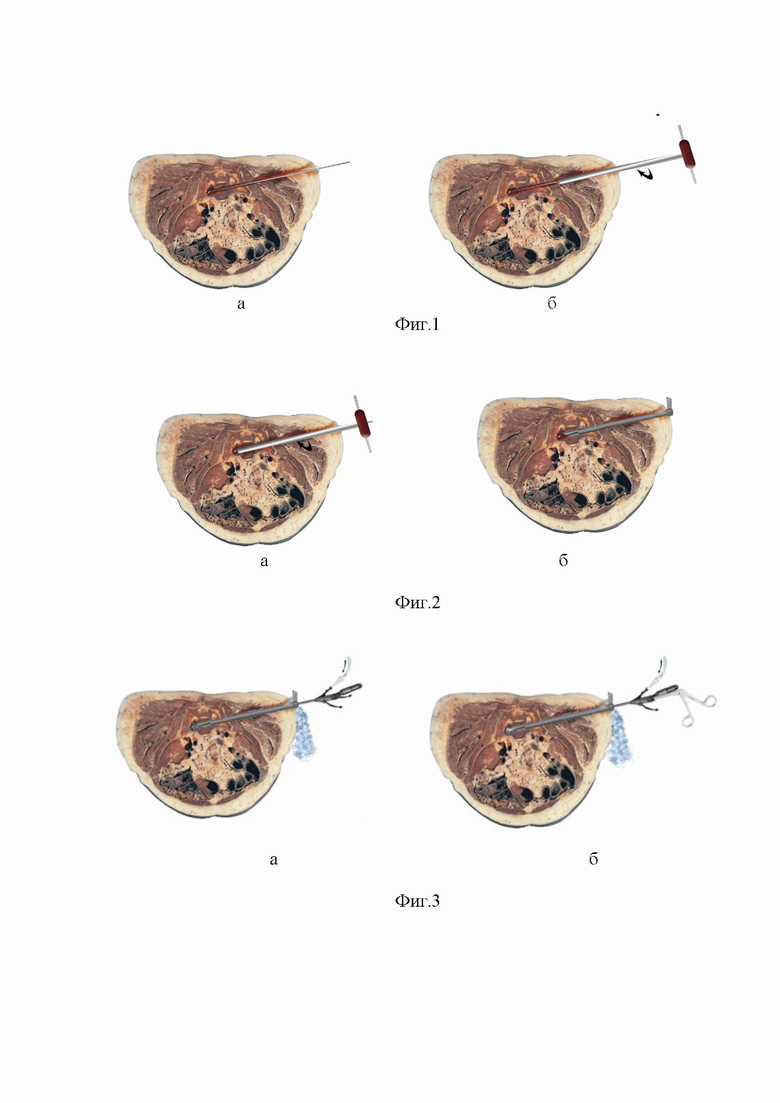
на Фиг. 1 (а, б) - начало операционного доступа; а - в схематичном изображении показан проводник, установленный в раневой канал через входное отверстие - до металлического инородного тела; б - по проводнику установлена полая корончатая фреза до костной части раневого канала; стрелкой показано направление вращения фрезы.
на Фиг. 2 (а, б) - завершение операционного доступа: а - расширение диаметра костной части раневого канала до диаметра тубуса для эндоскопа; б - введение тубуса для эндоскопа по сформированному каналу;
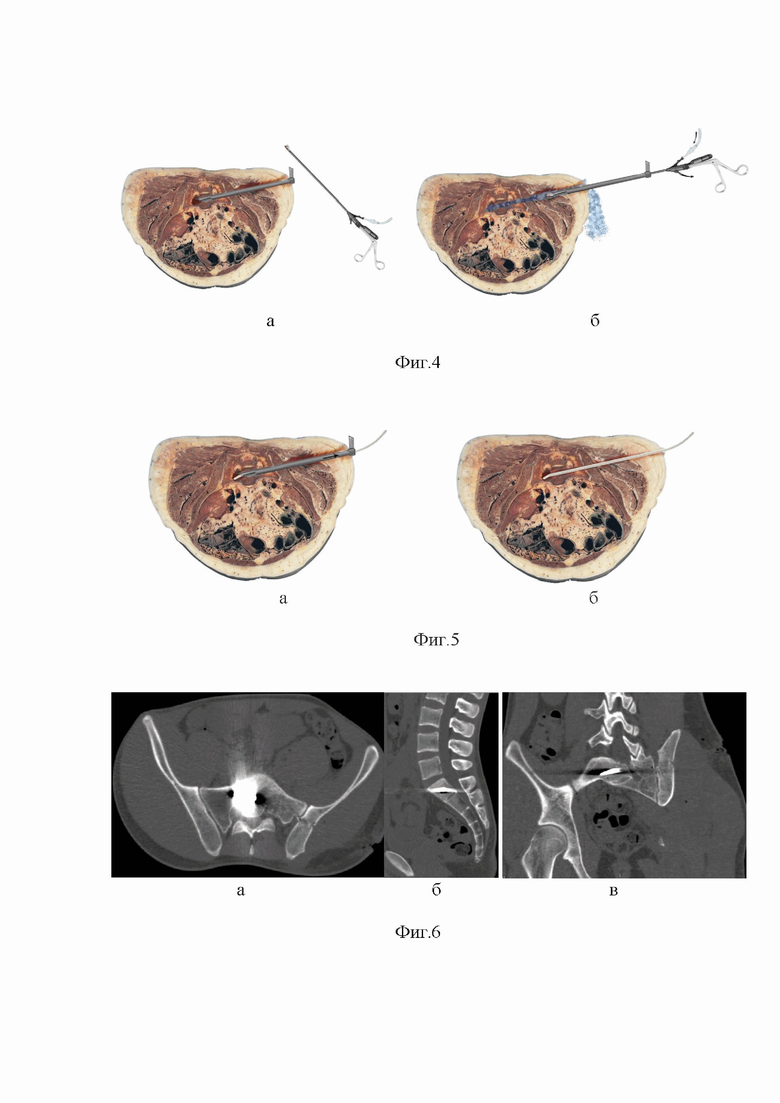
на Фиг. 3 (а, б) - эндоскопический этап операции: а - в тубус установлен эндоскоп, через ирригационный канал которого подается физиологический раствор хлорида натрия с антисептиками; б - этап визуализации инородного тела, его мобилизация и захват при помощи инструментария, вводимого через инструментальный канал эндоскопа; стрелками показано направление тока жидкости.
на Фиг. 4 (а, б) - окончание эндоскопического этапа операции: а - удаление инородного тела через тубус вместе с эндоскопом; б - эндоскопия и санация раневого канала на всем протяжении, с выполнением некроэктомии; большой стрелкой показано направление хирургической обработки - изнутри кнаружи; стрелками показано направление тока жидкости.
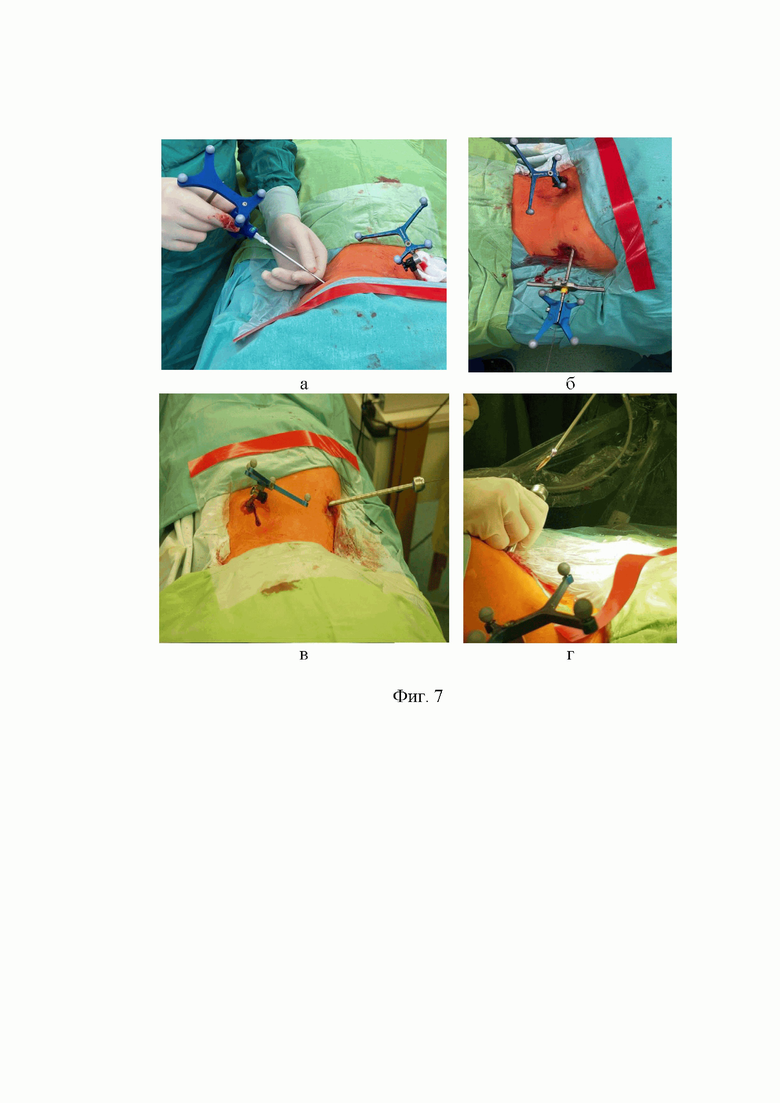
на Фиг. 5 (а, б) - окончание хирургической обработки: удаление эндоскопа и введение через просвет тубуса силиконовой трубки для дренирования; б - извлечение тубуса; стрелкой показано направление смещения тубуса.
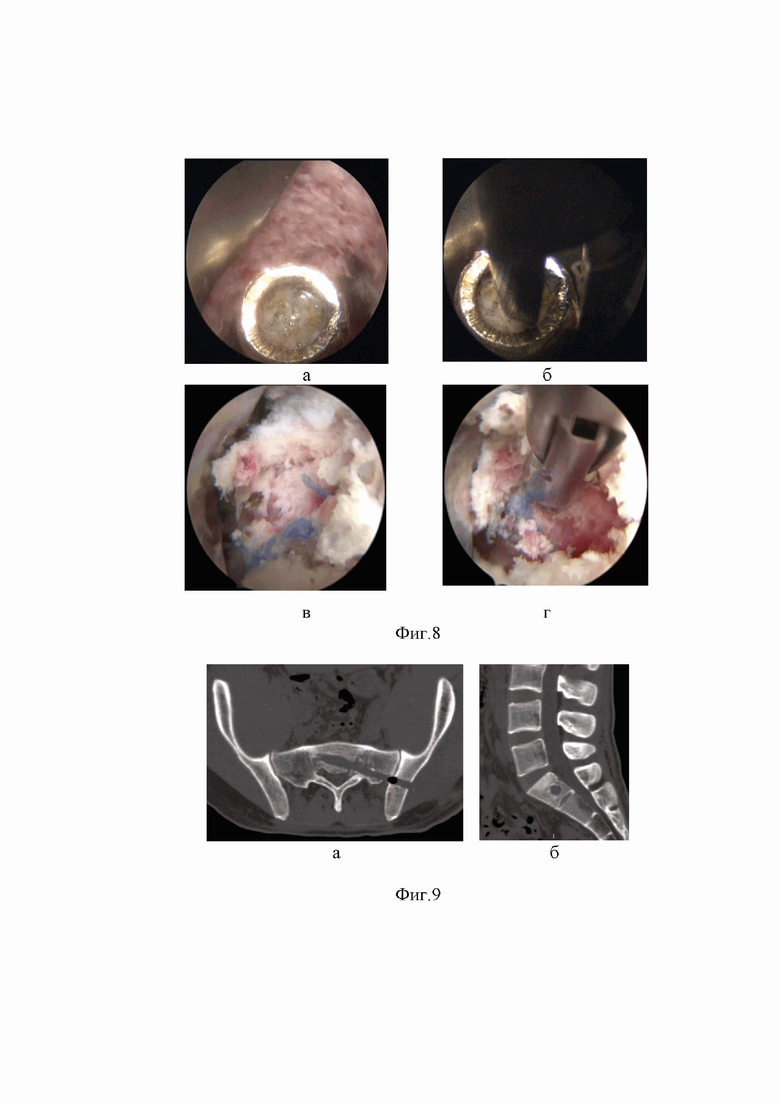
На Фиг. 6 (а, б, в) - предоперационная компьютерная томография в аксиальной, сагиттальной и косой проекциях, отображающая положение ранящего снаряда в теле первого крестцового позвонка и траекторию раневого канала в мягких тканях, подвздошной кости и крестце.
На Фиг. 7 (а, б, в, г) - фотографии операционного поля с последовательным изображением этапов операции.
На Фиг. 8 (а, б, в, г) - интраоперационные фотографии видеоэндоскопического этапа операции.
На Фиг. 9 (а, б) - компьтерная томография, демонстрирующая послеоперационные изменения.
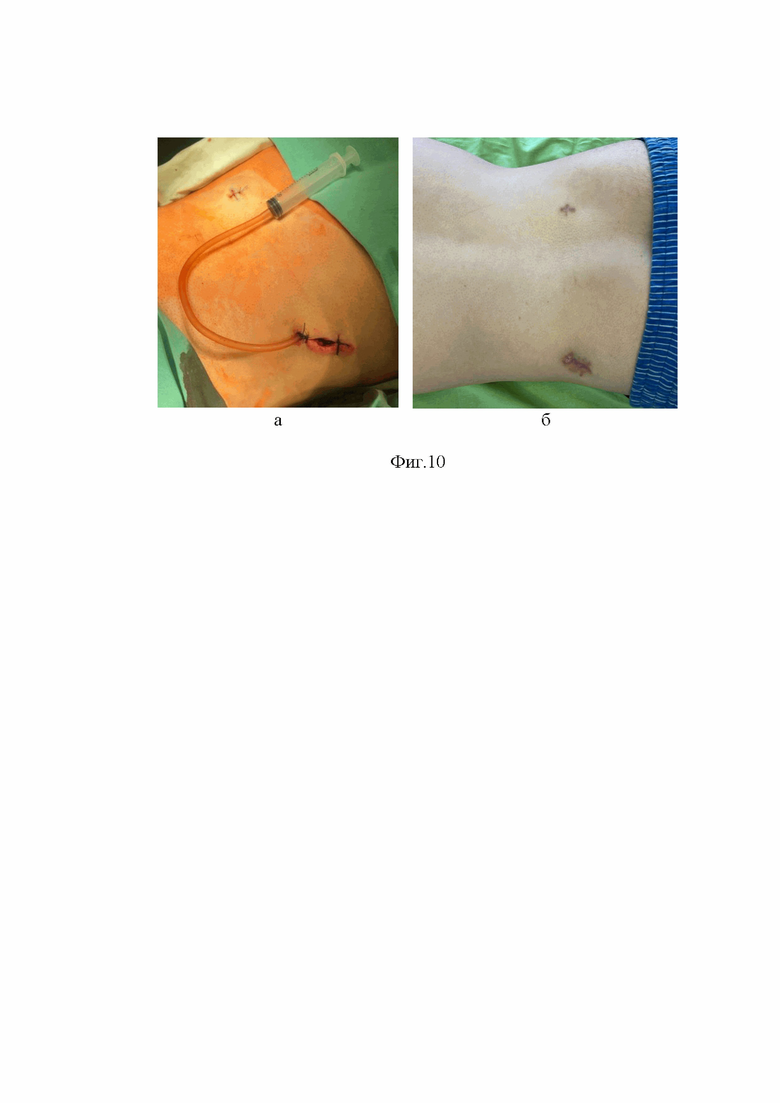
На Фиг. 10 (а, б) - фотографии входного отверстия огнестрельной раны сразу после эндоскопической хирургической обработки и через 16 дней после операции.
Способ эндоскопической хирургической обработки огнестрельных слепых ранений мягких тканей и костей шеи и туловища осуществляют следующим образом.
На первом этапе по результатам интраоперационной КТ-навигации или рентгеноскопии определяют траекторию раневого канала, путем совмещения входного отверстия огнестрельной раны и локализации дистального рентген-контрастного ранящего снаряда. Под лучевым наведением, в условиях местной или общей анестезии, через входное отверстие огнестрельной раны, по заданной траектории вводят навигируемый проводник (Фиг. 1 - а). При расположении инородного тела в костной ткани, по предустановленному проводнику, канюлированной корончатой фрезой выполняют сберегательную резекцию стенок раневого канала (Фиг. 1 - б, Фиг. 2 - а). Без дополнительного рассечения кожи по проводнику устанавливают тубус для эндоскопа, наружный диаметр которого соответствует диаметру фрезы, а внутренний диаметр превышает размер ранящего снаряда (Фиг. 2 - б). Через рабочую канюлю вводят эндоскоп, содержащий ирригационные и инструментальный каналы. Длина эндоскопа превышает длину тубуса, для возможности поноценной визуализации сформированной операционной полости. В условиях ирригации физиологическим раствором хлорида натрия с добавлением Диосидина выполняют эндовульнероскопию и санацию полости раны за счет обильного промывания. По результатам эндоскопии определяют положение инородных тел (Фиг. 3 - а). При помощи инструментов, вводимых в операционную полость через канал эндоскопа, производят мобилизацию инородного тела, его захват и последующее извлечение через тубус вместе с эндоскопом (Фиг. 3 - б, Фиг. 4 - а). На втором этапе эндоскоп вновь вводят в тубус на прежнюю глубину; под эндоскопической визуализацией в прежних условиях ирригации, производят санацию, инструментальную хирургическую обработку всего раневого канала, путем резекции видимых зон некроза, осуществляют окончательный гемостаз с постепенным извлечением тубуса и эндоскопа из раны (Фиг. 4 - б). При необходимости дренирования раны (неустойчивый гемостаз), под эндоскопическим контролем тубус вновь вводят в раневой канал на необходимую глубину; извлекают эндоскоп, в дистальную часть тубуса вводят катетер; из раны извлекают тубус, с оставлением в ней катетера (Фиг. 5 - а, б).
КЛИНИЧЕСКИЙ ПРИМЕР
Пациент Э., 23 года, поступил в клинику нейрохирургии Военно-медицинской академии на вторые сутки после получения ранения с жалобами на локальные боли с иррадиацией в левую ногу. Диагноз: огнестрельное сочетанное слепое пулевое ранение таза, и крестцового отдела позвоночника (25.02.2022г.). Огнестрельные переломы левой подвздошной кости и крестца. Инородное тело (пуля) в первом крестцовом позвонке. Радикулопатия L5 справа с парезом разгибателей правой стопы и болевым корешковым синдромом. Огнестрельная рана левой ягодичной области. Оперативное пособие (03.03.2022г.): эндоскопическая хирургическая обработка огнестрельной раны, удаление инородного тела (пули), дренирование.
При компьютерной томографии выявлено инородное тело крестца. Траектория раневого канала проходит через мягкие ткани левой ягодичной области, крыло подвздошной кости, боковую массу и тело первого крестцового позвонка (Фиг. 6).
Под общей анестезией выполнена интравульнарная эндоскопическая хирургическая обработка огнестрельной раны. Для уточнения траектории раневого канала использована интраоперационная КТ, совмещенная с оптической навигацией. В правую подвздошную кость установлена референтная рамка. Навигируемые игла и проводник последовательно подведены к инородному телу через мягкие и костные ткани точно по раневому каналу (Фиг. 7 - а). При помощи полой корончатой фрезы осуществлена сберегательная резекция стенок раневого канала в крыле подвздошной кости и крестце (Фиг. 7 - б). Установлен тубус (рабочий порт) для эндоскопа (Фиг. 7 - в). В тубус введен эндоскоп. Под видеэндоскопическим контролем, в условиях постоянной ирригации физиологического раствора хлорида натрия с Диоксидином, определено положение ранящего снаряда (пули) в глубине раны (Фиг. 8 - а). При помощи эндоскопических инструментов осуществлены мобилизация, захват (Фиг. 8 - б) и извлечение пули через рабочий порт вместе с эндоскопом (Фиг. 7 - г). Эндоскоп вновь установлен в рабочий порт на прежнюю глубину. В прежних условиях ирригации проведен осмотр полости огнестрельной раны. Постепенно извлекая из раны порт и эндоскоп, выполнена санация и механическая обработка раневого канала. Удалены рентген-неконтрастные инородные тела (фрагменты одежды) и некротические ткани (Фиг. 8 - в, г). В дистальную часть тубуса установлен катетер для дренирования раны, тубус извлечен (Фиг. 10 - а). Послеоперационный КТ контроль (Фиг. 9 - а, б) подтвердил отсутствие инородного тела в крестце. Огнестрельная рана зажила без осложнений на 16 сутки после операции (Фиг. 10 - б). Болевой синдром регрессировал.
Данный способ минимально инвазивной хирургической обработки огнестрельного пулевого ранения продемонстрировал свою высокую эффективность. Эндоскопическая визуализация позволила полноценно оценить состояние полости раневого канала и положение инородного тела. Способ позволил провести сберегательную резекцию нежизнеспособных тканей стенки раневого канала, извлечь пулю, а также рентген-неконтрастные инородные тела, осуществить тщательный гемостаз при помощи эндоскопической биполярной коагуляции. Санация раны была усилена посредством постоянной ирригации физиологического раствора с Диоксидином. В раннем послеоперационном периоде явления радикулопатии и болевого синдрома регрессировали, огнестрельная рана зажила без осложнений.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ диагностики огнестрельных ранений позвоночника с помощью магнитно-резонансной и рентгеновской компьютерной томографии | 2019 |
|
RU2714082C1 |
| СПОСОБ ЛЕЧЕНИЯ РАН ПРИ ОГНЕСТРЕЛЬНЫХ РАНЕНИЯХ КОНЕЧНОСТЕЙ | 2003 |
|
RU2254813C2 |
| Способ удаления металлических ферромагнитных инородных тел при огнестрельных проникающих ранениях груди | 2023 |
|
RU2825952C1 |
| СПОСОБ ПЕРВИЧНО-РЕКОНСТРУКТИВНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ ДЛИННЫХ КОСТЕЙ В СОВРЕМЕННЫХ ЛОКАЛЬНЫХ ВОЕННЫХ КОНФЛИКТАХ | 2007 |
|
RU2333727C1 |
| СПОСОБ ЛЕЧЕНИЯ ОГНЕСТРЕЛЬНЫХ ПЕРЕЛОМОВ ДЛИННЫХ КОСТЕЙ КОНЕЧНОСТЕЙ | 1998 |
|
RU2185792C2 |
| СПОСОБ ПЕРВИЧНОЙ ХИРУРГИЧЕСКОЙ ОБРАБОТКИ МИННО-ВЗРЫВНЫХ ИЗОЛИРОВАННЫХ ПОВРЕЖДЕНИЙ СТОПЫ В УСЛОВИЯХ ЛОКАЛЬНЫХ ВОЕННЫХ КОНФЛИКТОВ | 1999 |
|
RU2173544C2 |
| Способ дренирования глубоких осколочных ран мягких тканей под ультразвуковым контролем | 2023 |
|
RU2827673C1 |
| СПОСОБ ЛЕЧЕНИЯ РАН | 2005 |
|
RU2314756C2 |
| Способ выбора тактики ведения лапаротомных ран передней брюшной стенки при огнестрельных ранениях живота | 2023 |
|
RU2809434C1 |
| Способ прогнозирования течения перитонита при огнестрельных ранениях живота для обоснования показаний к вак-лапаростомии | 2024 |
|
RU2828376C1 |
Изобретение относится к медицине, в частности к хирургии, травматологии и нейрохирургии. Под компьютерно-томографической навигацией или рентгеновским наведением при помощи навигируемого проводника определяют траекторию раневого канала путем совмещения входного отверстия огнестрельной раны и локализации дистального рентген-контрастного ранящего снаряда по заданной траектории через входное отверстие. По навигируемому проводнику устанавливают тубус, диаметр которого превышает размер ранящего снаряда. Перед введением тубуса выполняют увеличение диаметра костной части раневого канала корончатой фрезой по навигируемому проводнику. После извлечения проводника в тубус вводят манипуляционный многоканальный эндоскоп, длина которого превышает длину тубуса. Под контролем эндоскопии в условиях ирригации физиологическим раствором хлорида натрия с Диоксидином при помощи инструментов, вводимых через эндоскоп, осуществляют мобилизацию, захват и извлечение ранящего снаряда вместе с эндоскопом через тубус. Эндоскоп вновь вводят в тубус на прежнюю глубину. Под эндоскопической визуализацией в прежних условиях ирригации производят санацию, инструментальную хирургическую обработку раневого канала путем резекции видимых зон некроза, осуществляют окончательный гемостаз с постепенным извлечением тубуса и эндоскопа из раны. При необходимости дренирования раны под эндоскопическим контролем тубус вновь вводят в раневой канал. Извлекают эндоскоп. В дистальную часть тубуса вводят катетер, из раны извлекают тубус с оставлением в ней катетера. Способ позволяет минимально инвазивно обеспечить полноценную хирургическую обработку огнестрельных слепых ранений мышечно-костных структур шеи, спины, пояса верхних и нижних конечностей, позвоночника и таза с глубоким залеганием ранящего снаряда, не сопровождающихся повреждением полых, паренхиматозных органов и крупных сосудов; минимизировать риски инфекционных осложнений огнестрельного ранения. 1 з.п. ф-лы, 10 ил., 1 пр.
1. Способ хирургического лечения огнестрельных слепых ранений, относящихся к ранениям мягких тканей и костей, без повреждений полых, паренхиматозных органов и крупных сосудов, включающий эндовульнероскопию в условиях ирригации и эндоскопическую хирургическую обработку огнестрельной раны через входное отверстие под интраоперационной навигацией, отличающийся тем, что на первом этапе под компьютерно-томографической навигацией или рентгеновским наведением при помощи навигируемого проводника определяют траекторию раневого канала путем совмещения входного отверстия огнестрельной раны и локализации дистального рентген-контрастного ранящего снаряда, по заданной траектории через входное отверстие по навигируемому проводнику устанавливают тубус, диаметр которого превышает размер ранящего снаряда; перед введением тубуса выполняют увеличение диаметра костной части раневого канала корончатой фрезой по навигируемому проводнику; после извлечения проводника в тубус вводят манипуляционный многоканальный эндоскоп, длина которого превышает длину тубуса; под контролем эндоскопии в условиях ирригации физиологическим раствором хлорида натрия с Диоксидином при помощи инструментов, вводимых через эндоскоп, осуществляют мобилизацию, захват и извлечение ранящего снаряда вместе с эндоскопом через тубус; на втором этапе эндоскоп вновь вводят в тубус на прежнюю глубину; под эндоскопической визуализацией в прежних условиях ирригации производят санацию, инструментальную хирургическую обработку раневого канала путем резекции видимых зон некроза, осуществляют окончательный гемостаз с постепенным извлечением тубуса и эндоскопа из раны.
2. Способ по п.1, отличающийся тем, что при необходимости дренирования раны под эндоскопическим контролем тубус вновь вводят в раневой канал; извлекают эндоскоп, в дистальную часть тубуса вводят катетер; из раны извлекают тубус с оставлением в ней катетера.
| СПОСОБ ХИРУРГИЧЕСКОЙ ОБРАБОТКИ РАН КОНЕЧНОСТЕЙ ПРИ МИННО-ВЗРЫВНОЙ ТРАВМЕ | 1997 |
|
RU2158544C2 |
| Прибор для определения при помощи радиосигналов местоположения движущегося предмета | 1921 |
|
SU319A1 |
| Мануковский В.А | |||
| и др | |||
| Эндоскопическая хирургическая обработка огнестрельного слепого непроникающего ранения поясничного отдела позвоночника / Журнал Неотложная хирургия им | |||
| И.И | |||
| Джанелидзе | |||
| Электромагнитный прерыватель | 1924 |
|
SU2023A1 |
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| - С | |||
| Приспособление для автоматической односторонней разгрузки железнодорожных платформ | 1921 |
|
SU48A1 |
| Haramoto U | |||
| et al | |||
| Endoscopic management of subcutaneous gunshot wound with | |||
Авторы
Даты
2024-02-20—Публикация
2023-04-12—Подача