Изобретение относится к медицине, а именно к медицинской лабораторной диагностике в онкологии, и позволяет проводить дифференциальную диагностику лихорадки неясного генеза.
Спектр заболеваний, лежащих в основе лихорадки неясного генеза (ЛНГ), достаточно широк и включает различные заболевания инфекционной природы, системные васкулиты, а также другие разнообразные по своему происхождению заболевания (см. Дворецкий Л.И., Регулярные выпуски «РМЖ» №8 от 17.04.1998, стр. 5).
Второе место в структуре причин ЛНГ занимают опухолевые процессы различной локализации, в том числе гемобластозы. Наиболее часто диагностируются лимфопролиферативные опухоли (лимфогранулематоз, лимфосаркома), рак почки, опухоли печени (первичные и метастатические). Среди других опухолей выявляются бронхогенный рак, рак толстой кишки, поджелудочной железы, желудка и некоторых других локализаций (см. Lafaix Ch., Cadoz М., Lamotte J.Ch., Canuel Ch. Approche diagnostique des fievres an long cours (a propos de 72 cas). Ann Med Int 1977; 128(2): 99-106).
Известно, что причиной лихорадки является эндогенный пироген, который способен продуцировать клетки опухоли, а не воспаление или распад, сопутствующие опухолевому процессу. Во всех случаях механизм повышения температуры тела одинаков.
По некоторым данным, лихорадка в сочетании с другими признаками чаще наблюдается при инфекциях, а изолированная лихорадка - при опухолях и системных заболеваниях (см. Schafu Ch., Kirsh W. Unklares Fieber. Internist 1994; 35 (4):415-23).
Совершенно случайно было обнаружено, что при бактериальной инфекции повышается концентрация прокальцитонина в крови. Этот факт способствовал тому, что прокальцитонин стали использовать в качестве маркера бактериальных инфекций. В отличие от всех известных маркеров воспаления, метод определения прокальцитонина более чувствителен и высоко специфичен для тяжелой бактериальной инфекции (см. Зубков В.В., Байбарина Е.Н., Рюмина И.И., Дегтярев Д.Н. Диагностическая значимость признаков пневмонии у новорожденных детей // Акуш. и гин. - 2012. - №7. - С.68-73.) и рекомендуется для диагностики сепсиса, тяжелых бактериальных инфекций (см. Schröder J., Staubach K.Н., Zabel P. et al. Procalcitonin as a marker of severity in septic shock // Langenbecks Arch. Surg. - 1999. - Vol.384. - P. 33-38).
Концентрация циркулирующего в крови прокальцитонина чрезвычайно низкая. У здоровых и доноров она определяется на уровне 0,01 нг/мл. При вирусных инфекциях и в составе воспалительного ответа уровень прокальцитонина повышается слабо, редко достигая 1 нг/мл. При тяжелых бактериальных инфекциях он может возрастать от 20 до 200 нг/мл. Такие высокие значения прокальцитонина делают особенно целесообразным его определение для диагностики и прогноза бактериальной инфекции.
Инфицирование грибами рода Candida расценивается как первопричина микоза, кандидемии (см. Ruan, S.-Y., Hsueh, P.-R. 2009. Invasive Candidiasis: An Overview from Taiwan. J. Formos. Med. Assoc. 108(6): p.443-451.; см. Tortorano, A.M., Peman, J., Bernhardt, H., Klingspor, L., Kibbler, C.C., Faure, O., Biraghi, E., Canton, E., Zimmermann, K., Seaton, S., Grillot, R. 2004. Epidemiology of Candidaemia in Europe: Results of 28-Month European Confederation of Medical Mycology (ECMM) Hospital-Based Surveillance Study.Eur. J. Clin. Microbiol. Infect. Dis. 23: p.317-322).
Инвазивный кандидоз представляет собой наиболее серьезную форму инфицирования грибами p. Candida с коэффициентом смертности от 30 до 70% в случае пациентов с ослабленным иммунитетом. Диагностика таких разновидностей кандидоза по-прежнему вызывает затруднения в связи с недостаточной специфичностью клинических симптомов и плохой чувствительностью гемокультуры. Диагностика инвазивного кандидоза, сопровождаемая назначением соответствующего лечения, как правило, основывается на объединении разных видов данных.
Основные факторы риска развития инвазивного кандидоза - это нейтропения после химиотерапии или иммуносупрессивной терапии (у больных раком, онкогематологическими заболеваниями, а также перенесших пересадку органов) (см. Ellis, М., Al-Ramadi, В., Bernsen, R., Kristensen, J., Alizadeh, H., Hedstrom, U. 2009. Prospective evaluation of mannan and anti-mannan antibodies for diagnosis of invasive Candida infections in patients with neutropenic fever. Journal of medical microbiology 58(5): p.606-615), лечение широким спектром антибиотиков, установка венозных катетеров, парентеральное питание, гемодиализ, вживление протеза (у пациентов, находящихся в отделениях интенсивной терапии или интенсивной хирургии) (см. Guery, В.Р., Arendrup, М.С., Auzinger, G., Azoulay, E., Borges  , M., Johnson, E.M.,
, M., Johnson, E.M.,  , E., Putensen, C, Rotstein, C, Sganga, G., Venditti, M., Zaragoza Crespo, R., Kullberg, B.J. 2009. Management of invasive candidiasis and candidemia in adult non-neutropenic intensive care unit patients: Part I. Epidemiology and diagnosis. Intensive Care Med. 35: p.55-62).
, E., Putensen, C, Rotstein, C, Sganga, G., Venditti, M., Zaragoza Crespo, R., Kullberg, B.J. 2009. Management of invasive candidiasis and candidemia in adult non-neutropenic intensive care unit patients: Part I. Epidemiology and diagnosis. Intensive Care Med. 35: p.55-62).
Обнаружение циркулирующих антигенов Candida в сыворотке крови или плазме увеличивают достоверность диагноза у пациентов с повышенным риском инвазивного кандидоза (см. Sendid, В., Poirot, J.L., Tabouret, М., Bonnin, A., Caillot, D., Camus, D., Poulain, D. 2002. Combined detection of mannanaemia and antimannan antibodies as a strategy for the diagnosis of systemic infection caused by pathogenic Candida species. J. Med. Microbiol. 51: p.433-442.; см. Sendid, В., Caillot, D., Baccouch-Humbert, В., Klingspor, L., Grandjean, M., Bonnin, A., Poulain, D. 2003. Contribution of the Platelia™ Candida-specific antibody and antigen tests to early diagnosis of systemic Candida tropicalis infection in neutropenic adults. Journal of Clinical Microbiology 41(10): p.455-1558).
Маннан - это один из антигенов Candida, представляющий собой полисахарид, связанный нековалентно со стенками дрожжевых клеток, и составляет более 7% сухого веса грибов С.albicans. Данный антиген является одним из главных биомаркеров, позволяющих судить о наличии инвазивного кандидоза.
Регулярное наблюдение пациентов из группы риска, включающее обнаружение циркулирующего маннанового антигена и антител к нему, является хорошим вспомогательным средством при обнаружении инвазивного кандидоза (см. Persat, F., Topenot, R., Piens, M.A., Thiebaut, A., Dannaoui, E., Picot, S. 2002. Evaluation of different commercial ELISA methods for the serodiagnosis of systemic candidiosis. Mycoses 45: p.455-460.; см. Prella, M., Bille, J., Pugnale, M., Duvoisin, В., Cavassini, M., Calandra, Т., Marchetti, O. 2005. Early diagnosis of invasive candidiasis with mannan antigenemia and antimannan antibodies. Diagnostic Microbiology and Infectious Disease 51: p.95-101).
Platelia Candida Ag Plus - это анализ, который при использовании совместно с анализом Platelia Candida Ab Plus помогает повысить своевременность (см. Rentz, A.M., Halpern, М.Т., Bowden, R. 1998. The Impact of Candidemia on Length of Hospital Stay, Outcome, and Overall Cost of Illness. Clinical Infectious Diseases 27: p.781-788) и точность диагноза, будучи одним из элементов полного диагностического подхода, сочетающим характерные и ятрогенные факторы риска, а также данные клинических и микологических исследований (см. Prella, М., Bille, J., Pugnale, М., Duvoisin, В., Cavassini, М., Calandra, Т., Marchetti, О. 2005. Early diagnosis of invasive candidiasis with mannan antigenemia and antimannan antibodies. Diagnostic Microbiology and Infectious Disease 51: p.95-101; см. Sendid, В., Poirot, J.L., Tabouret, M., Bonnin, A., Caillot, D., Camus, D., Poulain, D. 2002. Combined detection of mannanaemia and antimannan antibodies as a strategy for the diagnosis of systemic infection caused by pathogenic Candida species. J. Med. Microbiol. 51: p.433-442). Данная комбинация тестов также применяется при наблюдении пациентов в клинических и лабораторных условиях в качестве вспомогательной информации при выборе метода лечения.
Лихорадка неясного генеза представляет серьезную диагностическую проблему для врача независимо от специальности и профессионального опыта (см. Лихорадка неясного генеза. Карташев В.В., Ростов-на-Дону, с. 3, 1999).
В каждом конкретном случае ЛНГ должен быть выработан индивидуальный алгоритм диагностического поиска, предусматривающий целенаправленное обследование с использованием наиболее информативных в данной ситуации методов.
Техническим результатом является разработка способа дифференциальной диагностики лихорадки неясного генеза.
Технический результат достигается тем, что у пациента в первый день лихорадки или на момент поступления в стационар с лихорадкой неясного генеза производится забор крови из локтевой вены в вакуумную пробирку для получения сыворотки или плазмы крови человека, далее, одновременно из одной пробы крови делается количественное определение концентрации прокальцитонина, обнаружение циркулирующего маннанового антигена Candida, обнаружение всех антител класса иммуноглобулинов к маннановому антигену Candida, при уровне прокальцитонина равном или больше 0,5 нг/мл и меньше 2 нг/мл, концентрации мананнового антигена Candida больше или равной 125 пг/мл, концентрации антител к маннановому антигену Candida большей или равной 10 ЕОП/мл диагностируют инвазивный кандидоз; при уровне прокальцитонина равном или больше 2 нг/мл и меньше 100 нг/мл, концентрации мананнового антигена Candida меньше или равной 62,5 пг/мл и при концентрации антител к маннановому антигену Candida равной 10 ЕОП/мл и выше или меньше или равно 5 ЕОП/мл диагностируют тяжелую бактериальную инфекцию, бактериальный сепсис; при уровне прокальцитонина равном или больше 2 нг/мл и меньше 100 нг/мл, концентрации мананнового антигена Candida больше либо равной 125 пг/мл, в сочетании с концентрацией антител к маннановому антигену Candida большей либо равной 10 ЕОП/мл диагностируют тяжелую бактериальную инфекцию, бактериальный сепсис в сочетании с инвазивным кандидозом; при уровне прокальцитонина равном или больше 0,5 нг/мл и меньше 2 нг/мл, концентрации мананнового антигена Candida меньше или равной 62,5 пг/мл, концентрации антител к маннановому антигену Candida равной 10 ЕОП/мл и выше или меньше или равно 5 ЕОП/мл диагностируют лихорадку не инфекционной этиологии, связанную с основным онкологическим заболеванием.
Способ осуществляется следующим образом.
У пациента в первый день лихорадки или на момент поступления в стационар с лихорадкой неясного генеза производится забор крови из локтевой вены в вакуумную пробирку для получения сыворотки или плазмы крови человека.
Далее, одновременно из одной пробы крови делается количественное определение концентрации прокальцитонина с помощью наборов реагентов Прокальцитонин - ИФА-БЕСТ, обнаружение циркулирующего маннанового антигена Candida с помощью наборов Platelia Candida Ag Plus одновременно с обнаружением всех антител класса иммуноглобулинов к маннановому антигену Candida в сыворотке крови или плазме человека.
Уровень прокальцитонина в пределах от 0,5 до 2 нг/мл (0,5≤С<2) соответствует синдрому системной воспалительной реакции, уровень прокальцитонина в пределах от 2 до 100 нг/мл (2≤С<100) соответствует тяжелой бактериальной инфекции, бактериальному сепсису.
Концентрация циркулирующего маннанового антигена (Аг) Candida меньше 62,5 пг/мл (С<62,5) считается «отрицательным» результатом на наличие маннанового антигена.
Концентрация циркулирующего маннанового антигена (Аг) Candida в пределах от 62,5 до 125 пг/мл (62,5≤С<125) считается «промежуточным» результатом на наличие маннанового антигена.
Концентрацию циркулирующего маннанового антигена (Аг) Candida больше или равной 125 пг/мл (С≥125) считают «положительным» результатом на наличие маннанового антигена.
Концентрацию антител (Ат) класса иммуноглобулинов к маннановому антигену Candida, строго меньшей 5 ЕОП/мл (С<5) считают «отрицательным» результатом на наличие антител к маннановому антигену.
Концентрацию антител класса иммуноглобулинов к маннановому антигену Candida в пределах от 5 до 10 ЕОП/мл (5≤С<10) считают «промежуточным» результатом на наличие антител к маннановому антигену.
Концентрацию антител класса иммуноглобулинов к маннановому антигену Candida, больше либо равной 10 ЕОП/мл (С≥10) считают «положительным» результатом на наличие антител к маннановому антигену.
При уровне прокальцитонина равном или больше 0,5 нг/мл и меньше 2 нг/мл, концентрации мананнового антигена Candida больше или равной 125 пг/мл, концентрации антител к маннановому антигену Candida большей или равной 10 ЕОП/мл диагностируют инвазивный кандидоз; при уровне прокальцитонина равном или больше 2 нг/мл и меньше 100 нг/мл, концентрации мананнового антигена Candida меньше или равной 62,5 пг/мл и при концентрации антител к маннановому антигену Candida равной 10 ЕОП/мл и выше или меньше или равно 5 ЕОП/мл диагностируют тяжелую бактериальную инфекцию, бактериальный сепсис; при уровне прокальцитонина равном или больше 2 нг/мл и меньше 100 нг/мл, концентрации мананнового антигена Candida больше либо равной 125 пг/мл, в сочетании с концентрацией антител к маннановому антигену Candida большей либо равной 10 ЕОП/мл диагностируют тяжелую бактериальную инфекцию, бактериальный сепсис в сочетании с инвазивным кандидозом; при уровне прокальцитонина равном или больше 0,5 нг/мл и меньше 2 нг/мл, концентрации мананнового антигена Candida меньше или равной 62,5 пг/мл, концентрации антител к маннановому антигену Candida равной 10 ЕОП/мл и выше или меньше или равно 5 ЕОП/мл диагностируют лихорадку не инфекционной этиологии, связанную с основным онкологическим заболеванием.
Пример применения данного способа:
Клинический пример №1
Больная Т., 5 лет, обратилась в поликлиническое отделение РНИОИ 09.03.16. с жалобами на общую слабость, быструю утомляемость, повышение температуры тела до 37,5-37,8°С.
Из анамнеза заболевания известно, что ребенок заболел в начале февраля 2016 года, когда родители заметили резкую бледность кожных покровов, боли в суставах. Обратились к педиатру по месту жительства, рекомендовано сдать анализы. В OAK гемоглобин 27 г/л, СОЭ - 80 мм/час, лейкоциты - 20,97 тыс., тромбоциты - 84 тыс., эритроциты 0,96×1012/л, лимфоциты 73,7%, моноциты 15,9%. Направлена на консультацию к гематологу. По тяжести состояния ребенок 24.02.16. госпитализирован в РДКБ. Установлен диагноз: острый лейкоз, острый период. Госпитализирована в ФГБУ «РНИОИ» Минздрава России, отделение детской онкологии для уточнения диагноза и лечения.
Больной проведен комплекс диагностических мероприятий:
Общий анализ крови

ИФТ костного мозга от 14.03.16 г. (1 день) В-П- ALL CD 2+.
Цитохимическое исследование костного мозга от 14.03.16. заключение: ОЛЛ, L1- вариант по FAB-классификации.
Цитогенетическое исследование от 18.03.16. - заключение: при исследовании методом FISH стратифицирующих транс локаций: t(12; 21), t(9; 22), (4; 11), других перестроек гена MLL не обнаружено.
Ликвор от 14.03.15. - лейкоциты - 1 в 1 мкл; эритроциты - 0 в 1 мкл, белок - следы.
УЗИ брюшной полости от 15.03.16. - гепатоспленомегалия.
УЗИ периферических лимфоузлов от 15.03.16. - гиперплазия шейно-надключичных лимфатических узлов.
СРКТ головного мозга от 14.03.16. - двухсторонний гайморит, этмоидит.
СРКТ шеи, ОГК, брюшной полости и малого таза от 14.03.16. - л/узлы шеи с обеих сторон до 1,3 см. Патологических образований исследуемых органов не выявлено.
Миелограмма от 14.03.16. (1 день) из грудины - тотальная бластная метаплазия. Морфологически бластные клетки близки к L1. Нормальные ростки кроветворения представлены единичными клетками.
Миелограмма от 14.03.16. (1 день) из правого крыла подвздошной кости - материал гиперклеточный мономорфный. Нормальные ростки кроветворения практически не представлены. Тотальная метаплазия бластными клетками, близкими к L1 морфологически.
Миелограмма от 14.03.16. (1 день) из левого крыла подвздошной кости - костномозговой пунктат клеточный. Тотальная бластная метаплазия. Морфологически бластные клетки близки к L1.
Установлен диагноз: острый лимфобластный лейкоз, В - II иммуновариант, L1 - морфологический вариант, статус ЦНС - не повреждена, острый период, кл.гр. 2.
Учитывая наличие у больной повышения температуры тела до фебрильных цифр в момент поступления в стационар, необходимо было определить связь повышения температуры тела с инфекционным, грибковым процессами или с основным заболеванием. Для исключения инфекционной, грибковой природы гипертермии был выполнен комплекс диагностических мероприятий:
- определение уровня прокальцитонина в сыворотке крови от 14.03.16. - 0,5 нг/мл (отрицательный);
- определение антигена (Аг) Candida от 14.03.16. - 400 нг/мл (положительный);
- определение антител (Ат) Candida от 14.03.16. - более 20 нг/мл (положительный).
Данный метод диагностики позволил:
1) исключить бактериальную инфекцию;
2) подтвердить кандидозную инфекцию;
3) не дожидаясь результатов посева крови, начать этиологическую терапию;
4) начать терапию основного заболевания по протоколу ALL МВ-2015. На 3-е сутки клинически - нормализация температуры тела, уменьшение симптомов интоксикации; на 5-е сутки получены результаты посева крови, подтверждающие кандидемию.
Клинический пример №2
Больная К., 9 лет, обратилась в поликлиническое отделение РНИОИ 09.03.16. с жалобами на общую слабость, быструю утомляемость, повышение температуры тела до 38°С.
Из анамнеза заболевания известно, что в декабре 2015 года появились папиломы на правой руке. Обратились к иммунологу, выполнена иммунограмма, OAK, назначено противовирусное лечение. В январе 2016 года после тренировки появились жалобы на боль в левой пяточной области, обратились к травматологу больницы №20, выполнена рентгенограмма левой стопы, установлен диагноз: болезнь Гаглунга-Шинца слева, назначена противовоспалительная терапия, с частичным эффектом (болевой синдром уменьшился). В феврале 2016 года во время диспансеризации в спортивной школе в OAK выявлены бластные клетки, направлена к гематологу. Госпитализирована в ФГБУ «РНИОИ» Минздрава России, отделение детской онкологии для дообследования и лечения.
Больной проведен комплекс диагностических мероприятий:
Общий анализ крови:

СРКТ головного мозга от 16.03.16 г. - патологии не выявлено.
СРКТ шеи, ОГК, брюшной полости и малого таза от 16.03.16 г. - патологии не выявлено.
Миелограмма от 16.03.16. (1 день) из грудины - материал клеточный, мономорфный. Обнаружено до 93,6% недифференцированных бластных клеток. Нормальные ростки кроветворения представлены единичными клетками.
Миелограмма от 16.03.16 г. (1 день) - из правого крыла подвздошной кости - материал клеточный. Нормальные ростки кроветворения практически не представлены. Тотальная метаплазия бластными клетками. Обнаружено до 92% недифференцированных бластных клеток.
Миелограмма от 16.03.16 г. (1 день) - из левого крыла подвздошной кости - материал клеточный, мономорфный. Обнаружено до 90,8% недифференцированных бластных клеток. Нормальные ростки кроветворения практически не представлены.
Цитохимическое исследование от 16.03.16 г. - ОЛЛ, L2 - вариант по FAB-классификации.
Цитогенетическое исследование от 16.03.16 г. - обнаружена t (9;22) в составе гиперплоидного клона.
ИФТ костного мозга от 16.03.16 г. - Заключение: B-II- ALL
УЗИ брюшной полости от 18.03.16 г. - гепатоспленомегалия.
УЗИ периферических лимфоузлов от 18.03.16 г. - гиперплазия шейно-надключичных лимфатических узлов.
Ликвор от 16.03.16 г. - лейкоциты - 0, эритроциты - 1, глюкоза - 2,6 ммоль/л.
Установлен окончательный диагноз: острый лимфобластный лейкоз, В - II иммуновариант, L2 - морфологический вариант, статус ЦНС - не повреждена, t (9;22), острый период, кл. гр. 2.
Учитывая наличие у больной повышения температуры тела до фебрильных цифр в момент поступления в стационар, необходимо было определить связь повышения температуры тела с инфекционным, грибковым процессами или с основным заболеванием. Для этого был выполнен комплекс диагностических мероприятий:
- определение уровня прокальцитонина в сыворотке крови от 18.03.16. - 0,5 нг/мл (отрицательный);
- определение (Аг) Candida от 18.03.16. - 62 pg/ml (отрицательный);
- определение (Ат) Candida от 18.03.16. - 5 pg/ml (отрицательный). Бактериальная и кандидозная инфекция исключена.
Данный метод диагностики позволил:
1) исключить бактериальную и кандидозную инфекцию;
2) характер гипертермии связать с основным заболеванием - острым лимфобластным лейкозом;
3) больной незамедлительно начать противоопухолевую терапию по протоколу ALL МВ-2015.
К 36 дню терапии достигнута ремиссия основного заболевания, в настоящее время больная продолжает получать программное лечение.
Клинический пример №3
Больной М., 9 лет, обратился в поликлиническое отделение РНИОИ 17.10.16. с жалобами на общую слабость, быструю утомляемость, повышение температуры тела до 38,5°C, снижение аппетита, боли в суставах.
Из анамнеза заболевания известно, что ребенок болеет с августа 2016 года, когда заболели тазобедренные суставы, снизился аппетит, повысилась температура тела до 39°C. Обратились во 2 ДКБ г. Грозный, госпитализирован на стационарное лечение с диагнозом: ювенильный ревматоидный артрит.
Из-за отсутствия эффекта от лечения 01.09.16. ребенок переведен в РДКБ г. Грозный, кардио-ревматологическое отделение. В отделении получал лечение: цефтриаксон, мазь найз, ортофен, элькар, маалокс, поливитамины, метипред 250 мг в/в однократно. Ребенку подготовлены документ на иногороднее лечение в НИИ ревматологии им. Насоновой г. Москва с диагнозом: Системное заболевание соединительной ткани. Ювенильный ревматоидный артрит.
Ребенок консультирован зав. отделением ревматологии, диагноз: ЮРА исключен, рекомендовано обследование и лечение в ФГБУ ФНКЦ ДГОИ им. Д. Рогачева Минздрава России с диагнозом: острый лейкоз? Консультирован в ГБУЗ «Морозовская ДГКБ ДЗМ» диагноз: острый лейкоз не уточненного клеточного типа, показаний для экстренной госпитализации на момент осмотра не выявлено, рекомендовано при ухудшении состояния экстренная госпитализация в стационар.
Консультирован в ФГБУ «РОНЦ им. Н.Н. Блохина» Минздрава России, выполнена миелограмма от 13.10.16., заключение: бластные клетки составляют 86,4%. Отказано в госпитализации из-за отсутствия мест. Консультирован в ФНКЦ ДГОИ им. Д. Рогачева, диагноз острый лейкоз, отказано в госпитализации из-за отсутствия мест.
Госпитализирован в ФГБУ «РНИОИ» Минздрава России, отделение детской онкологии для уточнения диагноза и лечения.
Больному проведен комплекс диагностических мероприятий:
Общий анализ крови:
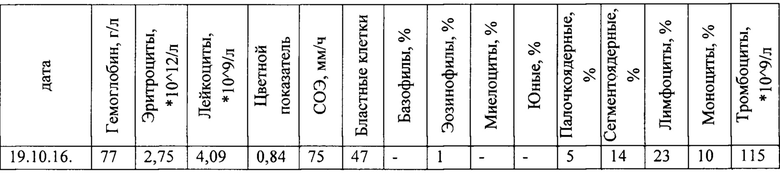
Миелограмма от 18.10.16. (1 день) из грудины - Костномозговой пунктат пониженной клеточности, 69% составляют лимфобласты.
ИФТ костного моза от 18.10.16. (1 день) - В-II ALL CD 13 и CD 33.
Результат цитогенетичекого исследования от 21.10.16. - заключение: при исследовании методом FISH обнаружена t (12;21).
Ликвор от 18.10.16. - лейкоциты - 1 в 1 мкл; эритроциты - 0 в 1 мкл, белок - 0,3 г/л.
СРКТ головного мозга от 22.10.16. - патологии не выявлено.
СРКТ шеи, ОГК, брюшной полости и малого таза от 22.10.16. - л/узлы шеи слева 1,0 см, справа 0,9 см. Патологических образований исследуемых органов не выявлено. Диффузное остеобластное поражение L5, S1, тел подвздошных костей с обеих сторон.
Установлен диагноз: острый лимфобластный лейкоз, В - II иммуновариант, с коэкспрессией CD 13+, CD 33+, t(12;21), статус ЦНС - не повреждена, острый период, кл.гр. 2. Учитывая наличие у больного температуры тела до фебрильных цифр в момент поступления в стационар, необходимо было определить связь повышения температуры тела с инфекционным, грибковым процессами или с основным заболеванием. Для исключения инфекционной, грибковой природы гипертермии был выполнен комплекс диагностических мероприятий:
- определение уровня прокальцитонина в сыворотке крови от 18.10.16. - 12,8 нг/мл (положительный);
- определение антигена (Аг) кандида от 18.10.16. - 600 пг/мл (положительный);
- определение антител (Ат) кандида от 18.я10.16. - 40 ЕОП/мл (положительный).
Данный метод диагностики позволил:
1) на основании исследования биомаркеров подтвердить бактериальную и кандидозную инфекции;
2) не дожидаясь результатов посева крови в 1-е сутки, назначить эмпирическую антибактериальную и антикандидозную терапию.
На 3-е сутки клинически - нормализация температуры тела, уменьшение симптомов интоксикации; на 5-е сутки получены результаты посева крови, подтверждающие бактерио- и кандидемию.
Клинический пример №4
Больная Г., 2 года, обратилась в поликлиническое отделение РНИОИ 23.06.16. с жалобами на общую слабость, быструю утомляемость, повышение температуры тела до 38,5°C, снижение аппетита, боли в суставах.
Из анамнеза заболевания известно, что ребенок болеет с мая 2016 года, когда родители обратили внимание на повышение температуры тела до 37,8°C, кашель. Обратились к педиатру по месту жительства, назначены АБ, п/воспалительная терапия, лечение антибиотиками в течение 7 дней без эффекта. Наблюдались в РДКБ по месту жительства, в OAK анемия 50 г/л, лейкоцитоз 88,4 тыс., тромбоцитопения 19 тыс., бласты - 7%, проведена АБ терапия, эритроцитарная взвесь №1. Направлены в РНИОИ для дальнейшего обследования и лечения.
Больному проведен комплекс диагностических мероприятий:
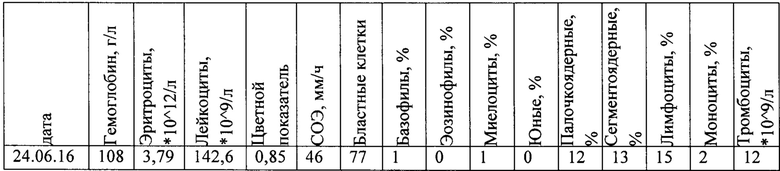
СРКТ головного мозга от 29.06.16. - патологии не выявлено.
СРКТ шеи, органов грудной клетки от 29.06.16. - патологии не выявлено.
Миелограмма от 29.06.16. - материал клеточный, мономорфный. Обнаружено до 90,6% недифференцированных бластных клеток. Нормальные ростки кроветворения представлены единичными клетками; субтип бластных клеток М2.
Цитохимическое исследование от 29.06.16. - ОМЛ, М2 вариант по FAB-классификации.
Цитогенетическое исследование от 29.06.16. - при исследовании методом FISH обнаружено деление 17р (р53) в 90% ядер, перестроек генов MLL, NUP98, ETV6 не обнаружено.
ИФТ костного мозга от 29.06.16. - иммунофенотип опухолевых клеток соответствует М4 миелобластному лейкозу.
Установлен диагноз: Острый миелобластный лейкоз, М4 вариант, группа высокого риска, период клинико-гематологических проявлений, кл.гр. 2, код МКБ С92.0.
Учитывая наличие у больного температуры тела до фебрильных цифр в момент поступления в стационар, необходимо было определить связь повышения температуры тела с инфекционным, грибковым процессами или с основным заболеванием. Для исключения инфекционной, грибковой природы гипертермии был выполнен комплекс диагностических мероприятий:
- определение уровня прокальцитонина в сыворотке крови от 29.06.16. - 12 нг/мл (положительный);
- определение антигена (Аг) кандида от 29.06.16. - 60 пг/мг (отрицательный результат);
- определение антител (Ат) кандида от 29.06.16. - 5 ЕОП/мл (отрицательный результат).
Данный метод диагностики позволил:
1) исключить кандидозную инфекцию;
2) подтвердить бактериальную инфекцию;
3) не дожидаясь результатов посева крови в 1-е сутки, назначить эмпирическую антибактериальную терапию.
На 2-е сутки клинически - нормализация температуры тела, уменьшение симптомов интоксикации. На 4-е сутки получены результаты посева крови, подтверждающие бактериемию.
Технико-экономическая эффективность способа заключается в том, что он позволяет провести дифференциальную диагностику лихорадки неясного генеза.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ КАНДИДОЗА ПРИ ВИЧ-ИНФЕКЦИИ | 1995 |
|
RU2109289C1 |
| Способ дифференциальной диагностики пиелонефрита и мочекаменной болезни | 2023 |
|
RU2823997C1 |
| ДИАГНОСТИКА ИНФЕКЦИОННОГО ЗАБОЛЕВАНИЯ ДЫХАТЕЛЬНЫХ ПУТЕЙ С ИСПОЛЬЗОВАНИЕМ ОБРАЗЦОВ КРОВИ | 2012 |
|
RU2723554C2 |
| СПОСОБ ДИАГНОСТИКИ ИКСОДОВОГО КЛЕЩЕВОГО БОРРЕЛИОЗА | 2009 |
|
RU2395814C1 |
| СПОСОБ ОЦЕНКИ АКТИВНОСТИ ТУБЕРКУЛЕЗА У ДЕТЕЙ И ПОДРОСТКОВ | 2011 |
|
RU2498311C2 |
| МОЛЕКУЛЯРНЫЕ МАРКЕРЫ ДЛЯ ИНФЕКЦИЙ МОЧЕВЫВОДЯЩИХ ПУТЕЙ | 2011 |
|
RU2611371C2 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ К ПРОВЕДЕНИЮ СЕЛЕКТИВНОЙ АДСОРБЦИИ ЭНДОТОКСИНА У ПАЦИЕНТОВ С СЕПСИСОМ, ВЫЗВАННЫМ ГРАМОТРИЦАТЕЛЬНЫМИ МИКРООРГАНИЗМАМИ | 2017 |
|
RU2634262C1 |
| ДИАГНОСТИКА ИНФЕКЦИОННОГО ЗАБОЛЕВАНИЯ ДЫХАТЕЛЬНЫХ ПУТЕЙ С ИСПОЛЬЗОВАНИЕМ ОБРАЗЦОВ КРОВИ | 2012 |
|
RU2660352C2 |
| Способ диагностики бактериальной абдоминальной хирургической инфекции при аппендиците | 2023 |
|
RU2823995C1 |
| ДИАГНОСТИКА ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ ДЫХАТЕЛЬНЫХ ПУТЕЙ С ИСПОЛЬЗОВАНИЕМ ОБРАЗЦОВ МОЧИ | 2012 |
|
RU2664707C2 |
Изобретение относится к медицине, а именно к медицинской лабораторной диагностике в онкологии, и позволяет проводить дифференциальную диагностику лихорадки неясного генеза. Сущность способа заключается в том, что у пациента в первый день лихорадки или на момент поступления в стационар с лихорадкой неясного генеза производится забор крови из локтевой вены в вакуумную пробирку для получения сыворотки или плазмы крови человека, далее, одновременно из одной пробы крови делается количественное определение концентрации прокальцитонина, обнаружение циркулирующего маннанового антигена Candida, обнаружение всех антител класса иммуноглобулинов к маннановому антигену Candida. При уровне прокальцитонина равном или больше 0,5 нг/мл и меньше 2 нг/мл, концентрации мананнового антигена Candida больше или равной 125 пг/мл, концентрации антител к маннановому антигену Candida большей или равной 10 ЕОП/мл диагностируют инвазивный кандидоз. При уровне прокальцитонина равном или больше 2 нг/мл и меньше 100 нг/мл, концентрации мананнового антигена Candida меньше или равной 62,5 пг/мл и при концентрации антител к маннановому антигену Candida равной 10 ЕОП/мл и выше или меньше или равно 5 ЕОП/мл диагностируют тяжелую бактериальную инфекцию, бактериальный сепсис. При уровне прокальцитонина равном или больше 2 нг/мл и меньше 100 нг/мл, концентрации мананнового антигена Candida больше либо равной 125 пг/мл, в сочетании с концентрацией антител к маннановому антигену Candida большей либо равной 10 ЕОП/мл диагностируют тяжелую бактериальную инфекцию, бактериальный сепсис в сочетании с инвазивным кандидозом. При уровне прокальцитонина равном или больше 0,5 нг/мл и меньше 2 нг/мл„ концентрации мананнового антигена Candida меньше или равной 62,5 пг/мл, концентрации антител к маннановому антигену Candida равной 10 ЕОП/мл и выше или меньше или равно 5 ЕОП/мл диагностируют лихорадку не инфекционной этиологии, связанную с основным онкологическим заболеванием. Способ позволяет провести дифференциальную диагностику лихорадки неясного генеза у онкологических больных. 4 пр.
Способ определения этиологии лихорадки неясного генеза у онкологических больных, заключающийся в том, что у пациента в первый день лихорадки или на момент поступления в стационар с лихорадкой неясного генеза производится забор крови из локтевой вены в вакуумную пробирку для получения сыворотки или плазмы крови человека, далее, одновременно из одной пробы крови делается количественное определение концентрации прокальцитонина, обнаружение циркулирующего маннанового антигена Candida, обнаружение всех антител класса иммуноглобулинов к маннановому антигену Candida, при уровне прокальцитонина равном или больше 0,5 нг/мл и меньше 2 нг/мл, концентрации мананнового антигена Candida больше или равной 125 пг/мл, концентрации антител к маннановому антигену Candida большей или равной 10 ЕОП/мл диагностируют инвазивный кандидоз; при уровне прокальцитонина равном или больше 2 нг/мл и меньше 100 нг/мл, концентрации мананнового антигена Candida меньше или равной 62,5 пг/мл и при концентрации антител к маннановому антигену Candida равной 10 ЕОП/мл и выше или меньше или равно 5 ЕОП/мл диагностируют тяжелую бактериальную инфекцию, бактериальный сепсис; при уровне прокальцитонина равном или больше 2 нг/мл и меньше 100 нг/мл, концентрации мананнового антигена Candida больше либо равной 125 пг/мл, в сочетании с концентрацией антител к маннановому антигену Candida большей либо равной 10 ЕОП/мл диагностируют тяжелую бактериальную инфекцию, бактериальный сепсис в сочетании с инвазивным кандидозом; при уровне прокальцитонина равном или больше 0,5 нг/мл и меньше 2 нг/мл, концентрации мананнового антигена Candida меньше или равной 62,5 пг/мл, концентрации антител к маннановому антигену Candida равной 10 ЕОП/мл и выше или меньше или равно 5 ЕОП/мл диагностируют лихорадку не инфекционной этиологии, связанную с основным онкологическим заболеванием.
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ИНФЕКЦИИ У БОЛЬНЫХ ОСТРЫМ ЛИМФОБЛАСТНЫМ ЛЕЙКОЗОМ НА ФОНЕ ХИМИОТЕРАПИИ | 2014 |
|
RU2550967C1 |
| СПОСОБ ВЫЯВЛЕНИЯ ИНФЕКЦИОННЫХ ОСЛОЖНЕНИЙ У БОЛЬНЫХ ОСТРЫМ ЛИМФОБЛАСТНЫМ ЛЕЙКОЗОМ ПРИ НЕЙТРОПЕНИИ | 2012 |
|
RU2497129C1 |
| WO 2004036223 A1, 29.04.2004 | |||
| ДМИТРИЕВА Н.В | |||
| Фебрильная нейтропения у онкологических больных // Русский Медицинский Журнал, 2003, 12, С | |||
| ИСКУССТВЕННАЯ АКТИВНАЯ ВЕРХНЯЯ КОНЕЧНОСТЬ | 1922 |
|
SU734A1 |
| PRELLA М | |||
| et al | |||
| Early diagnosis of invasive candidiasis with mannan antigenemia and antimannan antibodies // Diagnostic Microbiology and Infectious Disease, 2005, 51: p.95-101. | |||
Авторы
Даты
2018-03-15—Публикация
2017-04-10—Подача