Изобретение относится к медицине, а именно к сочетанным способам лечения, и может быть использовано в комплексе реабилитационных воздействий для пациентов с последствиями тяжелых черепно-мозговых травм (ЧМТ), церебральных инсультов и др.
Инфекционно-трофические осложнения мягких тканей, как и длительно текущие инфекционно-воспалительные процессы иных локализаций, во многом ограничивают возможность проведения мероприятий медицинской реабилитации. При этом пролежни - одно из наиболее частых характерных осложнений у пациентов с длительной вынужденной иммобилизацией. Отсутствие адекватной, своевременной медицинской помощи обуславливает длительное заживление пролежней и появление новых. Это не только препятствует полноценному проведению реабилитационных мероприятий, но и может привести к тяжелым последствиям, вплоть до развития «хроносепсиса», полиорганной недостаточности, иных состояний угрожающих жизни, летальному исходу.
Уровень техники
Процедура лечения гнойно-трофических осложнений, а также запущенных случаев поздних стадий пролежней является неотъемлемой и обязательной частью в комплексе реабилитационных мероприятий у пациентов с последствиями тяжелых ЧМТ, церебральных инсультов.
Наиболее эффективным при лечении указанных осложнений является комплекс разносторонних медицинских воздействий, дополняющих друг друга.
Однако к известным техническим решениям, созданным с той же целью, относятся в основном различные фарм. композиции, используемые в качестве составов для лечебных повязок. К ним относятся, в частности, гидрогелевые повязки или серебросодержащие повязки или мазевые повязки: Бранолинд Н (Branolind® N vvfww.neboleem.net), Бетадин® (Betadine® https://www.rlsnet.ru), Левомеколь® (medside.ru), Солкосерил® (Solcoseryl® https://medi.ru), а также биологически активная повязка для лечения длительно незаживающих ран (трофические язвы, пролежни, глубокие дермальные ожоги) (RU 2450833).
Из числа способов хирургического вмешательства при лечении гнойно-трофических осложнений, а также запущенных случаев поздних стадий пролежней известен способ лечения больных с трофическими язвами, включающий криовоздействие аппликатором, максимально охлажденным жидким азотом до температуры 180°C (RU 2578382). Известный способ обеспечивает активное закрытие дефекта, в том числе за счет удаления с поверхности язвы некротического компонента, пленок фибрина, биопленок, снижения колонизации и контаминации микроорганизмов, удаления фенотипически измененных клеток края и основания раны. Однако известный способ лишь исключает некротические ткани и «освежает» края раны и может быть использован как аналог мануальному хирургическому пособию. Отсутствие стимуляции кровотока, как в ране, так и в окружающих тканях, химический ожог раны, отсутствие комплексного воздействия не позволяет достигнуть технических (лечебных) результатов заявляемого изобретения.
Известен также способ коррекции пролежней у спинальных больных, включающий введение в мягкие ткани по противоположным сторонам пролежня двух спиц на глубину 0,5-0,8 мм, фиксацию свободных наружных концов спиц и последующее их сближение (RU 2620019). Известный способ представляет собой исключительно хирургическую манипуляцию, заключающуюся в сведении краев раневого дефекта. В то же время не все пролежни обладают анатомическим свойствами, позволяющими это сделать. Этот способ целесообразен только при относительно «чистом» течении язвы и практически не выполним при инфицировании или значительном его проявлении. Ограниченность в показаниях для проведения, отсутствие комплексного воздействия не позволяет достигнуть технических (лечебных) результатов заявляемого изобретения.
В процессе лечения гнойно-трофических осложнений, а также запущенных случаев поздних стадий пролежней важным компонентом является оценка динамики заживления язвы. Известно несколько способов решения данной частной задачи.
Известен способ ультразвуковой оценки репаративных процессов у больных с открытыми трофическими язвами нижних конечностей, включающий энергетическое картирование кровотока и выявление участков с повышенной васкуляризацией (RU 2302205). Ограничение при оценке динамики заживления язвы и тем более в прогнозировании течения заболевания, а также в точечной коррекции тактики ведения больного только этими параметрами явно недостаточно. Кроме того, использование известного способа возможно только при наличии специализированного оборудования и специально подготовленных специалистов УЗД.
Известен также способ оценки эффективности лечения трофической язвы (RU 2367332), при использовании которого одновременно учитывают показатели площади и объема трофической язвы и приравнивают их к одному коэффициенту, вычисляемому по формуле: 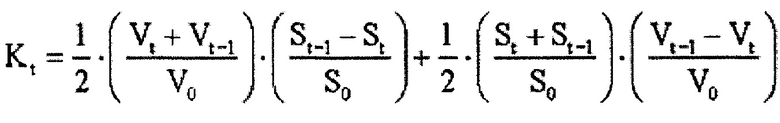 ,
,
где Kt - значение комплексного коэффициента на текущие сутки; Vt - объем язвы на текущий день исследования; Vt-1 - объем язвы на предыдущий день исследования; Vt-1-Vt - разность объемов язвы за исследуемый промежуток времени; St - площадь язвы на текущий день исследования; St-1 - площадь язвы на предыдущий день исследования St-1-St - разность площадей язвы за исследуемый промежуток времени, при этом, чем выше значение комплексного коэффициента, тем выше качество проведенного лечения. При использовании данного способа оценки эффективности лечения имеет место ограничение критериев динамики заживления лишь объемом и площадью язвы.
Наиболее результативным способом оценки эффективности лечения пролежней является, по мнению авторов заявляемого изобретения, использование Инструкции по оценке раневого состояния Бейтс-Дженсена. (Инструмент оценки ран Bates Jensen: проект оценки графического руководства: Journal of Wound, Ostomy & Continience Уход: Июль / Август 2010. - Том 37. - Выпуск 4. - Стр. 378). Данная инструкция представляет собой шкалу, разработанную специально для оценки течения раны в баллах с учетом нескольких показателей: размер раны, глубина раны, состояние краев раны, наличие карманов и их состояние, вид некротической ткани, площадь некротических тканей, вид экссудата, цвет кожи вокруг раны, наличие периферических отеков тканей, уплотнение периферических тканей, наличие грануляции и эпителизации. Оценку состояния раны осуществляют один раз в неделю путем определения балла по каждому из показателей и их суммирования. Чем выше общий балл, тем более серьезный статус раны.
Из числа известных способов лечения гнойно-трофических осложнений, а также запущенных случаев поздних стадий пролежней, предусматривающих комплексный подход к решению указанной задачи, наиболее эффективным является способ сочетанного хирургического и лазерного воздействия.
К ним относится способ лазерной терапии больных трофическими язвами, заключающийся в том, что на фоне стандартной фармакотерапии в I фазу раневого процесса используют гидрофильные антибактериальные мази и перевязки с антисептическими растворами. Во II и III фазы раневого процесса используют препарат куриозин. Световое воздействие проводят в одном сеансе на 1-4 области поражения по 2 минуте на одну область. Режим импульсный. Длительность светового импульса 100-130 не. Длина волны 635 нм. Используют матричный излучатель из 8 лазерных диодов с площадью поверхности 8 см2. Воздействуют дистантно на расстоянии до 7 см. Импульсная мощность 40 Вт. ВЛОК проводят низкоинтенсивным лазерным излучением в непрерывном режиме с длиной волны 365-405 нм (УФА спектр) и 520-525 нм (зеленый спектр) попеременно в течение 12 ежедневных сеансов. (RU 2604399). Однако, дистантное (70 мм) воздействие лазерным излучением в импульсном режиме, с длительностью светового импульса 100-130 нс, и длиной волны 635 нм, которое используют авторы известного способа, затрагивает только поверхностные ткани (до 15 мм) и не обеспечивает ускорение заживления раны, в отличие от заявляемого способа.
Известен также способ лечения трофических язв голени, включающий обработку кожи голени и поверхности трофической язвы, последующее проведение медикаментозной терапии, озонотерапии, контактное воздействие на кожу околоязвенной области ИК-излучением в области видимого красного света с длиной волны 640 нм и невидимого ИК-излучения с длиной волны 840-950 нм. Воздействие осуществляют медленно, перемещая датчик светодиодного прибора по периметру язвенного дефекта в течение 10 мин (RU 2179043). Указанный способ, также как заявляемый, предусматривает контактное воздействие на кожу околоязвенной области ИК-излучением с длиной волны 840-950 нм. Однако, как следует из описания изобретения, авторами известного способа для проведения процедур фототерапии использован аппарат «Дюна-Т», в технических характеристиках которого указана длина волны 840 нм. Используемый авторами известного способа режим светового излучения (непрерывный режим воздействия при максимальной мощности воздействия 2,0 мВт/см2) имеет поверхностный эффект, поскольку максимальная глубина проникновения достигает лишь 18 мм.
Заявляемое изобретение направлено на решение задачи лечения гнойно-трофических осложнений (пролежней) у пациентов с последствиями тяжелых ЧМТ, церебральных инсультов и др.
Решение указанной медицинской проблемы заключается в необходимости расширения арсенала лечебных средств.
Использование в клинической практике заявляемого способа позволяет достичь нескольких лечебных и экономических результатов:
- увеличение темпа заживления раны за счет проводимого ежедневного индивидуально подобранного оперативного пособия;
- сокращение сроков заживления пролежней в виде активации регенеративных процессов во всей толщи тканей в зоне поражения за счет используемых параметров лазерного воздействия, а также за счет комплексного влияния на различные звенья патогенеза заболевания;
- возможность своевременной коррекции проводимых лечебных процедур, за счет систематической адекватной оценки процесса заживления раны;
- возможность заподозрить патологические изменения в органах и/или системах организма, непосредственно не связанных с гнойно-трофическими осложнениями в случае появления отрицательной динамики в состоянии раны, не связанной непосредственно с раневым процессом, за счет систематической оценки состояния раны по шкале Бейтс-Дженсена;
- уменьшение затрат на лечение пролежней за счет сокращения сроков заживления и стационарного лечения.
Указанные лечебные и экономические результаты при осуществлении изобретения достигаются за счет того, что так же, как в известном способе, осуществляют контактное воздействие на кожу околоязвенной области ИК-излучением.
Особенностью заявляемого способа является комплексное воздействие на пролежни, включающее ежедневную хирургическую обработку язвы совместно с лазеротерапией. Лазерное воздействие осуществляют контактно на прилежащие ткани в 4-6 зонах и непосредственно на всю площадь язвы (2-3 зоны) с экспозицией 1-2 минуты на каждую зону. При этом используют матричный излучатель из 4 лазерных диодов с площадью поверхности 4 см2. Импульсная мощность каждого диода 18 Вт. Максимальная средняя мощность 4×13.5 мВт, частота импульсов 5000 Гц, длина волны 904 нм, мощность 13,5 мВт/см2. Еженедельно оценивают динамику заживления язвы на основе инструкции по оценке раневого состояния Бейтс-Дженсена.
Раскрытие сущности изобретения
Пациенты с последствиями тяжелых ЧМТ, церебральных инсультов - это пациенты с длительным постельным пассивным режимом. Стационарные сроки лечения иногда превышают несколько лет и все это время пациенты лишены возможности самообслуживания. В связи с этим все они относятся к категории крайне высокого риска пролежнеобразования. Пролежни, которые образовались не смотря на уход, очень плохо поддаются лечению, часто сопровождаются ухудшением и рецидивируют не смотря на проводимую терапию. Пролежни выраженнее 2-й стадии значительно ограничивают реабилитационные мероприятия и являются одними из основных ворот инфекции. В связи с этим их скорейшее заживление крайне необходимо у данной категории пациентов.
Ежедневный осмотр раны хирургом и индивидуально подобранное оперативное пособие включает «освежение» грануляций, сведение краев при возможности, хирургическое пособие с некроэктомией даже в случаях незначительно размера участка некрозов менее 1 см2 с применением электрокоагулятора и мануально посредством хирургических инструментов. В результате такого воздействия создаются наиболее «свежие» и пригодные для сопоставления края дефекта, на котором размещают самый оптимальный на данный день перевязочный материал, что приводит к увеличению темпа заживления.
Эмпирическим путем было выявлено, что при импульсном воздействии инфракрасного лазера, длиной волны 904 нм, с частотой 5000 Гц наблюдается значительное сокращение сроков заживления пролежней в виде формирования активной зоны грануляции раневой поверхности, улучшения трофики тканей, более активной васкуляризации и активации процесса деления клеток. Данный эффект обусловлен также выбором режима светового воздействия, а именно: мощность 13,5 мВт/см2 при продолжительности воздействия в течение 1 минуты создает нагрузку на облучаемые ткани равную 3,5 J/см2, выбранная частота обладает возбуждающим (стимулирующим) эффектом на клетки и выраженным противоотечным эффектом во всей толщи тканей в зоне поражения за счет значимой глубины проникновения (до 60 мм).
В процессе лечения используют матричный излучатель из 4 лазерных диодов с площадью поверхности 4 см. Импульсная мощность каждого диода 18 Вт. Максимальная средняя мощность 4×13,5 мВт. Экспозиция 1-2 минуты, длина волны 904 нм. Количество зон воздействия варьируют от 3 до 7, что зависит от площади и степени поражения. Воздействие на область поражения происходит контактно. Длину волны, мощность, экспозицию не меняют на протяжении всего курса процедур.
Для закрытия раны используют гидрогелевые повязки или серебросодержащие повязки, или мазевые повязки: Бранолинд Н, Бетадин®, Левомеколь®, Солкосерил®. Смену качественного состава повязок осуществляют по показаниям.
Важнейшим аспектом лечения указанной категории больных является систематический контроль состояния раневой поверхности.
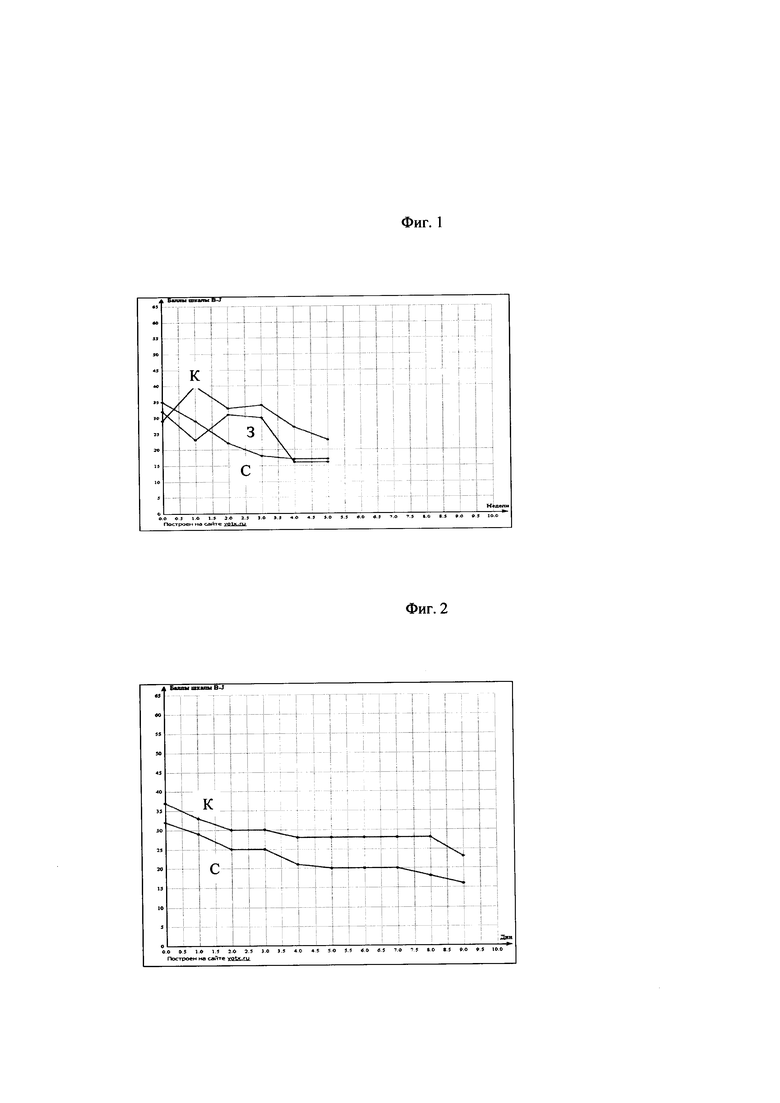
Для оценки динамики заживления язвы авторы используют разработанную на основе шкалы Бейтс-Дженсена графическую модель, в которой осью Y является шкала баллов Бейтс-Дженсена с шагом в 5 единиц, а осью X - шкала временных интервалов с шагом в 7 дней. Точки на графике сопоставляют один раз в 7 дней, количество выстраиваемых линий оформляют разным цветом в соответствии с количество пролежней у пациента. Чем выше общий балл, тем серьезнее статус раны. Уменьшение суммарной величины баллов свидетельствует о положительной динамике процесса лечения. Результаты осмотров оформляют в виде спецкарты. Первый осмотр делает ведущий хирург с определением полного статуса раны, в последующие 6 дней хирург производит краткие записи. Через 7 дней повторяют подробный осмотр. Это позволяет проследить возникшие изменения, четко установить момент ухудшения, понять его причину и прицельно воздействовать на этот фактор.
Разработанная на основе шкалы Бейтс-Дженсена графическая модель является эффективным средством, позволяющим отражать динамику лечения пролежней и фиксировать даже самые незначительные отрицательные изменения в заживлении язвы, качественно и количественно оценить характер ухудшения с целью своевременной коррекции проводимого лечения.
Способ осуществляют следующим образом.
1. При первичном осмотре хирург производит оценку состояния раны в баллах в соответствии с показателями шкалы Бейтс-Дженсена, а именно: размер раны, глубина раны, состояние краев раны, наличие карманов и их состояние, вид некротической ткани, площадь некротических тканей, вид экссудата, цвет кожи вокруг раны, наличие периферических отеков тканей, уплотнение периферических тканей, наличие грануляции и эпителизации. Суммарное количество баллов хирург фиксирует на графической модели.
2. Ежедневно хирург осуществляет осмотр раны с принятием решения о необходимости оперативного пособия на данный момент. Проводит хирургическую обработку язвы («освежение» грануляций, сведение краев при возможности), хирургическое пособие с некроэктомией даже в случаях незначительно размера участка некрозов (менее 1 см2) с применением электрокоагулятора и мануально посредством хирургических инструментов. Кроме того, хирург оценивает состояние раны по следующим показателям: размер, качество и количество экссудата, запах и принимает решение об индивидуальном подборе перевязочного материала с учетом лабораторных показателей: общий белок, альбумин, гемоглобин, лейкоциты.
3. Для закрытия раны используют гидрогелевые повязки или серебросодержащие повязки или мазевые повязки: Бранолинд Н, Бетадин®, Левомеколь®, Солкосерил®. Смену качественного состава повязок осуществляют по показаниям. На эксудацию - более абсорбирующие, на инфекцию - серебросодержащие и т.д.
4. Ежедневно осуществляют сеанс лазеротерапии с помощью аппарата Combi 400 V. Режим воздействия: экспозиция 1-2 минуты, длина волны 904 нм, мощность 13,5 мВт/см2,. Выбор зон воздействия: на область поражения контактно на каждую зону на прилежащие ткани (около наиболее удаленных краев язвы) 4-6 зон, непосредственно на всю площадь язвы (2-3 зоны в аналогичном режиме и с теми же временными параметрами).
5. Еженедельно хирург осуществляет инструментальный контроль состояния раны в соответствии с критериями, предусмотренными Инструкцией по оценке раневого состояния Бейтс-Дженсена. Суммирует полученные баллы, заносит результат в график и принимает решение о методах дальнейшего ведения раны в течение ближайшей недели до следующего осмотра.
В условиях ФНКЦ РР под наблюдением авторов находилось 26 пациентов (47 III-пролежней IV стадии при поступлении) для лечения которых использовалась разработанная авторская методика. В табл. 1 представлены результаты проведенного сочетанного лечения в течение 6-8 недель.

Примеры выполнения
1. Пациент А. 32 года находился в ФНКЦ РР с диагнозом: последствия ОЧМТ, ушиба головного мозга тяжелой степени. Удаление открытого вдавленного перелома лобной области слева очага ушиба левой лобной доли, ПТФБ ХВН 2, выраженный нижний парапарез, до плегии слева. Амавроз справа. Нейрогенный мочевой пузырь.
У пациента при поступлении отмечались три пролежня: область крестца (4-я ст. красная линия (К), пяточная область справа (3-я ст. зеленая линия (3), область наружной лодыжки слева (3-я ст. синяя линяя (С). С первого дня пациент проходил лечение этих язв по заявляемой методике. Через 7 дней по оценке на графической модели было отмечено ухудшение в состоянии раны до 40 балов в области крестца (при поступлении 29). При анализе шкалы было отмечено увеличение балов в пунктах означающих увеличение площади некротической ткани, количество экссудата и изменение его качества. В связи с этим выполнена коррекция по этим пунктам в виде частичной некроэктомии, изменения качественного состава повязки на более абсорбирующую, увеличение количества точек воздействия лазером, продолжена коррекция питания. В результате у пациента на контрольном осмотре отмечается снижение балов по шкале. Лечение продолжено. Однако через 7 дней повторно наблюдалось незначительное ухудшение, которое при оценке шкалы было связано с появлением «кармана» до 2 см в дне пролежня на месте отошедших некротических тканей в проксимальном направлении. Изменение по графику всего на 1 балл связано с тем, что по другим показателям отмечалось улучшение. Карман обработан и тампонирован. После этого наблюдалось значительное улучшение вплоть до заживления. Что доказывает, что изменение по графику даже на 1 балл, реалистично отражает динамику течения ДЯ и является значимым для коррекции тактики ведения.
Ситуация с пяточной областью развивалась по похожему сценарию. К третьему осмотру отметилось увеличение площади некротической ткани, без изменения характера экссудата, в связи с чем была выполнена некроэктомия, изменен качественный состав повязки, что привело к значимому улучшению, вплоть до заживления. Третья язва изначально шла с улучшением вплоть до заживления в результате проводимого лечения, что подтверждается графиком.
Графическая модель динамики состояния пациента А показана на Фиг. 1.
2. Пациентка С. 29 лет переведена в ФНКЦ РР с диагнозом: состояние после удаления гигантской невриномы слухового нерва справа Т4bб Koos 4. Окклюзионная гидроцефалия, установка ВПШ слева, состояние после нейрофизиологического мониторинга черепных нервов, удаление эпидуральной гематомы правой затылочной области, декомпрессия краниовертебрального перехода с пластикой твердой мозговой оболочки аутоимплантом. Нарушение кровообращения в стволе головного мозга, трахеостомия, акинетический мутизм, бульбарные нарушения, спастический тетрапарез, тризм.
При поступлении у пациентки два пролежня бедер область вертела 4 стадии, по данным выписки пролежни существовали около 1,5 лет, без существенной динамики, несмотря на проводимое неоднократное оперативное лечение и метод вакуумного лечения ран.
Пациентке с первого дня проводилось лечение по заявляемой методике с положительным эффектом, однако позднее отмечен период стагнации. При оценке по Шкале и работе с историей болезни было выяснено, что замершее заживление язв связано с присоединением тяжелой левосторонней пневмонии и вынужденным положением на правом боку, что обеспечивало превышение допустимого времени компрессии на данный участок. Это доказывало, что сам раневой процесс стабилен и не требует серьезной коррекции. Состав повязок не менялся. Хирургическая коррекция не отличалась от рутинной, используемой с начала лечения, продолжалась ежедневно, не допуская ухудшения. Однако пристальное внимание было направлено на уменьшение компрессии при использовании спецсредства, разрешение пневмонии, коррекцию питания. По улучшению клинической ситуации были внесены соответствующие коррективы в режим лечения язвы и в настоящее время пролежень слева полностью зажил, справа отмечается положительная динамика.
Графическая модель динамики состояния пациентки С. показана на Фиг. 2.
Клиническим результатом использования разработанного комплексного режима воздействия, является повышение эффективности лечения пролежней, включающее сокращение сроков заживления, применимость к больным любого возраста, что достигается за счет комплексного влияния на различные звенья патогенеза заболевания.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ комплексного лечения пролежней у пациентов с длительной иммобилизацией | 2022 |
|
RU2802761C1 |
| Способ комбинированного лечения пролежней у пациентов в хроническом критическом состоянии | 2021 |
|
RU2777483C1 |
| СПОСОБ ЛЕЧЕНИЯ ТРОФИЧЕСКИХ ЯЗВ И ДЛИТЕЛЬНО НЕ ЗАЖИВАЮЩИХ РАН | 2004 |
|
RU2270703C2 |
| Способ лечения гнойных ран | 2021 |
|
RU2775878C1 |
| СПОСОБ ЛАЗЕРНОЙ ТЕРАПИИ БОЛЬНЫХ ТРОФИЧЕСКИМИ ЯЗВАМИ | 2015 |
|
RU2604399C1 |
| Способ прогнозирования течения послеоперационных гнойных ран | 2020 |
|
RU2740504C1 |
| СПОСОБ ЛЕЧЕНИЯ ДЛИТЕЛЬНО НЕЗАЖИВАЮЩЕЙ РАНЫ И/ИЛИ РАНЕВОЙ ПОЛОСТИ | 2012 |
|
RU2512681C2 |
| СПОСОБ ЛЕЧЕНИЯ ПАЦИЕНТОВ С ТРОФИЧЕСКИМИ НАРУШЕНИЯМИ | 2023 |
|
RU2812297C1 |
| КОМПОЗИЦИЯ ГИДРОГЕЛЯ ДЛЯ ЛЕЧЕНИЯ ДЕФЕКТОВ ПОКРОВНЫХ ТКАНЕЙ МЕТОДОМ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ | 2020 |
|
RU2730850C1 |
| СПОСОБ ЛЕЧЕНИЯ ТРОФИЧЕСКИХ ЯЗВ И ДЛИТЕЛЬНО НЕЗАЖИВАЮЩИХ ГНОЙНЫХ РАН | 1998 |
|
RU2160135C2 |
Изобретение относится к медицине, в частности к хирургии, и может быть использовано для комплексного лечения пролежней у пациентов с длительной иммобилизацией. Осуществляют комплексное воздействие на пролежни, включающее ежедневную хирургическую обработку язвы совместно с лазерным воздействием. Лазерное воздействие осуществляют контактно на прилежащие ткани в 4-6 зонах и непосредственно на всю площадь язвы в 2-3 зонах с экспозицией 1-2 минуты на каждую зону. Используют матричный излучатель из 4 лазерных диодов с площадью поверхности 4 см2. Импульсная мощность каждого диода 18 Вт, максимальная средняя мощность 4×13,5 мВт. Длина волны 904 нм, мощность 13,5 мВт/см2, частота импульсов 5000 Гц. Осуществляют еженедельную оценку динамики заживления язвы на основе Инструкции по оценке раневого состояния Бейтс-Дженсена. Способ обеспечивает увеличение темпа заживления язв за счет комплексного влияния на различные звенья патогенеза заболевания, возможности своевременной коррекции проводимых лечебных процедур. 2 ил., 1 табл., 2 пр.
Способ комплексного лечения пролежней у пациентов с длительной иммобилизацией, включающий контактное воздействие на кожу околоязвенной области ИК-излучением, отличающийся тем, что осуществляют комплексное воздействие на пролежни, включающее ежедневную хирургическую обработку язвы совместно с лазерным воздействием, которое осуществляют контактно на прилежащие ткани в 4-6 зонах и непосредственно на всю площадь язвы в 2-3 зонах с экспозицией 1-2 минуты на каждую зону, при этом используют матричный излучатель из 4 лазерных диодов с площадью поверхности 4 см2, импульсная мощность каждого диода 18 Вт, максимальная средняя мощность 4×13,5 мВт, длина волны 904 нм, мощность 13,5 мВт/см2, частота импульсов 5000 Гц, еженедельную оценку динамики заживления язвы на основе Инструкции по оценке раневого состояния Бейтс-Дженсена.
| СПОСОБ ЛЕЧЕНИЯ ТРОФИЧЕСКИХ ЯЗВ ГОЛЕНИ | 2000 |
|
RU2179043C1 |
| СПОСОБ ЛАЗЕРНОЙ ТЕРАПИИ БОЛЬНЫХ ТРОФИЧЕСКИМИ ЯЗВАМИ | 2015 |
|
RU2604399C1 |
| СПОСОБ ЛЕЧЕНИЯ ТРОФИЧЕСКИХ ЯЗВ И ДЛИТЕЛЬНО НЕЗАЖИВАЮЩИХ РАН | 2002 |
|
RU2231377C1 |
| СПОСОБ ЛЕЧЕНИЯ ГЛУБОКИХ ПРОЛЕЖНЕЙ У БОЛЬНЫХ С ПОЗВОНОЧНО-СПИННОМОЗГОВОЙ ТРАВМОЙ | 1997 |
|
RU2163782C2 |
| Зажимное приспособление для штанг (труб) при алмазном бурении | 1927 |
|
SU10461A1 |
| WO 2003011265 A2 13.02.2003 | |||
| Harris C et al | |||
| Bates-Jensen wound assessment tool: pictorial guide validation project | |||
| J Wound Ostomy Continence Nurs | |||
| Приспособление для суммирования отрезков прямых линий | 1923 |
|
SU2010A1 |
Авторы
Даты
2018-07-11—Публикация
2017-07-21—Подача