Настоящее изобретение относится к медицине, а именно к офтальмохирургии, и может быть использовано при операциях на глазном яблоке для устранения дефектов радужной оболочки.
Иридодиализ (отрыв корня радужной оболочки от цилиарного тела) является частым следствием непроникающей травмы глазного яблока. Помимо косметического дефекта, он приводит к снижению остроты зрения, светобоязни, монофокальной диплопии, травматической корэктопии, нарушению функции зрачка. Выраженность симптомов зависит от объема поражения и его локализации. Бессимптомными чаще являются отрывы радужки в пределах сектора (1-3 часа условного циферблата), а также локализованные в верхних отделах глазного яблока. В остальных случаях дефект требует хирургического лечения.
Массивным называют иридодиализ при отрыве радужки более чем на половину окружности. Помимо перечисленных симптомов, он приводит к глубокому нарушению кровоснабжения радужной оболочки, итогом которого может стать частичный некроз и атрофия ишемизированного участка. Радужка в этой зоне теряет подвижность, фиброзируется и укорачивается. Также массивный иридодиализ часто сопровождается контузионным мидриазом (стойкое необратимое расширение зрачка вследствие контузии радужной оболочки). В совокупности эти факторы приводят к расширению и деформации зрачка после хирургического устранения иридодиализа, стойкому снижению зрительных функций.
Из предшествующего уровня техники известно несколько способов устранения травматического иридодиализа. Суть их заключается в пришивании корня радужки к склере в зоне ее перехода в лимб или П-образными швами (Бугаенко И.А., патент №2226376, 24.09.2002 г.), или непрерывным швом (Алексеева И.Б., Ченцова Е.В., Павлова В.В., №2447868, 20.04.2012 г.). Недостатком этих методик является интраоперационное укорочение радужки в зоне иридодиализа, связанное с тем, что шов накладывается на ее корень, отступив 0,5 мм от края. Способы успешно применяются для лечения травматического иридодиализа небольшого объема и при сохранении функции сфинктера радужки, за счет работы которого укорочение радужной оболочки во многом нивелируется. В этом случае внешность человека и функции глаза не страдают. Однако при массивном отрыве радужки, особенно в сочетании с ее контузией, интраоперационное укорочение и последующие вторичные изменения радужной оболочки (расширение и деформация зрачка) ухудшают функциональные результаты операции.
Цель изобретения - разработать хирургический способ устранения массивного иридодиализа, позволяющий предотвратить послеоперационное смещение и деформацию зрачка.
Цель достигается тем, что корень радужной оболочки подшивается к склере П-образными швами в области основания склеральной шпоры, после чего на сфинктер радужки накладывается кисетный шов, дозируя натяжение которого добиваются диаметра зрачка 3-4 мм.
Изобретение поясняется рисунками на фиг. 1, фиг. 2, фиг. 3 и фиг. 4.
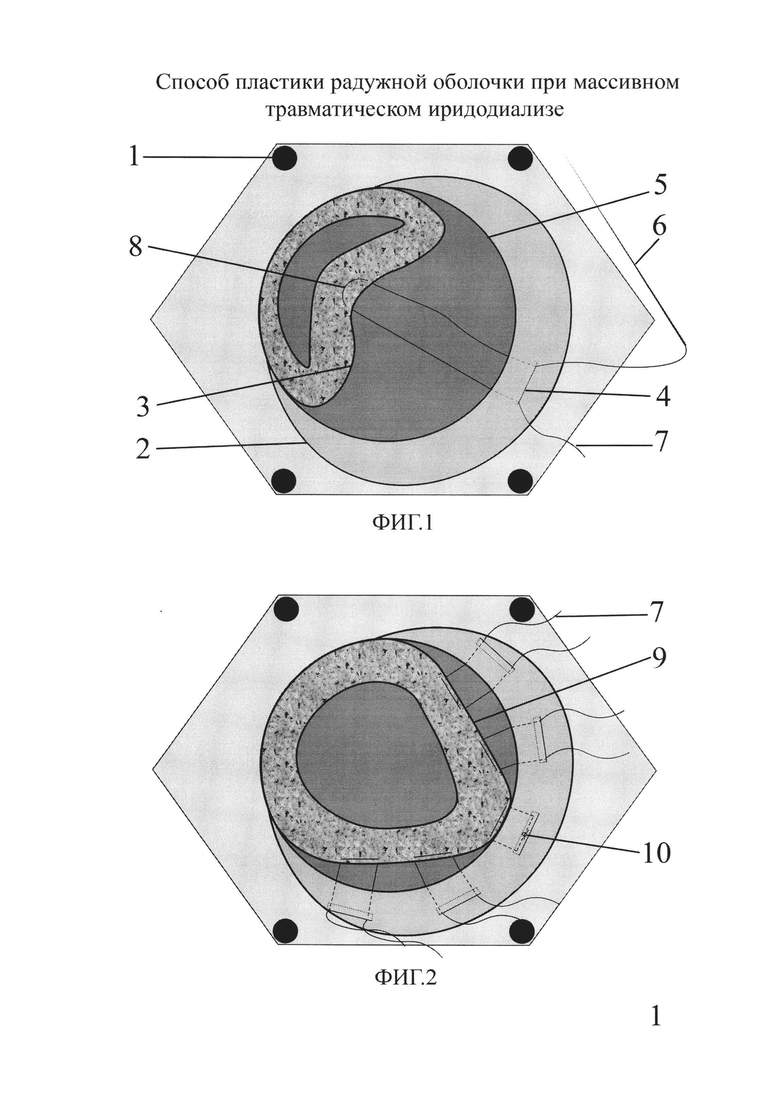
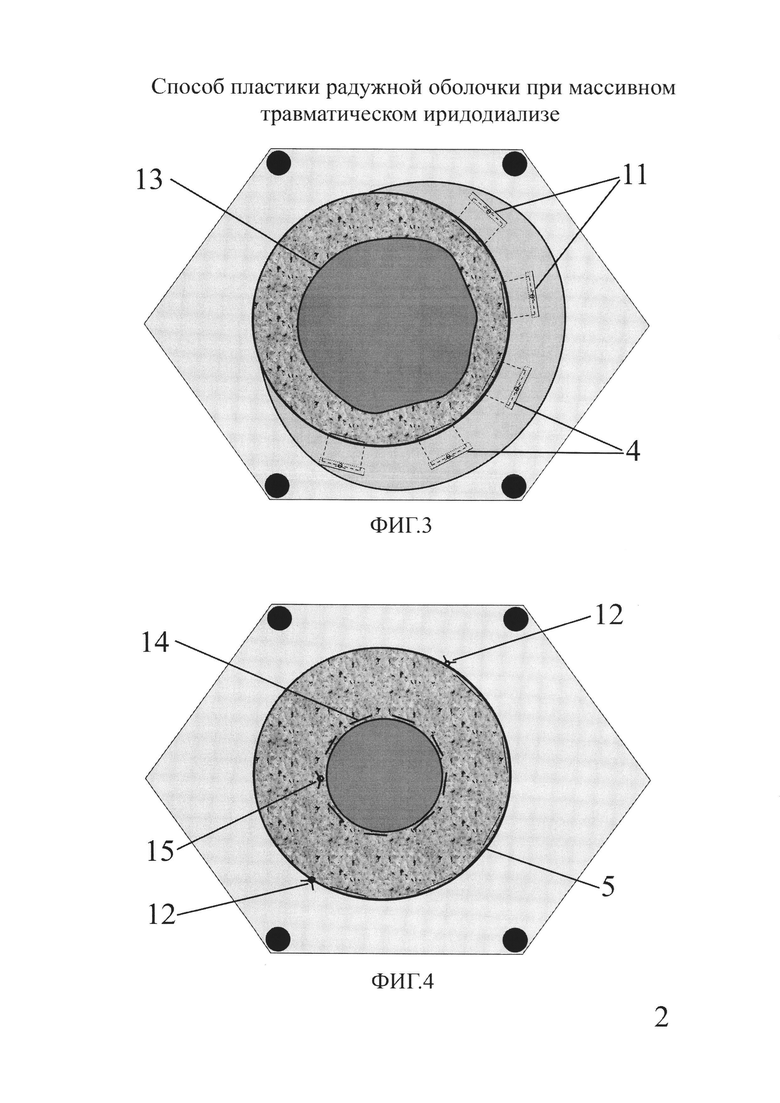
Способ осуществляют следующим образом. Устанавливают векорасширитель (1). После анестезии отсепаровывают конъюнктиву (2) от лимба в области иридодиализа (3), выполняют 3 парацентеза роговицы. В переднюю камеру вводят вискоэластик. Напротив центральной зоны иридодиализа выполняют 2 миллиметровый надрез склеры (4) на 1/3 ее толщины, отступив от лимба (5) 1,5 мм. Атравматичной иглой (6) с нитью 10-00 (7) накладывают П-образный шов (8) на корень (9) радужной оболочки максимально близко к его краю, прокалывая склеру через противоположные концы склерального надреза (4) и располагая иглу в горизонтальной плоскости. Шов завязывают, пряча узел (10) в склеральный надрез. Аналогично с дистанцией в 2 мм накладывают дополнительные П-образные швы (11) в количестве, необходимом для полного устранения иридодиализа, зашивают конъюнктиву у лимба узловыми швами (12). Затем с помощью атравматичной иглы с нитью 10-00 на сфинктер радужки (13) накладывают кисетный шов (14), отступив 0,5 мм от края зрачка. Манипуляцию выполняют в 3 приема через парацентезы роговицы. Затем кисетный шов стягивают, добиваясь диаметра зрачка в 3-4 мм и завязывают (15). Вискоэластик отмывают методом ирригации-аспирации, парацентезы герметизируют.
Предлагаемый способ обладает следующими положительными свойствами: 1) позволяет полностью устранить иридодиализ без стягивания и деформации корня радужки; 2) предотвращает послеоперационную деформацию и растягивание зрачка вследствие укорочения, фиброза и атрофии радужной оболочки в зоне иридодиализа; 3) способ малотравматичен, выполняется через парацентезы роговицы без вскрытия глазного яблока большими разрезами.
Заявленный способ поясняется следующим примером:
Пациент С., 28 лет.
Поступил на лечение в офтальмологическое отделение с жалобами на низкое зрение левого глаза. Из анамнеза: 4 часа назад при игре в пейнтбол без защитной маски получил удар по левому глазу пейнтбольным шариком. Появилась сильная боль в глазу, исчезло предметное зрение. Доставлен бригадой скорой медицинской помощи.
При осмотре: острота зрения левого глаза - правильная светопроекция, ВГД 27 мм рт. ст. Смешанная инъекция глазного яблока. Роговица слегка отечная. Передняя камера глубокая, во влаге взвесь эритроцитов. Массивный иридодиализ с 9 до 17 часов условного циферблата (ЧУЦ), травматический мидриаз, фотореакция отсутствует. Субкапсулярное помутнение хрусталика по передней и задней поверхности, факоденез, сгустки крови на капсуле. Рефлекс с глазного дна ослаблен, детали за флером. При ультразвуковом В-сканировании выявлены плавающие помутнения в ретролентальных отделах стекловидного тела, прочие отделы стекловидное тело прозрачны, оболочки прилежат. Установлен диагноз «OS-непроникающее ранение глазного яблока, контузия глазного яблока тяжелой степени, массивный травматический иридодиализ, травматический мидриаз, травматическая катаракта, подвывих хрусталика, частичный гемофтальм, вторичная внутриглазная гипертензия».
Начато противовоспалительное, гипотензивное и гемостатическое лечение. Через 2 суток пациент был прооперирован. Операция выполнялась описываемым способом с добавлением этапа удаления травматической катаракты и имплантации интраокулярной линзы (ИОЛ). Под местной анестезией отсепаровали конъюнктиву с 8 до 18 ЧУЦ, выполнили 3 парацентеза на 8, 12 и 16 ЧУЦ, методом ирригации-аспирации отмыли кровь из передней камеры и заполнили ее вискоэластиком, сместив радужку в угол передней камеры. Цистотомом сделали круговой капсулорексис. После этого выполнили роговичный разрез 2,2 мм на 14-15 часах, ядро хрусталика удалили методом факоэмульсификации, отмыли остаточные кортикальные массы. Мягкую ИОЛ имплантировали в капсульный мешок. Рефлекс с глазного дна розовый. В проекции центральной зоны иридодиализа на 12-13 ЧУЦ выполнили надрез склеры на 1/3 ее толщины, отступив от лимба 1,5 мм. Прямой атравматичной иглой с нитью 10-00 наложили П-образный шов на корень радужной оболочки максимально близко к его краю, прокалывая склеру через противоположные концы склерального надреза и располагая иглу в горизонтальной плоскости. Аккуратно подтянув корень радужки к склере, шов завязали, спрятав узел в склеральный надрез. Аналогично наложили дополнительные П-образные швы на 8-9, 10-11, 14-15 и 16-17 ЧУЦ, полностью устранив иридодиализ, зашили конъюнктиву у лимба 2 узловыми швами. После устранения иридодиализа зрачок диаметром около 8-9 мм, умеренно подтянут к 12-15 часам, фотореакция отсутствует. С помощью изогнутой атравматической иглы с нитью 10-00 на сфинктер радужки наложили кисетный шов, отступая от края зрачка 0,5 мм. Процедуру выполнили через парацентезы роговицы в 3 приема. Дозированным натяжением сузили зрачок до 3-4 мм, кисетный шов завязали. Отмыли вискоэластик из передней камеры, разрезы герметизировали методом гидратации. В послеоперационном периоде продолжили противовоспалительную и гипотензивную терапию.
На следующий день после операции отмечался слабый отек роговицы, легкая опалесценция влаги передней камеры. Иридодиализ отсутствовал, зрачок был центрирован и имел округлую форму. Острота зрения составила 0,1, ВГД пальпаторно было умеренно повышено.
На шестые сутки пациент был выписан. При выписке острота зрения составила 0,6, ВГД пальпаторно на нормальном уровне. Роговица прозрачная, передняя камера глубокая, влага чистая. Зрачок округлый, центрирован. ИОЛ в задней камере, расположена правильно. Рефлекс с глазного дна розовый.
При контрольном осмотре спустя 3 недели сняты конъюнктивальные швы. Острота зрения составила 1,0 без дополнительной коррекции, ВГД 19 мм рт. ст. Роговица прозрачная, передняя камера глубокая, влага чистая. Зрачок округлый, фотореакция отсутствует, признаки субатрофии радужки с 11 до 17 ЧУЦ (рисунок сглажен, легкое изменение цвета). ИОЛ в задней камере. Единичные нитчатые плавающие помутнения в ретролентальных отделах стекловидного тела. Глазное дно без патологии.
Спустя 3 месяца острота зрения находилась на том же уровне, зрачок был центрирован, иридодиализ отсутствовал. Единственным заметным косметическим дефектом являлось легкое изменение цвета радужной оболочки вследствие ее субатрофии в зоне отрыва. Пациент вернулся к труду и занятиям спортом.
Таким образом, заявленный способ позволяет достичь хороших функциональных и анатомических результатов лечения пациентов с массивным травматическим иридодиализом, предотвратить посттравматическую деформацию зрачка, добиться полной трудовой и социальной реабилитации.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ подшивания интраокулярной линзы к радужной оболочке | 2017 |
|
RU2681108C1 |
| Способ устранения иридодиализа | 2023 |
|
RU2817971C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАВМАТИЧЕСКОЙ КАТАРАКТЫ, ОСЛОЖНЕННОЙ ИРИДОДИАЛИЗОМ | 2002 |
|
RU2230535C2 |
| Способ хирургического устранения иридодиализа с последующей центрацией зрачка | 2024 |
|
RU2831333C1 |
| Способ устранения иридодиализа | 2020 |
|
RU2746542C1 |
| Способ комбинированного лечения травматического циклодиализа в сочетании с катарактой | 2022 |
|
RU2793217C1 |
| Способ дифференцированного подхода в хирургическом лечении цилиохориоидальной отслойки | 2018 |
|
RU2684038C1 |
| СПОСОБ ИММОБИЛИЗАЦИИ РАДУЖНОЙ ОБОЛОЧКИ ГЛАЗА ПРИ ГИГАНТСКИХ ЕЕ ОТРЫВАХ | 2002 |
|
RU2240084C2 |
| СПОСОБ ИМПЛАНТАЦИИ ИСКУССТВЕННОГО ХРУСТАЛИКА ГЛАЗА | 2000 |
|
RU2168323C1 |
| СПОСОБ УСТРАНЕНИЯ ИРИДОДИАЛИЗА | 2001 |
|
RU2203639C1 |
Изобретение относится к области медицины, а именно к офтальмохирургии. Для пластики радужной оболочки при массивном травматическом иридодиализе проводят фиксацию корня радужки к склере П-образными швами. После устранения иридодиализа на сфинктер радужной оболочки накладывают кисетный шов, центрируя зрачок и сужая его до 3-4 мм. Способ позволяет достичь хороших функциональных и анатомических результатов лечения за счет предотвращения послеоперационной деформации зрачка и выполнения оперативного вмешательства через парацентезы роговицы без вскрытия глазного яблока большими разрезами. 4 ил., 1 пр.
Способ пластики радужной оболочки при массивном травматическом иридодиализе, включающий фиксацию корня радужки к склере П-образными швами, отличающийся тем, что после устранения иридодиализа на сфинктер радужной оболочки накладывают кисетный шов, центрируя зрачок и сужая его до 3-4 мм.
| By Barry S | |||
| Seibel, Traumatic Cataract, CATARACT & REFRACTIVE SURGERY TODAY, 2010, с.85 | |||
| СПОСОБ КОРРЕКЦИИ ТРАВМАТИЧЕСКИХ ДЕФЕКТОВ РАДУЖНОЙ ОБОЛОЧКИ ГЛАЗА | 2001 |
|
RU2209055C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАВМАТИЧЕСКОЙ КАТАРАКТЫ, ОСЛОЖНЕННОЙ ИРИДОДИАЛИЗОМ | 2002 |
|
RU2230535C2 |
| СПОСОБ УСТРАНЕНИЯ ИРИДОДИАЛИЗА | 2002 |
|
RU2226376C1 |
| СПОСОБ ЛЕЧЕНИЯ ТРАВМАТИЧЕСКОГО ИРИДОЦИКЛОДИАЛИЗА | 2010 |
|
RU2447868C2 |
| СПОСОБ УСТРАНЕНИЯ МИДРИАЗА | 1999 |
|
RU2170074C2 |
| Шантурова М.А | |||
| и др | |||
| Реконструктивная микроинвазивная хирургия переднего отрезка глазного яблока, Бюллетень ВСНЦ СО РАМН, 2009, N 5-6 (69-70), с.49-51 | |||
| Гундорова Р.А | |||
| и др | |||
| Комплексный подход к хирургическому лечению постконтузионного иридоциклодиализа с повреждением хрусталика, Офтальмология, 2012, Т.9, N 3, c.29-32. | |||
Авторы
Даты
2018-08-28—Публикация
2017-10-10—Подача