Изобретение относится к области медицины, а именно к сердечно-сосудистой хирургии, и может быть использовано при выборе тактики хирургического вмешательства у больных с атеросклеротическим окклюзионно-стенотическим поражением брахиоцефального и коронарного русла на фоне мультифокального атеросклероза (МФА).
В настоящее время, ввиду отсутствия рандомизированных исследований и неопределенности в российских и европейских рекомендациях, варианты хирургического лечения пациентов с симультанным поражением коронарных и каротидных артерий являются спорными. Выбор конкретной стратегии оперативного лечения (одномоментная операция в объеме: каротидная эндартерэктомия + коронарное шунтирование (КЭЭ+КШ), либо поэтапная реваскуляризация (КЭЭ и КШ в различной последовательности) зависит от опыта и предпочтений лечебного учреждения (Рекомендации европейского общества кардиологов по диагностике и лечению заболеваний периферических артерий, 2011; Национальные рекомендации по ведению пациентов с заболеваниями брахиоцефальных артерий, 2013). Следует отметить, что какие-либо общепринятые алгоритмы и модели для персонифицированного выбора оптимальной хирургической стратегии для данных пациентов отсутствуют. Между тем, хирургическая стратегия лечения для пациентов с МФА имеет важное значение, что связано с рисками развития таких серьезных неблагоприятных событий как смерть, инфаркт миокарда (ИМ) и острое нарушение мозгового кровообращения (ОНМК).
Известен способ стратификации риска послеоперационных осложнений при помощи интерактивного калькулятора EuroScore II (Шонбин, А.Н. Современный подход к стратификации риска кардиохирургических операций по шкалам EUROSCORE и EUROSCORE II / А.Н. Шонбин, Д.О. Быстров, А.С. Заволожин, Б.Л. Дуберман, М.В. Елизаров, М.А. Ярковой // Экология человека. - 2012. - №3. - с. 28-31), благодаря которому определяют факторы, повышающие риск неблагоприятных исходов при оперативных вмешательствах, приводящих к смерти. К таким факторам относят: возраст, женский пол, повышенный уровень сывороточного креатинина, поражение экстракардиальных артерий, хронические заболевания легких, грубые неврологические нарушения, предшествовавшие кардиохирургические вмешательства, перенесенный инфаркт миокарда, дисфункция левого желудочка, сахарный диабет, легочная гипертензия, функциональный класс недостаточности кровообращения (NYHA), IV класс тяжести стенокардии (CCS), активный эндокардит, нестабильная стенокардия, операция, критическое состояние больного перед операцией, операция на грудном отделе аорты, вид операции.
Недостатком способа является то, что он не позволяет определить риск послеоперационных осложнений у каждого конкретного пациента и, не учитывает анатомо-ангиографические параметры больного, несмотря на существенную роль этих показателей в формировании исходов лечения заболевания в целом и реваскуляризации, в частности. Кроме того, применение EuroScore II не позволяет определить оптимальную стратегию хирургического вмешательства, ассоциированную с наименьшим риском неблагоприятных исходов в отдаленном периоде наблюдения.
Известен способ выбора тактики хирургического лечения больных с сочетанным поражением коронарных и брахиоцефальных артерий (Байков, В.Ю. Результаты хирургического лечения больных сочетанным атеросклеротическим поражением брахиоцефальных и коронарных артерий: автореф. дис. … канд. мед. наук: 14.01.26 / Байков Вячеслав Юрьевич; Фед. гос. бюдж. уч-е «Национальный медико-хирургический центр им. Н.И. Пирогова» Мин. здрав. РФ. - Москва, 2015. - 114 с.). Способ включает оценку преобладания неврологической или кардиальной патологии по результатам клинико-инструментальных методов обследования, таких как: ЭКГ, эхокардиография (ЭХО-КГ), ультразвуковое исследование брахиоцефальных артерий, магнитно-резонансная ангиография артерий головного мозга и данных коронарографии. При этом, значимыми критериями, влияющими на исход оперативного вмешательства в зависимости от объема и этапности реваскуляризации являются: строение Веллизиева круга (замкнутый; разомкнутый), степень стеноза БЦА, наличие эпизодов нарушения мозгового кровообращения в анамнезе, функциональный класс стенокардии, степень поражения коронарного русла.
При преобладании неврологической симптоматики и при выявленном незамкнутом Виллизиевом круге выполняли этапное хирургическое вмешательство - I этапом вмешательство на БЦА, II этапом - АКШ. Также в этом случае возможно выполнение симультанного оперативного вмешательства - реваскуляризация артерий головного мозга и АКШ. Выполнение операции реваскуляризации миокарда возможно как в условиях ИК, так и на работающем сердце. Это зависело от данных, полученных при проведении коронарографии. Если было выявлено одно- или двухсосудистое поражение коронарных артерий, то выполнялось АКШ на работающем сердце.
При условии выявления многососудистого поражения коронарных артерий (трехсосудистое и более), при наличии стенозов в анатомически труднодоступных местах выполнялось АКШ в условиях ИК.
В случае преобладания неврологической симптоматики и выявленном замкнутом Виллизиевом круге возможные следующие варианты оперативного лечения - реваскуляризация артерий головного мозга и АКШ на работающем сердце или АКШ с ИК.
При преобладании кардиальной симптоматики выполнялось АКШ в условиях ИК с повышенным перфузионным давлением. Операцией выбора является АКШ на работающем сердце.
Недостатком данного способа является отсутствие учета вклада сопутствующих заболеваний (сахарный диабет, хроническая почечная недостаточность, хроническая ишемия головного мозга, хроническая обструктивная болезнь легких и т.д.) в расчет неблагоприятного исхода при выборе той или иной хирургической тактики, а также отсутствие учета характеристик атеросклеротической бляшки по данным цветного дуплексного сканирования (стабильная/нестабильная, одно- или двусторонней поражение БЦА).
Наиболее близким к заявляемому является способ выбора последовательности оперативного вмешательства на сосудистых бассейнах при симультанном поражении сонных и коронарных артерий по уровню цереброваскулярного резерва (Пат 2193356 Рос. Федерация, МПК А61В 17/00, А61В 5/02 Способ определения тактики хирургического лечения больных с сочетанным поражением коронарных и сонных артерий / Иванов Л.Н., Котин Д.Б., Шаханов Г.Н., Королев Б.А.; заявитель и патентообладатель Нижегородская государственная медицинская академия (RU). - №99103756/14; заявл. 26.02.99; опубл. 27.11.02.). Способ включает одновременную оценку ишемической дисфункции миокарда по данным ЭКГ и ЭХО-КГ, а так же мозгового кровотока по характеру изменения линейной скорости кровотока (ЛСК), определяемой с помощью ультразвуковой доплерографии билатеральных сонных артерий. Причем измерения ЛСК проводят в покое и после снятия нагрузки до восстановления исходных показателей, а анализ ишемической дисфункции миокарда осуществляют при помощи дополнительных величин X и Y, связанных между собой эмпирической зависимостью Y=-304,26X2+152,13X-20, где X - градиент индекса сократимости левого желудочка сердца, Y - градиент фракции выброса. В случае, когда рассчитанное значение Yp больше фактического значения Уф, больному при положительной динамике линейной скорости мозгового кровотока до и после физической нагрузки показана первоочередная каротидная операция, в случае же, когда рассчитанное значение Yp меньше или равно фактически измеренному значению Yф, больного относят к группе повышенного риска и при отрицательной динамике линейной скорости мозгового кровотока до и после нагрузки цереброваскулярный резерв оценивают как незначительный и ставят показания к одномоментной операции на сонной и коронарных артериях, а при отсутствии динамики до и после нагрузки цереброваскулярный резерв оценивают как значительный и назначают операцию на коронарных артериях.
Однако данный способ не учитывает ангиографическую выраженность поражения коронарного русла, тяжесть коморбидного фона, пол, наличие более ранних реваскуляризаций; при этом исследование по признанию его эффективности проводилось на малом количестве пациентов (n=18). Указанные недостатки значительно снижают прогностическую ценность известного способа. Кроме того, способ направлен на определение очередности (поэтапности) реваскуляризации миокарда и головного мозга, и не позволяет сопоставить вероятности неблагоприятного исхода, прогноз и хирургический риск при реализации целого ряда стратегий хирургического лечения пациентов с МФА.
Таким образом, существует необходимость разработки моделей, которые на основании комплекса объективных клинических и анатомо-ангиографических данных позволят определить вероятность развития в госпитальном периоде неблагоприятных исходов реваскуляризации в зависимости от стратегии хирургического вмешательства и выбрать оптимальную для конкретного пациента тактику лечения (поэтапную или одноэтапную, хирургическую или с применением эндоваскулярных методов).
Техническим результатом предложенного изобретения является снижение числа неблагоприятных кардиоваскулярных событий после реваскуляризации у пациентов с симультанным атеросклеротическим поражением коронарного и брахиоцефального русел, за счет выбора оптимальной индивидуальной стратегии хирургического вмешательства, основанной на предоперационной оценке вероятного риска развития неблагоприятных исходов реваскуляризации в зависимости от предполагаемой стратегии хирургического вмешательства.
Предлагаемый способ основан на результатах исследования, выполненного на базе Научно-исследовательского института комплексных проблем сердечно-сосудистых заболеваний (НИИ КПССЗ), г. Кемерово, включающий комплексный анализ данных 391 пациента с симультанным атеросклеротическим поражением коронарного и брахиоцефального бассейнов.
Критериями включения пациентов в исследование являлись:
1. Показания к выполнению каротидной эндартерэктомии (КЭЭ): одностороннее или двухстороннее поражение внутренней сонной артерии (ВСА) (стеноз ВСА >60% у симптоматичных пациентов или ≥70% при асимптомном течении заболевания и/или наличие признаков уязвимой атеросклеротической бляшки по данным ангиографии);
2. Показания для выполнения операции коронарного шунтирования (КШ): наличие стенозов крупных эпикардиальных венечных артерий ≥70% при многососудистом поражении коронарного русла, либо значимое (≥50%) поражение ствола левой коронарной артерии и/или значимое (≥70%) поражение передней межжелудочковой артерии с невозможностью или нецелесообразностью рентгеноэндоваскулярной коррекции.
Критериями исключения были:
1. Острый период инсульта;
2. Прогрессирующая патология головного мозга с выраженным когнитивным дефицитом (болезнь Альцгеймера и пр.);
3. Острый инфаркт миокарда;
4. Диффузный атеросклероз венечных артерий с неудовлетворительным состоянием дистального коронарного русла;
5. Тяжелый коморбидный фон с ограничением ожидаемой продолжительности жизни (в т.ч. прогрессирующие онкологические заболевания).
В зависимости от реализованной стратегии реваскуляризации все больные ретроспективно были разделены на четыре группы:
Пациентам группы 1 (n=151) была выполнена поэтапная реваскуляризация в объеме КШ с последующей КЭЭ (гр. КШ-КЭЭ). Данная тактика (тактика - 1) выполнялась при преобладании кардиальных симптомов, вызванных коронарным атеросклерозом и малосимптомными поражениями брахиоцефальных артерий (БЦА).
К группе 2 отнесены пациенты с сочетанной операцией КШ и КЭЭ (гр. КШ+КЭЭ, n=141). Данную тактику (тактика - 2) реваскуляризации использовали в случае наличия максимальной концентрации неблагоприятных клинико-инструментальных факторов и крайне высокого риска неблагоприятных ишемических событий, как со стороны коронарных артерий, так и в бассейне брахиоцефального русла.
Группа 3, пациенты (n=28), которым выполнена гибридная реваскуляризация в объеме чрескожного коронарного вмешательства (ЧKB) и КЭЭ (гр. ЧКВ+КЭЭ) - тактика - 3. Оперативное вмешательство выполнялось при тех же показаниях, что и во второй группе, но в данной ситуации имелось одно- или двухсосудистое поражение коронарных артерий с анатомическими предпосылками для успешной стентирующей процедуры, что минимизировало объем открытого хирургического вмешательства и риски, связанные с последним.
Группа 4 - поэтапная хирургия в объеме КЭЭ с последующей операцией КШ (гр. КЭЭ-КШ, n=71) - выполнялась при значительном преобладании неврологических симптомов над кардиальными и наличием критических стенозов БЦА (тактика - 4).
В постоперационном периоде хирургического вмешательства у пациентов всех групп оценивали развитие госпитальных осложнений. При этом, неблагоприятным исходам реваскуляризации считали возникновение одного и более из следующих событий: смерть от любой причины, ОНМК/транзиторная ишемическая атака (ТИА), ИМ, значимое кровотечение (≥3 степени по шкале BARC).
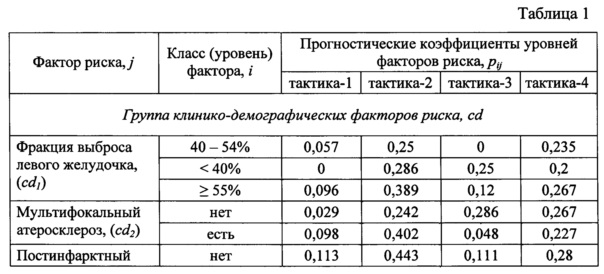
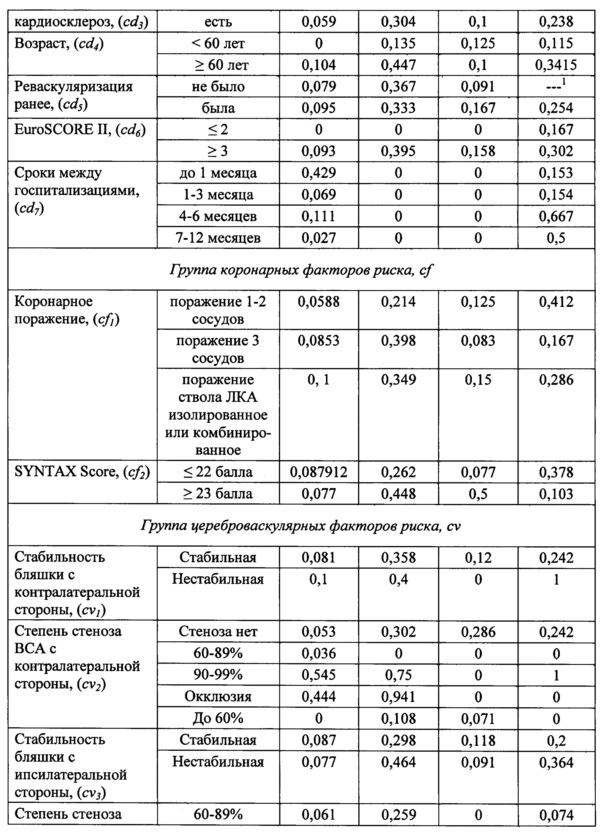
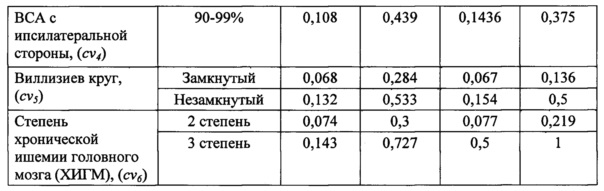
В результате анализа исследуемых данных пациентов с симультанным поражением коронарного и брахиоцефального русла, выявлены предполагаемые прогностические критерии неблагоприятного исхода реваскуляризации, которые были отнесены к 3 группам факторов риска:
1) Клинико-демографические (cd): возраст пациента, фракция выброса левого желудочка, МФА с поражением трех артериальных бассейнов, постинфарктный кардиосклероз, ранее выполненная реваскуляризация, риск хирургической операции по шкале EuroSCORE II, сроки между операциями при поэтапных стратегиях;
2) Коронарные (сƒ): одно- или двухсосудистое поражение коронарных артерий, трехсосудистое поражение, поражение ствола левой коронарной артерии (ЛКА) изолированное, или в сочетании с одно-, двух-, и трехсосудистым поражением коронарных артерий. Кроме того, учитывалась градация выраженности коронарного атеросклероза по шкале SYNTAX Score;
3) Цереброваскулярные (cν): стабильность бляшки с контра- и ипсилатеральной стороны, степень стеноза ВСА с контра- и ипсилатеральной стороны, незамкнутость Виллизиева круга, степень хронической ишемии головного мозга.
Каждый определенный фактор риска, выделенной группы в зависимости от полученных значений разделяли на соответствующие уровни (i) и для каждого соответствующего уровня фактора риска рассчитывали прогностические коэффициенты (pij), равные относительным частотам неблагоприятного исхода с учетом применяемой тактики. В таблице 1 представлены прогностические коэффициенты для каждого уровня фактора риска в зависимости от реализованной стратегии хирургического вмешательства.
1 Расчет данного прогностического коэффициента невозможен, в связи с тем, что всей выборке пациентов, которым была выполнена тактика 4, ранее была проведена реваскуляризация.
На основании значений прогностических коэффициентов pij были построены три интегральных показателя - Rkcd, Rkcƒ и Rkcν, характеризующие соответственно комплексные оценки клинико-демографических, коронарных и цереброваскулярных факторов риска для каждой стратегии реваскуляризации (где k=1 - для тактики - 1, k=2 - для тактики - 2, k=3 - для тактики - 3, и k=4 - для тактики - 4). В рассмотрение вводилась эталонная точка, соответствующая нулевому риску развития неблагоприятного исхода реваскуляризации. При этом, интегральный показатель (R), характеризующий комплексную оценку соответствующей группы факторов риска, рассчитывали как среднее расстояние до эталонной точки и вычисляли по формулам. Так, для группы клинико-демографических факторов риска (Rkcd) для тактик 1 и 4:

для тактик 2 и 3: 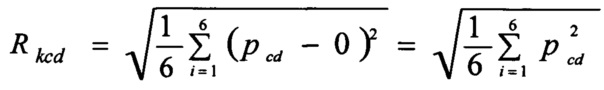 .
.
Для группы коронарных факторов риска, (Rkcf):
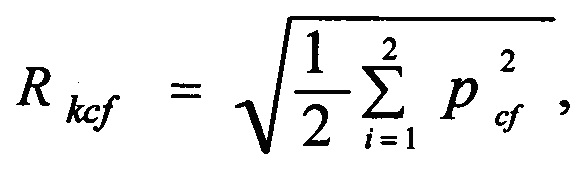
а для группы цереброваскулярных факторов риска, (Rkcv):
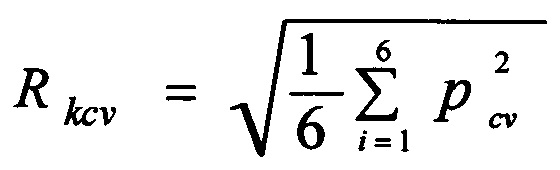
где р - прогностический коэффициент соответствующего уровня определенного фактора риска.
Выявлено, что при использовании тактик - 1, 2 и 4 значимое влияние на риск развития неблагоприятного исхода реваскуляризации оказывают клинико-демографические (R1cd, R2cd, R4cd) и цереброваскулярные (R1cν, R2cν и R4cν) факторы риска. В то время как при использовании тактики 3 группа коронарных факторов риска (R3cƒ) и цереброваскулярные факторы риска (R3cν).
Для прогноза риска неблагоприятного исхода реваскуляризации у пациентов с симультанным атеросклеротическим поражением брахиоцефальных и коронарных артерий на основе значений интегральных показателей (Rkcd, Rkcƒ и Rkcν) применяли логистическую регрессию (метод пошагового включения). Прогнозные модели были построены для каждой хирургической тактики отдельно (таблица 2).
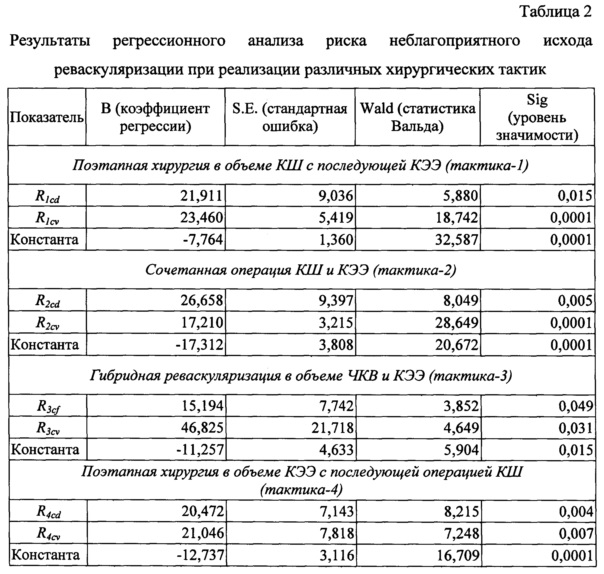
Таким образом, вероятный риск развития неблагоприятных исходов реваскуляризации при применении тактики - 1 (P1) вычисляли по формуле:
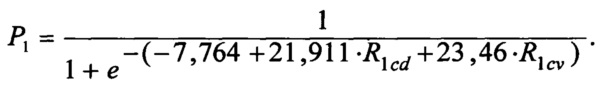
По результатам ROC-анализа площадь под ROC-кривой составила 96%. Если Р<0,1124 (порог классификации), то прогноз для пациента благоприятный, при Р=0÷0,03 риск неблагоприятного исхода реваскурязации - низкий, при Р=0,031÷0,3 прогнозируют средний риск, при Р>0,3 прогнозируют высокий риск. Чувствительность модели достигает 92,3%, а специфичность - 92,3%.
Прогностическую вероятность неблагоприятных исходов при использовании тактики - 2 (Р2) вычисляли по формуле:
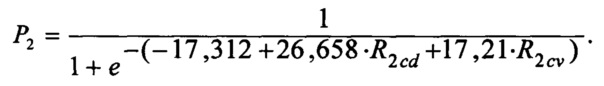
По результатам ROC-анализа площадь под ROC-кривой составила 85,9%. Если Р<0,26 (порог классификации), то прогноз для пациента благоприятный, при Р=0÷0,12 прогнозируют низкий риск неблагоприятных исходов реваскуляризации, при Р=0,121÷0,8 прогнозируют средний риск, при Р>0,8 прогнозируют высокий риск. Чувствительность модели достигает 78,4%, а специфичность - 77,6%.
Оценку риска неблагоприятных исходов реваскуляризации, при применении тактики - 3 вычисляли по формуле:
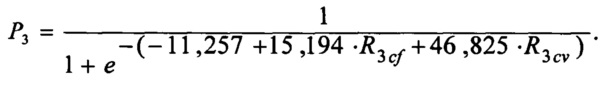
По результатам ROC-анализа площадь под ROC-кривой составила 97,3%. Если Р<0,098 (порог классификации), то прогноз для пациента благоприятный, при Р=0÷0,076 прогнозируют низкий риск неблагоприятного исхода реваскуляризации, при Р=0,0761÷0,62 прогнозируют средний риск, при Р>0,62 прогнозируют высокий риск. Чувствительность модели достигает 100%, а специфичность - 92%.
Прогностическую вероятность неблагоприятного исхода при использовании тактики - 4 вычисляли по формуле:
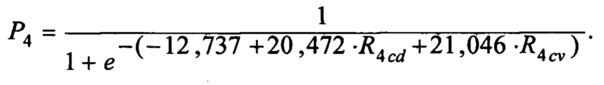
По результатам ROC-анализа площадь под ROC-кривой составила 88,9%. Если Р<0,191 (порог классификации), то прогноз для пациента благоприятный, при Р=0÷0,065 прогнозируют низкий риск неблагоприятного исхода реваскуляризации, при Р=0,0651÷0,7 прогнозируют средний риск, при Р>0,7 прогнозируют высокий риск. Чувствительность модели достигает 82,4%, а специфичность - 78%.
Из анализа различных значений чувствительности и специфичности модели выделены условные интервалы оценки риска развития неблагоприятных исходов реваскуляризации у больных с симультанным поражением брахиоцефальных и коронарных артерий для различных хирургических тактик (таблица 3).
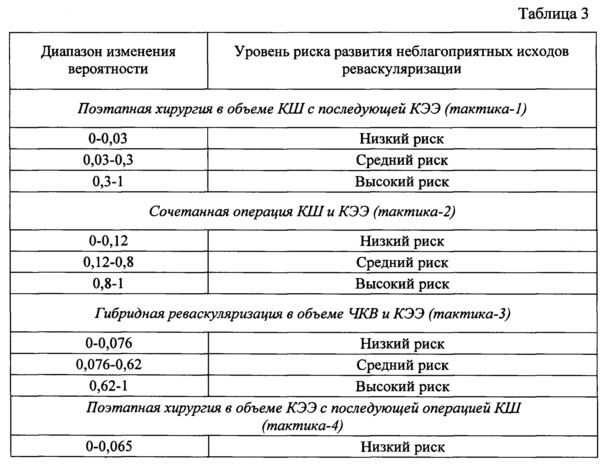

Сопоставительный анализ уровней риска и вероятного прогноза для каждого пациента позволяет выбрать наиболее предпочтительную хирургическую тактику, имеющую наименьший риск неблагоприятного исхода реваскуляризации в госпитальном периоде и благоприятный прогноз для пациента.
Ниже приведены примеры осуществления способа.
Пример 1. Пациент №1, мужчина, 64 года, поступил в плановом порядке в НИИ КПССЗ. Из анамнеза известно, что у пациента диагностирован МФА с поражением трех артериальных бассейнов, стенокардия II функционального класса, ХИГМ II степени. По данным эхокардиографии фракция выброса левого желудочка 63%. Больному проведена коронарография и ангиография БЦА, по результатам которых диагностировано множественное гемодинамически значимое поражение коронарного русла (Таблица 4) и гемодинамически значимый стеноз ВСА справа (Таблица 5).
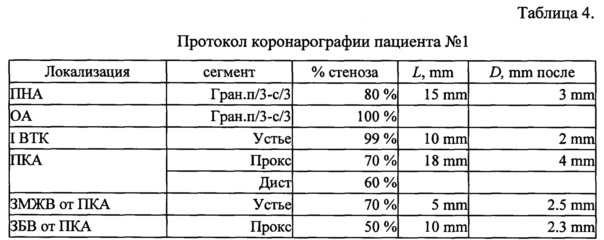
Примечание: ПНА - передняя нисходящая артерия; OA - огибающая артерия; ВТК - ветвь тупого края; ПКА - правая коронарная артерия; ЗМЖВ - задняя межжелудочковая ветвь; ЗБВ - задне-боковая ветвь; L - длина стеноза; D - диаметр коронарной артерии.

Примечание: ВСА - внутренняя сонная артерия
С целью выбора оптимальной хирургической стратегии для данного пациента были рассчитаны риски развития неблагоприятных исходов реваскуляризации для всех четырех тактик. Для чего на основании соответствующих уровней выявленных факторов риска определены значения прогностических коэффициентов (таблица 6).
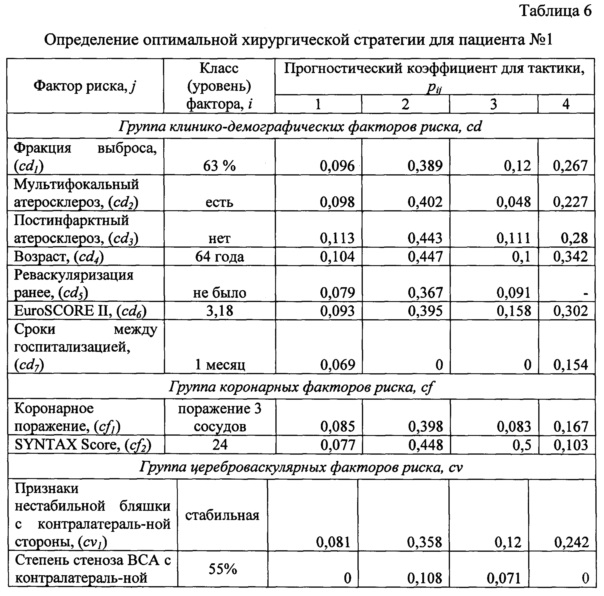
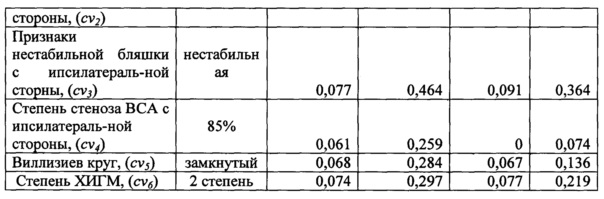
Так для прогноза риска развития неблагоприятных исходов тактики - 1 необходимо рассчитать:
значение интегрального показателя комплексной оценки клинико-демографических факторов риска:
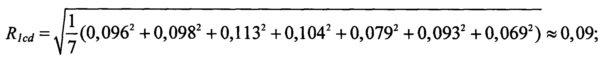
значение интегрального показателя комплексной оценки цереброваскулярных факторов риска:
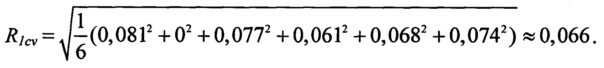
Вероятность риска развития неблагоприятного исхода реваскуляризации при поэтапном хирургическом вмешательстве в объеме КШ с последующей КЭЭ:
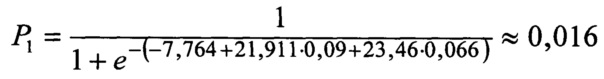
Так как вероятность P1 меньше 0,1124, то для данного пациента прогноз благоприятный, и находится в диапазоне изменения вероятности 0-0,03, то риск неблагоприятных исходов реваскуляризации низкий.
При выборе тактики - 2 хирургического вмешательства (сочетанная операция КШ и КЭЭ) значение интегрального показателя комплексной оценки клинико-демографических факторов риска равно:
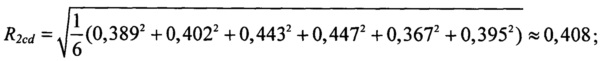
значение интегрального показателя комплексной оценки цереброваскулярных факторов риска равно:
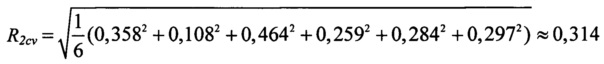
Вероятность неблагоприятного исхода реваскуляризации при сочетанном коронарном шунтировании и каротидной эндартерэктомии равна:

Так как для данного пациента вероятность больше 0,26, а диапазон изменений 0,12-0,8, то прогноз данной тактики неблагоприятный, а уровень риска неблагоприятного исхода - средний.
Для тактики - 3 необходимо рассчитать значения:
интегрального показателя комплексной оценки коронарных факторов риска:

интегрального показателя комплексной оценки цереброваскулярных факторов риска:

Вероятность развития неблагоприятного исхода равна:

Так как вероятностный риск больше 0,098, то при применении данной тактики для данного пациента прогноз неблагоприятный. Диапазон изменения вероятности 0,076-0,62, соответственно риск неблагоприятного исхода - средний.
Так как в исходной выборке пациентов отсутствовали пациенты, без реваскуляризации ранее, то рассчитать вероятный риск по тактике - 4 (поэтапная КЭЭ и КШ) не возможно, так как у данного пациента ранее реваскуляризация не проводилась.
В таблице представлен сравнительный анализ расчета вероятного риска неблагоприятных исходов у пациента №1 с атеросклеротическим поражением брахиоцефальных и коронарных артерий при реализации различных хирургических тактик реваскуляризации (таблица 7).
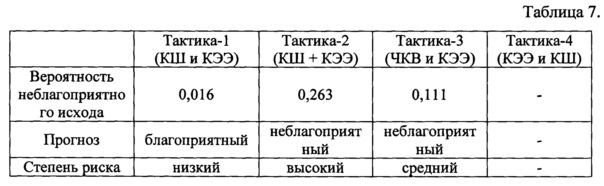
Таким образом, наилучший прогноз для данного пациента дает тактика - 1 (поэтапная реваскуляризация в объеме КШ затем КЭЭ). Пациенту была применена тактика реваскуляризации в объеме операции КШ с последующей КЭЭ через 1 месяц, так как именно она была сопряжена с минимальным риском неблагоприятных исходов. Неблагоприятных исходов в госпитальном периоде (инфаркт миокарда, ОНМК/ТИА, значимое кровотечение (≥3 степени по шкале BARC, смерть) не зарегистрировано.
Пример 2. Пациент №2, женщина, 62 года, поступила в плановом порядке в НИИ КПССЗ. Из анамнеза известно, что у больной имела место стенокардия II функционального класса, постинфарктный кардиосклероз, ХИГМ II степени, 2 года назад была выполнена каротидная ангиопластика со стентированием. По данным эхокардиографии фракция выброса левого желудочка 60%. Была проведена коронарография и ангиография БЦА по результатам, которых диагностировано множественное гемодинамически значимое поражение коронарного русла и субтотальный стеноз ВСА справа (Таблица 8, 9).

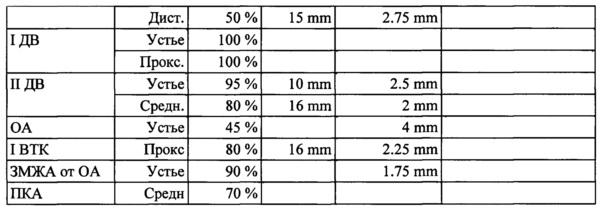

С учетом решения мультидисциплинарной команды, пациенту была применена тактика реваскуляризации в объеме ЧКВ+КЭЭ (тактика 3), в результате в госпитальном периоде развился инфаркт миокарда.
Ретроспективно, была применена разработанная модель для анализа правильности выбора хирургической стратегии.
Данные о пациенте №2 и соответствующие им прогностические коэффициенты факторов риска для различных тактик представлены в таблице 10.
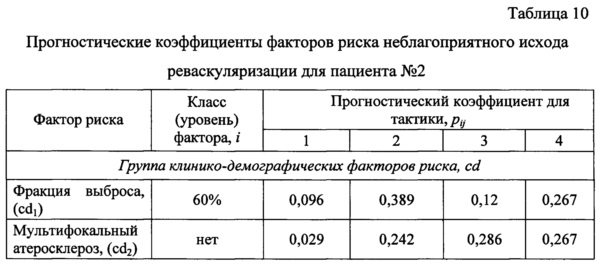

Для прогноза риска развития осложнений для тактики - 1 рассчитываем значение интегрального показателя комплексной оценки клинико-демографических факторов риска:

значение интегрального показателя комплексной оценки цереброваскулярных факторов риска:
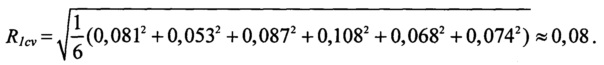
Вероятность риска развития неблагоприятных исходов при реализации тактики - 1 равна:

Так как вероятность больше порога классификации - 0,1124, то для данного пациента прогноз неблагоприятный. Риск неблагоприятного исхода - средний.
Для тактики - 2 рассчитываем:
значение интегрального показателя комплексной оценки клинико-демографических факторов риска:
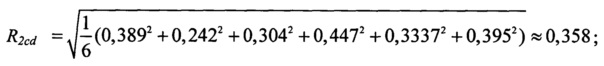
значение интегрального показателя комплексной оценки цереброваскулярных факторов риска:
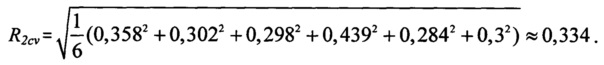
Вероятность неблагоприятного исхода при данной тактике реваскуляризации равна:
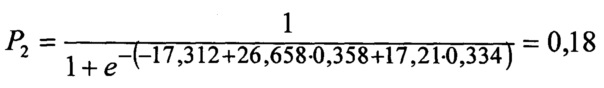
Так как для данного пациента вероятность меньше 0,26, то прогноз благоприятный, уровень риска - средний.
Для тактики - 3 рассчитываем значения:
интегрального показателя комплексной оценки коронарных факторов риска:
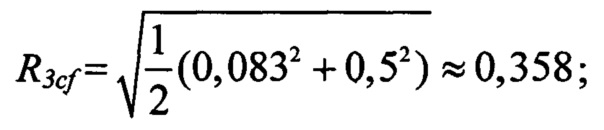
интегрального показателя комплексной оценки цереброваскулярных факторов риска:

Вероятность развития неблагоприятного исхода равна:
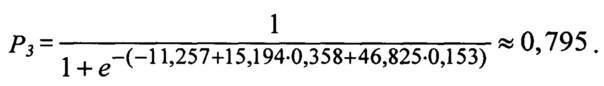
Так как вероятность развития осложнения больше 0,098, то при применении данной тактики для данного пациента прогноз неблагоприятный. Риск развития осложнений - высокий.
Для тактики - 4 рассчитываем:
значение интегрального показателя комплексной оценки клинико-демографических факторов риска:
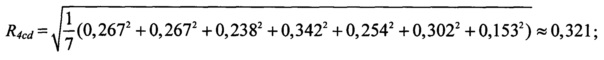
значение интегрального показателя комплексной оценки цереброваскулярных факторов риска:

Вероятность риска развития осложнений при данной тактике равна:
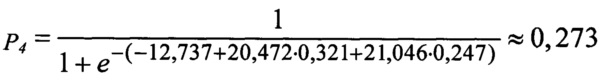
Так как вероятность развития осложнения больше 0,191, то при применении данной тактики для данного пациента прогноз неблагоприятный. Риск развития осложнений - средний.
Сравнительный анализ расчета вероятного риска неблагоприятных исходов у пациента №2 представлен в таблице 11.
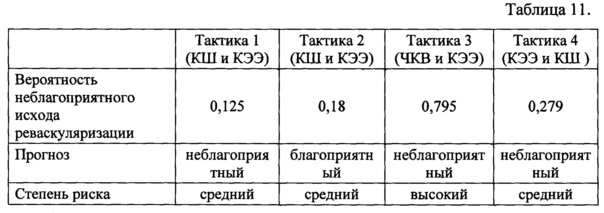
Анализируя риски развития осложнений для данного пациента при применении различных хирургических тактик, наилучший прогноз дает тактика 2 (симультанная реваскуляризация КШ+КЭЭ), наихудший тактика 3 (гибридная реваскуляризация ЧКВ+КЭЭ).
В конечном итоге, оптимальной хирургической тактикой для данного пациента являлась симультанная операция КШ и КЭЭ, так как именно она ассоциировалась с минимальным риском неблагоприятных кардиоваскулярных событий в госпитальном периоде наблюдения, тогда как фактически реализованная стратегия сопровождалась максимальным риском осложнений.
Изобретение относится к медицине, а именно к сердечно-сосудистой хирургии, и может быть использовано для определения оптимальной стратегии реваскуляризации у пациентов с симультанным атеросклеротическим поражением брахиоцефальных и коронарных артерий. Для каждой хирургической тактики производят оценку прогностических коэффициентов факторов риска. На их основе вычисляют значения интегральных показателей для групп факторов риска: клинико-демографических, коронарных, церебро-васкулярных. Далее вычисляют вероятность риска развития госпитальных осложнений для каждой хирургической тактики и производят выбор тактики, имеющей наименьший риск развития осложнений. Способ позволяет снизить число неблагоприятных кардиоваскулярных событий после реваскуляризации у пациентов с симультанным атеросклеротическим поражением брахиоцефальных и коронарных артерий за счет оценки комплекса наиболее значимых показателей. 11 табл., 2 пр.
Способ определения оптимальной стратегии реваскуляризации у пациентов с симультанным атеросклеротическим поражением брахиоцефальных и коронарных артерий, включающий анализ групп факторов риска, таких как: клинико-демографические, коронарные и цереброваскулярные факторы, расчет вероятного риска неблагоприятного исхода реваскуляризации для каждой из хирургических тактик, где: тактика-1 - это поэтапная реваскуляризация в объеме коронарного шунтирования с последующей каротидной эндартерэктомией; тактика-2 - сочетанная операция коронарного шунтирования и каротидной эндартерэктомии; тактика-3 - гибридная реваскуляризация в объеме чрескожного коронарного вмешательства и каротидной эндартерэктомии и тактика-4 - поэтапная реваскуляризация в объеме каротидной эндартерэктомии с последующим коронарным шунтированием и выбор стратегии хирургического вмешательства, имеющий наименьший риск неблагоприятного исхода, отличающийся тем, что в зависимости от предполагаемой тактики реваскуляризации для каждой группы факторов риска рассчитывают интегральные показатели (R), тогда интегральный показатель клинико-демографических факторов риска (Rcd) для тактик 1 и 4 определяют по формуле:

а для тактики 2 по формуле:
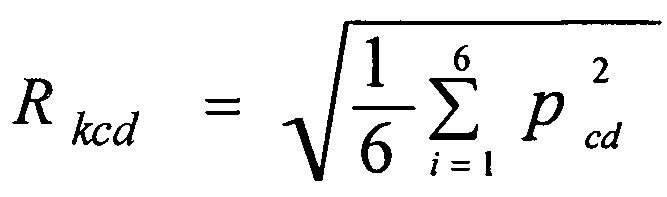
где k - номер тактики реваскуляризации, pcd - прогностический коэффициент определенного клинико-демографического фактора соответствующего уровня, которыми являются:
Pcd1 - фракция выброса левого желудочка, (%), который при значениях менее 40% и предполагаемой тактике-1 равен 0, при тактике-2 - 0,286, а при тактике-4 - 0,2; в случае фракции выброса левого желудочка 40-54% для тактики-1 pcd1=0,057, для тактики-2 pcd1=0,25, а для тактики-4 pcd1=0,235; при фракции выброса левого желудочка более или равной 55% и реализации тактики-1 pcd1=0,096, в случае реализации тактики-2 pcd1=0,389, в случае реализации тактики-4 pcd1=0,267;
Pcd2 - наличие или отсутствие мультифокального атеросклероза, при этом в случае отсутствия мультифокального атеросклероза и реализации тактики-1 Pcd2=0,029, при реализации тактики-2 pcd2=0,242, при реализации тактики-4 Pcd2=0,267; при наличии у пациента мультифокального атеросклероза и тактике-1 Pcd2=0,098, при тактике-2 pcd2=0,402, а при тактике-4 pcd2=0,227;
pcd3 - наличие постинфарктного склероза, тогда при отсутствии кардиосклероза и тактике-1 pcd3=0,113, при тактике-2 pcd3=0,443, при тактике-4 pcd3=0,28; в случае наличия у пациента кардиосклероза и тактике-1 pcd3=0,059, при тактике-2 Pcd3=0,304 и при тактике-4 pcd3=0,238;
Pcd4 - возраст пациента, в годах, тогда при возрасте пациента младше 60 лет и выборе тактики-1 pcd4=0, при выборе тактики-2 pcd4=0,135 и при тактике-4 pcd4=0,115; в случае, если возраст пациента равен или более 60 лет и выборе тактики-1 pcd4=0,104, при выборе тактики-2 pcd4=0,447 и при тактике-4 pcd4=0,315;
Pcd5 - реваскуляризация в анамнезе, при этом, если пациенту ранее выполнялась реваскуляризация и предполагаемое вмешательство соответствует тактике-1 pcd5=0,095, при предполагаемом вмешательстве в объеме тактики-2 pcd5=0,333 и при выборе тактики-4 pcd5=0,254; если пациенту ранее не выполнялась реваскуляризация, то интегральный показатель клинико-демографических факторов (Rcd) рассчитывают для тактики-1, где pcd5=0,079 и для тактики-2 pcd5=0,367;
pcd6 - значение шкалы EuroSCORE II в баллах, тогда при EuroSCORE II равно или менее 2 баллов и тактике-1 вмешательства pcd6=0, при тактике-2 pcd6=0 и при тактике-4 pcd6=0,167; если значения по шкале EuroSCORE II равно или более 3 баллов и тактике-1 вмешательства pcd5=0,093, при тактике-2 pcd5=0,395 и при тактике-4 pcd6=0,302;
Pcd7 - сроки между госпитализациями, определенные в месяцах, тогда при сроках до 1 месяца и выборе тактики-1 pcd7=0,429, при выборе тактики-2 pcd7=0, при выборе тактики-4 pcd7=0,153, при сроках между госпитализациями от 1-3 месяца и выборе тактики-1 pcd7=0,069, при выборе тактики-2 pcd7=0, при выборе тактики-4 pcd7=0,154, при сроках между госпитализациями от 4 до 6 месяцев включительно и выборе тактики-1 pcd7=0,111, при выборе тактики-2pcd7=0, при тактике-4 pcd7=0,667, при сроках между госпитализациями от 7 до 12 месяцев и выборе тактики-1 pcd7=0,027, при выборе тактики-2 pcd7=0, при выборе тактики-4 pcd7=0,5;
при этом расчет интегрального показателя для группы коронарных факторов (Rcf), выполняют только для тактики-3 по формуле:
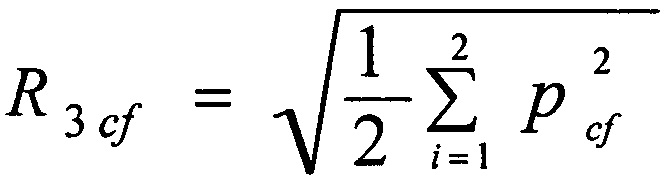
где pcƒ - прогностический коэффициент определенного коронарного фактора риска соответствующего уровня, которыми являются:
Pcƒ1 - степень поражения коронарного русла, принимающий значение, равное 0,125, при поражении 1 и 2 сосудов, pcƒ1 0,083 при поражении 3 сосудов и Pcƒ1=0,15 при поражении ствола левой коронарной артерии;
Pcƒ2 - выраженность коронарного атеросклероза по шкале SYNTAX Score, принимающий значение, равное 0,077 при SYNTAX Score ≤ 22 баллам, и принимающий значение 0,5 при SYNTAX Score ≥ 23 баллам;
а интегральный показатель группы цереброваскулярных факторов риска (Rcv) рассчитывают для всех предполагаемых тактик хирургического вмешательства по формуле:
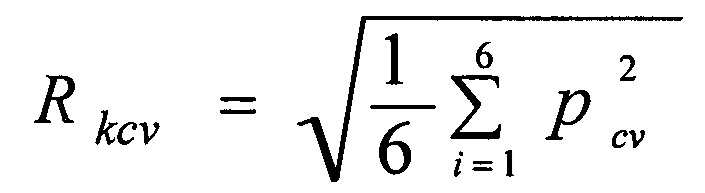
где k - номер тактики реваскуляризации, pcν - прогностический коэффициент определенного цереброваскулярного фактора риска соответствующего уровня, которыми являются:
pcν1 - стабильность бляшки с контралатеральной стороны, и при ее стабильности и выборе тактики-1 pcν1=0,081, при выборе тактики-2 pcν1=0,358, при выборе тактики-3 pcν1= 0,12, а при тактике-4 pcν1=0,242; при нестабильной бляшке и тактике-1 pcνl=0,1, при выборе тактики-2pcν1=0,4, при выборе тактики-3 pcν1=0, а при тактике-4 pcν1=1;
Pcν2 - степень стеноза внутренней сонной артерии с контралатеральной стороны, выраженная в %, при этом в случае отсутствия стеноза и реализации тактики-1 pcν2=0,053, при реализации тактики-2 pcν2=0,302, при реализации тактики-3 pcν2=0,286 и при реализации тактики-4 pcν2=0,242; при наличии у пациента стеноза до 60% и реализации тактики-1 pcν2=0, при реализации тактики-2 pcν2=0,108, при реализации тактики-3 pcν2=0,071 и при реализации тактики-4 pcν2=0; при наличии у пациента стеноза 60-89% и реализации тактики-1 pcν2=0,036, при реализации тактики-2 pcν2=0, при реализации тактики-3 pcν2=0 и при реализации тактики-4 pcν2=0; при наличии у пациента стеноза 90-99% и реализации тактики-1 pcν2=0,545, при реализации тактики-2 pcν2=0,75, при реализации тактики-3 pcν2=0 и при реализации тактики-4 Pcν2=1; при окклюзии внутренней сонной артерии pcν2=444 для тактики-1, pcν2=0,941 для тактики-2, pcν2=0 Для тактики-3 и pcν2=0 для тактики-4;
Pcν3 - стабильность бляшки с ипсилатеральной стороны; при ее стабильности и выборе тактики-1 pcν3=0,087, при выборе тактики-2 pcν3=0,298, при выборе тактики-3 pcν3=0,118, а при тактике-4 pcν3=0,2; при нестабильной бляшке и тактике-1 pcν3=0,011, при выборе тактики-2 pcν3=0,464, при выборе тактики-3 pcν1=0,091, а при тактике-4pcν3=0,364;
Pcν4 - степень стеноза внутренней сонной артерии с ипсилатеральной стороны; выраженная в %, при этом, в случае 60-89% стеноза и реализации тактики-1 pcν4=0,061, при реализации тактики-2 pcν4=0,259, при реализации тактики-3 pcν4=0 и при реализации тактики-4 pcν4=0,074; при наличии у пациента стеноза 90-99% и реализации тактики-1 pcν4=0,108, при реализации тактики-2 pcν4=0,439, при реализации тактики-3 pcν4=0,1436 и при реализации тактики-4 pcν4=0,375;
pcν5 - строение Виллизиева круга, тогда при замкнутом Виллизиевом круге и тактике-1 pcν5=0,068, при тактике-2 pcν5=0,284, при тактике-3 pcν5=0,067 и при тактике-4 pcν5=0,136; в случае незамкнутого Виллизиева круга и тактике-1 pcν5=0,132, при тактике-2 pcν5=0,533, при тактике-3 pcν5=0,154 и при тактике-4 pcν5=0,5;
Pcν6 - степень хронической ишемии головного мозга, тогда при второй степени ишемии и тактике-1 pcν6=0,074, при тактике-2 pcν6=0,3, при тактике-3 pcν6=0,077 и при тактике-4 pcν6=0,219; а при третьей степени ишемии и тактике-1 pcν6=0,143, при тактике-2 pcν6=0,727, при тактике-3 pcν6=0,5 и при тактике-4 pcν6=1; после чего для каждой тактики реваскуляризации рассчитывают вероятный риск неблагоприятного исхода (Р), при этом для тактики-1 (P1) используют формулу:

где - 7,764 - константа; 21,911 и 23,46 - коэффициенты регрессии для тактики-1, a R1cd и R1cv - интегральные показатели, характеризующие комплексную оценку соответственно клинико-демографических и цереброваскулярных факторов риска для тактики-1, тогда расчет вероятного неблагоприятного исхода (Р2) для тактики-2 осуществляют по формуле:
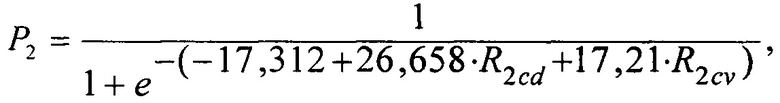
где - 17,312 - константа; 26,658 и 17,21 - коэффициенты регрессии для тактики-2, a R2cd и R2cv - интегральные показатели, характеризующие комплексную оценку соответственно клинико-демографических и цереброваскулярных факторов риска для тактики-2, тогда для тактики-3 расчет вероятного риска неблагоприятного исхода реваскуляризации (Р3) осуществляют по формуле:
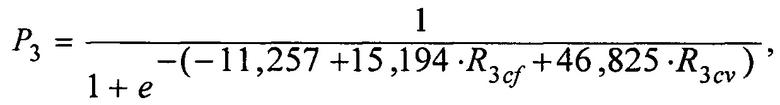
где - 11,257 - константа; 15,194 и 46,825 - коэффициенты регрессии для тактики-3, a R3cf и R3cv - интегральные показатели, характеризующие комплексную оценку коронарных и цереброваскулярных факторов риска для тактики-3 и расчет вероятного риска неблагоприятного исхода (Р4) при осуществлении тактики-4 осуществляют по формуле:

где - 12,737 - константа; 20,472 и 21,04 - коэффициенты регрессии для тактики-4, a R4cd и P4cv - интегральные показатели, характеризующие комплексную оценку клинико-демографических и цереброваскулярных факторов риска для тактики-4; при этом считают, что риск неблагоприятных исходов для предполагаемых тактик 1-4 низкий, если: расчетные значения Pi находятся в диапазоне 0-0,03, Р2 от 0 до 0,12, Р3 от 0 до 0,076 и Р4 от 0 до 0,065; тогда уровень риска неблагоприятного исхода реваскуляризации в зависимости от выбранной тактики - средний, если: P1 имеет значения 0,03-0,3; Р2 от 0,12-0,8; значения Р3 от 0,076 до 0,62, а Р4 0,065-0,7; соответственно высокий риск неблагоприятного исхода определяют, когда значения Р1 от 0,3 до 1,0, Р2 равно 0,8-0,1, Р3 в диапазоне 0,62-1,0 и Р4 от 0,7 до 1,0, при этом дополнительно для каждой стратегии хирургического вмешательства определяют прогноз для пациента, считая его благоприятным для тактики-1 при значениях Р1<0,1124, для тактики-2 при Р2<0,26, для тактики-3 при Р3<0,098 и для тактики-4 при Р4<0,191, сопоставляя полученные данные, выбирают ту тактику хирургического вмешательства, которая имеет наименьшие значения риска развития неблагоприятных исходов реваскуляризации при одновременном благоприятном прогнозе для пациента.
| СПОСОБ ОПРЕДЕЛЕНИЯ ТАКТИКИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ С СОЧЕТАННЫМИ ПОРАЖЕНИЯМИ КОРОНАРНЫХ И СОННЫХ АРТЕРИЙ | 1999 |
|
RU2193356C2 |
| СПОСОБ ВЫБОРА МЕТОДА РЕВАСКУЛЯРИЗАЦИИ СЕРДЦА С ИСПОЛЬЗОВАНИЕМ ПАРАМЕТРОВ ЭХОКАРДИОГРАФИИ | 2015 |
|
RU2599974C1 |
| СПОСОБ ВЫБОРА ТАКТИКИ ВЕДЕНИЯ ПАЦИЕНТА ПРИ ВЫЯВЛЕНИИ АОРТО-АССОЦИИРОВАННОГО ОСЛОЖНЕНИЯ В ОТДАЛЕННОМ ПЕРИОДЕ ПОСЛЕ КАРДИОХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА | 2015 |
|
RU2591608C1 |
| Клупп | 1930 |
|
SU23733A1 |
| ТАРАСОВ Р.С | |||
| Определение олптимальной стратегии реваскуляризации у больных инфарктом миокарда с элевацией сегмента ST при многососудистом поражении коронарного русла при помощиинтерактивного калькулятора | |||
| Очаг для массовой варки пищи, выпечки хлеба и кипячения воды | 1921 |
|
SU4A1 |
| Устройство для усиления микрофонного тока с применением самоиндукции | 1920 |
|
SU42A1 |
| REDFORS B | |||
| Impact of Chronic Total Occlusions on Revascularization Scores and Outcome Prediction | |||
| J Invasive Cardiol | |||
| Автомобиль-сани, движущиеся на полозьях посредством устанавливающихся по высоте колес с шинами | 1924 |
|
SU2017A1 |
Авторы
Даты
2019-03-11—Публикация
2017-10-03—Подача