Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для лечения послеоперационных отеков роговицы в хирургии глаза.
Известен способ профилактики и лечения послеоперационных отеков роговицы в хирургии осложненных бурых катаракт (патент RU №2440071, МПК, A61F 9/00 (2006.01), A61K 33/00 (2006.01), A61K 33/14 (2006.01), А61Р 27/12 (2006.01), опубликовано: 20.01.2012, бюл. №2), при котором на заключительном этапе факоэмульсификации катаракты после вымывания вискоэластика в переднюю камеру глаза вводят озонированный физиологический раствор в концентрации 2 мг/л в объеме 0,5 мл. Введение раствора осуществляют также и субконъюнктивально в объеме 0,5 мл. Дополнительно пациентам с сохраняющимся послеоперационным отеком роговицы раствор продолжают вводить и в послеоперационном периоде субконъюнктивально в той же дозе до устранения отека. Способ, являясь простым и доступным в исполнении, обеспечивает повышение эффективности операции, в т.ч. за счет предотвращения послеоперационных отеков роговицы в хирургии осложненных катаракт, в том числе бурых катаракт, сокращая период послеоперационного лечения и реабилитации таких пациентов. Однако при длительных послеоперационных отеках известный способ не эффективен.
Известен способ профилактики и лечения послеоперационных осложнений при экстракции катаракты (патент RU №2386419, МПК A61F 9/00 (2006.01), A61N 2/12 (2006.01), опубл. 20.04.2010, бюл. №11), при котором проводят субконъюнктивальную инъекцию препарата в дозе 0,5 мл, при этом в качестве антиоксидантного препарата используют 0,007% раствор парааминобензойной кислоты. Затем осуществляют чрескожное воздействие низкочастотным переменным вращающимся магнитным полем с частотой 17 Гц, амплитудой индукции 20 мТл, время реверсирования вращения 10 с, режим вращения «+» в течение 8 мин. Курс лечения составляет 3-7 ежедневных процедур. Далее препарат применяют в виде инсталляций 4 раза в день в течение 14 дней.
Однако, применяемая при послеоперационных отеках роговицы медикаментозная терапия, включающая инсталляции либо парабульбарные инъекции эмоксипина, тауфона, баларпана, солкосерила, озонированного физиологическим раствором и др., не позволяет создать необходимую терапевтическую концентрацию препарата в роговице, так как большая их часть при инсталляциях вымывается слезой, а после парабульбарных инъекций поступает в системный кровоток. Кроме того, созданию терапевтической концентрации лекарственных веществ в эндотелии и других морфологических элементах роговицы препятствуют биологические барьеры (Черикчи Л.Е. Физиотерапия в офтальмологии. Киев, 1979, Егоров Е.А., Астахов Ю.С. Ставицкая Е.В. Общие принципы медикаментозного лечения заболеваний глаз, т. 5, 2004, С. 4).
Эффективность медикаментозной терапии, включающей антиоксидантные, кератопротекторные средства при послеоперационных отеках роговицы является недостаточной (В.Д. Антонюк с соавт. Использование антиоксидантов в комплексном лечении отека роговицы после удаления катаракты // Тез. Российск. симпозиума по рефракц. хирургии. - М., 2001).
Известен способ лечения роговичных отеков у больных в раннем послеоперационном периоде после экстракции катаракты с помощью магнитолазерного излучения (И.Н. Сосин, А.Г. Буявых. «Физическая терапия глазных болезней». Симферопополь, Таврия, 1998 г. С. 25, 42).
Известен способ лечения отслойки десцеметовой мембраны путем наложения матрасного шва с целью фиксации мембраны к роговице с последующим введением в переднюю камеру воздуха для дополнительного поддавливания мембраны кпереди (С.Е. Amaral, D.А. Palay. Technique for repair of descemet membrane detacyment // Am. J. Ophthalmmol. - 1999. - Vol. 127. - P. 88-90). Недостатком этого способа является его травматичность, т.к. при выполнении сквозных швов велика вероятность повреждения эндотелия роговицы, возможно прорезывание шва, а также возможно проникновение инфекции. При этом сам узловой шов создает неприятные ощущения у пациента в послеоперационном периоде. Данным способом не всегда удается получить прилежание десцеметовой мембраны к роговице.
Известен способ лечения отслойки десцеметовой мембраны (патент №2178687 МПК A61F 9/007 (2000.01), опубл. 27.01.2002 Бюл. №3), при котором проводят удаление жидкости из полости, образованной десцеметовой мембраной и стромой роговицы, в комбинации с внутрикамерным введением газа. При этом жидкость удаляют наружу, для этого после введения газа в переднюю камеру дренируют образовавшуюся полость путем выполнения вкола изогнутой иглой в наружную поверхность роговицы под углом 45-55° с выходом ее кончика в центральной зоне дренируемой полости вблизи стромы, затем поперечными движениями иглы расширяют и раскрывают просвет канала, а в конце дренирования иглой совершают плавный обратный ход. Однако известный способ неэффективен при длительных отеках роговицы при образовании рубцов после кератомических, роговичных проколов.
Известен способ лечения послеоперационных отеков роговицы в хирургии возрастных катаракт (патент RU №2476194, МПК A61F 9/01 (2006.01), A61K 31/711 (2006.01), А61Р 27/02 (2006.01), A61N 2/02 (2006.01), A61N 5/067 (2006.01), опубликовано: 27.02.2013, бюл. №6), принятый за прототип, при котором с первого дня после операции 3-кратно в течение 1 минуты закапывают 0,25% раствор дерината. Сразу после последней инсталляции воздействуют на роговицу бегущим импульсным магнитным полем аппарата «АМО-АТОС», головку-излучатель которого располагают на расстоянии 3 мм от наружной поверхности роговицы. Одновременно осуществляют воздействие лазерным излучением. При этом луч лазера от аппарата «ЛАСТ-01» наводят через осевое отверстие в головке излучателя поля. Частота излучателя 5-10 Гц, положение диафрагмы 4, время воздействия 5 минут, на курс 2-3 сеанса. Способ обеспечивает улучшение исходов операции и снижение длительности лечения за счет уменьшения частоты развития хронической буллезной кератопатии, восстановления развития механизмов, обусловливающих энергетические и метаболические резервы клетки. Однако известный способ неэффективен при длительных отеках из-за образования складок и отслойки десцеметовой мембраны роговицы.
Технической проблемой, на решение которой направлено предлагаемое изобретение является создание эффективного и щадящего способа лечения послеоперационного отека роговицы после кератомических, роговичных проколов с образованием на роговице рубцов и складок децеметовой мембраны.
Технический результат, на достижение которого направлено предлагаемое изобретение заключается в повышении эффективности лечения и сокращении периода послеоперационного лечения и реабилитации пациентов.
Технический результат достигается тем, что в способе лечения послеоперационных отеков роговицы, путем воздействия лазерным излучением, новым является то, что при образовании после кератомических, роговичных проколов рубцов, формирующих складоки десцеметовой мембраны, проводят неинвазивный рексис, путем кругового или аркуатного прорезания задней поверхности стромы роговицы и десцеметовой мембраны радиусом меньшим радиуса расположения кератомических рубцов с помощью фемтосекундного лазера, чем обеспечивают плотное прилегание центральных отделов десцеметовой мембраны к задней поверхности мембраны.
Неинвазивный рексис проводят путем фокусирования лазерного луча, при этом толщина реза 100 мкм стромы плюс 100-200 мкм глубже стромы с учетом неравномерности складок десцеметовой мембраны, диаметр реза от 3 до 8 мм, угол реза 90°, энергия реза 1,4 мДж.
Заявляемый способ представлен на фигурах:
на фиг. 1 представлен протокол неинвазивного рексиса десцеметовой мембраны фемтосекундным лазером (фемтосекундного десцеметорексиса) и изображение глаза пациента (клинический случай 1);
на фиг. 2 показано изображение глаза пациента в первый день после неинвазивного рексиса десцеметовой мембраны фемтосекундным лазером (клинический случай 1);
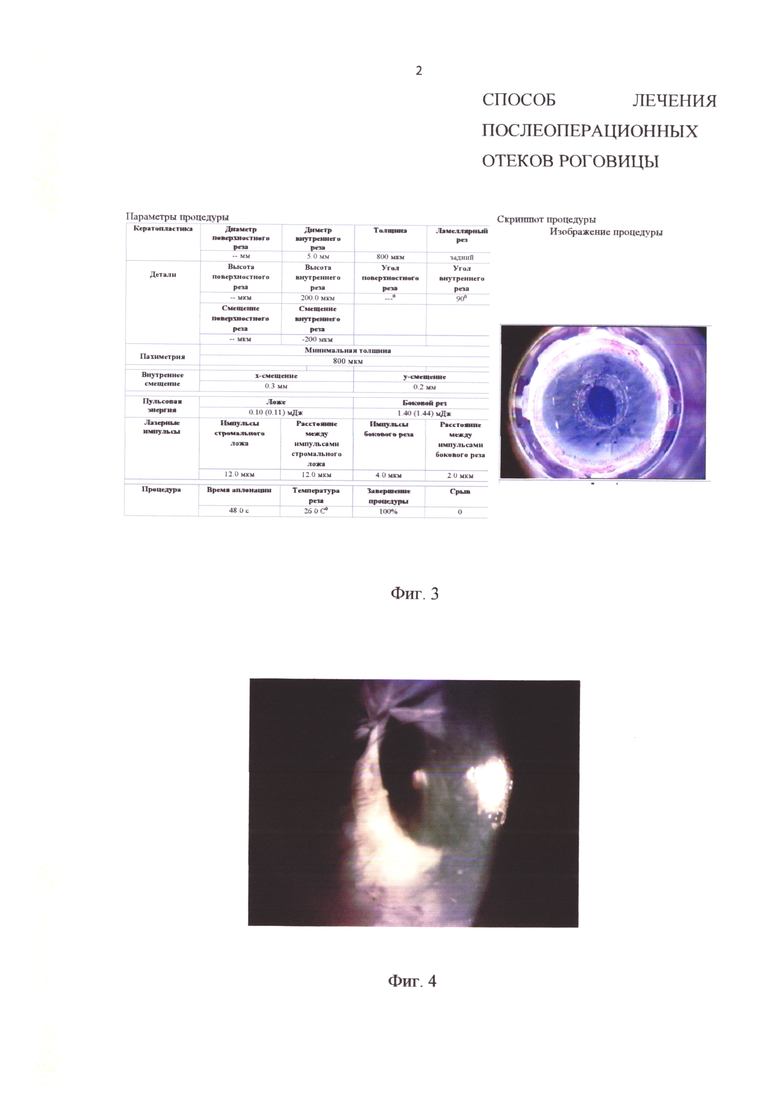
на фиг. 3 представлен протокол неинвазивного рексиса, десцеметовой мембраны фемтосекундным лазером (фемтосекундного десцеметорексиса) и изображение глаза пациента (клинический случай 2);
на фиг. 4 показано изображение глаза в первый день после неинвазивного рексиса десцеметовой мембраны фемтосекундным лазером (клинический случай 2).
Способ осуществляется следующим образом. При интенсивном помутнении в эпителии, первым этапом проводится деэпитализация роговицы. Для повышения прозрачности роговицы и более точного прогнозирования и проведения разрезов проводят закапывание раствором 40% глюкозы, после чего проводится моделирование и маркировка области резов, выбирается диаметр и локализация реза. На роговице ставятся реперные точки. Проводится докинг лазерного интерфейса для фиксации на роговице и выбирается конфигурация реза (параметры реза), после чего под местной анестезией проводится неинвазивный рексис десцеметовой мембраны фемтосекундным лазером, путем кругового или аркуатного прорезания задней поверхности стромы роговицы и десцеметовой мембраны, при этом радиус реза меньше радиуса расположения кератомических рубцов. Неинвазивный рексис проводят путем фокусирования лазерного луча на заданную глубину, при этом глубина реза составляет 100 мкм стромы плюс 100-200 мкм глубже стромы с учетом неравномерности складок десцеметовой мембраны, диаметр реза выбирают исходя из расположения зоны реза от кератомического рубца ближе к центральной области роговицы и составляет от 3 до 8 мм, угол реза составляет 90°, энергия реза составляет 1,4 мДж.
Аркуатное прорезание осуществляется только в зоне складок десцеметовой мембраны, путем наложения защитных масок на остальные поверхности роговицы. После операции, если на роговице снимался эпителий, то накладывается защитная контактная линза.
Неинвзивный рексис фемтосекундным лазером применяется для устранения складок десцеметовой мембраны и для ее полного прилегания к задней поверхности роговицы. Тем самым, предотвращается затекание внутриглазной жидкости под десцеметовую мембрану и устраняется отек роговицы. Складки десцеметовой мембраны появляются в результате образования рубцов после кератомических, роговичных проколов роговицы для манипуляций в передней камере при лечении катаракты, пластики радужной оболочки, имплантации, а также после проникающих ранений роговицы. После факоэмульсификации рубцы в местах проколов роговицы, деформируют заднюю поверхность роговицы и образуют стриктуры (складки) десцеметовой мембраны, которая в силу своей не эластичности, деформируется в местах проколов и не может плотно прилегать к роговице.
Круговой или аркуатный рексис десцеметовой мембраны фемтосекундным лазером способствует расправлению десцеметовой мембраны, при этом ограничивается деформирующее влияние рубцов, так как создаются условия для плотного прилегания центральных отделов десцеметовой мембраны к задней поверхности роговицы.
Применение фемтосекундного лазера обусловлено тем, что он имеет очень короткий импульс, в каждой секунде - 1015 импульсов и воспринимается как лазер непрерывного действия только без коагуляционного процесса. При этом когерентность и мощность выходящего луча намного выше, меньше ударная волна. Неинвазивный рексис осуществляется путем фокусирования лазерного луча на любой заданной глубине, при этом нет нагрева, рез получается непрерывным и гладким.
Особенностью фемтосекундного лазера является то, что с его помощью можно делать щадящие, безболезненные операции. При изменении настроек лазера можно осуществлять разные операции.
С помощью предлагаемого способа десцеметовая мембрана плотно прилегает к задней поверхности роговицы, складки разглаживаются, протекание внутриглазной жидкости прекращается, исчезает отек роговицы и восстанавливается ее прозрачность.
Таким образом, предлагаемый способ применяется для устранения длительных послеоперационных отеков роговицы после факоэмульсификации, после операционных вмешательствах через роговицу и манипуляциях в передней камере глаза, а также после DMEK (эндотелиальная кератопластика десцеметовой мембраны), и позволяет сократить период послеоперационного лечения и реабилитации пациентов, за счет сокращения времени восстановления нормального анатомо-топографического и оптического состояния роговицы.
Примеры лечения рассмотрены на клинических случаях.
Клинический случай 1.
Пациент, 80 лет.
Диагноз: ОД-Артифакия. Эпителиально-эндотелиальная дистрофия роговицы. Рубец роговицы.
Острота зрения ОД 0,05 н.к. ВГД 19.
Проведено оперативное лечение: ОД - неинвазивный рексис, фемтосекундным лазером десцеметовой мембраны (фемтосекундный десцеметорексис).
Протокол неинвазивного рексиса десцеметовой мембраны фемтосекундным лазером (фемтосекундного десцеметорексиса) и изображение глаза пациента представлены на фиг.1.
Изображение глаза пациента в первый день после неинвазивного рексиса десцеметовой мембраны фемтосекундным лазером представлено на фиг.2.
Острота зрения ОД 0,4 н.к.
Клинический случай 2.
Пациент, 55 лет
Диагноз: ОС - Артифакия. Состояние после проникающего ранения. Рубец роговицы.
Острота зрения ОД 0,1 н.к. ВГД 20
Проведено оперативное лечение: ОД - неинвазивный рексис, фемтосекундным лазером десцеметовой мембраны (фемтосекундный десцеметорексис).
Протокол неинвазивного рексиса десцеметовой мембраны фемтосекундным лазером (фемтосекундного десцеметорексиса) и изображение глаза пациента представлены на фиг. 3.
Изображение глаза пациента в первый день после неинвазивного рексиса десцеметовой мембраны фемтосекундным лазером представлено на фиг. 4.
Острота зрения ОД 0,6 н.к.

Изобретение относится к медицине, а именно к офтальмологии, и может быть применимо для лечения послеоперационных отеков роговицы. При образовании после кератомических роговичных проколов рубцов, формирующих складки десцеметовой мембраны, проводят неинвазивный рексис путем кругового или аркуатного прорезания задней поверхности стромы роговицы и десцеметовой мембраны радиусом, меньшим радиуса расположения кератомических рубцов с помощью фемтосекундного лазера. Способ позволяет сократить период послеоперационного лечения и реабилитации. 4 ил., 2 пр.
1. Способ лечения послеоперационных отеков роговицы, путем воздействия лазерным излучением, отличающийся тем, что при образовании после кератомических роговичных проколов рубцов, формирующих складки десцеметовой мембраны, проводят неинвазивный рексис путем кругового или аркуатного прорезания задней поверхности стромы роговицы и десцеметовой мембраны радиусом, меньшим радиуса расположения кератомических рубцов, с помощью фемтосекундного лазера, чем обеспечивают плотное прилегание центральных отделов десцеметовой мембраны к задней поверхности мембраны.
2. Способ по п. 1, отличающийся тем, что неинвазивный рексис проводят путем фокусирования лазерного луча, при этом толщина реза составляет 100 мкм стромы плюс 100-200 мкм глубже стромы с учетом неравномерности складок десцеметовой мембраны, диаметр реза от 3 до 8 мм, угол реза 90°, энергия реза 1,4 мДж.
| СПОСОБ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННЫХ ОТЕКОВ РОГОВИЦЫ В ХИРУРГИИ ОСЛОЖНЕННЫХ БУРЫХ КАТАРАКТ | 2010 |
|
RU2440071C1 |
| Способ получения жидкой протравы для основных красителей | 1923 |
|
SU344A1 |
| ЮСЕФ Ю.Н | |||
| и др | |||
| Современные методы коррекции астигматизма в хирургии катаракты | |||
| Вестник офтальмологии | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| ANASTASIOS JOHN KANELLOPOULOS et al | |||
| Standard manual capsulorhexis / Ultrasound phacoemulsification compared to femtosecond laser-assisted capsulorhexis and lens fragmentation in clear cornea small incision cataract surgery | |||
| Токарный резец | 1924 |
|
SU2016A1 |
Авторы
Даты
2019-05-15—Публикация
2018-03-05—Подача