Изобретение относится к медицине, в частности к онкологии, а именно к комбинации с хирургическим лечением при первичных или рецидивных саркомах мягких тканей низкой степени злокачественности (G1) I клинической стадии, а также в комбинации с другими методами, такими как лучевая терапия, полихимиотерапия, гипертермия при высокозлокачественных саркомах (G2-3), II-IV клинической стадиями.
Саркомы мягких тканей (СМТ) представляют собой группу относительно редких злокачественных новообразований различной локализации и гистологической структуры. Современная клинико-морфологическая классификация ВОЗ (2013г.) насчитывает более 50 форм сарком мягких тканей. По данным различных авторов СМТ составляют 15% всех злокачественных опухолей у детей и лишь 1% – у взрослых. Чаще всего СМТ локализуются на конечностях. Длительное время единственным вариантом лечения больных СМТ являлся хирургический метод, который остается наиболее распространенным и сейчас. Но одно хирургическое лечение, несмотря на совершенствование техники операций, малоэффективно, и не позволяет, в настоящее время, обеспечить высокие показатели выживаемости, особенно при местно-распространённых опухолях высокой степени злокачественности. Нерешённость многих проблем в лечении СМТ, таких как высокая частота локального рецидивирования – до 40-60%, причём 80% рецидивов развиваются в течение первых двух лет наблюдения; высокая частота отдалённого метастазирования; отсутствие чётких стандартов применения лучевой терапии и локальной гипертермии, отсутствие стратификации по морфологии, определяют актуальность этой тематики и заставляет искать новые методики комбинированной терапии. Возможности традиционно применяемой дистанционной лучевой терапии (ДЛТ) ограниченны опасностью увеличения количества и тяжести послеоперационных осложнений. Кроме того, ДЛТ в используемых очаговых дозах не гарантирует полной девитализации опухолевых клеток, обладающих относительной радиорезистентностью, и не может обеспечить эффективный местный контроль.
Одним из направлений повышения эффективности лечения и расширения показаний к сберегательным операциям у больных с саркомами мягких тканей является дополнительное локальное терапевтическое воздействие на опухоль. Интраоперационная фотодинамическая терапия может быть одним из способов такого воздействия. Поэтому способ интраоперационной фотодинамической терапии в комбинированном лечении сарком мягких тканей, и оценка его результатов представляется актуальной задачей.
В общедоступных источниках не удалось обнаружить способа интраоперационной фотодинамической терапии с фотосенсибилизатором второго поколения хлорин Е6 на ложе удаленной саркомы мягких тканей в клинической практике.
Известны способы интраоперационной фотодинамической терапии других нозологических форм злокачественных новообразований, с другими фотосенсибилизаторами или экспериментальных опухолей малых размеров до 1см.
Известен способ интраоперационной фотодинамической терапии с фотосенсибилизатором первого поколения – фотофрин – при рецидивных саркомах забрюшинного пространства (Namdisan R.N., Karakousis C.P., Holyoke E. D., Dougherty T.J. Intraoperative photodynamic therapy for retroperioneal sarcomas. // Cancer. 1988 Mar 15; 61(6): Р.1248-52).
Недостатком данного способа является использование фотосенсибилизатора первого поколения с длительным периодом световой токсичности и меньшей глубины проникновение лазерного света за счет меньшей длины волны лазерного излучения (630 нм) возбуждающего данный фотосенсибилизатор.
Известен способ интраоперационной диагностики и лечения злокачественных новообразований органов брюшной полости по патенту RU 2630124. В работе используют фотосенсибилизатор фотодитазин, который вводят не внутривенно, а субсерозно непосредственно в область опухоли.
Основным недостатком является способ введения фотосенсибилизатора, т.к. субсерозное введение не позволяет обеспечить равномерное распределение фотосенсибилизатора в опухолевом очаге. Также в работе не указаны параметры светового воздействия, а эффективность фотодинамической терапии зависит от дозы лазерного облучения.
Известен способ лечения рецидивных опухолей малого таза (RU 2695003). В способе применяют фотосенсибилизатор второго поколения хлоринового ряда фотолон в дозе 1 мг/кг, плотностью энергии от 40 до 80 Дж/см².
Однако, не описан процент перекрытия полей при облучении, в способе используют торцевые световоды, которые по сравнению с волоконно-оптическими катетерами с микролинзой, обеспечивают менее равномерное распределение дозы лазерного облучения в очаге воздействия, а также большой разброс световых доз (плотности энергии) без объяснения, при каком состоянии тканей применяется та или иная доза световая доза.
Известен фотосенсибилизатор для лечения онкологических заболеваний (RU 2646477 C1), содержащий соль хлорина е6 с N-метил-D-глюкамином (меглумином) и L-лизином в мольных соотношениях 1:2:1.
Однако, фотодинамическую активность (I) in vivo изучали только у экспериментальных животных - на самках мышей линии СВА и только с экспериментальной опухолью - привитой на нижней конечности подкожно опухолью Эрлиха. Оценен эффект самостоятельной дистанционной фотодинамической терапии только на поверхностные опухоли (шестой день инокуляции - опухоль до 5мм в среднем). Раствор ФС (I) 0,76% по примеру 1 или растворы той же концентрации, полученные растворением лиофилизата по примеру 2 или 3, вводят в хвостовую вену на шестой день инокуляции за 2 или 4 часа до проведения сеанса ФДТ в дозах 1,0-10,0 мг/кг. Через 2 или 4 часа опухоль облучают, предварительно депилировав кожу над опухолью. Для облучения использовали диодный лазер "Лахта-Милон" (Россия) с длиной волны 662 нм и выходной мощностью 0,7 Вт. Плотность мощности облучения составляла 0,2-0,3 Вт/см2, плотность световой энергии 120 Дж/см2.
Известен способ фотодинамической терапии (RU 2637279 С2). Изготавливают микрочастицы из сополимера молочной и гликолевой кислот, содержащие фотосенсибилизатор е6. К стволовым клеткам добавляют полученные микрочастицы и проводят их совместное культивирование. После этого осуществляют введение стволовых клеток субъекту с опухолью и на зону опухолевого роста воздействуют световым облучением в дозе, достаточной для полного или частичного разрушения опухоли. Реципиентами являлись мыши линии С 57 black, не содержащие GFP и содержащиеся в условиях вивария. У данных животных развивался спонтанный рак молочной железы. Всего для эксперимента было взято 63 мыши. Через 5 дней после трансплантации животных облучали контактным способом с помощью микролинзы на поверхность ткани в зоне опухоли. В качестве светового излучения использовали полупроводниковый лазерный аппарат «ЛАМИ» длиной волны лазерного излучения 662 нм. ФДТ осуществляли при следующих параметрах: плотность энергии лазерного излучения 200-300 Дж/см, плотность мощности - 0,141-0,39 Вт/см.
Однако, в данном способе изучена эффективность фотодинамического воздействия, также как в предыдущей работе на экспериментальной опухоли малого размера - 5день после перевивки опухоли и принципиально другой гистологической форме – рак молочной железы.
Известен способ фотодинамической терапии перевивной поверхностной солидной соединительнотканной саркомы М-1 крыс (RU 2704202 С1). Вводят фотосенсибилизатор «Фоторан Е6» в дозах 5,0 мг/кг, что при экстраполяции на дозу человека составляет 0,85 мг/кг веса тела больного. Через 2,5 часа после введения фотосенсибилизатора проводят облучение лазером с длиной волны 660-670 нм с плотностью мощности 250 мВт/см2 и плотностью энергии 300 Дж/см2 лазерного излучения, время облучения - 20 минут. Способ обеспечивает повышение эффективности фотодинамической терапии, увеличение срока жизни и 100%-ное полное излечение животных за счёт оптимально подобранных параметров и режима лазерного воздействия и дозы вводимого фотосенсибилизатора.
Однако, проводили фотодинамическую терапию опухолей малого размера до 1см. На 98 половозрелых самках крыс массой тела 135-190 г с имплантированной подкожно с внешней стороны бедра саркомой М-1. На 7-9 сутки после перевивки при достижении наибольшего диаметра опухолевых узлов 0,8-1,0 см.
Задачей изобретения является создание эффективного способа лечения сарком мягких тканей за счет включение в комбинированное лечение интраоперационной фотодинамической терапии.
Техническим результатом (лечебным) является разрушение микрососудов, питающих опухоль, гибель микроскопических опухолевых клеток, значительное снижение риска оставления жизнеспособных опухолевых клеток в операционном поле и диссеминации клеток опухоли во время удаления новообразования и уменьшение риска рецидивов и метастазов.
Технический результат достигается за счет того, что также как и в известных способах применяют фотосенсибилизатор хлоринового ряда Е6.
Особенностью заявляемого способа является то, что пациенту за 2-3 часа до операции вводят фотосенcибилизатор хлорин Е6 в водорастворимой лекарственной форме однократно в виде внутривенной капельной инфузии 0,8-1,5 мг/кг, проводят хирургическое удаление опухоли, после чего ложе опухоли облучают с помощью волоконно-оптического катетера с микролинзой, мощность лазерного излучения на выходе катетера от 1 до 2,5 Вт, плотность мощности лазерного излучения 0,08-0,28 Вт/см², длина волны 662 нм, и если у пациента:
- первичные новообразования, то доза лазерного облучения составляет 80 Дж/см²,
- рецидивные новообразования - 80-100 Дж/см².
Изобретение иллюстрируется подробным описанием, клиническими примерами и иллюстрациями, на которых изображено:
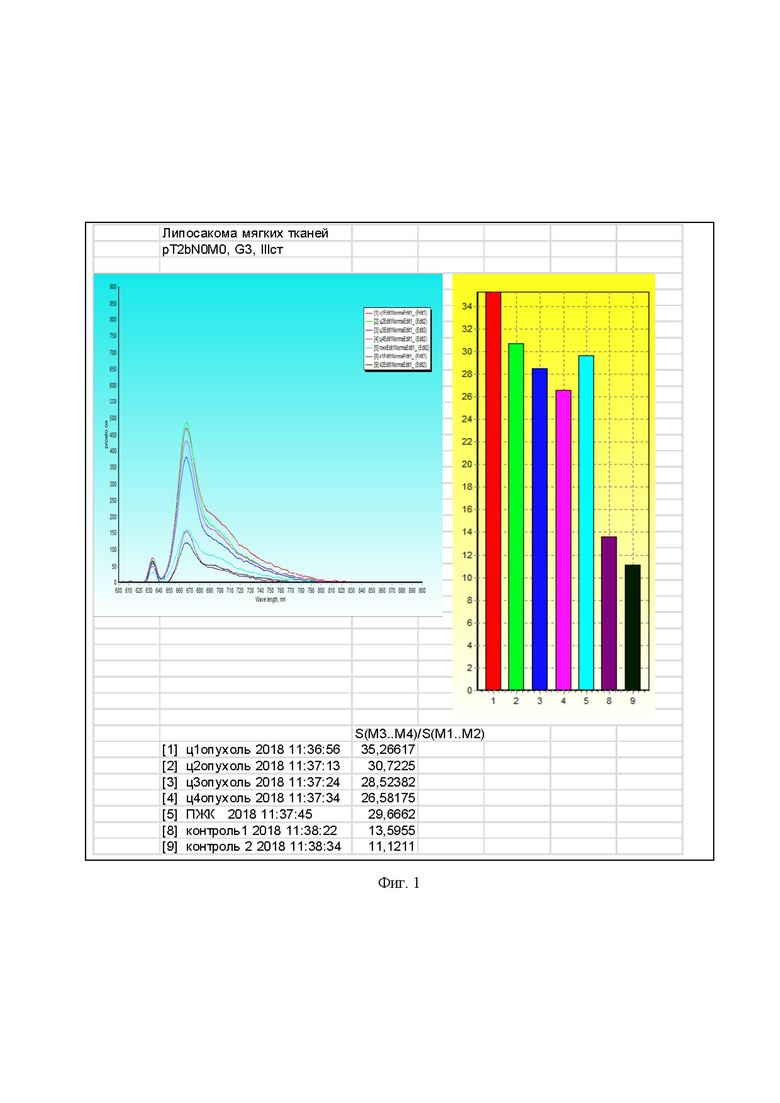
Фиг.1 - флюоресцентная спектроскопия опухоли больного К.: средний индекс контрастности опухоль/здоровая ткань соответствует 2,6.
Фиг. 2 - Сеанс интраоперационной ФДТ на ложе опухоли.
Способ осуществляют в 3 этапа.
I этап.
За 2-3 часа до хирургического лечения внутривенно капельно вводят фотосенсибилизатор хлорин Е6 в дозе 0,8-1,5 мг/кг в течение 30-40 мин. Рассчитанную дозу препарата растворяют в 100-250 мл физиологического раствора непосредственно перед введением препарата. Перед введением фотосенсибилизатора с целью профилактики аллергических реакций внутримышечно вводят 1мл 2% раствора хлоропирамина. Пациент сразу после введения защищает глаза солнцезащитными очками и снимает их через 3 суток после введения фотосенсибилизатора, снимает на ночь при отсутствии искусственного освещения.
2 этап.
Выполняют хирургическое лечение в объеме: широкое удаление опухоли мягких тканей с резекцией прилежащих мышц и здоровых мягких тканей, или удаление опухоли мягких тканей расширенное с реконструктивно-пластическим компонентом в зависимости от распространенности процесса.
3 этап.
Проводят облучение ложа опухоли с помощью лазерных аппаратов с длиной волны 662 нм локальное, дистанционное. Лазерное излучение доставляют с помощью волоконно-оптического катетера с микролинзой, мощность на выходе катетера от 1 до 2,5 Вт, плотность мощности 0,08-0,28 Вт/см², доза лазерного облучения 80 Дж/см2 - при первичных новообразованиях, 80-100 Дж/см2 - при рецидивных опухолях, количество полей облучения и диаметр поля облучения формируются в зависимости от площади операционного поля, с перекрытием полей на 30%. Кожу вокруг операционного поля, здоровые окружающие ткани, крупные сосуды и нервы экранируют стерильными восьмислойными марлевыми салфетками.
Фотосенсибилизатор хлорин Е6 обладает низкой общей токсичностью и высокой тропностью к клеткам с высокой митотической активностью и способен накапливаться в опухолевых клетках в больших концентрациях по сравнению с окружающими здоровыми тканями. Использование волоконно-оптических катетеров с микролинзой даёт возможностью более равномерного облучения операционного поля.
Подтверждение достижения клинического результата.
Предложенный способ был разработан и апробирован в рамках гос.задания 2018-2020гг – «Разработка методик фотодинамической терапии злокачественных новообразований в самостоятельном и комбинированном вариантах».
В клинике с 2018 г. по март 2020 г. по предложенному способу проведено лечение 33 больным саркомами мягких тканей (18 женщин, 15 мужчин) в возрасте от 20 до 82 лет. Всем больным проведено комплексное лабораторно-клиническое обследование. Распределение пациентов по клинической стадии было следующим:
I клиническая стадия – 10пациентов,
II клиническая стадия – 7 пациентов,
III клиническая стадия – 15пациентов,
IV клиническая стадия – 1 пациент.
Диагностированы различные гистологические формы сарком мягких тканей. Липосаркомы выявлены у 14 больных, недифференцированные саркомы у 7 больных, фибросаркомы у 5 больных, злокачественная опухоль из оболочек периферических нервов у 3 больных, синовиальная саркома у 2 больных, хондросаркома-1, лейомиосаркома-1. Первичные новообразования выявлены у 17 больных, рецидивные саркомы мягких тканей у 16 больных. Побочных реакций и осложнений при введении ФС хлорин Е6 в дозах от 0,8 до 1,5 мг/кг не выявлено. При использованных дозах лазерного облучения от 80 до 100 Дж/см2 побочных реакций, осложнений, увеличения сроков заживления операционной раны не выявлено. Все пациенты живы, на сроках наблюдения от 1 до 22 мес. локальный рецидив выявлен только у 1 пациентки. Интраоперационная ФДТ с ФС хлорин Е6 в дозах 0,8 до 1,5 мг/кг на ложе удаленной саркомы мягких тканей в световой дозе до 100 Дж/см2 не вызывает побочных реакций, осложнений, не увеличивает сроки заживления операционной раны. У 20 пациентов наблюдалась незначительная гиперемия и отечность кожи вокруг послеоперационной раны (открытые участки кожи, которые подверглись воздействию света от операционных ламп). Нежелательные явления купировалась самостоятельно и не требовали применения лекарственных препаратов.
Заявленный способ иллюстрируется следующими клиническими примерами.
Клинический пример №1.
Больной К., 43 года. В 2018 году установлен диагноз C49.2 Липосаркома мягких тканей с/3 правой голени сТ2bN0M0 G1 IBст, cT2bN0M0G1, стадия IВ, II кл. группа.
Проведено комплексное обследование: данных за регионарные и отдаленные метастазы не выявлено.
По данным СКТ: в правой голени в задней группе мышц имеется образование неправильно овальной формы, максимальными поперечными размерами до 10х9 см, протяженностью до 14 см. Образование имеет негомогенную структуру и плотность, с наличием единичных кальцинатов, участка пониженной плотности, располагающегося в центральных отделах и зон повышенного накопления РКВ. Сосудистые пучки расположены на периферии образования. Изменений со стороны большеберцовой и малоберцовой костей в месте прилегания образования (в т.ч. периостальной реакции) не выявлено. Гистологическое исследование - в материале биопсии фрагменты опухоли – миксоидной липосаркомы Gr.I по FNCLCC.
21.06.2018 г. внутривенно введён фотосенсибилизатор хлорин Е6 в дозе 1,3 мг/кг, через 3 часа после введения фотосенсибилизатора проведена флюоресцентная спектроскопия опухоли, средний индекс контрастности опухоль/здоровая ткань соответствует 2,6 (Фиг.1).
Проведено лечение: широкое иссечение опухоли мягких тканей правой голени с резекцией задней группы мышц с интраоперационной дистанционной ФДТ с фотосенсибилизатором хлорин Е6 в дозе 1,3 мг/кг за 3часа до сеанса ФДТ, световая доза 80 Дж/см², мощность на выходе светового катетера - 1,5 Вт, обработано 2 поля: 3 и 4 см с перекрытием на 30%. Сразу после лечения ложе опухоли без видимых изменений.
Гистологического исследования операционного материала: морфологическая картина соответствует – миксоидной липосаркоме Gr.I по FNCLCC (гистологическое строение опухоли – 2 балла, отсутствие очагов некроза – 0 баллов, митозы в клетках опухоли – 1 балл = суммарный балл 3) опухоль окружена тонкой соединительнотканной капсулой, которая прослеживается на всем протяжении.
Послеоперационный диагноз: pT2bN0M0G1, стадия IВ, II кл. группа. Больной выписан на 13 сутки после лечения в удовлетворительном состоянии. Болей в области п/о раны нет. Повязка не промокла. Отека голени нет. Асептическая наклейка. Больной ходит самостоятельно, приступая на правую ногу.
Наблюдается без локального рецидива 1 год 8 месяцев.
Клинический пример № 2.
Пациент Б., диагноз: Синовиальная саркома мягких тканей правого предплечья усT2вN0M1, G3. Множественные метастазы в обоих легких. IV клиническая стадия.
Анамнез заболевания: в июне 2017 года заметил появление опухоли в мягких тканях правого предплечья на внутренней поверхности до 3 см в диаметре и признаки нейропатии радиального нерва в виде неполного разгибания 2-го пальца правой кисти, периодические боли в правой руке. Проводилась физиотерапия без эффекта. В ноябре 2017 года образование стало быстро увеличиваться в размерах, усилился болевой синдром, появились ночные боли, появилось кровохарканье (отхождение свертка крови 1 раз в 2 недели). Больной обследован. Выполнена пункционная биопсия от 21.11.17 г.: фибросаркома. По данным СКТ органов правого предплечья от 20.11.17 г. в проекции глубокого сгибателя пальцев правой кисти образование 44х57х100 мм с единичными кальцинатами. По данным КТ органов брюшной полости от 23.11.17 г. без патологических изменений. Выполнена 15.12.2017 г. открытая биопсия опухоли – гистология от 19.12.17 г.: выявлена экспрессия виментина, CD99, ЕМА, TLE1, Bcl2, панцитокератина AE1/AE3; нет экспрессии десмина, CD34, миогенина, CD31, MyoD1, S100, SOX10, GFAP. Индекс пролиферативной активности Ki-67 – 70%. Заключение – монофазная синовиальная саркома, G3. Больной консультирован в РОНЦ. Рекомендованы курсы ПХТ. В ГВКГ войск нац. гвардии с 27.12.17 г. по 22.04.18 г. проведено 6 курсов ПХТ по схеме AI (доксорубицин СД = по 100 мг (60 мг/м2) в 1 день, холоксан СД по 19гр (12,5 гр/м2) 1-5 дни).
При контрольном обследовании по данным МРТ от 14.05.18 в сравнении с данными от 14.12.17 г. отмечается уменьшение опухоли на 35% до 24,5х23х85 мм (было 58х45х100 мм); по данным КТ органов грудной клетки от 04.05.18 в сравнении с данными от 12.12.17 сохраняются 7 очагов (было 26 очагов от 5 мм до 20х18 мм): в правом легком в S8 2,5 мм (было 6 мм), в S10 5 мм (было 7,5 мм), в S6 12 мм и 6 мм (было 21 мм и 12 мм); в левом легком в S3 4 мм (было 12 мм), в S8 10 мм (было 15 мм), в S10S 3 мм (было 7 мм); по данным КТ органов брюшной полости 04.05.18 г. патологических изменений нет. Больной консультирован в МРНЦ. Готовые препараты и парафиновый блок пересмотрены в центре от 17.05.18 г. В готовых препаратах ткань опухоли, представленная преимущественно солидными пластами эпителиоидных и веретеновидных клеток, расположенных в небольшом количестве фиброзной стромы. В клетках опухоли выявлена экспрессия BCL2, EMA, CK AE1/AE3, CD99, Vimentin, SOX10 и не выявлена экспрессия миогенин, MyoD1, CD31, CD34, S100, GFAP. Индекс пролиферативной активности Ki 67-50% – морфологическая и иммуногистохимическая картина монофазной синовиальной саркомы, G3 (6 баллов).
По данным УЗИ от 31.05.18 г. регионарные л/у не определяются, в м/тк правого предплечья определяется образование овальной формы, неоднородной структуры, размером 55х20 мм, с васкуляризацией по периферии. По данным СКТ правого предплечья с контрастом от 31.05.18 г. структура длинного сгибателя пальцев неоднородная за счет объемного образования с неровными, нечетким контурами, неоднородной структуры, в структуре множественные гиперваскулярные участки, общие размеры 24х20 мм, протяженность до 8 см; локтевые и лучевые сосуды прослеживаются на всем протяжении, не вовлечены в процесс, локтевые проходят близко к передней поверхности опухоли. Больной обсужден на консилиуме. Учитывая морфологическую форму опухоли, проведенное лечение, данные обследования, локализацию и размеры опухоли, решено выполнить хирургическое лечение с интраоперационной ФДТ.
Проведено лечение 07.06.2018 г: широкое иссечение опухоли мягких тканей правого предплечья с резекцией глубокого сгибателя пальцев кисти с интраоперационной ФДТ на ложе опухоли, при следующих параметрах: фотосенсибилизатор хлорин Е6 в дозе 0,8 мг/кг, внутривенно за 3 часа до сеанса интраоперационной ФДТ, источник лазерного излучения полупроводниковый лазерный аппарат (662 нм), мощность на выходе световода 2 Вт, обработано 2 поля диаметром: 3,5 и 4,5с м, доза лазерного облучения 80 Дж/см² (Фиг. 2). Сразу после сеанса ФДТ без видимых изменений.
В дальнейшем пациент получал лечение: курсы полихимиотерапии по схеме HD-AI, таргетную терапию (пазопаниб), 30.10.2019 г. – резекция левого легкого по поводу метастатического процесса в левом легком. Через 20 мес. после проведенной интраоперационной ФДТ данных за локальный рецидив не выявлено.
Способ позволяет повысить эффективность лечения сарком мягких тканей за счет повышения уровня абластики, обеспечивает исключение оставления жизнеспособных опухолевых клеток, и, тем самым, предотвращает развитие рецидивов, уменьшает вероятность диссеминации опухолевых клеток и развитие метастазов в отдаленном послеоперационном периоде.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ комбинированного лечения неоплазии мягких тканей | 2024 |
|
RU2839984C1 |
| СПОСОБ ИНТРАОПЕРАЦИОННОЙ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ ПРИ МЕСТНО-РАСПРОСТРАНЕННОМ РАКЕ КОЖИ ГОЛОВЫ | 2022 |
|
RU2804505C2 |
| Способ интраоперационной фотодинамической терапии в комбинированном лечении первичного местно-распространенного рака языка | 2022 |
|
RU2797433C1 |
| СПОСОБ НИЗКОИНТЕНСИВНОГО ЛАЗЕРНОГО ИЗЛУЧЕНИЯ ПРИ ПРОВЕДЕНИИ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ С ФОТОСЕНСИБИЛИЗАТОРОМ ФОТОРАН Е6 ПЕРЕВИВНОЙ СОЕДИНИТЕЛЬНОТКАННОЙ ОПУХОЛИ САРКОМА М-1 КРЫС, ПОЛОЖИТЕЛЬНОЙ ПО МУТАНТНОМУ ГЕНУ р53 | 2020 |
|
RU2736261C2 |
| СПОСОБ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ ПЕРЕВИВНОЙ ОПУХОЛИ КАРЦИНОМА ЭРЛИХА МЫШЕЙ С ФОТОСЕНСИБИЛИЗАТОРОМ ХЛОРИНОВОГО РЯДА | 2022 |
|
RU2788766C2 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРЕВИВНОЙ СОЕДИНИТЕЛЬНОТКАННОЙ САРКОМЫ М-1 КРЫС ПРИ КОМБИНИРОВАННОМ ВОЗДЕЙСТВИИ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ И ЛУЧЕВОЙ ТЕРАПИИ | 2021 |
|
RU2763663C2 |
| СПОСОБ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ ПЕРЕВИВНОЙ ПОВЕРХНОСТНОЙ СОЛИДНОЙ СОЕДИНИТЕЛЬНОТКАННОЙ САРКОМЫ М-1 КРЫС | 2019 |
|
RU2704202C1 |
| СПОСОБ ЛЕЧЕНИЯ РЕЦИДИВНЫХ ОПУХОЛЕЙ МАЛОГО ТАЗА | 2018 |
|
RU2695003C2 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРЕВИВНОЙ СОЕДИНИТЕЛЬНОТКАННОЙ САРКОМЫ М-1 КРЫС ПРИ КОМБИНИРОВАННОМ ВОЗДЕЙСТВИИ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ И ЛУЧЕВОЙ ТЕРАПИИ | 2021 |
|
RU2767272C2 |
| СПОСОБ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ ПЕРЕВИВНОЙ ПОВЕРХНОСТНОЙ СОЛИДНОЙ СОЕДИНИТЕЛЬНОТКАННОЙ САРКОМЫ М-1 КРЫС | 2021 |
|
RU2776449C1 |

Изобретение относиться к медицине, а именно к способу интраоперационной фотодинамической терапии в комбинированном лечении местно-распространенных сарком мягких тканей. Способ включает введение пациенту за 2-3 часа до операции фотосенcибилизатора хлорин Е6 в водорастворимой лекарственной форме однократно в виде внутривенной капельной инфузии 0,8-1,5 мг/кг, проведение хирургического удаления опухоли, после чего ложе опухоли облучают с помощью волоконно-оптического катетера с микролинзой, при этом мощность лазерного излучения на выходе катетера от 1 до 2,5 Вт, плотность мощности лазерного излучения 0,08-0,28 Вт/см2, длина волны 662 нм. Если у пациента первичные новообразования, то доза лазерного облучения составляет 80 Дж/см2, если рецидивные новообразования - 80-100 Дж/см2. Предложенный способ позволяет повысить эффективность лечения сарком мягких тканей, значительно снизить риск оставления жизнеспособных опухолевых клеток в операционном поле и диссеминации клеток опухоли во время удаления новообразования и уменьшить риск рецидивов и метастазов. 2 ил., 2 пр.
Способ интраоперационной фотодинамической терапии в комбинированном лечении местно-распространенных сарком мягких тканей, включающий внутривенное введение фотосенcибилизатора хлорин Е6, отличающийся тем, что пациенту за 2-3 часа до операции вводят фотосенcибилизатор хлорин Е6 в водорастворимой лекарственной форме однократно в виде внутривенной капельной инфузии 0,8-1,5 мг/кг, проводят хирургическое удаление опухоли, после чего ложе опухоли облучают с помощью волоконно-оптического катетера с микролинзой, мощность лазерного излучения на выходе катетера от 1 до 2,5 Вт, плотность мощности лазерного излучения 0,08-0,28 Вт/см2, длина волны 662 нм, и если у пациента:
- первичные новообразования, то доза лазерного облучения составляет 80 Дж/см2,
- рецидивные новообразования - 80-100 Дж/см2.
| СПОСОБ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ ПЕРЕВИВНОЙ ПОВЕРХНОСТНОЙ СОЛИДНОЙ СОЕДИНИТЕЛЬНОТКАННОЙ САРКОМЫ М-1 КРЫС | 2019 |
|
RU2704202C1 |
| СПОСОБ ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ УРОТЕЛИАЛЬНОГО РАКА ЛОХАНКИ ПОЧКИ | 2018 |
|
RU2691549C2 |
| ПРИБОР ДЛЯ ПОДАЧИ ДЕТАЛЕЙ ФОРТЕПИАННОЙ МЕХАНИКИ ДЛЯ ОБРАБОТКИ | 1929 |
|
SU21631A1 |
| Распорный рельсовый вкладыш | 1928 |
|
SU17355A1 |
| КАПЛАН М.А | |||
| и др | |||
| Приспособление для точного наложения листов бумаги при снятии оттисков | 1922 |
|
SU6A1 |
| Фотодинамическая терапия и фотодиагностика | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| Топка с несколькими решетками для твердого топлива | 1918 |
|
SU8A1 |
| THONG P | |||
| et al | |||
| Immune Response Against | |||
Авторы
Даты
2020-12-02—Публикация
2020-05-15—Подача