Изобретение относится к медицине, а именно к онкологии, и может быть использовано в комбинированном лечении местно-распространенного рака кожи головы и шеи.
Рак кожи занимает первое место в структуре заболеваемости всеми злокачественными новообразованиями кожи, на долю базальноклеточного рака приходится около 80%, а доля плоскоклеточного рака составляет 20%. Сложности лечения возникают при местно-распространённых формах (III, IV стадии) рака кожи, что составляет 3,0 % от всех злокачественных форм рака кожи. При этом в большинстве случаев хирургическое лечение носит условно–радикальный характер, не всегда позволяющий предотвратить местный рецидив. В связи с чем их лечение часто требует применения комбинированных и комплексных методов.
Известен способ интраоперационной диагностики и лечения злокачественных новообразований органов брюшной полости (RU 2630124 С1). Осуществляют лапаротомию. Интраоперационно вводят 10-20 мл 25% раствора фотодитазина субсерозно непосредственно в область опухоли - при отсутствии признаков прорастания опухолью стенки органа или путем обкалывания зоны опухоли и прилежащих к ней тканей - при местном распространении опухоли с прорастанием стенки органа и вовлечением серозной оболочки. По истечении 5-6 минут визуально выявляют все опухолевые очаги органов брюшной полости, окрашенные в темно-зеленый цвет. Осуществляют фотодинамическую терапию путем облучения выявленных очагов монохроматическим светом с длиной волны 661-662 нм. Удаляют их. После удаления повторно облучают всю область операции и лимфодиссекции. Способ позволяет повысить точность интраоперационной диагностики, выбрать адекватный объем оперативного вмешательства, минимизировать время для достижения лечебно-диагностического эффекта, уменьшить вероятность диссеминации опухолевого процесса за счет использования фотосенсибилизатора, введенного непосредственно в опухоль.
Однако, известный способ обладает рядом недостатков:
- субсерозное введение фотосенсибилизатора не позволяет обеспечить его равномерное распределение;
- не указаны параметры светового воздействия, а эффективность фотодинамической терапии зависит от дозы лазерного облучения.
Наиболее близким к заявляемому является способ интраоперационной фотодинамической терапии в комбинированном лечении местно-распространенных сарком мягких тканей (RU 2737704 C2). Принят в качестве прототипа. Способ осуществляют в 3 этапа. Первым этапом за 2-3 часа до хирургического лечения внутривенно капельно вводят фотосенсибилизатор хлорин Е6 в дозе 0,8-1,5 мг/кг. Рассчитанную дозу препарата растворяют в 100-250 мл физиологического раствора непосредственно перед введением препарата. Вторым этапом выполняют хирургическое лечение в объеме: широкого удаления опухоли мягких тканей с резекцией прилежащих мышц и здоровых мягких тканей, или удаление опухоли мягких тканей, расширенное с реконструктивно-пластическим компонентом в зависимости от распространенности процесса. Третьим этапом проводят облучение ложа опухоли с помощью лазерных аппаратов с длиной волны 662 нм локальное, дистанционное. Лазерное излучение доставляют с помощью волоконно-оптического катетера с микролинзой, мощность на выходе катетера от 1 до 2,5 Вт, плотность мощности 0,08-0,28 Вт/см², доза лазерного облучения 80-100 Дж/см2, с перекрытием полей на 30%.
Однако способ имеет ряд недостатков:
-принципиально другая гистологическая форма опухоли- саркома мягких тканей;
- использовался фотосенcибилизатор хлорин Е6;
- чистый хлорин е6 и его соли являются малоперспективными ФС, вследствие повышенного сродства к нормальному сосудистому эндотелию, паренхиме многих органов и пониженного – к опухоли и раковым клеткам;
- максимальные количества препарата в опухоли регистрируются через 3 часа с момента введения, затем концентрация активного вещества медленно снижается.
Задачей изобретения является создание эффективного способа лечения рака кожи головы и шеи за счет включения в комбинированное лечение интраоперационной фотодинамической терапии.
Результатом является разрушение микроскопических опухолевых клеток, значительное снижение риска оставления жизнеспособных опухолевых клеток в операционном поле и уменьшение риска рецидивов и метастазов.
Технический результат достигается за счет того, что также как и в известном способе внутривенно вводят фотосенcибилизатор за 2-3 часа до хирургического лечения, после чего ложе опухоли обучают с помощью волоконно-оптического катетера с микролинзой, мощность лазерного излучения на выходе катетера от 1 до 2,5 Вт, плотность мощности лазерного излучения 0,08-0,28 Вт/см2, длина волны 662 нм.
Особенностью заявляемого способа является то, что за 24 часа до операции пациенту однократно, в виде внутривенной капельной инфузии, вводят предварительно разведенный 0,9% раствором натрия хлорида фотосенcибилизатор Фотосенс в дозировке 0,5-0,8 мг/кг, после чего выполняют широкое иссечение опухоли кожи и облучение с мощностью лазерного излучения на выходе катетера от 1,5 до 2,5 Вт. Причем, при вовлечении в опухолевый процесс костей лицевого отдела черепа осуществляют их резекцию.
Способ поясняется подробным описанием, клиническим примером и иллюстрациями, на которых изображено:
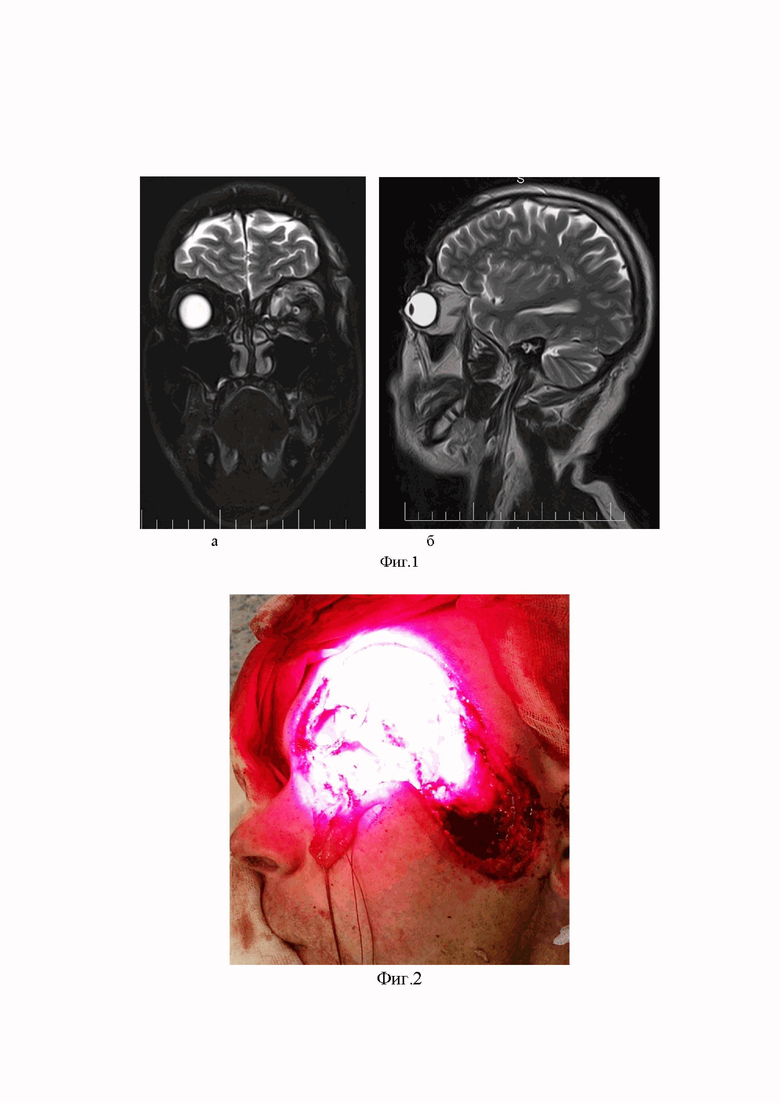
Фиг. 1 - МРТ лицевого отдела черепа пациента С., до лечения: а) в прямой проекции; б) в боковой проекции.
Фиг. 2 – интраоперационная фотодинамическая терапия ложа удаленной опухоли.
Способ осуществляют в 3 этапа.
1 этап.
За 3-24 часа до операции пациенту вводят фотосенcибилизатор Фотосенс. Данный препарат вводится внутривенно капельно (30-минутная инфузия) в условиях полузатененного помещения в однократной дозе 0,5–0,8 мг/кг (в зависимости от массы тела) с предварительным разведением 0,9% раствором натрия хлорида 1:4 за 1–24 часа до лазерного облучения опухоли. Данный временной интервал позволяет правильно распланировать операцию, и провести фотодинамическую терапию прежде, чем произойдёт снижение уровня препарата в области ложа удаленной опухоли.
2 этап.
Выполняют хирургическое лечение в объеме: широкого иссечения опухоли кожи с резекциями костей лицевого отдела черепа при их вовлечении в опухолевый процесс, орбитофрциальных, краниоорбитофациальных резекций.
3 этап.
Проводят облучение ложа опухоли с помощью лазерных аппаратов с длиной волны 662 нм локальное, дистанционное. Лазерное излучение доставляют с помощью волоконно-оптического катетера с микролинзой, мощность на выходе катетера от 1,5 Вт, плотность мощности 0,08-0,28 Вт/см², диаметр поля облучения формируются в зависимости от площади операционного поля, с перекрытием полей на 30%.
Заявленный способ иллюстрируется следующим клиническим примером.
Пациент С., 40 лет, находился на лечение в отделении микрохирургии Московского научно-исследовательского онкологического института им. П.А. Герцена – филиала ФГБУ «Национальный медицинский исследовательский центр радиологии» Минздрава России с клиническим диагнозом: рак кожи лба слева усT1N0M0, I ст. ДЛТ СОД 60 Гр 04-05.2005г. Рецидив опухоли рT2N0M0. Хирургическое лечение в 2009 r. Рецидив опухоли rcT4aN0M0.
При цитологическом исследовании-базальноклеточный рак кожи лобной области слева.
При поступлении: при осмотре лицо деформировано за счет ранее перенесенного лечения. На коже надбровной области слева с переходом на орбиту имеется язвенный дефект с неровными бугристыми краями с обнажением подлежащих костных структур, верхнее веко слева разрушено, опухолевый инфильтрат распространяется на левое глазное яблоко. Зрение на левый глаз резко ослаблено. Отмечает диплопию. Регионарные лимфатические узлы эластичные, подвижные, до 5мм.
По результатам инструментальных методов исследования убедительных данных за метастазирование и другую очаговую патологию не получено.
По данным магниторезонансной томографии лицевого отдела черепа: определяется дефект мягких тканей лобной области слева, на протяжении 66 миллиметров, на глубину до лобной кости, по верхнему краю которого, в мягкие ткани надбровной области и в проекции лобной кости определяется очаг размерами до 16х7х12 миллиметров. В левой орбите по латеральной стенке ранее выявлено образование размерами до 21x14x12 миллиметров и выше которого определяется очаг размерами до 15х8мм, плотно прилежащее к верхней прямой мышце и охватывают верхние 2/3 медиальной прямой мышцы. В мягкие ткани височной области образования неоднородной структуры, размерами до 27x12мм, протяженностью до 26мм, вовлекающие височную мышцу. В мягких тканях височной области слева, на уровне скулового отростка височной кости определяется образование, размерами до 9x11мм, интимно прилежит к скуловому отростку височной кости (нельзя исключить фрагментарную деструкцию) (Фиг.1 а, б).
За 24 часа до операции внутривенно введён фотосенсибилизатор фотосенс в дозе 0,8 мг/кг предварительно разведенный 0,9% раствором натрия хлорида.
Проведено лечение: орбитофациальная резекция слева с интраоперационной фотодинамической терапией с фотосенсибилизатором фотосенс в дозе 0,8 мг/кг. После удаления опухоли выполнено облучение ложа опухоли с помощью лазерных аппаратов с длиной волны 662 нм локальное, дистанционное. Лазерное излучение выполнено с помощью волоконно-оптического катетера с микролинзой, мощность на выходе катетера от 1,5 Вт, плотность мощности 0,08-0,28 Вт/см², диаметр поля облучения формируются в зависимости от площади операционного поля, с перекрытием полей на 30% (Фиг.2).
Гистологического исследования операционного материала: инфильтративный рост базальноклеточного рака с изъязвлением пери- и интраневральным ростом, врастанием в парабульбарную клетчатку, скелетную мышцу, коньюктиву глаза, в костных фрагментах определяется рост базальноклеточного рака. Слезная железа интактна. В крае вблизи слезной железы инфильтративный рост рака.
Установлен диагноз рак кожи лба слева усT1N0M0, I ст. ДЛТ СОД 60 Гр 04-05.2005г. Рецидив опухоли рT2N0M0. Хирургическое лечение в 2009r. Рецидив опухоли rрT4aN0M0 R1.
В послеоперационном периоде пациент наблюдался у онколога. При контрольном обследовании данных за рецидив опухоли, метастазирование не выявлено.
Предложенный способ позволяет повысить эффективность лечения рака кожи головы и шеи, значительно снизить риск оставления жизнеспособных опухолевых клеток в операционном поле и уменьшить частоту рецидивов.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ИНТРАОПЕРАЦИОННОЙ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ В КОМБИНИРОВАННОМ ЛЕЧЕНИИ МЕСТНО-РАСПРОСТРАНЕННЫХ САРКОМ МЯГКИХ ТКАНЕЙ | 2020 |
|
RU2737704C2 |
| СПОСОБ КОМБИНИРОВАННОГО ЛЕЧЕНИЯ ЛОКАЛИЗОВАННОГО T-TNMРАКА ГОРТАНИ | 2021 |
|
RU2759743C2 |
| СПОСОБ ЛЕЧЕНИЯ РЕЦИДИВНЫХ ОПУХОЛЕЙ МАЛОГО ТАЗА | 2018 |
|
RU2695003C2 |
| Способ комбинированного лечения неоплазии мягких тканей | 2024 |
|
RU2839984C1 |
| СПОСОБ ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ПЛОСКОКЛЕТОЧНОГО РАКА СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА сТ1N0M0 ПРИ ГЛУБИНЕ ИНВАЗИИ ОПУХОЛИ ДО 5 ММ | 2023 |
|
RU2824427C2 |
| Способ интраоперационной фотодинамической терапии в комбинированном лечении первичного местно-распространенного рака языка | 2022 |
|
RU2797433C1 |
| СПОСОБ ПРОФИЛАКТИКИ РЕЦИДИВОВ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ОРГАНОВ МАЛОГО ТАЗА ИЛИ НЕОРГАННЫХ ОПУХОЛЕЙ ЗАБРЮШИННОГО ПРОСТРАНСТВА | 2011 |
|
RU2486933C1 |
| СПОСОБ ЛЕЧЕНИЯ РАКА ПОЛОСТИ РТА | 2019 |
|
RU2713530C2 |
| Способ профилактики рецидивов интракраниальльных менингиом после хирургического лечения | 2024 |
|
RU2840600C1 |
| Способ проведения фотодинамической терапии солидной карциномы Эрлиха мышей | 2021 |
|
RU2774589C1 |
Изобретение относится к медицине, а именно к онкологии, и может быть использовано в комбинированном лечении местно-распространенного рака кожи головы и шеи. Способ включает проведение интраоперационной фотодинамической терапии при введении фотосенcибилизатора до хирургического лечения, удаление препарата ложа опухоли и облучение с помощью волоконно-оптического катетера с микролинзой с плотностью мощности лазерного излучения 0,08-0,28 Вт/см2 и длиной волны 662 нм. За 24 часа до операции пациенту однократно, в виде внутривенной капельной инфузии, вводят предварительно разведенный 0,9% раствором натрия хлорида фотосенcибилизатор Фотосенс в дозировке 0,5-0,8 мг/кг. Выполняют широкое иссечение опухоли кожи и обучение с мощностью лазерного излучения на выходе катетера от 1,5 до 2,5 Вт. При вовлечении в опухолевый процесс костей лицевого отдела черепа осуществляют их резекцию. Способ обеспечивает эффективность лечения, значительно снижает риск оставления жизнеспособных опухолевых клеток в операционном поле и уменьшает частоту рецидивов за счет поэтапного комплексного лечения. 1 з.п. ф-лы, 2 ил., 1 пр.
1. Способ интраоперационной фотодинамической терапии при местно-распространенном раке кожи головы, включающий однократное внутривенное введение фотосенcибилизатора до хирургического лечения, удаление препарата ложа опухоли и облучение с помощью волоконно-оптического катетера с микролинзой с плотностью мощности лазерного излучения 0,08-0,28 Вт/см2 и длиной волны 662 нм, отличающийся тем, что за 24 часа до операции пациенту однократно, в виде внутривенной капельной инфузии, вводят предварительно разведенный 0,9% раствором натрия хлорида фотосенcибилизатор Фотосенс в дозировке 0,5-0,8 мг/кг, после чего выполняют широкое иссечение опухоли кожи и обучение с мощностью лазерного излучения на выходе катетера от 1,5 до 2,5 Вт.
2. Способ по п. 1, отличающийся тем, что при вовлечении в опухолевый процесс костей лицевого отдела черепа осуществляют их резекцию.
| СПОСОБ ИНТРАОПЕРАЦИОННОЙ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ В КОМБИНИРОВАННОМ ЛЕЧЕНИИ МЕСТНО-РАСПРОСТРАНЕННЫХ САРКОМ МЯГКИХ ТКАНЕЙ | 2020 |
|
RU2737704C2 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ ПЕРВИЧНОЙ МЕЛАНОМОЙ КОЖИ | 2011 |
|
RU2466759C1 |
| Способ интраоперационной фотодинамической профилактики послеоперационной лимфореи | 2018 |
|
RU2698866C1 |
| СПОСОБ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ | 1996 |
|
RU2169015C2 |
| Cooper M, Wilding G, Sullivan MA, Henderson B | |||
| Adjuvant intraoperative photodynamic therapy in head and neck cancer | |||
| JAMA Otolaryngol Head Neck Surg | |||
| Многоступенчатая активно-реактивная турбина | 1924 |
|
SU2013A1 |
Авторы
Даты
2023-10-02—Публикация
2022-12-27—Подача