Предлагаемый способ относится к медицине, а именно к онкологии, и может быть применено при лечении рецидивных опухолей малого таза.
В структуре онкологической заболеваемости населения Российской Федерации злокачественные опухоли органов малого таза составляют в совокупности более 25,0%. За последнее десятилетие так же отмечена тенденция к росту онкологическими заболеваниями непосредственно малого таза [Каприн А.Д., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2015 году. М.: МНИОИ им. П.А. Герцена - филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2017. С. 18-19]. С учетом данного факта, а также биологической особенности опухоли, мы часто сталкиваемся с рецидивами опухолей после лучевого воздействия. По данным ряда авторов частота таких рецидивов колеблется от 14 до 58% в зависимости от первоначальной стадии заболевания [Niloy Ranjan Datta, Emanuel Stutz, Michael Liu. et al., 2017; B.J. Monk, K.S. Tewari, W.-J. Koh., 2007]. Такое состояние объясняется тем, что лучевая терапия воздействует не только на опухолевые клетки, но и на соседние структуры. При этом возникают лучевые повреждения, такие как внутритазовый лучевой фиброз, лучевые воспалительные изменения, свищи между органами и т.д. Опыт, накопленный онкологическими учреждениями за последние годы, существенно изменил представление о возможности хирургического лечения больных с рецидивами опухолей тазовой локализации.
Однако выполнение расширенных и комбинированных операций, сопровождающихся обширным вмешательством с резекцией соприкасающихся органов, сосудистых и нервных структур на фоне лучевых повреждений не всегда приводит к стойкому выздоровлению из-за высокой частоты прогрессирования опухолевого процесса, реализующегося через субклинические метастазы или фрагменты, оставшиеся при невозможности определить границу резекции.
По этой причине представляется актуальной задача поиска рационального способа лечения рецидивных опухолей малого таза, позволяющего улучшить результаты лечения при минимальных побочных эффектах.
Известен способ адъювантной фотодинамической терапии (ФДТ) при рецидивных забрюшинных саркомах (Nambisan R.N., Karakousis СР., Holyoke E.D., Dougherty T.J. Intraoperative photodynamic therapy for retroperitoneal sarcomas. // Cancer. 1988 Mar 15; 61(6): P. 1248-52). В работе приводят режимы и дозы ФДТ при интраоперационном облучении ложа удаленной опухоли забрюшинного пространства. Суммарная мощность излучения составила от 18 до 288 Дж с длиной волны 630 нм на ложе опухоли. Площадь зоны облучения составляла от 30 до 100 см2. В качестве фотосенсибилизатора (ФС) использовали фотофрин в дозе 2,5 мг/кг массы тела пациента. Недостатками аналога являются: использование фотосенсебилизата, тропность которого к опухолям забрюшинного пространства полностью не доказана. Авторы известного способа проводили обширное облучение ложа удаленной забрюшинной опухоли, что могло привести к попаданию в зону лазерного воздействия петель тонкой и толстой кишки, с учетом их способности перестальтировать и подвижности, а также других располагающихся рядом здоровых органов, что не позволяет использовать оптимально дозы лазерного облучения. Кроме этого данный способ не позволяет производить воздействие на пути регионарного метастазирования, а также у пациентов с лучевыми повреждениями, когда трудно определить негативный хирургический край резекции.
Известен «Способ комбинированного лечения местно-распространенного немелкоклеточного рака легкого» по патенту RU 2444384. В способе проводят компьютерную томографию грудной клетки с определением площади париетальной и висцеральной плевры. Затем проводят резекцию легкого с медиастинальной лимфодиссекцией. При этом интраоперационно осуществляют фотодинамическое (ФД) воздействие. Для чего вводят внутривенно фотодитазин в дозе 0,8-1,0 мг/кг массы тела. Через 2 часа на области лимфодиссекции, культи бронха и сосудов проводят световое воздействие полупроводниковым лазером с длиной волны 662 с плотностью энергии 40 Дж/см2 в течение времени, рассчитанного исходя из площади областей лимфодиссекции, культи бронха и сосудов. Затем проводят световое воздействие на область париетальной и висцеральной плевры с плотностью энергии 4 Дж/см2 в течение времени, рассчитанного исходя из площади париетальной и висцеральной плевры. Способ позволяет улучшить результаты лечения за счет деструкции опухолевых очагов в зоне лимфодиссекции и по краям резекции элементов корня легкого и резорбции опухолевых клеток в операционной ране, предотвратить развитие рецидивов опухолевого роста в пределах плевральной полости
Недостатками способа являются использование воздействия только в одной анатомической области, связанной с плевральной полостью, отсутствие экранирования здоровых тканей, в результате чего возможно повреждение последних.
Прототипом предлагаемого решения является «Способ профилактики рецидивов при хирургическом лечении злокачественных опухолей органов малого таза» по патенту RU 2486933. В способе внутривенно вводят фотосенсибилизатор фотодитазин или фотосенс, обладающие высокой тропностью к опухолевым тканям органов малого таза и забрюшинного пространства. Затем осуществляют фотодинамическое воздействие источником света с длиной волны, характерной для используемого фотосенсибилизатора, на ложе опухоли после ее полного удаления в пределах здоровых тканей. При этом выполняют моделирование поля облучения путем размещения увлажненного операционного белья в операционной ране. Лазерное воздействие осуществляют с помощью макролинзы. Доза энергии облучения составляет от 840 Дж до 1710 Дж.
Недостатками данного способа являются отсутствие фотодинамического воздействия на пути регионарного и отдаленного метастазирования, использование больших полей облучения. Главным недостатком является невозможность использования способа у больных с рецидивами опухолей на фоне местных лучевых повреждений, когда трудно выбрать границу резекции.
Технический положительный результат заявляемого способа в клинической практике заключается в повышении точности ФД воздействия на возможные субклинические образования опухоли, что позволяет решить задачу снижения частоты местного, а также регионарного рецидива и отдаленного метастазирования.
На основе ранее проведенных нами исследования установлено, что ФС фотолон (комплекс натриевой соли хлорина Е6 и низкомолекулярного медицинского поливинилпирролидона, разработан АО «Белмедпрепараты», регистрационное удостоверение МЗ РФ П №015948/01 от 02.12.2009 г.) обладает более высокой тропностью к опухолевым тканям органов малого таза по сравнению с фотодитазином. Более того, было выявлено, что ткань рецидивной опухоли обладает более высокой плотностью по сравнению нормальной тканью и позволяет точнее установить границу резекции, а так же использовать дифференцированное ФД воздействие.
Сущность изобретения заключается в следующем.
Предлагаемый способ лечения рецидивных опухолей включает внутривенное введение фотосенсибилизатора с последующим фотодинамическим воздействием источником света с длиной волны 662 Нм и плотностью мощности от 0,1 до 0,2 мВт/см2 с помощью гибких моноволоконных торцевых световодов. В качестве фотосенсибилизатора используют фотолон в дозе 1 мг/кг массы тела. После введения фотосенсибилизатора проводят хирургическое удаление опухоли и расширенную лимфаденэктомию - удаляют регионарные и отдаленные метастатические лимфатические узлы, а также забрюшинную клетчатку. Далее место локализации рецидивной опухоли и окружающих тканей переносят на схему-сетку. Затем экранируют петли тонкой, толстой кишки и мочеточники одноразовым винилацетатным бельем. Плотность энергии облучения составляет от 40 до 80 Дж/см2, в зависимости от состояния тканей. Количество полей облучения варьирует от 1 до 9, диаметр полей до 5 см в зависимости от распространенности опухолевого процесса. Суммарная доза энергии облучения от 40 до 720 Дж.
Перечень фигур:
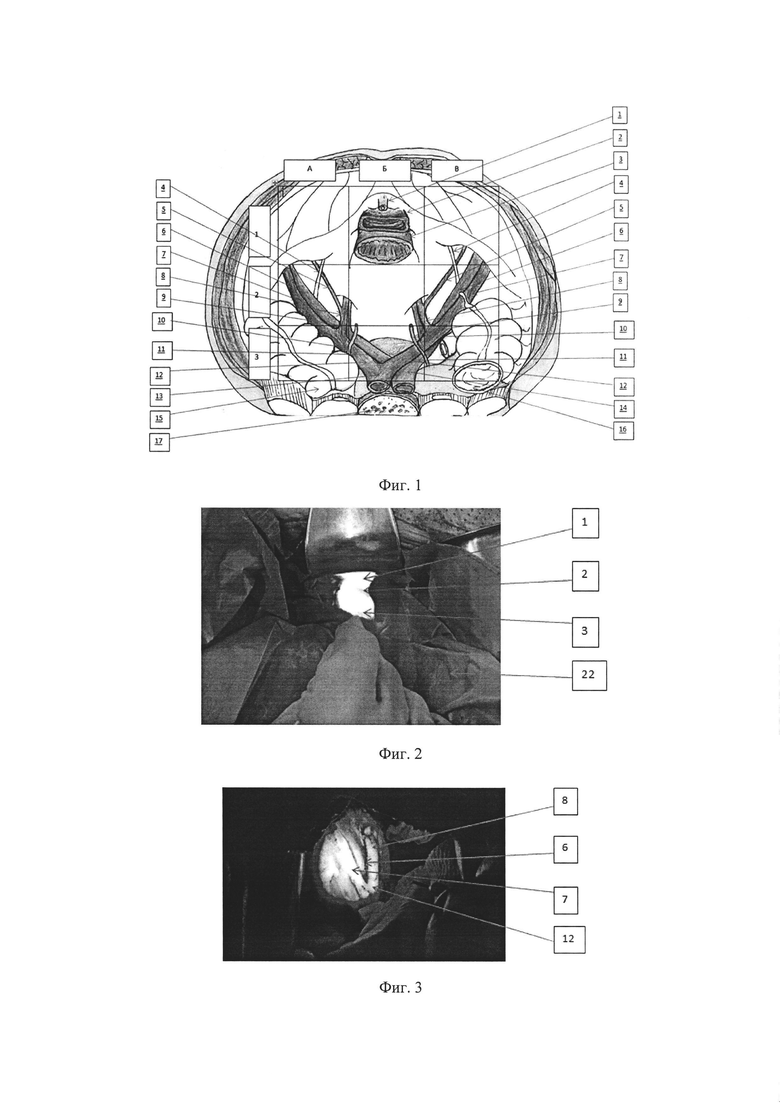
Фиг. 1. Схема полей облучения:

1 - уретра, 2 - влагалище, 3 - прямая кишка, 4 - запирательный нерв, 5 - запирательная артерия, 6 - наружная подвздошная вена, 7 - наружная подвздошная артерерия, 8 - внутренняя подвздошная артерия, 9 - внутренняя подвздошная вена, 10 - мочеточник, 11 - общая подвздошная вена, 12 - общая подвздошная артерия, 13 - аорта, 14 - нижняя полая вена, 15 - сигмовидная кишка, 16 - слепая кишка, 17 - позвоночник.
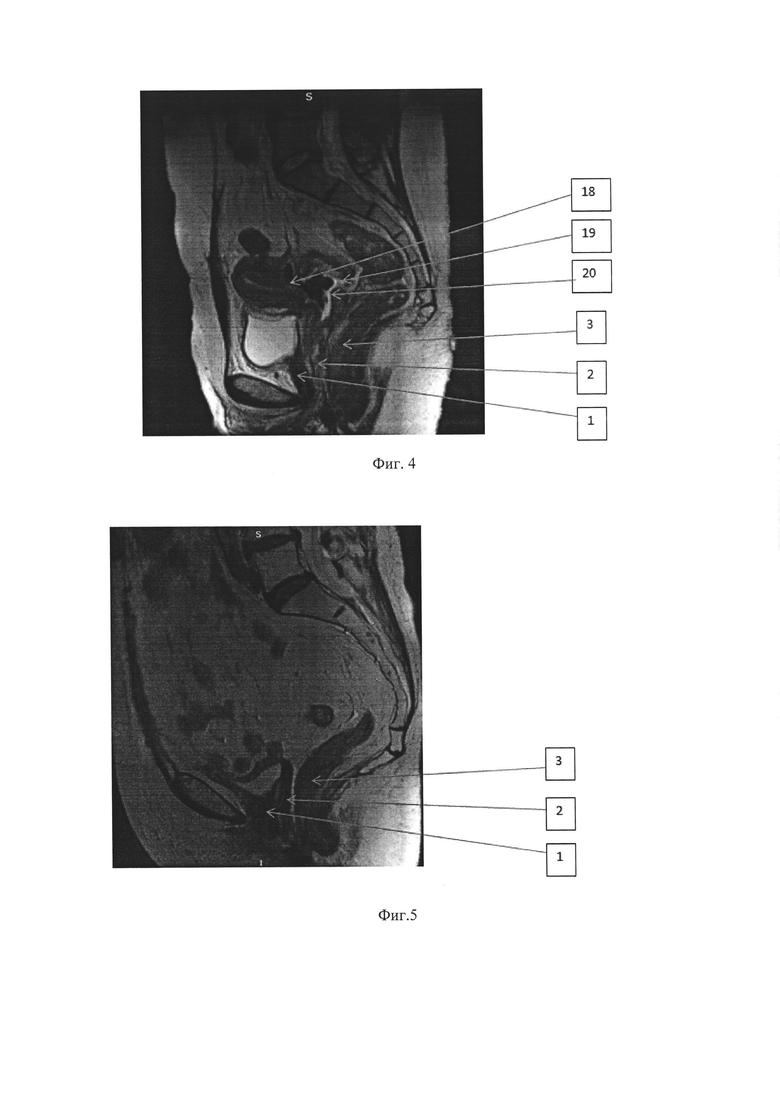
Фиг. 2. Сеанс интраоперационного фотодинамического воздействия на ложе удаленной опухоли. 22 - двухслойное одноразовое операционное белье
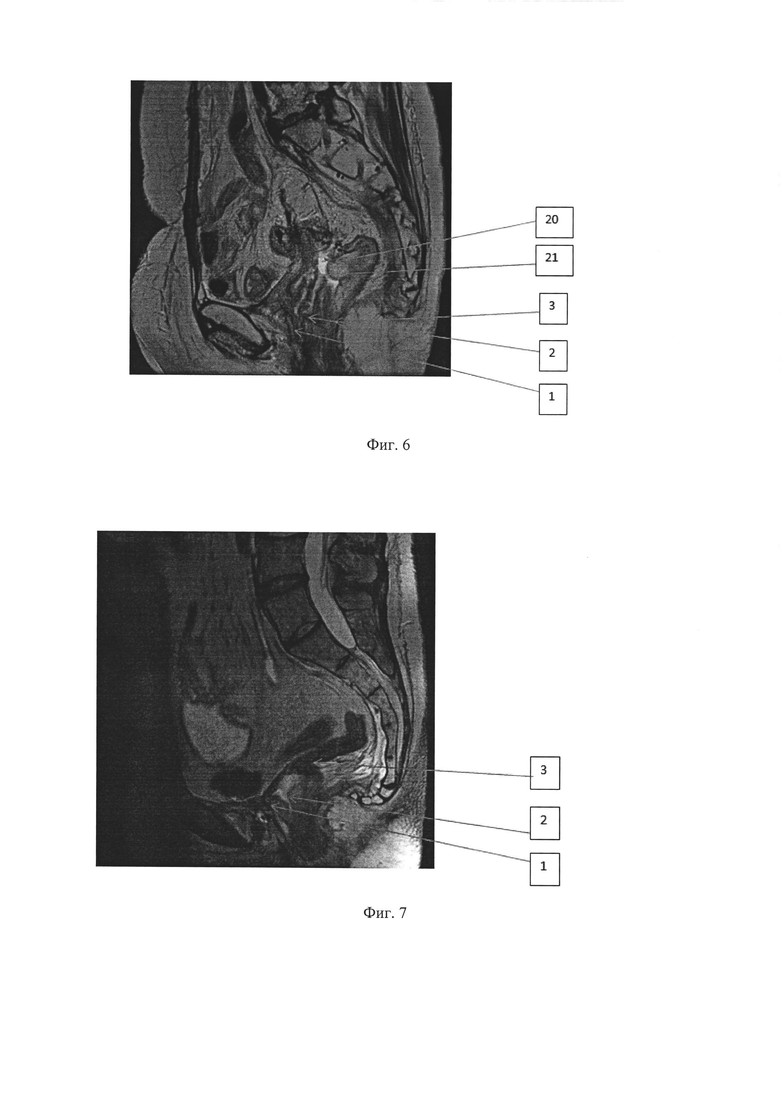
Фиг. 3. Сеанс интраоперационного фотодинамического воздействия на пути регионарного метастазирования.
Фиг. 4. Магнитно-резонансная томография малого таза больной Г. 29 л.: 18 - матка, 19 - маточно-прямокишечный свищ, 20 - рецидивная опухоль.
Фиг. 5. Магнитно-резонансная томография малого таза той же больной через 3 месяца после хирургического лечения с интраоперационным ФД воздействием.
Фиг. 6. Магнитно-резонансная томография малого таза больной К. 61 г.: 21 - комбинированный мочепузырно-влагалищно-прямокишечный свищ.
Фиг. 7. Магнитно-резонансная томография малого таза той же больной через 3 месяца после хирургического лечения с интраоперационным ФД воздействием и реконструктивно-пластическим компонентом.
Порядок реализации способа
Все пациенты, принятые на лечение предлагаемым способом, ранее в различные сроки получали лучевую терапию по радикальной программе. Рецидивы заболевания после радикального курса лучевой терапии были диагностированы на сроках наблюдения от 3 до 60 месяцев. Особенности возникновения рецидивных опухолей малого таза характеризуются прогрессией заболевания как местно, так и по путям лимфооттока. Показанием к проведению интраоперационного ФД воздействия является наличие у пациента морфологического подтверждения рецидивной опухоли, выявленной нами в результате лучевой диагностики.
На первом этапе пациенту за 3,5 часа до предполагаемого ФД воздействия внутривенно вводят фотосенсибилизатор фотолон в дозе 1 мг/кг. При этом известно, что фотолон, находяпщйся в крови, активно взаимодействует с липопротеинами (преимущественно низкой плотности), глобулинами и альбуминами в активно пролиферирующих клетках, что обусловливает его достаточное селективное накопление опухолевыми клетками.
На втором этапе осуществляют хирургический доступ к малому тазу и распологающейся в нем рецидивной опухоли. Выполняют нижнесрединную лапаротомию. Вскрывают брюшину правого бокового канала. Мобилизуют восходящую кишку. Визуализируют и берут на держалку правый мочеточник. Вскрывают брюшину левого бокового канала. Визуализируют и берут на держалку левый мочеточник. Мобилизуют мочевой пузырь до уретры. Мобилизуют сигмовидную кишку. Выполняют мобилизацию влагалища. Производят удаление опухоли. Выполняют удаление клетчатки и лимфатических узлов из области запирательных ямок; производят лимфодиссекцию по ходу внутренних, наружных и общих подвздошный сосудов; парааортальную, паракавальную и межаортокавальную лимфодиссекцию.
На третьем этапе выполняют моделирование полей в виде сетки-схемы для лазерного воздействия путем сопоставления ложа удаленной опухоли и путей метастазирования, благодаря которой возможно более точно распределить ФД воздействие в образовавшемся после операции пространстве. Затем размещают двухслойное плотное одноразовое винилацетатное белье, состоящее из силиконизированной бумаги и влагостойкого полиэтилена, в операционной ране таким образом, чтобы ложе удаленной опухоли (фиг. 2) и пути метастазирования (фиг. 3) было очищено от петель тонкой, толстой кишки, мочеточников и максимально доступны для проведения лазерного облучения. Данное одноразовое белье позволяет более эффективно защищать здоровые ткани.
На четвертом этапе проводят активацию молекул фотосенсибилизатора лазерным излучением с длиной волны 662 Нм на аппарате «Латус-2» с плотностью мощности от 0,1 до 0,2 мВт/см2, с помощью гибких моноволоконных торцевых световодов. Размеры и количество полей подбира ют в зависимости от конкретной клинической ситуации. Сеанс облучения проводят в каждом необходимом квадрате с плотностью энергии от 40 до 80 Дж/см2. Продолжительность облучения рассчитывают по формуле: T=E/Ps; где Т - время облучения, сек; Е - плотность световой энергии, Дж/см2; Ps - плотность мощности, Вт/ см2.
Плотность мощности (Ps, Вт/см2) рассчитывают путем деления величины мощности на выходе световода (Рв, Вт) на площадь облучения (S, см2): Ps=Рв/S. Количество полей облучения составляет от 1 до 9, диаметром пучка облучения до 5 см. Суммарная доза энергии облучения от 40 до 720 Дж.
Заявляемый способ проиллюстрирован следующими клиническими примерами: Пример 1. Больная С.1959 г. р., находилась на лечении в МРНЦ им. А.Ф. Цыба в 2016 г. с диагнозом: рак прямой кишки ypT4bpN2bMo. III стадия. Комплексное лечение: дистанционная лучевая тераппя (ДЛТ) СОД 40 Гр + хирургическое лечение от 07.2015 г. + 6 циклов полихимиотерапии (ПХТ), по месту жительства. Прогрессия заболевания от 12.2015 г. Местный рецидив, метастазы в подвздошные лимфоузлы. Перед хирургическим лечением больной введен Фотолон в дозе 66 мг (1 мг/кг) в 200 мл 0,9% раствора натрия хлорида внутривенно капельно в течение 50 минут. Затем проведен резекционный этап хирургического лечения, с удалением региональных и отдаленных лимфатических узлов, который занял 3 часа времени. Проведено нанесение операционного поля на сетку-схему, выбраны поля облучения - А2, Б1 и В2. Далее произведено экранирование петель тонкой и толстой кишки, мочеточников двухслойным плотным одноразовым винилацетатным бельем. Выполнена процедура интраоперационного ФД воздействия на зону резекции опухоли и пути регионального метастазирования, светом с длиной волны 662 Нм на лазерном аппарате «Латус-2» и плотностью мощности 0,140 мВт/см2 с помощью гибких моноволоконных торцевых световодов, плотность энергии составила 80 Дж/см2. Суммарная доза энергии облучения составила 240 Дж. В завершении проведен реконструктивный этап операции. Гистологическое исследование послеоперационного материала показало выполнение операции в режиме полного удаления. Послеоперационное течение гладкое. Больная наблюдается в течение 26 мес. без признаков прогрессирования опухолевого процесса.
Пример 2. Больная Г. 1987 г.р., находилась на лечении в МРНЦ им. А.Ф. Цыба в 2016 г. с диагнозом: Рак шейки матки усТ2вN1М0 IIIB стадия. Химиолучевое лечение 07-08.2016 г. СЛТ (ДЛТ СОД тА-28Гр. тВ-42Гр + ВПГТ СОД тА-50Гр тВ-12,5Гр) + радиомодификация. Прогрессирование заболевания. Продолженный рост опухоли от 11.2016 г Осложнения: Маточно-толстокишечный свищ. Перед хирургическим лечением больной введен Фотолон в дозе 76 мг (1 мг/кг) в 200 мл 0,9% раствора натрия хлорида внутривенно капельно в течение 50 минут. Затем проведен резекционный этап хирургического лечения, с удалением региональных и отдаленных лимфатических узлов, который занял 3 часа времени. Выполнено нанесение операционного поля на сетку, выбрано поле облучения - Б1. Произведено экранирование петель тонкой и толстой кишки, мочеточников двухслойным плотным одноразовы винилацетатным бельем. Далее проведена интраоперационная фотодинамическая терапия на зону резекции опухоли светом с длиной волны 662 нм на лазерном аппарате «Латус-2» и плотностью мощности 0,140 мВт/см2 с помощью гибких моноволоконных торцевых световодов, световая энергия составила 80 Дж/см2. Суммарная доза энергии облучения составила 80 Дж. В завершении проведен реконструктивный этап операции. Гистологическое исследование послеоперационного материала показало выполнение операции в режиме полного удаления. Послеоперационное течение гладкое. Больная наблюдается в течение 18 мес.без признаков прогрессирования опухолевого процесса.
Пример 3. Больная Д. 1962 г.р., находилась на лечении в МРНЦ им. А.Ф. Цыба в 2018 г. с диагнозом: Рак шейки матки ycT2bNoMo IIb стадия. СЛТ СОД в т.А - 87 Гр., т.В - 62,21 Гр от 2016 г. Прогрессия от 2017 г. Местный рецидив. За 1 час до хирургического лечения больной введен Фотолон в дозе 56 мг (1 мг/кг) в 200 мл 0,9% раствора натрия хлорида внутривенно капельно в течение 30 минут.Затем проведен резекционный этап хирургического лечения, с удалением региональных и отдаленных лимфатических узлов, который занял 2 часа времени. Осуществлено экранирование петель тонкой и толстой кишки, мочеточников двухслойным плотным одноразовы винилацетатным бельем. Выполнено нанесение операционного поля на сетку, выбраны поля облучения - А2, Б1, В2. Далее проведена интраоперационная фото динамическая терапия на зону резекции опухоли и пути регионального метастазирования светом с длиной волны 662 нм на лазерном аппарате «Латус-2» и плотностью мощности 0,140 мВт/см2 с помощью гибких моноволоконных торцевых световодов, световая энергия составила 80 Дж/см2. Суммарная доза энергии облучения составила 80 Дж. В завершении проведен реконструктивный этап операции. Гистологическое исследование послеоперационного материала показало выполнение операции в режиме полного удаления. Послеоперационное течение гладкое. Больная наблюдается в течение 5 мес.без признаков прогрессирования опухолевого процесса.
Подтверждение достижения технического результата.
Авторами изобретения разработана и опробована в лечебной практике комбинированная методика лечения больных с рецидивными опухолями тазовой локализации на фоне местных лучевых повреждений (т.е. после радикального курса лучевой терапии), заключающаяся в сочетании хирургической операции по удалению опухоли и расширенной лимфодиссекции с интраоперационным ФД воздействием на ложе опухоли, пути регионарного и отдаленного метастазирования.
Способ позволяет повысить эффективность фотодинамической терапии за счет воздействия на пути регионарного и отдаленного метастазирования, а также возможности увеличения плотности лазерного излучения за счет минимизирования поля облучения за счет определения его четких анатомических границ согласно схеме.
Использование в клинической практике заявляемого способа позволяет достичь нескольких технических (лечебных) результатов:
- возможность интраоперационного воздействия при лечении рецидивных опухолей тазовой локализации на фоне местных лучевых повреждений;
- повышение эффективности ФДТ за счет использования ФС, обладающих высокой тропностью к рецидивным опухолевым тканям органов малого таза после проведенной лучевой терапии;
- повышение радикализма оперативных вмешательств за счет подавления возможных субклинических элементов: микроскопические очаги при определении границ резекции рецидивной опухоли на фоне лучевых повреждений, пути регионарного и отдаленного метастазирования, отшнуровавшихся во время мобилизации клеток опухоли, дополнительных зачатков опухоли, мультицентричной формы роста;
- возможность использования высокой плотности энергии лазерного излучения до 80 Дж/см2 за счет небольших полей и экранирования здоровых тканей, петель тонкого и толстого кишечника, что, в свою очередь, позволяет повысить эффективность ФД воздействия и снизить число рецидивов на фоне местных лучевых повреждений;
- возможность использовать данную методику на пути регионарного и отдаленного метастазирования, что увеличит долю пациентов без прогрессии заболевания;
- возможность равномерной и полноценной доставки требуемой дозы лазерного излучения во все отделы ложа удаленной опухоли и пути регионарного метастазирования за счет четкого определения анатомических структур в малом тазу, что позволит сделать методику высоковоспроизводимой.
Предложенный способ лечения является легко воспроизводимым, с низкой частотой осложнений и легко переносится больными. В ходе исследования было установлено, что после введения фотолона в дозе 1,0-1,0 мг/кг у всех пациентов было зафиксировано увеличение уровня флуоресценции в опухоли и неизмененных тканях в зоне оперативного вмешательства. Индекс контрастности «опухоль/здоровая ткань» варьировал в пределах 1,4:1-5,0:1 и в среднем составил 2,9±0,4. Полученные данные свидетельствуют о том, что при применении фотосенсибилизатора в указанной дозе наблюдается достаточная избирательность накопления препарата в патологических очагах по отношению к здоровым тканям, что может быть использовано для селективного интраоперационного ФД воздействия с препаратами хлоринового ряда с целью повышения абластичности выполненной операции.
Период наблюдения после выполнения хирургического лечения в сочетании с фото динамической терапией составил от 6 до 30 месяцев. При анализе непосредственных результатов лечения нами не отмечено нежелательных явлений и увеличение количества послеоперационных осложнений у всех пациентов за исключением: транзиторного повышения уровня АЛТ и ACT - 5 пациентов (13,6%), падение оксигенации при введении в наркоз - 20 пациентов (90,9%), транзиторные лихорадки в послеоперационном периоде - 7 пациентов (31,8%). Данные осложнения не требовали специальных методов коррекции и разрешались самостоятельно через 10-14 дней. Также нами не отмечено удлинения сроков госпитализации пациентов, однако у 5 пациентов (22,7%) было отмечено воспаление лапаротомной раны, что потребовало ее хирургическую обработку. Однако связать данное осложнение с проведением ИО ФД воздействия в настоящий момент не представляется возможным в связи с небольшим количеством набранной группы и наличием данного осложнения у пациентов без ИО ФД воздействия. Очевидно, что данная зона попадала в поле предшествующей лучевой терапии и имеют место лучевые повреждения передней брюшной стенки включая кожу и подкожно-жировую клетчатку.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ КОМБИНИРОВАННОГО ЛЕЧЕНИЯ ЛОКАЛИЗОВАННОГО T-TNMРАКА ГОРТАНИ | 2021 |
|
RU2759743C2 |
| СПОСОБ ИНТРАОПЕРАЦИОННОЙ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ В КОМБИНИРОВАННОМ ЛЕЧЕНИИ МЕСТНО-РАСПРОСТРАНЕННЫХ САРКОМ МЯГКИХ ТКАНЕЙ | 2020 |
|
RU2737704C2 |
| СПОСОБ ЛЕЧЕНИЯ РАКА ПОЛОСТИ РТА | 2019 |
|
RU2713530C2 |
| СПОСОБ ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ПЛОСКОКЛЕТОЧНОГО РАКА СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА сТ1N0M0 ПРИ ГЛУБИНЕ ИНВАЗИИ ОПУХОЛИ ДО 5 ММ | 2023 |
|
RU2824427C2 |
| Способ интраоперационной фотодинамической терапии в комбинированном лечении первичного местно-распространенного рака языка | 2022 |
|
RU2797433C1 |
| СПОСОБ ПРОФИЛАКТИКИ РЕЦИДИВОВ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ОРГАНОВ МАЛОГО ТАЗА ИЛИ НЕОРГАННЫХ ОПУХОЛЕЙ ЗАБРЮШИННОГО ПРОСТРАНСТВА | 2011 |
|
RU2486933C1 |
| Способ комбинированного лечения неоплазии мягких тканей | 2024 |
|
RU2839984C1 |
| СПОСОБ ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ УРОТЕЛИАЛЬНОГО РАКА ЛОХАНКИ ПОЧКИ | 2018 |
|
RU2691549C2 |
| Способ лечения начальных стадий рака полости рта | 2019 |
|
RU2713940C1 |
| СПОСОБ ЛЕЧЕНИЯ ПЕРЕВИВНОЙ СОЕДИНИТЕЛЬНОТКАННОЙ САРКОМЫ М-1 КРЫС ПРИ КОМБИНИРОВАННОМ ВОЗДЕЙСТВИИ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ И ЛУЧЕВОЙ ТЕРАПИИ | 2021 |
|
RU2763663C2 |
Изобретение относится к медицине, а именно к онкологии. Осуществляют внутривенное введение фотосенсибилизатора с последующим фотодинамическим воздействием от источника излучения с длиной волны 662 Нм. При этом вначале вводят фотосенсибилизатор фотолон в дозе 1 мг/кг массы тела. Проводят хирургическое удаление рецидивной опухоли и расширенную лимфаденэктомию регионарных и отдаленных лимфатических узлов, образовавшееся операционное поле представляют в виде схемы-сетки. Затем экранируют петли тонкой, толстой кишки и мочеточники одноразовым винилацетатным бельем, с помощью гибких моноволоконных торцевых световодов проводят фотодинамическое воздействие плотностью энергии облучения от 76 до 80 Дж/см2. При этом суммарная доза энергии облучения составляет от 76 до 720 Дж в соответствии с количеством полей облучения, которое варьирует от 1 до 9 в зависимости от распространенности опухолевого процесса, диаметр полей облучения до 5 см в зависимости от распространенности опухолевого процесса. В частном случае источник излучения обладает плотностью мощности от 0,1 до 0,2 мВт/см2. Способ позволяет повысить уровень абластики и снизить риски развития прогрессии заболевания в виде повторного рецидива, регионарного и отдаленного метастазирования при рецидивных местно-распространенных опухолях малого таза на фоне местных лучевых повреждений. 1 з.п. ф-лы, 3 пр., 7 ил.
1. Способ лечения рецидивных опухолей малого таза, включающий внутривенное введение фотосенсибилизатора с последующим фотодинамическим воздействием от источника излучения с длиной волны 662 Нм, отличающийся тем, что вначале вводят фотосенсибилизатор фотолон в дозе 1 мг/кг массы тела, проводят хирургическое удаление рецидивной опухоли и расширенную лимфаденэктомию регионарных и отдаленных лимфатических узлов, образовавшееся операционное поле представляют в виде схемы-сетки, затем экранируют петли тонкой, толстой кишки и мочеточники одноразовым винилацетатным бельем, с помощью гибких моноволоконных торцевых световодов проводят фотодинамическое воздействие плотностью энергии облучения от 76 до 80 Дж/см2, при этом суммарная доза энергии облучения составляет от 76 до 720 Дж в соответствии с количеством полей облучения, которое варьирует от 1 до 9 в зависимости от распространенности опухолевого процесса, диаметр полей облучения до 5 см в зависимости от распространенности опухолевого процесса.
2. Способ по п. 1, отличающийся тем, что источник излучения обладает плотностью мощности от 0,1 до 0,2 мВт/см2.
| ПРИБОР ДЛЯ ПОДАЧИ ДЕТАЛЕЙ ФОРТЕПИАННОЙ МЕХАНИКИ ДЛЯ ОБРАБОТКИ | 1929 |
|
SU21631A1 |
| СПОСОБ ПРОФИЛАКТИКИ РЕЦИДИВОВ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ОРГАНОВ МАЛОГО ТАЗА ИЛИ НЕОРГАННЫХ ОПУХОЛЕЙ ЗАБРЮШИННОГО ПРОСТРАНСТВА | 2011 |
|
RU2486933C1 |
| СПОСОБ ИНТЕРСТИЦИАЛЬНОЙ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ | 2009 |
|
RU2403074C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ФОТОДИНАМИЧЕСКОЙ ТЕРАПИИ НАЧАЛЬНОГО РАКА ПОЛЫХ ОРГАНОВ | 1997 |
|
RU2163824C2 |
| АКОПОВ А.Л., Механизмы фотодинамического воздействия при лечении онкологических больных | |||
| Фотодинамическая терапия и фотодиагностика | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| Разборный с внутренней печью кипятильник | 1922 |
|
SU9A1 |
| КОСЕНКО И | |||
| А | |||
| Противоопухолевая и противовирусная эффективность фотодинамической терапии с фотолоном у больных цервикальной интраэпителиальной неоплазией II-III степени | |||
| Приспособление для суммирования отрезков прямых линий | 1923 |
|
SU2010A1 |
| Прибор с двумя призмами | 1917 |
|
SU27A1 |
| MOGHISSI, K | |||
| et al | |||
| Photodynamic therapy in early central lung cancer: a treatment option for patients ineligible for surgical resection | |||
| Thorax, 2007, V | |||
| Разборное приспособление для накатки на рельсы сошедших с них колес подвижного состава | 1920 |
|
SU65A1 |
| Ситценабивная машина | 1922 |
|
SU391A1 |
Авторы
Даты
2019-07-18—Публикация
2018-08-09—Подача