Изобретение относится к медицине, в частности к оториноларингологии, генетике, иммунологии и аллергологии, пульмонологии.
Полипозный риносинусит (ПРС) - хроническое воспалительное заболевание слизистой оболочки полости носа и оклоносовых пазух (ОНП), характеризующееся образованием и рецидивирующим ростом полипов, инфильтрированных различными клетками иммунной системы. Распространенность патологии составляет около 5% взрослого населения [EPOS 2012], 4-60% из которых склонны к рецидивирующему течению [Fokkens WJ, 2016], что значительно снижает качество жизни и несет нагрузку на систему здравоохранения. Полиэтиологичесность болезни определяет разнообразие ее клинических фенотипов и эндотипов, в связи с чем существует множество классификаций и разные подходы медикаментозной терапии [Dae Woo Kim, et al., 2017; Aarti Agarwal, et al., 2019]. Но у впервые выявленных пациентов, на уровне амбулаторного звена определение эндотипа (молекулярных механизмов воспаления) представляет сложность, поэтому в клинической практике чаще используется фенотипирование, основанное на этиопатогенетическом факторе: полипоз в результате нарушения аэродинамики в полости носа и околоносовых пазух; полипоз в результате хронического гнойного воспаления слизистой оболочки полости носа и околоносовых пазух; полипоз в результате грибкового поражения слизистой оболочки; полипоз в сочетании с бронхиальной астмой; полипоз при муковисцидозе и синдроме Картагенера [Пискунов Г.З, 1997]. Стоит отметить, что один фенотип может включать несколько молекулярных механизмов (эндотипов), и один эндотип может также соответствовать нескольким фенотипам [Brescia G, et al., 2018]. На сегодняшний день эндотипирование в клинической практике достаточно условное и основано на гистологической картине - преобладание эозинофилов расценивается, как склонность к рецидивированию, но при таком подходе не выявляется механизм, из-за которого это происходит, что не дает возможность использовать таргентную терапию. Группа ученных во главе с Peter Tomassen в 2016 году определили иммунологический профиль назальных полипов, но сложность выполнения и высокая стоимость иммуногистохимического исследования ткани не позволили разработанной классификации широко использоваться. Отсутствие простых методов диагностики, выявляющих цитокины, преобладающие в ткани назальных полипов конкретного пациента, вызывает сложность в разработке и применении персонализированного подхода в лечении больных ПРС. В связи с этим, обретает актуальность генотипирование ПРС. Своевременное определение эндотипа и генотипа болезни, сопоставление их с фенотипом, а также доступность такой диагностики в клиникческой практике (простота и невысокая себестоимость) позволит использовать таргентную терапию и значительно улучшить качество жизни пациентов.
Панель генетического скрининга или генотипирования ПРС на сегодняшний день не создана. Приведенные аналоги включают в себя способы определения эндотипов полипозного риносинусита, склонных к рецидивированию.
Известен способ гистологического исследования ткани полипа, состоящий в определении клеточной инфильтрации ткани (эозинофилия, нейтрофилия [Mygind N., 1978; EPOS 2012]). Хронический риносинусит без назальных полипов ассоциируется преимущественно с нейтрофильным воспалением с повышенным уровнем цитокинов по типу Th1 (миелопироксидазы, ИЛ-8, ИЛ-6, ИНФ-γ), Th17 (ИЛ-17) и Th22 (ИЛ-22); полипозный риносинусит часто характеризуется эозинофильным воспалением с повышенными уровнями цитокинов Th2 (ИЛ-5, ИЛ-4, ИЛ-13, ИЛ-33, IgE) или смешанным характером воспаления. Эозинофилия трактуется, как предвестник рецидивирующего течения [EPOS 2012, Tokunaga Т, 2015]. Для выполнения способа необходимо приготовление препарата, включающее в себя несколько этапов - 1. взятие и фиксация биопсийного материала; 2. обезвоживание и уплотнение материала, 3. приготовление срезов, 4. окрашивание препаратов и заключение в консервирующую среду. Взятие материала заключается в иссечении небольшого фрагмента ткани полипа (до 1 см2), что является инвазивной процедурой, представляющей сложность для оториноларингологов амбулаторного звена или врачей терапевтического профиля также сталкивающихся с этой патологией (аллергологов, пульмонологов). Затем материал погружается в фиксатор (формалин или метанол) на 24 часа для предотвращения процессов аутолиза. Обезвоживание достигается путем нахождения ткани в этиловом спирте разной концентрации - 70%, 80%, 96%, 100% по 24 часа. Для уплотнение материала его помещают в смесь ксилол-парафина, затем в жидкий парафин на 1-2 часа при 52-56°С, после чего дают застыть и затвердеть. Микротомом выполняются срезы необходимой толщины. Перед окрашиванием образцы освобождают от парафина с помощью растворителя. Окрашивание осуществляется гематоксилином-эозином. Образцы подвергаются обезвоживанию (спирты возрастающей концентрации и просветлению (ксилол), затем наносят на них каплю канадского бальзама, накрывают покровным стеклом [Быков В.Л., 2000]. Патоморфолог производит подсчет клеточной инфильтрации на поле высокой мощности (HPF; увеличение × 400).
К недостаткам этого известного способа следует отнести:
1. Отсутствие последовательных диагностических критериев для ПРС с эозинофильным воспалением - в разных участках ткани полипа может содержаться разное количество клеток; кроме того, ученные использовали разные шкалы оценки (количество эозинофилов на поле высокой мощности (HPF; увеличение x 400) [S Vlaminck, et al., 2014] или долю количества эозинофильных клеток по сравнению с общей популяцией воспалительных клеток) [SH Tecimer, et al., 2015]; также исследователи определяли эозинофил-отрицательных пациентов как тех, которые находятся в пределах 2 стандартных отклонений от нормального среднего значения тканевых эозинофилов [SE Wenzel, et al., 1999] - при таком способе смешанный воспалительный фенотип ошибочно диагностируется как эозинофильный [Н Lou, et al., 2018].
2. Расхождения в определении эозинофилии ткани полипов могут быть вызваны различиями в генетическом (этническом) или экологическом происхождении пациентов с ПРС [Н Lou, et al., 2018].
3. На клеточный состав ткани могут влиять различия в используемых до операции препаратах (кортикостероиды или антибиотики) [Н Lou, et al., 2018].
Поэтому назначение эозинофилии при ПРС не достигло консенсуса среди исследователей.
Известен способ определения эозинофилии в крови (процентное соотношение). Эозинофилия в крови может использоваться в качестве косвенного показателя эозинофильного воспаления в тканях [Y Matsuwaki, et al., 2008; Y Hu, et al., 2012]. По сравнению с гистопатологическими показателями, периферический уровень эозинофилов является удобным биомаркером, поскольку кровь легко получить, а подсчет клеток стандартизирован и механизирован в лабораториях. Hu et al. установили абсолютный уровень эозинофилов в крови 0,215×109 / л или 3,05% в процентном соотношении в качестве предельных значений для различия эозинофильного и неэозинофильного ПРС у взрослых китайцев. К недостаткам способа относятся:
1. Различные нарушения и причины, включая аллергию, аутоиммунные заболевания, лекарственные реакции, паразитарные инфекции и терапию кортикостероидами, могут влиять на количество циркулирующих эозинофилов. Соответственно, эозинофилия в крови не обязательно отражает эозинофилию ткани, и ее предсказуемость остается ограниченной [Н Lou, et al., 2015].
2. Из-за низкой информативности способ не может использоваться, как единственный, для определения эндотипа.
Также известен способ: иммуногистохимический анализ ткани полипа по маркерам цитокинов Th1 (миклопероксидаза, ИЛ-6, ИЛ-8, ИНФ-γ), Th2 (ИЛ-5, IgE, эозинофильный катионный белок, Staphylococcus aureus энтеротоксинспецифичный IgE и альбумин), Th17 (ИЛ-17А), Th22 (ИЛ-22) и разделением полученных данных на 10 кластеров [Tomassen Р, et al., 2016]. 4 кластера с низким или необнаружимым ИЛ-5, иммуноглобулином Е (IgE) и эозинофильным катионным белком (ЕСР); и 6 кластеров, имеющих умеренные и высокие концентрации этих маркеров.
Кластер 1 имеет минимальные маркеры воспаления, кластер 2 связан с Th22, кластер 3 представлен Th1, кластер 4 - со смешанным характером воспаления Th17 / Th22 / Th1. Последние 6 кластеров с повышенным ИЛ-5 были классифицированы на 2 группы: кластеры 8-10 показали самый высокий ИЛ-5 с повышенным IgE против стафилококковых энтеротоксинов, а также нейтрофильные маркеры и цитокины Th17 / Th22, что указывает на сложный патоморфологический механизм воспалительной реакции, тогда как кластеры 5-7 характеризовались в основном, как ИЛ-5 доминантный ПРС. Эта кластеризация приблизительно отражает фенотипы хронического риносинусита: кластеры 1-3 представляют собой хронический риносинусит без назальных полипов и низкой сопутствующей патологией, с 4 по 10 кластеры полипозного риносинусита, причем доля сопутствующих заболеваний, в том числе астмы, увеличивается от кластера 4 к кластеру 10.
Для выполнения исследования необходимо произвести иссечение ткани полипа не менее 0,15 г, после чего каждый 0,1 г ткани развести в 1 мл 0,9% раствора NaCl, содержащего коктейль ингибитора протеазы (Complete; Roche Diagnostics, Mannheim, Germany), гомогенизировать при 1000 об/мин в течение 5 минут и центрифугировать при 1500g в течение 10 минут при 48°С. Концентрации эозинофильного катионного белка (ЕСР), общего IgE и IgE, специфичных для смеси энтеротоксинов S aureus, анализируются с использованием системы UniCAP (Phadia, Uppsala, Sweden). Концентрации IL-22, IFN-g анализируются с использованием коммерчески доступных наборов ELISA от R & D systems (Minneapolis, Minn). Концентрации миелопероксидазы (МРО) измеряются с помощью коммерчески доступного ELISA от BioCheck (Foster City, СА). Для альбумина используются наборы от AssayPro (St Charles, Mo). Концентрации IL-5, IL-6, IL-8, IL-17A анализируются с помощью системы Luminex 100 (Luminex, Austin, Tex).
Концентрации в гомогенатах тканей выражаются в виде массы по отношению к объему после умножения на коэффициент разбавления гомогенизации, равный 11. Значения меньшие, чем предел обнаружения, считаются отрицательными для категориального анализа и принимают значение, равное половине предела обнаружения для непрерывного анализа [Tomassen Р, et al., 2016].
К недостаткам данного способа следует отнести:
1. Инвазивность забора материала, кроме того, должно быть необходимое количество ткани.
2. Большое количество аппаратуры и реактивов технически усложняют исследование и увеличивает его себестоимость.
3. Способ имеет весомый вклад в фундаментальную науку, является самым современным вариантом эндотипирования, направлен на внедрение таргентной терапии, но не воспроизводится в клинической практике.
В качестве ближайшего аналога (прототипа) выбраны исследования по поиску однонуклеотидных полиморфизмов (SNPs), ассоциированных с возникновением назальных полипов. В таблице 1 приводится перечень таких работ:



Все эти исследования состояли в определении мутантного типа и дикого типа аллелей SNPs определенных генов, субстраты которых вовлечены в формирование назальных полипов. Кандидаты SNPs выявляются в ходе проведения GWAS исследования этих генов. Для изучения SNPs необходим биологический материал, содержащий ДНК. Наиболее часто используется венозная кровь, забор которой осуществляется в вакуумную пробирку ЭДТА-К2 или ЭДТА-К3. Затем происходит выделение ДНК из крови и реакция ПЦР в реальном времени. Выделение ДНК из крови производится в ПЦР-боксе и включает в себя этапы: лизис материала и сорбция ДНК, отмывка сорбента от ингибиторов, элюция ДНК. Для проведения этих манипуляций необходимы: набор для выделения ДНК на сорбенте (лизирующий раствор, отмывочный раствор №1, отмывочный раствор №1, сорбент, элюирующий раствор), центрифуга для микропробирок, термостат, отсасыватель вакуумный, встряхиватель для микропробирок, микропипетки переменного объема на 1000, 200 и 20 мкл и наконечники к ним; штатив для пробирок 1.5-2.0 мл, микропробирки объемом 1.5-2.0 мл. К полученному раствору ДНК (3 мкл) добавляется раствор, содержащий реактив для определения SNP (10 мкл), и после центрифугирования смесь помещается в амплификатор для проведения ПЦР: плавление или денатурация двухцепочечных ДНК при температуре 95°С, отжиг праймеров (температура отжига зависит от используемых праймеров) и элонгация при температуре 72°С; детекции ПЦР-продукта происходит по мере его накопления. Используемые каналы VIC и FAM.
К недостаткам ближайших аналогов (прототипов) следует отнести:
1. Имеют научный интерес, не внедрены в клиническую практику.
2. SNPs рассматривались, как предикторы предрасположенности к ПРС у здоровых людей, что оказалось невостребованным в клинической практике в связи с тем, что назальные полипы имеют многофакторную этиологию и только в от 15% до 50% случаев связаны с генетическими факторами (семейный анамнез) [Cohen N.A., 2006].
Предложенный способ оценивает не предрасположенность возникновения ПРС у здорового человека, а вероятность рецидивирования назальных полипов у впервые выявленных пациентов и включает в себя выделение групп риска по развитию бронхиальной астмы и тяжелому течению ПРС, что позволит усилить динамическое наблюдение за такими больными. Кроме того, генотипы сопоставлены с клиническими фенотипами. Для определения генотипа используется не один, а 2 предиктора: первый ассоциирован с высокой приверженностью к возникновению назальных полипов на генетическом уровне (rs3939286) [Buysschaert ID, et al., 2016], a второй связан с развитием атопической бронхиальной астмы (rs1342326) [Moffatt, M.F. et al., 2010; Kim K.W., 2019].
Задачей изобретения является определение генотипа ПРС, ассоциированного с рецидивированием назальных полипов и переходом в фенотип сочетающийся с бронхиальной астмой, у впервые выявленных пациентов, на основании чего будет строиться персонализированный подход в лечении таких больных.
Поставленная задача решается благодаря тому, что в способе выявления генотипов, предрасполагающих к рецидивированию назальных полипов, у пациентов с полипозным риносинуситом производится поиск в гене ИЛ-33 SNPs, ассоциированных с возникновением назальных полипов - аллель А в rs3939286 и бронхиальной астмы - аллель G в rs1342326. Аналогичные исследования также предусматривали проведение ПЦР в реальном времени, но имели значительные отличия, заключающиеся в том, что использовались иные SNPs, анализ генотипирования производился без привязки к фенотипам ПРС, сравнивались только группы больных и здоровых, в связи с чем метод не использовался в клинической практике.
Сущность предложенного способа заключается в следующем: у конкретного пациента с впервые выявленными назальными полипами производится сбор анамнеза и ЛОР-осмотр, на основании которых определяется фенотип (1. полипоз в результате нарушения аэродинамики в полости носа и околоносовых пазух; 2. полипоз в результате хронического гнойного воспаления слизистой оболочки полости носа и околоносовых пазух (ОНП); 3. полипоз в результате грибкового поражения слизистой оболочки; 4. полипоз в сочетании с бронхиальной астмой; 5. полипоз при муковисцидозе и синдроме Картагенера); первые 3 фенотипа не имеют четкого прогноза по дальнейшему течению болезни, рекомендации в послеоперационном периоде стандартизированы и не отвечают принципам персонализированной медицины, поэтому у этих групп пациентов производится определение двух SNPs (однонуклеотидных полиморфизмов) гена ИЛ-33 rs3939286 и rs1342326, наличие мутантных аллелей в которых будут свидетельствовать о повышенном риске рецидивирования назальных полипов (А-аллель rs3939286, причем при последовательности АА течение ПРС является наиболее тяжелым и плохо контролируемым), а также о вероятности перехода в 4 фенотип - приобретение бронхиальной астмы, отягощение течения ПРС (G-аллель rs1342326). Отличительными признаками способа являются: сопряжение фенотипа и эндотипа ПРС у конкретного пациента (сравнение используется внутри группы больных по фенотипам, а не только между больными и группой здоровых лиц), использование нескольких SNPs для составления прогноза, внедрение способа в клиническую практику.
Первое действие способа включает в себя установление диагноза ПРС и определение фенотипа, для этого производится сбор анамнеза (момент возникновения жалоб, наличие травм носа - позволит предположить нарушение аэродинамики; частые долгопротекающие ОРВИ, отягощающиеся бактериальным воспалением, прием антибиотиков за последний год и по какой причине, выделения из полости носа и их характер - выявление полипоза в результате хронического гнойного воспаления слизистой оболочки полости носа и ОНП; недавнее посещение стоматолога, лечение пульпита зубов верхней челюсти, пломбирование каналов - вероятность грибкового поражения слизистой оболочки верхнечелюстных пазух; наличие бронхиальной астмы или других проблем с легкими, при необходимости проведение ФВД, наличие аллергии, особое внимание уделяется реакции на препараты НПВС - установление 4 фенотипа), эндоскопический осмотр полости носа и КТ ОНП. Вторым действием у пациентов с неуточненным фенотипом или 1-3 фенотипами производится забор венозной крови вакуумной пробиркой ЭДТА. При отсроченном анализе пробирки хранятся при температуре -20°С до 1 года, - 80°С более года. Третье действие -выделение ДНК из цельной крови (3 часа для 23 пробирок) осуществляется в ламинарном боксе биологической (микробиологической) безопасности класс II /тип А2/ БМБ-И-"Ламинар-С"-1,2 VIS-A-VIS (LAMSYSTEMS). Используется набор реагентов для выделения ДНК на сорбенте «S-сорб» фирмы Синтол. Для лизиса материала и сорбции ДНК в промаркированные пробирки вносится по 70 мкл образца, затем производится добавление по 300 мкл лизирующего раствора, перемешивание содержимого пробирок на вортексе Микроспин FV-2400, прогревание в TDB-120 термостате типа «драй-блок» (Biosan) при 65°С 5 минут, добавление в пробирки по 30 мкл суспензии сорбента, перемешивание на вортексе, отстаивание на штативе 2 минуты, затем снова перемешивание и отстаивание 2 минуты. Отмывка сорбента и ингибиторов достигается путем последовательного добавления отмывочных растворов, перемешивания на вортексе, центрифугирования пробирок в течение 30 сек. при 5 тыс/об. и удаления надсадочной жидкости с помощью вакуумного отсасывателя, после чего сорбент потсушивается в термостате при 65°С 15 минут. Заключитительный этап выделения ДНК представляет собой элюцию ДНК - добавление к осадку 100 мкл элюирирующего раствора, перемешивание, прогревание при 65°С 5 минут, центрифугирование при 13 тыс/об. 2 минуты, перенос надсадочной жидкости в чистую пробирку. Хранение ДНК при -20°С.
Четвертое действие способа (2-3 часа для 95 проб) - проведение ПЦР в реальном времени для rs3939286 и rs1342326. Для этого использованы наборы реагентов ThermoFisher С_2762168_20 (rs3939286) и С_8785826_10 (rs3939286). Разведение реагентов производится в 40 раз. К пригоровленному раствору по 10 мкл добавляется по 3 мкл ДНК, после чего пробирки перемешиваются и помещаются в амлификатор (CFX96 Touch/ Bio Rad и ДТ-Лайт/ ДНК-Технология) для реакции ПЦР в реальном времени. Пятое действие способа - интерпритация результата. Для каждой пробирки оценивается свечение VIC (мутантный тип) и FAM (дикий тип) каналов. Наличие VIC означает А-аллель rs3939286 - склонность к рецидивированию ПРС и G-аллель rs1342326 - вероятность перехода в 4 фенотип с отягощением течения ПРС.
Способ имеет ряд преимуществ: возможность широкого распространения способа в связи с доступностью проведения ПЦР в реальном времени в техническом и экономическом аспектах; простота забора биологического материала, стабильность полученных результатов - неизменность генетической последовательности, сопоставление генотипа с фенотипами - выявление причинно-следственных связей, перспектива внедрения персонализированного подхода в лечении пациентов с ПРС.
Изобретение позволяет выявлять однонуклеотидные полиморфизмы, мутации в которых обуславливают предрасположенность к развитию и рецидивированию назальных полипов и бронхиальной астмы. У предложенного способа имеется ряд практических преимуществ:
1. У пациентов с впервые выявленным ПРС можно не только прогнозировать течение болезни, но и предугадать переход одного фенотипа в другой (ПРС в сочетании с бронхиальной астмой), что не достигается другими способами диагностики.
2. Простота и малая инвазивность забора биологического материала для проведения исследования (забор венозной крови в вакуумную пробирку ЭДТА-К3).
3. Низкая стоимость реактивов (около 40000 руб. на 300 проб) по сравнению с иммуногистохимическим анализом.
4. Исследование выполняется методом ПЦР в реальном времени, метод является распространенным и доступным для большинства лабораторий.
5. Определение генотипов ПРС позволит оптимизировать и персонализировать клинические рекомендации по назначению медикаментозной терапии после хирургического лечения в зависимости от генотипа (выбор необходимых групп препаратов, длительность их приема), при дальнейшем сопоставлении этих генотипов с эндотипами есть перспектива прогнозирования таргентной терапии без проведения сложного и дорогого иммуногистохимического исследования.
Возможность осуществления заявляемого изобретения показана следующими примерами.
Было проведено исследование с включением 67 пациентов с ПРС и 46 здоровыми лицами, у этих групп тщательно собирался анамнез, проводился ЛОР-осмотр и генотипирование по SNPs гена ИЛ-33 rs3939286 и в rs1342326.
Распределение частот изученных SNPs в группе больных и здоровых индивидов соответствовало ожидаемому по равновесию Харди-Вайнберга.
Пациенты с ПРС были разделены на генотипы, которые сопоставлялись с фенотипами. Один и тот же пациент мог иметь только один генотип, но сочетать в себе несколько фенотипов. Ниже приведена таблица 2, в которой показано абсолютное и относительное разделение пациентов по этим группам.
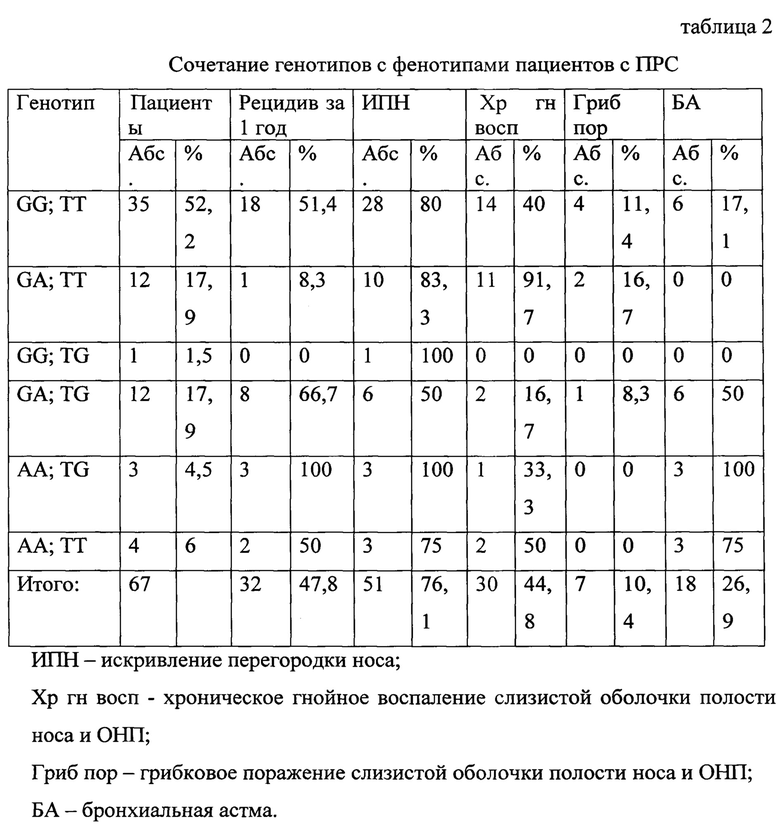
Из таблицы видно, что генотипы GA; TG и АА; TG (мутации по обоим SNPs) отличаются наибольшей склонностью к рецидивированию назальных полипов 66,7% и 100% соответственно (χ2 = 4.4835, p-value = 0.03648), а также к развитию бронхиальной астмы 50% и 100% соответственно (χ2 = 4.4835, p-value = 0.04298). Генотип АА; ТТ также ожидается, как склонный к тяжелому течению, в связи с тем, что эту группу составили 4 человека, 2 из которых включены в исследование недавно и не прошли наблюдение в течение года, т.е. имеющихся данных недостаточно, чтобы статистически обосновать это предположение, но стоит отметить, что остальные 2 пациента отличаются крайне тяжелым течением ПРС, плохо поддаются медикаментозной коррекции, у одного из них на фоне неконтролируемого роста назальных полипов произошла грубая деформация наружного носа в виде расширения спинки носа. Хроническое гнойное воспаление слизистой оболочки полости носа и ОНП преобладает у пациентов с генотипом GA; ТТ (мутация по rs3939286) 91,7%, кроме того, в этой группе наибольший показатель грибкового поражения 16,7%, но показатель рецидивирования крайне мал 8,3%, т.е. адекватное хирургическое и медикаментозное лечение, включающее устренение очага гнойного воспаления, дает хороший прогностический результат. В генотип АА; ТТ также немаловажен персистирующий инфекционный компонент, помимо хронического гнойного воспаления слизистой оболочки полости носа и околоносовых пазух (2 пациента из 4) у троих из четырех пациентов имеется астма смешанного генеза (есть зависимость астматических приступов от инфекционных агентов). Вероятно, А-аллель в rs3939286 связан с нарушением врожденного мукозального иммунитета, что обуславливает склонность к гнойному воспалению, в следствие чего образуются назальные полипы.
Для rs3939286 отношение шансов развития назальных полипов при наличии А-аллеля составило OR = 2.740 (95% CI, 1.194-6.286, p-value = 0.02657), т.е. носительство А-аллеля статистически значимо влияет на развитие назальных полипов. Для rs1342326 отношение шансов развития бронхиальной астмы у пациентов с ПРС при наличии G-аллеля составило OR = 5.271 (95% CI, 1.579-17.600, p-value = 0.01049), т.е. носительство G-аллеля статистически значимо влияет на развитие астмы у пациентов с ПРС. Таким образом, пациенты с ПРС, имеющие А-аллель rs3939286 и G-аллель rs1342326 наиболее предрасположены к тяжелому течению ПРС с риском рецидивирования назальных полипов.
Статистическая обработка осуществлялась с помощью программы Rstudio Version 1.2.5019. При определении достоверности различий частот генотипов и аллелей между группами использовали отношения шансов, критерий χ2 и χ2 поправкой Йетса, статистически значимыми считали различия при р < 0,05.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ выбора таргетной терапии при хронических Т2-воспалительных заболеваниях полости носа и околоносовых пазух | 2023 |
|
RU2824263C1 |
| Способ определения фенотипа хронических воспалительных заболеваний носа и околоносовых пазух при наличии показаний к таргетной терапии | 2023 |
|
RU2826780C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКИХ РЕЦИДИВИРУЮЩИХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ СЛИЗИСТОЙ НОСА И ОКОЛОНОСОВЫХ ПАЗУХ МЕТОДОМ ЭНДОНАЗАЛЬНОЙ АУТОЛИМФОЦИТОТЕРАПИИ | 2009 |
|
RU2403071C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОЛИПОЗНОГО РИНОСИНУСИТА | 2006 |
|
RU2329059C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОЛИПОВ НОСА | 2001 |
|
RU2190362C1 |
| СПОСОБ ЛЕЧЕНИЯ ХРОНИЧЕСКОГО РИНОСИНУСИТА | 2011 |
|
RU2469737C1 |
| ФАРМАЦЕВТИЧЕСКАЯ КОМПОЗИЦИЯ, СОДЕРЖАЩАЯ ПРОИЗВОДНЫЕ ГЛУТАРИМИДОВ, И ИХ ПРИМЕНЕНИЕ ДЛЯ ЛЕЧЕНИЯ ЭОЗИНОФИЛЬНЫХ ЗАБОЛЕВАНИЙ | 2013 |
|
RU2552929C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ХРОНИЧЕСКОГО РИНОСИНУСИТА У ДЕТЕЙ | 2023 |
|
RU2816051C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОЛИПОЗНОГО РИНОСИНУСИТА У БОЛЬНЫХ С БРОНХИАЛЬНОЙ АСТМОЙ | 2002 |
|
RU2229317C2 |
| Применение препарата, содержащего аммония глицирризинат в качестве активного компонента, в противовоспалительной терапии полипозного риносинусита | 2023 |
|
RU2817652C1 |
Изобретение относится к области медицины, в частности к оториноларингологии, генетике, пульмонологии, иммунологии и аллергологии. Предложен способ выявления генотипов, предрасполагающих к тяжелому течению полипозного риносинусита (ПРС) с риском рецидивирования назальных полипов, включающий в себя определение аллелей однонуклеотидных полиморфизмов гена ИЛ-33 методом ПЦР в реальном времени. Пациенты с ПРС, имеющие А-аллель rs3939286 и G-аллель rs1342326 наиболее предрасположены к тяжелому течению ПРС с риском рецидивирования назальных полипов. Изобретение обеспечивает возможность широкого распространения способа в связи с доступностью проведения ПЦР в реальном времени в техническом и экономическом аспектах, простоту забора биологического материала, стабильность полученных результатов и перспективу внедрения персонализированного подхода в лечении пациентов с ПРС. 2 табл., 1 пр.
Способ выявления генотипов, предрасполагающих к тяжелому течению полипозного риносинусита (ПРС) с риском рецидивирования назальных полипов, включающий в себя определение аллелей однонуклеотидных полиморфизмов гена ИЛ-33, ассоциированных с риском развития назальных полипов - аллель А в rs3939286 и риском формирования бронхиальной астмы - аллель G в rs1342326 методом ПЦР в реальном времени по ДНК, полученной и выделенной из цельной венозной крови, забранной вакуумной пробиркой с консервантом ЭДТА, характеризующийся тем, что пациенты с ПРС, имеющие А-аллель rs3939286 и G-аллель rs1342326 наиболее предрасположены к тяжелому течению ПРС с риском рецидивирования назальных полипов.
| BUYSSCHAERT I.D | |||
| et al | |||
| Способ сопряжения брусьев в срубах | 1921 |
|
SU33A1 |
| Allergy | |||
| Приспособление для суммирования отрезков прямых линий | 1923 |
|
SU2010A1 |
| МАШКОВА Т.А | |||
| и др | |||
| Морфолго-статистический анализ риносинусита у больных с бронхиальной астмой | |||
| Материалы XIV Российского Конгресса оториноларингологов "Наука и практика в оториноларингологии" | |||
| Москва, 2015, стр.62-63 | |||
| WO 2014191356 | |||
Авторы
Даты
2021-01-29—Публикация
2020-07-17—Подача