Изобретение относится к медицине, а именно к разделу внутренних болезней и фтизиатрии.
При позднем выявлении туберкулеза велика опасность увеличения объема поражения в легких специфическим процессом, появления очагов деструкции легочной ткани и, как следствие, формирование лекарственной устойчивости возбудителя туберкулеза с увеличением последующего количества и стоимости терапии, появлением осложнений (дыхательная недостаточность, инфекционно-токсический шок, гипертермия и др.) и/или присоединении вторичных инфекций при формировании вторичного иммунодефицита.
В настоящее время имеется недостаток простых, дешевых и эффективных способов, чтобы различать туберкулез от пневмонии у больного при госпитализации в стационар.
Выявление факторов, статистически значимо характерных для туберкулеза в отличие от пневмонии при поступлении больного в стационар, позволяют быстро установить диагноз и назначить адекватное лечение.
Существуют различные способы выявления различий в клинических проявлениях туберкулеза от пневмонии.
Так, по мнению авторов, для бактериальной пневмонии на компьютерной томограмме легких характерна плотная стенка бронхов (ОШ - отношение шансов =2,3), присутствие мозаичной структуры и отсутствие узелков характерно для пневмоцистной пневмонии (ОШ =9,8), наличие узелков - индикатор грибкового поражения легких (ОШ =2,5) (см. источник: Kunihiro Y., Tanaka N., Kawano R., Yujiri Т., Kubo M., Ueda K., Gondo Т., Kobayashi Т., Matsumoto T. Differential diagnosis of pulmonary infections in immunocompromised patients using high-resolution computed tomography // Eur Radiol. 2019 May 6. doi: 10.1007/s00330-019-06235-3). Недостаток способа - необходимость сложного и дорогостоящего исследования - компьютерной томографии органов грудной клетки.
В следующем способе предлагается использовать для дифференциальной диагностики бактериальной пневмонии и туберкулеза отношение числа нейтрофилов к лимфоцитам и скорость оседания эритроцитов (СОЭ). Данное отношение (≥2,72) и СОЭ ≥39 мм в час чаще оказывалось выше у больных с легочной формой туберкулеза в отличие от бактериальной пневмонии (см. источник: Berhane М., Melku М., Amsalu, Enawgaw В., Getaneh Z., Asrie F. The Role of Neutrophil to Lymphocyte Count Ratio in the Differential Diagnosis of Pulmonary Tuberculosis and Bacterial Community-Acquired Pneumonia: a Cross-Sectional Study at Ayder and Mekelle Hospitals, Ethiopia // Clin Lab. 2019 Apr 1;65(4). doi: 10.7754/Clin.Lab.2018.180833). Недостаток способа - наличие клинической лаборатории и квалифицированных сотрудников.
В другом способе, по мнению авторов, высокий уровень C1q-фракции С-реактивного белка характерен для больных туберкулезом в отличие от пациентов с саркоидозом, лепрой и пневмонией (см. источник: Lubbers R, Sutherland J. S., Goletti D., de Paus R. A., van Moorsel С.H. M., Veltkamp M., Vestjens S. M. Т., Bos W. J. W., Petrone L., Del Nonno F., Bajema I. M., Dijkman K., Verreck F. A. W., Walzl G., Gelderman K. A., Groeneveld G. H., Geluk A., Ottenhoff Т. H. M., Joosten S. A., Trouw L. A. Complement Component C1q as Serum Biomarker to Detect Active Tuberculosis // Front Immunol. 2018 Oct 23;9:2427. doi: 10.3389/fimmu. 2018.02427). Недостаток способа - наличие клинической лаборатории и финансовые затраты на оборудование и реагенты для исследования
В следующем способе предложено у пациентов с поражением нижних отделов легких на рентгенограмме в качестве различающих признаков использовать следующие: возраст, лихорадка выше 38°С, продолжительность заболевания свыше 7 дней, наличие воздушных полостей на бронхограммах - которые более характерны для туберкулеза в отличие от пневмонии (ОШ =12,08) (см. источник: Lin С.Н., Chen Т. М., Chang С.С, Tsai С.Н., Chai W. Н., Wen J. Н. Unilateral lower lung field opacities on chest radiography: a comparison of the clinical manifestations of tuberculosis and pneumonia // Eur J Radiol. 2012 Apr;81(4):e426-30). Недостаток способа - использование относительно трудоемкого метода - бронхографии.
В другом способе предлагается использовать лабораторные биомаркеры: прокальцитонин в сочетании с С-реактивным белком, уровне лейкоцитов и СОЭ. Для пневмонии у детей и подростков характерно, в отличие от туберкулеза, повышение данных показателей (см. источник: Perez Е., Henares D., Fernandez-Lopez A., Valls А., Brotons P., Fortuny С, Noguera-Julian A. Use of procalcitonin in the diagnosis of tuberculosis in infants and preschool children // Eur J Pediatr. 2018 Sep;177(9):1377-1381). Недостаток способа - наличие клинической лаборатории и финансовые затраты на оборудование и реагенты для исследования.
В следующем способе предлагается использовать концентрацию в плазме крови пресепсина. Концентрация его выше при пневмонии, чем при туберкулезе, с точкой отсечения выше 401 пг/мл (см. источник: Qi Z. J., Yu Н., Zhang J., Li С.S. Presepsin as a novel diagnostic biomarker for differentiating active pulmonary tuberculosis from bacterial community acquired pneumonia // Clin Chim Acta. 2018 Mar;478:152-156). Недостаток способа - наличие клинической лаборатории и финансовые затраты на оборудование и реагенты для исследования.
В другом способе предложена номограмма в которой на основании отобранных предикторов: локализации области поражения, степени инфильтрации, наличия поражения внутригрудных лимфатических узлов в легких на компьютерной томограмме и продолжительности лихорадки различается туберкулез легких и пневмония у детей (см. источник: Wang В., Li М., Ma Н., Han F., Wang Y., Zhao S., Liu Z., Yu Т., Tian J., Dong D., Peng Y. Computed tomography-based predictive nomogram for differentiating primary progressive pulmonary tuberculosis from community-acquired pneumonia in children // BMC Med Imaging. 2019 Aug 8;19(1):63). Недостаток способа - высокие финансовые затраты в виде наличия оборудования для проведения компьютерной томографии.
В следующем способе для дифференциальной диагностики туберкулеза от пневмонии предложено использование в качестве эмпирической терапии фторхинолонов в течение 5-10 дней (см. источник: Grossman R. F., Hsueh P. R., Gillespie S. H., Blasi F. Community-acquired pneumonia and tuberculosis: differential diagnosis and the use of fluoroquinolones // Int J Infect Dis. 2014 Jan; 18:14-21). Недостаток способа - повышенные финансовые затраты на лекарственные препараты, риск формирования лекарственной устойчивости.
В следующем способе для дифференциальной диагностики туберкулеза с отрицательной микроскопией мокроты от пневмонии предложено во время бронхоскопии использовать трансбронхиальную биопсию. В результате: бронхоскопия показала чувствительность и специфичность 60% и 100% для туберкулеза легких, а добавление трансбронхиальной биопсии увеличило чувствительность до 84% (см. источник: Jacomelli М., Silva P. R., Rodrigues A. J., Demarzo S. Е., Seicento М., Figueiredo V. R. Bronchoscopy for the diagnosis of pulmonary tuberculosis in patients with negative sputum smear microscopy results // J Bras Pneumol. 2012 Mar-Apr;38(2): 167-73). Недостаток способа - это инструментальный и инвазивный метод, отсутствуют простые клинических признаки.
В другом способе предложено для дифференциальной диагностики туберкулеза от пневмонии использовать лабораторные биохимические показатели и индекс массы-тела (ИМТ): СОЭ, количество лейкоцитов, С-реактивный белок, которые повышаются при пневмонии и уровень триглицеридов в сыворотке крови и ИМТ, которые снижаются при туберкулезе (см. источник: Sahin F., Yldz P. Distinctive biochemical changes in pulmonary tuberculosis and pneumonia // Arch Med Sci. 2013 Aug 30;9(4):656-61). Недостаток способа -высокие финансовые затраты в виде использования специализированной клинической лаборатории.
В следующем способе предложено для дифференциальной диагностики туберкулеза от пневмонии вводить лимфотропно смесь 5,0 мл 0, 25% раствора новокаина и 2,0 мл 1% раствора диоксидина либо смесь 5,0 мл 0,25% раствора новокаина и 0,5 г цефазолина подкожно в яремную впадину и глубоко за мечевидный отросток, последовательно 1 точка 1 раз в день, 5-7 инъекций на курс. После инъекции точку введения препарата обрабатывают гепариновой мазью или ультразвуком (1-3 МГц, ППМ 0,2 Вт/см2, 2 мин, через вазелиновое масло) с последующей оценкой рентгенологической динамики процесса через 10-14 дней (см. источник: Пеленева И.М., Гаряева Н.А., Бурухина Л.В., Попов П.В., Завгородний И.Г. Способ дифференциальной диагностики инфильтративного туберкулеза легких и затяжной бактериальной пневмонии. Патент на изобретение №2252703, Россия, 2005. №заявки: 2004103708/14, Дата регистрации: 09.02.2004. Дата публикации: 27.05.2005) Недостаток способа - финансовые затраты на лекарственные препараты и инвазивный метод введения.
Как можно заметить, наиболее близкого к предложенному нами техническому решению способа определения вероятности туберкулеза в отличие от пневмонии нами не обнаружено.
Техническим результатом предлагаемого изобретения является установление способа определения вероятности туберкулеза в отличие от пневмонии, при поступлении в стационар по ограниченному числу показателей общего анализа крови, имеющих по отдельности и в сочетании высокую чувствительность и специфичность.
Поставленный технический результат достигается тем что, определение вероятности туберкулеза в отличие от пневмонии при поступлении в стационар по ограниченному числу лабораторных показателей общего анализа крови заключается в использовании ряда лабораторных показателей общего анализа крови включающих наличие их сочетания, отличающийся тем, что в качестве лабораторных показателей общего анализа крови используются следующие лабораторные показатели общего анализа крови: число эритроцитов (Э) (млн в мкл), уровень гемоглобина (Г) (г/л), число лейкоцитов (Л) (тыс. в мкл), СОЭ (скорость оседания эритроцитов) (С) (мм/час), число моноцитов (М) (%), число палочкоядерных нейтрофилов (П) (%), число сегментоядерных нейтрофилов (С1) (%), число лимфоцитов (Л1) (%) при этом каждому признаку присваивается его количественное значение с последующим произведением на установленное экспериментальным путем весовое значение постоянного коэффициента и вычислением по формуле:
(0,43581) и число эритроцитов (млн в мкл);
(0,050093) уровень гемоглобина (г/л);
(-0,11523) число лейкоцитов (тыс. в мкл);
(-0,010590) СОЭ (мм/час);
(0,18162) число моноцитов (%);
(0,010174) число палочкоядерных нейтрофилов (%);
(0,034649) число сегментоядерных нейтрофилов (%);
(0,0018819) число лимфоцитов (%),
и суммируется с константой, равной (-10,23557) с последующим вычислением по формуле:
вероятность 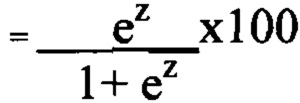 , где е - основание натурального логарифма =2,71828947,
, где е - основание натурального логарифма =2,71828947,
z - сумма численных значений каждого из признаков:
z=(-10,23557)+0,43581×(Э)+0,050093×(Г)+(-0,11523)×(Л)+(-0,010590)×(С)+0,18162×(М)+0,010174×(П)+0,034649×(С1)+0,0018819×(Л1),
где «Э» - число эритроцитов (млн в мкл), «Г» - уровень гемоглобина (г/л), «Л» - число лейкоцитов (тыс. в мкл), «С» - СОЭ (мм/час), «М» - число моноцитов (%), «П» - число палочкоядерных нейтрофилов (%), «С1» - число сегментоядерных нейтрофилов (%), «Л1» - число лимфоцитов (%), по полученному значению вероятности делается вывод о наличии туберкулеза в отличие от пневмонии, то есть проводиться дифференциальная диагностика туберкулеза и пневмонии. При значении вероятности туберкулеза выше 50%, пациента необходимо госпитализировать в специализированное туберкулезное отделение и дообследовать, при значении вероятности ниже 50% больного госпитализируют в стационар пульмонологического профиля.
Для анализа взаимосвязи между одним качественным признаком, выступающим в роли зависимого, результирующего показателя, и подмножеством количественных и качественных признаков используется модель логистической регрессии с пошаговым алгоритмом включения и исключения предикторов. Результаты оценки уравнений логистической регрессии представляются набором коэффициентов регрессии, достигнутыми уровнями значимости для каждого коэффициента. Из полученных уравнений логистической регрессии, проводился отбор уравнений, имеющих наибольшее значение уровня значимости для площади под кривой ROC (Receiver Operator Characteristic) AUC (AUC - Area Under Curve). Ранжирование выделенных предикторов по степени связи с зависимой переменной выполнялось путем сортировки предикторов по модулю стандартизованных коэффициентов регрессии. Для зависимых признаков с двумя градациями на основе уравнений логистической регрессии проводился ROC-анализ с построением ROC-кривых. Для построения диагностического правила, позволяющего оценить риск события у пациентов, использовался метод статистического моделирования - простая логистическая регрессия (для выявления признаков имеющих наибольший вес) и множественная логистическая регрессия (для последующего построения предсказательной модели). Возможность использования данного метода обусловлена соблюдением нами определенных условий, а именно: возможность принятия зависимым параметром только двух значений (0 - нет, 1 - да), все остальные (независимые) параметры, задействованные в анализе, могут принимать любые значения. Бинарная логистическая регрессия рассчитывает вероятность наступления события в зависимости от значений независимых переменных. В нашей работе: 1 - клинический признак выявлен у больного с туберкулезом, 0 -не выявлен.
Качество полученной модели оценивалось с помощью чувствительности и специфичности, а также по значению площади под ROC-кривой (см. график). Сравнение диагностических признаков между собой проводилось на основе расчета площади под каждой ROC-кривой. Для оценки качества модели по площади под ROC-кривой мы использовали экспертную шкалу из (см. источник: Hosmer N. Т., Lemeshow S. Applied logistic regression. New York: Wiley, 2000. 397 p). Критерием порога отсечения было требование максимальной чувствительности и специфичности модели.
Наши результаты были использованы для построения модели предсказания вероятности туберкулеза в отличие от пневмонии у больного при поступлении в стационар лечебного учреждения.
Вероятность риска события оценивается по формуле: p=ez/1+ez, где z=a+b1x1+b2x2+…+bkxk, x1 - i-я независимая переменная (i=1,2,…k), а - оценка константы, b1, b2,…, bk - оценки коэффициентов логистической регрессии (см.: Handbook of the Logistic Distribution. Marcel Dekker, Inc.. ISBN 978-0824785871).
Если для р получится значение меньшее 0,5, то можно предположить, что событие не наступит; в противном случае предполагается наступление события.
Для выявления признаков, имеющих наибольшее влияние для построения модели предсказания вероятности события, нами по массиву данных предварительно проводился разведочный анализ. При построении модели логистической регрессии использовался метод пошагового исключения признаков.
Для определения факторов, связанных с определением вероятности туберкулеза в отличие от пневмонии и для построения диагностического правила нами получено 62 уравнения логистической регрессии, позволяющих оценить вероятность выявления туберкулеза в отличие от пневмонии. Интересующим нас событием является следующий результат: вероятность выявления туберкулеза в отличие от пневмонии у больного при госпитализации в стационар. Из 62 исследованных признаков у пациентов, были выявлены 8 предикторов (то есть нами проведено уменьшение числа признаков с 62 до восьми) с наибольшим весом:
Наши результаты были использованы для построения модели предсказания вероятности туберкулеза в отличие от пневмонии у больного при госпитализации в стационар. При построении модели множественной логистической регрессии применяли способ с пошаговым исключением признаков. Мы исключили все признаки, кроме восьми лабораторных показателей общего анализа крови: число эритроцитов, уровень гемоглобина, число лейкоцитов, СОЭ, число моноцитов, число палочкоядерных нейтрофилов, число сегментоядерных нейтрофилов, число лимфоцитов. Результат представлен в таблице 1.

Качество приближения регрессионной модели оценивается при помощи функции подобия. Мерой правдоподобия служит отрицательное удвоенное значение логарифма этой функции (-2LL) - это величина, которая характеризует соответствие модели исходным данным. Чем меньше значение данного показателя, тем адекватнее сформирована модель. В качестве начального значения для -2LL применяется значение, которое получается для регрессионной модели, содержащей только константы. После добавления переменных влияния (см. табл. выше) значение -2LL равно 323,302. Это значение на 87,547 меньше, чем начальное. Подобное снижение величины означает улучшение; разность обозначается как величина хи-квадрат и является очень значимой. Это означает, что начальная модель после добавления переменных претерпела значительное улучшение.
Псевдокоэффициенты детерминации Кокса и Шелла R2 и Нэйджелкерка R2, полученные на основе отношения функций правдоподобия моделей только с константой и со всеми коэффициентами, показывают долю влияния всех факторных признаков на дисперсию зависимой переменной.
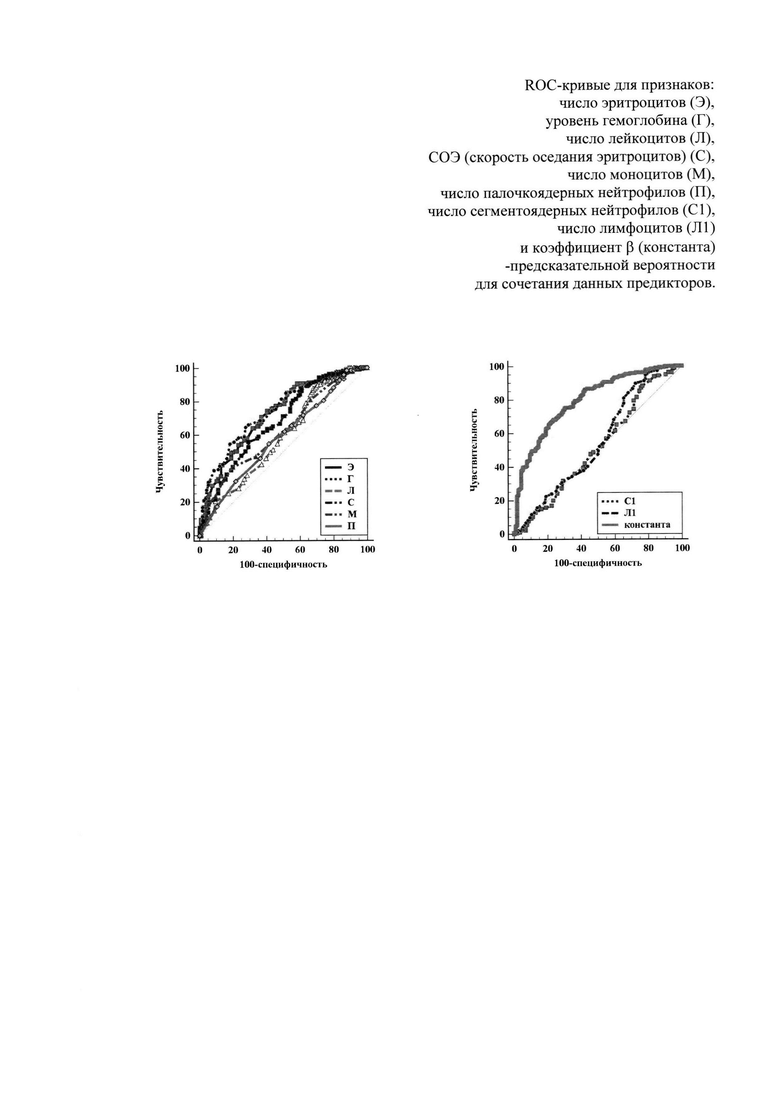
Как следует из таблицы 1, χ2 для предиктора равен 87,547, при 8 степенях свободы (Р<0,0001): это означает, что, предиктор связан с предсказанием риска выявления туберкулеза в отличие от пневмонии у больного при госпитализации в стационар. Ниже приведенная таблица 2 суммирует информацию о каждой переменной в модели. Наглядно это продемонстрировано на прилагаемом чертеже-графике.
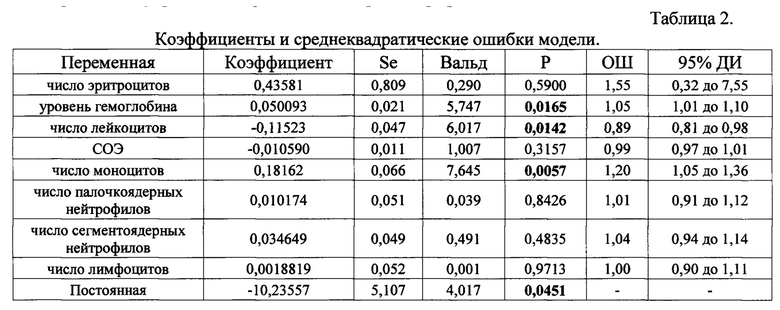
ОШ - отношение шансов, ДИ - доверительный интервал, Se - Стандартная ошибка
Проверка значимости отличия коэффициентов от нуля, проводится при помощи статистики Вальда, использующей распределение хи-квадрат, которая представляет собой квадрат отношения соответствующего коэффициента к его стандартной ошибке.
В нашем случае получились: сверх значимый коэффициент а =-10,23557 и значимые коэффициенты b1=0,43581, b2=0,050093, b3=-0,11523, b4=-0,010590, b5=0,18162, b6=0,010174, b7=0,034649, b8=0,0018819. При помощи этих девяти значений коэффициентов мы можем для каждого значения Т-типизации рассчитать вероятность Р.
Как следует из таблицы 2, согласно данной модели при числе эритроцитов выше порога отсечения (>4,28 млн в мкл) при поступлении в стационар у больного отношение шансов выявить туберкулез в отличие от пневмонии увеличивается в 1,55 раз (на 155%). Это при условии фиксации других факторов. Аналогично, при снижении числа лейкоцитов ниже порога отсечения (≤9,4 тыс. в мкл) отношение шансов выявить туберкулез уменьшается в 0,89 раз. При сочетании данных признаков выше или ниже порогов отсечения для каждого лабораторного признака отношение шансов выявить туберкулез в отличие от пневмонии увеличивается в 147,5 раз.
Процент правильно классифицированных случаев по данной модели составляет -74,92%, при площади под кривой ROC (AUC) - 0,799 (Среднеквадратическая ошибка -0,0257, 95% ДИ - от 0,750 до 0,842). В нашей модели AUC=0,799, что говорит об хорошем качестве модели.
Наглядно это отображает чертеж-график на котором отображены ROC-кривые для признаков: число эритроцитов, уровень гемоглобина, число лейкоцитов, СОЭ, число моноцитов, число палочкоядерных нейтрофилов, число сегментоядерных нейтрофилов, число лимфоцитов и коэффициент β (константа) - предсказательная вероятность для сочетания данных признаков. Данный чертеж-график дает понимание предсказательной вероятности выявления туберкулеза в отличие от пневмонии, а также чувствительность и специфичность для отдельных лабораторных признаков и их сочетания.
Указанный способ выявления туберкулеза в отличие от пневмонии успешно использовался в клинике, что видно из следующего примера.
В филиале «Туберкулезная больница» ФКУЗ МСЧ-43 ФСИН России с 1999 по 2017 годы были обследованы 329 осужденных без ВИЧ-инфекции, поступившие в стационар с подозрением на туберкулез (подтвержденный впоследствии микробиологическим: посев мокроты/иных жидкостей на твердые или жидкие среды, рентгенологическим или методом ДНК-диагностики).
Пациенты разделены на 2 группы:
- первая группа - 206 пациентов с инфильтративным туберкулезом легких (62,6%).
- вторая группа - 123 пациента (37,4%) с внебольничной пневмонией.
В результате данный способ диагностики позволил правильно классифицировать случаи по данной модели у 74,92%.
В итоге чувствительность выявления туберкулеза в отличие от пневмонии при госпитализации в стационар составила для лабораторных показателей общего анализа крови: число эритроцитов - 74,6%, специфичность - 60,7%, уровень гемоглобина - 65,1% и 73,0%, число лейкоцитов - 87,4% и 32,0%, СОЭ - 55,8% и 71,3%, число моноцитов -41,3% и 80,8%, число палочкоядерных нейтрофилов - 54,9% и 58,6%, число сегментоядерных нейтрофилов - 88,8% и 22,5%, число лимфоцитов - 89,8% и 26,7% соответственно. Использование данного способа выявления туберкулеза в отличие от пневмонии при госпитализации в стационар по сочетанию восьми данных лабораторных показателей дает чувствительность - 75,4% при 69,8% специфичности (см. чертеж-график).
В качестве примера рассмотрим данные пациента С. 34 года, поступившего в стационар с показателями в общем анализе крови: число эритроцитов - 5,0 (млн. в мкл), уровень гемоглобина - 160 (г/л), число лейкоцитов - 4,8 (тыс.в мкл), СОЭ - 4 (мм/час), число моноцитов - 5 (%), число палочкоядерных нейтрофилов - 2 (%), число сегментоядерных нейтрофилов - 46 (%), число лимфоцитов - 42 (%),
z=(-10,23557)+0,43581×(5)+0,050093×(160)+(-0,11523)×(4,8)+(-0,010590)×(46)+0,18162×(5)+0,010174×(2)+0,034649×(46)+0,0018819×(42),
где z=l,5194578. Отсюда вероятность туберкулеза в отличие от пневмонии, согласно формуле:
(р=2,718281831,5194578/1+2,718281831,5194578), р=87,7%.
Вероятность выше 50%, то есть данный пациент имеет высокую вероятность туберкулеза в отличие от пневмонии.
Противоположный пример, пациент А, 30 лет поступил в стационар с показателями в общем анализе крови: число эритроцитов - 3,0 (млн. в мкл), уровень гемоглобина - 77 (г/л), число лейкоцитов - 7,4 (тыс.в мкл), СОЭ - 73 (мм/час), число моноцитов - 6 (%), число палочкоядерных нейтрофилов - 5 (%), число сегментоядерных нейтрофилов - 49 (%), число лимфоцитов - 37 (%),
z=(-10,23557)+0,43581×(3)+0,050093×(77)+(-0,11523)×(7,4)+(-0,010590)×(73)+0,18162×(6)+0,010174×(5)+0,034649×(49)+0,0018819×(37),
где z=-3,7887297. Отсюда вероятность туберкулеза в отличие от пневмонии, согласно формуле:
(р=2,71828183-3,7887297/1+2,71828183-3,7887297), p=2,2%.
Вероятность ниже 50%, то есть данный пациент имеет низкую вероятность туберкулеза в отличие от пневмонии, у данного пациента более вероятна пневмония.
Таким образом, для выявления туберкулеза в отличие от пневмонии, то есть проведения дифференциальной диагностики этих заболеваний при госпитализации в стационар проводят рутинное лабораторное исследование: общий анализ крови. Уточняют значение следующих показателей: число эритроцитов (млн. в мкл), уровень гемоглобина (г/л), число лейкоцитов (тыс.в мкл), скорость оседания эритроцитов - СОЭ (мм/час), число моноцитов (%), число палочкоядерных нейтрофилов (%), число сегментоядерных нейтрофилов (%), число лимфоцитов.
Затем по предложенной нами формуле:
z=(-10,23557)+0,43581×(Э)+0,050093×(Г)+(-0,11523)×(Л)+(-0,010590)×(С)+0,18162×(М)+0,010174×(П)+0,034649×(С1)+0,0018819×(Л1),
где «Э» - число эритроцитов (млн. в мкл), «Г» - уровень гемоглобина (г/л), «Л» - число лейкоцитов (тыс.в мкл), «С» - СОЭ (мм/час), «М» - число моноцитов (%), «П» - число палочкоядерных нейтрофилов (%), «С1» - число сегментоядерных нейтрофилов (%), «Л1» - число лимфоцитов (%), рассчитывают сумму (z) численных значений показателей умноженных на дискриминантный коэффициент показателя (0,43581 число эритроцитов, 0,050093 уровень гемоглобина, -0,11523 число лейкоцитов, -0,010590 СОЭ, 0,18162 число моноцитов, 0,010174 число палочкоядерных нейтрофилов, 0,034649 число сегментоядерных нейтрофилов, 0,0018819 число лимфоцитов) и суммируют с константой, равной (-10,23557).
Учитывая логистическую функцию вида:
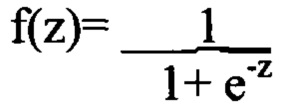
Мы получаем возможность вычислить вероятность туберкулеза в отличие от пневмонии, то есть мы можем провести дифференциальную диагностику этих заболеваний при госпитализации в стационар по известной формуле (источники: Agresti, Alan. (2002). Categorical Data Analysis. New York: Wiley-Interscience. ISBN 0-471-36093-7; Amemiya, T. (1985). Advanced Econometrics. Harvard University Press. ISBN 0-674-00560-0. Balakrishnan, N. (1991); Handbook of the Logistic Distribution. Marcel Dekker, Inc.. ISBN 978-0824785871; Greene, William H. (2003). Econometric Analysis, fifth edition. Prentice Hall. ISBN 0-13-066189-9; Hosmer, David W.; Stanley Lemeshow (2000). Applied Logistic Regression, 2nd ed.. New York; Chichester, Wiley. ISBN 0-471-35632-8):
вероятность 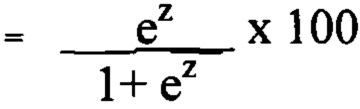 , где e - основание натурального логарифма =2,71828947,
, где e - основание натурального логарифма =2,71828947,
z - сумма численных значений каждого из признаков.
Таким образом, получают значение вероятности туберкулеза в отличие от пневмонии. При значении вероятности выше 50% больного необходимо госпитализировать в специализированное туберкулезное учреждение или отделение для дообследования и последующего лечения, так как вероятен туберкулез. При значении вероятности ниже 50% возможна госпитализация (если есть показания) в стационар пульмонологического профиля.
Способ позволяет быстро, достоверно, информативно и точно провести вычисление вероятности туберкулеза в отличие от пневмонии по лабораторным показателям общего анализа крови у больного, а также при необходимости провести своевременное дообследование пациента.
Повышение эффективности выявления туберкулеза в отличие от пневмонии, то есть проведение дифференциальной диагностики у больного без дополнительных финансовых затрат с помощью рутинных клинических лабораторных методов в лечебном учреждении РФ является достоинством и преимуществом предлагаемого способа по сравнению с известными прототипами.
Изобретение относится к медицине, а именно к терапии и фтизиатрии. Проводят лабораторное исследование - общий анализ крови. Определяют следующие показатели: число эритроцитов (млн в мкл), уровень гемоглобина (г/л), число лейкоцитов (тыс. в мкл), скорость оседания эритроцитов - СОЭ (мм/час), число моноцитов (%), число палочкоядерных нейтрофилов (%), число сегментоядерных нейтрофилов (%), число лимфоцитов (%). Затем по оригинальной формуле рассчитывают сумму численных значений каждого из признаков (z). После чего рассчитывают вероятность туберкулеза и пневмонии по оригинальной формуле. При значении вероятности выше 50% больного необходимо госпитализировать в специализированное туберкулезное учреждение или отделение для дообследования и последующего лечения, так как вероятен туберкулез. При значении вероятности ниже 50% возможна госпитализация в стационар пульмонологического профиля. Способ позволяет провести дифференциальную диагностику между туберкулезом и пневмонией с высокой чувствительностью и специфичностью. 2 табл., 2 пр., 1 ил.
Способ определения вероятности туберкулеза в отличие от пневмонии при поступлении в стационар по ограниченному числу лабораторных показателей общего анализа крови заключается в использовании ряда лабораторных показателей общего анализа крови, включающих наличие их сочетания, отличающийся тем, что в качестве лабораторных показателей общего анализа крови используются следующие лабораторные показатели общего анализа крови: число эритроцитов (Э) (млн в мкл), уровень гемоглобина (Г) (г/л), число лейкоцитов (Л) (тыс. в мкл), СОЭ (скорость оседания эритроцитов) (С) (мм/час), число моноцитов (М) (%), число палочкоядерных нейтрофилов (П) (%), число сегментоядерных нейтрофилов (С1) (%), число лимфоцитов (Л1) (%), при этом каждому признаку присваивается его количественное значение с последующим произведением на установленное экспериментальным путем весовое значение постоянного коэффициента и вычислением по формуле:
(0,43581) и число эритроцитов (млн в мкл);
(0,050093) уровень гемоглобина (г/л);
(-0,11523) число лейкоцитов (тыс. в мкл);
(-0,010590) СОЭ (мм/час);
(0,18162) число моноцитов (%);
(0,010174) число палочкоядерных нейтрофилов (%);
(0,034649) число сегментоядерных нейтрофилов (%);
(0,0018819) число лимфоцитов (%),
и суммируется с константой, равной (-10,23557) с последующим вычислением по формуле:
вероятность  , где е - основание натурального логарифма =2,71828947,
, где е - основание натурального логарифма =2,71828947,
z - сумма численных значений каждого из признаков,
z=(-10,23557)+0,43581×(Э)+0,050093×(Г)+(-0,11523)×(Л)+(-0,010590)×(С)+0,18162×(М)+0,010174×(П)+0,034649×(С1)+0,0018819×(Л1),
где «Э» - число эритроцитов (млн в мкл), «Г» - уровень гемоглобина (г/л), «Л» - число лейкоцитов (тыс. в мкл), «С» - СОЭ (мм/час), «М» - число моноцитов (%), «П» - число палочкоядерных нейтрофилов (%), «С1» - число сегментоядерных нейтрофилов (%), «Л1» - число лимфоцитов (%),
по полученному значению вероятности делается вывод о наличии туберкулеза в отличие от пневмонии, то есть проводится дифференциальная диагностика туберкулеза и пневмонии, при значении вероятности туберкулеза выше 50% пациента необходимо госпитализировать в специализированное туберкулезное отделение и дообследовать, при значении вероятности ниже 50% больного госпитализируют в стационар пульмонологического профиля.
| Способ дифференциальной диагностики туберкулеза легких, внебольничной пневмонии, саркоидоза органов дыхания, злокачественных новообразований легких | 2016 |
|
RU2626558C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ТУБЕРКУЛЕЗА ЛЕГКИХ И ПНЕВМОНИИ | 1994 |
|
RU2110070C1 |
| Способ выделения гидрата глинозема из растворов | 1928 |
|
SU12501A1 |
| Методические рекомендации | |||
| Организация выявления больных туберкулезом в амбулаторно-поликлинических и больничных учреждениях, 29 с | |||
| ДЕЙКИНА О.Н | |||
| Дифференциальная диагностика пневмонии и туберкулеза легких | |||
| Автореф | |||
| дисс | |||
| Способ обработки целлюлозных материалов, с целью тонкого измельчения или переведения в коллоидальный раствор | 1923 |
|
SU2005A1 |
| LIN С.Н | |||
| Unilateral lower lung | |||
Авторы
Даты
2021-04-15—Публикация
2020-09-21—Подача