Изобретение относится к области медицины (кардиологии).
Фибрилляция предсердий (ФП) является наиболее распространенным видом нарушений ритма сердца, значительно снижающим качество жизни пациентов и повышающим риск развития осложнений, приводящих к инвалидизации и росту смертности, обуславливая значительные экономические и социальные последствия.
Лечение ФП остается сложным вопросом практической медицины, т.к. при выборе методов купирования аритмии требуется учитывать различный спектр как клинических, так и патофизиологических особенностей. На современном этапе развития медицины наиболее успешными методами лечения ФП являются интервенционные вмешательства - радиочастотная аблация и криоизоляция легочных вен, аблация роторов и низкофракционированных электрограмм в левом предсердии (Ardashev et al., 2008).
В последнее время для интервенционного лечения все чаще используются криобаллонные катетеры, ни чуть не уступающие по эффективности и безопасности радиочастотным катетерам, что особенно актуально для катетеров второго поколения (Kuck et al., 2016). Существенным преимуществом использования криобаллонного катетера является возможность достижения полного циркулярного повреждения в устье легочных вен (ЛВ) единой аппликацией (Martins et al., 2014), (Aryana et al., 2015). Однако, с другой стороны, это преимущество может стать и ограничением для использования данного вида катетера, так как методика криобаллонной аблации (КБА) ЛВ в большей степени зависит от анатомии легочных вен, чем радиочастотная аблация. Особенности впадения ЛВ в левое предсердие, в том числе наличие единого ствола ЛВ, диаметр и конфигурация устья ЛВ, расстояние до первого деления - параметры, вносящие вклад в стабильность контакта «криокатетер-ткань» и, в конечном счете, влияющие на эффективность процедуры КБА.
По данным различных исследований, вариабельность впадения ЛВ представлена общим стволом ЛВ, что встречается у 8-32% пациентов, и более характерно для левых ЛВ, и наличием дополнительной/дополнительных вен в 16-35%, что в свою очередь чаще встречается в правых ЛВ (Kato et al., 2003), (Marom et al., 2004), (Kaseno et al., 2008), (Knecht et al., 2013), (Khoueiry et al., 2016), (Davtyanetal., 2019).
Наличие ствола ЛВ диаметром более 26 мм и протяженностью (расстояние до первого деления) более 10 мм является противопоказанием для проведения КБА данной вены, ввиду отсутствия возможности создать окклюзию вены (максимальный размер баллона в раздутом состоянии 28 мм), обеспечить полное примыкание баллона к стенкам предсердий, и соответственно, достичь циркулярного трансмурального повреждения устья легочной вены. Кроме того, протяженность ствола ЛВ более 10 мм сопряжена при воздействии с увеличение риска формирования предсердно-пищеводной фистулы.
В исследовании Heeger и соавт., включившем 670 пациентов с ФП, у 11% (74) имел место СЛВ, при этом антральная окклюзия устья СЛВ была возможна только у 50% пациентов в группе СЛВ, у остальных 50% применялась последовательная изоляция устьев верхней и нижней вен в области их деления, при этом наличие общего СЛВ не влияло ни на острую, ни на клиническую эффективность процедуры КБА в сравнении с группой пациентов с типичной анатомией ЛВ. Анализ таких данных, как количество аппликаций на вену, время до изоляции, минимальная температура криобаллона, не показали статистически значимых различий между группой СЛВ и группой контроля (Heeger et al., 2017).
Учитывая ограниченную адаптацию криобаллонов к анатомическим вариациям ЛВ в виду их фиксированной геометрической формы, Yamaguchi и соавт., сравнили эффективность криобаллоной и радиочастотной аблации (РЧА) СЛВ у 80 пациентов. При этом в группе КБА проводилась изоляция устье ЛВ в области их деления без проведения антральной аблации. По результатам исследования КБА и РЧА СЛВ методы сопоставимы по эффективности, однако общее время процедуры было значительно короче при КБА, чем при РЧА (Yamaguchi et al., 2019).
Результаты исследования Khoueiry и соавт., показали, что вариантная анатомия ЛВ не влияет на клиническую эффективность процедур КБА и РЧА у пациентов с пароксизмальной ФП. Таким образом, наличие анатомических вариантов ЛВ не должно препятствовать направлению пациентов с пароксизмальной ФП для абляции криобаллоном (Khoueiry et al. 2016).
В то же время, в проведенном Chichkova и соавт., исследовании по оценке результатов КБА при различных анатомиях легочных вен у 94 пациентов с ФП, было показано, что наличие коллектора/ствола левых ЛВ связано со значительным ухудшением отдаленных результатов криобаллонной абляции и увеличением риска развития осложнений, в т.ч. пареза диафрагмального нерва и перикардита (Chichkovaetal., 2017).
При проведении ретроспективного анализа результатов КБА ЛВ у 596 пациентов Davtyan и соавт. у 8,2% (49 пациентов) выявили наличие коллектора ЛВ, перипроцедуральная эффективность изоляции единого коллектора ЛВ составила 95,9% (47 пациентов) при этом в 59,1% случаев (29 пациентов) изоляция проводилась одномоментно, в остальных 20 случаях отдельными воздействиями в верхней и нижней частях общего ствола ЛВ. Клиническая эффективность процедуры составила 69,4% при наблюдении в течение 20 месяцев (Davtyan et al., 2019).
При этом необходимо учесть, что во все вышеперечисленные исследования не включали пациентов со стволом ЛВ более 26 мм, при условии первой бифуркации этого коллектора глубже 10 мм. Предлагаемая нами методика, позволяет преодолеть ограничения использования КБА при протяженных (более 10 мм) больших (более 26 мм) стволов ЛВ, связанных с высоким риском дистального позиционирования криобаллона, не повышая частоту развития осложнений, и создать циркулярную трансмуральную изоляцию ствола ЛВ, превышающих диаметр криобаллона.
Задачей заявляемого изобретения является разработка безопасного и эффективного метода изоляции ствола левых легочных вен (СЛЛВ) большого диаметра и протяженности.
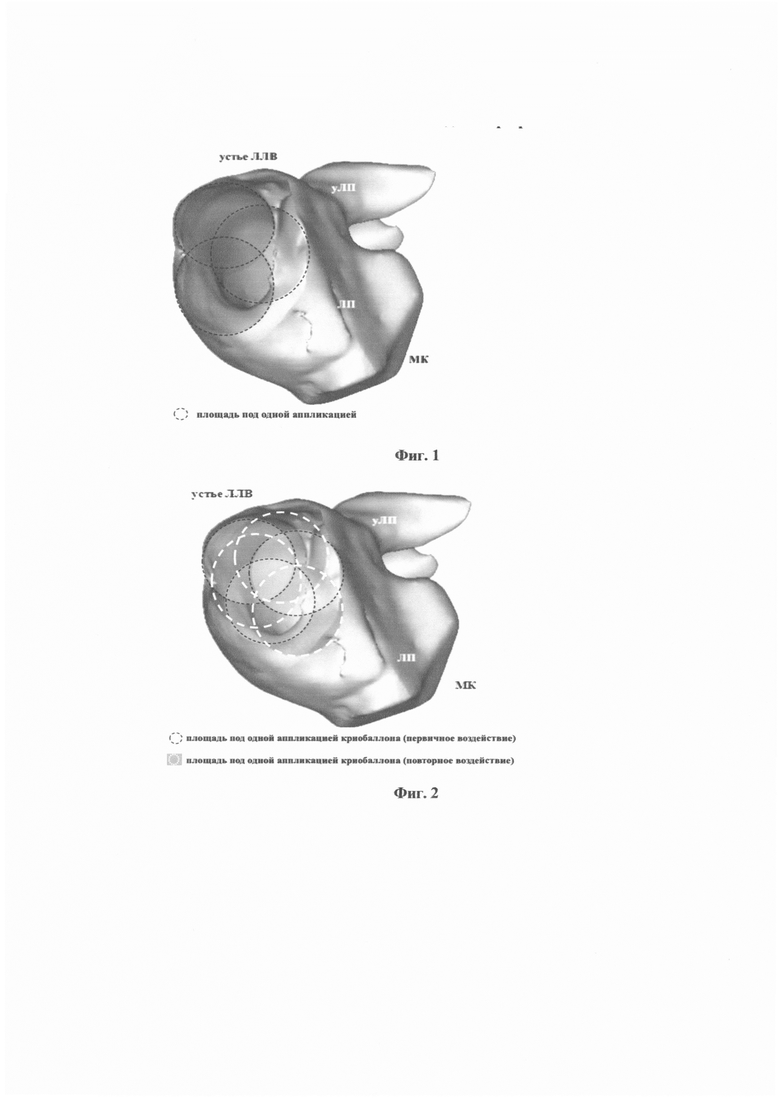
Технический результат, на который направлено данное изобретение, заключается в проведении антральной изоляции без полной окклюзии СЛЛВ под флюороскопическим контролем в одну, а при отсутствии изоляции в две серии по три аппликации в каждой, проводят последовательную антральную изоляцию СЛЛВ длительностью по 180-240 секунд каждая из аппликаций по типу трилистника с оптимальной температурой на кончике баллона ниже -30°. В первой серии проводят 3 аппликации с последовательной изоляцией задней верхней, задней нижней и передней стенок (фиг. 1), а во второй серии проводят 3 аппликации с последовательной изоляцией передней верхней, передней нижней и задней стенок (фиг. 2). По итогам каждой серии с помощью электрода Achieve проверяют изоляцию СЛЛВ.
При этом в случае наличия изоляции воздействия в СЛЛВ после первой серии прекращают.
Изобретение дает возможность изоляции СЛЛВ значительно большего диаметра, превосходящим диаметр криобаллона, и протяженностью более 10 мм, чего не производилось ранее в условиях отсутствия предложенной методики.
Изобретение поясняется следующими фигурами:
Фиг. 1 - компьютерная томография левого предсердия с контрастированием. 3D-модель строения левого предсердия на срезе. На фронтальном срезе ЛЛВ схематически наложена проекция криобаллона, каждый круг - отдельная аппликация. Проекция трех последовательных аппликаций криобаллона задней верхней, задней нижней и передней стенок ствола левых легочных вен, где, ЛП - левое предсердие; МК - митральный клапан; устье ЛЛВ - устье левых легочных вен; уЛП - ушко левого предсердия.
Фиг. 2 - компьютерная томография левого предсердия с контрастированием. 3D-модель строения левого предсердия на срезе. На фронтальном срезе ЛЛВ схематически наложена проекция криобаллона, каждый круг - отдельная аппликация. Проекция первой (черные пунктирные кружки) и второй (белые пунктирные кружки) серии аппликаций криобаллона. Вторая серия аппликаций в области передней верхней, передней нижней и задней стенок ствола левых легочных вен, где, ЛП - левое предсердие; МК - митральный клапан; устье ЛЛВ - устье левых легочных вен; уЛП - ушко левого предсердия.
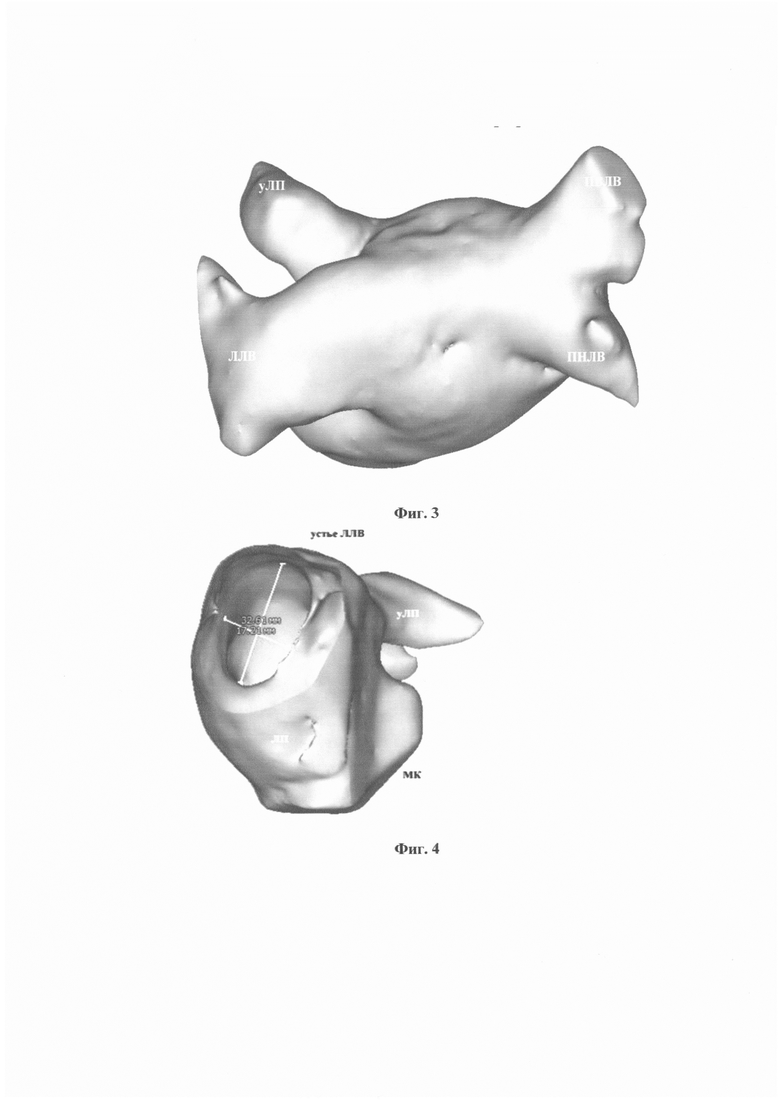
Фиг. 3 - компьютерная томография левого предсердия с контрастированием. 3D-модель строения левого предсердия. Правые легочных вены отдельными устьями открываются в полость левого предсердия, слева в предсердие открывается общий ствол легочных вен, где ЛЛВ - левые легочные вены; ПВЛВ - правая верхняя легочная вена; ПНЛВ - правая нижняя легочная вена; уЛП - ушко левого предсердия.
Фиг. 4 - компьютерная томография левого предсердия с контрастированием. 3D-модель строения левого предсердия на срезе. Линейные размеры ствола левых легочных вен составляют 32,6 мм на 17,2 мм, где, ЛП - левое предсердие; МК - митральный клапан; устье ЛЛВ - устье левых легочных вен; уЛП - ушко левого предсердия.
Осуществление способа.
Способ изоляции СЛЛВ включает в себя сначала проведение контрастирования ЛВ при котором под местной анестезией проводится пункция правой и левой бедренных вен, по методике Сельдингера устанавливаются интродьюсеры. Через интродьюсеры в сердце проводятся диагностический многополюсной электрод, который установлен в коронарном синусе Cs, и датчик для внутрисердечной эхокардиографии (ВСЭхо-КГ). В области овальной ямки под рентген-контролем и ВСЭхо-КГ-контролем производится пункция межпредсердной перегородки. В левое предсердие проводится интродьюсер для транссептальной пункции. Внутривенно вводится гепарин. Выполняется контрастирование легочных вен. Интродьюсер для транссептальной пункции заменяется на сосудистый интродьюсер с гемостатическим клапаном FlexCath, через который проводится криобаллон ArcticFront и диагностический электрод Achieve. Электрод Achieve устанавливается поочередно в правые и левые легочные вены для картирования активности мышечной муфты ЛВ и после регистрации потенциалов в устье ЛВ позиционируется более дистально для поддержания криобаллона. Криобаллон раздувается и прижимается к сосуду таким образом, чтоб получить полную антральную окклюзию вены, что подтверждается введением контраста через дистальный кончик криобаллона - контраст должен стоять в вене и не сливаться в левое предсердие. Далее начинается подача хладагента. КБА выполняется по стандартному протоколу по одной аппликации в каждой вене с длительностью 180-240 секунд (180 сек - минимальное время воздействия для необратимого повреждения ткани, в случае сохранения электрической активности при воздействии до 240 сек дальнейшее воздействие нецелесообразно в виду доказанной неэффективности, воздействие прекращается при ослаблении/исчезновении ответа на стимуляцию) после достижения окклюзии ЛВ криобаллоном. Криобаллон сдувается автоматически после окончания аппликации и нагревании кончика баллона до +20°С (действие автоматическое, заложено в алгоритме оборудования для криоаблации).
Аблация в правых ЛВ выполняется под непрерывным контролем функции диафрагмального нерва. При ослаблении/исчезновении ответа на стимуляцию, аблация мгновенно прекращается. После выполнения аппликаций проводится заключительное картирование ЛВ: контроль блокады «входа» и контроль блокады «выхода» из ЛВ. Все вышеперечисленное является стандартным принятым во всем мире протоколом криобаллонной изоляции легочных вен (Айвазьян С.А. и соавт, 2020).
Далее под флюороскопическим контролем в передне-задней проекции в максимально выпрямленном состоянии сосудистого интродьюсера с гемостатическим клапаном FlexCath в СЛЛВ вводится диагностический электрод Achieve и криобаллон ArcticFront. Криобаллон ArcticFront раздувается проксимальнее устья СЛЛВ, сосудистый интродьюсер с гемостатическим клапаном FlexCath подводится вплотную к проксимальному концу раздутого криобаллона ArcticFront, на сосудистом интродьюсере с гемостатическим клапаном FlexCath создается изгиб 30°, рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath поворачивают по часовой стрелке на 45° до сопротивления задней верхней части устья СЛЛВ. Выполняется контрастирование СЛЛВ с целью подтверждения отсутствия окклюзии и дистального положения криобаллона. Выполняется первая аппликация продолжительностью 240 сек (достижение необратимого повреждения ткани при меньшей длительности воздействия возможно только при условии полной окклюзии сосуда, чего нет в нашем случае). Оптимальная температура на кончике баллона от - 30°С до - 45°С (температура выше - 30°С указывает на эффективность, а ниже - 45°С уже небезопасная).
Далее под флюороскопическим контролем в правой косой (40°) проекции, раздувается криобаллон ArcticFront проксимальнее устья СЛЛВ, сосудистый интродьюсер с гемостатическим клапаном FlexCath подводится вплотную к проксимальному концу раздутого криобаллона ArcticFront, на сосудистом интродьюсере с гемостатическим клапаном FlexCath создается максимальный изгиб до сопротивления нижней стенки СЛЛВ, рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath поворачивают по часовой стрелке на 45° до сопротивления задней нижней части устья СЛЛВ. Выполняется контрастирование устья ЛЛВ с целью подтверждения отсутствия окклюзии и дистального положения криобаллона и выполняется вторая аппликация продолжительностью 240 сек. Оптимальная температура на кончике баллона от - 30°С до - 45°С.
Далее под флюороскопическим контролем в правой косой (40°) проекции, раздувается баллон проксимальнее устья легочной вены, убирается изгиб и максимально выпрямляется сосудистый интродьюсер с гемостатическим клапаном FlexCath, который затем подводится вплотную к проксимальному концу раздутого криобаллона ArcticFront, создается изгиб на сосудистом интродьюсере с гемостатическим клапаном FlexCath 30°, рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath крутят против часовой стрелки на 45° до сопротивления передней стенки устья СЛЛВ. Выполняется контрастирование устья ЛЛВ с целью подтверждения отсутствия окклюзии и дистального положения криобаллона и выполняется третья аппликация продолжительностью 240 сек. Оптимальная температура на кончике баллона от - 30°С до - 45°С.
Таким образом, в области СЛЛВ выполняется 3 аппликации длительностью по 240 секунд с последовательной изоляцией задней верхней, задней нижней и передней стенок СЛЛВ по типу трилистника. Далее с помощью электрода Achieve проверяется изоляция СЛЛВ (блокада «входа» и блокада «выхода»). Проверка изоляции стандартная, широко известная в литературе (Айвазьян С.А. и соавт, 2020).
При отсутствии изоляции СЛЛВ все три аппликации в этой вене повторяются следующим образом:
Под флюороскопическим контролем в передне-задней проекции вводится электрод Achieve в СЛЛВ, в максимально выпрямленном состоянии сосудистого интродьюсера с гемостатическим клапаном FlexCath по электроду Achieve внутрь СЛЛВ проводится криобаллон ArcticFront, который раздувается проксимальнее устья СЛЛВ, сосудистый интродьюсер с гемостатическим клапаном FlexCath подводится вплотную к проксимальному концу раздутого криобаллона ArcticFront, на сосудистом интродьюсере с гемостатическим клапаном FlexCath создается изгиб 30°, рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath в отличие от первой серии аппликаций крутят против часовой стрелки на 45° до сопротивления передней верхней части устья СЛЛВ. Затем осуществляют контрастирование устья ЛЛВ с целью подтверждения отсутствия окклюзии и дистального положения криобаллона. После этого, выполняют первую аппликацию продолжительностью 240 сек. Оптимальная температура на кончике баллона от - 30°С до - 45°С.
Далее под флюороскопическим контролем в правой косой (40°) под углом 40°, раздувается криобаллон ArcticFront проксимальнее устья СЛЛВ, сосудистый интродьюсер с гемостатическим клапаном FlexCath подводится вплотную к проксимальному концу раздутого криобаллона ArcticFront, при этом создается максимальный изгиб на сосудистом интродьюсере с гемостатическим клапаном FlexCath до сопротивления нижней стенки СЛЛВ, затем рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath поворачивают против часовой стрелки на 45° до сопротивления передней нижней части устья СЛЛВ. Выполняется контрастирование устья ЛЛВ с целью подтверждения отсутствия окклюзии и дистального положения криобаллона, и выполняется вторая аппликация продолжительностью 240 сек. Оптимальная температура на кончике баллона от - 30°С до - 45°С.
Далее под флюороскопическим контролем в правой косой (40°) проекции, раздувается баллон проксимальнее устья СЛЛВ, сосудистый интродьюсер с гемостатическим клапаном FlexCath подводится вплотную к проксимальному концу раздутого криобаллона ArcticFront, на сосудистый интродьюсер с гемостатическим клапаном FlexCath создается изгиб 90°, рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath крутят по часовой стрелке 45° до сопротивления задней стенки устья СЛЛВ. Выполняется контрастирование устья ЛЛВ с целью подтверждения отсутствия окклюзии и дистального положения криобаллона ивыполняется третья аппликация продолжительностью 240 сек. Оптимальная температура на кончике баллона от - 30°С до - 45°С.
Таким образом, в области СЛЛВ выполняется в итоге 3 аппликации во второй серии воздействий длительностью по 240 секунд с последовательной изоляцией передней верхней, передней нижней и задней стенок СЛЛВ по типу трилистника. Далее с помощью электрода Achieve проверяется изоляция СЛЛВ (блокада «входа» и блокада «выхода»). Проверка изоляции стандартная, широко известная в литературе (Айвазьян С.А. и соавт, 2020). Даже при отсутствии изоляции на этом воздействия в левой легочной вене прекращаются.
При выполнении всех аппликаций температура ниже - 45°С указывает на слишком дистальное расположение баллона, что чревато возникновением осложнений и требует остановки воздействия.
Заявленный способ КБА СЛЛВ позволяет повысить достижение эффективной изоляции всех ЛВ, сделав процедуру криобаллонной аблации менее зависимой от вариабельной анатомии.
Способ снижает риск осложнений, снижая необходимость повторных процедур, частоту госпитализаций и улучшая качество жизни пациентов. Технический результат достигается за счет последовательной криоаппликации стенок СЛЛВ, что позволяет достигнуть стойкую изоляцию СЛЛВ вне зависимости от его протяженности и угла отхождения ЛВ в области деления.
Пример осуществления изобретения №1:
Пациентка У., 53 лет, была госпитализирована в клинику центра с жалобами на эпизоды учащенного неритмичного сердцебиения, сопровождающиеся одышкой, ознобом, длительностью до нескольких часов. В анамнезе хронический аутоиммунный тиреоидит с достижением эутиреоза на фоне постоянной гормонозаместительной терапии левотироксином натрия, гипертоническая болезнь с достижением целевого уровня АД на фоне комбинированной антигипертензивной терапии. С 2019 года появление приступов учащенного неритмичного сердцебиения, сопровождавшихся одышкой, ознобом, общей слабостью с верификацией на ЭКГ фибрилляция предсердий. Последовательно тестировались различные схемы антиаритмической терапии без достижения стойкого клинического эффекта. Принимая во внимание значительное снижение качества жизни на фоне часто рецидивирующих пароксизмов фибрилляции предсердий, было рекомендовано проведение катетерной изоляции устьев легочных вен.
Пациентке выполнена мультиспиральная компьютерная томография (МСКТ) левого предсердия с внутривенным контрастированием.
При выполнении контрастирования легочных вен слева выявлен общий КЛЛВ, справа отдельное впадение легочных вен (фиг. 3, фиг. 4).
В области ствола левых ЛВ выполнено 3 аппликации длительностью по 240 секунд с последовательной изоляцией задней верхней, задней нижней и передней стенок коллектора, с достижением блокады выхода на последней аппликации, правые легочные вены изолированы по стандартному протоколу. При контроле изоляции КЛВ потенциалы в вене отсутствовали - блокада «входа», при стимуляции вены отсутствовал захват предсердий в условиях ответа мышечной муфты вены - блокада «выхода». Ввиду наличия блокады на первой серии аппликаций, вторая серия аппликаций не проводилась.
В раннем послеоперационном периоде у пациентки зафиксирован рецидив фибрилляции предсердий с сохранением пароксизмов и в отдаленном послеоперационном периоде.
Рекомендована повторная катерная аблация легочных вен.
Пациентка повторно госпитализирована через 3 месяца после первичной криобаллонной изоляции легочных вен. При построении электроанатомической карты левого предсердия и ЛВ с использованием высокоплотного картирования системы Boston Scientific Rhythmia, отмечается впадение ЛЛВ единым крупным стволом. Возвратная спайковая активность регистрируется на 12 и на 6 часах устья правой нижней ЛВ, отсутствует блокада выхода в правой нижней ЛВ. В стволе ЛЛВ и правой верхней ЛВ сохраняется стойкая изоляция (блокада «входа» и «выхода»).
Выполнена сегментарная радиочастотная аблация правой нижней ЛВ с исчезновением спайковой активности.
За время стационарного наблюдения и в послеоперационном периоде рецидивов фибрилляции предсердий не зарегистрировано.
Пример осуществления изобретения №2:
Пациентка Л., 67 лет, была госпитализирована в клинику центра для планового катетерного лечения фибрилляции предсердий. В анамнезе с 2018 года на фоне кризового течения гипертонической болезни у больной впервые были отмечены пароксизмы фибрилляции предсердий, которые не поддавались медикаментозному лечению. В 2019 году из-за учащения приступов с крайне выраженной симптомностью, пациентка обратилась в аритмологический центр для решения вопроса о целесообразности хирургического лечения.
От выполнения мультиспиральной компьютерной томографии на предоперационном этапе было решено воздержаться. Наличие общего ствола левых легочных вен большого диаметра было выявлено интраоперационно в ходе контрастирования левого предсердия. При раздутии криобаллона в устье СЛЛВ и контрастировании левых легочных вен было выявлено значительное превышение диаметра сосуда над диметром баллона. В области СЛЛВ выполнено 3 аппликации длительностью по 240 секунд (первая серия вышеописанных аппликаций) с последовательной изоляцией задней верхней, задней нижней и передней стенок коллектора без достижения блокады выхода после третьей аппликации. Ввиду отсутствия достижения изоляции было принято решение о проведении второй серии "зеркальных" аппликация по описанной выше методике (передняя верхняя, передняя нижняя, задняя стенки). После выполнения второй серии аппликаций была достигнута изоляция СЛЛВ. Правые легочные вены изолированы по стандартному протоколу. При контроле изоляции устьев правых легочных вен и СЛЛВ после криовоздействия потенциалы в венах отсутствовали - блокада «входа», при стимуляции вен отсутствовал захват предсердий в условиях ответа мышечной муфты вены - блокада «выхода».
За время стационарного наблюдения и в послеоперационном периоде рецидивов фибрилляции предсердий не зарегистрировано.
Список литературы.
1. Ardashev AV, Zhelyakov EG, Dolgushina EA, et al. Radiofrequency catheter ablation of chronic atrial fibrillation by pulmonary vein isolation and anatomical modification of the arrhythmia substrate. Kardiologija. 2008; 12:41-8. (In Russ.) Ардашев А.В., Желяков Е.Г., Долгушина Е.А. и др. Радиочастотная катетерная аблация хронической формы фибрилляции предсердий методом изоляции легочных вен и анатомической модификации субстрата аритмии. Кардиология. 2008;12:41-8.
2. Karl-HeinzKuck, M.D., JosepBrugada, M.D.,  M.D., AndreasMetzner, M.D., FeifanOuyang, M.D., K.R. JulianChun, M.D., ArifElvan, M.D., Ph.D, ThomasArentz, M.D., KurtBestehorn, M.D., StuartJ. Pocock, Ph.D., Jean-PaulAlbenque, M.D., Ph.D., and ClaudioTondo, M.D., Ph.D. fortheFIREANDICEInvestigators. Cryoballoon or Radiofrequency Ablation for Paroxysmal Atrial Fibrillation. N Engl J Med 2016; 374:2235-2245 DOI: 10.1056/NEJMoal602014
M.D., AndreasMetzner, M.D., FeifanOuyang, M.D., K.R. JulianChun, M.D., ArifElvan, M.D., Ph.D, ThomasArentz, M.D., KurtBestehorn, M.D., StuartJ. Pocock, Ph.D., Jean-PaulAlbenque, M.D., Ph.D., and ClaudioTondo, M.D., Ph.D. fortheFIREANDICEInvestigators. Cryoballoon or Radiofrequency Ablation for Paroxysmal Atrial Fibrillation. N Engl J Med 2016; 374:2235-2245 DOI: 10.1056/NEJMoal602014
3. Martins R.P., Hamon D.,  et al. Safety and efficacy of a second-generation cryoballoon in the ablation of paroxysmal atrial fibrillation // Hear. Rhythm. 2014. Vol.11, No 3. P. 386-393.
et al. Safety and efficacy of a second-generation cryoballoon in the ablation of paroxysmal atrial fibrillation // Hear. Rhythm. 2014. Vol.11, No 3. P. 386-393.
4. Aryana A., Bowers M.R.,  Outcomes of Cryoballoon Ablation Of Atrial Fibrillation: A Comprehensive Review. // J. Atr. Fibrillation. CardioFront, LLC, 2015. Vol. 8, No 2. P. 1231.
Outcomes of Cryoballoon Ablation Of Atrial Fibrillation: A Comprehensive Review. // J. Atr. Fibrillation. CardioFront, LLC, 2015. Vol. 8, No 2. P. 1231.
5. Kato R., Lickfett L., Meininger G. et al. Pulmonary Vein Anatomy in Patients Undergoing Catheter Ablation of Atrial Fibrillation: Lessons Learned by Use of Magnetic Resonance Imaging // Circulation. 2003. Vol. 107, No 15. P. 2004-2010.
6. Marom, Edith M., Herndon J.E., Kim Y.H. et al. Variations in Pulmonary Venous Drainage to the Left Atrium: Implications for Radiofrequency Ablation // Radiology. 2004. Vol. 230, No 3. P. 824-829.
7. Kaseno K, Tada H, Koyama K et al. Prevalence and Characterization of Pulmonary Vein Variants in Patients With Atrial Fibrillation Determined Using 3-Dimensional Computed Tomography // Am. J. Cardiol. 2008. Vol. 101, No 11. P. 1638-1642.
8. Knecht S.,  Altmann D. et al. Anatomical predictors for acute and midterm success of cryoballoon ablation of atrial fibrillation using the 28 mm balloon // J. Cardiovasc. Electrophysiol. 2013. Vol. 24, No 2. P. 132-138.
Altmann D. et al. Anatomical predictors for acute and midterm success of cryoballoon ablation of atrial fibrillation using the 28 mm balloon // J. Cardiovasc. Electrophysiol. 2013. Vol. 24, No 2. P. 132-138.
9. Khoueiry Z., Albenque J.-P., Providencia R. et al. Outcomes after cryoablation vs. radiofrequency in patients with paroxysmal atrial fibrillation: impact of pulmonary veins anatomy // Europace. Oxford University Press, 2016. Vol. 18, No 9. P. 1343-1351.
10. K.V. Davtyan, A.H. Topchyan, A.A. Kalemberg, G.Yu. Simonyan. Pulmonary vein cryoballoon ablation in patients with the common trunk of the pulmonary veins. (In Russ.) Давтян K.B., Топчян А.Г., Калемберг A.A., Симонян Г.Ю. Криобаллонная аблация легочных вен у пациентов с общим коллектором легочных вен // Вестник аритмологии, 2019, Том 26, №1 (95), с. 47-52; DOI: 10.25760/VA-2019-95-47-52.
11. Heeger С.-Н., Tscholl V., Wissner Е. et al. Acute efficacy, safety, and long-term clinical outcomes using the second-generation cryoballoon for pulmonary vein isolation in patients with a left common pulmonary vein: A multicenter study // Hear. Rhythm. 2017. Vol.14, No 8. P. 1111-1118.
12. Yamaguchi M, Miyazaki S, Kajiyama T, Hada M, Nakamura H, Hachiya H, Iesaka Y. Pulmonary vein isolation in patients with a left common pulmonary vein: Comparison between second-generation cryoballoon and radiofrequency ablation. J Cardiol. 2019 Apr; 73(4):292-298. doi: 10.1016/j.jjcc.2018.12.004.
13. Chichkova T.Yu., Mamchur S.E., Kokov A.N. et al. Cryoballoon ablation for atrial fibrillation in different anatomy of pulmonary veins // Russ. J. Cardiol. 2017. Vol. 0, No 7. P. 99-104.
14. Айвазьян С.А., Артюхина Е.А., Горев М.В., Давтян К.В., Иваницкий Э.А., Королев С.В., Крыжановский Д.В., Майков Е.Б., Михайлов Е.Н., Рзаев ФХ., Рыбаченко М.С, Сагитов И.Ш., Сапельников О.В., Термосесов СА., Харлап М.С. Практические рекомендации по выполнению процедуры криобаллонной изоляции легочных вен. - Москва, 2020. - 112 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ одномоментной двухканальной стимуляции при криобаллонной аблации лёгочных вен с применением системы Астрокард - КардиоЭфи II | 2019 |
|
RU2718656C1 |
| Способ транссептальной пункции при криобаллонной аблации устьев легочных вен | 2019 |
|
RU2724491C1 |
| Способ двусторонней криоденервации легочных артерий и устройство для его осуществления | 2020 |
|
RU2749632C1 |
| Способ профилактики повреждения пищевода при криобаллонной изоляции устьев легочных вен | 2021 |
|
RU2766779C1 |
| Способ полной циркулярной криоденервации легочных артерий и легочного ствола | 2020 |
|
RU2738568C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ АНАТОМИИ СЕРДЦА И КРУПНЫХ СОСУДОВ | 2013 |
|
RU2539993C2 |
| СПОСОБ ДИАГНОСТИКИ НАРУШЕНИЯ СОКРАТИМОСТИ МУФТ ЛЕГОЧНЫХ ВЕН | 2012 |
|
RU2519336C1 |
| Способ выбора метода катетерной изоляции легочных вен у пациентов с фибрилляцией предсердий | 2020 |
|
RU2731963C1 |
| Способ персонализации подхода к интервенционному лечению фибрилляции предсердий | 2022 |
|
RU2791135C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ | 2024 |
|
RU2833935C1 |
Изобретение относится к медицине, а именно сердечно-сосудистой хирургии. Осуществляют криобаллонную изоляцию, при этом проводят серию из 3-х аппликаций с последовательной изоляцией стенок ствола левых легочных вен (СЛЛВ) длительностью по 240 секунд по типу трилистника с температурой на кончике баллона от -30°С до -45°С. При этом серию из 3-х аппликаций проводят с последовательной изоляцией задней верхней, задней нижней и передней стенок. В передне-задней проекции вводят электрод Achieve в ствол левой легочной вены, в выпрямленном состоянии сосудистого интродьюсера с гемостатическим клапаном FlexCath по электроду Achieve проводят внутрь СЛЛВ криобаллон ArcticFront, который раздувают проксимальнее устья. При этом сосудистый интродьюсер с гемостатическим клапаном FlexCath подводят вплотную к проксимальному концу раздутого криобаллона ArcticFront таким образом, что производят изгиб на сосудистом интродьюсере с гемостатическим клапаном FlexCath на угол 30°. Рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath поворачивают по часовой стрелке на 45° до появления сопротивления задней верхней стенки СЛЛВ, затем выполняют контрастирование устья левой легочной вены (ЛЛВ) и выполняют первую аппликацию. Затем в правой косой проекции под углом 40° раздувают баллон проксимальнее устья СЛЛВ. Сосудистый интродьюсер с гемостатическим клапаном FlexCath подводят вплотную к проксимальному концу раздутого криобаллона ArcticFront, создают максимальный изгиб на сосудистом интродьюсере с гемостатическим клапаном FlexCath до достижения сопротивления нижней стенки СЛЛВ. Затем рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath поворачивают по часовой стрелке на 45° до достижения сопротивления задней нижней части устья СЛЛВ. Затем выполняют контрастирование устья левых легочных вен (ЛЛВ) и выполняют вторую аппликацию. При этом в правой косой проекции под углом 40° раздувают криобаллон ArcticFront проксимальнее устья СЛЛВ, убирают изгиб и выпрямляют сосудистый интродьюсер с гемостатическим клапаном FlexCath, который затем подводят вплотную к проксимальному концу раздутого криобаллона ArcticFront. Создают изгиб на сосудистом интродьюсере с гемостатическим клапаном FlexCath на угол 30°. Затем рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath крутят против часовой стрелки под углом 45° до достижения сопротивления передней стенки СЛЛВ, затем выполняют контрастирование устья ЛЛВ и выполняют третью аппликацию. При необходимости выполняют повторную изоляцию стенок ствола левых легочных вен путем проведения аппликаций из 3-х серий. Способ позволяет повысить достижение эффективной изоляции всех ЛВ, сделав процедуру криобаллонной аблации менее зависимой от вариабельной анатомии, а также позволяет снизить риск осложнений, снижая необходимость повторных процедур, частоту госпитализаций и улучшая качество жизни пациентов. 1 з.п. ф-лы, 2 пр., 4 ил.
1. Способ изоляции ствола левых легочных вен, отличающийся тем, что осуществляют криобаллонную изоляцию, при этом проводят серию из 3-х аппликаций с последовательной изоляцией стенок ствола левых легочных вен (СЛЛВ) длительностью по 240 секунд по типу трилистника с температурой на кончике баллона от -30°С до -45°С, при этом серию из 3-х аппликаций проводят с последовательной изоляцией задней верхней, задней нижней и передней стенок, для этого в передне-задней проекции вводят электрод Achieve в ствол левой легочной вены, в выпрямленном состоянии сосудистого интродьюсера с гемостатическим клапаном FlexCath по электроду Achieve проводят внутрь СЛЛВ криобаллон ArcticFront, который раздувают проксимальнее устья, сосудистый интродьюсер с гемостатическим клапаном FlexCath подводят вплотную к проксимальному концу раздутого криобаллона ArcticFront таким образом, что производят изгиб на сосудистом интродьюсере с гемостатическим клапаном FlexCath на угол 30°, рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath поворачивают по часовой стрелке на 45° до появления сопротивления задней верхней стенки СЛЛВ, затем выполняют контрастирование устья левой легочной вены (ЛЛВ) и выполняют первую аппликацию,
затем в правой косой проекции под углом 40° раздувают баллон проксимальнее устья СЛЛВ, сосудистый интродьюсер с гемостатическим клапаном FlexCath подводят вплотную к проксимальному концу раздутого криобаллона ArcticFront, создают максимальный изгиб на сосудистом интродьюсере с гемостатическим клапаном FlexCath до достижения сопротивления нижней стенки СЛЛВ, затем рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath поворачивают по часовой стрелке на 45° до достижения сопротивления задней нижней части устья СЛЛВ, затем выполняют контрастирование устья левых легочных вен (ЛЛВ) и выполняют вторую аппликацию,
затем в правой косой проекции под углом 40° раздувают криобаллон ArcticFront проксимальнее устья СЛЛВ, убирают изгиб и выпрямляют сосудистый интродьюсер с гемостатическим клапаном FlexCath, который затем подводят вплотную к проксимальному концу раздутого криобаллона ArcticFront, создают изгиб на сосудистом интродьюсере с гемостатическим клапаном FlexCath на угол 30°, рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath крутят против часовой стрелки под углом 45° до достижения сопротивления передней стенки СЛЛВ, затем выполняют контрастирование устья ЛЛВ и выполняют третью аппликацию.
2. Способ изоляции ствола левой легочной вены по п. 1, отличающийся тем, что при отсутствии изоляции СЛЛВ повторяют серию из 3-х аппликаций с последовательной изоляцией передней верхней, передней нижней и задней стенок следующим образом:
под флюороскопическим контролем в передне-задней проекции вводят электрод Achieve в СЛЛВ, в выпрямленном состоянии сосудистого интродьюсера с гемостатическим клапаном FlexCath по электроду Achieve внутрь СЛЛВ проводят криобаллон ArcticFront, который раздувают проксимальнее устья СЛЛВ, сосудистый интродьюсер с гемостатическим клапаном FlexCath подводят вплотную к проксимальному концу раздутого криобаллона ArcticFront, на сосудистом интродьюсере с гемостатическим клапаном FlexCath создают изгиб 30°, рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath крутят против часовой стрелки на 45° до сопротивления передней верхней части устья СЛЛВ, затем осуществляют контрастирование устья ЛЛВ, подтверждая отсутствие окклюзии и дистального положения криобаллона, после этого выполняют первую аппликацию;
далее под флюороскопическим контролем в правой косой проекции под углом 40° раздувают криобаллон ArcticFront проксимальнее устья СЛЛВ, сосудистый интродьюсер с гемостатическим клапаном FlexCath подводят вплотную к проксимальному концу раздутого криобаллона ArcticFront, при этом создают максимальный изгиб на сосудистом интродьюсере с гемостатическим клапаном FlexCath до сопротивления нижней стенки СЛЛВ, затем рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath поворачивают против часовой стрелки на 45° до сопротивления передней нижней части устья СЛЛВ, затем выполняют контрастирование устья ЛЛВ, подтверждая отсутствие окклюзии и дистального положения криобаллона, и выполняют вторую аппликацию;
далее под флюороскопическим контролем в правой косой проекции под углом 40° раздувается баллон проксимальнее устья СЛЛВ, сосудистый интродьюсер с гемостатическим клапаном FlexCath подводят вплотную к проксимальному концу раздутого криобаллона ArcticFront, на сосудистый интродьюсер с гемостатическим клапаном FlexCath создают изгиб 90°, рукоятку сосудистого интродьюсера с гемостатическим клапаном FlexCath крутят по часовой стрелке 45° до сопротивления задней стенки устья СЛЛВ, затем выполняют контрастирование устья ЛЛВ, подтверждая отсутствие окклюзии и дистального положения криобаллона, и выполняют третью аппликацию;
после чего воздействие в СЛЛВ прекращают.
| Давтян К.В | |||
| и др | |||
| Криобаллонная аблация легочных вен у пациентов с общим коллектором легочных вен | |||
| Вестник аритмологии, 2019, Том 26, 1 (95), с | |||
| Способ очищения сернокислого глинозема от железа | 1920 |
|
SU47A1 |
| Способ выбора метода катетерной изоляции легочных вен у пациентов с фибрилляцией предсердий | 2020 |
|
RU2731963C1 |
| Шевченко Ю.Л | |||
| и др | |||
| ИЗОЛЯЦИЯ ЛЕГОЧНЫХ ВЕН С ИСПОЛЬЗОВАНИЕМ КАТЕТЕРНОЙ РАДИОЧАСТОТНОЙ (CLOSE-ПРОТОКОЛ) И КРИОБАЛЛОННОЙ АБЛЯЦИИ У ПАЦИЕНТОВ С ПАРОКСИЗМАЛЬНОЙ ФОРМОЙ | |||
Авторы
Даты
2021-10-15—Публикация
2020-12-18—Подача