Изобретение относится к медицине, а именно к онкологии, торакальной хирургии, и может быть использовано при верхней трахеобронхопластической лобэктомии с анатомической резекцией S6 слева, когда клиническая ситуация обуславливает и диктует необходимость сохранения базальной пирамиды левого легкого и, как следствие, максимально выгодного функционального состояния легких в частности и дыхательной системы в целом.
Бронхопластические и трахеобронхопластические операции предполагают выполнение органосохраняющих анатомических резекций легкого вместо пневмонэктомии, что позволяет сохранить максимально возможный объем легочной ткани и, как следствие, приводит к наилучшим функциональным послеоперационным результатам.
По онкологическим показаниям в качестве радикальной операции лобэктомия с реконструктивной резекцией бронха и трахеи показана при локализации опухоли в трахее, главном, долевом устье сегментарных бронхов (Deslauriers J. Sleeve Lobectomy Versus Pneumonectomy for Lung Cancer: a Comparative Analysis of Survival and Sites or Recurrences / J. Deslauriers, J.  , L. F. Jacques [et al.] // Annals Thoracic Surgery. - 2004. - Vol. 77 - P. 1152-1156).
, L. F. Jacques [et al.] // Annals Thoracic Surgery. - 2004. - Vol. 77 - P. 1152-1156).
Общие признаки всех известных типов операций вытекают из идеи сохранения максимального объема легкого для дыхания пациента. Удаляется только часть бронхиального дерева, пораженная опухолью. Если пораженная часть расположена в середине трахеобронхиального дерева, использование бронхопластической техники позволяет удалить опухоль с вовлеченным в опухолевый процесс бронхом и легким, а после мобилизации (пересечения удерживающих легкое анатомических образований) сдвинуть, сопоставить и сшить бронхи - восстановить непрерывность трахеобронхиального дерева.
Расширенные пластические операции на трахеобронхиальном дереве классифицированы в зависимости от типа резекции. М. Okada разделяет их на типы А, В, С. Тип А - верхняя бронхопластическая лобэктомия, тип В - верхняя лобэктомия с резекцией S6 слева, тип С - нижняя лобэктомия с резекцией язычковых сегментов слева (Okada М. Extended Sleeve Lobectomy for Lung Cancer (the Avoidance of Pneumonectomy) / M. Okada, N. Tsubota, M. Yoshimura [et al.] // Journal of Thoracic Cardiovascular Surgery. - 1999. - Vol.118. - P. 710-714). Трахеобронхиальные резекции в работах М. Chida получили классификацию с выделением типов А, В, С, D, Е, F, G. Тип А - верхне-средняя лобэктомия справа, тип В - средне-нижняя лобэктомия справа, тип С - верхне-сегментарная S6 лобэктомия справа, тип D - верхне-сегментарная S6 лобэктомия слева, тип Е - нижне-язычковая лобэктомия слева, тип F - средне-нижняя лобэктомия справа с каринопластикой, тип G - верхне-средне-сегментарная S6 лобэктомия справа с каринопластикой (Chida М. Extended Sleeve Lobectomy for Locally Advanced Lung Cancer / M. Chida, M. Minowa, S. Miyoshi [et al.] // Annals Thoracic Surgery. - 2009. - Vol.87. - P. 900-905). Разрабатываются и внедряются в клиническую практику другие органосохраняющие трахеобронхопластические лобэктомии (Левченко Н.Е. Совершенствование бронхопластических вмешательств в хирургии рака легкого: автореферат дисс. … канд. мед. наук: 14.01.12 / Левченко Никита Евгеньевич. С-Пб., 2016. - 167 с.).
Среди известных, в том числе перечисленных выше операций, следует отметить наиболее близкие к заявляемому способу.
Известен способ верхней бронхопластической лобэктомии с резекцией S6 слева (Chida М. Extended Sleeve Lobectomy for Locally Advanced Lung Cancer / M. Chida, M. Minowa, S. Miyoshi [et al.] // Annals Thoracic Surgery. - 2009. - Vol.87. - P.900-905), где на стр. 901 предлагается способ в типе, среди которых отсутствует предлагаемый нами способ. Предлагается в типе D - сохранение базальной пирамиды, но без резекции бифуркации трахеи.
Известен способ верхней бронхопластической лобэктомии с резекцией S6 слева (Okada М. Extended Sleeve Lobectomy for Lung Cancer (the Avoidance of Pneumonectomy) / M. Okada, N. Tsubota, M. Yoshimura [et al.] // Journal of Thoracic Cardiovascular Surgery. - 1999. - Vol.118. - P. 710-714), Где на стр. 711 предлагается в типе В сохранение базальной пирамиды, но без резекции бифуркации трахеи.
Таким образом, в известном уровне техники не содержится сведений о возможности выполнения или реально выполненной с успешным клиническим исходом одномоментной трахеобронхопластической верхней лобэктомии с анатомической резекцией S6 слева, сопряженной с резекцией и Y-образной (двухрукавной) реконструкцией бифуркации трахеи.
Техническим результатом изобретения является восстановление непрерывности трахеобронхиального дерева при верхней лобэктомии с резекцией S6 слева, сохранение при этом базальной пирамиды левого легкого за счет создания в зоне анастомоза пространства для вшивания бронха базальной пирамиды нужного диаметра и формы с приближением базальной пирамиды.
Указанный технический результат достигается в способе верхней бронхоангиопластической лобэктомии с резекцией S6 слева, включающей резекцию бифуркации трахеи, в котором выполняют одномоментную Y-образную (двухрукавную) реконструкцию трахеи с формированием анастомоза между трахеей и правым главным бронхом таким образом, что по левой стенке формируемого анастомоза оставляется пространство для формирования анастомоза с бронхом базальной пирамиды левого легкого, подбородок пациента приводят к грудной стенке, дистально расположенный правый главный бронх инвагинируют в трахею, рассекают медиастинальную плевру, пересекают легочную связку, выполняют перикардотомию и мобилизуют базальную пирамиду, при этом трахеобронхиальный анастомоз формируют отдельными узловыми швами синтетическим рассасывающимся плетеным шовным материалом, затягивают лигатуры, наложенные на трахею и бронхи, возобновляют эндотрахеальную вентиляцию легких.
Попытка сохранения базальной пирамиды левого легкого при распространении опухоли из устья верхнедолевого бронха на левый главный бронх, трахею и бронх S6, закономерно создает анатомическую ситуацию, в которой после резекции пораженного опухолью фрагмента трахеобронхиального дерева требуется сопоставление проксимальных и дистальных его отделов разного диаметра.
Отличие заявляемого способа состоит в том, что удается сохранить базальную пирамиду (S7-S10, 4 сегмента левого легкого) путем ее приближения к трахее и вшивания бронха базальной пирамиды в трахею. Мастерство исполнения в том, что дистальные бронхи имеют меньший диаметр, чем трахея, а поскольку бифуркация трахеи (место ее разделения на правый и левый главный бронхи) из-за необходимости удаления опухоли также удаляется, производится формирование нового места разделения трахеи на правую и левую часть, при этом новая зона бифуркации конфигурируется таким образом, чтобы сопоставились трахея и бронхи: правый главный и базальной пирамиды.
Уникальность предлагаемого способа - в сопоставлении в зоне шва правого главного бронха с созданием пространства для вшивания бронха базальной пирамиды нужного диаметра и формы с приближением и вшиванием базальной пирамиды.
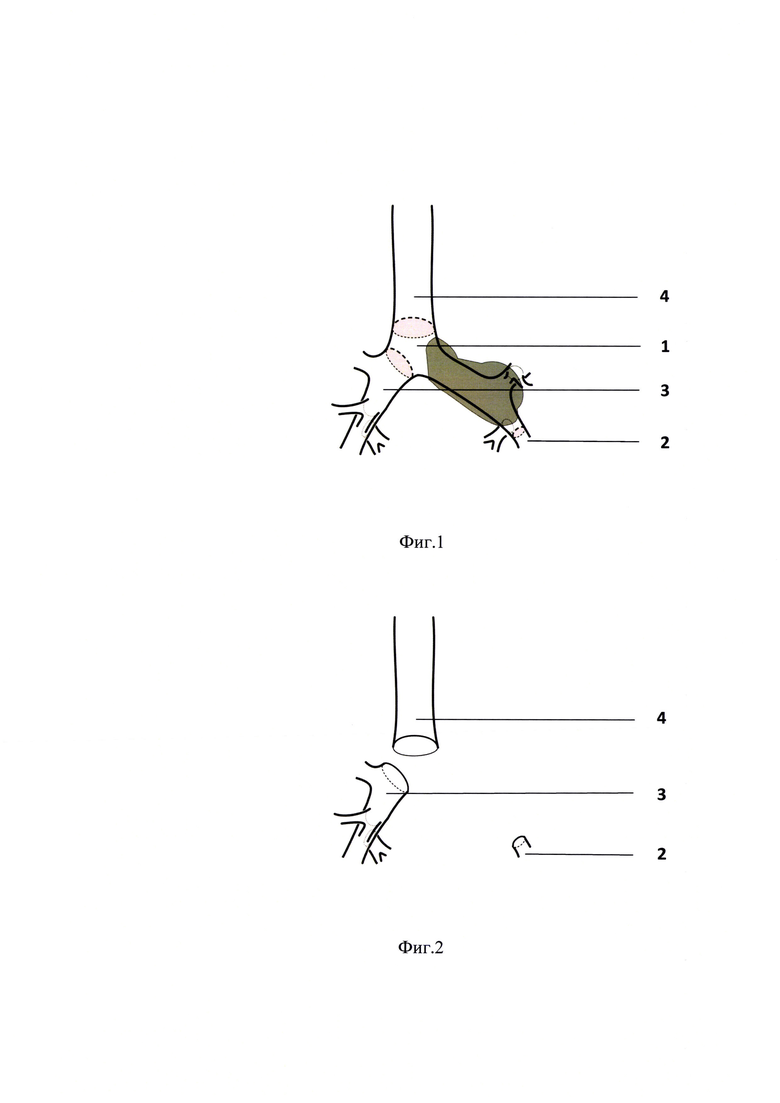
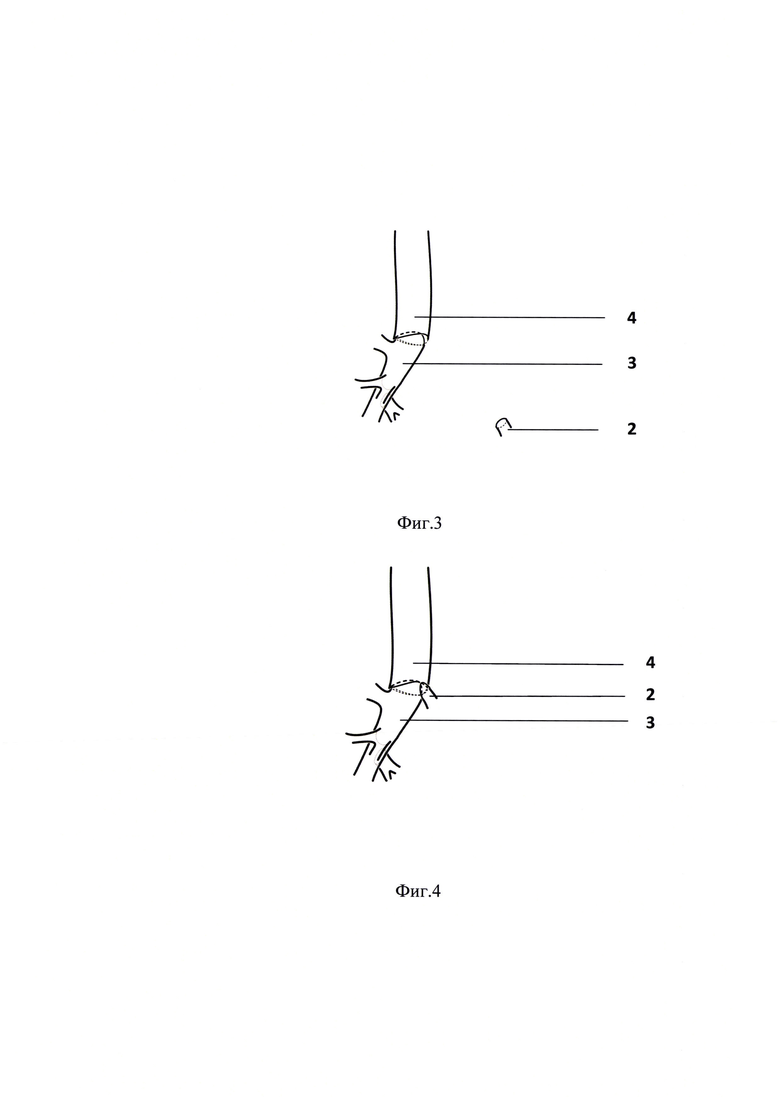
Способ иллюстрируется фиг. 1-4, где:
На фиг. 1 - схема расположения и распространения опухолевого процесса, указанная серым цветом, когда данный вид реконструкции показан, указаны красным цветом линии резекции трахеи, правого главного бронха и бронха базальной пирамиды.
На фиг. 2 - схема состояния после удаления препарата.
На фиг. 3 - завершено формирование трахеобронхиального анастомоза между трахеей и правым главным бронхом.
На фиг. 4 - завершено формирование Y-образной (двухрукавной) реконструкции бифуркации трахеи.
Способ осуществляют, например, следующим образом.
Вентиляцию правого легкого на этапе резекции и формирования анастомозов проводят в режиме высокочастотной вентиляции.
Восстановление непрерывности трахеобронхиального дерева осуществляют с применением следующих пластических методик.
Подбородок пациента приводят к грудной стенке. Острым путем резецируют бифуркацию трахеи 1 (по линиям красного цвета на фиг. 1). Дистально расположенный правый главный бронх 3 инвагинируют в трахею 4 с оставлением пространства в левой части трахеобронхиального анастомоза для имплантации бронха базальной пирамиды 2 левого легкого. Для мобилизации базальной пирамиды 2 рассекают медиастинальную плевру, пересекают легочную связку, выполняют серповидное рассечение перикарда под нижней легочной веной. Трахеобронхиальный анастомоз формируют отдельными узловыми швами синтетическим рассасывающимся плетеным шовным материалом на основе 100% полигликолевой кислоты с покрытием из тройного сополимера гликоната (триметиленкарбонат, ε-капролактон, гликолид) со средним сроком абсорбции размером 3/0 между трахеей, правым главным бронхом 3 и бронхом базальной пирамиды 2 при помощи пяти групп - для хрящевой, мембранозной частями между трахеей и правым главным бронхом, а так же хрящевой, каринальной и мембранозной частями бронха базальной пирамиды и трахеобронхиального анастомоза.
Затягивают лигатуры, наложенные на трахею 4 и бронхи, восстанавливают и проверяют герметичность трахеобронхиального дерева. Возобновляют эндотрахеальную вентиляцию легких.
Способ подтверждается клиническим примером.
Женщина, 32 года. Диагноз основного заболевания: рак левого главного бронха, метастазы в лимфатических узлах средостения; cT4N2M0, стадия IIIB; курс химиотерапии Cisplatinum (15.08, 13.09, 09.10, 29.10.2018 г.); курс терапии Imatinib; курс дистанционной лучевой терапии на область новообразования левого главного бронха, лимфатических узлов средостения; частичный регресс.
При первичном обращении по данным трахеобронхоскопии 27.05.2018 г. слева в просвете левого главного бронха по задней стенке сразу на 0,5 см ниже карины определялся верхний край опухолевой инфильтрации с участком изъязвления и деформацией просвета левого главного бронха вплоть до устья, сегментарные и субсегментарные бронхи - без поражения. Выполнена биопсия. Консультативное гистологическое исследование от 05.09.2018 г.: материал представлен фрагментами слизистой оболочки стенки бронха с фокусами аденоидной кистозной карциномы. По данным компьютерной томографии грудной клетки 29.05.2018 г. отмечалось сужение просвета левого главного бронха за счет утолщенных стенок с наличием содержимого, распространяющегося на нижнедолевой бронх с развитием ателектаза S8, S9 и частичного ателектаза S4, S5 с фиброзными изменениями в этих сегментах со сближенными деформированными просветами субсегментарных бронхов; проходимость трахеи, правых главного, долевых, сегментарных и субсегментарных бронхов не нарушена; средостение несколько смещено влево, дополнительных образований не выявлено; нижние паратрахеальные лимфатические узлы до 15×8 мм, лимфатические узлы аорто-пульмонального окна до 9×5 мм, бифуркационные лимфатические узлы до 11×4 мм, левые бронхопульмональные лимфатические узлы до 6×7 мм.
Принимая во внимание N+ статус, возможный риск R1-резекции с учетом морфологической картины опухоли, тактически решено провести курс неоадьювантной терапии. С 15.08.2018 г. проведен 1 цикл химиотерапии. Введен Cisplatinum 100 mg/m2 D1. С 13.09.2018 г. проведен 2 цикл химиотерапии. Введен Cisplatinum 100mg/m2 D1. С 09.10.2018 г. проведен 3 цикл химиотерапии. Введен Cisplatinum 75 mg/m2 (134 mg) D1. Доза редуцирована на 25% в связи с нейтропенией. С 29.10.2018 г. проведен 4 цикл химиотерапии. Введен Cisplatinum 100 mg/m2 (144 mg) D1. Выполнена редукция дозы на 20% в связи с нейтропенией.
По данным молекулярно-генетического исследования 25.09.2018 г. в исследованном образце обнаружена амплификация HER2/neu, не обнаружен высокий уровень экспрессии мРНК онкогена Her2/neu. В связи с низким содержанием рибонуклеиновых кислот в предоставленном материале не удалось выполнить молекулярно-генетическое исследование ALK, ROS1, RET, МЕТ. В дальнейшем проведен курс лечения Imatinib. 04.12.2018-17.01.2019 г. проведен курс дистанционной лучевой терапии на область новообразования левого главного бронха СОД 60 Гр, РОД 2,27 Гр, лимфатических узлов средостения СОД 50 Гр, РОД 2 Гр на линейном ускорителе Varian Clinac 2100 (IMRT модулированная по интенсивности лучевая терапия) с использованием системы синхронизации дыхания (RPM - respiratory gating system) в режиме интегрированного буста.
При контрольной компьютерной томографии 19.02.2019 г. - умеренное уменьшение перибронхиальной циркулярной инфильтрации стенки верхнедолевого и левого главного бронха, толщиной до 4-5 мм (ранее до 6-7 мм), при внутривенном контрастировании - умеренное накопление контрастного препарата в стенках бронхов; в прикорневой зоне S3, S4, S5 и в S6 левого легкого выявлялись множественные участки интерстициальных изменений в виде утолщения междольковых перегородок и участков уплотнения по типу «матового стекла»; проходимость трахеи, главных, долевых и сегментарных бронхов не нарушены; средостение не смещено; трахеобронхиальные лимфатические узлы до 14×9 мм, бифуркационные лимфатические узлы до 10×5 мм, бронхопульмональные лимфатические узлы справа до 9,6 мм, слева 13×10 мм. По данным трахеобронхоскопии 06.03.2019 г. в дистальной части левого главного бронха по медиальной стенке определялось утолщение слизистой оболочки на протяжении около 1,0 см. Микрорельеф в данной области при осмотре в белом свете и узкоспектральном режиме NBI не изменен, сосудистый рисунок четкий. Просвет бронха в этой зоне широкий, эндоскоп свободно проводился дистальнее, бронхи левого легкого осмотрены до субсегментов - без особенностей. Эндоскопическая картина регресса опухоли.
Стремление к радикальному лечению требует максимального отступа от края опухоли, что в стандартном случае диктует необходимость пневмонэктомии. Принимая во внимание молодой возраст пациентки и стойкое убеждение в необходимости щадящего отношения к функциональному состоянию легкого женщины, находящейся в состоянии ухода за новорожденным ребенком и планирующей следующую беременность, предпринята попытка сохранения максимально возможного объема левого легкого, реализовавшаяся впоследствии 23.04.2019 г. в верхней бронхангиопластической лобэктомии с сегментэктомией S6, резекцией бифуркации трахеи с Y-образной (двухрукавной) реконструкцией и формированием анастомоза между трахеей, правым главным бронхом и бронхом базальной пирамиды левого легкого, формированием ангиоанастомоза между левой легочной артерией и артерией базальной пирамиды левого легкого.
Интраоперационно выявлено, что в опухолевый инфильтрат вовлечены левый главный бронх до устья верхнедолевого бронха, S6, сосуды артерии и вены верхней доли. Установлено, что в этой ситуации сохранение верхней доли невозможно, и следует оценивать состояние нижней доли для ее оставления с соблюдением принципов радикальности. Нижнедолевой бронх пересечен до устьев S6 и базальной пирамиды. Край резекции бронха направлен на срочное гистологическое исследование: опухолевые клетки по краю резекции не обнаружены. Учитывая предполагаемое сохранение нижней доли при медиастинотомии сохранены ткани, в которых проходят бронхиальные артерии и нервы к нижней доле левого легкого. Раздельно и прецизионно для сохранения нервов, в том числе левого возвратного, лимфатических протоков, выполнено удаление лимфатических узлов №6, №5, №4L, №3а. Боталов проток пересечен. Выделена верхняя легочная вена, перевязана и прошита дважды нитью Safil 3/0, поскольку предполагалось ее использование для реимплантации нижней легочной вены. Левый главный бронх пересечен в границах неизмененных тканей, однако уже макроскопически со стороны слизистой оболочки на мембране трахеи выявлены изменения, которые, наиболее вероятно, соответствовали опухолевым. Край резекции бронха направлен на срочное гистологическое исследование: выявлены опухолевые клетки. В имеющейся ситуации для радикальности операции оказалась необходима резекция бифуркации трахеи с последующей Y-образной (двухрукавной) реконструкцией, формированием анастомоза между трахеей, правым главным бронхом и бронхом базальной пирамиды левого легкого.
Удалены лимфатические узлы №7, №8, №9, №10. Вентиляция правого легкого продолжена в режиме высокочастотной вентиляции. Подбородок приведен к грудной стенке. Острым путем резецирована бифуркация трахеи. Начато формирование трахеобронхиального анастомоза: отдельные узловые швы нитью Safil 3/0 наложены на трахею и правый главный бронх раздельными группами - для хрящевой и мембранозной частей. Швы поочередно затянуты, дистально расположенный правый главный бронх инвагинирован в трахею. При оценке вариантом имплантации нижнедолевого бронха установлено, что В6 в случае его имплантации получил бы значительную деформацию и не был бы функциональным. По этой причине отсутствовала целесообразность его сохранения. А6 прошита и пересечена аппаратом Echelon Flex 60 с 1 белой кассетой, бронх отсечен остро. Паренхима S6 пересечена аппаратом Echelon Flex 60 с 2 зелеными кассетами. Для мобилизации базальной пирамиды рассечена медиастинальная плевра, выполнено серповидное рассечение перикарда под левой нижней легочной веной. Оценена подвижность базальной пирамиды, определено, что реимплантация нижней легочной вены в верхнюю легочную вену не требуется. Решено, что во избежание коллизии сосудистых инструментов целесообразно наложить отдельные узловые швы на трахею, правый главный бронх и бронх базальной пирамиды, а их затягивание выполнить после формирования сосудистого анастомоза. Пятью группами - для хрящевой, мембранозной частями между трахеей и правым главным бронхом, а так же хрящевой, каринальной и мембранозной частями бронха базальной пирамиды и трахеобронхиального анастомоза - нитями Safil 3/0 наложены отдельные узловые швы.
Способ обеспечивает восстановление непрерывности трахеобронхиального дерева при верхней лобэктомии с резекцией S6 слева, сохранение при этом базальной пирамиды левого легкого за счет создания в зоне анастомоза пространства для вшивания бронха базальной пирамиды нужного диаметра и формы с приближением базальной пирамиды.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ТРАХЕОБРОНХИАЛЬНОГО АНАСТОМОЗА ПОСЛЕ РАСШИРЕННОЙ НИЖНЕЙ БИЛОБЭКТОМИИ СПРАВА | 2021 |
|
RU2752705C1 |
| СПОСОБ ТРАХЕОБРОНХИАЛЬНОГО АНАСТОМОЗА ПОСЛЕ РАСШИРЕННО-КОМБИНИРОВАННОЙ ПНЕВМОНЭКТОМИИ СПРАВА С ЦИРКУЛЯРНОЙ РЕЗЕКЦИЕЙ БИФУРКАЦИИ ТРАХЕИ | 2002 |
|
RU2237445C2 |
| СПОСОБ РЕКОНСТРУКЦИИ БИФУРКАЦИИ ТРАХЕИ ПОСЛЕ ЦИРКУЛЯРНОЙ РЕЗЕКЦИИ КАРИНЫ И ЛЕВОГО ГЛАВНОГО БРОНХА | 2003 |
|
RU2270616C2 |
| СПОСОБ НАЛОЖЕНИЯ ТРАХЕО-БРОНХИАЛЬНОГО И МЕЖБРОНХИАЛЬНОГО АНАСТОМОЗОВ | 1994 |
|
RU2112437C1 |
| СПОСОБ ПРАВОСТОРОННЕЙ ПУЛЬМОНЭКТОЛОГИИ С РЕЗЕКЦИЕЙ БИФУРКАЦИИ ТРАХЕИ У БОЛЬНЫХ РАКОМ ЛЕГКИХ | 1995 |
|
RU2065291C1 |
| УСТРОЙСТВО ДЛЯ НАЛОЖЕНИЯ АНАСТОМОЗОВ ПОСЛЕ РЕЗЕКЦИИ ТРАХЕИ И БРОНХОВ | 2004 |
|
RU2261671C1 |
| СПОСОБ НАЛОЖЕНИЯ ТРАХЕОБРОНХИАЛЬНОГО АНАСТОМОЗА ПРИ ПРАВОСТОРОННЕЙ ПНЕВМОНЭКТОМИИ | 1990 |
|
RU2012249C1 |
| СПОСОБ АДАПТАЦИИ ДИАМЕТРОВ ВОЗДУХОНОСНЫХ ПУТЕЙ ПРИ ТРАХЕО- ИЛИ МЕЖБРОНХИАЛЬНОЙ РЕЗЕКЦИИ | 2001 |
|
RU2226073C2 |
| Способ лечения левостороннего бронхолегочного рака с переходом на бифуркацию трахеи | 1988 |
|
SU1543597A1 |
| СПОСОБ БРОНХОМИОПЛАСТИКИ ПОСЛЕ БЕСКУЛЬТЕВОЙ ОБРАБОТКИ ПРАВОГО ГЛАВНОГО БРОНХА | 2018 |
|
RU2692989C1 |
Изобретение относится к медицине, а именно к онкологии, торакальной хирургии. В режиме высокочастотной вентиляции правого легкого выполняют одновременную Y-образную реконструкцию бронхов с формированием анастомоза между трахеей, правым главным бронхом и бронхом базальной пирамиды левого легкого. При этом после циркулярной резекции бифуркации трахеи производят приведение подбородка пациента к грудной стенке. Дистально расположенный правый главный бронх инвагинируют в трахею таким образом, что оставляют пространство по левой стенке анастомоза для вшивания бронха базальной пирамиды. Рассекают медиастинальную плевру. Пересекают легочную связку. Выполняют серповидное рассечение перикарда под нижней легочной веной. Мобилизуют базальную пирамиду. При этом трахеобронхиальный анастомоз формируют отдельными узловыми швами синтетическим рассасывающимся плетеным шовным материалом. Затягивают лигатуры сначала между трахеей и правым главным бронхом, а потом между бронхом базальной пирамиды и сформированным трахеобронхиальным анастомозом. Возобновляют эндотрахеальную вентиляцию легких. Способ позволяет восстановить непрерывность трахеобронхиального дерева при верхней лобэктомии с резекцией S6 слева, обеспечить сохранение базальной пирамиды левого легкого за счет создания в зоне анастомоза пространства для вшивания бронха базальной пирамиды нужного диаметра и формы с приближением базальной пирамиды. 4 ил., 1 пр.
Способ Y-образной реконструкции бифуркации трахеи после верхней лобэктомии с резекцией S6 слева, отличающийся тем, что в режиме высокочастотной вентиляции правого легкого выполняют одновременную Y-образную реконструкцию бронхов с формированием анастомоза между трахеей, правым главным бронхом и бронхом базальной пирамиды левого легкого, при этом после циркулярной резекции бифуркации трахеи производят приведение подбородка пациента к грудной стенке, дистально расположенный правый главный бронх инвагинируют в трахею таким образом, что оставляют пространство по левой стенке анастомоза для вшивания бронха базальной пирамиды, рассекают медиастинальную плевру, пересекают легочную связку, выполняют серповидное рассечение перикарда под нижней легочной веной, мобилизуют базальную пирамиду, при этом трахеобронхиальный анастомоз формируют отдельными узловыми швами синтетическим рассасывающимся плетеным шовным материалом, затягивают лигатуры сначала между трахеей и правым главным бронхом, а потом между бронхом базальной пирамиды и сформированным трахеобронхиальным анастомозом, возобновляют эндотрахеальную вентиляцию легких.
| Chida M | |||
| et al | |||
| Extended Sleeve Lobectomy for Locally Advanced Lung Cancer | |||
| Колосоуборка | 1923 |
|
SU2009A1 |
| Прибор для умножения и деления многозначных чисел на однозначные | 1923 |
|
SU900A1 |
| СПОСОБ РЕКОНСТРУКЦИИ БИФУРКАЦИИ ТРАХЕИ ПОСЛЕ ЦИРКУЛЯРНОЙ РЕЗЕКЦИИ КАРИНЫ И ЛЕВОГО ГЛАВНОГО БРОНХА | 2003 |
|
RU2270616C2 |
| US 8409070 B2, 02.04.2013 | |||
| Харченко В.П | |||
| и др | |||
| Реконструктивные операции на бронхах и бифуркации трахеи при хирургическом и комбинированном лечении рака легкого | |||
| Онкология | |||
| Журнал им | |||
| П.А | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
Авторы
Даты
2021-11-12—Публикация
2021-05-18—Подача