Изобретение относится к медицине, а именно, к онкологии, и может быть использовано при лечении рака ободочной кишки и ректосигмоидного отдела для прогнозирования исхода заболевания и формирования групп риска неблагоприятного исхода.
Известны способы прогнозирования течения рака ободочной кишки и ректосигмоидного отдела, основанные на исследовании уровня циркулирующих опухолевых клеток (ЦОК), однако данные нередко противоречивы. Если одни авторы считают ЦОК достаточно эффективным независимым фактором прогноза при предоперационном обследовании больных с различными стадиями заболевания (см. Abdalla TSA, Meiners J, Riethdorf S, König A, Melling N, Gorges T, Karstens KF, Izbicki JR, Pantel K, Reeh M. Prognostic value of preoperative circulating tumor cells counts in patients with UICC stage I-IV colorectal cancer. PLoS One. 2021 Jun 10;16(6):e0252897. doi: 10.1371/journal.pone.0252897. PMID: 34111181; PMCID: PMC8191913), то по мнению других уровень ЦОК имеет прогностическое значение только при определении на послеоперационном этапе (см. Yang C, Shi D, Wang S, Wei C, Zhang C, Xiong B. Prognostic value of pre- and post-operative circulating tumor cells detection in colorectal cancer patients treated with curative resection: a prospective cohort study based on ISET device. Cancer Manag Res. 2018 Oct 4;10:4135-4144. doi: 10.2147/CMAR.S176575. PMID: 30323669; PMCID: PMC6177518.).
В некоторых работах уровень ЦОК рассматривается как вспомогательный прогностический фактор (см. Pan RJ, Hong HJ, Sun J, Yu CR, Liu HS, Li PY, Zheng MH. Detection and Clinical Value of Circulating Tumor Cells as an Assisted Prognostic Marker in Colorectal Cancer Patients. Cancer Manag Res. 2021 Jun 8;13:4567-4578. doi: 10.2147/CMAR.S300554. PMID: 34135633; PMCID: PMC8197664.) и указывает на то, что выявление новых маркеров ЦОК и оценка их гетерогенности является важной, но нерешенной проблемой (см. Nanduri LK, Hissa B, Weitz J, Schölch S, Bork U. The prognostic role of circulating tumor cells in colorectal cancer. Expert Rev Anticancer Ther. 2019 Dec;19(12):1077-1088. doi: 10.1080/14737140.2019.1699065. Epub 2019 Dec 6. PMID: 31778322.). Авторы подчеркивают, что представляется недостаточным одно исследование уровня ЦОК, вследствие чего применяется комплексная оценка уровня ЦОК и других факторов, позволяющих проводить дополнительную стратификацию больных.
Известен «Способ определения продолжительности адъювантной химиотерапии при местно-распространенном колоректальном раке с метастазами в регионарные лимфоузлы после радикальных оперативных вмешательств» (см. патент на изобретение RU 2618405 С1, опубл. 03.05.2017, Бюл. № 13), включающий исследование уровней ЦОК в крови больных, отличающийся тем, что на 7 сутки после оперативного вмешательства дополнительно определяют уровень VEGF в крови больных, затем проводят 6 курсов адьювантной химиотерапии, через 3 недели после окончания 6 курса адъювантной химиотерапии определяют уровень VEGF и число ЦОК в периферической крови больного, при повышении уровня VEGF в 2 и более раза и содержании ЦОК более 5 в 7,5 мл крови определяют отсутствие стабилизации опухолевого процесса в 100% случаев, что является показанием для увеличения числа курсов адъювантной химиотерапии.
Однако данный способ ориентирован на оптимизацию длительности адъювантной химиотерапии при КРР и не ставит задачей оценку риска неблагоприятного (летального) исхода у больных.
Наиболее близким к заявляемому способу является известный «Способ прогнозирования метастазирования при раке ободочной кишки» (см. патент на изобретение RU 2613142 С1, опубл. 15.03.2017, Бюл. № 8), заключающийся в том, что до операции определяют наличие мутации гена KRAS в опухоли, выполняют исследование ЦОК в крови и при отсутствии мутации гена KRAS и содержании ЦОК более 10 в 7,5 мл крови прогнозируют метастазирование в 100% случаев, а при наличии мутации гена KRAS и содержании циркулирующих опухолевых клеток более 5 в 7,5 мл крови прогнозируют метастазирование в 100% случаев. Однако, несмотря на то, что способ не предусматривает оценку риска летального исхода больных, он непосредственно связан с метастазированием.
Многими авторами ЦОК рассматривают как перспективный прогностически значимый маркер в отношении оценки риска прогрессии онкологических заболеваний. Однако вышеупомянутые разноречивые данные могут быть связаны с гетерогенностью их популяции: среди них встречаются опухолевые клетки с фенотипом стволовых, клетки в состоянии эпителиально-мезенхимального перехода и клетки без указанных признаков. Опухолевые стволовые клетки (ОСК) являются основой для развития метастазов (см. Walcher L, Kistenmacher AK, Suo H, et al., Cancer Stem Cells-Origins and Biomarkers: Perspectives for Targeted Personalized Therapies. Front Immunol. 2020 Aug 7;11:1280; Hervieu C, Christou N, Battu S, Mathonnet M. The Role of Cancer Stem Cells in Colorectal Cancer: From the Basics to Novel Clinical Trials. Cancers (Basel). 2021 Mar 4;13(5):1092), что обосновывает применение нами совместное с уровнем ЦОК определение процента опухолевых клеток, экспрессирующих маркер стволовости CD44.
Техническим результатом предлагаемого нами изобретения является разработка способа, позволяющего точно и информативно прогнозировать риск неблагоприятного (летального) исхода рака ободочной кишки и ректосигмоидного отдела.
Технически результат достигают тем, что в ткани удаленной опухоли методом иммуногистохимического анализа определяют процент опухолевых клеток, экспрессирующих маркер стволовости CD44, затем с помощью логистической регрессионной модели рассчитывают коэффициент прогноза летального исхода – K по формуле:
К = exp(z)/(1+exp(z)), где
z = 0,526*ранг ЦОК + 1,11*ранг CD44+ - 1,46, где
0,526 – постоянная величина,
1,11; 1,46 – коэффициенты,
при значении K ≥ 0,411 прогнозируют высокий риск летального исхода, а при K < 0,411 прогнозируют низкий риск летального исхода.
Авторы предлагаемого способа проводили наблюдение за больными в течение 5 лет после операции. Наступление летального исхода, связанного с прогрессированием основного заболевания в течение периода наблюдения, расценивали как короткую общую выживаемость; отсутствие летального исхода в этот период – как длительную.
Применение регрессионного анализа Кокса позволило доказать статистически значимое сопряжение ранга ЦОК, ранга ЦОК совместно с учетом экспрессии CD44+ на опухолевых стволовых клетках с общей выживаемостью (см. Таблица 1). Причем, как один показатель изолированно (ЦОК), так и два показателя (ЦОК и CD44+) независимо от стадии (II, III) статистически значимо влияли на общую выживаемость. Поправка на стадию заболевания у 102 больных обучающей выборки при регрессионном анализе Кокса позволила доказать независимость использования двух предикторов в модели.
Таблица 1
Параметры регрессионного анализа Кокса по оценке изолированного и совместного с экспрессией CD44+ влияния ЦОК на общую выживаемость больных раком ободочной кишки и ректосигмоидного отдела
β
С повышением концентрации ЦОК в крови больных было ассоциировано снижение выживаемости в послеоперационный период (см. Таблица 1), о чем свидетельствовали высокие значения β-стандартизированного коэффициента регрессии, критерия Вальда и соответствующий р=0,002.
Оба показателя ранжировали, для ЦОК (0, 1-3, 4-9 и выше 10 в 7,5 мл крови – это ранги 0, 1, 2 и 3 соответственно), для CD44+ в опухолевой ткани (ниже и выше 10% - ранги 0 и 1 соответственно) (см. Таблица 2,3).
Таблица 2
Ранжирование показателей циркулирующих опухолевых клеток (ЦОК)
исход
Таблица 3
Ранжирование показателей опухолевых клеток, экспрессирующих маркер стволовости CD44 (ОСК)
исход
Повышение концентрации ЦОК в крови выше ранга 2 сопровождалось повышением риска развития летального исхода в 1,58 раза (р=0,002). Одновременный учет экспрессии маркеров ОСК и концентрации ЦОК в крови расширил прогностические возможности для сочетания ЦОК и CD44+. Было выявлено, что при уровне ЦОК ≥ 4 и экспрессии CD44+ выше 10% риск развития летального исхода у пациентов возрастал в 7,2 раза (p<0,001) (таблица 1).
Для оценки риска неблагоприятного исхода заболевания, была разработана модель расчета прогностического коэффициента К, учитывающая ранжирование ЦОК и CD44+, по формуле:.
К=exp(z)/(1+exp(z)),
z = 0,526*ранг ЦОК + 1,11*ранг CD44+ - 1,46, где
0,526 – постоянная величина,
1,11; 1,46 – коэффициенты.
Далее методом ROC анализа была найдена дифференциальная разделительная точка для формирования заключения о риске летального исхода. При значении K ≥ 0,411, с чувствительностью 81,2% и специфичностью 80,8% прогнозируют высокий риск неблагоприятного (летального исхода), а при значении К < 0,411 прогнозируют низкий риск неблагоприятного (летального) исхода.
Статистическую значимость модели оценивали по критерию Пирсона: χ2=12,5, соответствующая доверительная вероятность р=0,0019, модель статистически значима.
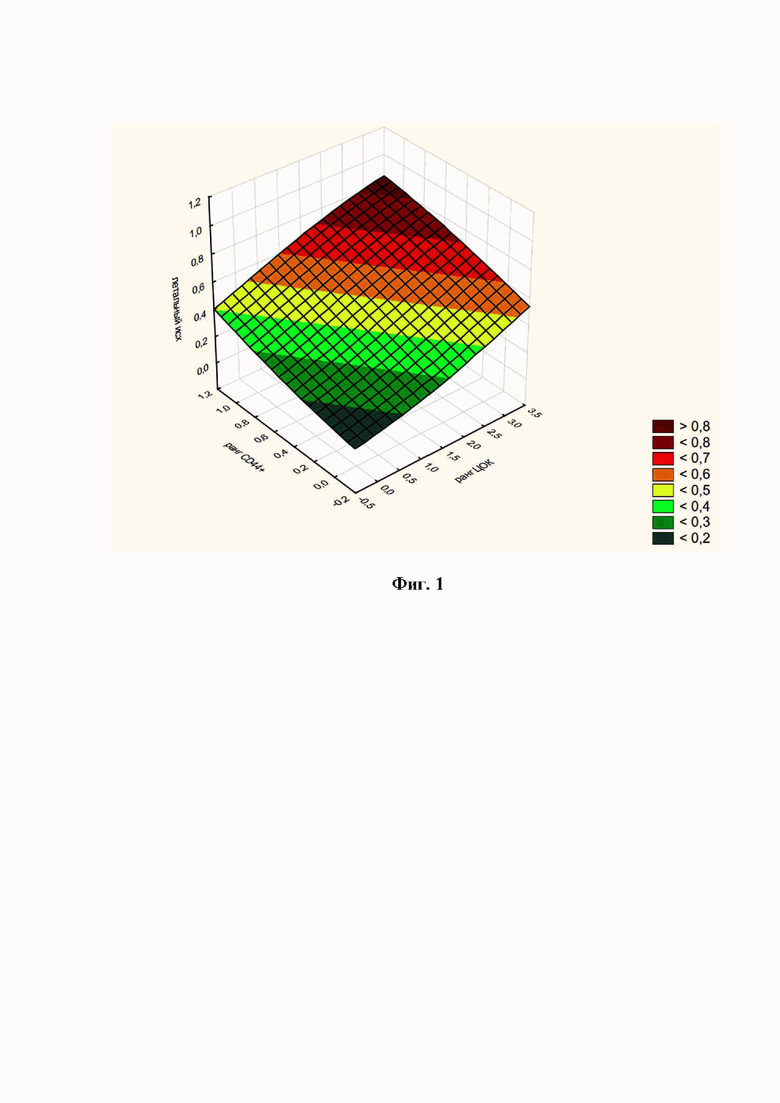
На фигуре 1 представлена графическая зависимость величины К от ранга ЦОК и ранга экспрессии CD44.
Изобретение «Способ прогнозирования риска неблагоприятного исхода рака ободочной кишки и ректосигмоидного отдела» является новым, так как оно неизвестно в области медицины при прогнозировании течения этого вида рака, исхода заболевания.
Новым является то, что в крови больных локальным и местно-распространенным раком ободочной кишки и ректосигмоидного отдела, у которых первым этапом лечения является хирургический, методом CellSearch до операции определяют уровень ЦОК, а в ткани удаленной опухоли методом иммуногистохимического анализа (ИГХ) определяют уровень опухолевых клеток, экспрессирующих маркер стволовости CD44, ранжируют показатели, методом логистической регрессии вычисляют показатель K и при его значении выше 0,411 прогнозируют высокий риск неблагоприятного (летального) исхода, что является основанием для выбора тактики дальнейшего лечения и его индивидуализации с целью улучшения его результатов.
Способ осуществляется следующим образом.
До проведения операции у больных берут периферическую кровь, в которой методом CellSearch определяют уровень ЦОК, результаты ранжируют (0, 1-3, 4-9 и выше 10 клеток в 7,5 мл крови – ранги 0, 1, 2 и 3 соответственно).
После проведения операции в ткани опухоли методом ИГХ определяют процентное содержание CD44+, результаты ранжируют (ниже и выше 10% - ранги 0 и 1 соответственно).
Методом регрессионного анализ Кокса доказывают возможность использования ЦОК и CD44+ как факторов прогнозирования риска неблагоприятного исхода рака ободочной кишки и ректосигмоидного отдела. Методом логистической регрессии получали формулу для определения коэффициента прогноза неблагоприятного исхода (K), при значениях которого выше 0,411 прогнозируют высокий риск неблагоприятного (летального) исхода.
Приводим клинические примеры, подтверждающие применимость и эффективность данного способа.
Клинический пример 1.
Больной У., 53 г., поступил в отделение абдоминальной онкологии ФГБУ «НМИЦ онкологии» Минздрава России с диагнозом рак сигмовидной кишки с жалобами на запоры, примесь крови в кале, похудание, слабость. При поступлении больному выполнена фиброколоноскопия с биопсией, по данным которой выявлен рак сигмовидной кишки на 20 см от ануса. По результатам гистологического исследования биопсийного материала выявлена низкодифференцированная аденокарцинома. Установлен диагноз: Рак сигмовидной кишки, Т4N1M0, ст.3, гр2.
До оперативного вмешательства больному проведено исследование циркулирующих опухолевых клеток периферической крови, по результатам которого выявлено 10 ЦОК.
После предоперационной подготовки выполнена резекция сигмовидной кишки. Проведено гистологическое исследование операционного материала, по данным которого определена низкодифференцированная аденокарцинома с прорастанием всех слоев стенки до висцеральной брюшины, метастатическим поражением лимфатических узлов. По результатам иммуногистохимического исследования выявлена экспрессия CD44 опухолевыми клетками 40%.
При ранжировании показателей ЦОК присвоено значение ранга 3, экспрессии CD44 – ранг 1.
Был вычислен прогностический коэффициент K, учитывающий ранжирование ЦОК и CD44+.
K=exp(0,526*3 + 1,11*1 - 1,46)/(1+exp(0,526*3 + 1,11*1 - 1,46))= 0,77
Значение коэффициент K составило 0,77. Риск развития летального исхода определен как высокий.
В послеоперационном периоде больному проведено 6 курсов адъювантной ХТ по схеме FOLFOX.
Летальный исход от основного заболевания зафиксирован через 48,8 мес. от начала проведения оперативного вмешательства.
Клинический пример 2.
Больной К., 39 л., поступил в отделение абдоминальной онкологии ФГБУ «НМИЦ онкологии» Минздрава России с жалобами на боли в животе, запоры, похудание, слабость. При фиброколоноскопии выявлена опухоль нисходящей ободочной кишки на 52 см от ануса. По результатам гистологического исследования биопсийного материала выявлена умереннодифференцированная аденокарцинома. Установлен диагноз: Рак нисходящего отдела ободочной кишки, Т3N1M0, ст.3, гр2.:
До оперативного вмешательства больному проведено исследование циркулирующих опухолевых клеток периферической крови, по результатам которого выявлена 1 ЦОК.
После предоперационной подготовки выполнена операция гемиколэктомия слева. Проведено гистологическое исследование операционного материала, по данным которого определена умереннодифференцированная аденокарцинома с инвазией подслизистой, мышечной оболочки, до субсерозной основы, метастатическим поражением лимфатических узлов. По результатам иммуногистохимического исследования выявлена экспрессия CD44 8% опухолевых клеток.
При ранжировании показателей ЦОК присвоено значение ранга 1, экспрессии CD44 – ранг 0.
Был вычислен прогностический коэффициент K, учитывающий ранжирование ЦОК и CD44+.
K=exp(0,526*1 + 1,11*0 - 1,46)/(1+exp(0,526*1 + 1,11*0 - 1,46))= 0,28
Значение коэффициента K составило 0,28. Риск развития летального исхода определен как низкий.
В послеоперационном периоде больному проведено 6 курсов адъювантной ХТ по схеме FOLFOX.
Больной наблюдается в течение 76,4 мес. от начала проведения оперативного вмешательства без признаков прогрессирования основного заболевания.
Технико-экономическая эффективность «Способа прогнозирования неблагоприятного исхода рака ободочной кишки и ректосигмоидного отдела» заключается в том, что использование способа позволяет прогнозировать риск развития неблагоприятного исхода у больных локальным и местно-распросраненным раком ободочной кишки и ректосигмоидного отдела, формировать группы риска развития неблагоприятного исхода, индивидуализировать тактику лечения и улучшить его результаты; способ несложен в исполнении.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования неблагоприятного исхода локального и местно-распространенного рака ободочной кишки и ректосигмоидного соединения | 2022 |
|
RU2789968C1 |
| Способ расчёта срока отдаленного метастазирования у больных раком ободочной кишки и ректосигмоидного соединения | 2022 |
|
RU2782149C1 |
| Способ дооперационного прогнозирования риска рецидива у больных раком эндометрия Т1 стадии | 2021 |
|
RU2762493C1 |
| Способ прогнозирования риска плохого ответа опухоли на неоадъювантную химиотерапию у пациенток с инвазивной карциномой молочной железы | 2018 |
|
RU2682967C1 |
| Способ прогнозирования риска прогрессирования метастатического колоректального рака после анти-EGFR терапии | 2024 |
|
RU2820402C1 |
| Способ прогнозирования гематогенного метастазирования при инвазивной карциноме неспецифического типа молочной железы на основе определения различных популяций циркулирующих опухолевых клеток в крови до лечения | 2018 |
|
RU2678202C1 |
| Способ прогнозирования риска опухолевой прогрессии у больных раком молочной железы | 2024 |
|
RU2838618C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАДИОЧУВСТВИТЕЛЬНОСТИ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ | 2020 |
|
RU2735982C2 |
| Способ прогнозирования метастазирования местно-распространенного рака толстой кишки | 2016 |
|
RU2619340C1 |
| Способ прогнозирования риска летального исхода в первые 4 года от начала противоопухолевого лечения у больных плоскоклеточным раком легкого | 2023 |
|
RU2817940C1 |
Изобретение относится к области медицины, в частности к онкологии, и предназначено для прогнозирования неблагоприятного исхода рака ободочной кишки и ректосигмоидного отдела. До проведения операции исследуют уровень циркулирующих опухолевых клеток (ЦОК). В ткани удаленной опухоли методом иммуногистохимического анализа определяют процент опухолевых клеток, экспрессирующих маркер стволовости CD44. С помощью логистической регрессионной модели рассчитывают коэффициент прогноза летального исхода по формуле K = exp(z)/(1+exp(z)). При значении K ≥ 0,411 прогнозируют высокий риск летального исхода. При K < 0,411 прогнозируют низкий риск летального исхода. Изобретение позволяет точно и информативно прогнозировать риск летального исхода рака ободочной кишки и ректосигмоидного отдела. 1 ил., 3 табл., 2 пр.
Способ прогнозирования неблагоприятного исхода рака ободочной кишки и ректосигмоидного отдела, включающий исследование до проведения операции уровня циркулирующих опухолевых клеток (ЦОК), характеризующийся тем, что в ткани удаленной опухоли методом иммуногистохимического анализа определяют процент опухолевых клеток, экспрессирующих маркер стволовости CD44, затем с помощью логистической регрессионной модели рассчитывают коэффициент прогноза летального исхода – K по формуле:
K = exp(z)/(1+exp(z)), где
z = 0,526*ранг ЦОК + 1,11*ранг CD44+ - 1,46, где
0,526 – постоянная величина,
при уровне ЦОК 0, 1-3, 4-9 и выше 10 клеток в 7,5 мл крови – ЦОК присваивают ранги 0, 1, 2 и 3 соответственно;
при процентном содержании CD44+ ниже и выше 10% - CD44+ присваивают ранги 0 и 1 соответственно;
1,11; 1,46 – коэффициенты,
при значении K ≥ 0,411 прогнозируют высокий риск летального исхода, а при K < 0,411 прогнозируют низкий риск летального исхода.
| Способ прогнозирования метастазирования при раке ободочной кишки | 2015 |
|
RU2613142C1 |
| Способ прогнозирования течения рака ободочной кишки | 1988 |
|
SU1644030A1 |
| WO 2010042228 A2, 15.04.2010 | |||
| FANG C | |||
| et al | |||
| Топочная решетка для многозольного топлива | 1923 |
|
SU133A1 |
| Cancer Medicine | |||
| Автомобиль-сани, движущиеся на полозьях посредством устанавливающихся по высоте колес с шинами | 1924 |
|
SU2017A1 |
Авторы
Даты
2022-05-18—Публикация
2021-10-19—Подача