Изобретение относится к медицине, а именно к способам оценки результатов хирургического воздействия в онкологии, и может быть использовано для послеоперационной оценки зоны криоаблации при лечении рака почки.
За последнее десятилетие аблационная терапия под визуальным контролем приобрела популярность при лечении опухолей небольших размеров (Жумалиева В.А. и соавт., 2014). Аблативные методики являются альтернативой оперативному лечению почечно-клеточного рака (ПКР). К ним относятся вмешательства, выполняемые под контролем различных методов визуализации с разнообразными способами деструктивного воздействия. Наиболее часто используются: радиочастотная термоабляция (РЧА), микроволновая (МА) и криоабляция (КА).
Известны общепринятые методы контроля через 1-6 месяцев после КА путем выполнения компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) с контрастированием. Оценка эффективности базируется на отсутствии васкуляризации в области образования и уменьшении объема опухоли (Gervais D.A. et. Al., 2005). После КА область воздействия на КТ выглядит как область со сниженным контрастированием. Нередко часть из них демонстрируют постепенное уменьшение размера и тонкое неоднородное кольцо по периферии, которое может сохраняться через несколько месяцев после КА (Kim D.K. et al., 2019). При MPT аблированная зона характеризуется гипер- или изоинтенсивным сигналом на Т1-ВИ и гипоинтенсивным на Т2-ВИ (Rioja J., 2008; Zeccolini G. Et al., 2014).
Существуют данные о том, что выполнение КТ или МРТ с контрастированием через 3-4 месяца является предпочтительным, поскольку более ранний контроль приводит к частым ложноположительным результатам из-за наличия артефактов, связанных с постаблативными изменениями (Thumar А.В. et al., 2010).
Несмотря на то, что КТ и МРТ демонстрируют высокие показатели диагностической эффективности в оценке проведенного лечения, контрастные вещества имеют нефротоксичность (контраст на основе йода) или могут стимулировать нефрогенный системный фиброз (контраст на основе гадолиния) и поэтому не рекомендованы для пациентов со сниженной функцией почек.
Для контроля после проведения КА в последние годы нередко используют УЗИ (Venkatesan A.M. et al., 2011). Это связано с невысокой стоимостью, отсутствием лучевой нагрузки и возможностью работы в режиме реального времени. Серошкальная эхография имеет ряд ограничений для качественной визуализации зоны абляции, поэтому эхоконтрастирование способно существенно повысить информативность метода для контроля за состоянием пациента после проведенного лечения (Barozzi L. Et al., 2014)
Известно исследовании Meloni M.F., в котором он сравнил результаты КТ и МРТ с эхоконтрастированием в наблюдении за 29 пациентами с 30 опухолями почки, получавшими РЧА. Совпадение результатов между методами составило 100%. Чувствительность УЗИ с контрастированием - 96,6%, специфичность - 100%, прогностическая ценность положительного результата - 100%, прогностическая ценность отрицательного результата - 98%. Автор пришел к выводу, что контрастно-усиленное ультразвуковое исследование (КУУЗИ) является эффективной альтернативой КТ или МРТ в мониторинге опухолей почки после проведенной РЧА (Meloni M.F., 2008).
Известно аналогичное исследование Zeccolini G. и соавторов, в котором проводили контроль за зоной криоабляции у 25 больных. Средние размеры опухоли составляли 2,8 см. По результатам биопсии у всех пациентов был обнаружен светлоклеточный вариант ПКР. При дооперационном КУУЗИ опухоли были гиперконтрастными, распределение интенсивности было выраженнее, чем прилегающая почечная паренхима в артериальной фазе (Zeccolini G. Et al., 2014). К А считалась успешной в том случае, если при обеих методиках отсутствовало контрастирование зоны абляции. Средний период наблюдения составил 3 года. Отмечалось отсутствие изменения размеров зоны абляции на протяжении всего времени контроля. У 24 пациентов контрастирование отсутствовало как при МРТ, так и при КУУЗИ. В 1 случае, во время наблюдения, КУУЗИ и МРТ выявили гистологически подтвержденный рецидив при контрольном исследовании через 1 год после процедуры. Соответствие между эхоконтрастированием и МРТ составило 100%. Это исследование демонстрирует целесообразность использования КУУЗИ для мониторинга КА почек.
В целом следует признать, что публикации, посвященные вопросам применения КУУЗИ при РЧА или микроволновой абляции в почках, в мировой (преимущественно иностранной литературе) представлены достаточно полно. Также приведены средние цифры чувствительности 64-100% и специфичности 96,6-98,7% (Hoeffel С. Et al., 2010; Kong W.T. et al., 2011).
Известны серии исследований с использованием КУУЗИ в качестве метода контроля после лапароскопической или чрескожной криоабляции (Wink М.Н. et al., 2007; Zhu Q. Et al., 2005).
Однако основными недостатками КУУЗИ при ведении таких пациентов является то, что, несмотря на хорошие результаты при оценке зоны абляции почек, быстрое контрастирование и вымывание могут вызвать проблемы при интерпретации изображений (Venkatesan A.M. et al., 2011). Так же колоссальную роль оказывает расположение зоны и конституция пациента, затрудняющая визуализацию верхних отделов почки с минимальным межреберным доступом или нижних отделов у пациентов с повышенным газообразованием, а также у пациентов с ожирением (Sanz Е. Et al., 2015). Важно помнить и о высокой операторозависимости метода, особенно в вопросах контроля за зоной абляции, так как в руках неопытного исследователя результаты могут быть существенно искажены (Zeccolini G. Et al., 2014; Sanz E. Et al., 2015).
Подводя итог вышесказанному, следует отметить, что КУУЗИ является высокоинформативным методом диагностики, не несущим лучевой нагрузки и позволяющим проводить мониторинг после различных вариантов аблативного лечения опухоли почки. Ограниченная доступность ультразвукового контрастного вещества (УКВ) и другие проблемные вопросы в настоящее время сдерживают широкое внедрение данного подхода в клиническую практику, однако предварительные результаты указывают на его перспективность и необходимость дальнейших целенаправленных исследований в этой области.
Таким образом, оценка зоны абляции является актуальной проблемой современной медицины. КТ с болюсным контрастным усилением занимает лидирующие позиции и остается «золотым стандартом» в диагностике данного состояния. Однако на сегодняшний день, длительность исследования, меньшая доступность и ряд абсолютных и относительных противопоказаний являются ограничивающими факторами способа.
Высокая разрешающая способность, отсутствие лучевой нагрузки и чувствительность к низкоскоростному опухолевому кровотоку являются очевидными достоинствами метода. Немаловажным является и факт элиминации контрастного агента через легкие, без дополнительной нагрузки на исследуемый орган, особенно при проведении абляции у пациентов с тяжелой соматической патологией и противопоказаниями к оперативному лечению.
На сегодняшний день отсутствуют четкие рекомендации по срокам контроля после КА и других вариантов малоинвазивного лечения, недостаточно изучены паттерны контрастирования на предмет четкого разграничения постаблативных изменений и остаточной опухолевой ткани. Требуют углубленного изучения и всестороннего анализа и другие аспекты применения мпУЗИ в рамках рассматриваемых нозологий.
Техническим результатом изобретения является идентификация паттернов контрастирования для послеоперационной оценки путем УЗИ с эхоконтрастированием зоны криоаблации при лечении рака почки в оптимально установленные временные периоды.
Указанный технический результат достигается в способе послеоперационной оценки зоны криоаблации при лечении рака почки путем ультразвукового исследования (УЗИ) с оценкой формы, структуры, контура, эхогенности, наличия кровотока, в котором дополнительно выполняют УЗИ с эхоконтрастированием (КУУЗИ) в зоне криоаблации на 1-2 сутки, затем повторяют через 3, 6 месяцев и через год, ультразвуковое контрастное вещество (УКВ) вводят в объеме 1,5-2,0 мл, пациента просят задержать дыхание в момент появления препарата в корковом веществе почки и во время начала вымывания его из почки, для оценки зоны криоаблации используют следующие 5 перфузионных паттернов контрастирования:
- реактивных изменений - округлая зона или зона неправильной формы с наличием области периферического отека, характеризующейся поступлением контрастного вещества, и области центрального некроза;
- остаточной опухоли - зона с выраженной асимметрией, остаточным пристеночным образованием и зоной некроза;
- зоны некроза - округлая зона в виде анэхогенной аваскулярной области с отсутствием поступления контрастного препарата в структуру зоны абляции, имеет четкие контуры и однородную структуру;
- фиброзных изменений - зона с наличием фиброзных перегородок без накопления контрастного препарата с возможным фоновым накоплением в структуре перегородок;
- рецидива - зона с наличием узлового образования, характеризуется более ранним поступлением и вымыванием контрастного вещества в сравнении с окружающей паренхимой;
оценивают зону криоаблации в зависимости от вида паттерна следующим образом:
перфузионный паттерн рецидива - рецидив опухоли, перфузионный паттерн остаточной опухоли - остаточная злокачественная ткань, перфузионный паттерн фиброзных изменений - формирование рубцовой ткани, перфузионный паттерн некроза - формирование зоны некроза, перфузионный паттерн реактивных изменений - зона некроза с периферическим воспалением.
Способ иллюстрируется фиг. 1-7, где:
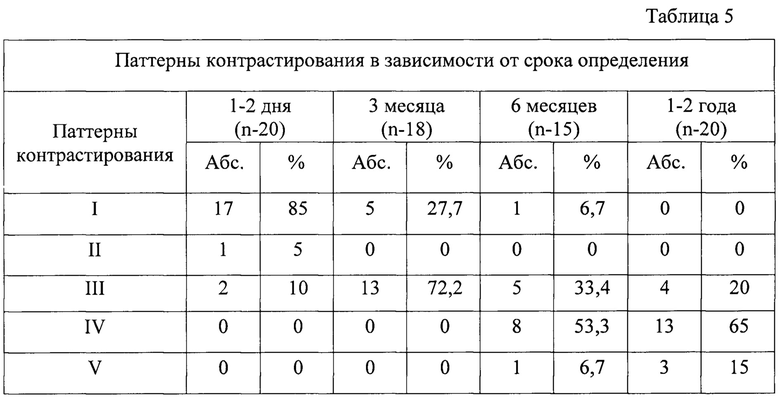
На фиг. 1, 2 - методы оценки КУУЗИ. Фиг. 1 - качественный метод оценки характеристик контрастирования путем установки рамок ROI на образование (красный круг) и на условно здоровую паренхиму почки (желтый круг). Фиг. 2 - автоматическое построение кинетических кривых с осями интенсивности и времени контрастирования.
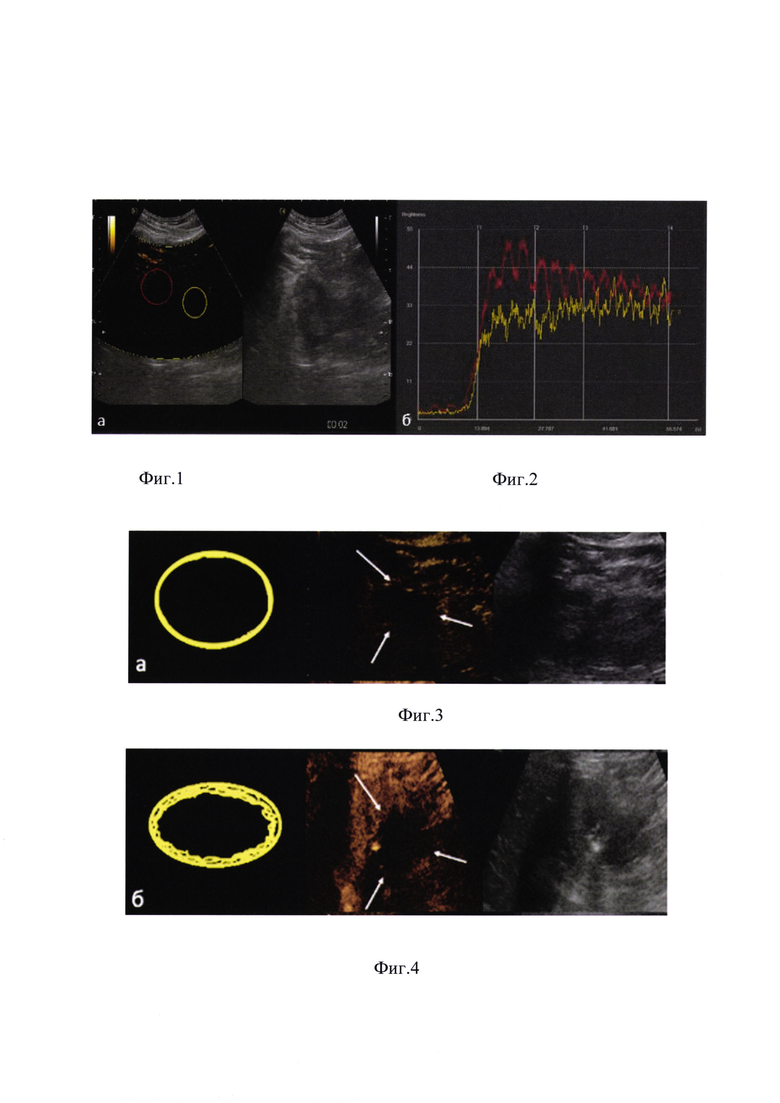
На фиг. 3 - перфузионный паттерн некроза.
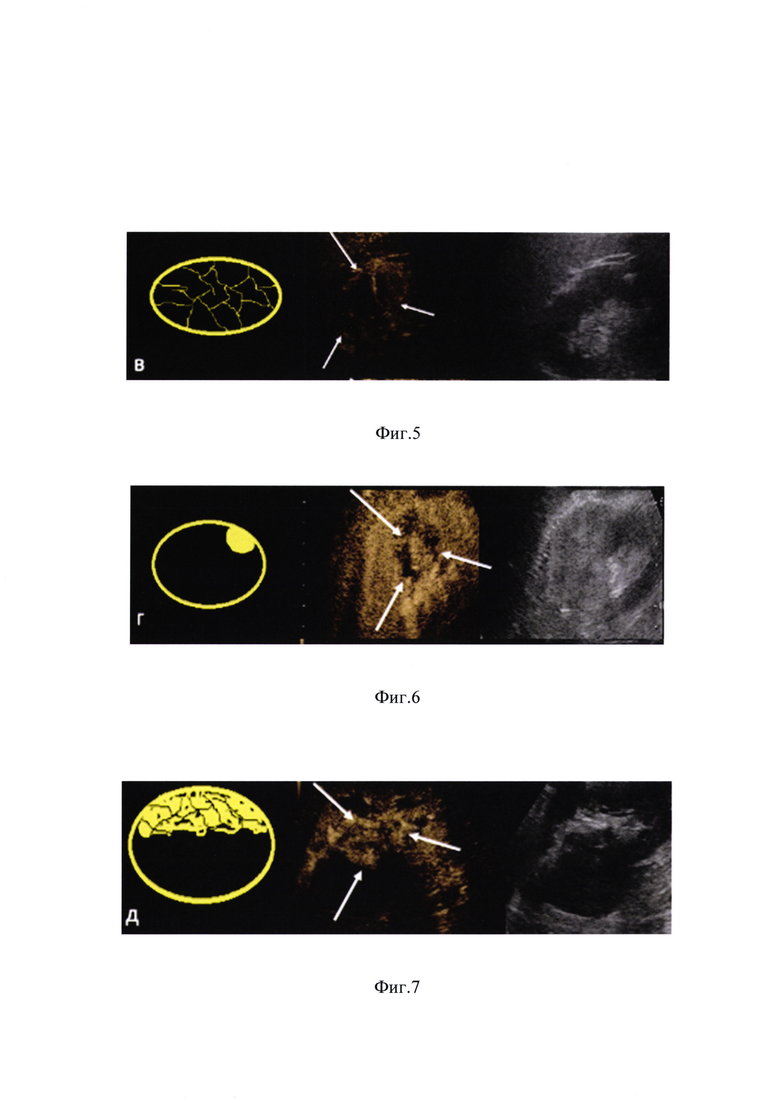
На фиг. 4 - перфузионный паттерн реактивных изменений.
На фиг. 5 - перфузионный паттерн фиброзных изменений.
На фиг. 6 - перфузионный паттерн рецидива.
На фиг. 7 - перфузионный паттерн остаточной опухоли.
Способ основан на исследовании, проведенном в период с 2015 по 2020 год, включающем анализ результатов сканирования 20 больных с различными образованиями почек.
Главным критерием включения в исследование, помимо наличия очаговой патологии как таковой, явился факт выполнения в предоперационном периоде КТ органов брюшной полости, включающего сканирование в артериальную и отсроченную фазы и проведенное КУУЗИ.
Критерии исключения: отсутствие полноценного и адекватного доступа для визуализации опухоли и неизмененной паренхимы почки в одной плоскости ультразвукового сканирования, а также невозможность адекватного контроля за дыхательными движениями при проведении эхоконтрастирования.
Пациентам было выполнено малоинвазивное вмешательство в виде КА патологического очага n-20 (100%). Малоинвазивное лечение выполнялось при наличии противопоказаний к проведению хирургического вмешательства по причине тяжелых соматических заболеваний, наличия единственной почки, а также пожилого возраста. В группе анализировали возможности КУУЗИ в оценке постоперационных изменений после органосохраняющего и малоинвазивного лечения: наличие и объем зоны некроза, зоны ишемии, а также участков подозрительных на продолженный рост опухоли или рецидив, в частности, у пациентов с ограничением возможности выполнения КТ с контрастным усилением.
УЗИ проводилось всем пациентам без исключения и состояло из обследования в серошкальном В-режиме, ЦДК, ЭДК и последующего КУУЗИ. Сканирование выполняли на аппаратах Aloka Noblus, Hi Vision Avius и Hi Vision Ascendus (Hitachi, Япония) с использованием широкополосного абдоминального конвексного датчика 2-8 МГц. Схема исследования включала в себя обзорное сканирование органов брюшной полости с дальнейшим детальным последовательным изучением паренхимы почки и прицельное изучение очаговых образований.
На заключительном этапе УЗИ проводили контрастно-усиленное ультразвуковое исследование.
Перед началом процедуры обязательно уточняли аллергический анамнез. У всех больных было получено добровольное информированного согласие на проведение манипуляции, проведена беседа о необходимости во время сканирования дышать поверхностно с минимальной экскурсией брюшной стенки.
В день проведения исследования пациентам предварительно был установлен катетер диаметром 18 G в периферическую вену, как правило, на левой руке. КУУЗИ почек проводилось с использованием препарата «Соновью» (Bracco Swiss S.A., Швейцария), международное название: «Серы гексафторид» (Sulfur hexafluoride).
Разведение контрастного вещества осуществляли по методике, указанной в инструкции: «1 флакон сухого вещества необходимо развести в 5 мл 0,9% р-ра NaCl, поставляемого в комплекте, с использованием специального инжектора». Далее вещества смешивались с образованием микропузырьков и приобретением раствора равномерного полупрозрачного цвета. Затем в отдельный шприц набирали 1,5-2,0 мл раствора, готового для введения.
Стандартно, при проведении КУУЗИ почек вводится в среднем 1,0 мл контрастного вещества, приготовленного по указанной выше методике, однако было отмечено ухудшение показателей контрастирования, в виде замедления поступления и уменьшения интенсивности контрастирования у пациентов с хронической болезнью почек (ХБП) в анамнезе n-15 (75%). Данной группе пациентов вводилось большее количество (1,5-2,0 мл) контрастного вещества, для достижения улучшения показателей контрастирования. В 85% случаев было достигнуто повышение интенсивности контрастирования. Характеристики контрастирования образований у данной группы пациентов были аналогичными пациентам без ХБП.
Начинали процедуру с оптимального позиционирования пациента. Как было указано выше, всегда старались добиться четкой локализации датчика над зоной интереса (с учетом дыхательных движений), включающей как патологический очаг, так и окружающую его ткань почки для проведения сравнительного анализа данных структур. Затем на аппарате активировался режим с двумя параллельными изображениями в реальном времени (контрастный режим и В-режим). Непосредственно перед инъекцией проводили оценку содержимого шприца и удаляли все макроскопические пузырьки с воздухом.
Препарат вводили в объеме не более 2,0 мл (в среднем 1,5 мл) на одного человека во избежание гиперконтрастирования почечной паренхимы. Сразу после этого дополнительно вводили 10 мл 0,9%-го раствора NaCl. Одновременно с введением контрастного вещества включалась запись кинопетли и активировался секундомер. Принимая во внимание, что почки достаточно подвижны при дыхании, для получения наиболее информативных качественных показателей пациентов просили задержать дыхание в кортикальную фазу (момент появления препарата в корковом веществе почки) и во время начала вымывания УКВ из почки.
Оценку результатов КУУЗИ проводили как визуально, так и с использованием специализированного программного обеспечения. В ходе постпроцессинга применяли функцию ROI (region of interest) (фиг. 1).
Зоны интереса устанавливали на следующие объекты: область максимального равномерного контрастирования опухоли и окружающая паренхима. Полученные кривые накопления и вымывания изучали как с помощью предложенных в рамках программного пакета методов статистической обработки данных, так и вручную.
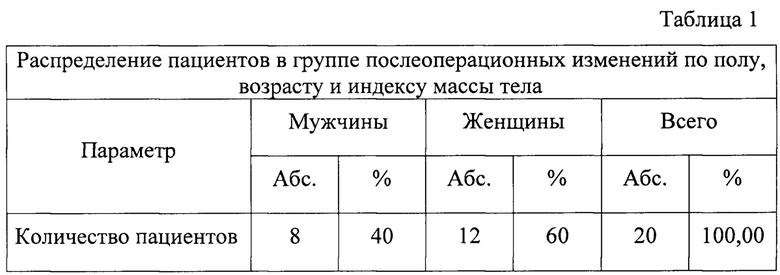
Методом КУУЗИ было обследовано 20 пациентов с новообразованиями почек, подвергшихся малоинвазивному, в виде КА опухоли, оперативному лечению. Возраст больных варьировал от 35 до 90 лет и в среднем составил 66±21 лет у мужчин и 65±30 лет у женщин. Распределение пациентов по соответствующим характеристикам приведено в табл. 1.
Как следует из табл. 1, большинство обследованных были женщины (57,5%). Средний возраст пациентов составил 66±21 лет. Средний индекс массы тела - 28,7±7,7 кг/м2 (значительно превышал верхнюю границу нормы).

Все образования были морфологически верифицированы: при выполнении резекции оценивался послеоперационный материал, в случае реализации КА выполнялась предманипуляционная трепан биопсия образований. Распределение по нозологиям и типу операции продемонстрировано в табл. 2.
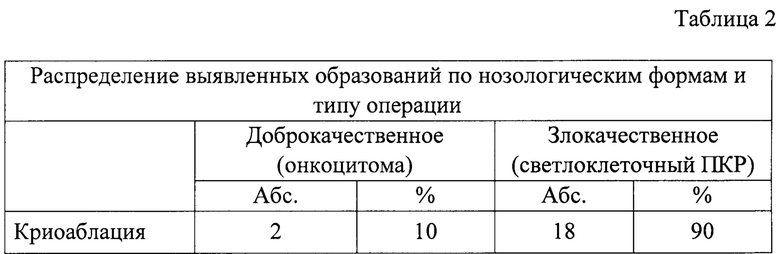
Из табл. 2 следует, что общее число злокачественных образований составляло n-18 (90%), все они были представлены светлоклеточным вариантом ИКР. Доброкачественные опухоли оказались онкоцитомами n-2 (10%), все они были подвергнуты КА.
УЗИ проводилось по описанной выше методике и включало в себя сканирование в серошкальном В-режиме, ЦДК и КУУЗИ.
В качестве референтного метода лучевой диагностики выступила КТ с болюсным контрастным усилением.
Как было указано выше, оптимальные временные параметры для осуществления динамического наблюдения за рассматриваемой группой пациентов активно обсуждаются и в настоящее время окончательно не определены, поэтому, исходя из данных литературы (Gervais D.A. et. al., 2005; Thumar А.В. et. al., 2010; Stewart-Merrill, S.B., et. al. 2015) и опыта работы, нами было принято решение о проведении контрольных исследований на следующих сроках:
1-2 сутки. Оценка зоны резекции на предмет ранних послеоперационных осложнений (ишемия, гематома), что чаще могло возникнуть после резекции, а также для визуализации возможной остаточной опухоли, которая могла определяться после проведенной КА.
3 месяца. Оценивалась вероятность продолженного роста опухоли вследствие неоптимальной КА, не распознанной непосредственно после процедуры ввиду физиологических особенностей формируемой зоны некроза.
6 месяцев. Оценка на предмет отсутствия рецидива.
1-2 года. Оценка на предмет отсутствия рецидива.
Сроки фактически выполненных исследований представлены в табл. 3.
Из табл. 3 следует, что КУУЗИ было проведено всем пациентам на сроке 1-2 сутки после манипуляции. Такой объем исследования связан с необходимостью контроля пациентов после операции на предмет неполного удаления опухоли или наличие ранних послеоперационных осложнений (затек, ишемия). КУУЗИ, более доступный метод не имеющий лучевой нагрузки, именно поэтому КТ на данном сроке контроля было выполнено гораздо меньшему числу пациентов. На этом сроке у 1 пациента (5%) после КА был выявлен продолженный рост опухоли.

Контроль через 3 месяца был осуществлен в группе после проведения КА, так как на сегодняшний день отсутствуют четкие рекомендации по срокам контроля за пациентами после данной манипуляции. КУУЗИ и КТ у данной группы пациентов было выполнено в преимущественном большинстве, за редким исключением. Основной целью контроля на данном, достаточно раннем сроке, является необходимость оценки зоны вмешательства на предмет раннего рецидива. На этом сроке оценивая зону интереса обоими способами, патологические изменения обнаружены не были.
Через полгода, планово большинство пациентов выполнило контрольное обследование. Большая часть пациентов прошла контрольным осмотр, исключение составили больные, не появившиеся в установленный срок по причине эпидемиологической обстановки и из-за индивидуальных ограничений (у ряда пациентов повышенный креатинин). У пациентов данные за рецидив по результатам обоих методов получены не были.
Также контрольный осмотр проводился на сроке через 1-2 года после проведения органосохраняющего лечения. Всем пациентам выполнялись обе методики обследования на данном этапе. Было обнаружено 3 рецидива (15%). По результатам биопсии верифицирован ПКР во всех трех случаях.
В режиме КУУЗИ оценивали область проведенного лечения с целью регистрации характера и паттерна контрастирования.
Для дифференциальной диагностики рецидива и фиброзных изменений у пациентов после КА нами произведена оценка УЗ характеристик включая КУУЗИ, представленных в табл. 4.
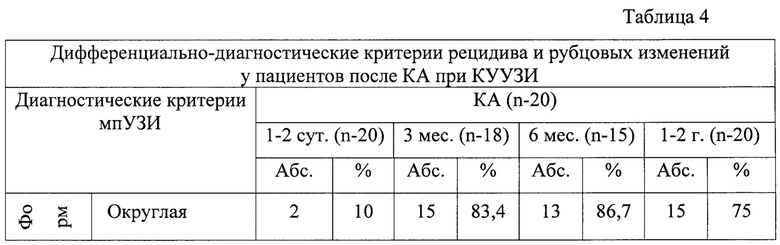
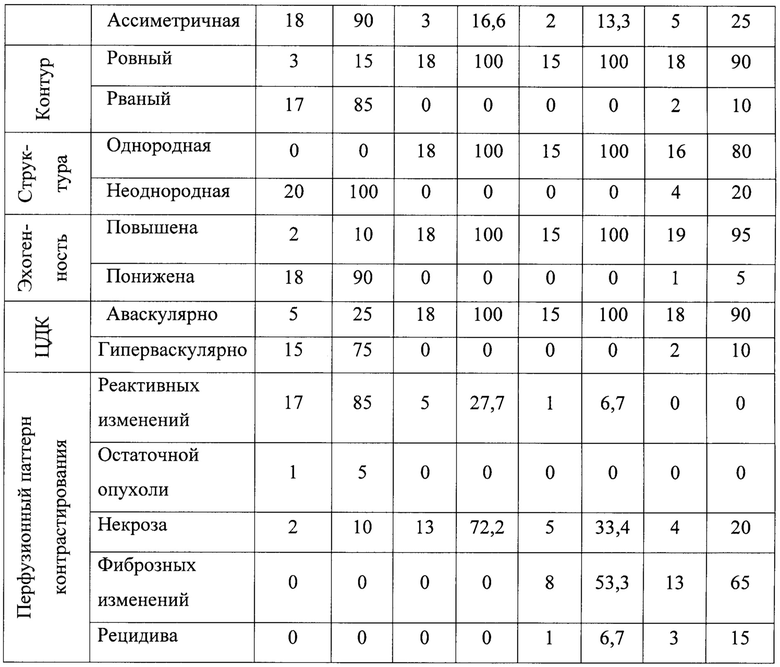
Исходя из данных морфологической верификации и длительного динамического наблюдения был установлен продолженный рост в 1 случае (5%), а рецидив имел место в 4 случаях (20%): 1 пациент через 6 месяцев и 3 больных через 1-2 года после оперативного вмешательства. В результате сопоставления этой информации и рассмотренных УЗ характеристик были сформулированы наиболее частые критерии, соответствующие рубцовым изменениям и рецидиву в зоне операции.
Для рубцовых и послеоперационных изменений были характерны ровный контур, однородная структура, чаще повышенная эхогенность, аваскулярность при ЦДК и отсутствие накопления УКВ в области проведения КА (Фиг. 2).
Следует отметить, что сам характер воздействия при КА существенно отличается от резекции, а потому при малоинвазивном лечении, с целью упрощения дифференциальной диагностики ранних послеоперационных изменений и продолженного роста опухоли, имеет смысл систематизировать семиотику КУУЗИ с учетом различных вариантов и этапов трансформации патологического узла после соответствующего вмешательства,
В ходе проведенного исследования были выделены и описаны 5 наиболее часто встречающихся паттернов контрастирования (фиг. 1-5).
Так нами было установлено, что в раннем послеоперационном периоде (1-2 сутки) чаще всего мы сталкивались с реактивным паттерном контрастирования n-17 (85%), при этом зона чаще всего была аконтрастна в центре и имела фоновое поступление УКВ по периферии зоны проведенного вмешательства, что вероятно обусловлено формированием зоны воспалительной инфильтрации. На этом же сроке у 2 пациентов (10%) определялся перфузионный паттерн некроза, а у одного (5%) перфузионных паттерн остаточной опухоли. У последнего визуализировался массивный периферический, гипервакулярный компонент опухоли с центральной зоной некроза. При выполнении биопсии подтверждена остаточная опухоль.
Через 3 месяца после вмешательства у 5 пациентов (27,7%) определялся паттерн реактивных изменений, что вероятно связано с небольшими размерами зон послеоперационных изменений и трудностью объективной диагностики между реактивным паттерном и паттерном некроза при оценке зоны манипуляции менее 10 мм. Перфузионных паттерн некроза определялся у 13 пациентов (72,2%).
Контрольное обследование проведенное через 6 месяцев выявило, что у 8 пациентов (53,3%) определялся паттерн фиброзных изменений, что вероятно связано с началом формирования рубцовой ткани в области проведенного вмешательства. Так же на данном контрольном осмотре был обнаружен 1 пациент (6,7%) с перфузионным паттерном рецидива, что трактовалось нами как злокачественное образование в области проведенного вмешательства. Перфузионные паттерны некроза и реактивных изменений встречались реже, у 5 (33,4%) и 1 (6,7%) пациента соответственно.
Через 1-2 года нами были обнаружены 3 пациента (15%) с перфузионным паттерном рецидива, что так же трактовалось как рост злокачественной опухоли и было подтверждено проведением КТ или выполнением биопсии. К этому сроку у 13 пациентов (65%) определялся паттерн фиброзных изменений, что обусловлено замещением опухоли соединительной тканью. У 4 пациентов (20%) так же встречался кольцевидный паттерн.
Данные паттерны существенно улучшают эффективность метода в диагностике изменений после КА. Обобщенные данные о количестве пациентов и выявленных паттернах контрастирования представлены в табл. 5.
В качестве референтного метода лучевой диагностики всем пациентам планово выполнялась КТ с контрастированием.
Послеоперационные изменения в группе пациентов с КА (n-20) оценивали: структуру зоны абляции, контур и наличие видимого накопления в области проведенного лечения.
При сравнении результатов мпУЗИ и КТ с болюсным контрастным усилением в плане выявления рецидива опухоли после органосохраняющего и малоинвазивного лечения различий выявлено не было. При сопоставлении данных о наличии рецидива на основании морфологической верификации и информации, собранной в ходе лучевых исследований, получены следующие цифры - табл. 6.
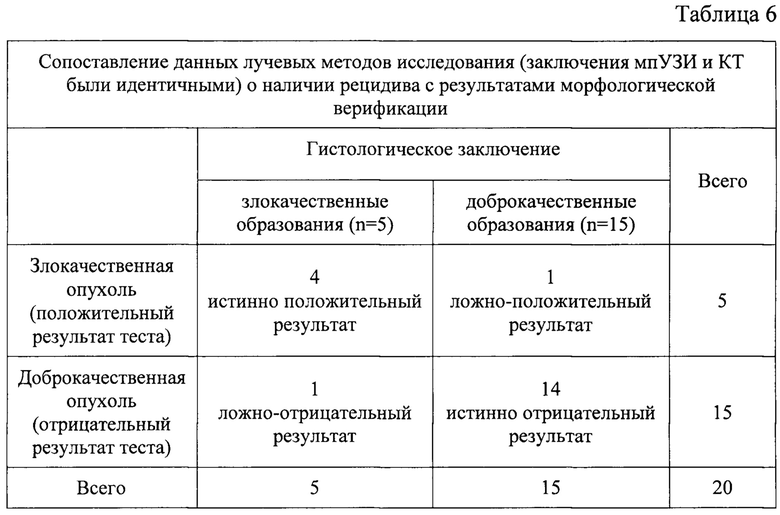
Из табл. 6 следует, что оба метода получили 1 ложноотрицательный результат (рецидив ошибочно приняли за воспаление). В данном наблюдении, на этапе раннего послеоперационного периода, минимальное образование по контуру зоны КА было расценено как ранние воспалительные изменения. Однако в ходе трепан биопсии был получен материал, маркированный как светлоклеточный вариант ПКР.
В другом, также единичном наблюдении, был поставлен ложноположительный диагноз. И при КУУЗИ, и на основании результатов КТ доброкачественные образование ошибочно приняты за злокачественные. Это произошло по причине выраженных рубцовых изменений с неоднозначной центральной зоной, дающей в обоих случаях фоновое контрастирование. По результатам биопсии злокачественные клетки получены не были.
Эффективность метода КУУЗИ составила: чувствительность в группе составила 80%; специфичность - 93,3%; точность - 90%. ПЦПР = 80%; ПЦОР = 93,3%.
Таким образом, мпУЗИ с контрастным усилением является эффективным методом послеоперационного контроля после органосохраняющего и малоинвазивного лечения, демонстрирующего показатели максимально приближенные к результатам КТ.
Заявляемый способ позволяет идентифицировать паттерны контрастирования для послеоперационной оценки путем УЗИ с эхоконтрастированием зоны криоаблации при лечении рака почки в оптимально установленные временные периоды.
Источники информации:
1. Gervais DA, Arellano RS, McGovern FJ, et al. Radiofrequency ablation of renal cell carcinoma II lessons learned with ablation of 100 tumors. AJR Am J Roentgenol 2005; 188:72-80.
2. Kim, D.K., Won, J.Y., & Park, S.Y. Percutaneous cryoablation for renal cell carcinoma using ultrasound-guided targeting and computed tomography-guided ice-ball monitoring: radiation dose and short-term outcomes. Acta Radiologica, 2019 Jun; 60(6):798-804. doi: 10.1177/0284185118798175.
3. Rioja J. Advances in diagnosis and follow-up in kidney cancer. Curr Opin Urol. 2008; 18:447-54.
4. Zeccolini G, Del Biondo D, Cicero C, et al. Comparison of contrastenhanced ultrasound scan (CEUS) and MRI in the follow-up of cryoablation for small renal tumors. Experience on 25 cases. Urologia 2014; 81(Suppl 23): 1-8.
5. Venkatesan AM, Wood В J, Gervais DA. Percutaneous ablation in the kidney. Radiology 2011; 261:375-391.
6. Barozzi L. Contrast enhanced ultrasound in the assessment of urogenital pathology / L. Barozzi, D. Capannelli, M. Imbriani //Arch Ital Urol Androl. - 2014. - №86. P. 319-324.
7. Meloni MF. Follow-up after percutaneous radiofrequency ablation of renal cell carcinoma: contrast-enhanced sonography versus contrast-enhanced CT or MRI. Am J Roentgenol. 2008; 191: 1233-8.
8. Zeccolini G, Del Biondo D, Cicero C, et al. Comparison of contrastenhanced ultrasound scan (CEUS) and MRI in the follow-up of cryoablation for small renal tumors. Experience on 25 cases. Urologia 2014; 81(Suppl 23):1-8.
9. Hoeffel C, Pousset M, Timsit MO, et al. Radiofrequency ablation of renal tumours: diagnostic accuracy of contrast-enhanced ultrasound for early detection of residual tumour. Eur Radiol 2010; 20:1812-1821.
10. Kong WT, Zhang WW, Guo HQ, et al. Application of contrast-enhanced ultrasonography after radiofrequency ablation for renal cell carcinoma: is it sufficient for assessment of therapeutic response? Abdom Imaging 2011; 36:342-347.
11. Wink MH, Laguna MP, Lagerveld BW, et al. Contrast-enhanced ultrasonography in the follow-up of cryoablation of renal tumours: a feasibility study. BJU Int 2007; 99:1371-1375.
12. Zhu Q, Shimizu T, Endo H, et al. Assessment of renal cell carcinoma after cryoablation using contrast-enhanced gray scale ultrasound: a case series. Clin Imaging 2005; 29:102-108.
13. Venkatesan AM, Wood В J, Gervais DA. Percutaneous ablation in the kidney. Radiology 2011; 261:375-391.
14. Sanz E., Hevia V., Arias F., Fabuel J.J., Alvarez S., Rodriguez-Patron R., Burgos F.J. (2014). Contrast-Enhanced Ultrasound (CEUS): an Excellent Tool in the Follow-up of Small Renal Masses Treated with Cryoablation. Current Urology Reports, 2015 Jan; 16(1):469. doi: 10.1007/s11934-014-0469-3.
15. Значимость метода ультразвукового исследования щитовидной железы с контрастным усилением в дифференциальной диагностике очаговых узловых образований Ракитина Д.А., Беляев A.M., Раджабова З.А., Костромина Е.В., Котов М.А., Нажмудинов Р.А. Опухоли головы и шеи. 2017. Т. 7. №2. С. 12-15
16. Практическая ультразвуковая диагностика: Руководство для врачей. В 5-ти томах / С.С. Багненко, А.Ю. Ефимцев, И.С. Железняк [и др.]. - Москва: Общество с ограниченной ответственностью Издательская группа "ГЭОТАР-Медиа", 2016. - 240 с.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ КИСТОЗНЫХ ОБРАЗОВАНИЙ ПОЧЕК | 2017 |
|
RU2644647C1 |
| Способ оценки жизнеспособности почки по данным ультразвукового исследования с эхоконтрастированием в раннем послеоперационном периоде при анурии после экстракорпоральной резекции почки в условиях фармако-холодовой ишемии без пересечения мочеточника с ортотопической реплантацией сосудов | 2019 |
|
RU2686914C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ЗЛОКАЧЕСТВЕННЫХ И ДОБРОКАЧЕСТВЕННЫХ ОБРАЗОВАНИЙ ОКОЛОЩИТОВИДНЫХ ЖЕЛЕЗ У ПАЦИЕНТОВ С ПЕРВИЧНЫМ ГИПЕРПАРАТИРЕОЗОМ | 2020 |
|
RU2738305C1 |
| Способ интраоперационной оценки кровоснабжения почки после экстракорпоральной резекции почки в условиях фармако-холодовой ишемии без пересечения мочеточника с ортотопической реплантацией сосудов по данным ультразвукового исследования | 2019 |
|
RU2685920C1 |
| Способ экспресс-определения активности альвеококкоза печени по данным ультразвукового исследования с эхоконтрастированием | 2019 |
|
RU2687152C1 |
| Способ дифференциальной диагностики рецидивных плоскоклеточных опухолей полости рта с фиброзом и гиперкератозом | 2018 |
|
RU2702974C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ОЧАГОВОГО СТЕАТОЗА ПЕЧЕНИ И СОЛИДНЫХ НОВООБРАЗОВАНИЙ ПЕЧЕНИ У ПАЦИЕНТОВ С ОТЯГОЩЁННЫМ ОНКОАНАМНЕЗОМ | 2023 |
|
RU2822984C1 |
| Способ прогнозирования изменения размера опухолевого тромба в нижней полой вене при интраоперационном пережатии почечной артерии у пациентов с распространенным почечно-клеточным раком | 2020 |
|
RU2724423C1 |
| СПОСОБ ОЦЕНКИ СТЕПЕНИ ВЫРАЖЕННОСТИ НАРУШЕНИЙ ФУНКЦИИ ПЕЧЕНИ И ПОЧЕК | 2022 |
|
RU2805367C2 |
| СПОСОБ КОМПЬЮТЕРНО-ТОМОГРАФИЧЕСКОГО МОНИТОРИНГА ЛЕДЯНОЙ СФЕРЫ ПРИ ВЫПОЛНЕНИИ ЧРЕСКОЖНОЙ ПУНКЦИОННОЙ КРИОАБЛАЦИИ ОПУХОЛЕЙ КОСТЕЙ | 2023 |
|
RU2810270C1 |
Изобретение относится к медицине, а именно к ультразвуковой диагностике, и может быть использовано для послеоперационной оценки зоны криоаблации при лечении рака почки. Выполняют ультразвуковое исследование (УЗИ) с оценкой формы, структуры, контура, эхогенности, наличия кровотока. Дополнительно выполняют УЗИ с эхоконтрастированием (КУУЗИ) в зоне криоаблации на 1-2 сутки, затем повторяют через 3, 6 месяцев и через год. Ультразвуковое контрастное вещество (УКВ) вводят в объеме 1,5-2,0 мл. Пациента просят задержать дыхание в момент появления препарата в корковом веществе почки и во время начала вымывания его из почки. Для оценки зоны криоаблации используют 5 перфузионных паттернов контрастирования. Паттерн реактивных изменений - округлая зона или зона неправильной формы с наличием области периферического отека, характеризующейся поступлением контрастного вещества, и области центрального некроза. Паттерн остаточной опухоли - зона с выраженной асимметрией, остаточным пристеночным образованием и зоной некроза. Паттерн зоны некроза - округлая зона в виде анэхогенной аваскулярной области с отсутствием поступления контрастного препарата в структуру зоны абляции, имеет четкие контуры и однородную структуру. Паттерн фиброзных изменений - зона с наличием фиброзных перегородок без накопления контрастного препарата с возможным фоновым накоплением в структуре перегородок. Паттерн рецидива - зона с наличием узлового образования, характеризуется более ранним поступлением и вымыванием контрастного вещества в сравнении с окружающей паренхимой. При этом паттерн рецидива соответствует рецидиву опухоли, паттерн остаточной опухоли - остаточной злокачественной ткани, паттерн фиброзных изменений - формированию рубцовой ткани, паттерн некроза - формированию зоны некроза, паттерн реактивных изменений - зоне некроза с периферическим воспалением. Способ обеспечивает оценку зоны криоаблации за счет паттернов контрастирования. 7 ил., 6 табл.
Способ послеоперационной оценки зоны криоаблации при лечении рака почки путем ультразвукового исследования (УЗИ) с оценкой формы, структуры, контура, эхогенности, наличия кровотока, отличающийся тем, что дополнительно выполняют УЗИ с эхоконтрастированием (КУУЗИ) в зоне криоаблации на 1-2 сутки, затем повторяют через 3, 6 месяцев и через год, ультразвуковое контрастное вещество (УКВ) вводят в объеме 1,5-2,0 мл, пациента просят задержать дыхание в момент появления препарата в корковом веществе почки и во время начала вымывания его из почки, для оценки зоны криоаблации используют следующие 5 перфузионных паттернов контрастирования:
- реактивных изменений - округлая зона или зона неправильной формы с наличием области периферического отека, характеризующейся поступлением контрастного вещества, и области центрального некроза;
- остаточной опухоли - зона с выраженной асимметрией, остаточным пристеночным образованием и зоной некроза;
- зоны некроза - округлая зона в виде анэхогенной аваскулярной области с отсутствием поступления контрастного препарата в структуру зоны абляции, имеет четкие контуры и однородную структуру;
- фиброзных изменений - зона с наличием фиброзных перегородок без накопления контрастного препарата с возможным фоновым накоплением в структуре перегородок;
- рецидива - зона с наличием узлового образования, характеризуется более ранним поступлением и вымыванием контрастного вещества в сравнении с окружающей паренхимой;
оценивают зону криоаблации в зависимости от вида паттерна следующим образом:
перфузионный паттерн рецидива - рецидив опухоли, перфузионный паттерн остаточной опухоли - остаточная злокачественная ткань, перфузионный паттерн фиброзных изменений - формирование рубцовой ткани, перфузионный паттерн некроза - формирование зоны некроза, перфузионный паттерн реактивных изменений - зона некроза с периферическим воспалением.
| УЛЬТРАЗВУКОВОЕ ИЗМЕРЕНИЕ ОБЪЕМНОГО ПОТОКА ДЛЯ ПЛАНИРОВАНИЯ АБЛЯЦИИ | 2013 |
|
RU2651875C2 |
| СПОСОБ ЛЕЧЕНИЯ НОВООБРАЗОВАНИЙ | 2009 |
|
RU2447857C2 |
| US 20050080405 A1, 14.04.2005 | |||
| КАДЫРЛЕЕВ Р.А | |||
| и др | |||
| Ультразвуковое исследование с контрастированием в алгоритме диагностики солидных образований почек (обзор литературы) | |||
| Лучевая диагностика и терапия | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| Паровоз для отопления неспекающейся каменноугольной мелочью | 1916 |
|
SU14A1 |
| BARWARI K | |||
| et al | |||
| Contrast-Enhanced Ultrasound for the | |||
Авторы
Даты
2022-09-21—Публикация
2022-04-11—Подача