Изобретение относится к области медицины, а именно к кардиологии и может быть использовано при прогнозировании тромбоза ушка левого предсердия у пациентов с неклапанной фибрилляцией предсердий.
В настоящее время отсутствуют эффективные способы выявления и прогнозирования развития тромбоза ушка левого предсердия (УЛП) у пациентов с неклапанной фибрилляцией предсердий (ФП), следовательно, одной из первоочередных задач, которая стоит перед современным клиницистом, является выявление предикторов развития тромбоза УЛП. Разработка эффективных методов профилактики тромбоэмболических осложнений (ТЭО) у пациентов с тромбозом УЛП позволило бы продлить жизнь этим пациентам и улучшить их прогноз. Одним из наиболее достоверных методов, позволяющих выявить наличие тромбоза УЛП, является чреспищеводная эхокардиография (ЧПЭХОКГ) – ультразвуковой метод исследования сердца, при котором визуализация проводится из верхних отделов желудочно-кишечного тракта с расположением датчика в пищеводе и желудке. Однако проведение ЧПЭХОКГ не всегда доступно. В связи с этим актуальной задачей является выявление клинико-функциональных параметров, которые могли бы служить предикторами развития тромбоза УЛП.
Известен способ прогнозирования тромбоза УЛП у пациентов с неклапанной ФП с помощью шкалы CHA2DS2 VASc MS [Chen Y.Y., Liu Q., Liu L., Shu X.R., Su Z.Z., Zhang H.F., Nie R.Q., Wang J.F., Xie S.L. Effect of Metabolic Syndrome on Risk Stratification for Left Atrial or Left Atrial Appendage Thrombus Formation in Patients with Nonvalvular Atrial Fibrillation. Chin Med J 2016;129:2395-402.], заключающийся в том, что у пациента с неклапанной ФП оценивают наличие или отсутствие таких факторов риска, как хроническая сердечная недостаточность (ХСН), артериальная гипертензия, сахарный диабет, ТЭО в анамнезе, атеросклероз сосудов, женский пол, возраст от 65 до 74 лет или 75 лет и старше, а также метаболический синдром с присвоением каждому фактору от 1 до 5 баллов. На основании суммы баллов прогнозируют развитие тромбоза УЛП.
Недостатком данного способа прогнозирования тромбоза УЛП у пациентов с неклапанной ФП является необходимость дополнительного определения лабораторных показателей крови (глюкоза, триглицериды и липопротеиды высокой плотности).
Установлены также дополнительные факторы риска тромбоза УЛП, выявляемые с помощью инструментальных методов: пиковая скорость кровотока в УЛП менее 30 см/с, наличие феномена спонтанного эхоконтрастирования (СПЭК) по данным ЧПЭХОКГ и III тип УЛП (УЛП ориентировано наверх и располагается между легочной артерией и левым краем левого предсердия (ЛП)) по данным КТ [Голухова Е.З., Громова О.И., Аракелян М.Г., Булаева Н.И., Жолбаева А.З., Машина Т.В., Джанкетова В.С., Шляппо М.А. Предикторы тромбоза ушка левого предсердия и тромбоэмболических осложнений у больных с фибрилляцией предсердий без сопутствующей клапанной патологии и ишемической болезни сердца. Креативная кардиология. 2017; 11 (3): 262–72. DOI: 10.24022/1997-3187-2017-11- 3-262-272]. При этом выявление данных факторов требует проведения дорогостоящих инструментальных методов исследования, по результатам которых можно оценить наличие или отсутствие тромбоза УЛП без оценки иных показателей.
Известен способ прогнозирования тромбоза УЛП, согласно которому наличие ИБС, генотипа ТТ полиморфного маркера С-426Т и снижение максимальной скорости изгнания крови из ЛП менее 20 см/с являются независимыми факторами риска тромбоза УЛП [Зотова И.В., Исаева М.Ю., Алехин М.Н., Сидоренко Б.А., Затейщиков Д.А. Оценка риска тромбоэмболий при МА: современное состояние проблемы. Атеротромбоз. 2013. №1. с 21-32]. Недостатком данного способа является необходимость определения полиморфных маркеров генов системы гемостаза.
Задачей изобретения является разработка нового способа прогнозировании риска развития тромбоза УЛП у пациентов с неклапанной ФП с учетом клинических и эхокардиографических параметров, что позволит прогнозировать вероятность наличия тромбоза УЛП у пациентов с неклапанной ФП с применением оригинальной математической модели, и может быть использовано для определения показаний к проведению ЧПЭХОКГ.
Предлагаемый способ прогнозирования риска развития тромбоза УЛП у пациентов с неклапанной ФП разработан в ходе проведенного научного исследования с использованием метода логистической регрессии. В исследование были включены 638 пациентов с неклапанной ФП (400 мужчин, средний возраст 57,4±9,2 года). Всем пациентам перед планируемыми радиочастотной аблацией или электроимпульсной терапией была проведена ЧПЭХОКГ, по результатам которой тромбоз УЛП был выявлен у 44 пациентов (6,9%).
В анализ включены следующие параметры: пол, возраст, частота сердечных сокращений (ЧСС), систолическое и диастолическое артериальное давление (САД и ДАД), наличие артериальной гипертонии, ИБС, ХСН, сахарного диабета, патологии щитовидной железы, ХБП и ТЭО в анамнезе, биохимические показатели крови (глюкоза, мочевина, креатинин, билирубин общий, билирубин прямой, мочевая кислота, АСТ, АЛТ, КФК, КФК-МВ, общий белок, калий, кальций ионизированный, гликированный Hb, СРБ, общий холестерин, Хс-ЛПВП, Хс-ЛПНП, Хс-ЛПОНП, триглицериды, индекс атерогенности, скорость клубочковой фильтрации (СКФ) по формуле Кокрофта-Гаулта, а также СКФ-MDRD, данные ЭКГ (основной ритм, длительностью интервала RR (мс), ЧСС, длительность зубца Р (на синусовом ритме), интервал PR (мс) (на синусовом ритме), QRS (мс), QT (мс), QT кор. (мс), наличие нарушений ритма сердца (экстрасистолия, нарушения проводимости), а также показатели эхокардиографии (ЭХОКГ): диаметр (мм) и его индекс (мм/м2) аорты, ЛП (мм/м2), правого предсердия (ПП), легочной артерии, объем (мл) и индекс объема (мл/м2) ЛП, ПП, правого желудочка, конечно-систолический и конечно-диастолический диаметры (мм) левого желудочка (ЛЖ) и его индекс (мм/м2), диаметр межжелудочковой перегородки, задней стенки ЛЖ в диастолу их индексы (мм и мм/м2, соответственно), масса миокарда левого желудочка (ММЛЖ) (г) и её индекс (г/м2), фракция выброса ЛЖ (%); наличие аневризмы и дополнительной хорды ЛЖ, относительная толщина стенок левого желудочка (ОТС) с последующим определением типа геометрии ЛЖ, СПЭК и скорость кровотока в УЛП. Тип геометрии ЛЖ определялся на основании расчетов индекса массы миокарда ЛЖ (ИММЛЖ) и относительной толщины стенок ЛЖ (ОТС) в соответствии с Рекомендациями ASE и ЕАСI [Lang R.M., Badano L.P., Mor-Avi V., Afilalo J., Armstrong A., Ernande L. et al. Recommendations for cardiac chamber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. J. Am. Soc. Echocardiogr. 2015;28:1–39. http://dx.doi.org/10.1016/j.echo.2014.10.003]. Расчет ОТС ЛЖ производили по формуле: 2 × толщину задней стенки ЛЖ (мм) ÷ конечно-диастолический диаметр ЛЖ (мм). Выделяли следующие типы геометрии ЛЖ: тип 1 (нормальная геометрия сердца): нормальный ИММЛЖ (≤95 г/м2 для женщин и ≤115 г/м2 для мужчин) и ОТС ≤0,42; тип 2 (концентрическое ремоделирование): нормальный ИММЛЖ и ОТС >0,42; тип 3 (концентрическая гипертрофия): увеличение ИММЛЖ (>95 г/м2 для женщин и >115 г/м2 для мужчин) и ОТС >0,42; тип 4 (эксцентрическая гипертрофия): увеличение ИММЛЖ и ОТС ≤0,42. При сравнении показателей ЭХОКГ у пациентов с тромбозом УЛП чаще был выявлен такой тип геометрии, как эксцентрическая гипертрофия левого желудочка: 21% и 3% соответственно (p<0,001). Этот тип ремоделирования ЛЖ характеризуется увеличением объема полости желудочка вследствие выраженного удлинения кардиомиоцитов из-за присоединения новых саркомеров к существующим, также поперечные размеры и длина саркомера практически не изменяются. Согласно данным литературы, перегрузка объемом, возникающая вследствие дилатации полостей сердца, митральной недостаточности, а также ожирения, является причиной формирования эксцентрической гипертрофии [Копылов Ф.Ю., Иванов Г.Г., Дворников В.Е. и др. Гипертрофия левого желудочка: патогенез, диагностика и прогноз. Вестник РУДН. 2002; 3:106-130]. При этом развиваются систолическая дисфункция ЛЖ, нарастание полости ЛЖ, что сопровождается застоем в ЛП, а это, в свою очередь, повышает риск развития ФП [Бокерия Л.А., Шенгелия Л.Д. Изменения в сердце при фибрилляции предсердий часть I. Кардиопатия фибрилляции предсердий: новые дилеммы и старые проблемы. Анналы аритмологии. 2016; 13(3): 138-147. doi: 10.15275/annaritmol.2016.3.2; EHRA/HRS/APHRS/SOLAECE expert consensus on Atrial cardiomyopathies: Definition, characterization, and clinical implication. J Arrhythm. 2016; 32(4):247-78. doi: 10.1016/j.joa.2016.05.002]. Согласно публикации Boyd AC и соавт. увеличение индекса массы миокарда ЛЖ, являющегося одним из критериев эксцентрической гипертрофии ЛЖ, оказалось самым сильным предиктором развития тромбоза УЛП у пациентов с персистирующей формой ФП [Boyd AC, McKay T, Nasibi S, Richards DA, Thomas L..Left ventricular mass predicts left atrial appendage thrombus in persistent atrial fibrillation. Eur Heart J Cardiovasc Imaging. 2013; 14(3):269-75. doi: 10.1093/ehjci/jes153].
Для прогнозирования наличия тромбоза УЛП использовалось построение математической модели с помощью логистической регрессии. При включении в пошаговый регрессионный анализ клинико-анамнестических, лабораторных данных и результатов ЭХОКГ была сформирована модель, включающая 3 независимых предиктора тромбоза УЛП (таб. 1).
Получена следующая линейная модель множественной регрессии (1):
F = -10,613+ 0,913 х AF + 0,149 х LA + 1,44 х EHLV (1),
где переменной AF присваивается 1 балл при наличии у пациента персистирующей формы ФП, и 0 баллов - при наличии пароксизмальной формы; переменная LA означает диаметр ЛП в мм; переменной EHLV присваивается 1 балл при наличии эксцентрической гипертрофии ЛЖ, и 0 баллов – при ее отсутствии. Вероятности возникновения события можно рассчитать после логит-преобразования полученного линейного уравнения регрессии (2):
Р = 1 / (1 + е (-F)) (2),
где P – вероятность того, что произойдет интересующее событие (выявление тромбоза); е – математическая константа, равная 2,718; F – значение уравнения регрессии. Точкой отсечения, после которой возникает вероятность тромбоза (Р), является значение 0,07. Если расчетное значение функции Р было меньше 0,07, у пациента низкая вероятность развития тромбоза УЛП, если Р было больше или равно 0,07 – высокая вероятность развития тромбозом УЛП.
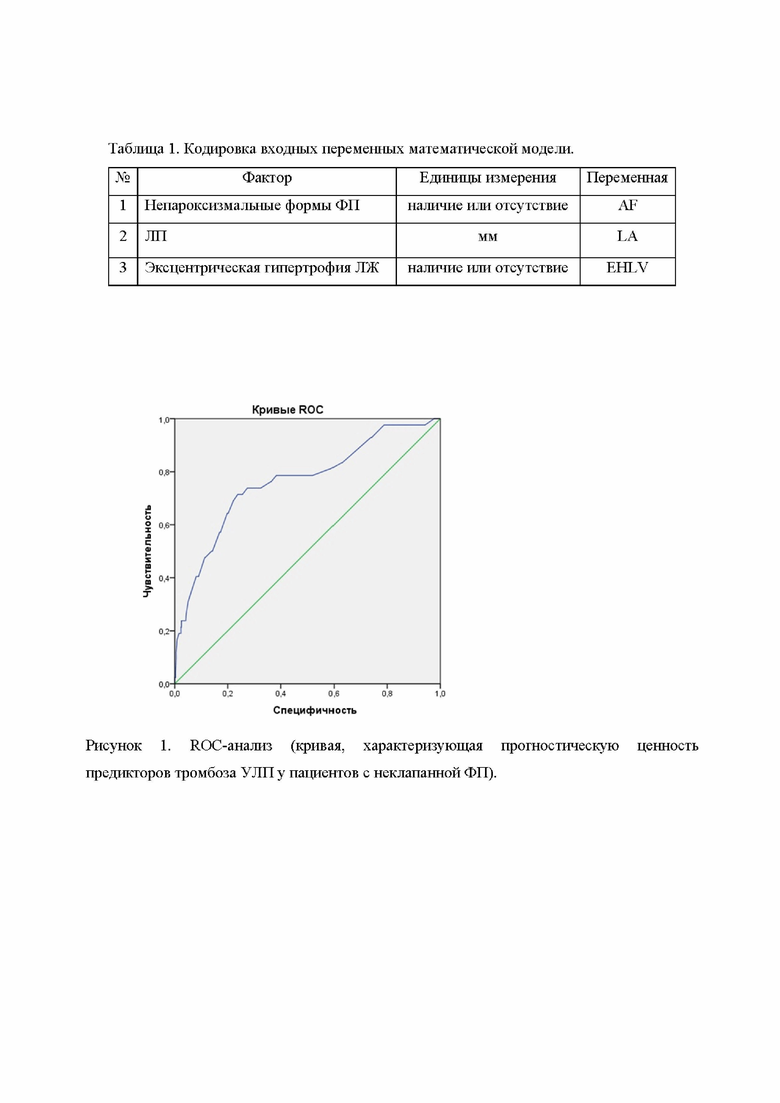
Для оценки качества полученной модели прогнозирования тромбоза УЛП использовали ROC-анализ с оценкой чувствительности и специфичности разработанной модели (рис. 1).
Площадь под кривой AUC составила 0,763 (р<0,001), что показывает хорошее качество модели. Чувствительность модели составила 75,8%, специфичность – 72,2%.
Таким образом, поставленная задача заявляемого способа решается тем, что, согласно способу прогнозирования риска развития тромбоза УЛП у пациентов с неклапанной ФП, на основании клинико-анамнестических и эхокардиографических данных строят математическую модель логистической регрессии.
Существенные признаки, характеризующие изобретение и отличающие заявляемое техническое решение от ранее известных способов прогнозирования, проявили в заявляемой совокупности новые свойства, явным образом не вытекающие из уровня техники и не являющиеся очевидными для специалиста.
Идентичной совокупности признаков в патентной и научно-медицинской литературе данной и смежной областей медицины не обнаружено.
Предлагаемый способ имеет высокую диагностическую ценность, чувствительность и специфичность, что может значительно повысить качество диагностики в кардиологической клинике, и может быть рекомендован для использования в практическом здравоохранении, не требует специальных условий для проведения, экономичен во времени, прост в эксплуатации.
Клинический пример 1.
Больной Б., 47 лет, диагноз: ИБС, фибрилляция предсердий, персистирующая форма. Артериальная гипертония III стадии, 3 степени, риск 4. ХСН I, ФК I (NYHA). Дислипидемия. Гипертриглицеридемия.
Для стратификации риска развития тромбоза УЛП была построена математическая модель, в которую были внесены следующие клинико-эхокардиографические данные: форма ФП – непароксизмальная, ЛП – 46 мм, тип ремоделирования ЛЖ – эксцентрическая гипертрофия. Вероятность тромбоза составила 0,2, что позволило определить данного пациента в категорию высокого риска развития тромбоза УЛП.
F = -10,613+ 0,913 * 1 + 0,149 * 46 + 1,44 * 1= -1,41
Р = 1 / (1 + 2,718 *1,41) = 0,2
Полученные данные подтверждаются результатами ЧПЭХОКГ, по данным которой у пациента выявлен тромб УЛП.
Клинический пример 2.
Больная А., 38 лет, диагноз: идиопатическое нарушение ритма сердца: пароксизмальная форма трепетания-фибрилляции предсердий, частые пароксизмы. ХСН 0.
Для стратификации риска развития тромбоза УЛП была построена математическая модель, в которую были внесены следующие клинико-эхокардиографические данные: форма ФП – пароксизмальная, ЛП – 35 мм, тип ремоделирования ЛЖ – нормальная геометрия. Вероятность тромбоза составила 0,004, что позволило определить данную пациентку в категорию низкого риска развития тромбоза УЛП.
F = -10,613+ 0,913 * 0 + 0,149 * 35 + 1,44 * 0 = - 5,398.
Р = 1 / (1 + 2,718 (5,398)) = 0,004.
Полученные данные подтверждаются результатами ЧПЭХОКГ: признаков тромбоза УЛП не выявлено.
Таким образом, предлагаемый способ позволяет с высокой точностью прогнозировать риск развития тромбоза УЛП у пациентов с неклапанной ФП, обеспечивая высокое качество диагностики, снижение стоимости диагностических мероприятий и затрат времени на обследование.
Изобретение относится к медицине, а именно к кардиологии. У пациента определяют клинико-анамнестические данные: форма фибрилляции предсердий (AF) и размер левого предсердия в мм (LA) на основании эхокардиографического исследования и тип ремоделирования левого желудочка (EHLV). Указанные данные используют при расчете вероятности развития тромбоза ушка левого предсердия по оригинальной математической формуле. Способ позволяет повысить точность диагностики, обладает высокой чувствительностью и специфичностью. 1 ил., 1 табл., 2 пр.
Способ прогнозирования риска развития тромбоза ушка левого предсердия у пациентов с неклапанной фибрилляцией предсердий, характеризующийся тем, что на основании клинико-анамнестических данных и результатов эхокардиографического исследования пациента строится математическая модель логистической регрессии (F):
F = -10,613+ 0,913 × AF + 0,149 × LA + 1,44 × EHLV,
где AF - форма фибрилляции предсердий, в случае наличия у пациента персистирующей формы фибрилляции предсердий присваивается 1 балл и 0 баллов - при наличии пароксизмальной формы;
LA - диаметр левого предсердия в мм;
EHLV - тип ремоделирования левого желудочка, в случае наличия у пациента эксцентрической гипертрофии левого желудочка присваивается 1 балл и 0 баллов - при ее отсутствии;
при этом вероятность возникновения события рассчитывается после логит-преобразования полученного линейного уравнения регрессии (P):
Р = 1 / (1 + е (-F)),
где P - вероятность выявления тромбоза;
е - математическая константа, равная 2,718;
F - значение уравнения регрессии;
и при P < 0,07 прогнозируется низкая вероятность развития тромбоза ушка левого предсердия, при значении P ≥ 0,07 прогнозируется высокая вероятность развития тромбоза ушка левого предсердия.
| Способ оценки вероятности тромбоэмболии легочной артерии из ушка правого предсердия у взрослых пациентов | 2017 |
|
RU2677013C2 |
| ГИЗАТУЛИНА Т | |||
| П | |||
| и др | |||
| ДОПОЛНИТЕЛЬНЫЕ ПРЕДИКТОРЫ ТРОМБОЗА УШКА ЛЕВОГО ПРЕДСЕРДИЯ У ПАЦИЕНТОВ С НЕКЛАПАННОЙ ФИБРИЛЛЯЦИЕЙ ПРЕДСЕРДИЙ, ОТЛИЧНЫЕ ОТ ФАКТОРОВ РИСКА ШКАЛЫ CHA2DS2-VASC, Сборник тезисов X Международного конгресса совместно с Форумом "Дни Белорусской кардиологии в России", XIV Международным симпозиумом по | |||
Авторы
Даты
2022-10-06—Публикация
2021-07-15—Подача