Изобретение относится к медицине, а именно к хирургии.
Из множества известных вмешательств на пищеводе наиболее перспективным для лечения больных раком дистальных средней и нижней трети грудного отдела пищевода является операция по типу Льюиса.
Наряду с достоинствами способа ему присущ ряд недостатков и осложнений. Мало изученными являются осложнения, обусловленные перемещением желудка из брюшной полости в грудную. Одним из самых явных таких осложнений является послеоперационная энцефалопатия в раннем послеоперационном периоде (3-4 сутки). Наиболее достоверное объяснение энцефалопатии: развитие печеночной недостаточности за счет изменения топографии гепато - дуоденальной связки с последующим перегибом общего желчного протока и воротной вены печени.
Известен способ профилактики возникновения некоторых осложнений после операции Льюиса у больных раком пищевода. (И.А. Винниченко «Пути предупреждения некоторых осложнений операции Льюиса у больных раком пищевода / морфофункциональное обоснование, экспериментальная апробация и результаты клинического внедрения /. Киев 1991г).
Его суть заключается в мобилизации всех отделов двенадцатиперстной кишки по межорганному слою клетчатки и выделению головки поджелудочной железы.
Недостатками данного способа являются: более усложненный вариант выполнения; недостаточно сниженный процент осложнений после выполнения данной методики, а это в свою очередь летальность (15,2%), осложнения со стороны пищеварительного тракта для больных раком нижней трети (22,2%) и средней трети пищевода (22,6%).
Задачей изобретения является предупреждения возникновения послеоперационной энцефалопатии при резекции пищевода по типу Льюиса.
Поставленная задача достигается тем, что в способе профилактики энцефалопатии после резекции пищевода с внутригрудным эзофаго-гастроанастомозом по Льюису, во время абдоминального этапа операции при мобилизации печени помимо левой треугольной связки дополнительно пересекают и круглую связку печени, с последующим перемещением печени и фиксацией круглой связки к передней брюшной стенке на 5-7 см левее от первоначальной точки ее прикрепления.
Так как изменяется топографо-анатомическое положение гепато-дуоденальной связки, а именно ее структурных элементов (общий желчный проток (фиг. 1), воротная вена (фиг. 2) после проведения операции, то исходя из этого можно сделать вывод, что изменению подвергается стандартный угол расположения данных структур (см. Черных А.С., Гаврилов И.А., Сулиманов Р.А. Изучение изменений топографо-анатомических и гидродинамических показателей общего желчного протока при операциях Льюиса как одного из механизмов развития энцефалопатий / Дни науки и инноваций НовГУ Материалы XXVIII научной конференции преподавателей, аспирантов и студентов НовГУ. Великий Новгород, 5-10 апреля 2021 г.).
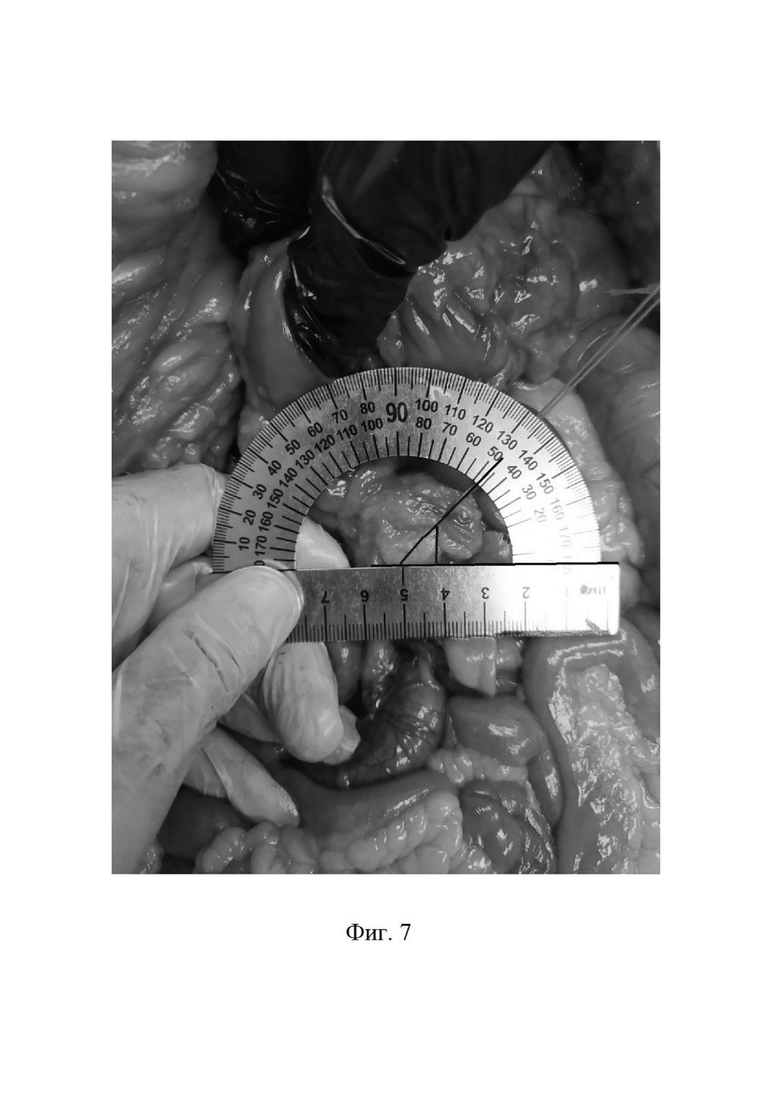
В норме угол общего желчного протока = 45°, а после выполненной операции 30-20° при входе в Фатеров сосок и 75-85° в месте перехода холедоха из наддуоденальной части в позадидуоденальную часть (см. И. А. Винниченко «Пути предупреждения некоторых осложнений операции Льюиса у больных раком пищевода / морфо-функциональное обоснование, экспериментальная апробация и результаты клинического внедрения /. Киев 1991г).
У вены же угол в норме равен 125°, а после операции 75°. В результате изменения угла элементов связки соответственно изменяется и гидродинамическое давление в этих структурах.
Способ осуществляется следующим образом.
При мобилизации печени помимо левой треугольной связки дополнительно пересекают и круглую связку печени. Затем круглую связку, а вследствие и печень смещают левее и подшивают к передней брюшной стенке на расстоянии 5-7 см от первоначального места прикрепления, восстанавливая топографо-анатомическое положение гепато-дуоденальной связки.
При этом уменьшается угол перегиба элементов гепато - дуоденальной связки, с восстановлением адекватной функции внепеченочных желчных протоков и воротной вены.
Для пояснения способа предложены изображения:
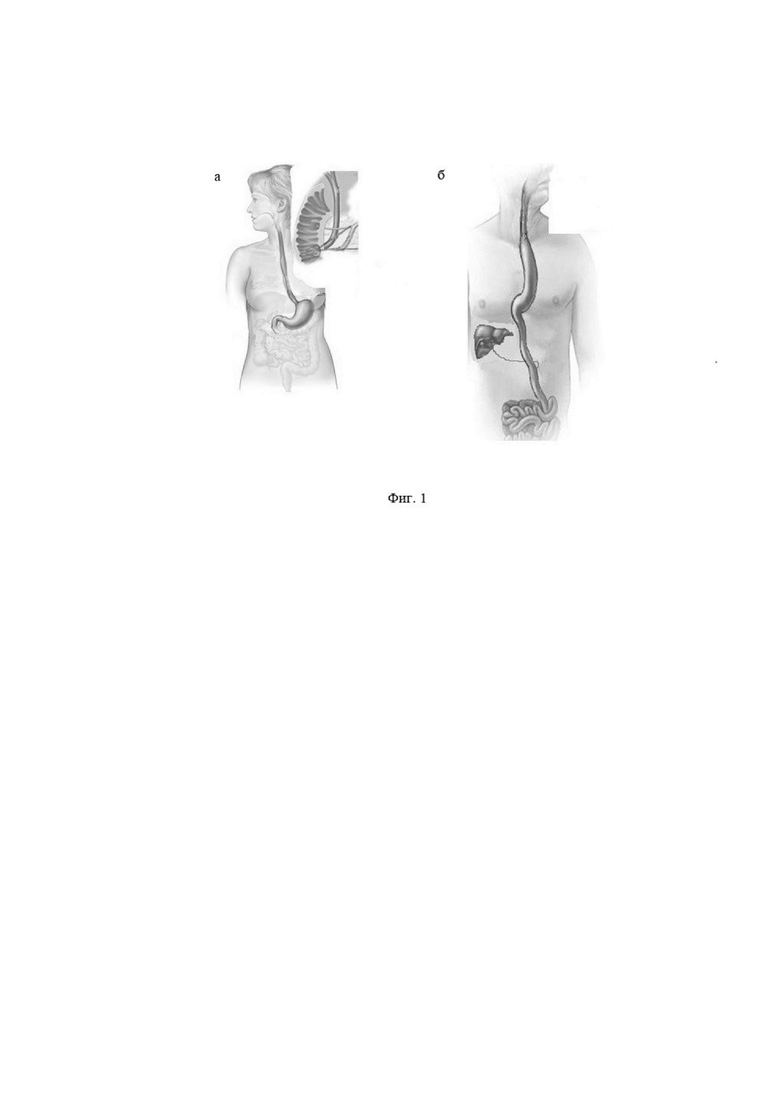
Фиг.1 - общий желчный проток до и после операции, где:
а - до операции;
б - после операции.
Фиг.2 - воротная вена до и после операции, где:
а - до операции;
б - после операции.
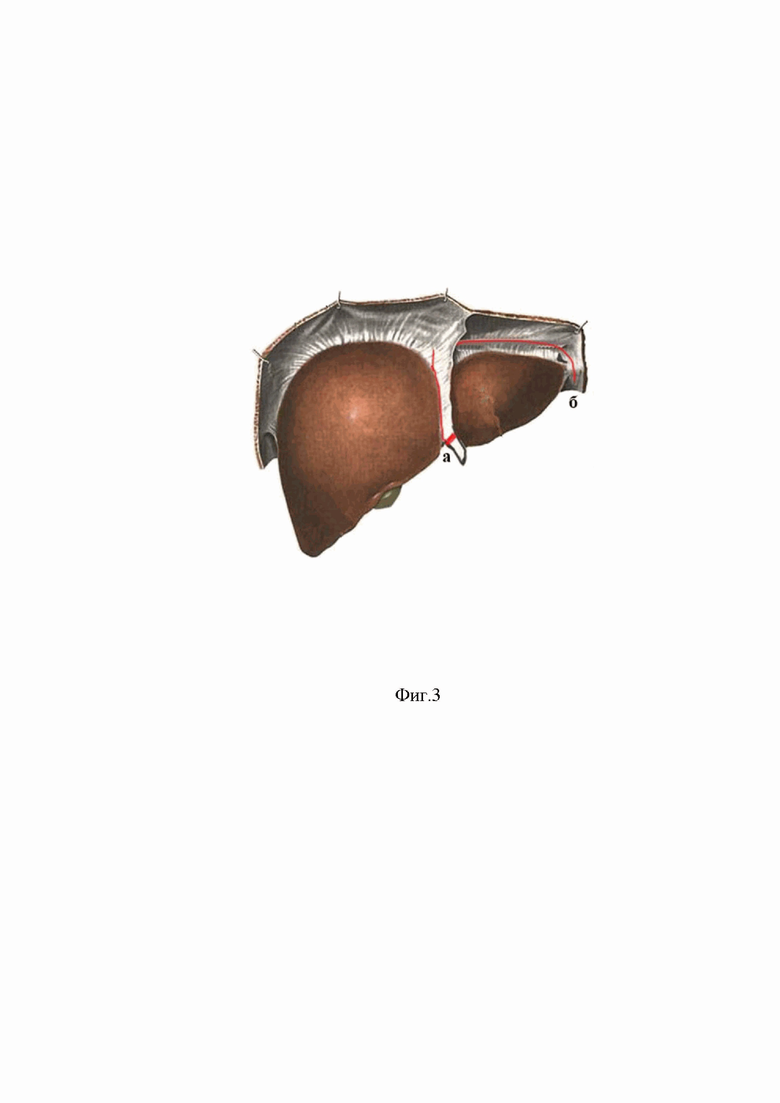
Фиг.3 - иссекаемые связки печени:
а - круглая связка;
б - левая треугольная связка.
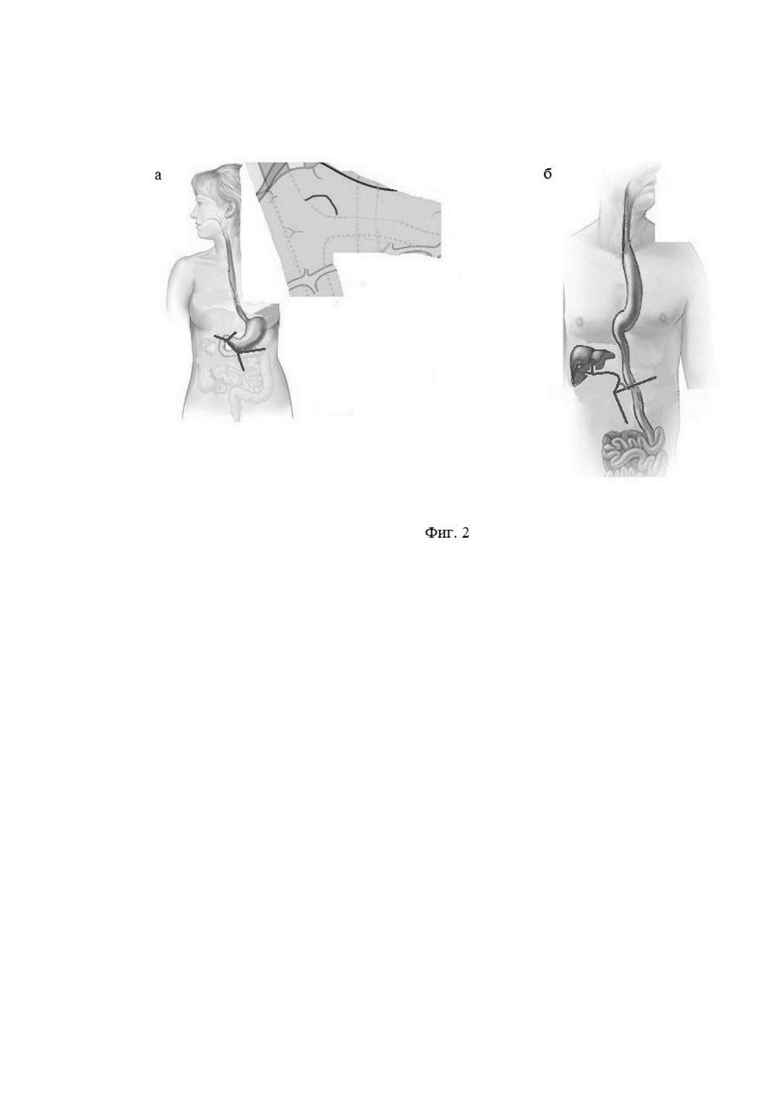
Фиг.4 - перемещение круглой связки, где:
а - исходное положение круглой связки;
б - положение круглой связки после ее перемещения на 5 см влево от исходного расположения.
Фиг.5 - подшивание круглой связки к передней брюшной стенке, где:
а - прошивание круглой связки;
б - подшивание круглой связки к передней брюшной стенке.
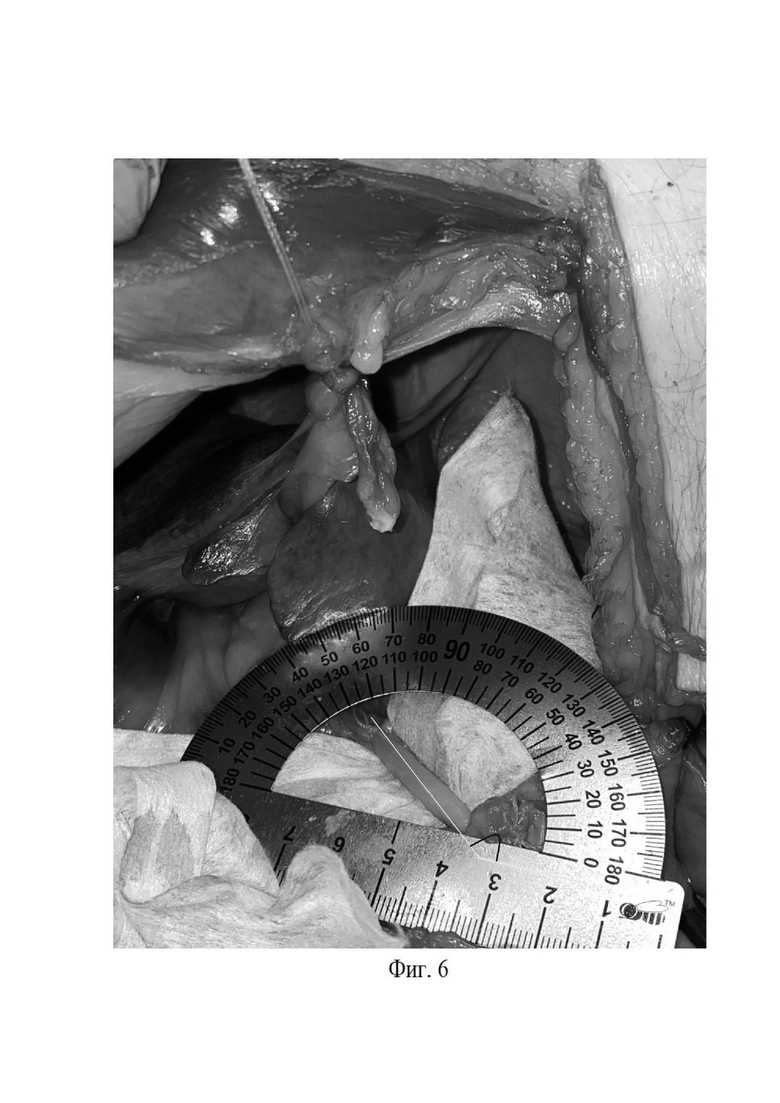
Фиг.6 - восстановление угла воротной вены, в результате смещения круглой связки влево и подшивания к передней брюшной стенке.
Фиг.7 - восстановление угла общего желчного протока до стандартных цифр, в результате смещения круглой связки влево и подшивания к передней брюшной стенке.
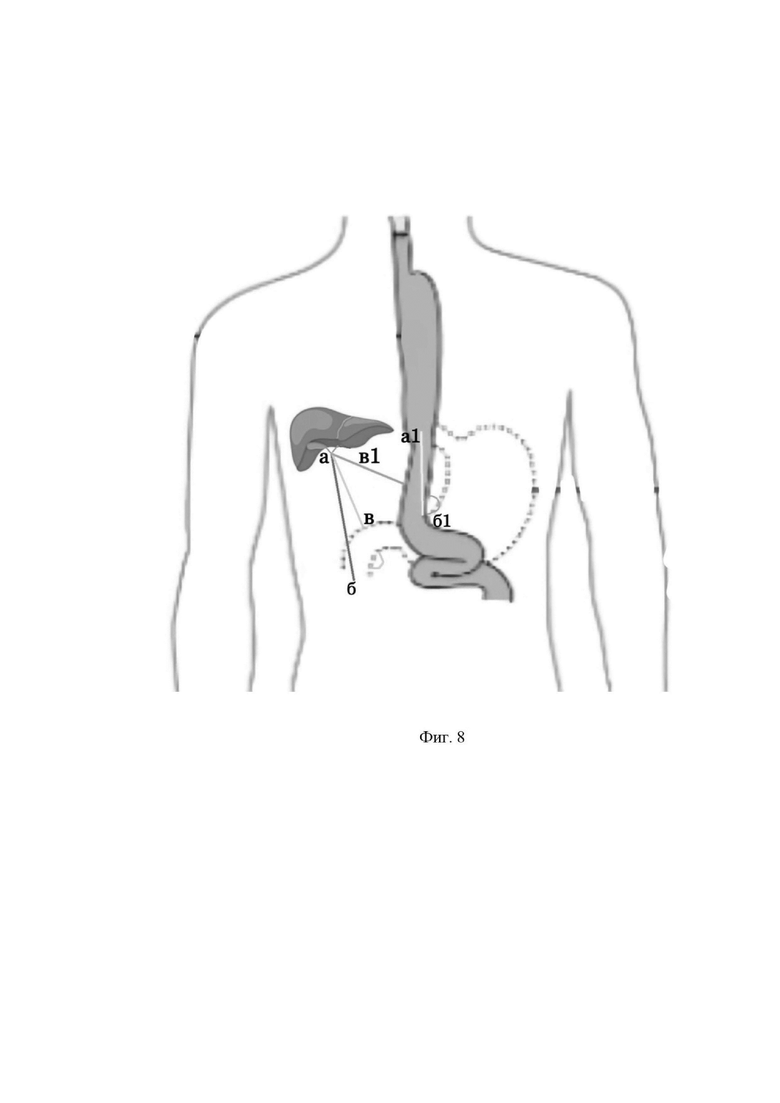
Фиг.8 - изменение топографо-анатомического расположения общего желчного протока до операции, после стандартной операции, после операции с применением предлагаемого способа, где:
в - желчный проток до операции (в норме)
в1 - желчный проток после стандартной операции Льюиса расстояние:
а б - ось расположения протока в норме
а б1 - ось после проведения стандартной операции Льюиса (Можно увидеть на сколько выраженное изменение оси происходит после проведения вмешательства).
а1 б1 - ось расположения общего желчного протока после выполнения предлагаемой нами методики. Происходит нивелирование смещения гепато-дуоденальной связки в сторону уравнивания ее проксимального отдела с дистальным.
Имеются конкретные примеры предлагаемого изобретения.
Пример 1
Пациент С. 1940 года рождения. В отделение торакальной хирургии ГОБУЗ «НОКБ» поступил 22.07.21 в плановом порядке с жалобами на нарушение глотания, рвоту. Из анамнеза известно, что считает себя больным с января 2021 г., когда появились жалобы на дисфагию. Рентгенологическая картина включает в себя нарушение структуры рельефа слизистой оболочки пищевода, отсутствие перистальтики стенки пищевода; дефект наполнения. На эндоскопическом исследовании выявлено сужение просвета нижней трети пищевода, протяженность 4 см. На компьютерной томографии картина рака нижней трети пищевода. Гистология - комплекс клеток плоскоклеточного рака. Дата проведения операции 28.07.21, длилась 4 часа и прошла успешно. Выполнялась в два этапа: абдоминальный и торакальный. Во время абдоминального этапа произведена мобилизация печени по предлагаемому способу: кроме левой треугольной связки пересечена и круглая связка печени. Пересеченная круглая связка смещена левее на 5 см от первоначальной точки прикрепления и подшита к передней брюшной стенке. Грудной отдел пищевода мобилизован на всем протяжении от диафрагмы до купола плевральной полости с пересечением дуги непарной вены, выполнена медиастинальная лимфаденэктомия сформирован пищеводно-желудочный анастомоз. Заведен тонкий зонд для кормления. Сразу после пробуждения разрешено пить и энтеральное (сипинговое) питание; из отделения ИТАР на 3 сутки переведен в профильное отделение. В послеоперационном периоде получал симптоматическую, инфузионную, антибактериальную терапию. Лабораторные и клинические признаки печеночной недостаточности отсутствовали. В связи с этим не было клиники энцефалопатии. Осложнений со стороны пищеварительного тракта выявлено не было. Послеоперационная рана без признаков воспаления, швы сняты. Признаков несостоятельности эзофаго - гастроанастомоза не выявлено. Выписан на 11 сутки в удовлетворительном состоянии.
Пример 2
Пациентка У. 1950 года рождения. В отделение торакальной хирургии ГОБУЗ «НОКБ» поступила 11.10.21 плановом порядке с жалобами на нарушение глотания. Из анамнеза известно, что считает себя больной с декабря 2020 г., когда появились жалобы на дисфагию. Рентгенологическая картина включает в себя отсутствие перистальтики стенки пищевода в месте опухоли; дефект наполнения. На эндоскопическом исследовании выявлено сужение просвета пищевода в области средней трети. На компьютерной томографии картина рака пищевод в области средней трети и перехода в нижнюю треть. Гистология - комплекс плоскоклеточного рака. Дата проведения операции 16.10.21, длилась 4 часа 30 минут и прошла успешно. На первом этапе выполнена верхнесрединная лапаротомия, лимфаденэктомия D2, сформирован желудочный трансплантат по общепринятой методике. Операция дополнена предлагаемым способом в виде мобилизации печени. Совместно с левой треугольной связкой печени пересечена и круглая связка. Затем круглая связка размещена левее на 7 см от первоначальной точки и подшита к передней брюшной стенке. Пациентка повернута на левый бок. Торакальный этап выполнен с помощью торакотомии. Грудной отдел пищевода мобилизован на всем протяжении от диафрагмы до купола плевральной полости с пересечением дуги непарной вены, выполнена медиастинальная лимфаденэктомия 2F и сформирован пищеводно-желудочный анастомоз. Заведен тонкий зонд для кормления. Сразу после пробуждения разрешено пить и энтеральное (сипинговое) питание; из отделения ИТАР на 3 сутки переведена в профильное отделение. В послеоперационном периоде получала симптоматическую, инфузионную, антибактериальную терапию. Лабораторные и клинические признаки печеночной недостаточности отсутствовали. В связи с этим не было клиники энцефалопатии. Осложнений со стороны пищеварительного тракта выявлено не было. Послеоперационная рана без признаков воспаления, швы сняты. Признаков несостоятельности эзофаго - гастроанастомоза не выявлено. Выписана на 10 сутки в удовлетворительном состоянии.
Предлагаемый способ позволяет предупредить возникновение послеоперационной энцефалопатии при резекции пищевода по типу Льюиса.
Также решение данных осложнений носит экономическую целесообразность, так как поможет уменьшить время нахождения пациента в стационаре, снизить риск развития отдаленных последствий операции, а также улучшит качество жизни больных.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ профилактики несостоятельности пищеводно-желудочного анастомоза | 2023 |
|
RU2810178C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОЙ РАДИКАЛЬНОЙ НЕФРЭКТОМИИ С ТРОМБЭКТОМИЕЙ ИЗ НИЖНЕЙ ПОЛОЙ ВЕНЫ | 2018 |
|
RU2682597C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПИЩЕВОДНЫХ КРОВОТЕЧЕНИЙ ПРИ ВАРИКОЗНОМ РАСШИРЕНИИ ВЕН ПИЩЕВОДА | 2002 |
|
RU2218104C1 |
| СПОСОБ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ ПЕРВИЧНОЙ ЛОКАЛИЗАЦИИ ОПУХОЛЕЙ, ВЫЗЫВАЮЩИХ ОБСТРУКЦИЮ ДИСТАЛЬНОГО ОТДЕЛА ОБЩЕГО ЖЕЛЧНОГО ПРОТОКА | 1997 |
|
RU2119299C1 |
| СПОСОБ ЛИМФОДИССЕКЦИИ ПРИ КОМБИНИРОВАННОЙ ГАСТРЭКТОМИИ У ОНКОЛОГИЧЕСКИХ БОЛЬНЫХ | 2014 |
|
RU2573058C2 |
| Способ лапароскопического дистального спленоренального анастомоза с перевязкой селезеночной артерии и деваскуляризацией желудка при портальной гипертензии | 2015 |
|
RU2624812C2 |
| СПОСОБ ГЕМИГЕПАТЭКТОМИИ | 2002 |
|
RU2212855C1 |
| СПОСОБ ЛЕЧЕНИЯ СТРИКТУР ГЕПАТИКОХОЛЕДОХА | 2003 |
|
RU2239372C1 |
| Способ холедохоеюностомии | 1988 |
|
SU1560120A1 |
| СПОСОБ АБДОМИНО-МЕДИАСТИНАЛЬНОЙ РЕЗЕКЦИИ И ПЛАСТИКИ ПИЩЕВОДА | 1995 |
|
RU2128947C1 |


Изобретение относится к медицине, а именно к абдоминальной хирургии. Во время абдоминального этапа операции по Льюису при мобилизации печени помимо левой треугольной связки дополнительно пересекают и круглую связку печени. Затем перемещают печень и фиксируют круглую связку к передней брюшной стенке на 5-7 см левее от первоначальной точки ее прикрепления. Способ позволяет предупредить возникновение послеоперационной энцефалопатии при резекции пищевода по Льюису, уменьшить время нахождения пациента в стационаре, снизить риск развития отдаленных последствий операции, а также улучшить качество жизни больных. 8 ил., 2 пр.
Способ профилактики энцефалопатии после резекции пищевода с внутригрудным эзофагогастроанастомозом по Льюису, отличающийся тем, что во время абдоминального этапа операции при мобилизации печени помимо левой треугольной связки дополнительно пересекают круглую связку печени, с последующим перемещением печени и фиксацией круглой связки к передней брюшной стенке на 5-7 см левее от первоначальной точки ее прикрепления.
| СПОСОБ ПРОФИЛАКТИКИ ОСЛОЖНЕНИЙ ПРИ НАЛОЖЕНИИ ПРЯМОГО ПИЩЕВОДНО-ДВЕНАДЦАТИПЕРСТНОГО АНАСТОМОЗА ПОСЛЕ ГАСТРЭКТОМИИ | 1992 |
|
RU2069539C1 |
| Способ лечения заболеваний грудного отдела пищевода | 2015 |
|
RU2612098C1 |
| Пружинящая оправка для ручной расшлифовки автомобильных цилиндров и т.п. работ | 1915 |
|
SU1746A1 |
| CN 2877585 Y 14.03.2007 | |||
| РЕМИЗОВ А.С | |||
| Профилактика ранних осложнений при резекции пищевода с внутригрудной эзофагогастропластикой, автореф.диссерт., Санкт-Петербург, 2006 | |||
| MING-SHIAN LU et al | |||
| Is it safe to perform esophagectomy in esophageal cancer patients combined with | |||
Авторы
Даты
2023-03-07—Публикация
2022-05-31—Подача