Изобретение относится к области медицины, в частности, к неврологии и может быть использовано для прогнозирования выживаемости больных с ишемическим инсультом (ИИ), ассоциированным с COVID-19, с 1 по 90 сутки со дня госпитализации пациента в стационар.
Острый инсульт является тяжелым осложнением COVID-19 и характерен для острой фазы инфекции [Mao L, Jin H, Wang M, Hu Y, Chen S, He Q et al. Neurologic manifestations of hospitalized patients with coronavirus disease 2019 in Wuhan, China. JAMA Neurol.2020; 77(6):683-690]. В Ухане (Китай) в исследовании Yanan Li et al. частота возникновения инсульта у пациентов с COVID-19 составила около 5% [Li Y, Wang M, Zhou Y, Chang J, Xian Y, Mao L. et al. Acute cerebrovascular disease following COVID-19: a single center, retrospective, observational study. J Stroke. 2020]. Инсульт, который возникает у людей с COVID-19, протекает тяжелее, имеет худшие исходы и более высокую смертность, чем у людей без COVID-19 [Katz JM, Libman RB, Wang JJ, Sanelli P, Filippi CG, Gribko M et al. Cerebrovascular Complications of COVID-19. Stroke. 2020;51(9):e227-e231; Fuentes B, Alonso de Leciñana M, García-Madrona S, Díaz-Otero F, Aguirre C, Calleja P et al. Stroke Acute Management and Outcomes During the COVID-19 Outbreak: A Cohort Study From the Madrid Stroke Network. Stroke. 2021;52(2):552-562]. По данным некоторых авторов, смертность колеблется от 20% до 100% у пациентов с тяжелой формой COVID-19 и цереброваскулярными заболеваниями [Salahuddin H, Castonguay AC, Zaidi SF, et al. Interventional Stroke Care in the Era of COVID-19. Front Neurol. 2020;11:468].
Перспективным решением проблемы инсульта в период пандемии COVID-19 является разработка скрининговых методик, прогнозирующих выживаемость больных с ИИ с учетом клинико-анамнестических данных. Математический прогноз способствует формированию персонифицированного представления о выживаемости больных, позволяет решать стратегические задачи ведения больного, взвешивать потенциальный риск и преимущества отдельных методов лечения.
Известен способ прогнозирования выживаемости больных с ИИ, ассоциированным с COVID-19, в период стационарного лечения [Pezzini A, Grassi M, Silvestrelli G, Locatelli M, Rifino N, Beretta S. et al. SARS-CoV-2 infection and acute ischemic stroke in Lombardy, Italy. J Neurol. 2022;269(1):1-11]. Исследовали 160 пациентов с ИИ и COVID-19. В регрессионной модели Кокса были исследованы следующие данные: возраст, пол, исходный балл по шкале Рэнкин, наличие сопутствующей гипертонической болезни, фибрилляции предсердий, статус курения, балл по NIHSS, проведение реперфузионной терапии, симптомная геморрагическая трансформация, медикаментозные осложнения, повторный инсульт. Из них статистически значимыми факторами были возраст (р=0,017), пол (р=0,049), балл по NIHSS (р<0,001), симптомная геморрагическая трансформация (р<0,001) и медикаментозные осложнения (p<0,001). Недостатками способа являются: малая выборка пациентов и количество анализируемых факторов риска, что предопределяет невысокую точность метода, использование дорогостоящей методики (КТ/МРТ головного мозга).
Известен способ ретроспективного определения выживаемости 91 больного с ИИ, ассоциированным с COVID-19, в течение 90 суток [Martí-Fàbregas J, Guisado-Alonso D, Delgado-Mederos R, Martínez-Domeño A, Prats-Sánchez L, Guasch-Jiménez M. et al. Impact of COVID-19 Infection on the Outcome of Patients With Ischemic Stroke. Stroke. 2021;52(12):3908-3917]. В регрессионной модели Кокса статистически значимыми были возраст (p<0,001), балл по шкале NIHSS (p<0,001), госпитализация в инсультное отделение (p=0,003) и подтвержденная COVID-19 инфекция методом полимеразной цепной реакции (р<0,001). Недостатками прототипа являются малая выборка пациентов и малое количество анализируемых факторов (в том числе лабораторных), что предопределяет невысокую точность метода, применение дорогостоящих методов обследования.
Наиболее близким аналогом изобретения является способ прогнозирования исхода острого периода ИИ у пациентов с лабораторно-подтвержденной коронавирусной инфекцией COVID-19. Проводят определение содержания С-реактивного белка в венозной крови, тяжести состояния пациента по шкале инсульта национального института здоровья NIHSS и содержание мочевины в венозной крови. Расчет прогноза исхода проводят по формуле логистической регрессии, при значении 35% и выше прогнозируют высокий риск летального исхода, ниже 35% - низкий риск [патент РФ №2763834, 2022 г.]. Недостатком прототипа является прогноз лишь для острого периода ИИ (21 день).
Задачей изобретения является разработка способа прогнозирования выживаемости больных при ИИ, ассоциированном с COVID-19, в течение 90 суток со дня госпитализации в стационар по поводу инсульта, с использованием клинико-лабораторных данных.
Технический результат при использовании изобретения: повышение точности прогноза за счет его осуществления в течение 90 суток от момента поступления в стационар.
Предлагаемый способ прогнозирования выживаемости больных с ИИ, ассоциированным с COVID-19, в течение 90 суток от момента госпитализации больных в стационар по поводу инсульта, осуществляется следующим образом: при поступлении в стационар (в первые сутки) у больного определяют балл по шкале инсульта национального института здоровья (the National Institutes of Health Stroke Scale - NIHSS), уровень С-реактивного белка (СРБ) и лимфоцитов. После этого рассчитывают выживаемость больных с помощью метода регрессии Кокса по формуле:
hi(t) = h0(t) × exp(0,005 × XСРБ + 0,06 × XNIHSS - 0,39×Xлимф)×100% ,
где:
hi(t) – функция выживаемости в зависимости от времени для i-того пациента, %;
еxp – константа, равная 2,718;
h0(t) – базовый риск развития смерти на 1-90 сутки, составляющий, %: на 1 сутки – 0,004; 2 сутки – 0,018; 3 сутки – 0,03; 4 сутки – 0,034; 5 сутки – 0,042; 6 сутки – 0,054; 7 сутки – 0,062; 8 сутки – 0,071; 9 сутки – 0,107; 10 сутки – 0,126; 11 сутки – 0,146; 12 сутки – 0,167; 13 сутки – 0,172; 14 сутки – 0,195; 15-17 сутки – 0,201; 18-19 сутки – 0,207; 20-21 сутки – 0,22; 22 сутки – 0,239; 23 сутки – 0,246; 24 сутки – 0,261; 25-28 сутки – 0,268; 29 сутки – 0,283; 30-32 сутки – 0,29; 33-34 сутки – 0,298; 35-37 сутки – 0,315; 38 сутки – 0,323; 39-64 сутки – 0,331; 65-68 сутки – 0,34; 69-90 сутки – 0,349;
t – время от начала инсульта, сутки;
XСРБ – уровень С-реактивного белка (мг/л) в сыворотке крови;
XNIHSS – исходный балл по NIHSS;
Xлимф – количество лимфоцитов в общем анализе крови.
После подсчета получают вероятность наступления события (смертельного исхода) в процентах с 1 по 90 сутки. При значении hi(t) 65,5% и выше прогнозируют низкую выживаемость, менее 65,5% – высокую выживаемость.
Такая градация степени риска проведена с учетом наших данных и того, что смертность в течение 90 суток после инсульта, ассоциированного с COVID-19, составляет 39,3% [Martí-Fàbregas J, Guisado-Alonso D, Delgado-Mederos R, Martínez-Domeño A, Prats-Sánchez L, Guasch-Jiménez M. et al. Impact of COVID-19 Infection on the Outcome of Patients With Ischemic Stroke. Stroke. 2021;52(12), р.3913]. Таким образом, предлагаемый способ позволя
ет определить вероятность выживания больных с ИИ,
ассоциированным с COVID 19, на каждые сутки с 1 п о 90
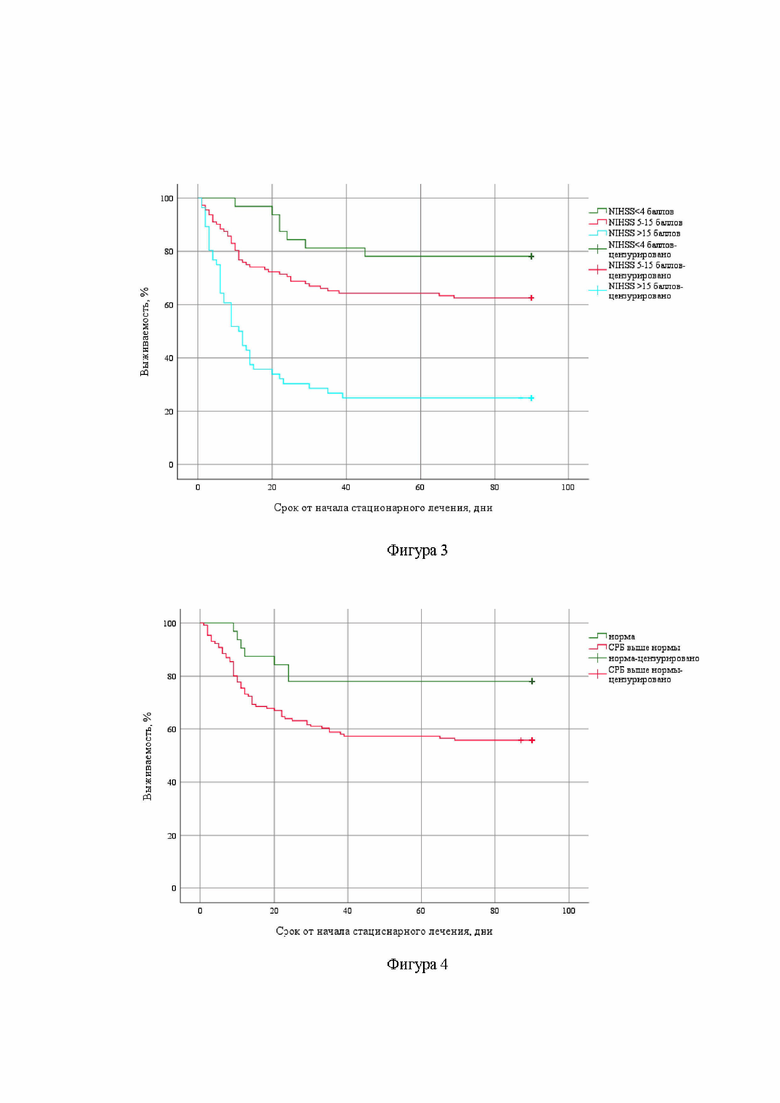
Проведен ретроспективный анализ 180 пациентов с ИИ, ассоциированным с COVID-19. У всех пациентов COVID-19 подтвержден методом полимеразной цепной реакции. ИИ развивался как в дебюте у 68(37,8%) пациентов, так и на фоне COVID-19 через 2-18 дней у 112(62,2%) пациентов. При поступлении у 157(78,5%) больных была внебольничная вирусная пневмония, подтвержденная нейровизуализационными данными (КТ легких) с типичными признаками «матового стекла». В течение 90 суток от первого дня госпитализации в стационар по поводу инсульта умерли 81(45%) больных. Уровень С-реактивного белка повышается у пациентов с COVID-19 и может коррелировать с тяжестью заболевания и его прогрессированием, таким образом, его можно отнести к потенциальному прогностическому биомаркеру тяжелого течения заболевания [Sharifpour M, Rangaraju S, Liu M, Alabyad D, Nahab FB, Creel-Bulos CM, Jabaley CS; Emory COVID-19 Quality & Clinical Research Collaborative. C-Reactive protein as a prognostic indicator in hospitalized patients with COVID-19. PLoS One. 2020, 20;15(11):e0242400. doi: 10.1371/journal.pone.0242400]. Также определена корреляция между снижением количества лимфоцитов и повышением уровня С-реактивного белка с тяжестью COVID-19 [Malik P, Patel U, Mehta D, Patel N, Kelkar R, Akrmah M, Gabrilove JL, Sacks H. Biomarkers and outcomes of COVID-19 hospitalisations: systematic review and meta-analysis. BMJ Evid Based Med. 2021;26(3):107-108. doi: 10.1136/bmjebm-2020-111536].
Статистический анализ полученных данных выполняли с помощью пакета «IBM SPSS Statistics 26». Анализ выживаемости выполняли с помощью метода Каплана-Мейера и регрессионной модели Кокса (модель пропорциональных рисков), с помощью последовательного исключения 6
переменных (назад Вальда). Статистически значимыми считались результаты при р<0,05.
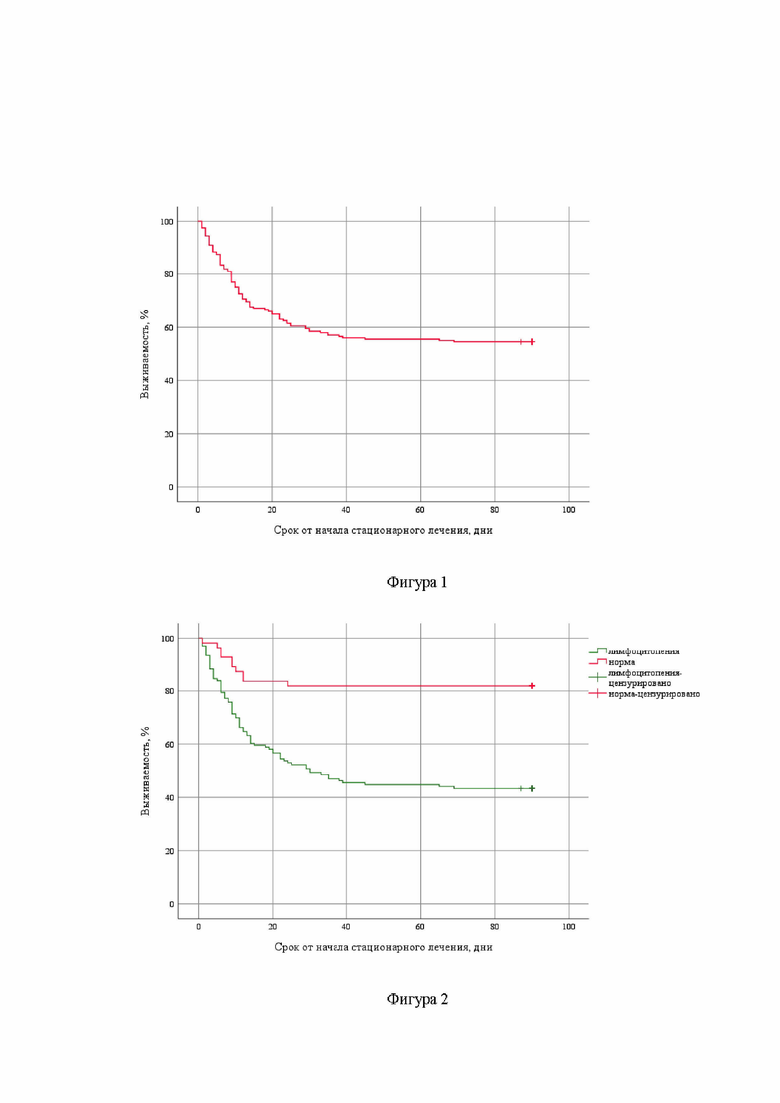
Анализ выживаемости пациентов с ИИ за 90 суток выполнен с помощью метода кривых Каплана-Мейера. Среднее время развития смерти у больных с ИИ в течение 90 суток составило 55,19±2,76 дней (95% ДИ: 49,77-60,61 дней). Медиана срока наблюдения (срок, в течение которого не менее чем у 50% исследуемых отмечался смертельный исход) за период 90 суток не достигнута.
Разработана прогностическая модель для расчѐта выживаемости больных с ИИ, ассоциированным с COVID-19, за 90 суток при помощи регрессионной модели Кокса:
hi(t) = h0(t) × exp(0,005 × XСРБ + 0,06 × XNIHSS - 0,39×Xлимф)×100% , где:
hi(t) – функция выживаемости в зависимости от времени для i-того пациента (%);
еxp – константа, равная 2,718;
h0(t) – базовый риск развития смерти за определенный временной период t(%) (табл.1);
t – время от начала инсульта (в сутках);
Xсрб – уровень С-реактивного белка (мг/л) в сыворотке крови
XNIHSS – исходный балл по NIHSS;
Xлимф – количество лимфоцитов в общем анализе крови
Модель статистически значима (p<0,001). Значения базового риска развития смертельного исхода для разных временных периодов наблюдения были статистически вычислены (табл.1).
Таблица 1
Значения базового риска развития смертельного исхода для разных временных периодов (максимальный срок – 90 суток)
Изменения риска развития смертельного исхода в зависимости от наличия каждого из факторов указаны в таблице 2.
Таблица 2
Изменения риска по сравнению с базовым в зависимости от влияния отдельных факторов
Фактор риска
Предлагаемое изобретение иллюстрируется следующими фигурами: на фигуре 1 изображен график выживаемости пациентов с ИИ за 90 суток, на фигуре 2 - график выживаемости пациентов в зависимости от количества лимфоцитов, на фигуре 3 – график выживаемости в зависимости от балла по NIHSS, на фигуре 4 – график выживаемости пациентов в зависимости от уровня С-реактивного белка.
Полученные результаты (увеличение балла по NIHSS, уровня С-реактивного белка, количества лимфоцитов) статистически значимо увеличивали риск развития смерти (снижали выживаемость). При увеличении балла по NIHSS на 1 - риск смерти увеличивался в 1,06 раз, при увеличении уровня С-реактивного белка – в 1,005 раза, при увеличении количества лимфоцитов – в 0,7 раз.
Предлагаемый способ прогноза может использоваться как самостоятельная интегральная угрозометрическая система, так и в качестве дополнения к другим прогностическим методам. Данный способ прогноза не требует никаких дополнительных затрат и исследований. Используются рутинные клинико-лабораторные показатели. Полученную модель можно использовать для прогнозирования дальнейшего течения (выживаемости) ИИ, ассоциированного с COVID-19.
Это послужит основой для своевременного проведения диагностических мероприятий, динамического наблюдения за неврологическим статусом (NIHSS) и лабораторными данными (С-реактивный белок, лимфоциты), что позволит своевременно скорректировать лечение. Заявляемый способ отличается неинвазивностью, технической простотой, доступностью выполнения в условиях стационара лечебно-профилактических учреждений.
Сущность изобретения поясняется следующими примерами.
Пример №1.
Пациент Г. 63 года. Основной диагноз: ИИ в левом каротидном бассейне, неуточненный подтип, с правосторонней гемиплегией, сенсо-моторной афазией, острейший период. Сопутствующий диагноз: коронавирусная инфекция CОVID-19 (подтвержденная), среднетяжелое течение (U07.1). Осложнения: вирусная полисегментарная пневмония (9%), дыхательная недостаточность 1 степени.
NIHSS при поступлении - 17 баллов, С-реактивный белок – 191,9 мг/л, лимфоциты – 2,2, значение h0(t) на 20 сутки – 0,22% (табл.1). Рассчитаем выживаемость на 10 сутки, подставив указанные параметры в формулу: hi(t) = h0(t) × exp(0,005 × XСРБ + 0,06 × XNIHSS - 0,39×Xлимф)×100% ,
hi(t)=0,22 ×2,718 1,12 ×100%= 67,4%
Так как вероятность наступления события (смертельного исхода) hi(t) 67,4%, прогнозируют низкую выживаемость. Прогноз подтвердился – пациент умер на 20 сутки.
Пример №2.
Пациент Ч. 74 года. Основной диагноз: ИИ в правом каротидном бассейне, кардиоэмболический подтип, с левосторонним глубоким гемипарезом до плегии в руке, гемигипестезией, общемозговой симптоматикой, острейший период. Сопутствующий диагноз: коронавирусная инфекция CОVID-19 (подтвержденная), среднетяжелое течение (U07.1). Осложнения: вирусно-бактериальная полисегментарная двусторонняя пневмония (8%), дыхательная недостаточность 1 степени. ИБС с нарушением ритма, постоянная форма фибрилляции председрий, нормосистолия. ХСН IIА.
NIHSS при поступлении - 18 баллов, С-реактивный белок – 34 мг/л, лимфоциты – 1,34, значение h0(t) на 35 сутки – 0,315% (табл.1). Рассчитаем выживаемость на 35 сутки, подставив указанные параметры в формулу: hi(t) = h0(t) × exp(0,005 × XСРБ + 0,06 × XNIHSS - 0,39×Xлимф)×100% ,
hi(t)=0,315 ×2,718 (0,17+1,08-0,523=0,733)×100%= 65,5%
Так как вероятность наступления события (смертельного исхода) hi(t) 65,5%, прогнозируют низкую выживаемость. Прогноз подтвердился – пациент умер на 35 сутки.
Пример №3.
Пациентка Н. 73 года. Основной диагноз: ИИ в вертебробазилярном бассейне, кардиоэмболический подтип, с умеренной дизартрией, легким гемипарезом справа, острейший период. Сопутствующий диагноз: коронавирусная инфекция CОVID-19, среднетяжелое течение. Осложнение: внебольничная вирусно-бактериальная двухсторонняя пневмония (10%), средней степени тяжести, дыхательная недостаточность 2 степени. Гипертоническая болезнь 3 ст., 3 ст., риск 4. Атеросклероз прецеребральных и церебральных артерий. ИБС с нарушением ритма. Пароксизмальная форма фибрилляции предсердий, нормо-тахиформа. Осложнение: ХСН 1. Сахарный диабет впервые выявленный.
NIHSS при поступлении - 10 баллов, С-реактивный белок – 2,59 мг/л, лимфоциты – 1,67, значение h0(t) на 90 сутки – 0,349% (табл.1).
Рассчитаем выживаемость на 10 сутки, подставив указанные параметры в формулу: hi(t) = h0(t) × exp(0,005 × XСРБ + 0,06 × XNIHSS - 0,39×Xлимф)×100% ,
hi(t)=0,349 ×2,718 (-0,039) ×100%= 33,6%
Так как вероятность наступления события (смертельного исхода) hi(t) 33,6%, прогнозируют высокую выживаемость. При дальнейшем наблюдении за пациентом прогноз подтвердился – на 90 сутки пациентка живая.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДА ОСТРОГО ПЕРИОДА ИШЕМИЧЕСКОГО ИНСУЛЬТА, АССОЦИИРОВАННОГО С COVID-19 | 2021 |
|
RU2763834C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДА ОСТРОГО ПЕРИОДА ИНСУЛЬТА | 2007 |
|
RU2336825C1 |
| Способ прогноза неблагоприятного исхода у пациентов с ишемическим инсультом | 2021 |
|
RU2769488C1 |
| Способ прогнозирования вероятности летального исхода в 14-дневный период острого ишемического инсульта головного мозга | 2020 |
|
RU2748685C1 |
| СПОСОБ ДИАГНОСТИКИ СТЕПЕНИ ТЯЖЕСТИ ИШЕМИЧЕСКОГО ИНСУЛЬТА | 2019 |
|
RU2712105C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДА ПЕРВИЧНОГО ВНУТРИМОЗГОВОГО КРОВОИЗЛИЯНИЯ В ТЕЧЕНИЕ 90 ДНЕЙ | 2023 |
|
RU2810021C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ НЕБЛАГОПРИЯТНОГО КЛИНИЧЕСКОГО ИСХОДА У ПАЦИЕНТОВ С ФИБРИЛЛЯЦИЕЙ ПРЕДСЕРДИЙ, ПЕРЕНЕСШИХ КАРДИОЭМБОЛИЧЕСКИЙ ИНСУЛЬТ | 2017 |
|
RU2675186C1 |
| Способ раннего прогнозирования отдаленного исхода хронической обструктивной болезни легких. | 2021 |
|
RU2795193C1 |
| Способ прогнозирования острого повреждения почек у больных с инсультом | 2016 |
|
RU2653817C1 |
| Способ прогнозирования летального исхода у пациентов с цитокиновым штормом, ассоциированным с COVID-19 | 2022 |
|
RU2825710C2 |
Изобретение относится к области медицины, в частности к неврологии, и может быть использовано для определения выживаемости больных с ИИ, ассоциированным с COVID-19. Определяют балл по шкале инсульта национального института здоровья NIHSS, количество лимфоцитов в общем анализе крови, уровень С-реактивного белка в сыворотке крови при поступлении в стационар. Полученные данные подставляют в формулу, рассчитывают % выживаемости больного в определенный период времени в течение 90 суток от момента поступления в стационар. На основании процента выживаемости прогнозируют низкую и высокую выживаемость. Использование изобретения обеспечивает повышение точности прогноза. 4 ил., 2 табл., 3 пр.
Способ прогнозирования выживаемости больных с ишемическим инсультом у пациентов с лабораторно-подтвержденной коронавирусной инфекцией CОVID-19, включающий определение балла по шкале инсульта национального института здоровья NIHSS, С-реактивного белка в сыворотке крови, расчет выживаемости с использованием регрессионной модели Кокса, отличающийся тем, что исследование проводят в течение 90 суток от момента поступления в стационар, дополнительно определяют количество лимфоцитов в общем анализе крови при поступлении в стационар, затем проводят расчет выживаемости по формуле
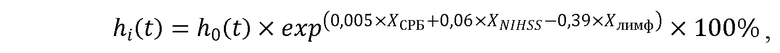
где hi(t) – функция выживаемости в зависимости от времени для i-го пациента,%;
еxp – константа, равная 2,718;
h0(t) – базовый риск развития смерти на 1-90 сутки, составляющий, %: на 1 сутки – 0,004; 2 сутки – 0,018; 3 сутки – 0,03; 4 сутки – 0,034; 5 сутки – 0,042; 6 сутки – 0,054; 7 сутки – 0,062; 8 сутки – 0,071; 9 сутки – 0,107; 10 сутки – 0,126; 11 сутки – 0,146; 12 сутки – 0,167; 13 сутки – 0,172; 14 сутки – 0,195; 15-17 сутки – 0,201; 18-19 сутки – 0,207; 20-21 сутки – 0,22; 22 сутки – 0,239; 23 сутки – 0,246; 24 сутки – 0,261; 25-28 сутки – 0,268; 29 сутки – 0,283; 30-32 сутки – 0,29; 33-34 сутки – 0,298; 35-37 сутки – 0,315; 38 сутки – 0,323; 39-64 сутки – 0,331; 65-68 сутки – 0,34; 69-90 сутки – 0,349;
t – время от начала инсульта, сутки;
Xсрб – уровень С-реактивного белка (мг/л) в сыворотке крови;
XNIHSS – исходный балл по NIHSS;
Xлимф – количество лимфоцитов в общем анализе крови;
после чего при значении hi(t) 65,5% и выше прогнозируют низкую выживаемость, менее 65,5% – высокую выживаемость.
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДА ОСТРОГО ПЕРИОДА ИШЕМИЧЕСКОГО ИНСУЛЬТА, АССОЦИИРОВАННОГО С COVID-19 | 2021 |
|
RU2763834C1 |
| Способ прогнозирования вероятности летального исхода в 14-дневный период острого ишемического инсульта головного мозга | 2020 |
|
RU2748685C1 |
| ВОЗНЮК И.А | |||
| и др | |||
| Способ изготовления электрических сопротивлений посредством осаждения слоя проводника на поверхности изолятора | 1921 |
|
SU19A1 |
| Вестник восстановительной медицины, 2020, 4 (98), стр.90-98 | |||
| CALMETTES J | |||
| et al | |||
| Clinical outcome of acute ischemic strokes in patients with | |||
Авторы
Даты
2023-04-17—Публикация
2023-02-20—Подача