Способ относится к медицине, а именно к неврологии и может применяться для лечения нейропатической боли.
Важнейшей причиной обращения пациентов за медицинской помощью является боль. В последние 30 лет отмечается неуклонный рост хронического болевого синдрома в структуре заболеваемости. На сегодняшний день в мире вопросы лечения боли являются одними из наиболее социально значимых и обсуждаемых в медицинском сообществе. Имеются данные, что от боли, имеющей нейропатический компонент, страдает по крайней мере 6-8% населения. Эти цифры близки к распространению таких общепринятых заболеваний, как ишемическая болезнь сердца, сахарный диабет, на лечение которых здравоохранение выделяет необходимые ресурсы. В связи с этим возникает проблема ведения пациентов с хронической болью.
Хронический тип болевого синдрома трудно поддается лечению. У многих из пациентов с хронической болью со временем развиваются медикаментозно-резистентные формы болевого синдрома. При этом известно, что даже к наркотическим анальгетикам нечувствительны или недостаточно чувствительны от 10 до 30% пациентов с хронической болью.
Под фармакорезистентной (или рефрактерной) нейропатической болью (НБ), согласно определению Hansson Р.Т. и соавт., подразумевается «боль, которая не отвечает на лечение препаратами с доказанной эффективностью, проведенное в соответствующие сроки и в адекватных дозах». Дополнительно было разработано более детальное определение, в которое включили ряд специфических критериев: продолжительность невропатической боли не менее 6 месяцев, выраженность боли не менее 40 мм по 100-милиметровой визуальной аналоговой шкале (ВАШ) и отсутствие ответа на стан-дартную терапию с использованием габапентина или прегабалина, трициклических антидепрессантов (ТЦА) и третьего, потенциально эффективного препарата.
Согласно международному Дельфийскому опросу экспертов, фармакорезистетность невропатической боли для эпидемиологической оценки определяется по следующим критериям:
1) должна быть предпринята попытка лечения болевого синдрома по крайней мере четырьмя препаратами с доказанной эффективностью при НБ;
2) продолжительность лечения каждым из этих препаратов должна быть не менее 3 месяцев либо до тех пор, пока побочные эффекты не помешают приему препарата в адекватной дозе;
3) несмотря на лечение, интенсивность боли снижается не больше чем на 30% или остается на уровне 5 баллов по 10-балльной ВАШ; и/или продолжительно текущий болевой синдром приводит к существенному ухудшению качества жизни.
Рекомендации по лечению постгерпетической невралгии (ПГН) согласно рекомендациям Европейской федерации неврологических сообществ (EFNS):
- Для терапии ПГН используют такие препараты с установленной эффективностью, как ТЦА, габапентин, прегабалин (уровень доказательности А, класс исследований I).
- Капсаицин, трамадол, топический лидокаин и вальпроат (уровень доказательности В) относятся к препаратам с более низкой эффективностью или ограниченной доказательностью.
- ТЦА или габапентин/прегабалин рекомендуют в качестве лекарственных средств первой линии лечения.
- Топический лидокаин изучен только у пациентов с аллодинией в краткосрочных исследованиях или в ретроспективном анализе крупных исследований. Однако, благодаря превосходной переносимости, этому методу терапии можно отдать предпочтение при лечении лиц пожилого возраста, особенно пациентов с аллодинией и небольшой зоной боли.
- Сильные опиаты следует рекомендовать в качестве препаратов второго выбора.
- Мексилетин, лоразепам и антагонисты NMDA-рецепторов относятся к лекарственным средствам со слабой эффективностью или к неэффективным (уровень доказательности А).
Имеющиеся фармакологические средства для лечения хронических болевых синдромов имеют невысокий коэффициент эффективности применения, не превышающий 0,3 (т.е. любой препарат помогает не более, чем каждому третьему пациенту). Острота и масштаб проблемы требует внедрения новых методик - более действенных, простых в применении и с меньшей себестоимостью.
На основе мирового опыта применения инертных газов в медицине известно, что Ксенон - препарат для ингаляционного наркоза, оказывает выраженный анальгетический эффект, он превосходит закись азота по наркотической (в 1,5 раза), анальгетической и миорелаксирующей активности. Имеются данные о кардиопротекторном и нейропротекторном эффектах ксенона. У пациентов с серьезной кардиальной патологией ксенон практически не изменяет параметров системной гемодинамики.
Ксенон не подвергается метаболизму в печени и почках, не имеет тератогенного эффекта и не вызывает злокачественной гипертермии, лишен аллергенности, обладает умеренным иммуностимулирующим действием. Ксенон и ксеноновая анестезия совершенно не имеет зависимости от кратности и длительности использования ксенона.
Таким образом, ксенон отвечает всем требованиям, предъявляемым к идеальному анестетику.
При ингаляции кислородно-ксеноновой смесью (концентрация ксенона 70%) наступает аналгезия и общая анестезия. Что позволяет использовать ксенон для анестезии при выполнении хирургических операций. Также разработаны методики лечения болевых синдромов с использованием ксенона и при сохраненном сознании.
Известен способ аутоанальгезии ксенон-кислородной смесью [Патент РФ 2271815, опубл. 20.03.2016], заключающийся в самостоятельном вдыхании пациентом ксенон-кислородной смеси в соотношении ксенона и кислорода в об.% от 30:70, до 50:50 до купирования болевого синдрома при помощи устройства для аутоанальгезии.
Известен также способ купирования болевых синдромов, в том числе их нейропатической составляющей, обусловленных онкологическими заболеваниями [Патент РФ 2695350, опубл. 23.07.2019]. Проводят ксенотерапию в нормобарических условиях по закрытому дыхательному контуру с помощью газоанализатора газовой смесью ксенона и кислорода 50/50 об.%, количеством смеси от 4 до 6 л. курсами от 5 до 10 дней по 1-2 процедуры, каждая от 5 до 15 мин в день с перерывами между процедурами 4-6 часов.
Недостатками вышеописанных способов являются необходимость использования оборудования для проведения ингаляций, кроме того, в ходе применения этих способов наблюдается повышенный расход ксенона. Поскольку проблема высокой стоимости изготовления ксенона не решена, это также является недостатком указанных способов.
Известны способы обогащения продуктов питания ксеноном для употребления с лечебно-профилактическими целями. Например, обогащенные ксеноном молочные продукты при их употреблении в пищу, помимо положительного влияния на большинство функциональных процессов организма, снимали мигренеподобные головные боли [Патент РФ 2341095, опубл. 20.12.2018]. Однако употребление ксенона в таком виде обладает в основном профилактическим и общеукрепляющим действием.
Существует способ лечения деструктивных заболеваний суставов конечностей и позвоночника, заключающийся в подкожном введении закиси азота в области суставов или сегментов, что способствует уменьшению болевого синдрома [Патент РФ 2239381, опубл. 10.11.2004]. Данный способ предлагается использовать лишь для лечения заболеваний опорно-двигательного аппарата, к тому же обезболивающий эффект у закиси азота слабее, чем у ксенона. Кроме того в последние годы пересмотрено отношение к закиси азота, как к безопасному анестетику, т.к. препарат обладает нейротоксическим и кардиодепрессивным эффектом (Atlee J.L. 2007). Использование закиси азота негативно влияет на окружающую среду и способствует разрушению озонового слоя.
Проводились исследования подкожного введения циклопропана, традиционно используемого в качестве ингаляционного анестетика при проведении хирургических операций.
Было выявлено, что при подкожном введении у циклопропана выражено обезболивающее и седативное действие (без наркотического), отсутствует токсическое влияние на кроветворение, функции печени, почек и других органов (эксперименты на белых мышах и собаках).
Исследования были прерваны в связи с прекращением выпуска циклопропана в России. К тому же циклопропан чрезвычайно взрывоопасен. При использовании циклопропана необходимо принимать все меры, исключающие возможность взрыва, в том числе меры предосторожности, связанные с применением электро- и рентгеноаппаратуры и исключающие образование статического электричества. В связи с этими недостатками, а также с появлением новых способов и средств общего обезболивания циклопропан в настоящее время крайне редко используется в качестве средства для наркоза.
Известно применение жидкого препарата, содержащего ксенон для индукции и поддержания анестезии, седации, анальгезии, миорелаксации. Препарат представляет собой жировую эмульсию, содержащую ксенон. Предлагается постепенное внутривенное введение такой эмульсии [Патент ЕР 0864329 -В1 - 2000-12-13]. Аналогичное решение предлагается в другом способе [Патент ЕР 1100514- А2 - 2001-05-23].
Недостатком данного аналога является необходимость использования дополнительных компонентов: жировая эмульсия, устройство для насыщения эмульсии ксеноном, газонепроницаемые контейнеры для хранения насыщенной эмульсии.
Кроме того, способ предполагает его применение в условиях стационара.
Предлагаемый способ лечения хронической боли заключается в подкожном введении медицинского ксенона 99.9% курсом инъекций.
Ближайшим аналогом предлагаемого способа является «Способ лечения хронической боли», описывающий эффективность подкожного применения ксенона в терапии модели нейропатической боли на лабораторных животных (Патент РФ 2726048, опубл. 08.07.2020, Бюл. №19).
Недостатками вышеописанного способа является невозможность контролировать точную локализацию боли, соответственно и локализацию анальгетического эффекта (эксперимент был выполнен на мелких лабораторных животных, которым препарат вводился в область спины).
Введенный в дозе 20 мл/кг ксенон в качестве побочного, обеспечивал седативный эффект у животных, не являющийся целевым.
Предлагаемый способ отличается существенно меньшей дозой препарата (до 7 мл/кг), вводимой по принципу «серии инъекций в географическую зону аллодинии». При этом анальгетический эффект увеличивается. Новый способ предлагает введение ксенона сериями инъекций в различные участки зоны аллодинии при лечении постгерпетической невралгии. В первой серии - одна инъекция, а в последующие серии - от двух до четырех инъекций в различные точки.
Задача предлагаемого способа: - разработка способа эффективного лечения хронической боли, обеспечивающего длительный анальгетический эффект, отсутствие побочных действий локального и общего характера.
Поставленную задачу решают за счет того, что пациентам с фармакорезистентной постгерпетической нейропатической хронической болью через день вводят ксенон подкожно в область пораженного дерматома по определенной схеме.
Это приводит к выраженному анальгетическому эффекту, сохраняющемуся длительное время и после окончания курса инъекций.
Симптомами опоясывающего герпеса являются выраженные, изнуряющие боли, жжение по ходу пораженного нерва. Боли могут быть неоднородными, вследствие различной распространенности герпетических высыпаний по ходу дерматома. С учетом наличия нейропатического болевого синдрома пациентам назначаются антиконвульсанты, а также возможно назначение антидепрессантов с противоболевым эффектом. Примерно в 10% лечение не приносит успех. Данные случаи считаются фармакорезистентными.
Кроме того, вышеуказанные группы препаратов обладают серьезными побочными действиями.
В клиническом исследовании приняли участие пациенты с постгерпетической невралгией, с имеющимся хроническим фармакорезистентным болевым синдромом (Фиг. 2)
Способ лечения постгерпетической нейропатической боли заключается в следующем:
Для проведения инъекций пациентам использовался медицинский ксенон КсеМед (99.99%). Инъекции выполнялись стерильным медицинским шприцем с иглой 21G. Газ находится в металлическом баллоне под давлением. Шприц наполняли газом с помощью редуктора и силиконовой трубки с клапаном.
Устройство для заполнения шприца ксеноном состоит из баллона со сжатым газом (1), редуктора, понижающего давление (2), стерильной трубки с зажимами и клапанами для подыгольных конусов шприцев на концах (3), большого шприца (4) - Фиг. 3.
Методика заполнения, позволяющая избежать «подмешивания» воздуха к инертному газу следующая: открывают редуктор на баллоне, заполняют газом шприц Жане емкостью 150 ми, закрывают редуктор, на шприц недевают стерильную иглу. Клапаны на концах У-образной трубки предотвращают подсасывание воздуха в систему из атмосферы.
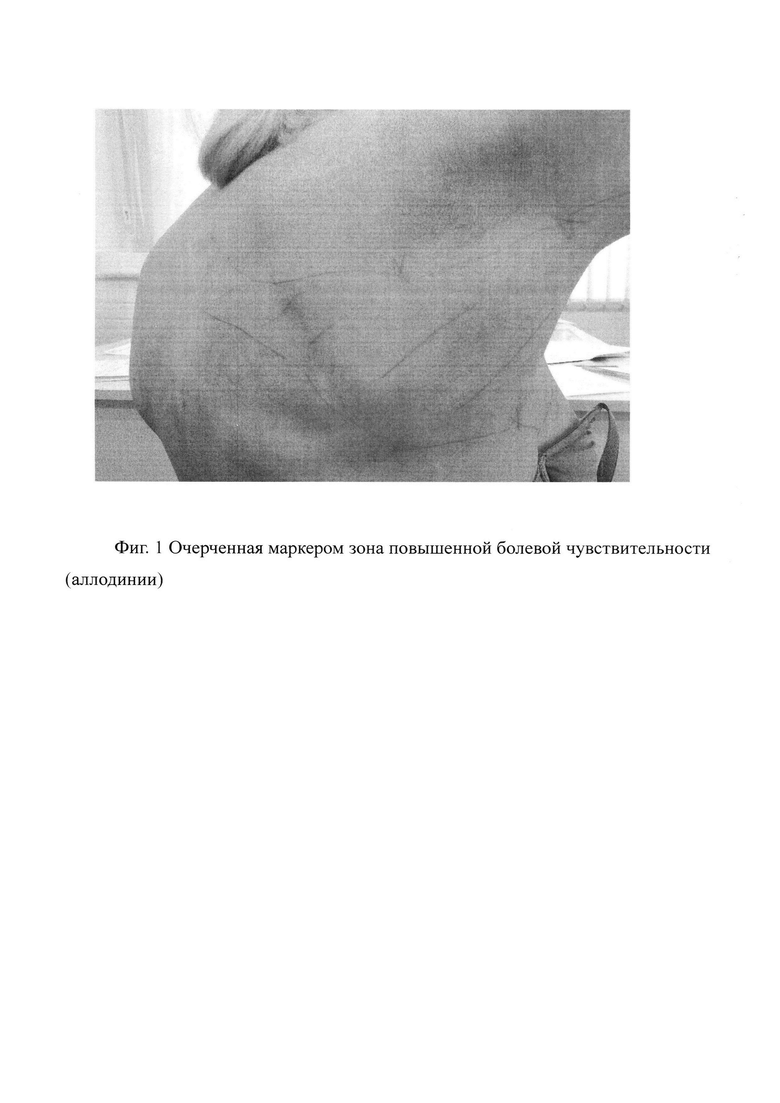
Перед началом лечения место инъекции определялось путем определения зоны максимальной кожной болевой гиперестезии (аллодинии). Проводя кисточкой сверху вниз поглаживающими движениями по паравертебральной, задней, средней и передней подмышечной, средне-ключичной и парастернальной линиям определялась зона аллодинии (гиперестезии), по границе маркером отмечались линии так, чтобы получилась «географическая» зона повышенной болезненной чувствительности - аллодинии (фиг. 1). Эта область являлась целевой для проведения инъекций.
Подкожные инъекции ксеноном проводились в область грудной клетки, в область, очерченную маркером. Инъекции проводились через день пятикратно, таким образом, курс лечения занимал 9 дней.
Первая инъекция в объеме 3 мл/кг вводится паравертебрально в область аллодинии, очерченную маркером. Благодаря этому определялась переносимость препарата, а также обеспечивалась большая экспозиция ксенона в области спинномозговых ганглиев. Это оправдано виду того, что особенностью герпетической группы вирусов является их пожизненное персистирование в спиномозговых ганглиях с последующей реактивацией, при появлении какой-либо иммунологической резистентности организма.
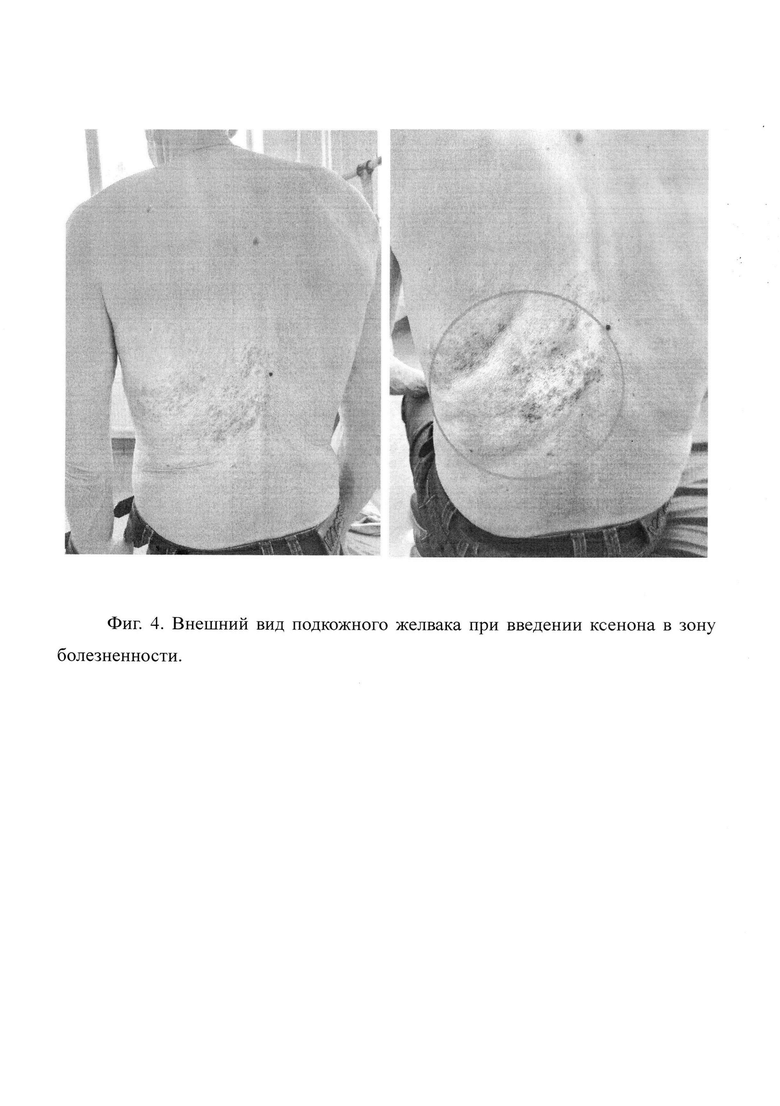
Затем, в последующие дни, проводились «серии инъекций», при этом 1 инъекция выполняется в паравертебральной области в границах очерченной зоны аллодинии в дозировке Змл/кг, а также дополнительно в общей дозе до 7 мл/кг по средней подмышечной и среднеключичной линиям в рамках географической зоны боли: см. Фиг. 4. Предполагается, что лечебный эффект может быть обусловлен воздействием на тонкие волокна чувствительных нейронов. Таким образом, серия инъекций из двух - четырех введений подкожно позволяет ввести до 400-500 мл чистого ксенона в места наибольшей болезненности.
Преимущество предлагаемого метода лечения постгерпетической невралгии заключается в простоте и безопасности, локальное действие ксенона при подкожном введении небольшой дозы исключает системные побочные эффекты такие как седация, эйфория, характерные для больших доз.
Последовательная инъекция в различные части целевой географической зоны аллодинии дает возможность своевременно выявить возможную непереносимость препарата, а также обеспечить индивидуальный режим дозирования с учетом особенностей локализации болевых участков у конкретного пациента.
Начиная с первой инъекции, пациенты отмечали выраженное снижение болевого синдрома, в том числе нейропатического компонента, особенно в местах выполненных инъекций ксенона, уменьшение тревожности и депрессии, что подтверждено оценкой с помощью шкал DN4, PainDetected, MPQ, ВАШ и HADS). Выраженный анальгетический эффект сохраняется в течение длительного времени после окончания курса лечения.
Примеры выполнения способа.
Пример 1
Пациентка, 75 лет, наблюдается с диагнозом Хроническая постгерпетическая невралгия Th5 справа с нейропатическим болевым синдромом с 2017 года (стаж заболевания 5 лет). На момент начала исследования принимала Тебантин (Габапентин)900 мг/сутки+Карбамазепины 100 мг/сут+Амитриптилин 18,75 мг /сут+ Пароксетин 20 мг/сут.
Исходные данные DN4+(8+), PainDetected 32 балла, MPQ 13 баллов, ВАШ 4 балла, HADS Т 13, Д 9. Максимальная локализация боли в подлопаточной области справа.
Проводились подкожные инъекции ксенона преимущественно в подлопаточную область справа, а также по передней поверхности грудной клетке в области аллодинии с количеством ксенона 7 мл/кг. Инъекции проводили через 48 часов пятикратно.
В процессе проведения исследования производилась оценка уровня нейропатического болевого синдрома, оценки двигательной активности, общего самочувствия. За время проведения исследования пациентка отмечает выраженным положительный эффект в виде снижения выраженности нейропатического болевого синдрома- DN4 отрицательный, PainDetected 14 балла, MPQ 3 балла, ВАШ 1 балл, HADS Т 2, Д 8 к 10 дню исследования. Таким образом у пациентки полностью купирован нейропатический компонент боли, снизился уровень тревоги, интенсивность болевого синдрома снизилась на 70% (с 4 баллов по ВАШ, до 1 балла). Выраженный анальгетический эффект сохранился в течение всего периода наблюдения (4 месяца).
Пример 2
Пациентка, 64 года, наблюдается с диагнозом Хроническая постгерпетическая невралгия Th5 справа с нейропатическим болевым синдромом с 2018 года (стаж заболевания 4 года). На момент проведения исследования постоянную терапию не принимает, только ситуационно НПВС с целью купирования болевого синдрома.
Исходные данные DN4+(8+), PainDetected 46 баллов, MPQ 16 баллов, ВАШ 6 балла, HADS Т 8, Д 4. Максимальная локализация боли по передней поверхности грудной клетки между передне-подмышечной и средне-ключичной линиями справа.
Проводились подкожные инъекции ксенона в зоне наибольшей болезненности, определенной до начала терапии. Количество ксенона, введенного в первую инъекцию составило 3 мл/кг, в последующие серии инъекции - 7 мл/кг.Серии инъекций проводили через 48 часов пятикратно.
В процессе проведения исследования производилась оценка уровня нейропатического болевого синдрома, оценки двигательной активности, общего самочувствия. За время проведения исследования пациентка отмечает положительный эффект в виде снижения выраженности нейропатического болевого синдрома- DN4+(4+), PainDetected 18 баллов, MPQ 12 баллов, ВАШ 3 балл, HADS Т 7, Д 6 к 10 дню исследования. Таким образом у пациентки снижена выраженность нейропатического компонента боли, интенсивность болевого синдрома снизилась на 50% (с 6 баллов по ВАШ, до 3 баллов) Анальгетический эффект сохранился в течение всего периода наблюдения (4 месяца).
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения хронической боли | 2019 |
|
RU2726048C1 |
| Способ анальгетического лечения хронической скелетно-мышечной боли у пациентов с ревматическими заболеваниями с наличием поражения соматосенсорной нервной системы и центральной сенситизацией | 2022 |
|
RU2798946C1 |
| Способ лечения болевой формы периферической диабетической полинейропатии нижних конечностей | 2024 |
|
RU2840092C1 |
| Комбинации пальмитоилэтаноламида для лечения хронической боли | 2018 |
|
RU2701720C1 |
| Способ лечения опоясывающего герпеса | 2023 |
|
RU2796387C1 |
| Способ лечения пациентов среднего возраста с хроническим болевым синдромом при дорсопатиях вертеброгенного и невертеброгенного генеза | 2020 |
|
RU2740268C1 |
| Способ лечения болей после ампутации конечности | 2023 |
|
RU2823155C1 |
| СПОСОБ ПОСЛЕОПЕРАЦИОННОГО ОБЕЗБОЛИВАНИЯ ПРИ ВЫПОЛНЕНИИ ДЕКОМПРЕССИВНО-СТАБИЛИЗИРУЮЩИХ ОПЕРАЦИЙ НА ПОЗВОНОЧНИКЕ У ОНКОЛОГИЧЕСКИХ БОЛЬНЫХ С ХРОНИЧЕСКИМ БОЛЕВЫМ СИНДРОМОМ | 2023 |
|
RU2811265C2 |
| (R)-ПИРЛИНДОЛ И ЕГО ФАРМАЦЕВТИЧЕСКИ ПРИЕМЛЕМЫЕ СОЛИ ДЛЯ ПРИМЕНЕНИЯ В МЕДИЦИНЕ | 2014 |
|
RU2695607C2 |
| Способ лечения болевого синдрома при дистрофически-дегенеративных изменениях костно-мышечной системы | 2021 |
|
RU2781326C1 |


Изобретение относится к медицине, а именно к неврологии и может применяться для лечения нейропатической боли. Пациентам с фармакорезистентной постгерпетической нейропатической хронической болью через день вводят ксенон подкожно в область пораженного дерматома по определенной схеме. Перед началом лечения место инъекции определялось путем определения зоны максимальной кожной болевой гиперестезии (аллодинии). Проводя кисточкой сверху вниз поглаживающими движениями по паравертебральной, задней, средней и передней подмышечной, средне-ключичной и парастернальной линиям определялась зона аллодинии (гиперестезии), по границе маркером отмечались линии так, чтобы получилась «географическая» зона повышенной болезненной чувствительности - аллодинии. Эта область являлась целевой для проведения инъекций. Подкожные инъекции ксеноном проводились в область грудной клетки, в область, очерченную маркером. Инъекции проводились через день пятикратно, таким образом, курс лечения занимал 9 дней. Преимущество предлагаемого метода лечения постгерпетической невралгии заключается в простоте и безопасности, локальное действие ксенона при подкожном введении небольшой дозы исключает системные побочные эффекты, такие как седация, эйфория, характерные для больших доз. Последовательная инъекция в различные части целевой географической зоны аллодинии дает возможность своевременно выявить возможную непереносимость препарата, а также обеспечить индивидуальный режим дозирования с учетом особенностей локализации болевых участков у конкретного пациента. Способ обеспечивает усиление анальгетического эффекта и более длительное его сохранение. 2 з.п. ф-лы, 4 ил., 2 пр.
1. Способ лечения хронической постгерпетической невралгии, включающий курс подкожных инъекций медицинского ксенона, отличающийся тем, что определяют и очерчивают зону боли, при этом проводят кисточкой сверху вниз поглаживающими движениями по паравертебральной, задней, средней и передней подмышечной, средне-ключичной и парастернальной линиям и в зоне аллодинии, по границе зоны боли маркером отмечают линию, затем проводят инъекции по схеме: 1-ю инъекцию проводят паравертебрально, а последующие 4 инъекции в грудную и подлопаточную области в рамках очерченной зоны боли.
2. Способ по п. 1, отличающийся тем, что инъекции выполняют через день, один раз в 48 часов.
3. Способ по п. 1, отличающийся тем, что количество ксенона в 1 инъекции составляет от 3 до 7 мл/кг веса.
| Способ лечения хронической боли | 2019 |
|
RU2726048C1 |
| СПОСОБ ЛЕЧЕНИЯ ОПОЯСЫВАЮЩЕГО ГЕРПЕСА С СИНДРОМОМ ПОСТГЕРПЕТИЧЕСКОЙ НЕВРАЛГИИ У ПОЖИЛЫХ ПАЦИЕНТОВ С ОРГАНИЧЕСКИМИ РАССТРОЙСТВАМИ ЛИЧНОСТИ | 2004 |
|
RU2285528C2 |
| СПОСОБ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА И ПЕРИФЕРИЧЕСКОЙ НЕРВНОЙ СИСТЕМЫ ПО Л.В.ДУБИНИНОЙ | 1996 |
|
RU2106863C1 |
| МИНГАЗОВА Л.Р | |||
| и др | |||
| ПОСТГЕРПЕТИЧЕСКАЯ НЕВРАЛГИЯ: ЛЕЧЕНИЕ ВНУТРИКОЖНЫМИ ИНЪЕКЦИЯМИ БОТУЛИНИЧЕСКОГО ТОКСИНА ТИПА А (ЛАНТОКС) //Экспериментальная и клиническая дерматокосметология | |||
| Способ приготовления лака | 1924 |
|
SU2011A1 |
| N | |||
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| С | |||
| Прибор для получения стереоскопических впечатлений от двух изображений различного масштаба | 1917 |
|
SU26A1 |
Авторы
Даты
2023-08-30—Публикация
2022-09-13—Подача