Предлагаемое изобретение относится к области медицины, а именно к травматологии и ортопедии, и может быть использовано при лечении больных с варусным отклонением пятого пальца стопы.
Известен способ лечения вальгусного отклонения первого пальца стопы, осуществляемый путем стандартного доступа, латерального релиза, медиальной экзостозэктомии и остеотомии первой плюсневой кости (SCARF). Остеотомию по способу SCARF осуществляют путем выполнения продольного распила и двух поперечных распилов. Линия продольного распила начинается на медиальном кортикальном слое первой плюсневой кости, отступив на тыле кости 2-3 мм от границы «хрящ-кость», следует косо проксимально и плантарно к основанию первой плюсневой кости. Проксимальный поперечный распил выполняют с подошвенной поверхности, плюсневой кости, или под углом 45° к ее оси. Дистальный (тыльный) перечный распил выполняют, отступив 2-3 мм от границы «хрящ-кость» параллельно проксимальному распилу. После мобилизации подошвенного фрагмента первой плюсневой кости его смещают в латеральную сторону и фиксируют к тыльному фрагменту винтами. Дополнительно выполняют резекционную остеотомию проксимальной фаланги первого пальца (Akin) ([1] Загородний Л.Г., Карданов А.А., Макинян Л.Г. Иллюстрированное руководство по хирургии переднего отдела стопы /. Загородний Л.Г., Карданов А.А., Макинян Л.Г. // РУДН. - М., 2012, - С. 45-50).
Известный способ лечения отклонений пальцев стопы (SCARF) имеет существенные недостатки:
1. Смещение подошвенного фрагмента относительно тыльного фрагмента плюсневой кости после остеотомии SCARF производится на неопределенную, незаданную величину, что может привести к недостаточной коррекции деформации пальца стопы или к ее рецидиву.
2. При выполнении остеотомии SCARF не предусмотрено выполнение дополнительных запилов, которые укрепляют фиксацию костных фрагментов, поэтому фиксация одним винтом, особенно в случае остеопоротического изменения костной ткани, может привести к нестабильности и нарушению сращения фрагментов плюсневой кости.
3. При характерном для варусной деформации пятого пальца угловом смещении дистального отдела плюсневой кости и отклонении в медиальную сторону суставной поверхности головки пятой плюсневой кости, выполнение остеотомии SCARF приведет к нарушению конгруэнтности сочленяющихся суставных поверхностей головки плюсневой кости (суставного хряща) и основания проксимальной фаланги пятого пальца. Это может стать причиной разрушения суставного хряща, развития деформирующего артроза и контрактуры пятого плюснефалангового сустава.
Для коррекции варусного отклонения пятого пальца стопы производят остеотомию пятой плюсневой кости, при этом используют те же виды остеотомий, которые выполняются на первой плюсневой кости для устранения вальгусного отклонения первого пальца стопы (hallux valgus) ([2] Загородний Н.В., Карданов А.А., Макинян Л.Г., Лукин М.П., Дубчак А.В. Хирургическое лечение деформации пятого плюсне-фалангового сустава // Травматология и ортопедия России. - 2009. - №3 (53). - С. 37-40).
Наиболее близким к предлагаемому является способ лечения вальгусного отклонения первого пальца стопы, который включает доступ по внутренней поверхности стопы от середины основной фаланги первого пальца до проксимальной трети первой плюсневой кости, рассечение капсулы первого плюснефалангового сустава, выведение головки первой плюсневой кости в рану, разметку будущей остеотомии, выполнение продольной остеотомии, дистального и проксимального поперечных распилов первой плюсневой кости с формированием подошвенного и тыльного фрагментов первой плюсневой кости, выведение подошвенного фрагмента в рану, выполнение дополнительных пропилов в дистальной и проксимальной частях подошвенного фрагмента ([3]) Способ оперативного лечения вальгусного отклонения первого пальца стопы: Пат. 2592604, Рос. Федерация; МПК А61В 17/56 / И.В. Усольцев, С.Н. Леонова; заявитель и патентообладатель Федеральное государственное бюджетное научное учреждение «Иркутский научный центр хирургии и травматологии» (ИНЦХТ) - №2015119292; заявл. 21.05.2015; опубл. 27.07.2016. - Бюл. №21).
После мобилизации подошвенного фрагмента первой плюсневой кости оценивают состояние хряща, покрывающего суставную часть головки первой плюсневой кости, отмечают латеральную и медиальную крайние точки суставного хряща и соединяют их линией. Затем через середину поперечного дистального распила на всю длину подошвенного фрагмента проводят перпендикуляр к линии, соединяющей крайние точки суставного хряща головки первой плюсневой кости. По линии этого перпендикуляра в дистальном направлении от поперечного дистального распила отмеряют величину необходимого укорочения первой плюсневой кости, предварительно установленную по рентгенограмме, выполненной в натуральную величину, и проводят линию параллельно линии, проведенной через крайние точки суставного хряща головки первой плюсневой кости до медиального края головки первой плюсневой кости, костный фрагмент, полученный при разметке в дистальной части первой плюсневой кости, выпиливают, образуя «ступеньку».
Затем от конечной проксимальной точки ранее проведенного перпендикуляра в дистальном направлении отмечают длину равную необходимому укорочению первой плюсневой кости плюс 2 мм и ширину равную толщине ее кортикального слоя, выполняют пропил прямоугольной формы. Формируют выемку соответствующего размера в костно-мозговом канале в проксимальной части тыльного фрагмента первой плюсневой кости.
После этого медиально расположенный от проксимального прямоугольного пропила выступ подошвенного костного фрагмента погружают в сформированную в костно-мозговом канале выемку, дистальную часть подошвенного фрагмента со сформированной «ступенькой» заводят за дистальный латеральный угол тыльного фрагмента первой плюсневой кости, компрессией по оси первой плюсневой кости защелкивают дополнительные пропилы подошвенного фрагмента в тыльном фрагменте плюсневой кости до полного контакта и фиксируют винтом в дистальной части. Однако, наиболее близкий известный способ обладает существенными недостатками, а именно:
1. После выполнения пропила прямоугольной формы в проксимальной части подошвенного фрагмента пятой плюсневой кости не представляется возможным погрузить медиально расположенный выступ в сформированную в костно-мозговом канале тыльного фрагмента выемку, что связано с малыми размерами самой пятой плюсневой кости и ее костно-мозгового канала, и невозможностью формирования в нем выемки. Это снижает прочность фиксации фрагментов пятой плюсневой кости.
2. По известной технологии происходит укорочение плюсневой кости за счет выполненных пропилов на подошвенном фрагменте плюсневой кости. Учитывая то, что пятая плюсневая кость является самой короткой из плюсневых костей, ее укорочение может привести к ухудшению состояния поперечного свода стопы, нарушению взаимного расположения головок четвертой и пятой плюсневой кости, последующему развитию болевого синдрома, переходной метатарзалгии и рецидива деформации.
Исходя из анализа известных технологий оперативного лечения варусного отклонения пятого пальца стопы и устранения недостатков известных технологий, была поставлена задача: повысить эффективность лечения, предупредить рецидивы деформации в послеоперационном периоде, так как коррекцию выполняют с учетом малых размеров пятой плюсневой кости и костно-мозгового канала, а также обеспечить универсальность технологии, так как детально и последовательно отработаны все этапы операции, позволяющие исправить болезненную деформацию пятого пальца стопы.
Поставленную задачу осуществляют следующим образом: Лечение варусного отклонения пятого пальца стопы включает разметку линий остеотомии на плюсневой кости стопы, выполнение остеотомии по намеченным линиям, создание костных выступов для взаимозацепления фрагментов плюсневой кости. Предварительно выполняют прямой проекционный разрез по боковой поверхности стопы от основания основной фаланги пальца до дистальной трети плюсневой кости. Продольно рассекают капсулу плюснефалангового сустава, выводят в рану головку плюсневой кости, выполняют разметку латеральной и медиальной крайних точек суставного хряща и их соединение вдоль суставной линии, с последующей резекцией оссификата головки плюсневой кости. Затем размечают на плюсневой кости линии дистального и проксимального поперечных распилов, линию продольной остеотомии, с последующим формированием подошвенного и тыльного фрагментов при помощи остеотомии и фиксацию костных фрагментов.
Новым в предлагаемом способе является то, что проводят линию дистального поперечного распила перпендикулярно к оси дистальной трети пятой плюсневой кости, линию проксимального поперечного распила в дистальной трети пятой плюсневой кости, параллельно линии дистального распила и продлевают эти линии на латеральную поверхность пятой плюсневой кости. На латеральной поверхности отмечают точку на линии дистального поперечного распила, отступив от тыльной поверхности пятой плюсневой кости 2 мм, а вторую точку на середине линии проксимального поперечного распила и соединяют намеченные точки линией для выполнения продольной остеотомии. Выполняют намеченную остеотомию пятой плюсневой кости. После выведения подошвенного фрагмента в рану на подошвенном фрагменте отмеряют 3 мм от крайней латеральной точки линии поперечного дистального распила и проводят перпендикуляр к суставной линии, продлевая его до проксимального края подошвенного фрагмента. По линии этого перпендикуляра в дистальном направлении отмеряют 3 мм от поперечного дистального распила и проводят линию до латерального края пятой плюсневой кости, параллельно суставной линии. Фрагмент, полученный при разметке в дистальной части пятой плюсневой кости выпиливают, образуя первый костный выступ. Далее от крайней проксимальной точки перпендикуляра в дистальном направлении отмеряют 5 мм и проводят линию параллельно суставной линии до латерального края подошвенного фрагмента пятой плюсневой кости. Фрагмент, полученный при разметке в проксимальной части пятой плюсневой кости выпиливают, образуя второй костный выступ. Проводят взаимозацепление сформированных костных выступов. Для этого второй костный выступ подошвенного фрагмента заводят за проксимальный медиальный выступ тыльного фрагмента пятой плюсневой кости и сформированный первый костный выступ заводят за дистальный медиальный угол тыльного фрагмента пятой плюсневой кости, прижимают фрагменты по оси пятой плюсневой кости до их контакта и фиксируют одним канюлированным винтом в дистальной части пятой плюсневой кости. Выступающую дистальную часть тыльного фрагмента удаляют.
Поясняем существенные отличия предлагаемого способа оперативного лечения варусного отклонения пятого пальца стопы.
1. Проведение линии дистального и проксимального поперечного распила перпендикулярно к оси дистальной трети пятой плюсневой кости обеспечивает смещение подошвенного фрагмента относительно тыльного фрагмента после остеотомии непосредственно по этим линиям, что позволяет скомпенсировать получаемое в результате формирования костных выступов укорочение пятой плюсневой кости. Укорочение пятой плюсневой кости может привести к повышению риска развития послеоперационных осложнений в виде рецидива, или остаточной деформации пятого пальца, переходной метатарзалгии.
2. Разметка на латеральной поверхности пятой плюсневой кости линии между точкой на линии дистального поперечного распила, отступив от тыльной поверхности пятой плюсневой кости 2 мм, и точкой на середине линии проксимального поперечного распила, позволяет выполнить продольную остеотомию таким образом, что при смещении подошвенного фрагмента относительно тыльного фрагмента головка пятой плюсневой кости займет оптимальное по высоте положение, способствующее купированию болевого синдрома.
3. Выпиливание костного фрагмента с образованием первого костного выступа в дистальной части подошвенного фрагмента пятой плюсневой кости является необходимым для выполнения максимального бокового смещения подошвенного фрагмента пятой плюсневой кости относительно тыльного фрагмента, нормализации положения суставной поверхности головки пятой плюсневой кости и стабилизации подошвенного и тыльного фрагментов. Один запил длиной 3 мм по линии перпендикуляра выполняют от поперечного дистального распила в дистальном направлении, в результате чего образуется костный выступ, достаточный для зацепления и стабилизации подошвенного и тыльного фрагментов пятой плюсневой кости. Выполнение запила, отступив 3 мм от крайней латеральной точки поперечного дистального распила, позволяет подвинуть подошвенный фрагмент пятой плюсневой кости в сторону наклона пятого пальца на максимальное расстояние, чтобы максимально выпрямить пятый палец в плюснефаланговом суставе. Второй запил начинают от латерального края подошвенного фрагмента пятой плюсневой кости до крайней точки первого запила, параллельно суставной линии, что позволяет адаптировать суставную поверхность головки пятой плюсневой кости с суставной поверхностью основания проксимальной фаланги пятого пальца. Третий запил проводят во фронтальной плоскости по поверхности продольного распила подошвенного фрагмента пятой плюсневой кости до пересечения с первым и вторым запилами.
4. Выпиливание костного фрагмента с образованием второго костного выступа в проксимальной части подошвенного фрагмента пятой плюсневой кости является необходимым, чтобы выполнить максимальное боковое смещение как дистальной, так и проксимальной части подошвенного фрагмента пятой плюсневой кости, восстановить конгруэнтность суставных поверхностей пятого плюснефалангового сустава и стабилизировать подошвенный и тыльный фрагменты пятой плюсневой кости между собой. Один пропил на всю толщину подошвенного фрагмента выполняют по линии перпендикуляра от его крайней проксимальной точки в дистальном направлении длиной 5 мм, для исключения препятствия при сопоставлении подошвенного и тыльного фрагментов пятой плюсневой кости. Второй пропил на всю толщину подошвенного фрагмента начинают от латерального края подошвенного фрагмента пятой плюсневой кости до крайней точки первого пропила, параллельно суставной линии, что позволяет устранить отклонение суставной поверхности головки первой плюсневой кости, и добиться жесткой фиксации проксимальной части подошвенного фрагмента к тыльному фрагменту пятой плюсневой кости. Достижение конгруэнтности в плюснефаланговом суставе обеспечивает восстановление движений в суставе, предупреждение последующих контрактур, тугоподвижности, артроза.
5. Сформированный второй костный выступ подошвенного фрагмента позволяет легко и четко завести его за проксимальный медиальный выступ тыльного фрагмента пятой плюсневой кости, сформированный первый костный выступ позволяет так же легко завести его за дистальный медиальный угол тыльного фрагмента пятой плюсневой кости для контакта подошвенного и тыльного фрагментов пятой плюсневой кости, усиления жесткости фиксации подошвенного и тыльного фрагментов пятой плюсневой кости.
6. Точная разметка линий остеотомии пятой плюсневой кости, линий на ее подошвенном фрагменте, позволяет осуществить по ним пропилы и запилы для максимального устранения деформации пятого пальца стопы, успешного сращения остеотомированных фрагментов пятой плюсневой кости, купирования болевого синдрома, восстановления анатомического состояния и статодинамической функции стопы, Оснижения риска перелома пятой плюсневой кости и рецидива варусной деформации пятого пальца стопы.
Техническим результатом предлагаемого способа лечения варусного отклонения пятого пальца стопы является повышение эффективности лечения за счет расширения возможностей применения предлагаемого способа, то-есть, его универсальность, а также более точно учесть индивидуальные особенности состояния стопы пациентов, способ менее травматичен и позволяет исключить рецидивы заболевания в послеоперационном периоде, восстановить функцию пятого пальца стопы, полностью устранить болевой синдром, социально реабилитировать пациента (пользоваться нормальной обувью, восстановить нормальную опороспособность стопы и её биомеханику).
Сопоставительный анализ заявляемого способа и известных технологий показывает, что предлагаемый способ отличается вышеуказанными приёмами. В связи с чем, можно сделать вывод о соответствии заявляемого технического решения критерию изобретения «новизна».
Из проведенного анализа патентной и специальной литературы авторами установлено, что предлагаемое техническое решение имеет признаки, отличающие его от прототипа и других известных технических решений в данной области медицины. Нами не найдено способа оперативного лечения варусного отклонения пятого пальца стопы, содержащего отличительные приемы предлагаемого способа.
Кроме того, на основании анализа клинического материала, авторами заявляемого способа выявлены следующие преимущества:
1. В предлагаемом способе за счет выполненных пропилов по предлагаемой технологии на подошвенном фрагменте плюсневой кости происходит укорочение пятой плюсневой кости. Выполнение дистального и проксимального поперечных распилов перпендикулярно к оси дистальной трети пятой плюсневой кости позволяет удлинить пятую плюсневую кость до необходимых размеров, тем самым компенсировать ее укорочение и сохранить длину пятой плюсневой кости. Это способствует снижению риска послеоперационных осложнений.
2. При формировании первого костного выступа на подошвенном фрагменте пятой плюсневой кости выпиливают четырехугольный костный фрагмент размером 3 мм х 3 мм, что позволяет максимально сместить в медиальную сторону подошвенный фрагмент плюсневой кости относительно тыльного фрагмента, тем самым максимально выпрямить пятый палец стопы и оптимально устранить деформацию, учитывая индивидуальные особенности стопы пациента.
3. Формирование второго костного выступа позволяет усилить необходимое взаимозацепление подошвенного и тыльного фрагментов пятой плюсневой кости независимо от наличия узкого костно-мозгового канала или от его отсутствия.
Из вышеизложенного следует, что заявляемый способ соответствует критерию патентоспособности «изобретательский уровень».
Предлагаемый способ оперативного лечения варусного отклонения пятого пальца стопы предназначен для использования в здравоохранении и может быть применен в ортопедии и травматологии. Возможность его осуществления подтверждена описанными в заявке приемами и средствами, следовательно, предлагаемое решение соответствует критерию изобретения «промышленная применимость».
Предлагаемый способ лечения поясняется иллюстрациями, где представлены:
Фиг. 1 - схема разметки линий остеотомии на латеральной поверхности пятой плюсневой кости по предлагаемому способу;
Фиг. 2 - схема разметки линий на подошвенном фрагменте пятой плюсневой кости для формирования костных выступов;
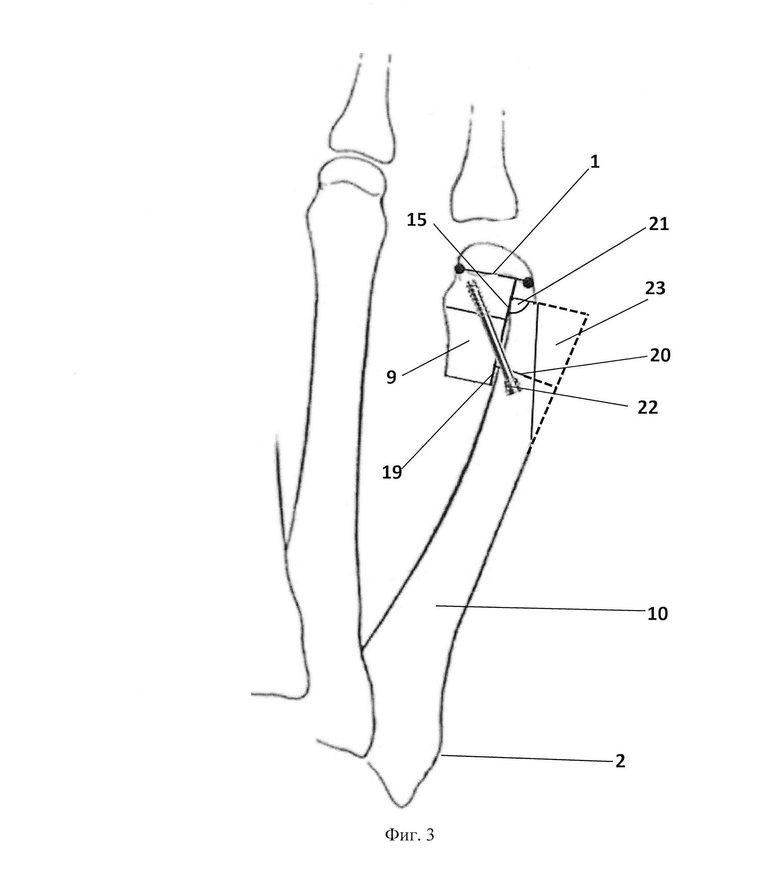
Фиг. 3 - схема соединения сформированных подошвенного и тыльного фрагментов пятой плюсневой кости;
Фиг. 4 - внешний вид правой стопы пациентки К. до операции;
Фиг. 5 - рентгенограмма правой стопы пациентки К. до операции;
Фиг. 6 - внешний вид правой стопы пациентки К. после операции;
Фиг. 7 - рентгенограмма правой стопы пациентки К. в первые сутки после операции,
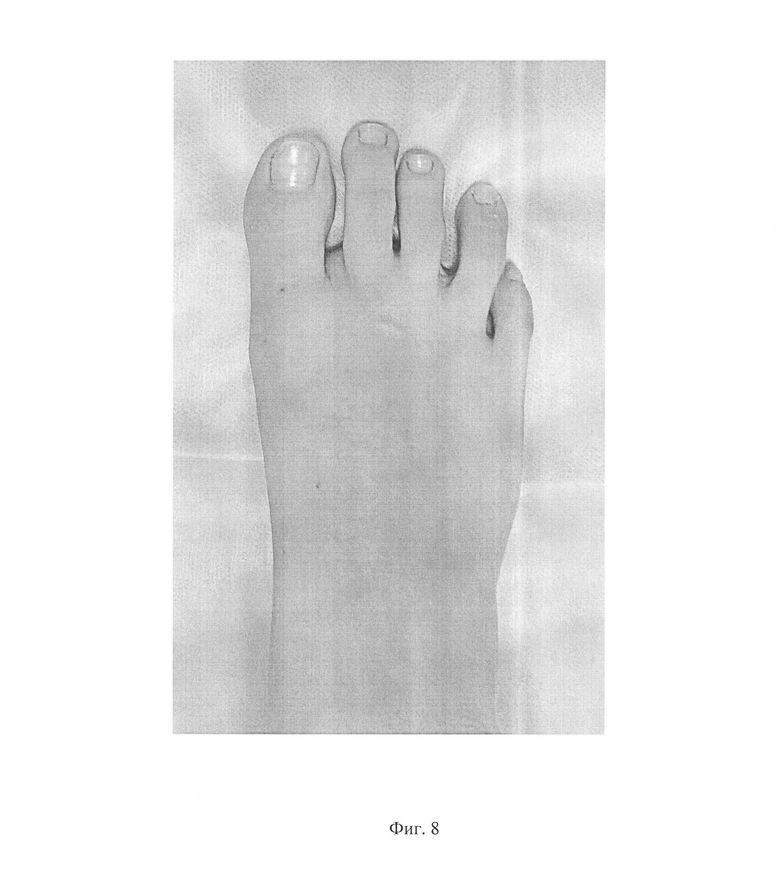
Фиг. 8 - внешний вид правой стопы пациентки К. через 1 год после операции;
Фиг. 9 - рентгенограмма правой стопы пациентки К. через 1 год после операции.
Для пояснения вышеуказанных иллюстраций представляем расшифровку используемых обозначений:
1 - суставная линия, соединяющая латеральную и медиальную крайние точки суставного хряща,
2 - пятая плюсневая кость,
3 - линия дистального поперечного распила пятой плюсневой кости,
4 - ось дистальной трети пятой плюсневой кости,
5 - линия проксимального поперечного распила пятой плюсневой кости,
6 - точка на линии поперечного дистального распила,
7 - точка на середине линии поперечного проксимального распила,
8 - линия, соединяющая точки 6 и 7, для выполнения продольной остеотомии пятой плюсневой кости 2,
9, 10 - фрагменты, полученные после продольной остеотомии, дистального и проксимального распилов пятой плюсневой кости (9 - подошвенный фрагмент, 10 - тыльный фрагмент).
11 - крайняя латеральная точка на линии поперечного дистального распила 3,
12 - перпендикуляр от суставной линии 1 до проксимального края подошвенного фрагмента 9,
13 - линия, проведенная от линии перпендикуляра 12 до латерального края подошвенного фрагмента,
14 - фрагмент, полученный при разметке в дистальной части пятой плюсневой кости,
15 - первый костный выступ,
16 - крайняя проксимальная точка перпендикуляра 12,
17 - линия параллельная суставной линии 1 проведенная до латерального края подошвенного фрагмента 9,
18 - фрагмент, полученный при разметке в проксимальной части пятой плюсневой кости,
19 - второй костный выступ,
20 - проксимальный медиальный выступ тыльного фрагмента 10,
21 - дистальный медиальный угол тыльного фрагмента 10,
22 - канюлированный винт,
23 - выступающая дистальная часть тыльного фрагмента 10.
Сущность предлагаемого «Способа оперативного лечения варусного отклонения пятого пальца стопы» заключается в следующем:
Проводят оперативное вмешательство под спинномозговой анестезией, под жгутом. Выполняют прямой проекционный разрез по наружной боковой поверхности стопы от основания основной фаланги пятого пальца до дистальной трети пятой плюсневой кости. Края раны разводят и продольно рассекают капсулу пятого плюснефалангового сустава, иссекают гипертрофированные мягкие ткани. Выводят в рану головку пятой плюсневой кости, оценивают хрящевой покров головки пятой плюсневой кости, выполняют разметку латеральной и медиальной крайних точек суставного хряща и их соединение вдоль суставной линии (1) (см. приложение к описанию заявки на изобретение, фиг. 2). После этого, при помощи осциллирующей пилы осуществляют резекцию латерального оссификата головки пятой плюсневой кости.
Производят разметку будущей остеотомии пятой плюсневой кости (2): отступив от края суставного хряща головки пятой плюсневой кости 5 мм, проводят линию дистального поперечного распила (3) перпендикулярно к оси (4) дистальной трети пятой плюсневой кости. В дистальной трети пятой плюсневой кости (2) проводят линию проксимального поперечного распила (5), параллельную линии дистального распила (3), продлевают эти линии на латеральную поверхность пятой плюсневой кости, и на этой поверхности отмечают точку (6) на линии дистального поперечного распила (3), отступив от тыльной поверхности пятой плюсневой кости 2 мм. Затем отмечают вторую точку (7) на середине линии проксимального поперечного распила (5), соединяют намеченные точки (6 и 7) линией (8) для выполнения продольной остеотомии. При помощи осциллирующей пилы выполняют продольную остеотомию пятой плюсневой кости (2), а также поперечный дистальный (3) и проксимальный (5) распилы с формированием подошвенного (9) и тыльного (10) фрагментов (см. приложение к описанию заявки на изобретение, фиг. 1). При помощи распатора фрагменты пятой плюсневой кости разводят и подошвенный фрагмент (9) выводят в рану (см. приложение к описанию заявки на изобретение, фиг. 2).
На подошвенном фрагменте (9) от крайней латеральной точки (11) линии поперечного дистального распила (3) отмеряют 3 мм и проводят перпендикуляр (12) к суставной линии (1), соединяющей крайние точки суставного хряща головки пятой плюсневой кости, продлевая его до проксимального края подошвенного фрагмента (9). По линии этого перпендикуляра (12) в дистальном направлении от поперечного дистального распила (3) отмеряют 3 мм и проводят линию (13) до латерального края подошвенного фрагмента (9) пятой плюсневой кости (2), параллельно суставной линии (1). Фрагмент (14), полученный при разметке в дистальной части пятой плюсневой кости выпиливают, образуя первый костный выступ (15).
От крайней проксимальной точки (16) перпендикуляра (12) в дистальном направлении отмеряют 5 мм и проводят линию (17) параллельно суставной линии (1) до латерального края подошвенного фрагмента (9) пятой плюсневой кости. Фрагмент (18), полученный при разметке в проксимальной части пятой плюсневой кости выпиливают, образуя второй костный выступ (19) (см. приложение к описанию заявки на изобретение, фиг. 2).
После этого, сформированный второй костный выступ (19) подошвенного фрагмента (9) заводят за проксимальный медиальный выступ (20) тыльного фрагмента (10) пятой плюсневой кости, а сформированный первый костный выступ (15) заводят за дистальный медиальный угол (21) тыльного фрагмента (10) пятой плюсневой кости, прижимают фрагменты пятой плюсневой кости между собой до их контакта и фиксируют одним канюлированным винтом (22) в дистальной части пятой плюсневой кости. Выступающую дистальную часть (23) тыльного фрагмента удаляют (см. приложение к описанию заявки на изобретение, фиг. 3). Предлагаемый способ поясняется клиническим примером
Пациентка К., 22 лет, поступила в клинику ФГБНУ «Иркутский научный центр хирургии и травматологии» 18 марта 2021 года на оперативное лечение.
Диагноз: Правостороннее поперечно-продольное плоскостопие П-Ш степени. Варусное отклонение V пальца правой стопы. Комбинированная контрактура V плюснефалангового сустава. Болевой синдром.
Предъявляла жалобы на боли в области головки пятой плюсневой кости и пятого плюснефалангового сустава, усиливающиеся при ходьбе, деформацию пятого пальца правой стопы, невозможность полноценно пользоваться правой нижней конечностью (см. приложение к описанию заявки на изобретение, фиг. 4).
Клинически у пациентки имеется распластанность переднего отдела правой стопы, визуально определяется поперечное плоскостопие, продольные своды стопы сглажены. Имеет место варусное отклонение пятого пальца, деформация в виде выпячивания в области головки пятой плюсневой кости, болезненность.
Выполнено рентгенографическое исследование правой стопы в натуральную величину в прямой проекции. На рентгенограмме варусное отклонение пятого пальца и валыусное отклонение пятой плюсневой кости. Угол варусного отклонения пятого пальца равен 35 градусам (см. приложение к описанию заявки на изобретение, фиг. 5).
После клинико-рентгенологического обследования было проведено оперативное лечение. В асептических условиях, под спинномозговой анестезией в положении пациентки «лежа на спине» наложен кровоостанавливающий турникет на нижнюю треть левого бедра.
Выполнен прямой проекционный разрез по наружной боковой поверхности правой стопы от основания основной фаланги пятого пальца до дистальной трети пятой плюсневой кости, длиной 4 см. Края раны разведены, продольно рассечена капсула пятого плюснефалангового сустава, иссечены гипертрофированные мягкие ткани. Выведена в рану головка пятой плюсневой кости, оценен ее хрящевой покров, выполнена разметка латеральной и медиальной крайних точек суставного хряща и их соединение вдоль суставной линии, с последующей резекцией оссификата головки плюсневой кости.
Выделена дистальная часть пятой плюсневой кости и произведена разметка будущей остеотомии пятой плюсневой кости. Отступив от края суставного хряща головки пятой плюсневой кости 5 мм, проведена линия дистального поперечного распила перпендикулярно к оси дистальной трети пятой плюсневой кости, и линия проксимального поперечного распила, параллельная линии дистального распила. Эти линии продлены на латеральную поверхность пятой плюсневой кости, на которой отмечена линия для выполнения продольной остеотомии между точкой на линии дистального поперечного распила, отступив от тыльной поверхности пятой плюсневой кости 2 мм, и точкой на середине линии проксимального поперечного распила. При помощи осциллирующей пилы выполнена продольная остеотомия пятой плюсневой кости, а также поперечный дистальный и проксимальный распилы с формированием подошвенного и тыльного фрагментов. При помощи распатора разведены фрагменты пятой плюсневой кости и подошвенный фрагмент выведен в рану.
Затем, на подошвенном фрагменте от крайней латеральной точки линии поперечного дистального распила отмерили 3 мм и провели перпендикуляр к суставной линии, продлевая его до проксимального края подошвенного фрагмента. По линии этого перпендикуляра в дистальном направлении от поперечного дистального распила отмерили 3 мм и провели линию до латерального края подошвенного фрагмента пятой плюсневой кости, параллельно суставной линии. Фрагмент, полученный при разметке в дистальной части пятой плюсневой кости выпелен, образуя первый костный выступ. От крайней проксимальной точки перпендикуляра в дистальном направлении отмерили 5 мм и провели линию параллельно суставной линии до латерального края подошвенного фрагмента пятой плюсневой кости. Фрагмент, полученный при разметке в проксимальной части пятой плюсневой кости выпелен, образуя второй костный выступ.
После этого, сформированный второй костный выступ подошвенного фрагмента заведен за проксимальный медиальный выступ тыльного фрагмента пятой плюсневой кости, а сформированный первый костный выступ заведен за дистальный медиальный угол тыльного фрагмента пятой плюсневой кости. Фрагменты пятой плюсневой кости плотно прижаты между собой до полного контакта и фиксированы одним канюлированным винтом в дистальной части. Выступающая дистальная часть тыльного фрагмента удалена.
Затем, рана обильно промыта растворами антисептиков. Послойные швы на рану. Асептическая повязка. В результате операции была достигнута коррекция варусного отклонения пятого пальца правой стопы (см. приложение к описанию заявки на изобретение, фиг. 6 (внешний вид), фиг. 7 (рентгенограмма стопы).
Течение послеоперационного периода благоприятное, пациентка на 3-й сутки после операции выписана на амбулаторный этап лечения с рекомендациями. Иммобилизация правой стопы разгружающим ортопедическим ботинком с первых суток после операции в течение 4-х недель.
На контрольном осмотре через 1 год после операции пациентка жалоб не предъявляет, болевой синдром отсутствует, деформации пятого пальца правой стопы нет, движения в пятом плюснефаланговом суставе безболезненные, в полном объеме (см. приложение к описанию заявки на изобретение, фиг. 8). На рентгенограмме правой стопы отмечено отсутствие рецидива варусной деформации пятого пальца правой стопы. Консолидация костных фрагментов пятой плюсневой кости удовлетворительная. Конгруэнтность суставных поверхностей пятого плюснефалангового сустава сохранена (см. приложение к описанию заявки на изобретение, фиг. 9). Угол варусного отклонения пятого пальца составил 4 градуса.
Пациентка довольна результатом проведенной операции.
Предлагаемым способом прооперировано 9 пациентов. В послеоперационном периоде отмечено значительное улучшение внешнего вида и функции стопы, устранен болевой синдром, появилась возможность пользоваться обычной обувью.
Предлагаемый «Способ оперативного лечения варусного отклонения пятого пальца стопы» позволяет повысить эффективность лечения, предупредить рецидивы деформации в послеоперационном периоде, в связи с тем, что коррекцию деформации выполняют с учетом малых размеров пятой плюсневой кости и костно-мозгового канала, обеспечить достаточно жесткую фиксацию после проведенных остеотомий пятой плюсневой кости, а также достичь универсальности технологии, так как детально и последовательно отработаны все этапы операции, позволяющие исправить болезненную деформацию пятого пальца стопы.
Источники информации, принятые во внимание:
1. Загородний Л.Г., Карданов А.А., Макинян Л.Г. Иллюстрированное руководство по хирургии переднего отдела стопы / Загородний Л.Г., Карданов А.А., Макинян Л.Г. // РУДН. - М., 2012, - С. 45-50).
2. Загородний Н.В., Карданов А.А., Макинян Л.Г., Лукин М.П., Дубчак А.В. Хирургическое лечение деформации пятого плюсне-фалангового сустава // Травматология и ортопедия России. - 2009. - №3 (53). - С. 37-40).
3. Способ оперативного лечения вальгусного отклонения первого пальца стопы: Пат. 2592604, Рос. Федерация; МПК А61В 17/56 / И.В. Усольцев, С.Н. Леонова; заявитель и патентообладатель Федеральное государственное бюджетное научное учреждение «Иркутский научный центр хирургии и травматологии» (ИНЦХТ) - №2015119292; заявл. 21.05.2015; опубл. 27.07.2016. - Бюл. №21.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ВАЛЬГУСНОГО ОТКЛОНЕНИЯ ПЕРВОГО ПАЛЬЦА СТОПЫ | 2015 |
|
RU2592604C1 |
| Способ хирургического лечения вальгусного отклонения первого пальца стопы | 2024 |
|
RU2838068C1 |
| Способ хирургического лечения деформации пальцев стопы | 2018 |
|
RU2694467C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ВЫРАЖЕННОГО ВАЛЬГУСНОГО ОТКЛОНЕНИЯ ПЕРВОГО ПАЛЬЦА СТОПЫ | 2019 |
|
RU2716619C1 |
| Способ хирургического лечения деформации малых пальцев стопы | 2021 |
|
RU2768190C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ВАЛЬГУСНОЙ ДЕФОРМАЦИЕЙ ПЕРВОГО ПАЛЬЦА СТОПЫ | 2014 |
|
RU2570953C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОПЕРЕЧНОГО ПЛОСКОСТОПИЯ | 2006 |
|
RU2320287C1 |
| Способ хирургического лечения молоткообразной деформации второго пальца стопы | 2024 |
|
RU2833402C1 |
| Способ хирургического лечения деформации второго пальца стопы | 2020 |
|
RU2745055C1 |
| Способ хирургического лечения вальгусной деформации первого пальца стопы при поперечном плоскостопии | 2023 |
|
RU2831476C1 |







Изобретение относится к медицине, а именно к хирургии и ортопедии, и может быть использовано для оперативного лечения варусного отклонения пятого пальца стопы. Проводят линию дистального поперечного распила перпендикулярно к оси дистальной трети пятой плюсневой кости, затем линию проксимального поперечного распила в дистальной трети пятой плюсневой кости, параллельную линии дистального распила, продлевают эти линии на латеральную поверхность пятой плюсневой кости. На этой поверхности отмечают точку на линии дистального поперечного распила, отступив от тыльной поверхности пятой плюсневой кости 2 мм. Отмечают вторую точку на середине линии проксимального поперечного распила. Соединяют намеченные точки линией для выполнения продольной остеотомии. Выполняют намеченную остеотомию пятой плюсневой кости. После выведения подошвенного фрагмента в рану на подошвенном фрагменте отмеряют 3 мм от крайней латеральной точки линии поперечного дистального распила и проводят перпендикуляр к суставной линии, продлевая его до проксимального края подошвенного фрагмента. По линии этого перпендикуляра в дистальном направлении отмеряют 3 мм от поперечного дистального распила и проводят линию до латерального края пятой плюсневой кости, параллельно суставной линии. Фрагмент, полученный при разметке в дистальной части пятой плюсневой кости, выпиливают, образуя первый костный выступ. От крайней проксимальной точки перпендикуляра в дистальном направлении отмеряют 5 мм и проводят линию параллельно суставной линии до латерального края подошвенного фрагмента пятой плюсневой кости. Фрагмент, полученный при разметке в проксимальной части пятой плюсневой кости, выпиливают, образуя второй костный выступ. Проводят взаимозацепление сформированных костных выступов. Для этого второй костный выступ подошвенного фрагмента заводят за проксимальный медиальный выступ тыльного фрагмента пятой плюсневой кости и сформированный первый костный выступ заводят за дистальный медиальный угол тыльного фрагмента пятой плюсневой кости, прижимают фрагменты по оси пятой плюсневой кости до их контакта и фиксируют одним канюлированным винтом в дистальной части пятой плюсневой кости. Способ обеспечивает повышение эффективности лечения, предупреждает рецидивы деформации в послеоперационном периоде, обеспечивает жесткую фиксацию за счет того, что коррекцию деформации выполняют с учетом размеров пятой плюсневой кости и костно-мозгового канала. 9 ил., 1 пр.
Способ оперативного лечения варусного отклонения пятого пальца стопы, включающий разметку линий остеотомии на плюсневой кости стопы, выполнение остеотомии по намеченным линиям, создание костных выступов для взаимозацепления фрагментов плюсневой кости, предварительное выполнение прямого проекционного разреза по боковой поверхности стопы от основания основной фаланги пальца до дистальной трети плюсневой кости, продольное рассечение капсулы плюснефалангового сустава, выведение в рану головки плюсневой кости, разметку латеральной и медиальной крайних точек суставного хряща и их соединение вдоль суставной линии, с последующей резекцией оссификата головки плюсневой кости, разметку на плюсневой кости линий дистального и проксимального поперечных распилов, линию продольной остеотомии, с последующим формированием подошвенного и тыльного фрагментов при помощи остеотомии, фиксацию костных фрагментов, отличающийся тем, что проводят линию дистального поперечного распила перпендикулярно к оси дистальной трети пятой плюсневой кости, затем линию проксимального поперечного распила в дистальной трети пятой плюсневой кости, параллельную линии дистального распила, продлевают эти линии на латеральную поверхность пятой плюсневой кости, на этой поверхности отмечают точку на линии дистального поперечного распила, отступив от тыльной поверхности пятой плюсневой кости 2 мм, затем отмечают вторую точку на середине линии проксимального поперечного распила, соединяют намеченные точки линией для выполнения продольной остеотомии, выполняют намеченную остеотомию пятой плюсневой кости, после выведения подошвенного фрагмента в рану на подошвенном фрагменте отмеряют 3 мм от крайней латеральной точки линии поперечного дистального распила и проводят перпендикуляр к суставной линии, продлевая его до проксимального края подошвенного фрагмента, затем по линии этого перпендикуляра в дистальном направлении отмеряют 3 мм от поперечного дистального распила и проводят линию до латерального края пятой плюсневой кости параллельно суставной линии, фрагмент, полученный при разметке в дистальной части пятой плюсневой кости, выпиливают, образуя первый костный выступ, далее от крайней проксимальной точки перпендикуляра в дистальном направлении отмеряют 5 мм и проводят линию параллельно суставной линии до латерального края подошвенного фрагмента пятой плюсневой кости, фрагмент, полученный при разметке в проксимальной части пятой плюсневой кости, выпиливают, образуя второй костный выступ, проводят взаимозацепление сформированных костных выступов, для этого второй костный выступ подошвенного фрагмента заводят за проксимальный медиальный выступ тыльного фрагмента пятой плюсневой кости и сформированный первый костный выступ заводят за дистальный медиальный угол тыльного фрагмента пятой плюсневой кости, прижимают фрагменты по оси пятой плюсневой кости до их контакта и фиксируют одним канюлированным винтом в дистальной части пятой плюсневой кости.
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ВАЛЬГУСНОГО ОТКЛОНЕНИЯ ПЕРВОГО ПАЛЬЦА СТОПЫ | 2015 |
|
RU2592604C1 |
| СПОСОБ ЛЕЧЕНИЯ ВАЛЬГУСНОЙ ДЕФОРМАЦИИ ПЕРВОГО ПАЛЬЦА СТОПЫ И ВАРУСНОЙ ДЕФОРМАЦИИ ПЕРВОЙ ПЛЮСНЕВОЙ КОСТИ | 2006 |
|
RU2330625C1 |
| Шарошечная головка для чистки труб, приводимая во вращение гибким валом | 1923 |
|
SU756A1 |
| US 10172645 B2, 08.01.2019 | |||
| Mohan R, Dhotare SV, Morgan SS | |||
| Hallux varus: A literature review | |||
| Foot (Edinb) | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| Aly TA, Mousa W, Elsallakh S | |||
| Evaluation of scarf osteotomy for management of hallux valgus deformity | |||
| Orthopedics | |||
| Способ приготовления лака | 1924 |
|
SU2011A1 |
Авторы
Даты
2023-10-04—Публикация
2022-07-18—Подача