Заявляемое изобретение относится к области медицины, в частности, к травматологии и ортопедии, и может быть использовано при лечении больных с контрактурами локтевого сустава вследствие его оссификации любой этиологии.
Функциональный диапазон сгибательно-разгибательных движений в локтевом суставе должен составлять от 30 до 130 градусов даже для реализации бытовых потребностей [1, 5, 10, 13, 14, 17]. Многие профессии требуют значительно большей амплитуды движений, поэтому для таких людей ее незначительное уменьшение может стать серьезной проблемой. Исследования показали [5, 8, 10, 11, 18], что уменьшение амплитуды движений в локтевом суставе на 50% снижает функциональную активность верхней конечности на 80%. Посттравматические контрактуры являются, в основном, артрогенными, то есть обусловлены нарушением конгруэнтности суставных поверхностей костей, патологическими изменениями в связках и капсуле сустава [2, 3, 10, 12, 14, 15, 16].
Сложность анатомии и биомеханики локтевого сустава определяет его склонность к оссификации, которая является одной из основных причин быстрого развития тугоподвижности, вплоть до контрактур и анкилозов, а также к появлению трофических расстройств [2, 4, 5, 8, 10]. Морфологические изменения при контрактуре локтевого сустава, в основном, наблюдаются в костно-хрящевых и околосуставных тканях [7, 12, 15, 18].
Среди возможных методов лечения контрактур локтевого сустава в настоящее время, согласно мнению большинства специалистов, наилучшие результаты достигаются при реконструктивно-пластических вмешательствах и эндопротезировании. Эндопротезирование показано, если контрактура сопровождается терминальной стадией артроза, в остальных случаях реконструктивно-пластические вмешательства остаются операциями выбора в борьбе с тугоподвижностью сустава [2, 4, 7, 8, 11, 15, 18]. Однако ретроспективный анализ результатов оперативного лечения пациентов с контрактурами локтевого сустава, обусловленными оссификацией, показал, что стандартная методика планирования и выполнения оперативного вмешательства по поводу контрактуры локтевого сустава, обусловленной оссификацией, примерно у 30% пациентов не позволяет достичь стабильных результатов и не обеспечивает полный объем безболезненных движений в локтевом суставе, что оказывает влияние как на характер трудовой деятельности, так и на привычный образ жизни пациентов [1, 8, 11, 12, 13, 17, 18].
Существует способ оперативного лечения контрактур локтевого сустава, заключающийся в предупреждении рецидива контрактуры путем артротомии, иссечения рубцовых тканей, резекции суставных поверхностей, интерпонирования их биологической тканью и гипотермией в послеоперационном периоде [19]. Предварительное планирование оперативного вмешательства включает стандартное рентгенологическое и компьютерное томографическое (КТ) исследования пораженного сустава.
Данному способу оперативного лечения контрактур локтевого сустава присущ тот недостаток, что при стандартном способе планирования операции невозможно выбрать оптимальный доступ и точно оценить локализацию и необходимый объем резекции костной ткани, которые определяются непосредственно в период выполнения операции, и операция проводится многоступенчато, вследствие чего увеличивается время операции, длительность нахождения пациента в состоянии наркотизации, повышается объем интраоперационной кровопотери, увеличивается риск развития инфекционных осложнений и функциональной неполноценности вследствие развития нестабильности или недостаточной (не оптимальной, не полной) резекции оссификатов.
Также известен [20] способ лечения больных с нарушением функции локтевого сустава вследствие его гетеротопической оссификации, включающий стандартное предоперационное планирование (рентгенологическое и КТ-исследование только пораженного сустава) и оперативное вмешательство. Суть способа заключается в выполнении оперативного вмешательства с использованием, помимо основного доступа (по Кохеру), дополнительного доступа по внутренней поверхности сустава кпереди от внутреннего надмыщелка плеча в проекции локтевого нерва на протяжении от дистальной трети плеча до деления его на ветви. По мнению авторов, способ позволяет более полно восстановить движения в локтевом суставе на операционном столе и избежать рецидива оссификации.
Данному способу так же присущи все недостатки, связанные с применением только стандартного доступа, который так же не позволяет получить оптимальный подход к удалению выявленных оссификатов. Применение дополнительного доступа не способствует точной оценке локализации и необходимого объема резекции костной ткани, которые определяются непосредственно в период выполнения операции, а также повышает риск развития осложнений. В результате операция также проводится многоступенчато, вследствие чего увеличивается время операции, длительность нахождения пациента в состоянии наркотизации, повышается объем интраоперационной кровопотери; кроме того, увеличивается риск развития инфекционных осложнений и функциональной неполноценности вследствие возможного дополнительного рубцевания в зоне двух операционных доступов. Все это способствует более длительной и менее эффективной реабилитации и социализации пациентов, а также увеличивает затраты в период восстановительного лечения (физиотерапевтические процедуры в области формирования рубцов, а также применение дорогостоящих ферментативных препаратов для их лизирующей терапии).
Также известен [21] способ выбора режима послеоперационной реабилитации после реэндопротезирования тазобедренного сустава у пациентов с обширными дефектами в области вертлужной впадины. Способ включает формирование предоперационной модели костей таза пациента, для чего проектируют виртуальную компьютерную модель вертлужного компонента эндопротеза тазобедренного сустава на предоперационную компьютерную модель костей таза, после совмещения предоперационной модели костей таза и модели вертлужного компонента удаляют модель вертлужного компонента c получением отпечатка площади контактной поверхности индивидуального вертлужного компонента на костном ложе области вертлужной впадины. В послеоперационном периоде формируют трехмерную виртуальную модель костей таза с имплантированным вертлужным компонентом, затем выполняют совмещение предоперационной модели костей таза и послеоперационной модели костей таза с имплантированным вертлужным компонентом, а после совмещения выполняют удаление послеоперационной модели таза, оставляя имплантированный вертлужный компонент в прежнем положении, это позволяет определить области контакта между установленным вертлужным компонентом и предоперационной моделью костей таза. Затем из предоперационной модели таза удаляют модель вертлужного компонента, что позволяет определить фактическую площадь контакта вертлужного компонента с воспринимающим костным ложем. Затем вычисляют процентное соотношение площади отпечатка фактической контактной поверхности к площади отпечатка запланированной контактной поверхности. При этом, после сравнения запланированной и фактической контактной поверхности, выбирают оптимальный режим послеоперационной реабилитации.
Однако указанный способ до- и послеоперационного компьютерного проектирования не относится к режиму и методике проведения операции, а касается только мероприятий и порядка послеоперационной реабилитации.
Также известен [22] способ диагностики контрактур и деформаций локтевого сустава, основанный на двухэнергетической рентгеновской абсорбциометрии с выделением исследуемой области и определением минеральной плотности костной ткани (МПКТ) пораженного сустава относительно контралатерального. Данный способ предусматривает только формирование диагностических выводов о функциональной полноценности локтевого сустава на основе расчетов плотности костной ткани различных структур, образующих сустав, относительно непораженной конечности. Известный способ не предполагает его использование для предоперационного планирования порядка и объема оперативного вмешательства и последующего лечения пациентов, соответственно.
Наиболее близким к заявляемому изобретению является способ [23] хирургического лечения гетеротопической оссификации на фоне спастического синдрома у пациента. Согласно указанному способу с помощью многослойной спиральной компьютерной томографии получают пространственную визуализацию костных структур локтевого сустава и оссификатов, а методом магнитно-резонансной томографии выявляют мягкотканую компоненту оссификата, не визуализируемую при выполнении многослойной спиральной компьютерной томографии, что позволяет определить локализацию и объем оссификатов, но не учитывает конфигурацию аналогичных костных суставных структур не пораженной стороны. В связи с этим порядок доступа к операционному полю определяется в процессе операции, а, следовательно, известному способу присущи практически все те же недостатки, которые существуют при стандартном методе предоперационного планирования: увеличивается время операции, длительность нахождения пациента в состоянии наркотизации, повышается объем интраоперационной кровопотери, увеличивается риск развития инфекционных осложнений и функциональной неполноценности вследствие развития нестабильности или недостаточной (неоптимальной) резекции оссификатов.
Задача изобретения состоит в разработке способа предоперационного планирования реконструктивно-пластических вмешательств при контрактурах локтевого сустава, обусловленных оссификацией, основанного на применении современных компьютерных технологий [6, 9] и лишенного вышеперечисленных недостатков.
На основании проведенного ретроспективного анализа результатов хирургического лечения пациентов с контрактурами локтевого сустава, обусловленными оссификацией, были выявлены наиболее значимые недостатки, присущие существующей схеме обследования (общепринятые методы обследования не позволяют получить полную картину оссификации) [2, 3], предоперационного планирования (существующая система предоперационного планирования не дает представления о том, насколько процесс оссификации пораженного сустава затрагивает и изменяет нормальную интегральную кривизну костных структур по сравнению с непораженной стороной) и определения тактики хирургического вмешательства (отсутствие возможности выбора оптимального доступа и определения объема резекции костных структур до начала выполнения операции), которые в совокупности увеличивают объем и время операции и не позволяют достичь положительных отдаленных результатов (сохранение достаточной амплитуды движений) примерно у 30% оперированных лиц. При этом, различные осложнения возникали у 80% оперированных больных. Проблемы с самообслуживанием возникали примерно у 60% оперированных пациентов. Более чем у 30% пациентов болевые ощущения приобретали характер хронической боли, которая оказывала выраженное влияние на качество жизни, в том числе - проблемы с засыпанием.
Выполнение ретроспективного этапа исследования в совокупности с анализом данных литературы и позволило сформулировать цели данного изобретения.
Технический результат изобретения состоит в обеспечении оптимального объема резекции оссификатов и достижения максимальной амплитуды движений при сохранении стабильности локтевого устава вследствие предотвращения избыточного удаления костной ткани. Также способ позволяет выбрать оптимальный оперативный доступ и обеспечить сберегательную технику хирургического вмешательства, что ведет к сокращению продолжительности операции и времени наркоза, снижению объема интраоперационной кровопотери и частоты развития осложнений.
Указанный результат достигается тем, что в способе предоперационного планирования реконструктивно-пластических вмешательств при контрактурах локтевого сустава, включающем выполнение компьютерной томографии пораженного сустава, дополнительно выполняют компьютерную томографию здорового контралатерального сустава, совмещают полученные изображения с помощью 3D моделирования, определяют зоны оссификации и их границы и, в зависимости от расположения оссификатов, подлежащих резекции, еще до начала оперативного вмешательства выбирают определенный (оптимальный для конкретного пациента) доступ или комбинацию доступов (когда становится ясно на основании предоперационного планирования, что в силу объективных причин, таких как распространенность и размеры оссификатов, с использованием одного доступа, выполнить их оптимальную резекцию невозможно).
- передний доступ выбирают при расположении очагов оссификации в следующих зонах: передний отдел плече - локтевого сустава, верхушка венечного отростка локтевой кости, латеральный край венечного отростка локтевой кости, медиальный край венечного отростка локтевой кости, луче - локтевой сустав, венечная ямка, головчатое возвышение плечевой кости, гетеротопические оссификаты по передней поверхности локтевого сустава;
- латеральный доступ к переднему отделу локтевого сустава выбирают при расположении очагов оссификации в следующих зонах: головка лучевой кости, плече-лучевой сустав, луче-локтевой сустав, мыщелок плечевой кости с латеральной стороны, латеральный надмыщелок плечевой кости, головчатое возвышение плечевой кости, венечная ямка, лучевая ямка, верхушка венечного отростка локтевой кости, латеральный край венечного отростка локтевой кости, медиальный край венечного отростка локтевой кости, гетеротопические оссификаты с латеральной стороны, включая оссификаты в толще лучевой коллатеральной связки;
- медиальный доступ к переднему отделу локтевого сустава выбирают при расположении очагов оссификации в следующих зонах: верхушка венечного отростка локтевой кости, медиальный край венечного отростка локтевой кости, латеральный край венечного отростка локтевой кости (размерами до 5 на 7 мм), мыщелок плечевой кости с медиальной стороны, медиальный надмыщелок плечевой кости, головчатое возвышение плечевой кости, венечная ямка, оссификаты в проекции локтевого нерва, гетеротопические оссификаты с медиальной стороны, включая оссификаты в толще локтевой коллатеральной связки;
- медиальный доступ к заднему отделу локтевого сустава выбирают при расположении очагов оссификации в следующих зонах: верхушка локтевого отростка локтевой кости, медиальный край локтевого отростка локтевой кости, латеральный край локтевого отростка локтевой кости, локтевая ямка, мыщелок плечевой кости по задней поверхности с медиальной стороны, гетеротопические оссификаты с медиальной стороны по задней поверхности (до локтевой ямки);
- латеральный доступ к заднему отделу локтевого сустава выбирают при расположении очагов оссификации в следующих зонах: верхушка локтевого отростка локтевой кости, медиальный край локтевого отростка локтевой кости, латеральный край локтевого отростка локтевой кости, локтевая ямка, мыщелок плечевой кости по задней поверхности с латеральной стороны, гетеротопические оссификаты с латеральной стороны по задней поверхности (до локтевой ямки);
- задний доступ к локтевому суставу выбирают при расположении очагов оссификации в следующих зонах: верхушка локтевого отростка локтевой кости, латеральный край локтевого отростка локтевой кости, медиальный край локтевого отростка локтевой кости, локтевая ямка, задняя поверхность мыщелка плечевой кости, латеральный надмыщелок плечевой кости, медиальный надмыщелок плечевой кости, гетеротопические оссификаты по задней поверхности локтевого сустава, включая оссификаты в толще сухожилия трехглавой мышцы плеча, локтевой и лучевой коллатеральных связок.
Способ осуществляется следующим образом.
Проводят сбор анамнестических данных, жалоб и объективное обследование пациента, что позволяет установить факт одностороннего поражения локтевого сустава.
С целью первичного (скринингового) выявления оссификатов и постановки диагноза «Контрактура, наличие оссификатов локтевого сустава», выполняют рентгенограммы пораженного локтевого сустава в двух стандартных проекциях (прямой и боковой).
Далее по стандартным протоколам выполняют КТ-исследование обоих локтевых суставов пациента.
Данные КТ-исследования обоих локтевых суставов записывают на дисковый носитель, которые загружают на персональный компьютер, технические данные которого соответствуют следующим параметрам: не менее 8 Гб оперативной памяти, жесткий диск объемом не менее 100 Гб. Соответствие этим параметрам определяет необходимость сохранения и архивирования данных (с целью сохранения конфиденциальности и защиты личных данных, эту информацию сохраняют в зашифрованном виде), а также необходимо для стабильной и корректной работы программного обеспечения.
На персональный компьютер устанавливают специальное программное обеспечение, которое позволяет выполнять совмещение КТ-изображений пораженного и интактного суставов для определения точной локализации и размеров/объема оссификатов (или дефектов костной ткани).
Выполняют загрузку КТ изображений обоих локтевых суставов в базу данных специального программного обеспечения и проводят сравнительный 3D анализ поверхностной структуры (интегральной кривизны) костей, образующих локтевой сустав. Программа в автоматическом режиме проводит секвенирование изображения и разными цветами выделяет плечевую, локтевую и лучевую кости.
С томографических изображений удаляют лишние детали и оставляют только изображения костных структур (программное обеспечение позволяет убрать с КТ-изображений различные артефакты, например, стол томографа и другие фоновые объекты, что дает возможность выполнить более точную детальную оценку каждой из костей, образующих локтевой сустав и значительно повышает точность диагностики оссификации (расположение и размер/объем оссификатов), что, в свою очередь, является чрезвычайно важным и актуальным при планировании оперативного вмешательства.
В ряде случаев, программа определяет границы каждой кости не идеально (ввиду схожей плотности тангенциально расположенных периоссальных структур), поэтому иногда специалисту необходимо закончить это действие в мануальном режиме. При наличии металлоконструкций в мануальном режиме проводят сегментирование анатомических структур, чтобы освободить зону интереса (предполагаемого оперативного воздействия) от данных артефактов: программное обеспечение позволяет вручную выделить металлоконструкции путем их окрашивания в контрастный (отличный от костных структур) цвет с последующим удалением.
Для проверки корректного разделения костей, образующих локтевой сустав, построения интегральных кривых их поверхности, просматривают все изображения КТ-исследований каждого сустава.
На базе полученных данных создают объемную трехмерную (3D) модель обоих локтевых суставов, данные сохраняют для последующего анализа. С целью сохранения конфиденциальности информации и защиты личных данных, перед сохранением документу присваиваются буквенно-цифровые коды, для последующей идентификации при помощи раскодировочных таблиц.
После предварительного анализа и обработки данных (изображений) в подготовительной программе выполняют их загрузку в аналитический модуль, который выполняет совмещение костных структур пораженного и интактного суставов.
Программа производит наложение друг на друга трехмерных изображений (в формате зеркального отображения) локтевых суставов пациента, а так же в автоматическом режиме разделяет плюс-ткань, минус-ткань и зону нормальной конфигурации костной ткани (совпадающую, при наложении с интегральными кривыми костей здорового сустава) и производит окрашивание плюс-ткани (оссификатов) в красный цвет разной степени интенсивности в зависимости от размеров, минус-ткань (костные дефекты) в различные оттенки синего цвета (по тому же принципу, что и оссификаты), а зоны нормальной ткани - в зеленый цвет.
Предварительный анализ (размеров и расположения) плюс- и минус-ткани проводят на основании сравнения полученных изображений со стандартными индикаторными шкалами.
После окончательного построения и визуализации трехмерной модели, программное обеспечение в автоматическом режиме (координатора/измерителя) проводит определение точной локализации патологических изменений костных структур (оссификатов и/или дефектов) и расчет их размеров (в миллиметрах).
Для удобства предоперационных расчетов и более детального осмотра зон оссификации с разных ракурсов программное обеспечение позволяет выполнить сегментирование костей с целью более детального изучения их отдельных фрагментов и зон оссификации.
Выполняют твердые копии (цветные распечатки) сегментированного изображения костей в разных проекциях (с участками зон оссификации) и единой трехмерной модели с расчетами размеров оссификатов.
В ходе проведения этапа предоперационного планирования проводят интегральный анализ полученной информации (с использованием твердых копий и электронных изображений) с целью окончательного определения точных размеров зон оссификации, и намечают объем костных структур, подлежащих резекции.
В зависимости от локализации и размеров оссификатов определяют оптимальный доступ (передний, латеральный к переднему и/или заднему отделу/отделам, медиальный к переднему и/или к заднему отделу/отделам или задний) или комбинацию доступов (когда становится ясно, что в силу объективных причин, например распространенной оссификации, с использованием одного доступа выполнить оптимальную резекцию костной ткани выполнить невозможно).
Передний доступ к локтевому суставу - передний отдел плече-локтевого сустава, верхушка венечного отростка локтевой кости, латеральный край венечного отростка локтевой кости, медиальный край венечного отростка локтевой кости, луче-локтевой сустав, венечная ямка, головчатое возвышение плечевой кости, гетеротопические оссификаты по передней поверхности локтевого сустава.
Латеральный доступ к переднему отделу локтевого сустава - головка лучевой кости, плече-лучевой сустав, луче-локтевой сустав, мыщелок плечевой кости с латеральной стороны, латеральный надмыщелок плечевой кости, головчатое возвышение плечевой кости, венечная ямка, лучевая ямка, верхушка венечного отростка локтевой кости, латеральный край венечного отростка локтевой кости, медиальный край венечного отростка локтевой кости, гетеротопические оссификаты с латеральной стороны, включая оссификаты в толще лучевой коллатеральной связки.
Медиальный доступ к переднему отделу локтевого сустава - верхушка венечного отростка локтевой кости, медиальный край венечного отростка локтевой кости, латеральный край венечного отростка локтевой кости (размерами до 5 на 7 мм), мыщелок плечевой кости с медиальной стороны, медиальный надмыщелок плечевой кости, головчатое возвышение плечевой кости, венечная ямка, оссификаты в проекции локтевого нерва, гетеротопические оссификаты с медиальной стороны, включая оссификаты в толще локтевой коллатеральной связки.
Медиальный доступ к заднему отделу локтевого сустава - верхушка локтевого отростка локтевой кости, медиальный край локтевого отростка локтевой кости, латеральный край локтевого отростка локтевой кости, локтевая ямка, мыщелок плечевой кости по задней поверхности с медиальной стороны, гетеротопические оссификаты с медиальной стороны по задней поверхности (до локтевой ямки).
Латеральный доступ к заднему отделу локтевого сустава - верхушка локтевого отростка локтевой кости, медиальный край локтевого отростка локтевой кости, латеральный край локтевого отростка локтевой кости, локтевая ямка, мыщелок плечевой кости по задней поверхности с латеральной стороны, гетеротопические оссификаты с латеральной стороны по задней поверхности (до локтевой ямки).
Задний доступ к локтевому суставу - верхушка локтевого отростка локтевой кости, латеральный край локтевого отростка локтевой кости, медиальный край локтевого отростка локтевой кости, локтевая ямка, задняя поверхность мыщелка плечевой кости, латеральный надмыщелок плечевой кости, медиальный надмыщелок плечевой кости, гетеротопические оссификаты по задней поверхности локтевого сустава, включая оссификаты в толще сухожилия трехглавой мышцы плеча, локтевой и лучевой коллатеральных связок. (Таблица 1).
На основании полученных данных выбирают оптимальный для конкретного пациента доступ и выполняют оперативное вмешательство.
Таблица 1
Выбор оперативного доступа в зависимости от размеров и локализации оссификатов области локтевого сустава
На фигурах изображены результаты до и послеоперационного обследования пациента (Клинический пример 1)
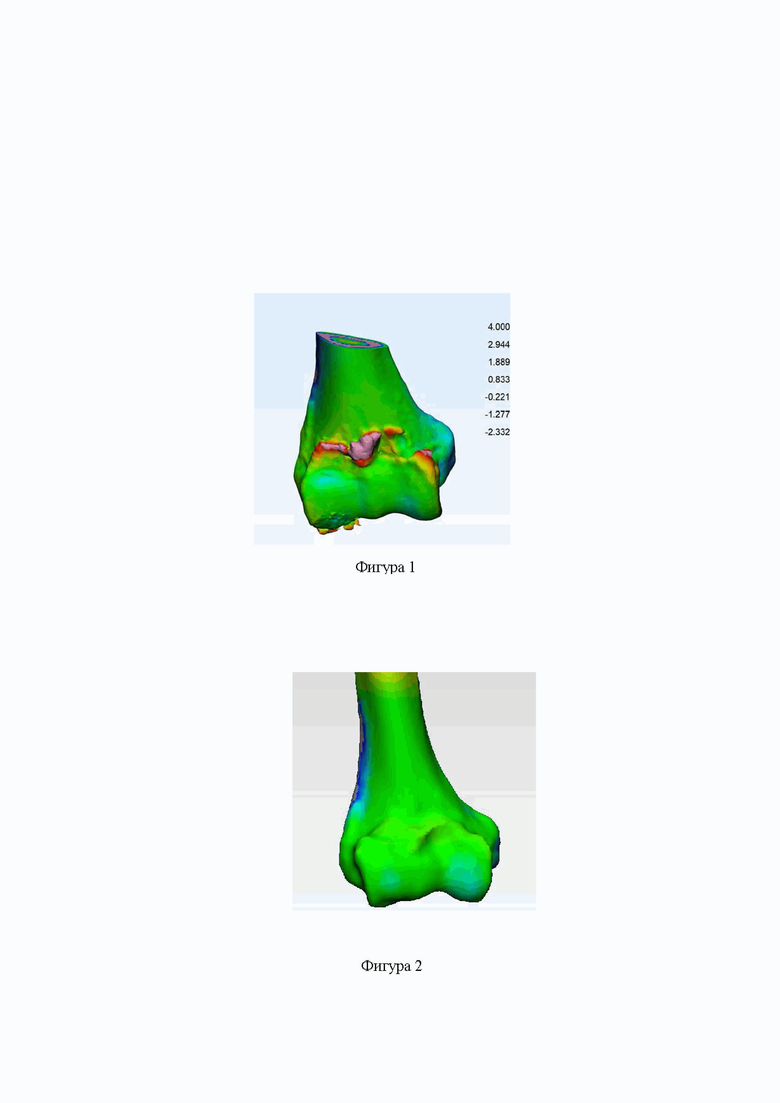
Фигура 1. Предоперационное изображение «зеркального» наложения дистального конца правой (пораженной) плечевой кости в передней проекции на структуру непораженной стороны. Оссификация головчатого возвышения плечевой кости, лучевой ямки и на границе блока и венечной ямки с медиальной стороны. Цветовая диаграмма показывает размеры оссификатов.
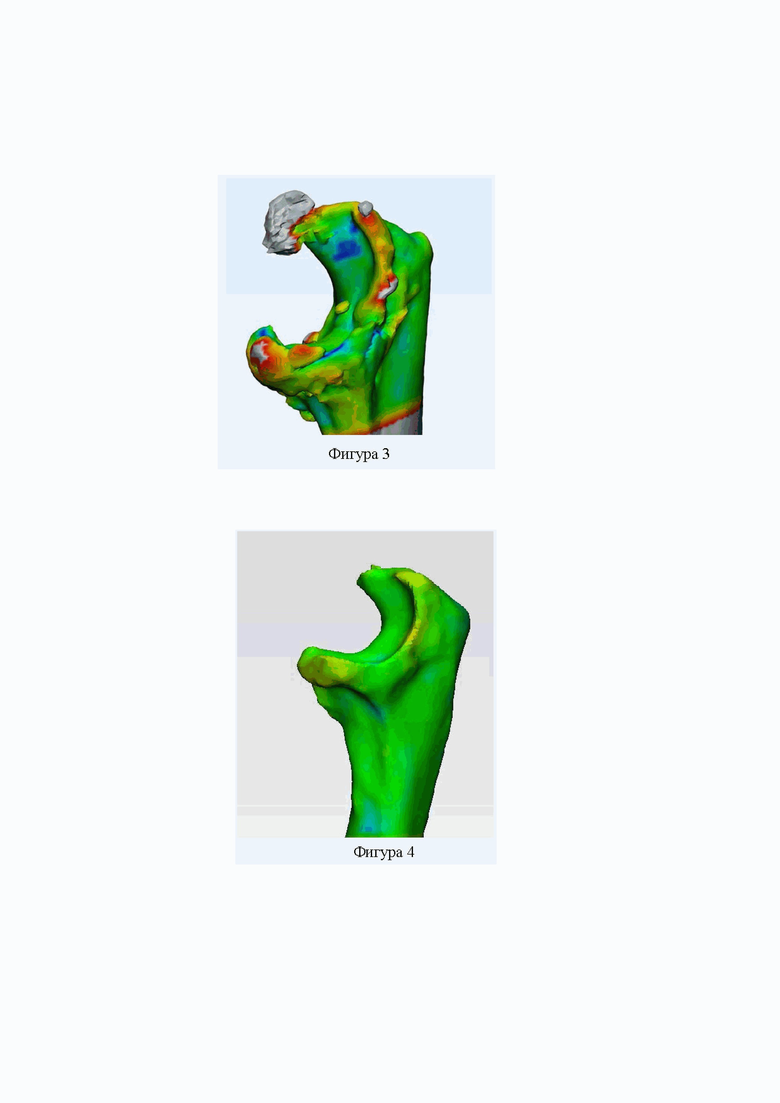
Фигура 2. Послеоперационное изображение дистального конца правой плечевой кости в передней проекции. Оссификации нет.
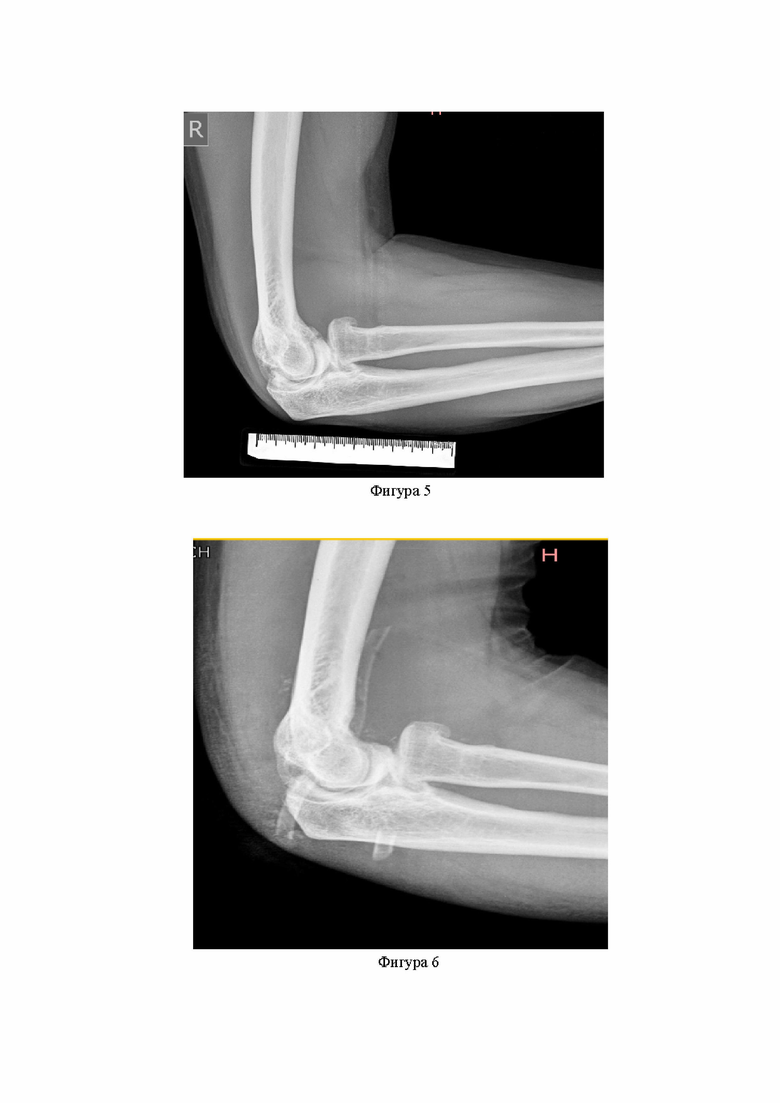
Фигура 3. Предоперационное изображение «зеркального» наложения проксимального конца правой локтевой кости в медиальной проекции. Цветовая диаграмма показывает размеры оссификатов. Оссификация верхушки локтевого отростка (в данном случае обозначено серым цветом, так как программа всё, что более 4 мм определяет данным образом, при измерениях в натуральную величину данный оссификат имеет размеры 10 на 8 мм) и его медиальной поверхности, верхушки венечного отростка и с его латеральной стороны.
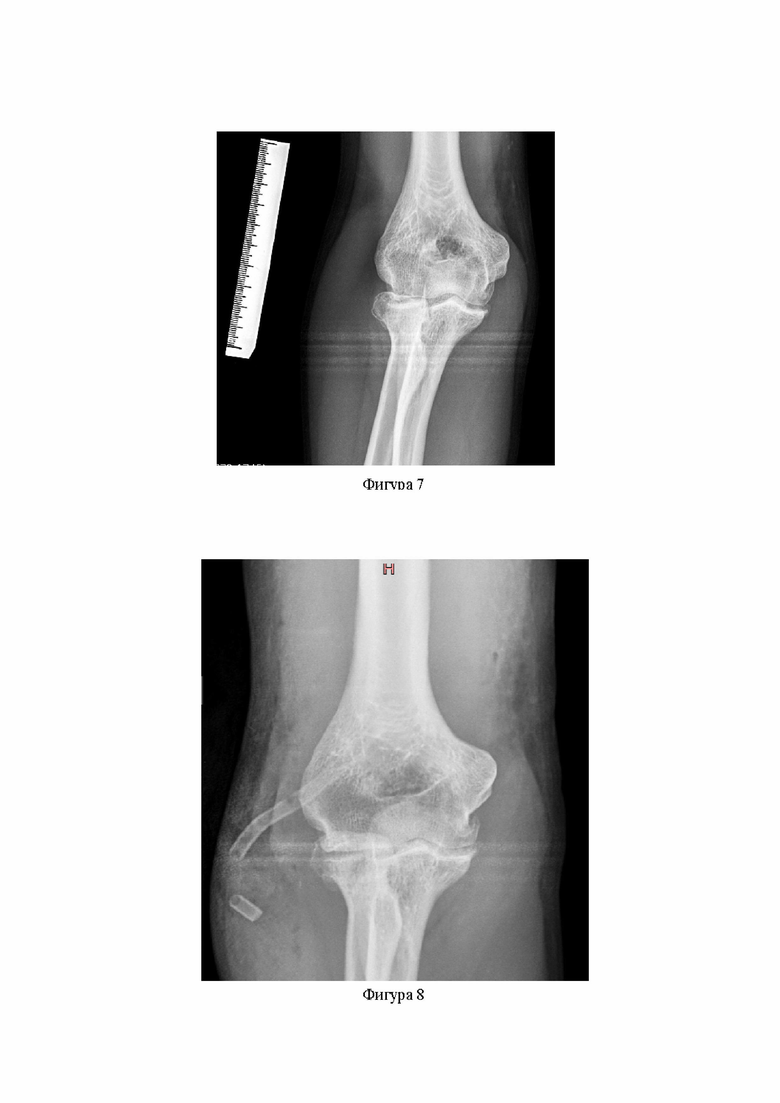
Фигура 4. Послеоперационное изображение проксимального конца правой локтевой кости в передней проекции. Незначительная оссификация (до 3 мм) в области передней поверхности венечного отростка.
Фигура 5. Предоперационная рентгенография пораженного локтевого сустава в боковой проекции.
Фигура 6. Послеоперационная рентгенография пораженного локтевого сустава в боковой проекции.
Фигура 7. Предоперационная рентгенография пораженного локтевого сустава в прямой проекции.
Фигура 8. Послеоперационная рентгенография пораженного локтевого сустава в прямой проекции.
При сравнении результатов обследования пациента с применением только рентгенографических методов (Фигура 5 и Фигура 7) и предложенного способа с использованием построения 3D модели (Фигура 1 и Фигура 3) совершенно отчетливо видно, что на обычных рентгенограммах даже выраженные очаги оссификации, расположенные во фронтальной плоскости костных структур и не затрагивающие интегральной кривой наружного контура кости, являются трудно идентифицируемыми и, следовательно, существующие методики предоперационного обследования пациентов с контрактурами (локтевого сустава) обусловленными оссификацией, построенные на основе простого рентгенологического КТ или МРТ - исследования не могут дать полной морфологической картины поражения костных структур и, естественно, что стандартные методики не могут быть использованы для полноценного предоперационного планирования тактики оперативного вмешательства (выбор оптимального доступа и тактики моделирующей резекции костных структур). В то же время, предложенный способ предоперационного планирования позволяет определить точное положение и размеры оссификатов (Фигура 1 и Фигура 3) с учетом индивидуальных особенностей больного, спланировать и выполнить операцию с оптимальным объемом резекции костных структур локтевого сустава при наиболее щадящем режиме выполнения оперативного вмешательства.
С учетом вышеизложенного, новый способ предоперационного планирования позволяет выполнить оперативное лечение пациентов с минимальной хирургической агрессией, в результате чего сокращается время оперативного вмешательства, длительность пребывания пациента в состоянии наркоза, уменьшается интраоперационная кровопотеря, снижается риск развития инфекционных и других осложнений, достигается максимально возможный интраоперационный объем движений, что способствует выполнению ранней медицинской реабилитации и социализации пациентов и, как следствие этого, улучшению отдаленных результатов лечения пациентов с контрактурами локтевого сустава, обусловленными оссификацией.
Клинический пример № 1
Пациент К., возраст - 52 года, поступил в ФГБУ «НМИЦ ТО им. Р.Р. Вредена» МЗ РФ 20.11.2021 г. с диагнозом: «Приобретенная посттравматическая деформация правой верхней конечности. Деформирующий артроз, контрактура правого локтевого сустава, оссификаты, внутрисуставные тела».
Со слов пациента, контрактура правого локтевого сустава появилась после травмы в 2019 году. После консервативного и реабилитационного лечения улучшения функциональных показателей не последовало, в связи с чем было рекомендовано выполнение оперативного вмешательства.
В стационаре был выполнен комплекс стандартных предоперационных лабораторных и инструментальных исследований. На основе анализа рентгенограмм правого локтевого сустава был подтвержден диагноз и наличие оссификатов, в то время как анамнестически и объективно левый локтевой сустав был нормальным. Однако точного картирования большинства оссификатов, расположенных на локтевой кости при обычном рентгенологическом исследовании получено не было (Фигуры 5 и 7). Поэтому, помимо этого, в рамках предложенной методики предоперационного планирования пациенту была выполнена МСКТ (мультиспиральная компьютерная томография) обоих локтевых суставов, один из которых не имел патологических изменений. На основании МСКТ по вышеописанной методике была создана трехмерная модель. На представленных ниже изображениях (Фигуры 1 и 3) показан результат трехмерной реконструкции (наложения КТ-граммы здорового сустава на пораженный) с выявлением точной локализации и размеров оссификатов, подлежащих резекции.
Справа на изображениях показана шкала размеров оссификатов. Зоны оссификации, подлежащие резекции, отмечены желтым и красным цветом (примечание: оссификаты более 4 мм обозначены серым цветом в силу специфики программного обеспечения). В соответствии с локализацией и размерами оссификатов, составляется план оптимального оперативного вмешательства.
В данном клиническом случае, в связи с тем, что оссификаты захватывали достаточно широкие зоны (верхушка локтевого отростка локтевой кости, мыщелок плечевой кости с латеральной стороны, латеральный надмыщелок плечевой кости, головчатое возвышение плечевой кости, верхушка венечного отростка локтевой кости, медиальный край венечного отростка локтевой кости, латеральный край венечного отростка локтевой кости и др.) было принято решение о проведении оперативного вмешательства по типу моделирующей резекции с использованием двух доступов – медиального и латерального, которые позволили выполнить достаточный объем резекции оссификатов. На основании анализа 3D-модели были определены как оптимальные доступы, так и объем резекции костных структур.
С учетом полученных данных по предложенной методике 24.11.2021 г. выполнено оперативное вмешательство: «реконструктивно-пластическая операция на правом локтевом суставе, моделирующая резекция костных структур (Фигуры 2 и 4) правого локтевого сустава (во время выполнения оперативного вмешательства возможно проецирование на экран контрольного/обучающего монитора 3D изображения костных структур сустава для облегчения и ускорения работы хирурга), пластика локтевой коллатеральной связки правого локтевого сустава якорными фиксаторами». В ходе операции, согласно протокола предоперационного планирования, было выполнено 2 доступа (латеральный и медиальный), выполнен невролиз локтевого нерва и моделирующая резекция костных структур по данным предоперационной «зеркальной» трехмерной модели. При этом, послеоперационная (контрольная) оценка результатов моделирующей резекции костных структур на основании обычного рентгенологического исследования (Фигуры 6 и 8) не является столь убедительной, как предложенная 3D модель (Фигуры 2 и 4).
Несмотря на достаточно большой объем резецируемой костной ткани, общая длительность операции составила 2 часа 10 минут. Величина интраоперационной кровопотери составила 100 мл. Интраоперационно был достигнут полный объем движений в локтевом суставе. Более щадящий режим операции и достижение интраоперационно полного объема движений позволило начать более интенсивные мероприятия медицинской реабилитации в ранние сроки.
Во время проведения катамнестического исследования на сроке в 3 месяца после операции, пациент отмечает отсутствие болевого синдрома, полный объем движений в оперированном локтевом суставе, что подтверждено результатами объективного обследования, отсутствие рецидива оссификации, что подтверждено рентгенологически и отсутствие каких-либо негативных моментов в качестве жизни (социальной и профессиональной), связанных с локтевым суставом.
С использованием аналогичной методики обследования и предоперационного планирования были выполнены оперативные вмешательствах у пациентов, изложенные в остальных клинических примерах.
Клинический пример № 2
Пациент П., возраст - 34 года, поступил в ФГБУ «НМИЦ ТО им. Р.Р. Вредена» МЗ РФ 18.08.2021 г. с диагнозом: «Деформирующий артроз, сгибательно-разгибательная контрактура правого локтевого сустава, оссификаты».
Со слов пациента, травмировал правый локтевой сустав в 2015 году при игре в баскетбол, за помощью не обратился, через некоторое время появилось ограничение движений и боль при нагрузках.
После консервативного и реабилитационного лечения улучшения функциональных показателей не последовало, в связи с чем было рекомендовано выполнение оперативного вмешательства.
В стационаре был выполнен комплекс стандартных предоперационных лабораторных и инструментальных исследований. На основе анализа рентгенограмм правого локтевого сустава был подтвержден диагноз и наличие оссификатов, в то время как анамнестически и объективно левый локтевой сустав был нормальным. Помимо этого, в рамках предложенной методики для предоперационного планирования пациенту было сделано МСКТ (мультиспиральная компьютерная томография) обоих локтевых суставов, один из которых не имел патологических изменений. На основании «зеркального» совмещения МСКТ по вышеописанной методике была создана трехмерная модель с выявлением точной локализации и размеров оссификатов, подлежащих резекции. На основании анализа 3D-модели был определен оптимальный доступ и объем резекции костных структур.
С учетом полученных данных по предложенной методике 19.08.2021 г. выполнено оперативное вмешательство: «Артропластика правого локтевого сустава». В ходе операции был выбран латеральный доступ к заднему отделу, в связи с преимущественной локализацией оссификатов в области верхушки локтевого отростка и латерального края локтевого отростка локтевой кости и выполнена моделирующая резекция костных структур, на основании данных трехмерной модели.
Длительность операции составила 1 час. Таким образом, новая методика предоперационного планирования позволяет значительно сократить время операции и длительность пребывания пациента в наркозе. Величина интраоперационной кровопотери составила 100 мл. Интраоперационно был достигнут полный объем движений в локтевом суставе. Время пребывания пациента в стационаре составило 5 суток. Более щадящий режим операции и достижение интраоперационно полного объема движений позволило начать более интенсивные мероприятия медицинской реабилитации в ранние сроки.
Во время проведения катамнестического исследования на сроке в 3 месяца после операции, пациент отмечает отсутствие болевого синдрома, полный объем движений в оперированном локтевом суставе, что подтверждено объективным обследованием, отсутствие оссификатов, что подтверждено рентгенологически и отсутствие каких-либо негативных моментов в качестве жизни, связанных с локтевым суставом.
Клинический пример № 3
Пациент Х., возраст – 58 лет, поступил в ФГБУ «НМИЦ ТО им. Р.Р. Вредена» МЗ РФ 25.04.2022 г. с диагнозом: «Деформирующий артроз, контрактура левого локтевого сустава, оссификаты».
Со слов пациента, впервые почувствовал боль в левом локтевом суставе в 2016 году в момент передачи журнала на вытянутой руке. После консервативного и реабилитационного лечения улучшения функциональных показателей не последовало, в связи с чем было рекомендовано выполнение оперативного вмешательства.
В стационаре был выполнен комплекс стандартных предоперационных лабораторных и инструментальных исследований. На основе анализа рентгенограмм левого локтевого сустава был подтвержден диагноз и наличие оссификатов, в то время как анамнестически и объективно правый локтевой сустав был нормальным. Помимо этого, в рамках предложенной методики для предоперационного планирования пациенту было сделано МСКТ (мультиспиральная компьютерная томография) обоих локтевых суставов, один из которых не имел патологических изменений. На основании МСКТ по вышеописанной методике была создана трехмерная модель с выявлением локализации и размеров оссификатов, подлежащих резекции. Был выбран медиальный доступ к переднему и заднему отделам локтевого сустава, так как на основании анализа 3D-модели оссификаты располагались на верхушке, медиальном крае венечного отростка локтевой кости, мыщелке плечевой кости с медиальной стороны, медиальном надмыщелке плечевой кости, в венечной ямке, на верхушке локтевого отростка локтевой кости, на мыщелке плечевой кости по задней поверхности с медиальной стороны и в локтевой ямке.
С учетом полученных данных по предложенной методике 28.04.2022 г. выполнено оперативное вмешательство: «Артропластика левого локтевого сустава, удаление оссификатов, невролиз локтевого нерва». В ходе операции был сделан медиальный доступ, выполнена моделирующая резекция костных структур, согласно данным трехмерной модели.
Длительность операции составила 1 час 30 минут. Величина интраоперационной кровопотери составила 50 мл. Интраоперационно был достигнут полный объем движений в локтевом суставе. Время пребывания пациента в стационаре составило 7 суток.
Более щадящий режим операции и достижение интраоперационно полного объема движений позволило начать более интенсивные мероприятия медицинской реабилитации в ранние сроки.
Во время проведения катамнестического исследования на сроке в 3 месяца после операции, пациент отмечает отсутствие болевого синдрома, полный объем движений в оперированном локтевом суставе, что подтверждено объективным обследованием, отсутствие оссификатов, что подтверждено рентгенологически и отсутствие каких-либо негативных моментов в качестве жизни, связанных с локтевым суставом.
Клинический пример № 4
Пациентка П., возраст – 77 лет, поступила в ФГБУ «НМИЦ ТО им. Р.Р. Вредена» МЗ РФ 25.04.2022 г. с диагнозом: «Приобретенная посттравматическая деформация правой верхней конечности. Деформирующий артроз, контрактура правого локтевого сустава, оссификаты. Неправильно сросшийся перелом локтевой кости в верхней трети, наличие металлоконструкций».
Со слов пациентки, 10 апреля 2021 г. упала на правую руку, обратилась в травмпункт по месту жительства, направлена в НИИ скорой помощи им. Джанелидзе, диагностирован перелом локтевого отростка правой локтевой кости, 14 апреля - операция: металлоостеосинтез локтевого отростка пластиной и винтами, гипсовой иммобилизации не было. Затем прошла курс реабилитационного лечения. Пациентку беспокоил ограниченный объем движений в правом локтевом суставе. После реабилитационного лечения улучшения функциональных показателей не последовало, в связи с чем было рекомендовано выполнение оперативного вмешательства.
В стационаре был выполнен комплекс стандартных предоперационных лабораторных и инструментальных исследований. На основе анализа рентгенограмм правого локтевого сустава был подтвержден диагноз и наличие оссификатов, в то время как анамнестически и объективно левый локтевой сустав был нормальным. Помимо этого, в рамках предложенной методики для предоперационного планирования пациентке было сделано МСКТ (мультиспиральная компьютерная томография) обоих локтевых суставов, один из которых не имел патологических изменений. На основании МСКТ по вышеописанной методике была создана трехмерная модель с выявлением локализации и размеров оссификатов, подлежащих резекции. На основании анализа 3D-модели был выбран задний доступ в качестве оптимального, а также был рассчитан объем резекции оссификатов, которые располагались в области верхушки, латерального и медиального краев локтевого отростка локтевой кости и в локтевой ямке.
С учетом полученных данных по предложенной методике 05.04.2022 г. выполнено оперативное вмешательство: «Артропластика левого локтевого сустава. Реконструкция заднего отдела правого локтевого сустава, удаление оссификатов и металлоконструкций из локтевой кости». В ходе операции был сделан задний доступ, удалены металлоконструкции, выполнена моделирующая резекция костных структур, согласно данным трехмерной модели.
Длительность операции составила 1 час 40 минут. Таким образом, новая методика предоперационного планирования позволяет значительно сократить время операции и длительность пребывания пациента в наркозе. Величина интраоперационной кровопотери составила 50 мл. Интраоперационно был достигнут полный объем движений в локтевом суставе.
Время пребывания пациентки в стационаре составило 7 суток. Более щадящий режим операции и достижение интраоперационно полного объема движений позволило начать более интенсивные мероприятия медицинской реабилитации в ранние сроки.
Во время проведения катамнестического исследования на сроке в 3 месяца после операции, пациентка отмечает отсутствие болевого синдрома, полный объем движений в оперированном локтевом суставе, что подтверждено объективным обследованием, отсутствие оссификатов, что подтверждено рентгенологически и отсутствие каких-либо негативных моментов в качестве жизни, связанных с локтевым суставом.
Средняя продолжительность операции и время пребывания пациента в наркозе, при новом способе предоперационного планирования составила 1 час 55 минут, в то время как на основании ретроспективного анализа медицинской документации 74-х пациентов, средняя длительность подобных оперативных вмешательств составляла около 3-х часов (в среднем 2 часа 58 минут). Таким образом, новая методика предоперационного планирования позволяет значительно сократить время операции и длительность пребывания пациента в наркозе, а также уменьшить риск развития различных осложнений.
Средняя величина интраоперационной кровопотери составила 75 мл. В то время как на основании ретроспективного анализа медицинской документации 74-х пациентов, средняя величина кровопотери составила более 200 мл (в среднем 210 мл). Таким образом, новая методика предоперационного планирования позволяет значительно уменьшить величину интраоперационной кровопотери.
Среднее время пребывания пациента в стационаре составило 6 суток. В то время как на основании ретроспективного анализа медицинской документации 74-х пациентов, средняя длительность пребывания пациентов в стационаре составила более 8 суток.
Интраоперационно, у всех пациентов, оперированных с применением новой методики предоперационного планирования, был достигнут полный объем движений в локтевом суставе. В то время как на основании ретроспективного анализа медицинской документации 74-х пациентов, средний интраоперационный объем движений был ограничен и составил: сгибание - 45,5±5,5 градусов, разгибание - 172,3±6,7 градусов; пронация - 75,1±3,8 градусов; супинация - 75,1±3,8 градусов.
Во время проведения катамнестического наблюдения на сроке 3 месяца после операции, все пациенты отмечали отсутствие болевого синдрома, сохранение полного объема движений в оперированном локтевом суставе, что подтверждено результатами объективного обследования, отсутствие рецидивов оссификации, что подтверждено рентгенологически и отсутствие каких-либо негативных моментов в качестве жизни (социальной и профессиональной), связанных с локтевым суставом.
В то же время, анализ пациентов ретроспективной группы (оперированных с использованием традиционной схемы предоперационного обследования и лечения) показал, что в те же сроки:
• более 50% респондентов имели ограничение амплитуды движений;
• более чем 80% опрошенных имели различной интенсивности болевые ощущения;
• до 50% оперированных отмечали ограничения различных видов движений;
• интенсивные эпизодические болевые ощущения отметили 30,6 % пациентов;
• хронический характер боль приобретала у 25 % оперированных;
• затруднения, связанные с поднятием и переносом вещей из-за проблем с локтевым суставом, отметили около 40 % пациентов;
• возникновение проблем с самообслуживанием отметили почти 30% респондентов;
• изменение привычного образа жизни в связи с нарушением функции оперированного сустава отмечали 44,3% опрошенных;
• изменение общего психоэмоционального состояния в связи с проблемами в оперированном локтевом суставе отметили 39,7% пациентов;
• 39,8% опрошенных имеют проблемы с оперированным суставом во время работы.
Субъективная оценка пациентами объема активных движений в оперированном суставе дала следующие результаты:
• значимое ограничение разгибания наблюдалось у 41,3 % оперированных;
• Значимое ограничение сгибания выявлено у 40,1% респондентов;
• Уменьшение объема супинационных движений наблюдалось у 29,1%;
• Уменьшение объема пронационных движений наблюдалось у 24,4%.
Функциональную активность оперированного сустава как плохую оценили 13,7% респондентов.
Общее состояние ниже средне-порогового уровня отметила примерно треть пациентов.
Таким образом, с учетом вышеизложенного, новый способ предоперационного планирования позволяет выполнить оперативное лечение пациентов с минимальной хирургической агрессией, в результате чего сокращается время оперативного вмешательства, длительность пребывания пациента в состоянии наркоза, уменьшается интраоперационная кровопотеря, снижается риск развития инфекционных и других осложнений, достигается максимально возможный интраоперационный объем движений, что способствует выполнению ранней медицинской реабилитации и социализации пациентов и, как следствие этого, улучшению отдаленных результатов лечения пациентов с контрактурами локтевого сустава, обусловленными оссификацией.
Список литературы
1. Алкалаев С.Б. Оптимизация реабилитации больных с контрактурами локтевого сустава / С. Б. Алкалаев, В. С. Соколовский // Современные повреждения и их лечение: материалы Междунар. юбил. науч.-практ. конф., посвящ. 200-летию со дня рождения Н.И. Пирогова. — М., 2010. — C. 228.
2. Амбросенков, А.В. Артропластика локтевого сустава (резекционная и эндопротезирование различными конструкциями) при его повреждениях и заболеваниях : дис. ... канд. мед. наук / Амбросенков Андрей Васильевич. – СПб., 2008. – 173 с
3. Богданов А.В. Особенности рентгенодиагностики и классификации повреждений головки мыщелка плечевой кости. Травматология и ортопедия России. 2006; 2 (40): 46-48.
4. Жабин, Г.И. Оперативное лечение свежих повреждений локтевого сустава и их последствий : дис. ... д-ра мед. наук / Жабин Георгий Иванович. – СПб., 1995. – 528 с.
5. Капанджи А.И. Физиология суставов. – 6-е изд. – М.: Эксмо, 2009. – 368 с.
6. Приходько А.А., Виноградов К.А., Вахрушев С.Г. Меры по развитию медицинских аддитивных технологии в Российской Федерации // Медицинские технологии. Оценка и выбор. 2019. № 2. С. 10–15.
7. Родоманова, Л.А. Использование технологий реконструктивно-пластической микрохирургии в системе лечения больных с патологией локтевого сустава / Л.А. Родоманова, Д.И. Кутянов, В.А. Рябов // Травматология и ортопедия России. – 2011. – № 3. – С. 24-31
8. Слободской, А.Б. Ближайшие и среднесрочные результаты артропластики суставов верхней конечности / А.Б. Слободской, В.М. Прохоренко, И.С. Бадак с соавт. // Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье. – 2012. – № 3-4. – С. 67-74.
9. Холодилов А.А., Яковлева А.В. Инновационное применение аддитивных технологий в медицине // Молодой ученый. 2019. № 5. С. 35–38.
10. An K, Zobitz ME, Morrey BF. Biomechanics of the elbow. In: Morrey BF, Sanchez-Sotelo J, editors. The elbowand its disorders. Philadelphia, PA: WB Saunders; 1993. p. 39–66.
11. Kodde IF, Van Rijn J, Van den Bekerom MP, et al. Surgical treatment of post-traumatic elbow stiffness: A systematic review. J Shoulder Elbow Surg 2013; 22:574-80.
12. Koh KH, Lim TK, Lee HI, et al. Surgical treatment of elbow stiffness caused by post-traumatic heterotopic ossification. J Shoulder Elbow Surg 2013;22:1128-34.
13. Lindenhovius AL, Doornberg JN, Ring D, et al. Health status after open elbow contracture release. J Bone Joint Surg Am 2010; 92:2187-95.
14. Morrey BF. The stiff elbow with articular involvement. In: Jupiter JB, editor. The stiff elbow. 1st ed. Rosemont, IL: American Academy of Orthopaedic Surgeons, 2006: 21-30.
15. Morrey B.F., Tanaka S. The posttaumatic stiff elbow // Clin. Orthop. Rel. Res. – 2009; (431):
16. O’Driscoll SW. Clinical assessment and open and arthroscopic surgical treatment of the stiff elbow. In: Jupiter JB, editor. The stiff elbow. 1st ed. Rosemont, IL: American Academy of Orthopaedic Surgeons, 2006:9-19.
17. Smith J., Morrey B.F., Sotelo J. S. Principles of Elbow Rehabilitation. 2009. – Mayo Clinic: 140–170.
18. Sun Z, Liu W, Li J, Fan C. Open elbow arthrolysis for post-traumatic elbow stiffness: an update. Bone Jt Open. 2020 Sep 18;1(8):576-584. doi: 10.1302/2633-1462.19.BJO-2020-0098.R1. PMID: 33215148; PMCID: PMC7659669.
19. Резников Д.Б., Иванов В.М. Способ артропластики локтевого сустава (1993). Патент RU2067848.
20. Овчинников О.Д., Леонтьев М.А., Филатов Е.В. Способ оперативного лечения оссификатов локтевого сустава (2007). Патент RU2356507.
21. Джавадов А.А., Тихилов Р.М., Коваленко А.Н., Шубняков И.И., Билык С.С., Амбросенков А.В., Стафеев Д.В., Демин А.С. Способ выбора режима послеоперационной реабилитации после реэндопротезирования тазобедренного сустава у пациентов с обширными костными дефектами в области вертлужной впадины (2020). Патент RU2753648.
23. Кесян Г.А., Томский А.А., Декопов А.В., Дан И.М., Уразгильдеев Р.З., Исагулян Э.Д., Арсеньев И.Г. Способ хирургического лечения гетеротопической оссификации на фоне спастического синдрома пациента (2015). Патент RU2610537.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ оперативного лечения контрактуры локтевого сустава | 2024 |
|
RU2830418C1 |
| УСТРОЙСТВО ДЛЯ ОБРАБОТКИ ДИСТАЛЬНОГО СУСТАВНОГО КОНЦА ПЛЕЧЕВОЙ КОСТИ | 1999 |
|
RU2171637C2 |
| СПОСОБ АРТРОПЛАСТИКИ ЛОКТЕВОГО СУСТАВА | 1993 |
|
RU2067848C1 |
| Способ артропластики локтевого сустава при остеоартрозе I-II степени, хондроматозе, артрофиброзе, гетеротопических оссификатах | 2023 |
|
RU2823136C1 |
| Способ хирургического лечения гетеротопической оссификации с выполнением локального нейромоделирования спастического синдрома пациента | 2015 |
|
RU2628370C2 |
| Способ хирургического лечения гетеротопической оссификации с выполнением нейромоделирования спастического синдрома пациента | 2015 |
|
RU2610532C1 |
| Способ пластики внутренней боковой связи локтевого сустава | 1990 |
|
SU1776392A1 |
| Способ хирургического лечения гетеротопической оссификации на фоне спастического синдрома пациента | 2015 |
|
RU2610537C1 |
| Способ диагностики гетеротопических оссификатов после эндопротезирования тазобедренного сустава | 2020 |
|
RU2740422C1 |
| УСТРОЙСТВО ДЛЯ ОБРАБОТКИ ДИСТАЛЬНОГО СУСТАВНОГО КОНЦА ПЛЕЧЕВОЙ КОСТИ | 2004 |
|
RU2285469C2 |
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано для предоперационного планирования реконструктивно-пластических вмешательств при контрактурах локтевого сустава, обусловленных оссификацией. Способ включает выполнение компьютерной томографии пораженного сустава и здорового контралатерального сустава. Совмещают полученные изображения с помощью графического редактора, определяют зоны оссификации и их границы. В зависимости от расположения оссификатов, подлежащих резекции, до начала оперативного вмешательства выбирают оптимальный для каждого конкретного пациента доступ. Способ обеспечивает сокращение продолжительности операции и времени наркоза, снижение объема интраоперационной кровопотери и частоты развития осложнений за счет обеспечения сберегательной техники хирургического вмешательства благодаря выбору оптимального объема резекции оссификатов. 1 з.п. ф-лы, 8 ил., 1 табл., 4 пр.
1. Способ предоперационного планирования реконструктивно-пластических вмешательств при контрактурах локтевого сустава, обусловленных оссификацией, включающий выполнение компьютерной томографии пораженного сустава, дополнительно выполняют компьютерную томографию здорового контралатерального сустава, совмещают полученные изображения с помощью графического редактора, определяют зоны оссификации и их границы и, в зависимости от расположения оссификатов, подлежащих резекции, до начала оперативного вмешательства выбирают оптимальный для каждого конкретного пациента доступ:
- передний доступ выбирают при расположении очагов оссификации в следующих зонах: передний отдел плече-локтевого сустава, верхушка венечного отростка локтевой кости, латеральный край венечного отростка локтевой кости, медиальный край венечного отростка локтевой кости, луче-локтевой сустав, венечная ямка, головчатое возвышение плечевой кости, гетеротопические оссификаты по передней поверхности локтевого сустава;
- латеральный доступ к переднему отделу локтевого сустава выбирают при расположении очагов оссификации в следующих зонах: головка лучевой кости, плече-лучевой сустав, луче-локтевой сустав, мыщелок плечевой кости с латеральной стороны, латеральный надмыщелок плечевой кости, головчатое возвышение плечевой кости, венечная ямка, лучевая ямка, верхушка венечного отростка локтевой кости, латеральный край венечного отростка локтевой кости, медиальный край венечного отростка локтевой кости с размерами очагов оссификации до 5 на 7 мм, гетеротопические оссификаты с латеральной стороны, включая оссификаты в толще лучевой коллатеральной связки;
- медиальный доступ к переднему отделу локтевого сустава выбирают при расположении очагов оссификации в следующих зонах: верхушка венечного отростка локтевой кости, медиальный край венечного отростка локтевой кости, латеральный край венечного отростка локтевой кости с размерами очагов оссификации до 5 на 7 мм, мыщелок плечевой кости с медиальной стороны, медиальный надмыщелок плечевой кости, головчатое возвышение плечевой кости, венечная ямка, оссификаты в проекции локтевого нерва, гетеротопические оссификаты с медиальной стороны, включая оссификаты в толще локтевой коллатеральной связки;
- медиальный доступ к заднему отделу локтевого сустава выбирают при расположении очагов оссификации в следующих зонах: верхушка локтевого отростка локтевой кости, медиальный край локтевого отростка локтевой кости, латеральный край локтевого отростка локтевой кости с размерами очагов оссификации до 5 на 7 мм, локтевая ямка, мыщелок плечевой кости по задней поверхности с медиальной стороны, гетеротопические оссификаты с медиальной стороны по задней поверхности до локтевой ямки;
- латеральный доступ к заднему отделу локтевого сустава выбирают при расположении очагов оссификации в следующих зонах: верхушка локтевого отростка локтевой кости, медиальный край локтевого отростка локтевой кости с размерами очагов оссификации до 5 на 7 мм, латеральный край локтевого отростка локтевой кости, локтевая ямка, мыщелок плечевой кости по задней поверхности с латеральной стороны, гетеротопические оссификаты с латеральной стороны по задней поверхности до локтевой ямки;
- задний доступ к локтевому суставу выбирают при расположении очагов оссификации в следующих зонах: верхушка локтевого отростка локтевой кости, латеральный край локтевого отростка локтевой кости, медиальный край локтевого отростка локтевой кости, локтевая ямка, задняя поверхность мыщелка плечевой кости, латеральный надмыщелок плечевой кости, медиальный надмыщелок плечевой кости, гетеротопические оссификаты по задней поверхности локтевого сустава, включая оссификаты в толще сухожилия трехглавой мышцы плеча, локтевой и лучевой коллатеральных связок.
2. Способ предоперационного планирования реконструктивно-пластических вмешательств при контрактурах локтевого сустава, обусловленных оссификацией по п. 1, отличающийся тем, что при невозможности оптимальной резекции костной ткани из одного доступа выбирают комбинацию доступов.
| Способ хирургического лечения гетеротопической оссификации на фоне спастического синдрома пациента | 2015 |
|
RU2610537C1 |
| Способ хирургического лечения гетеротопической оссификации с выполнением локального нейромоделирования спастического синдрома пациента | 2015 |
|
RU2628370C2 |
| Структура ревизионного эндопротезирования локтевого сустава / А.Г | |||
| Алиев, А.В | |||
| Амбросенков, А.А | |||
| Бояров, Г.И | |||
| Жабин, С.Ю | |||
| Федюнина, Р.М | |||
| Тихилов, И.И | |||
| Шубняков // Гений ортопедии | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| Т | |||
| Прибор с двумя призмами | 1917 |
|
SU27A1 |
| С | |||
| 532-539 | |||
| Salazar D, Golz A, Israel H, Marra G | |||
| Heterotopic ossification of the elbow treated | |||
Авторы
Даты
2023-12-22—Публикация
2023-03-10—Подача