Предполагаемое изобретение относится к медицине, а именно к хирургии и может быль использовано в онкологии, проктологии при закрытии дефекта промежностной раны после экстирпации прямой кишки.
Несмотря на развитие малоинвазивных способов лечения и сфинктеросохраняющих операций, брюшно-промежностная экстирпация прямой кишки в настоящее время является операцией выбора при хирургическом лечении пациентов с раком нижнеампулярного отдела прямой кишки и анального канала.
Экстралеваторная брюшно-промежностная экстирпация (ЭлБПЭ) прямой кишки предложена Т. Holm и соавт. в 2007 г в сравнении с традиционной брюшно-промежностной экстирпацией (БПЭ), характеризуется меньшей частотой местных рецидивов, меньшей частотой положительного края резекции (R0), меньшей частотой развития инфекционных осложнений со стороны промежностной раны и меньшей частотой непреднамеренной перфорации кишки. Однако основной проблемой данного способа является обширный дефект промежности и выбор метода его пластики.
К наиболее чаще развивающимся ранним и поздним осложнениям после ЭлБПЭ, связанным с промежностной раной, относят нагноение, серомы, формирование промежностных грыж, длительно незаживающие раны с формированием свищей. Такое течение послеоперационного периода приводит к повторным хирургическим вмешательствам, увеличению сроков нахождения в стационаре, несвоевременному продолжению комбинированного лечения рака, ухудшению качества жизни пациентов.
Описаны различные способы пластики промежностной раны, направленные на предотвращение осложнений: закрытие местными тканями (простая пластика), глютеопластика (пластика лоскутом m. gluteus maximus), пластика сетчатым эндопротезом, пластика VRAM-лоскутом, грацилопластика (пластика лоскутом m. gracilis), пластика кожно-мышечным лоскутом (V-Y - пластика), оментопластика и другие. Большинство из них сложны в исполнении и не исключают развития осложнений. В настоящее время нет единого мнения о показаниях и выборе способа пластики промежностной раны, позволяющей снизить частоту послеоперационных осложнений, сроки заживления раны, риски осложнений, связанных с использованием лоскута.
Аналог: Пластика встречными треугольными лоскутами по А.А. Лимбергу. (Лимберг А.А., Планирование местнопластических операций на поверхности тела. Ленинград 1963 г. )
Принцип пластики встречными треугольными лоскутами состоит в том, что в зависимости от формы края изъяна и расположения запасов подвижной кожи могут быть применены фигуры двух встречных треугольных лоскутов с острым углом от 45 до 60° и большим углом- углом поворота лоскута от 90 до 120°. Величина угла, под которым делают разрезы, зависит от того, насколько нужно сместить лоскуты или насколько необходимо увеличить расстояние между двумя стягивающими точками. При этом следует учесть, что чем больше будет угол, под которым сделаны боковые разрезы, тем значительнее перемещение тканей, т.е. тем больше увеличится расстояние между двумя стягивающими точками. Разумеется, до перестановки лоскуты должны быть отпрепарованы на всем их протяжении.
Наиболее часто находят применение лоскуты, выкроенные под углом от 60 до 80°. Лоскуты с углами 90° и больше настолько мало подвижны, что практического значения иметь не могут. Наоборот, лоскуты, выкроенные под углом от 30 до 60°, легко перемещаются, но дают настолько незначительные прибавления, что они также малоэффективны.
Способ перестановки встречных треугольных лоскутов с большим успехом применяют при перепончатых складках кожи у внутреннего края век (эпикантус), неправильном расположении угла рта, бровей, рубцовых тяжах слизистой оболочки полости рта, обширных рубцах шеи, расположенных между нижней челюстью и ключицами, и при контрактурах других органов (пальцев, колена и др.). При длинных рубцах (шея, подмышечная впадина) можно образовать несколько встречных треугольных лоскутов.
Недостатки: не заполняется глубокий дефект промежностной раны, а лишь поверхностные ткани.
Ближайший аналог: кожно-мышечный лоскут, выполненный в стиле V-Y пластики (Esser J.F. Island flaps. NY State J Med, 1917).
Принцип способа заключается в том, что мобилизуют V-образный кожно-подкожного лоскут от подлежащих тканей в непосредственной близости к зоне дефекта, после этого перемещают лоскут в зону дефекта и фиксируют к краям раны. Донорскую зону ушивают и формируют линию шва в виде буквы Y. Недостатком данного способа является ограниченная подвижность лоскута, не позволяющая переместить лоскут далеко от донорской зоны и дополнительно закрыть глубокий дефект промежностной раны.
Задачи: Обеспечить качественное закрытие глубокого и кожного дефекта промежностной раны, воспроизводимое в исполнении способа пластики, позволяющий снизить частоту послеоперационных осложнений при сравнении с применением общепринятых способов закрытия дефекта промежности.
Сущностью изобретения является применение способа пластики дефекта промежностной раны, при котором с одной из сторон промежностной раны выкраивают и деэпителизируют кожно-подкожно-фасциальный лоскут на ножке, вдоль всей длины раны, тем самым формируют ромбовидную форму промежностной раны, погружают его в апертуру малого таза, фиксируют единичными швами к остаткам мышцы поднимающей задний проход противоположной стороны, причем ширина лоскута должна быть 3-4 см, достаточной для заполнения апертуры малого таза. Затем с противоположной стороны раны выкраивают кожно-подкожно-фасциальный лоскут на ножке треугольной формы, равной ширине ранее образованной ромбовидной раны, под углом 60-80 градусов от середины края раны, причем стороны треугольного лоскута равны половине длины края ромбовидной раны, перемещают его, дополнительно заполняют им полость раны, с условием смещения его вершины треугольника к вершине ромба, фиксируют лоскут отдельными узловыми швами
Технический результат: благодаря выкраиванию и наложению деэпителизированного кожно-подкожно-фасциального лоскута с одной стороны и кожно-подкожно-фасциального лоскута треугольной формы с другой стороны на рану, обеспечивается качественное закрытие дефекта промежностной раны, адекватность формирования лоскутов, заполнение полости раны, сокращает частоту послеоперационных осложнений и сроков реабилитации.
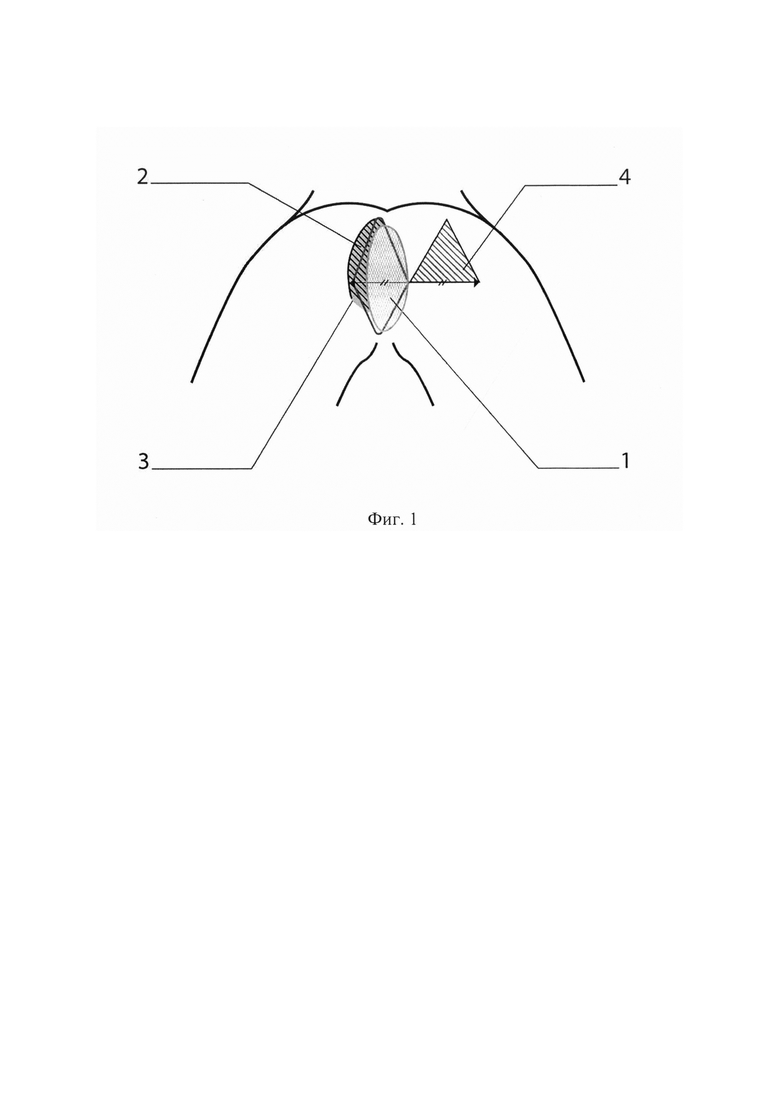
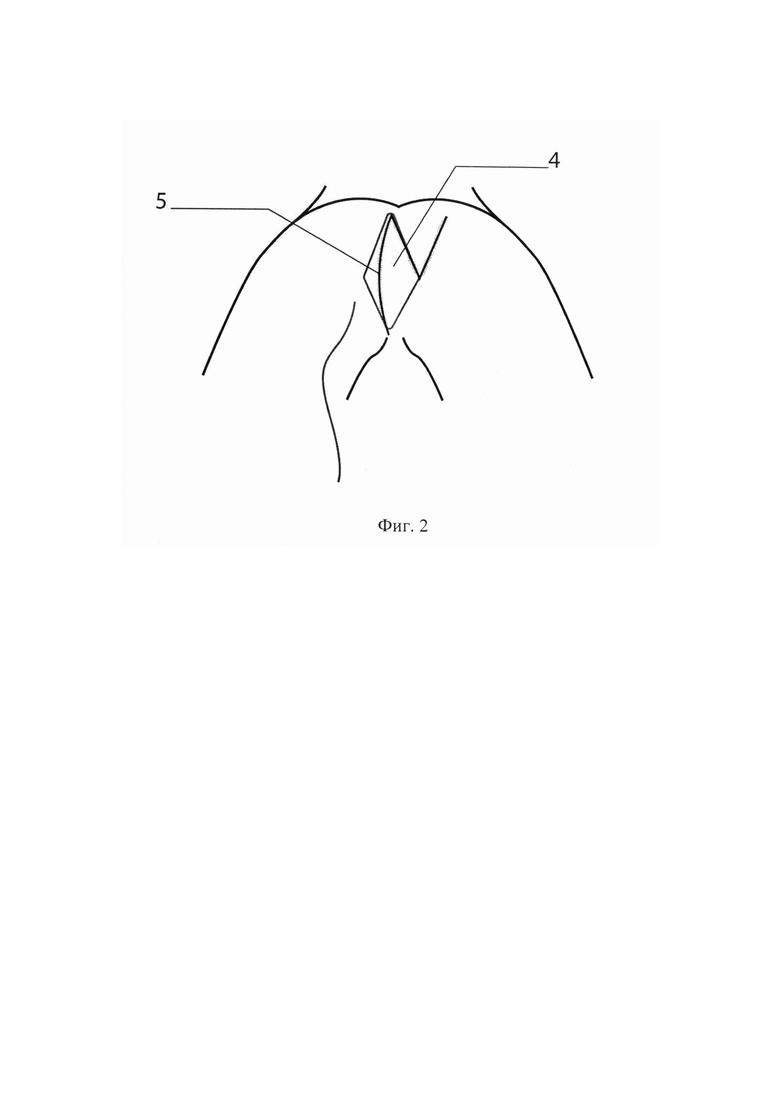
Для лучшего понимания в приложении приведена схема выполнения реконструкции, Фиг. 1 - схема промежностной раны и лоскутов после экстирпации прямой кишки, Фиг. 2 - схема после реконструкции промежностной раны, где 1 - промежностная рана, 2 - деэпителизированный кожно-подкожно-фасциальный лоскут, 3 - ножка деэпителизированного кожно-подкожно-фасциального лоскута, 4 - кожно-подкожно-фасциальный лоскут на ножке треугольной формы, 5 - линия кожных швов на ране
Способ осуществляют следующим образом: при комбинированном эндотрахеальном наркозе после завершения абдоминального и тазового этапа операции, который заканчивают мобилизацией прямой кишки: по задней стенке до уровня V крестцового позвонка, соответствующего изгибу крестца, по передней стенке уровень семенных пузырьков, верхний полюс предстательной железы у мужчин, средняя треть влагалища у женщин, по боковым стенкам до уровня тазового нервного сплетения и формируют одноствольную колостому.
Производят ушивание раны передней брюшной стенки с дренированием полости малого таза. Пациента перемещают в положение на животе с разведенными ногами - «положение перочинного ножа». Оперирующий хирург располагается между ног пациента. После хирургической обработки и ограничения операционного поля, выполняют ушивание кожи перианальной области кисетным швом. Производят повторную обработку операционного поля. Выполняют окаймляющий разрез в перианальной области от уровня крестцово-копчикового сочленения, по перианально-кожным складкам до середины шва промежности. С целью дополнительной тракции у пациентов с выраженным ожирением возможно наложение 2-4 швов клетчатки раны, фиксирующих к коже наружной ягодичной области.
Производят цилиндрическую мобилизацию прямой кишки с захватом седалищно-прямокишечной клетчатки и наружного сфинктера по задней и боковым стенкам. При необходимости для улучшения визуализации или при инвазии опухоли производят ампутацию копчика. После пересечения крестцово-прямокишечной и анокопчиковой связки соединяют с брюшной полостью. Последовательно пересекают по заднебоковым стенкам сухожильную дугу таза, с переходом на боковые стенки и широким отсечением мышцы, поднимающей задний проход от места фиксации к седалищной кости. После мобилизации задней и боковых полуокружностей выворачивают препарат в промежностную рану и продолжают мобилизацию по передней полуокружности. После удаления прямой кишки с новообразованием препарат отправляют на гистологическое исследование. Полость промежностной раны (1) санируют раствором антисептика. Выполняют пластический этап операции, с одной из сторон промежностной раны (1) выкраивают и деэпителизируют кожно-подкожно-фасциальный лоскут (2) на ножке (3), вдоль всей длины раны, тем самым формируют ромбовидную форму промежностной раны (1), погружают его в апертуру малого таза, фиксируют единичными швами к остаткам мышцы поднимающей задний проход противоположной стороны, причем ширина лоскута 3-4 см, достаточная для заполнения апертуры малого таза. С противоположной стороны раны выкраивают кожно-подкожно-фасциальный лоскут треугольной формы на ножке (4), равной ширине ранее образованной ромбовидной раны, под углом 60-80 градусов от середины края раны, причем стороны треугольного лоскута должны быть равны половине длины края ромбовидной раны, перемещают и дополнительно заполняют им полость раны, с условием смещения вершины лоскута-треугольника с вершиной ромба-раны. Для исключения натяжения отпрепаровывают лоскут и края раны от ягодичных мышц, фиксируют лоскут отдельными кожными узловыми швами (5).
Способ пластики апробирован на макетах, затем на трупах и по показаниям на 18 пациентах в течение 2 лет.
Пример 1. Пациент Ч. 59 лет, госпитализирован в 5-е онкологическое отделение (отделение абдоминальной онкологии) 10.01.22 г с диагнозом: С-r нижнеампулярного отдела прямой кишки (МКБ-0, 8140/3. Аденокарцинома, БДУ) cT3cN0M0 IIst, состояние после курса предоперационной ХЛТ до 22.11.21., II кл. гр. 11.01.2022 г. выполнена операция: Лапароскопически-ассистированная ЭлБПЭ прямой кишки с реконструкцией промежностной раны. Способ осуществлен: при комбинированном эндо-трахеальном наркозе после завершения лапароскопически-ассистированного абдоминального и тазового этапа операции, который завершен мобилизацией прямой кишки, по задней стенке до уровня V крестцового позвонка, соответствующего изгибу крестца, по передней стенке до верхнего полюса предстательной железы, по боковым стенкам до уровня тазового нервного сплетения, сформирована одноствольная колостома в левой мезогастральной области.
Произвели ушивание ран передней брюшной стенки с дренированием полости малого таза через троакарное отверстие в правой подвздошной области. Пациент перемещен в положение на животе с разведенными ногами - «положение перочинного ножа». Оперирующий хирург располагался между ног пациента. После хирургической обработки и ограничения операционного поля, выполнено ушивание кожи перианальной области кисетным швом. Произведена повторная обработка операционного поля. Выполнены окаймляющие разрезы в перианальной области от уровня крестцово-копчикового сочленения, по перианально-кожным складкам до середины шва промежности. С целью дополнительной тракции наложены 2 шва клетчатки раны фиксирующих к коже наружной ягодичной области. Произведена цилиндрическая мобилизация прямой кишки с захватом седалищно-прямокишечной клетчатки и наружного сфинктера по задней и боковым стенкам. После пересечения крестцово-прямокишечной и анокопчиковой связки достигают ранее мобилизованный слой со стороны брюшной полостью. Последовательно пересекают по заднебоковым стенкам сухожильную дугу таза, с переходом на боковые стенки и широким отсечением мышцы, поднимающей задний проход от места фиксации к седалищной кости. После мобилизации задней и боковых полуокружностей выводят препарат в промежностную рану и продолжают мобилизацию по передней полуокружности. После удаления прямой кишки с новообразованием препарат отправлен на гистологическое исследование. Полость промежностной раны санирована раствором антисептика. Выполнен пластический этап операции, с левой стороны промежностной раны выкроен и деэпителизирован кожно-подкожно-фасциальный лоскут шириной 4 см, вдоль всей длины раны, лоскут погружен в апертуру малого таза, фиксирован единичным швом к остаткам мышцы поднимающей задний проход противоположной стороны, с противоположной стороны раны выкроен под углом 60 градусов кожно-подкожно-фасциальный лоскут треугольной формы на ножке, равной ширине ранее образованной ромбовидной раны, от середины края раны, стороны треугольного лоскута равны половине длины края ромбовидной раны, лоскут перемещен и дополнительно заполнена им полость раны. Лоскут фиксирован отдельными узловыми швами.
Послеоперационный период протекал удовлетворительно. Заживление послеоперационной раны первичным натяжением. На 10-е сутки пациент выписан в удовлетворительном состоянии. Дальнейшее наблюдение за пациентом проводилось амбулаторно. Швы сняты на 14-е сутки послеоперационного периода. Способ пластики позволил сократить заживление промежностной раны, уменьшить дискомфорт и боли в области промежностной раны.
Пример 2. По способу, описанному в примере 1, выполнена операция у пациентки Н, 65 лет, госпитализированной в 5-е онкологическое отделение (отделение абдоминальной онкологии) 30.11.22 г. с диагнозом: С-r нижнеампулярного отдела прямой кишки (МКБ-0, 8140/3. Аденокарцинома, БДУ) cT3cN1M0 IIIst, состояние после курса предоперационной ХЛТ до 7.10.22., положительная динамика, II кл. гр. 2.12.2022 г. выполнена операция: Экстралеваторная экстирпация прямой кишки с реконструкцией промежностной раны перемещенными деэпителизированным кожно-подкожно-фасциальным лоскутом и треугольным лоскутом с противоположной стороны, при этом ширина деэпителизированного кожно-подкожно-фасциального лоскута 4 см, треугольный кожно-подкожно-фасциальный лоскут с противоположной стороны выкроен под углом 80 градусов, от середины края раны. Послеоперационный период протекал удовлетворительно. Заживление послеоперационной раны первичным натяжением. На 9-е сутки пациент выписан в удовлетворительном состоянии. Дальнейшее наблюдение за пациентом проводилось амбулаторно. Швы сняты на 14-е сутки послеоперационного периода. Способ пластики позволил сократить заживление промежностной раны, уменьшить дискомфорт и боли в области промежностной раны.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ реконструкции промежностной раны после экстирпации прямой кишки у пациентов с дефицитом массы тела | 2024 |
|
RU2840826C1 |
| Устройство для ретракции прямой кишки при её резекции лапароскопическим доступом | 2024 |
|
RU2827455C1 |
| СПОСОБ ЗАКРЫТИЯ РАНЕВОГО ДЕФЕКТА ПОСЛЕ ИССЕЧЕНИЯ ЭПИТЕЛИАЛЬНОГО КОПЧИКОВОГО ХОДА НА СТАДИИ АБСЦЕССА | 2009 |
|
RU2398532C1 |
| СПОСОБ УСТРАНЕНИЯ РАНЕВОГО ДЕФЕКТА КОЖИ ПЕРИАНАЛЬНОЙ ОБЛАСТИ У МУЖЧИН | 2010 |
|
RU2432127C1 |
| Способ пластики дефекта тазового дна после тотальной эвисцерации малого таза с удалением наружных половых органов | 2018 |
|
RU2675336C1 |
| СПОСОБ ФОРМИРОВАНИЯ ТОЛСТОКИШЕЧНОГО РЕЗЕРВУАРА ПРИ БРЮШНО-ПРОМЕЖНОСТНОЙ ЭКСТИРПАЦИИ ПРЯМОЙ КИШКИ | 1996 |
|
RU2144790C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РУБЦОВОЙ СТРИКТУРЫ АНАЛЬНОГО КАНАЛА | 2006 |
|
RU2312619C1 |
| СПОСОБ ПЛАСТИЧЕСКОГО ЗАМЕЩЕНИЯ ПРЯМОЙ КИШКИ ПРИ РАКЕ НИЖНЕАМПУЛЯРНОГО ОТДЕЛА | 2003 |
|
RU2250755C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕКТОЦЕЛЕ | 2003 |
|
RU2251985C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ НАРУЖНЫХ ПОЛОВЫХ ОРГАНОВ У ЖЕНЩИН ПРИ ВОВЛЕЧЕНИИ АНАЛЬНОГО КАНАЛА В ОПУХОЛЕВЫЙ ПРОЦЕСС И КЛОАГЕННОМ РАКЕ | 2000 |
|
RU2178272C1 |
Изобретение относится к медицине, а именно к хирургии. С одной из сторон промежностной раны выкраивают и деэпителизируют кожно-подкожно-фасциальный лоскут шириной 3-4 см на ножке, вдоль всей длины раны, тем самым формируют ромбовидную форму промежностной раны, погружают его в апертуру малого таза. Фиксируют единичными швами к остаткам мышцы поднимающей задний проход противоположной стороны. С противоположной стороны раны выкраивают под углом 60-80 градусов кожно-подкожно-фасциальный лоскут треугольной формы на ножке, равной ширине ранее образованной ромбовидной раны, от середины края раны, причем стороны треугольного лоскута равны половине длины края ромбовидной раны, лоскут перемещают и дополнительно заполняют им полость раны, с условием смещения вершины лоскута-треугольника с вершиной ромба-раны и фиксируют лоскут отдельными узловыми швами. Способ позволяет закрыть дефект промежностной раны после экстирпации прямой кишки, сократить медико-социальную реабилитацию, улучшить качество жизни больного. 2 ил., 2 пр.
Способ реконструкции промежностной раны после экстирпации прямой кишки включающий использование треугольного лоскута, отличающийся тем, что с одной из сторон промежностной раны выкраивают и деэпителизируют кожно-подкожно-фасциальный лоскут шириной 3-4 см на ножке, вдоль всей длины раны, тем самым формируют ромбовидную форму промежностной раны, погружают его в апертуру малого таза, фиксируют единичными швами к остаткам мышцы поднимающей задний проход противоположной стороны, с противоположной стороны раны выкраивают под углом 60-80 градусов кожно-подкожно-фасциальный лоскут треугольной формы на ножке, равной ширине ранее образованной ромбовидной раны, от середины края раны, причем стороны треугольного лоскута равны половине длины края ромбовидной раны, лоскут перемещают и дополнительно заполняют им полость раны, с условием смещения вершины лоскута-треугольника с вершиной ромба-раны и фиксируют лоскут отдельными узловыми швами.
| RAHULKUMAR N | |||
| CHAVAN et al | |||
| V-Y Gluteal Advancement Fasciocutaneous Flap for Reconstruction of Perineal Defects After Surgery for Anorectal Cancers— A Single-Center Experience | |||
| Indian J Surg Oncol | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| Одноколейная подвесная к козлам дорога | 1919 |
|
SU241A1 |
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| СПОСОБ УСТРАНЕНИЯ РАНЕВОГО ДЕФЕКТА КОЖИ ПЕРИАНАЛЬНОЙ ОБЛАСТИ | 2009 |
|
RU2392871C1 |
| ДОМАНСКИЙ А.А | |||
| и др | |||
| Пластическое закрытие дефекта тазового дна | |||
Авторы
Даты
2024-03-04—Публикация
2023-05-04—Подача