Изобретение относится к медицине, а именно к оториноларингологии и аллергологии, предназначено для оценки воспалительных реакций и атрофических процессов на слизистой оболочке носа.
Хронический ринит у взрослых пациентов и часто повторяющиеся риниты у детей являются ведущей патологией в оториноларингологии [1, 2]. Методы диагностики аллергического, неаллергического и рецидивирующего инфекционного ринита продолжают разрабатываться. В частности одним из эффективных способов оценки топического воспаления на слизистой оболочки носа является мазок-отпечаток с ее поверхности. Данный метод исследования описывается как назоцитограмма или риноцитограмма [3]. В основе метода лежит мазок-отпечаток ватным тампоном со слизистой оболочки носа. Для определения клеточного состава в носовом секрете полученный мазок-отпечаток со слизистой оболочки носа окрашивается по Романовскому-Гимзе. Мазок из носа берется с помощью предварительно смоченной в 0,9% растворе хлорида натрия ватной палочки на участке между носовой перегородкой и нижней носовой раковиной, Из каждого носового хода производят забор слизи легким движением без нажима на слизистую оболочку носа. Содержимое из носовых ходов наносят на два предметных стекла. Мазок должен быть тонким, без комков слизи. После высыхания препарата на воздухе проводят фиксацию в фиксаторе-красителе эозине метиленовом синем по Май-Грюнвальду 1 минуту и, после промывания, проводят окрашивание препаратов по Романовскому-Гимзе в течение 3–5 минут.
Микроскопию проводят под иммерсией при увеличении (окуляр 7, объектив 90). Производится подсчет клеток эпителия и лейкоцитов с процентным определением нейтрофилов, эозинофилов и лимфоцитов. Микрофлора оценивается по морфологии (кокки, палочки) и по количеству (единичные, небольшое, большое, значительное количество и покрывают сплошь все поля зрения). Правила проведения метода:
• забор материала проводится без предварительного высмаркивания и промывания носовых ходов;
• отмена местной терапии за день до исследования;
• при заборе материала нельзя излишне надавливать на слизистую оболочку носа, чтобы избежать травматизации слизистой и исключить попадание в препарат эритроцитов и большого количества эпителия;
• мазок должен быть тонким и ровным, что повышает качество окраски и оценки морфологии клеток;
• время окрашивания и разведение красок определяется экспериментально исходя из их качества [3].
Высокое содержание эозинофилов подтверждает диагноз аллергический ринит (АР). Однако низкие значения эозинофилов в мазках-отпечатках не исключают диагноз АР.
Основным недостатком метода является отсутствие оценки функционального эпителия слизистой оболочки носа. В частности, в мазок –отпечаток попадают лишь клетки плоского нефункционального эпителия. Большое его количество в риноцитограмме может косвенно указывать на наличие атрофических процессов в слизистой оболочке носа. В тоже время, функциональный эпителий (мерцательный, цилиндрический) в мазок отпечаток не попадает, поэтому оценить его не представляется возможным. В тоже время, течение АР и неаллергического ринита (НАР) может проходить при атрофии слизистой оболочки носа. Этот процесс будет существенно усугублять основное заболевание, в том числе через развитие примирующего эффекта на вегетативную нервную систему. Кроме того, пациентам с манифестацией атрофического процесса на слизистой оболочке носа не рекомендована топическая терапия ингаляционными противовоспалительными препаратами. Ответы на эти вопросы не дает риноцитограмма, как мазок-отпечаток со слизистой оболочки носа.
Согласно данным литературы разработаны диагностические критерии аллергического и вазомоторного ринита по результатам риноцитограммы [4]. Так для аллергического ринита характерна эозинофилия в лейкоцитарной формуле свыше 5%. Для вазомоторного ринита – отсутствие лейкоцитов и высокое содержание клеток плоского эпителия. При неаллергическом неинфекционном рините в риноцитограмме присутствуют в большом количестве лейкоцитарные клетки, преимущественно нейтрофильные гранулоциты без выявления микрофлоры (асептическое иммунное воспаление).
Основными недостатками этого метода (мазок-отпечаток) являются невозможность оценки функции эпителия, в частности функционального цилиндрического мерцательного эпителия. Так же лейкоцитарные реакции оцениваются только через клетки, попавшие в отделяемое полости носа, и находящиеся на поверхности слизистой оболочки носа.
Другим способом оценки воспалительной реакции на слизистой носа является определение назального IgE методом щеточной биопсии слизистой оболочки нижней носовой раковины [3, 5]. Это неинвазивный и безопасный способ у детей разных возрастных групп и может быть выполнен в любой фазе заболевания. Он позволяет провести дифференциальную диагностику в сложных случаях и при подозрении на локальный аллергический ринит. Забор материала осуществляется врачом-оториноларингологом или обученной медицинской сестрой. В случае сужения общего носового хода рекомендовано проведение предварительной анемизации слизистой носа или закапывание сосудосуживающих средств для предотвращения травматизации перегородки носа. Круговыми движениями вдоль края нижней носовой раковины без сильного давления на нее осуществляется перемещение стандартной щетки для биопсии до заднего конца нижней носовой раковины. Полученный материал погружается в пробирку, несколько раз промывается. Вся процедура повторяется по 3 раза для каждой половины носа. Полученные образцы можно хранить при температуре +2 – +8°С в течение двух суток или в замороженном состоянии при температуре –20°С в течение двух месяцев. Определение содержания IgE в исследуемых образцах осуществляется методом ИФА. Для получения достоверных данных рекомендовано не использовать назальные кортикостероиды в течение не менее 7 дней.
Основным недостатком метода является отсутствие оценки клеточных реакций на слизистой оболочки носа.
Другим способом оценки топической воспалительной реакции в полости носа является исследование концентраций провоспалительных и противовоспалительных цитокинов в назальном секрете. Имеются практические рекомендации по использованию в практическом здравоохранении концентраций цитокинов в назальном секрете для оценки характера топического воспаления [6]. Так авторы указывают, что цитокины могут выступать как дополнительные диагностические маркеры хронических заболеваний верхних дыхательных путей у детей и взрослых пациентов. Для инфекционного ринита (риносинусита) у пациентов характерна активация Т1-хелперов (Th1) и лимфоцитов превого порядка врожденного иммунитета (ILCs1), а маркерами этой активации являются TNF-a и INF-g.
При аллергическом рините (риносинусите) основными клетками регуляторами аллергического воспаления являются Т2-хелперы Th2 и лимфоциты второго порядка врожденного иммунитета (ILCs2), синтезирующих IL-4 и IL-13. При аллергическом иммунном ответе нарушается равновесие между Th1 и Th2 в сторону последних, поэтому снижаются и коэффициенты соотношений INF-g к IL-13 и IL-4.
Неаллергический ринит у детей раннего и дошкольного возраста является объектом современных научных изысканий и поэтому особых практических рекомендаций по уровням интерлейкинов в назальном секрете нет. Есть предположения, что эта нозология, особенно с эозинофильным синдромом развивается под воздействие гиперреактивных лимфоидных клеток врожденного иммунитета (ILCs2, ILCs3). И одним из цитокиновых топических маркеров этой патологии может быть повышенный уровень в назальном секрете IL-10.
Изолированная тонзиллярная гипертрофия без сопутствующего аллергического ринита и риносинусита как правило не сопровождается выраженными изменениями местного уровня цитокинов.
Основным недостатком данного метода является отсутствие оценки функционального эпителия и активации микрофлоры.
Наиболее близкими к заявленному способу по технической сущности и достигаемому результату является цитоморфологическое исследование с помощью мазка-отпечатка ватным тампоном со слизистой оболочки носа [3], которые мы принимаем за прототип, а недостатки его изложены выше.
Сущность изобретения
Технический результат изобретения заключается в оценке состояния эпителия слизистой оболочки носа в целях возможного ее ремоделирования и коррекции тактики лечения.
При применении лекарственных препаратов состав эпителии носа может изменяться, что в свою очередь приводит к ухудшению состояния больного, ухудшению течения заболевания. Своевременное ремоделирование слизистой оболочки носа позволяет своевременно внести корректировку в лечение больного.
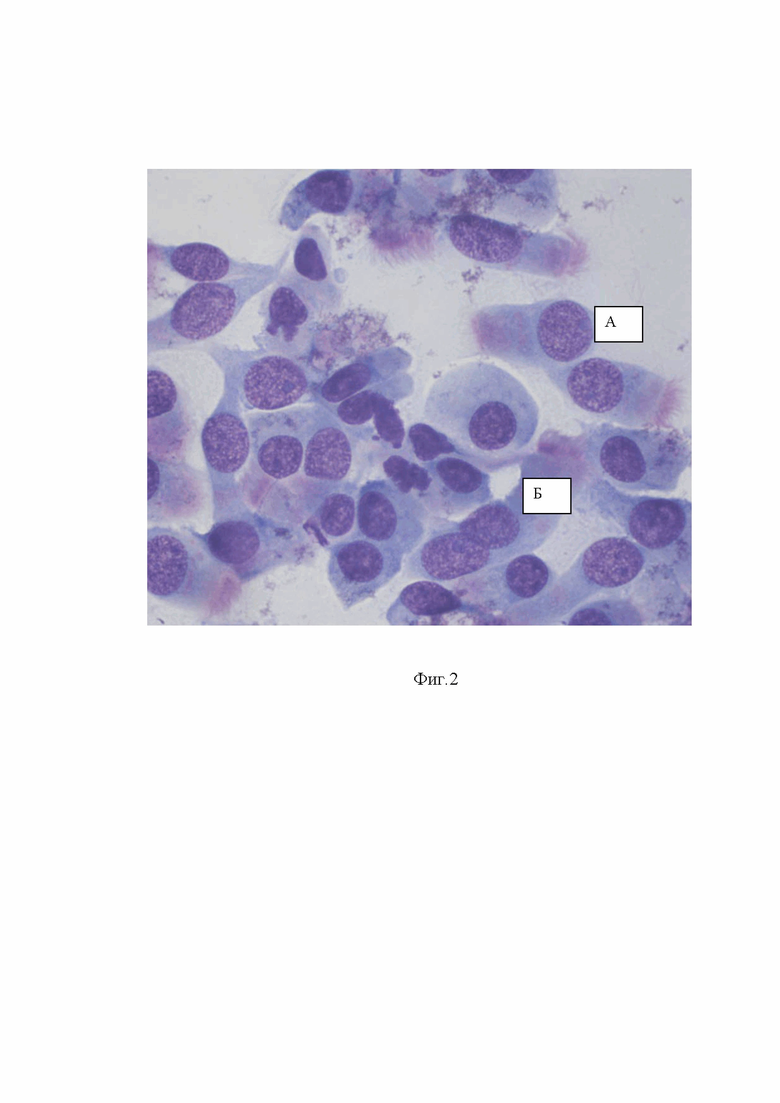
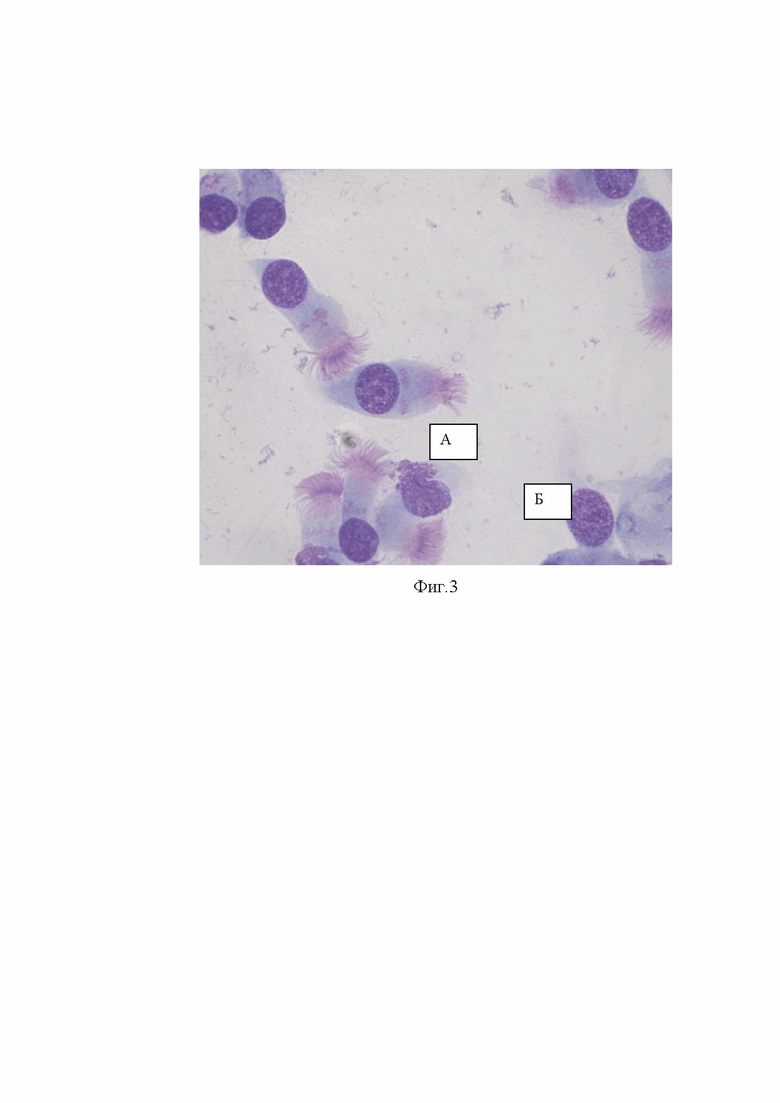
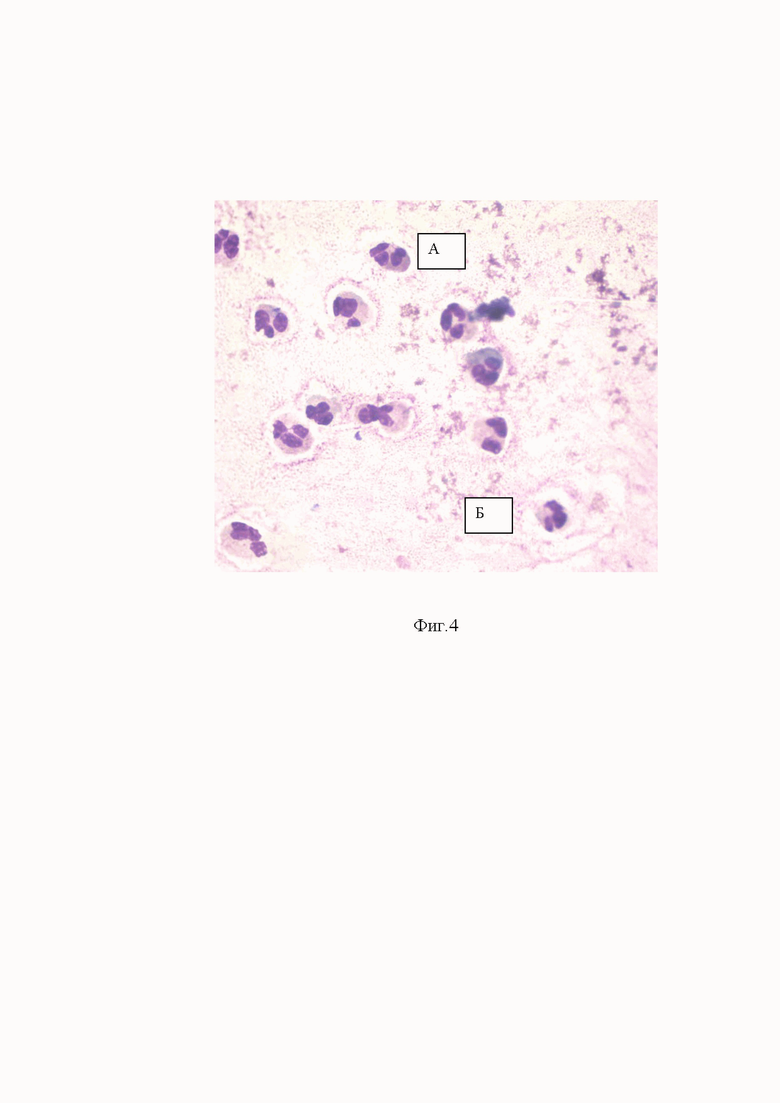
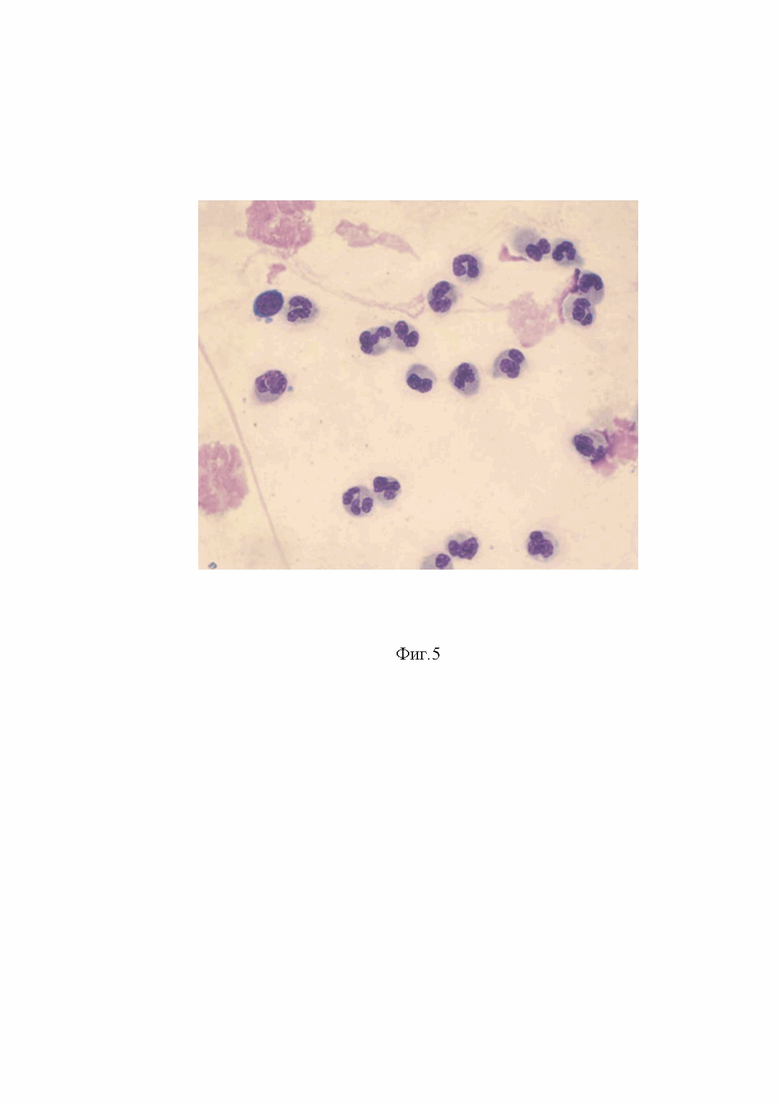
Сущность предлагаемого изобретения показана на фиг.1 , где показан универсальный зонд, фиг.2 где показана щеточная микробиопсия слизистой оболочки носа. Высокие клеточные реакции на слизистой оболочки носа, доминируют клетки плоского эпителия (Б). Единичный функциональный цилиндрический мерцательный эпителий (А), фиг.3, где показана щеточная микробиопсия слизистой оболочки носа. Нормальные проявления клеточных реакций на слизистой оболочки носа. Клетки функционального эпителия (А), клетки плоского эпителия (Б), фиг.4 Щеточная микробиопсия слизистой оболочки носа. Лейкоцитарные клетки эозинофилы (А), нейтрофилы (Б), фиг.5 Щеточная микробиопсия слизистой оболочки носа. Лейкоцитарные клетки – преимущественно нейтрофильные гранулоцитарные лейкоциты, фиг.6 Щеточная микробиопсия слизистой оболочки носа. Выраженные экссудативные реакции и единичные клетки плоского эпителия (Б) и эозинофильных лейкоцитов (В) на слизистой оболочки носа, фиг.7 Результат щеточной микробиопсиии слизистой оболочки носа заносится в табличную форму с заключением, фиг.8, фиг.9, фиг.10, фиг.11 примеры осуществления изобретения,
Предлагаемое изобретение заключается в принципиально новом способе забора биологического материала со слизистой оболочки носа. Технический результат достигается за счет активной микробиопсии клеток слизистой оболочки носа универсальным щеткой-зондом типа А2, что сопоставимо с эффектом гистологического исследования ткани при одновременном учете экссудативных и микробиологических показателей.
Предлагается способ оценки состава биопсийного материала слизистой оболочки носа, включающий анемизацию слизистой оболочки носа, и забор гистологического материала
Проводят щеточную микробиопсию слизистой оболочки носа, выполняют движения и перемещения универсального щетки-зонда типа А2 до заднего конца нижней носовой раковины, полученный микробиопсийный материал наносят на предметное стекло, после высыхания препарата на воздухе осуществляют фиксацию в фиксатор-красителе эозине метиленовом синем по Май-Грюнвальду 1 минуту и, после промывания, окрашивают препараты по Романовскому-Гимзе в течение 3–5 минут, микроскопию проводят под иммерсией, при которой производят подсчет клеток эпителия с процентным определением цилиндрического мерцательного эпителия – функционального эпителия и плоского – нефункционального эпителия, проводят исследование лейкоцитов с подсчетом лейкоцитарной формулы, определение процентного соотношения нейтрофилов, эозинофилов и лимфоцитов, анализируют экссудативную реакцию по наличию слизи в мазке: незначительное, умеренное, значительное, определяют эпитариальный и лейкоцитарный состав микробиопсийного материала по количеству клеток в поле зрения, а именно 1-5 клеток в поле зрения – незначительно; 6-15 клеток в поле зрения – умеренно; 16 и более клеток в поле зрения – значительно.
Одноразовый урогенитальный универсальный зонд тип «А2» состоит из головки, несущей части и полой ручки, которая используется в качестве контейнера для хранения образца. Особенности изделия связаны с тем, что он произведен из качественного пластика, быстро принимающего температуру тела, головка из натуральной вискозы делает забор образца максимально безболезненным, а количество материала – достаточным для исследования. По регистрационному удостоверению зонд типа А2 является оториноларингологическим медицинским изделием и предназначен для взятия биологического материала со слизистой оболочки носоглотки, для вирусологической диагностики, исследований бактериальной микрофлоры и онкоцитологии (фиг.1).
Способ щеточной микробиопсии слизистой оболочке носа осуществляется врачом-оториноларингологом или обученной медицинской сестрой. В случае сужения общего носового хода рекомендовано проведение предварительной анемизации слизистой носа или закапывание сосудосуживающих средств для предотвращения травматизации перегородки носа.
Выполняется круговое движение вдоль края нижней носовой раковины без сильного давления на нее поверхность. При этом осуществляется перемещение универсального зонда типа А, имеющего щетинчатую рабочую поверхность, до заднего конца нижней носовой раковины. Полученный материал наносится на предметное стекло. Мазок должен быть тонким, без комков слизи. После высыхания препарата на воздухе проводят фиксацию в фиксатор-красителе эозине метиленовом синем по Май-Грюнвальду 1 минуту и, после промывания, проводят окрашивание препаратов по Романовскому-Гимзе в течение 3–5 минут. Микроскопию проводят под иммерсией при увеличении (окуляр 7, объектив 90). Мазок должен быть тонким и ровным, что повышает качество окраски и оценки морфологии клеток. Время окрашивания и разведение красок определяется экспериментально исходя из их качества.
Производится принципиально новый подсчет клеток. Прежде всего, исследуется процентное соотношение цилиндрического мерцательного эпителия (функциональный эпителий) с плоским (нефункциональным) эпителием (фиг. 2, фиг. 3). Данный способ подсчета возможен только при микробиопсии слизистой оболочки носа. Этого не возможено сделать на мазке отпечатке.
Следующим этапом оценки микробиопсийного материала является подсчет лейкоцитов слизистой оболочки носа. Выполняется процентное определение нейтрофилов, эозинофилов и лимфоцитов (лейкоцитарная формула, фиг. 4, фиг. 5).
Оценка эпителиального и лейкоцитарного составов микробиопсийного материала дополнительно оценивается по количеству клеток в поле зрения (1-5 клеток в поле зрения – незначительно; 6-15 клеток в поле зрения – умеренно; 16-25 клеток в поле зрения – значительно; свыше 25 клеток в поле зрения – большое).
Степень выраженности экссудативных реакций анализируется по наличию слизи в мазке (незначительное, умеренное, значительное). Пример с высоким содержанием слизи в мазке представлено на фиг. 6.
Кроме того, микрофлора оценивается по морфологии (кокки, палочки) и по количеству (единичные, небольшое, большое, значительное количество и покрывают сплошь все поля зрения).
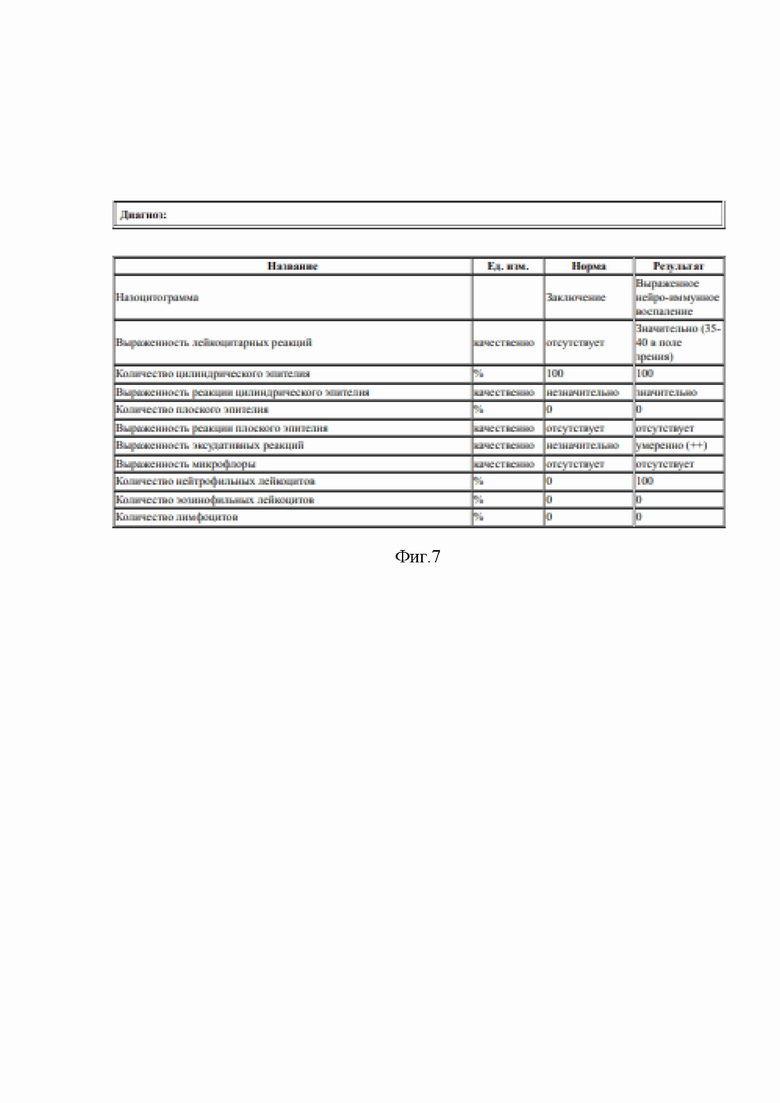
Результат щеточной микробиопсиии слизистой оболочки носа заносится в табличную форму с заключением (фиг. 7).
По вышеуказанному способу было обследовано 24 пациента в возрасте от 2 до 55 лет, которые проходили обследование в ООО «Современные медицинские технологии» у врача оториноларинголога и аллерголога-иммунолога с АР и НАР в период с февраля 2021 г по январь 2022 года. Пациентов мужского пола было 14, женского – 10.
Всем пациентам при первичном обследовании выполнялась щеточная микробиопсия слизистой оболочки носа по выше указанной методике.
Показано, что ни у одного из пациентов осложнений после проведения щеточной микробиопсии слизистой оболочки носа не было. Все полученные мазки были оценены по вышеуказанным показателям.
Тем самым, в предпочтительном варианте выполнения способа технически не сложная процедура принципиально нового забора микробиопсийного материала со слизистой оболочки носа универсальным щеточным зондом типа А2, для последующего проведения принципиально нового морфологического анализа, не затратный по времени метод, не требующий дополнительных контрольных серий исследования.
В предпочтительном варианте проводится микробиопсия слизистой оболочки носа, по указанной выше методике, универсальным щеточным зондом типа А2.
В другом предпочтительном варианте проводится отдельный анализ состава эпителия, который оценивается в процентах и делится на функциональный (цилиндрический мерцательный) и нефункциональный (плоский эпителий).
В следующем предпочтительном варианте способ щеточной микробиопсии слизистой оболочки носа является достаточным для формулирования заключения по характеру воспаления и степени выраженности атрофического процесса (ремоделирования) на слизистой оболочке носа.
Ниже представлены примеры заключений по данным щеточной микробиопсии.
Пример 1. П.Е.А., 4 года наблюдается у врача аллерголога-иммунолога с диагнозом: Сезонный аллергический ринит, персистирующее течение, средней степени тяжести. Сенсибилизация пыльцевая (аллергены пыльцы березы). Обострение.
Для диагностики характера воспаления и атрофических процессов на слизистой оболочки носа была выполнена щеточная микробиопсия слизистой оболочки носа.
Получен результат (фиг. 8).
На фиг.8. Заключение по щеточной микробиопсии слизистой оболочки носа. Пациент П.Е.А., 4 года.
Проведенное обследование показало наличие выраженного аллергического воспаления на слизистой оболочке носа. Оценка эпителия слизистой носа показала отсутствие элементов ремоделирования слизистой оболочки носа в сторону атрофических процессов. Применение ингаляционных топических стероидных противовоспалительных препаратов (мометазон, флутиказон) не противопоказано.
Пример 2. Пациент С.В.И., 7 лет наблюдается у врача аллерголога-иммунолога с диагнозом: Сезонный аллергический ринит. Интермитирующее течение. Легкой степени тяжести. Сенсибилизация пыльцевая (аллергены пыльцы березы). Обострение.
Для диагностики характера воспаления и атрофических процессов на слизистой оболочки носа была выполнена щеточная микробиопсия слизистой оболочки носа.
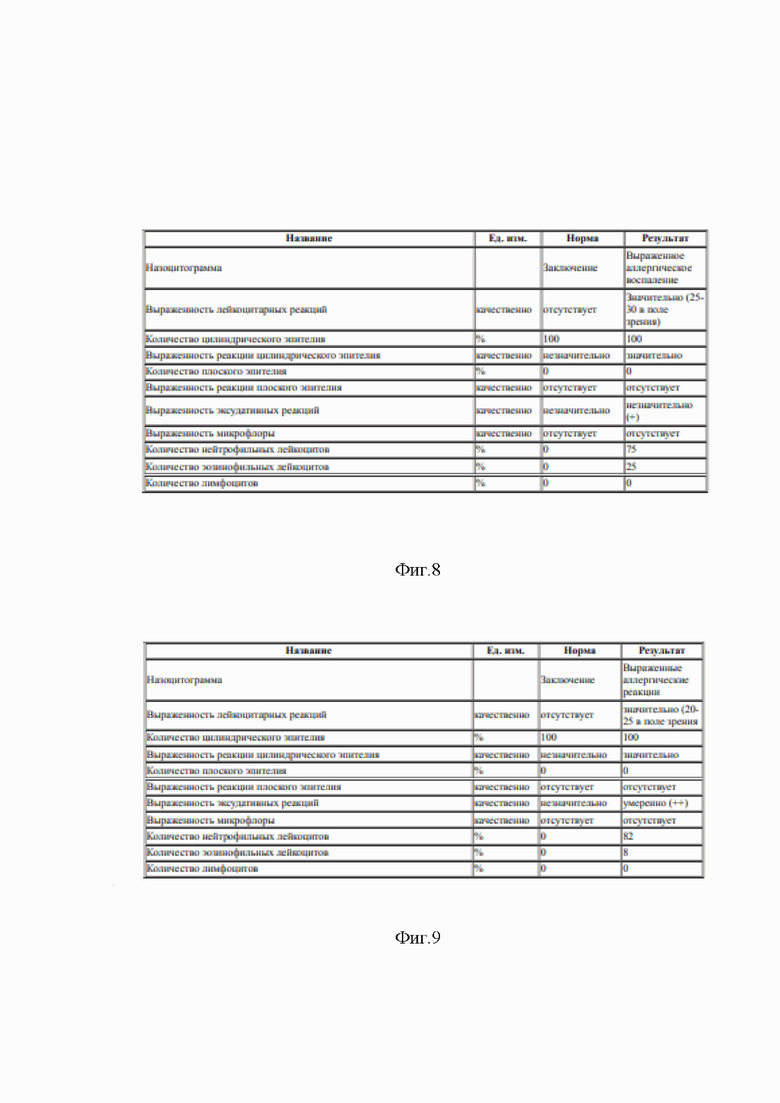
Получен результат (фиг. 9).
На фиг. 9. Заключение по щеточной микробиопсии слизистой оболочки носа. Пациент С.В.И., 7 лет.
Проведенное обследование показало наличие невыраженного аллергического воспаления на слизистой оболочке носа. Оценка эпителия слизистой носа показала отсутствие элементов ремоделирования слизистой оболочки носа в сторону атрофических процессов. В виду того, что ринит протекает в легкой форме основным лечением были системные блокаторы H1-рецепторов (эбастин, дезлоратадин).
Пример 3. Пациент М.О.Г., 39 лет наблюдается у врача аллерголога-иммунолога с диагнозом: Круглогодичный аллергический ринит. Персистирующее течение, средней степени тяжести. Сенсибилизация смешанная, в том числе аллергены клеща домашней пыли. Обострение
Для диагностики характера воспаления и атрофических процессов на слизистой оболочки носа была выполнена щеточная микробиопсия слизистой оболочки носа.
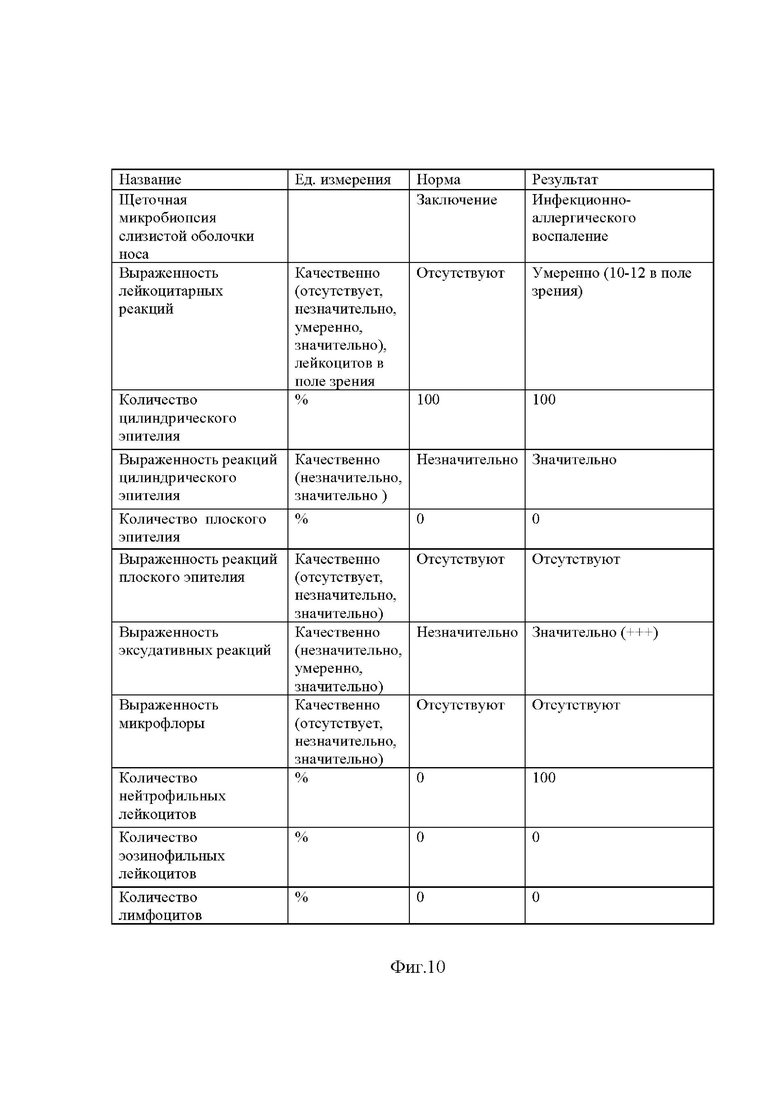
Получен результат (фиг. 10).
На фиг.10. Заключение по щеточной микробиопсии слизистой оболочки носа. Пациент М.О.Г., 39 лет.
Проведенное обследование показало наличие умеренного асептического иммунного воспаления на слизистой оболочке носа. Оценка эпителия слизистой носа показала отсутствие элементов ремоделирования слизистой оболочки носа в сторону атрофических процессов. Применение ингаляционных топических стероидных противовоспалительных препаратов (мометазон, флутиказон, будесонид) не противопоказано.
Пример 4. Пациент Ч.М.А., 6 лет наблюдается у врача аллерголога-иммунолога с диагнозом: Неаллергический ринит, Персистирующее течение, средней степени тяжести. Обострение.
Для диагностики характера воспаления и атрофических процессов на слизистой оболочки носа была выполнена щеточная микробиопсия слизистой оболочки носа.
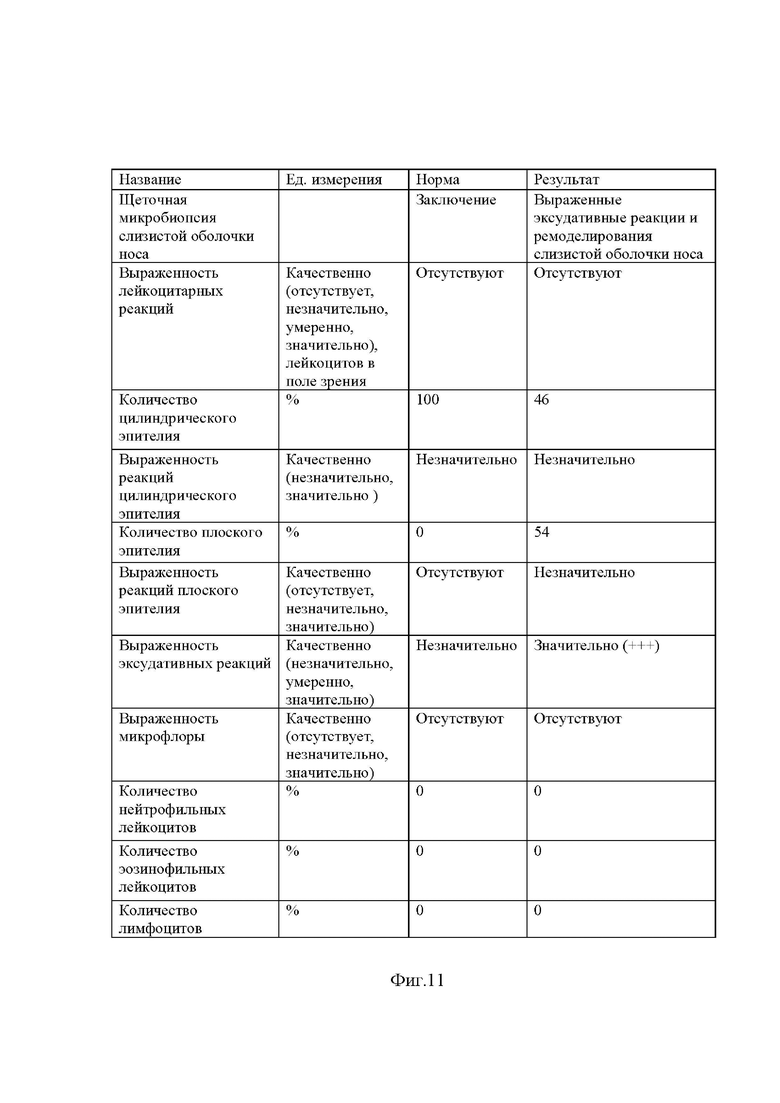
Получен результат (фиг. 11).
На фиг. 11. Показано заключение по щеточной микробиопсии слизистой оболочки носа. Пациент Ч.М.А., 6 лет.
Проведенное обследование показало наличие выраженных экссудативных реакций на слизистой оболочке носа, как проявления вазомоторного ринита. Оценка эпителия слизистой носа показала наличие выраженных элементов ремоделирования слизистой оболочки носа в сторону атрофических процессов (54% плоского нефункционального эпителия, рисунок 2). В данном случае, применение ингаляционных топических стероидных противовоспалительных препаратов (мометазон, флутиказон, будесонид) противопоказано. Ребенок переведен на системные препараты блокирующие H1- рецепторы и рецепторы к лейкотриенам.
Сущность отличий изобретения заключается в следующем. В заборе биоматериала с помощью универсального щеточного зонда типа А2, что позволяется оценивать клеточный состав эпителия и лейкоцитов.
Апробация способа проведена на базе ООО «Современные медицинские технологии» на 24 пациентах с аллергическим и неаллергическим ринитами. Осложнений не получено, что указывает на безопасность применения этого способа щеточной микробиопсии слизистой оболочки носа для дополнительной иммунологической диагностики характера воспаления и атрофического процесса на слизистой оболочке носа.
СПИСОК ИСПОЛЬЗУЕМОЙ ЛИТЕРАТУРЫ
1. Лопатин А.С. Риниты
2. Клинические рекомендации: Аллергический ринит, Российская ассоциация аллергологов и клинических иммунологов России, Москва, 2020 г., 84 с.
3. РАДАР. Аллергический ринит у детей: рекомендации и алгоритм придетском аллергическом рините. — 2-е изд., перераб. и доп. — М: Оригинал-макет, 2017, 80 с.;
4. Карпова Е. П. Лечение аллергического ринита у детей. - М.: ГЭОТАР-Медиа, 2007. – 112 с.;
5. Григорьева, И.Н. Риносинуситы и сенсибилизация к аллергенам грибов в Москве / И.Н. Григорьева, И.В. Манина // Успехи мед. микологии. – 2014. – Т. 13. – С. 47-49;
6. Просекова Е.В., Нетесова С.Ю., Забелина Н.Р., Сабыныч В.А., Сотниченко С.А. Структура цитокинового профиля назального секрета при аллергическом рините у детей. Тихоокеанский медицинский журнал. 2014; 1: 39-434.


Изобретение относится к медицине, а именно к оториноларингологии и аллергологии, предназначено для оценки состава биопсийного материала слизистой оболочки носа. Проводят щеточную микробиопсию слизистой оболочки носа, выполняют движения и перемещения универсального щетки-зонда типа А2 до заднего конца нижней носовой раковины. Полученный микробиопсийный материал наносят на предметное стекло, после высыхания препарата на воздухе осуществляют фиксацию в фиксатор-красителе эозине метиленовом синем по Май-Грюнвальду 1 минуту и, после промывания, окрашивают препараты по Романовскому-Гимзе в течение 3-5 минут. Микроскопию проводят под иммерсией, при которой производят подсчет клеток эпителия с процентным определением цилиндрического мерцательного эпителия – функционального эпителия и плоского – нефункционального эпителия. Проводят исследование лейкоцитов с подсчетом лейкоцитарной формулы, определение процентного соотношения нейтрофилов, эозинофилов и лимфоцитов, анализируют экссудативную реакцию по наличию слизи в мазке: незначительное, умеренное, значительное, определяют эпитариальный и лейкоцитарный состав микробиопсийного материала по количеству клеток в поле зрения: именно 1-5 клеток в поле зрения – незначительно; 6-15 клеток в поле зрения – умеренно; 16 и более клеток в поле зрения – значительно. Изобретение обеспечивает оценку состояния эпителия слизистой оболочки носа в целях возможного ее ремоделирования и коррекции тактики лечения. 11 ил., 4 пр.
Способ оценки состава биопсийного материала слизистой оболочки носа, включающий анемизацию слизистой оболочки носа и забор гистологического материала, отличающийся тем, что проводят щеточную микробиопсию слизистой оболочки носа, выполняют движения и перемещения универсального щетки-зонда типа А2 до заднего конца нижней носовой раковины, полученный микробиопсийный материал наносят на предметное стекло, после высыхания препарата на воздухе осуществляют фиксацию в фиксатор-красителе эозине метиленовом синем по Май-Грюнвальду 1 минуту и, после промывания, окрашивают препараты по Романовскому-Гимзе в течение 3-5 минут, микроскопию проводят под иммерсией, при которой производят подсчет клеток эпителия с процентным определением цилиндрического мерцательного эпителия – функционального эпителия и плоского – нефункционального эпителия, проводят исследование лейкоцитов с подсчетом лейкоцитарной формулы, определение процентного соотношения нейтрофилов, эозинофилов и лимфоцитов, анализируют экссудативную реакцию по наличию слизи в мазке: незначительное, умеренное, значительное, определяют эпитариальный и лейкоцитарный состав микробиопсийного материала по количеству клеток в поле зрения, а именно 1-5 клеток в поле зрения – незначительно; 6-15 клеток в поле зрения – умеренно; 16 и более клеток в поле зрения – значительно.
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ РИНИТОВ | 2009 |
|
RU2412640C1 |
| СПОСОБ ПОЛУЧЕНИЯ НОСОВОГО СЕКРЕТА ДЛЯ МОРФОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ | 2005 |
|
RU2287161C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ РИНИТОВ | 2002 |
|
RU2232548C2 |
| СПОСОБ ОЦЕНКИ ФУНКЦИОНАЛЬНОГО СОСТОЯНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ НОСА ПРИ ХРОНИЧЕСКИХ РИНИТАХ У ВОКАЛИСТОВ | 2011 |
|
RU2480144C2 |
| US 2005048465 A1, 03.03.2005 | |||
| РАДАР | |||
| Аллергический ринит у детей: рекомендации и алгоритм при детском аллергическом рините | |||
| Москва: Оригинал-макет, 2015 | |||
| Капельная масленка с постоянным уровнем масла | 0 |
|
SU80A1 |
| (см | |||
| с | |||
| Способ приготовления пищевого продукта сливкообразной консистенции | 1917 |
|
SU69A1 |
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| Опубликовано онлайн | |||
Авторы
Даты
2024-05-28—Публикация
2022-12-06—Подача