Лимфомы центральной нервной системы (ЦНС) составляют менее 3% от всех опухолей головного мозга и менее 1% от неходжкинских лимфом (НХЛ). Первичные лимфомы ЦНС (ПЛЦНС) составляют от 70 до 90% случаев, однако у 10 - 30% пациентов также может наблюдаться вторичное вовлечение ЦНС при системных лимфомах. В 90% случаев морфологический субстрат при ПЛЦНС представлен диффузной В-крупноклеточной лимфомой (ДВККЛ). Первичная диффузная В-крупноклеточная лимфома центральной нервной системы (ПДВККЛ ЦНС) встречается преимущественно у лиц мужского пола, с медианой возраста 65 лет. Риск возникновения заболевания увеличивается с возрастом. Частота встречаемости 4 случая на 1 000 000 населения в год [1].
Для ПДВККЛ ЦНС характерно изолированное поражение паренхимы головного и/или спинного мозга, задней камеры глаза. В 60-70% случаев ПДВККЛ ЦНС наблюдается солитарное поражение с локализацией в больших полушариях головного мозга с вовлечением лобно-теменных долей, реже встречается мультифокальное распространение опухоли и вовлечение задней камеры глаза [1].
Клиническая картина неспецифична и зависит от локализации опухоли: развиваются различные неврологические симптомы, включая очаговый неврологический дефицит (от 56% до 70%), изменения психического статуса и поведения (от 32% до 43%), симптомы повышенного внутричерепного давления (головные боли, тошнота, рвота, отек диска зрительного нерва - до 30%) и судороги (от 11% до 14%) [1].
Задача или проблема, которая стояла перед исследователями:
ПДВККЛ ЦНС является крайне редкой В-клеточной лимфатической опухолью, которая характеризуется агрессивным течением и высоким процентом развития ранних, как правило, некурабельных рецидивов. В период с 1998 года в ФГБУ «НМИЦ Гематологии» МЗ РФ проводилась работа по поиску и разработке эффективных программ полихимиотерапии (ПХТ) для пациентов с диагнозом ПДВККЛ ЦНС. На первых этапах применялись многокомпонентные схемы ПХТ, с включением цитостатических препаратов, способных преодолеть гематоэнцефалический барьер (ГЭБ). Однако, 5-летняя без рецидивная (БРВ) и общая выживаемость (ОВ) составляли не более 20%. Кроме того, применение столь интенсивных программ ПХТ также было сопряжено с длительными периодами цитопении и развитием тяжелых токсических и инфекционных осложнений [2]. Аналогичные результаты были представлены и по данным зарубежных исследователей.
В настоящее время согласно действующим российским клиническим рекомендациям от 2020 года для больных моложе 65 лет с впервые верифицированной ПДВККЛ ЦНС рекомендовано лечение с включением высоких доз метотрексата (≥3000 мг/м2). При достижении полной ремиссии после первой линии индукционной терапии рекомендовано проведение этапа консолидации ремиссии по одной из следующих терапевтических стратегий: высокодозная химиотерапия (ВХТ) по программе ТВС (тиотепа, бусульфан, циклофосфамид) с трансплантацией аутологичных гемопоэтических стволовых клеток (ауто-ТГСК) или лучевая терапия [3].
В период с 2015 по 2022 гг в ФГБУ «НМИЦ гематологии» МЗ РФ было инициировано проспективное исследование «CNS-2015», предполагающее проведение индукции ремиссии по программе R-MPV с последующей ВХТ по программе ТВС и выполнением ауто-ТГСК [4]. По результатам проведенного исследования у 20% больных ПДВККЛ ЦНС было отмечено развитие ранних рецидивов заболевания. Кроме того, с 2022 года на территории РФ стало недоступным применение химиопрепаратов, имеющих ключевое значение в терапии ПДВККЛ ЦНС.
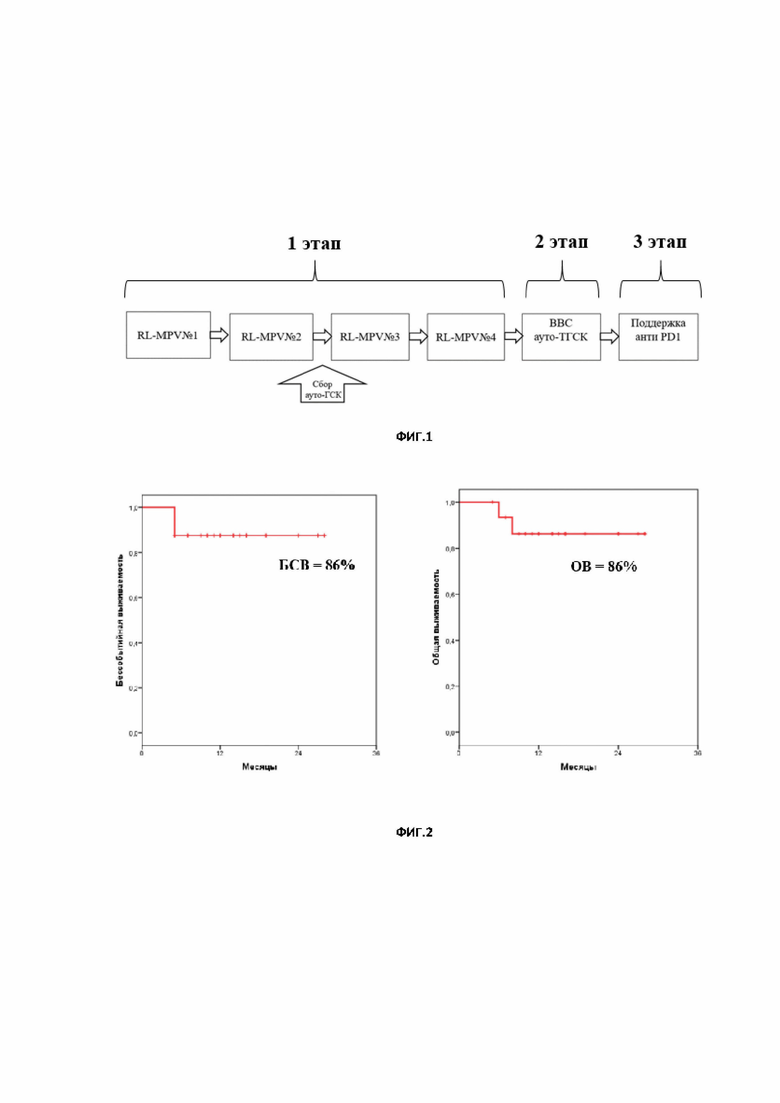
Таким образом, учитывая столь неудовлетворительные результаты терапии пациентов с диагнозом ПДВККЛ ЦНС, существовала необходимость разработки нового эффективного протокола, позволяющего существенно снизить риски развития рецидива заболевания и увеличить показатели БРВ и ОВ, а также позволяющего заменить в терапии пациентов с диагнозом ПДВККЛ препарат тиотепа, который отсутствует на территории РФ, на препарат допущенный к обращению на территории Российской Федерации. Таким образом в 2021 году был разработан новый 3-х этапный протокол лечения больных ПДВККЛ ЦНС - «CNS-2021», структура данного протокола представлена на фигуре 1.
Из уровня техники, известные следующие аналоги способа лечения больных ПДВККЛ ЦНС, имеющие то же назначение что и предлагаемое изобретение.
Наиболее эффективные подходы к терапии ПДВККЛ ЦНС включают применение интенсивных индукционных программ, с последующей высокодозной консолидацией и выполнением ауто-ТГСК.
По зарубежным данным аналогичной эффективностью в терапии больных ПДВККЛ ЦНС обладает программа R-MPV/TBC, разработанная в MSKCC (Memorial Sloan Kettering Cancer Center). Предлагаемая программа включала 2 этапа: 1 индукционный этап - 5-7 курсов по программе R-MPV (ритуксимаб, метотрексат, винкристин, прокарбазин). Вторым этапом являлось выполнение ауто-ТГСК в высокодозном режиме по программе ТВС (тиотепа, бусульфан, циклофосфамид) [5]. В 2023 году были опубликованы отдаленные результаты лечения больных по данному протоколу. Из 32 больных, включенных в исследование, 26 полностью завершили терапию (R-MPV + ауто-ТГСК). Из 26 больных у 2 (8%) развились ранние рецидивы заболевания при сроках наблюдения +6 и +9 месяцев. Критериями раннего рецидива является возврат опухоли в течение 6-12 месяцев от окончания лечения. При медиане наблюдения 12 лет (5-15,5 лет) медиана БПВ и ОВ у 32 пациентов не были достигнуты, 5-летняя, 10-летняя и 15-летняя БПВ составила 78%, 74,7% и 74,7 соответственно [6].
Программа MSKKC послужила прототипом для создания в 2015 году российского исследования «CNS-2015», который является вторым ближайшим аналогом заявленного изобретения.
Протокол «CNS-2015» имел ряд отличий от оригинальной программы: количество курсов индукционной химиотерапии R-MPV было сокращено до 3-5 (вместо 5-7) и был введен 3 этап поддерживающей терапии темозоломидом в течение 2-х лет после ауто-ТГСК. По результатам проведенного в период с 2015 по 2022 гг в ФГБУ «НМИЦ гематологии» МЗ РФ проспективного исследования «CNS-2015» из 36 больных ауто-ТГСК была выполнена 31 пациенту. Из 31 пациента у 5 (16%) развились ранние рецидивы заболевания при сроках наблюдения +3,+4,+5,+5,+10 месяцев после ауто-ТГСК [4].
Недостатками вышеуказанных аналогов является наличие ранних рецидивов заболевания (в течение 6-12 месяцев после завершения терапии) и использование препарата тиотепы, который отсутствует на территории РФ.
При разработке заявленного изобретения (протокол «CNS-2021») были учтены основные принципы ранее применявшейся программы «CNS-2015», которые включали использование 3-х компонентной схемы - индукции ремиссии, консолидации ВХТ/ауто-ТГСК и проведение поддерживающей терапии.
Основными отличиями нового протокола являлась интеграция таргетных препаратов на этапах индукции и поддерживающей терапии, а также замена тиотепы на кармустин в режиме кондиционирования перед ауто-ТГСК.
Отличием первого этапа является интеграция иммуномодулятора леналидомида в циклы R-MPV (RL-MPV) (таблица 1). Причиной включения леналидомида в программу терапии послужило отсутствие данных об аналогичной тиотепе высокой эффективности кармустина в режиме кондиционирования перед ауто-ТГСК, которая является основной успешного лечения этой группы больных. Для сохранения сопоставимой эффективности было принято решение об интенсификации первого этапа терапии добавлением леналидомида и проведении поддерживающего лечения.
Выбор леналидомида был обусловлен наличием характерной для ПДВККЛ ЦНС высокой экспрессии IRF/MUM1 [7]. Леналидомид обладает множественным противоопухолевым действием (иммунологическим, антиангиогенным и цитотоксическим). Леналидомид представляет собой синтетическое соединение, полученное с использованием структурных модификаций химической структуры талидомида. Леналидомид индуцирует пролиферацию Т-лимфоцитов и повышает синтез интерлейкина-2 и интерферона гамма, а также повышает цитотоксическую активность собственных Т-киллеров. Кроме того, леналидомид ингибирует ангиогенез, блокируя образование микрососудов и эндотелиальных каналов, а также миграцию эндотелиальных клеток на модели ангиогенеза in vitro. Леналидомид ингибирует синтез проангиогенного сосудистого эндотелиального фактора роста, секрецию провоспалительных цитокинов, включая ФНО-альфа, интерлейкин-1бета, 6 и 12 из липосахарид-стимулированных периферических мононуклеарных клеток крови и повышает продукцию противовоспалительного цитокина (интерлейкин-10) из этих клеток, вследствие чего происходит ингибирование экспрессии циклооксигеназы-2, которая влияет на повышенную пролиферацию клеток [8].
Непосредственный механизм противоопухолевого воздействия леналидомида при лимфоме ЦНС основан на его способности связываться с цереблоном - основным белком E3 убиквитин лигазного комплекса. В результате запускается механизм активной убиквитинации и протеосомной деградации транскрипционных факторов IKZF1/3 (непосредственных активаторов экспрессии MUM1) [7].
В настоящее время к зарегистрированным показаниям применения леналидомида относятся: множественная миелома, миелодиспластический синдром и рецидивы лимфомы из клеток мантии [9]. В качестве терапии первой линии при лимфомах, в том числе при ПДВККЛ ЦНС, леналидомид не применялся. Однако, по данным зарубежных публикаций была подтверждена его эффективность в терапии ПДВККЛ ЦНС в случае развития рецидива заболевания - медиана БПВ составила 6 месяцев [7].
Основные неблагоприятные явления при применении леналидомида в монотерапии: нейтропения (39.4%), мышечная слабость (27.2%), астения (17.6%), запоры (23.5%), мышечные судороги (20.1%), тромбоцитопения (18.4%), анемия (17%), диарея (14.2%), сыпь (10.2%), наиболее частые > 50% - венозная тромбоэмболия (тромбоз глубоких вен, тромбоэмболия легочной артерии), пневмонии, тремор, гипестезия, одышка [9].
Учитывая отсутствие данных о комбинированном применении леналидомида с программой R-MPV (ритуксимаб, метотрексат, винкристин, прокарбазин) длительность приема леналидомида была сокращена до 8 дней каждого цикла (стандартная продолжительность терапии составляет 21-28 дней) и разработана сопроводительная терапия, включающая инфузионную нагрузку, введение фолината кальция для выведения метаболитов метотрексата - для профилактики нефротоксичности от метотрексата (учитывая преимущественное выделение леналидомида почками), проведение антикоагулянтной терапии (гепарин натрия) на весь период терапии для профилактики тромбозов и венозной тромбоэмболии. Тяжелой токсичности 3-4 степени при проведении программы RL-MPV зарегистрировано не было, статистически достоверной разницы по частоте и тяжести развития осложнения по сравнению с ранее применяемым протоколом «CNS-2015» получено не было (таблица 2).
Таблица 1.
Программа RL-MPV
Таблица 2.
Собственные данные по токсичности программы RL-MPV
n = 17
n = 36
Вторым отличием созданного протокола являлась замена препарата тиотепа на препарат кармустин, ввиду отсутствия тиотепы на территории РФ, и создание нового протокола высокодозного кондиционирования по программе BBC, описание которого приведено в таблице 3.
По механизму действия тиотепа относится к алкилирующим соединения из группы этилениминов, приводящая к нарушению обмена нуклеиновых кислот и блокаде митоза.
Выбор кармустина в качестве альтернативы тиотепы был обусловлен:
Аналогичным механизмом действия - является также алкилирующим соединением. Кармустин является бифункциональным хлорэтильным производным нитрозомочевины. В отличие от классических хлорэтиламинов кармустин поступают в клетку путем пассивной диффузии, что обусловлено его высокой липофильностью. Экспериментально установлено, что хлорэтильные производные нитрозомочевины являются алкилирующими агентами. При физиологических значениях рН и температуры происходит спонтанный гидролиз молекулы хлорэтилнитрозомочевины с образованием иона хлорэтилдиазония и изоцианата. Ион хлорэтилдиазония реагирует с основаниями и фосфатными группами ДНК и РНК (алкилирует) с образованием хлорэтильных аддуктов, которые затем реализуются в сшивки ДНК-ДНК и ДНК-белок. Противоопухолевую активность хлорэтильных производных нитрозомочевины в настоящее время связывают с образованием O6-хлорэтилгуанина, который затем превращается в O6, N1-этаногуанин. В результате реакции последнего с цитозином противоположной цепи ДНК образуется сшивка N3-цитозинил-N1-гуанил-этан. Появление этих и других сшивок приводит к нарушению матричной функции ДНК и индуцирует в поврежденной клетке процесс апоптоза. Противоопухолевая активность препаратов определяется не только интенсивностью алкилирования гуанина ДНК в положении О6, но и длительностью существования этой модификации, определяемой активностью ферментов репарации, в первую очередь О6-алкилгуанин-ДНК-трансферазы (О6-АГТ). Функция этого фермента состоит в том, что он переносит алкильные группировки с О6-алкилгуанина ДНК на свой собственный цистеиновый остаток. В результате этого восстанавливается немодифицированный гуанин в составе ДНК. В процессе этой репарации не нарушается целостность структуры ДНК и уменьшается опасность пострепарационных ошибок. Определение активности О6-АГТ в опухолевых клетках может использоваться для прогноза их чувствительности к алкилнитрозомочевинам. Вторая группа соединений, образующихся при спонтанном гидролизе хлорэтилнитрозомочевины - изоцианаты. Эти электрофильные соединения специфически взаимодействуют (карбамоилируют) с сульфгидрильными и аминогруппами белков, в том числе ферментов, что приводит к торможению их активности. Карбамоилирование белков ответственно в основном за токсические эффекты хлорэтильных производных нитрозомочевины. Снижение концентрации нитрозомочевин в плазме имеет двухфазный характер. Время полужизни препарата в фазе распределения (t1/2a) составляет 6 мин, а во второй фазе (t1/2(3) - 68 мин [10,11].
Высокой биодоступностью для ЦНС (90%) за счет способности преодолевать гематоэнцефалический барьер.
В настоящее время кармустин зарегистрирован в качестве терапии злокачественных новообразований головного мозга (глиобластома, медуллобластома и пр.) и в составе комбинированной терапии при лимфоме Ходжкина и неходжкинских лимфомах в качестве терапии второй линии при рецидиве заболевания. В первой линии терапии зарегистрированных показаний для применения кармустина при лимфопролиферативных заболеваниях нет [11]. В разработанном протоколе «CNS-2021» кармустин был включен в первую линию терапии в качестве одного из компонентов высокодозного кондиционирования перед ауто-ТГСК.
Кроме того, комбинация ВВС (кармустин, бусульфан, циклофосфамид) никогда ранее не применялась в мире (по данным доступной литературы). Возможной причиной является вероятность увеличения токсичности при комбинации бусульфана и кармустина.
Среди клинически значимых неблагоприятных явлений при применении кармустина выделяют нарушение функции печени, гипербилирубинемия, нарушение зрения, нейроретинит, миелодепрессия, пневмонит и пневмосклероз, нарушение функции почек, гиперпигментация при контакте с кожей. Основные неблагоприятные явления при использовании бусульфана включают: миелодепрессия, интерстициальный фиброз лёгких, гепатотоксическое действие, развитие варикозного расширения вен пищевода, тромбоз печёночных вен, нефропатия, обусловленная гиперурикемией [11].
Среди перекрестных неблагоприятных явлений при применении бусульфана и кармустина выделяют гепатотоксичность (развитие веноокклюзионной болезни при приеме бусульфана; повышение активности трансфераз, гипербилирубинемия, печеночная недостаточность при использовании кармустина), нефротоксичность (почечная недостаточность - при применении кармустина; нефропатия - при использовании бусульфана).
При разработке протокола «CNS-2021» предполагалось использование стандартной дозы кармустина, применяемой в режимах кондиционирования (400 мг/м2) [12], однако, с целью предотвращения вероятной гепатотоксичности и нефротоксичности доза кармустина была снижена до 400 мг однократно и разработана сопроводительная терапия.
Сопроводительная терапия включает проведение инфузионной нагрузки и применение препаратов, нарушающих синтез мочевой кислоты (аллопуринол) - для профилактики нефротоксичности и нефропатии, проведение антикоагулянтной терапии (гепарин натрия) в период от начала химиотерапии и в течение 14 дней после окончания (профилактика веноокклюзионной болезни) и гепатопротекторных препаратов (урсодезоксихолевая кислота) на весь период лечения. Тяжелой токсичности 4 степени при проведении программы ВВС зарегистрировано не было, статистически достоверной разницы по частоте и тяжести развития осложнения по сравнению с ранее применяемым протоколом «CNS-2015» получено не было (таблица 2).
Таблица 3. Протокол высокодозного кондиционирования ВВС перед ауто-ГСК
Таблица 4. Собственные данные по токсичности программы ВВС
n = 17
n = 31
Среднее время восстановления числа нейтрофилов
8 (7-12) дней
9 (8-14) дней
Среднее время восстановления числа нейтрофилов
10 (10-16) дней
12 (9-23) дней
Учитывая развитие ранних рецидивов заболевания в течение первых 6 месяцев по результатам ранее использованных схем терапии в новый протокол был включен этап поддерживающей терапии. Ранее необходимость поддерживающей терапии была доказана только у больных индолентными («вялотекущими») лимфомами (фолликулярная лимфома 1-3А цитологических типов, лимфома из клеток маргинальной зоны и лимфома из клеток зоны мантии). Для больных индолентными лимфомами поддерживающая терапия проводится антиCD20 моноклональным антителом ритуксимабом в течение 2-3 и более лет каждые 2-3 месяца (интервал и продолжительность поддерживающей терапии определяется индивидуально). [13-16].
Для индолентных типов лимфом проведение поддерживающей терапии позволяет в ряде случаев при появлении минимальной остаточной болезни в костном мозге предотвратить развитие развернутого рецидива заболевания и как следствие приводит к увеличению общей выживаемости. Для агрессивных лимфом, таких как ДВККЛ, лимфома Беркитта и пр. поддерживающая терапия не проводится. Отсутствие преимущества в увеличении общей выживаемости при применении поддерживающей терапии при агрессивных лимфомах было доказано по результатам рандомизированных исследований. Кроме того, серьезные нежелательные явления или нежелательные явления III/IV степени, включая нейтропению и инфекции, значительно чаще встречались в группе поддерживающей терапии [17]. Однако, при проведении одноцентрового исследования были получены данные, указывающие на улучшение беспрогрессивной выживаемости у больных системной ДВККЛ при применении анти PD-1 ингибиторов [18].
Данных о применении поддерживающей терапии анти PD-1 ингибиторами в первой линии при ПДВККЛ ЦНС на сегодняшний день нет. Однако, учитывая наличие ранних рецидивов заболевания ее применение у больных ПДВККЛ ЦНС является оправданным. В качестве поддерживающей терапии было выбрано использование ингибиторов иммунных контрольных точек: анти PD-1 ингибиторов - ниволумаба или пембролизумаба.
Применение поддерживающей терапии ингибиторами контрольных точек (ниволумаб/пембролизумаб) обусловлено тем, что для ПДВККЛ ЦНС характерна активация иммунных контрольных точек, что проявляется высокой экспрессией PD-L1 и PD-L2 на поверхности опухолевых клеток, которые являются негативными регуляторами работы Т-клеток [7]. Белок программируемой клеточной гибели 1 (PD-1), экспрессирующийся преимущественно на активированных Т-клетках, является важным рецептором контрольной точки иммунного ответа. PD-1 передает ингибирующие сигналы в Т-клетки после связывания с лигандами PD-1 (PD-L), PD-L1 или PD-L2 на опухолевых клетках и в микроокружении опухоли. Помимо связывания с PD-1, PD-L1 может связываться с CD80/B7-1, а PD-L2 может связываться с RGMb, способствуя толерантности. Клетки В-клеточной лимфомы экспрессируют главный комплекс гистосовместимости (MHC) класса II и костимулирующие молекулы CD80/CD86, которые являются функционально активными, позволяя этим клеткам действовать как антигенпрезентирующие клетки. До 50% больных ПДВККЛ ЦНС утрачивают экспрессию MHC как класса I, так и класса II. ПДВККЛ ЦНС также имеет высокую частоту реаранжировки 9p24.1, связанную со сверхэкспрессией PD-L1/PD-L2, что приводит к снижению экспрессии MHC класса II, что связано с постепенным снижением выживаемости пациентов [19]. В других формах В-НХЛ уровень экспрессии PD-L1 на опухолевых B-клетках низкий: ~5% при фолликулярной лимфоме, 10% при лимфоме из клеток маргинальной зоны и 0% при лимфоме из клеток мантии. В единственном ретроспективном исследовании было показано, что при применении ниволумаба в рецидиве у 4 больных с ПДВККЛ ЦНС была достигнута ПР и в 3 случаях не наблюдалось прогрессирования при сроках наблюдения от 13 до 17 месяцев [7].
Применение ингибиторов иммунных контрольных точек направлено на включение Т-клеточного иммунитета, вследствие ингибирования PD-1, который блокирует активность Т-клеток. В настоящее время применение ниволумаба и пембролизумаба зарегистрировано только для лечения нескольких видов рака и в рецидиве лимфомы Ходжкина после 3 линий предшествующей терапии, включая ауто-ТГСК [20,21], в качестве поддерживающей терапии для пациентов с ПДВККЛ ЦНС не применялась. Таким образом, принципиальным отличием разработанного подхода является включение ингибиторов контрольных точек (ниволумаба, пембролизумаба) в первую линию у больных первичной лимфомой ЦНС в течение 6 месяцев после ауто-ТГСК (таблица 5).
Среди основных неблагоприятных явлений при применении анти PD-1 ингибиторов выделяют аутоиммунные осложнения - тромбоцитопения, анемия, тиреоидит, миокардит, пульмонит, гепатит, колит и пр. [20, 21]. Однако при применении в рамках протокола «CNS-2021» ни у одного пациента не было зарегистрировано побочных явлений на этапе поддерживающей терапии.
Таблица 5. Поддерживающая терапия после ауто-ТГСК
Далее в описание приводится раскрытия сущности изобретения и его реализация.
Пред началом терапии проводится обследование пациента, которое включает следующее.
Проводят морфологическое исследование, клинический анализ крови, общий анализ мочи, биохимический анализ крови (общий белок и белковые фракции, креатинин, мочевина, мочевая кислота, билирубин, АЛТ, АСТ, щелочная фосфатаза, ЛДГ, амилаза, электролиты, глюкоза), анализ крови на кислотно - щелочное равновесие (по показаниям).
Проводят комплексный гематологический анализ, который позволяет оценить, насколько эффективно работает гемостаз пациента (коагулограмма (АЧТВ, ПТИ, ТВ, фибриноген, XIIa- зависимый фибринолиз, D-dimer)).
Проводят комплексное молекулярно-генетическое исследование, который позволяет оценить генетический риск тромбофилии. Иммунохимическое исследование сыворотки и мочи, СРБ, β2 - микроглобулин. Проводят исследование крови пациента на гепатиты, ВИЧ, сифилис. Определяют группу крови, резус - фактор пациента. Берут пробу Реберга (определяют клиренс креатинина по формуле Кокрофта-Голта). Пациенту выполняют ЭКГ, эхокардиографию, магнитно - резонансную томографию головного мозга с внутривенным контрастированием, люмбальную пункцию с интратекальным введением трех цитостатиков (метотрексат 15 мг, цитарабин 30 мг, дексаметазон 4 мг) с цитологическим, вирусологическим, микробиологическим исследованиями спинномозговой жидкости, исследованием В - клеточной клональности в СМЖ, иммунофенотипическое исследование спинномозговой жидкости (при отсутствии противопоказаний к выполнению люмбальной пункции), электроэнцефалограмма, МРТ сосудов головного мозга (МР - ангиография) (по показаниям), компьютерную томографию органов брюшной полости, грудной клетки, малого таза/ ПЭТ/КТ исследование.
Осуществляют верификация морфологического варианта очагового образования ЦНС (стереотаксическая биопсия, трепанация черепа с биопсией/удалением внутримозгового образования): гистологическое и иммуногистохимическое исследования на гистологических препаратах биоптатов опухоли (CD20, CD45, CD79, MuM1, BCL6, BCL2, CD10, Ki-67).
Проводят Цитогенетическое исследование - FISH на BCL2, BCL6, c-MYC, делецию 17р13, молекулярно-генетическое исследование на наличие мутации p.L625P в гене MYD88 в биоптате опухоли и свободной опухолевой ДНК в сыворотке крови и спинномозговой жидкости (при наличии лаборатории молекулярной гематологии).
Пациент проходит консультация офтальмолога, невролога, осмотр гинеколога, выполнение теста на беременность (для женщин).
Проводят трепанобиопсию с цитологическим исследованием костного мозга (миелограмма), гистологическим исследованием трепанобиоптата, исследованием В - клеточной клональности костного мозга.
Проводят фиброгастродуоденоскопия, фиброколоноскопия с биопсией при наличии видимых изменений слизистой оболочки (по показаниям)
По желанию пациента может быть произведено криоконсервирование спермы.
Как было отмечено ранее заявленное изобретение состоит 3-х этапов терапии, включенных в единый протокол лечения больных ПДВККЛ ЦНС - «CNS-2021» (фигура 1).
На первом этапе терапии проводится уменьшение объема опухолевой массы и устранение неврологического дефекта, путем применения коротко-импульсной программы (R-MPV + леналидомид). Перечень препаратов, дозировка, способ введения и дни введения в рамках одного курса индукционной химиотерапии (ХТ) приведены в таблице 6.
В рамках первого этапа протокол лечения больных ПДВККЛ ЦНС проводят 4 цикла индукционной ХТ. Интервалы между курсами индукционной ХТ составляют 6 (после 1,3 курсов) и 12 дней (после 2,4 курсов).
Таблица 6
Интервалы между курсами ХТ увеличиваются на весь период необходимый для купирования следующих осложнений:
Развитие тяжелых инфекционных осложнений, требующих проведения массивной противомикробной терапии;
Развитие тяжелых токсических осложнений (почечная, печеночная, кардиальная токсичность);
Развитие длительных периодов цитопении (лейкопении, тромбоцитопении), требующих проведения заместительной терапии компонентами крови.
В рамках первого этапа терапии (RL-MPV) протокола лечения пациентов с ПДВККЛ ЦНС лекарственные препараты назначают в следующем порядке.
Ритуксимаб назначается в дозе 375 мг/м² в 1 день курса. Препарат растворяют в 500 мл физиологического раствора 0,9% натрия хлорида и вводят внутривенно инфузоматом с начальной скоростью введения 50 мг/ч, с дальнейшим увеличением скорости на 50 мг/ч каждый час, до максимальной 400 мг/ч. Перед введением ритуксимаба за 30 минут проводят премедикацию (анальгетик/антипиретик: кетопрофен 100 мг в/в струйно; антигистаминный препарат: дифенгидрамин 10 мг в/в струйно, глюкокортикостероидный препарат: дексаметазон 4 мг в/в струйно).
Метотрексат назначается в дозе 3,5 г/м² в 2 день курса RL-MPV. Препарат растворяют в 1000 мл физиологического раствора 0,9% натрия хлорида и вводят в течение 2 часов. Накануне и в первые 3 дня курса проводится водная нагрузка не менее 2 л в сутки, вводится 4% гидрокарбоната натрия в дозе 200 мл в течение 24 часов. Для снижения токсического действия препарата через 6 часов после окончания инфузии вводится каждые 3 часа (8 раз в сутки) фолината кальция 25 мг внутривенно струйно и 25 мг внутрь. Контроль уровня концентрации метотрексата в сыворотке крови, уровня креатинина, мочевины, билирубина, АСТ, АЛТ проводится через 24 часа от начала инфузии препарата. При высоком уровне метотрексата в сыворотке продолжают введение фолината кальция до полной элиминации препарата (с коррекцией дозы в зависимости от концентрации метотрексата).
Винкристин назначается в дозе 2 мг/сутки во 2 день курса. Препарат растворяют в 20 мл физиологического раствора и вводится внутривенно струйно.
Прокарбазин назначается в дозе 100 мг/м² внутрь с 2 по 8 день каждого нечетного курса (1,3).
Леналидомид назначается в дозе 25 мг внутрь с 2 по 10 день каждого нечетного курса (1,3).
В рамках первого этапа терапии (RL-MPV) проводят сопроводительную терапию (инфузионную нагрузку) которая включает:
Водная нагрузка. Проводится гипергидратация из расчета 3000 мл/м2 в сутки в/в, начиная за 1-2 дня до начала химиотерапии и завершая через 3-5 дней после ее окончания, и коррекцию метаболических нарушений. Для оценки состояния водного баланса, предотвращения объемной перегрузки ежедневно взвешивают пациента, контролируют центральное венозное давление 2 раза в день, диурез и баланс жидкости - каждые 6 часов. Контроль электролитов (особенно калия и кальция), креатинина, мочевины, мочевой кислоты, общего белка, альбуминов, фосфатов, pH мочи - до полихимиотерапии и на второй день после нее. Контроль диуреза, баланса жидкости. При недостаточном мочевыделении - стимуляция фуросемидом в дозе 1-10 мг/кг, при гипоальбуминемии - нормализация уровня альбумина.
Гипоурикемическая терапия. Назначается аллопуринол нутрь в дозе 300 мг в сутки в течение 10 дней химиотерапии на каждом курсе. Аллопуринол тормозит распад ксантина и гипоксантина до мочевой кислоты, ингибируя ксантиноксидазу и снижая образование уратов в сыворотке.
Осуществляет восстановление синтеза фолиевой кислоты. С целью восстановления синтеза фолиевой кислоты через 12 часов после завершения инфузии метотрексата назначают кальция фолинат в дозе 25 мг в/в струйно в 20 мл и при развитии тошноты, рвоты при струйном введении в/в капельно в 100 мл 0,9% натрия хлорида 8 раз в сутки. Такая же доза кальция фолината назначается внутрь 8 раз в сутки через равные временные интервалы. Остаточную концентрацию метотрексата в сыворотке определяют через 24 часа от начала инфузии и далее, при необходимости, через каждые 6 часов до ее нормализации. Обычно концентрация метотрексата нормализуется через 24-48 часов (0 ммоль/л).
Проводится противоязвенная терапия. Для профилактики эрозивного гастрита назначается омепразол, 20 мг 2 раза в сутки. При невозможности перорального приема препаратов-омепразол 20 мг 2 раза в сутки в/в струйно.
Проводится антикоагулянтная терапия. Для профилактики тромботических осложнений назначают гепарин в начальной дозе 500 ед/ч под контролем АЧТВ. При сохранении гиперкоагуляции дозу увеличивают на 250 ед/ч до достижения АЧТВ, равного 1,5-2,0 нормам. При невозможности проводить круглосуточную инфузию гепарина назначают низкомолекулярные гепарины п/к. Критерии прекращения терапии гепарином: снижение числа тромбоцитов ниже 50×109/л при наличии большой массы опухоли; снижение числа тромбоцитов ниже 100×109/л при полной регрессии опухоли; геморрагический синдром.
Проводится противорвотная терапия. Перед введением противоопухолевых препаратов назначают ондансетрон в дозе 8 мг в/в струйно. При возникновении тошноты возможно введение дополнительной дозы препарата.
Проводится антиконвульсантная терапия. С целью профилактики судорожного синдрома назначается противосудорожный препарат леветирацетам, в дозировке от 500 мг/сутки до максимальной дозы 3 г/сутки, при этом доза корректируется под контролем энцефалограммы.
При необходимости назначается противоотечная терапия с использованием осмотических диуретиков (маннитол в виде круглосуточной инфузии) и глюкокортикостероиды (дексаметазон).
На втором этапе терапии выполняют ауто-ТГСК в миелоаблативном режиме кондиционирования (ВВС - кармустин, бусульфан, циклофосфамид), направленного на эрадикацию опухолевого клона со свойствами медленно-делящихся стволовых клеток. Перечень препаратов, дозировка, способ введения и дни введения приведены в таблице 7.
Таблица 7 Программа высокодозной химиотерапии ВВС и ауто-ТГСК
В рамках второго этапа терапии протокола лечения пациентов с ПДВККЛ ЦНС лекарственные препараты назначают в следующем порядке.
Кармустин назначается в дозе 400 мг. Препарат разводят в 500 мл физиологического раствора 0,9% натрия хлорида и вводят внутривенно капельно в течении 2 часов в - 6 день перед ауто - ТГСК.
Бусульфан назначается в дозе 4 мг/кг перорально в -5,-4 дни перед ауто - ТГСК. С целью профилактики судорожного синдрома назначаются противосудорожные препараты: леветирацетам в дозировке от 500 мг/сутки до максимальной дозы 3 г/сутки (доза корректируется под контролем энцефалограммы и степени судорожной активности) или финлепсин в дозировке 200 мг/сутки и реланиум в дозировке 10 мг/сутки, в дни приема бусульфана.
Циклофосфамид назначается в дозе 60 мг/кг в -3,-2 дни перед ауто- ТГСКК. Препарат разводят в 500 мл физиологического раствора 0,9% натрия хлорида. Длительность инфузии циклофосфамида 2 часа. Коррекция дозы: при уровне билирубина, равном 3-5 нормам, или активности АСТ более 180 ед/л дозу уменьшают на 25%. Для снижения токсического действия препарата одновременно с инфузией циклофосфамида, через 4 и 8 часов от начала инфузии назначается уромитексан в дозе 15 мг/кг.
На 2 этапе терапии (BBC) проводят сопроводительную терапию которая включает:
Водная нагрузка. Проводится гипергидратацию из расчета 1000 мл/м2 в сутки в/в, начиная за 1-2 дня до начала химиотерапии и далее на весь период терапии. Для оценки состояния водного баланса, предотвращения объемной перегрузки ежедневно взвешивают пациента, контролируют центральное венозное давление 2 раза в день, диурез и баланс жидкости - каждые 6 часов. Контроль диуреза, баланса жидкости. При недостаточном мочевыделении - стимуляция фуросемидом в дозе 1-10 мг/кг, при гипоальбуминемии - нормализация уровня альбумина.
Проводится гипоурикемическая терапия. Назначается препарат аллопуринол внутрь в дозе 300 мг в сутки в течение 10 дней химиотерапии на каждом курсе. Аллопуринол тормозит распад ксантина и гипоксантина до мочевой кислоты, ингибируя ксантиноксидазу и снижая образование уратов в сыворотке.
Проводится противоязвенная терапия. Для профилактики эрозивного гастрита назначается омепразол, 20 мг 2 раза в сутки, или ранитидин, 150 мг 2 раза в сутки. При невозможности перорального приема препаратов-фамотидин в дозировке 20 мг 2 раза в сутки в/в струйно, или омепразол в дозироровке 20 мг 2 раза в сутки в/в струйно за 30 минут до еды.
Проводится антикоагулянтная терапия. Для профилактики тромботических осложнений назначают гепарин в дозе 500 ед/ч под контролем АЧТВ. Терапия гепарином начинается за 1-2 дня до начала химиотерапии и продолжается до 14 дней после трансфузии ауто-ГСК вне зависимости от количества тромбоцитов. При снижении количества тромбоцитов менее 50х109/л или развитие геморрагических осложнений выполняются заместительные трансфузии тромбоконцентратом.
Проводится противорвотная терапия. Перед введением противоопухолевых препаратов назначают ондансетрон в дозе 8 мг в/в струйно. При возникновении тошноты возможно введение дополнительной дозы препарата.
Проводится антиконвульсантная терапия. С целью профилактики судорожного синдрома назначаются противосудорожные препараты (леветирацетам, максимальная доза 3 г/сутки, доза корректируется под контролем энцефалограммы).
Проводится гепатопротекторная терапия. С целью профилактики гепатотоксичности назначается урсодезоксихолевая кислота в дозе 250 мг х 3 р/сутки внутрь, запивая небольшим количеством воды.
Третий поддерживающий этап направлен на включение Т-клеточного иммунитета с помощью применения ингибиторов иммунных контрольных точек PD: ниволумаб, пембролизумаб в течение 6 месяцев.
В рамках третьего поддерживающего этапа терапии протокола лечения пациентов с ПДВККЛ ЦНС лекарственные препараты назначают в следующем порядке.
Ниволумаб назначается в дозе по меньшей мере 40 мг в сутки и до 3 мг/кг/сутки через 3 месяца после ауто-ТГСК в течение 6 месяцев каждые 2 недели. Препарат разводят в 150 мл физиологического раствора 0,9% натрия хлорида и вводят внутривенно капельно в течении 40-60 мин. Перед введением ниволумаба необходимо вводить кетопрофен в дозе 100 мг с целью премедикации.
Пембролизумаб назначается в дозе по меньшей мере 100 мг в сутки и до 2 мг/кг/сутки через 3 месяца после ауто-ТГСК в течение 6 месяцев каждые 3 недели. Препарат разводят в 150 мл физиологического раствора 0,9% натрия хлорида и вводят внутривенно капельно в течении 40-60 мин. Перед введением пембролизумаба необходимо вводить кетопрофен в дозе 100 мг с целью премедикации.
Промежуточное стадирование пациента проводится на этапах индукции и консолидации ремиссии (после каждого курса индукции, после ауто-ТГСК) посредством осуществления:
МРТ головного мозга с болюсным контрастным усилением после каждого курса ХТ;
Энцефалограмма (по показаниям);
Люмбальная пункция с цитологическим, иммунофенотипическим, молекулярно-генетическим (В-клеточная клональность, мутации MYD88) исследованиями.
Контрольное стадирование пациента проводится на поддерживающем этапе терапии и последующие полгода каждые 3 месяца и далее каждые 6 месяцев в течении 5 лет посредством осуществления:
МРТ головного мозга с болюсным контрастным усилением
Энцефалограмма (по показаниям);
Люмбальная пункция с цитологическим, иммунофенотипическим, молекулярно-генетическим (В-клеточная клональность, мутации MYD88) исследованиями (при условии наличия нейролейкемии в дебюте).
Контрольного обследования пациента проводится в следующие временные интервалы:
- в течение 1-го года - каждые 3 месяца;
- со 2-го года - каждые 6 месяцев.
Сущность изобретения пояснена примерами реализации и использования, которые не ограничивают объем правовой охраны.
Клинический случай №1.
Пациентка Ж., 46 лет. Анамнез заболевания с марта 2021 года, когда впервые появились выраженные головные боли, эпизоды головокружения, дезориентация, потеря памяти. По данным МРТ головного мозга было выявлено объемное образование задней черепной ямки справа с прорастанием в правую гемисферу мозжечка, с выраженным отеком правой гемисферы мозжечка, внутренняя окклюзионная гидроцефалия, аксиальное вклинение. В марте 2021 года была выполнена субокципитальная парамедианная резекционная краниотомия справа, удаление опухоли правой гемисферы мозжечка. По данным гистологического и ИГХ исследования заподозрена диффузная В-крупноклеточная лимфома. С целью исключения генерализации процесса в мае 2021 года было выполнено ПЭТ/ КТ: в правой затылочной области очаг гиперметаболизма 50х40х30 мм, SUVmax 25,59. Данных за наличие очагов патологической плотности других локализаций не обнаружено.
Пациентка обратилась на консультацию в ФГБУ «НМИЦ Гематологии» МЗ РФ. На основании гистологического и иммуногистохимического исследований был установлен диагноз первичной ДВККЛ ЦНС: диффузный лимфоидный инфильтрат из клеток среднего и крупного размера с округло-овальными ядрами, морфологией центро- и иммунобластов. Опухолевые клетки лимфоидного инфильтрата экспрессировали CD20+, MUM.1+, BCL-6+, BCL-2+, c-Myc-позитивны <10% опухолевых клеток. Индекс пролиферативной активности по Ki-67 составлял 70-80%.
Учитывая тяжесть состояния, объемное образование головного мозга, угрозу вклинения, с мая 2021 года по июнь 2021 года было проведено 4 курса химиотерапии по разработанной программе RL-MPV (ритуксимаб 375 мг/м2 в/в капельно в 1 день цикла, метотрексат 3500 мг/м2 в/в капельно во 2 день цикла в течение 2-х часов, винкристин 2 мг в/в струйно во 2 день цикла, прокарбазин 100 мг/м2 перорально с 2 по 8 дни цикла, леналидомид 25 мг/сутки per os с 2 по 8 дни цикла). Переносимость удовлетворительная. Тяжелых инфекционных и токсических осложнений в межкурсовых интервалах зарегистрировано не было. После 2-го курса химиотерапии проводилась стимуляция лейкопоэза для сбора и заготовки ауто-ГСК, был выполнен сбор и заготовка ауто-ГСК. По данным контрольной МРТ головного мозга (от 09.2021) достигнута полная ремиссия заболевания.
С целью консолидации ремиссии была проведена высокодозная химиотерапия (ВХТ) в режиме кондиционирования ВВС - кармустин 400 мг/сутки в/в капельно в -6 день перед ауто-ТГСК, бусульфан 4 мг/кг перорально в -5,-4 дни перед ауто-ТГСК, циклофосфамид 60 мг/кг в/в капельно в -3,-2 дни перед ауто-ТГСК. В 0 день была выполнена трансфузия 4,2×106/кг CD34+ клеток. Трансфузию перенесла удовлетворительно. Посттрансплантационный период осложнился развитием миелотоксического агранулоцитоза, тромбоцитопении, инфекционными осложнениями. Из очагов инфекции: стоматит, трещина анальной области. Проводилась стимуляция гемопоэза, массивная заместительная гемотрансфузионная терапия, противомикробная терапия. Через 9 дней после ауто-ТГСК отмечалось восстановление количества нейтрофилов и тромбоцитов, регресс инфекционных осложнений. В течение 6 месяцев после ауто-ТГСК проводилась поддерживающая терапия ниволумабом в дозе 3 мг/кг/сутки каждые 2 недели. В настоящее время при сроке наблюдения +29 месяцев после ауто-ТГСК сохраняется полная ремиссия заболевания.
Клинический случай №2.
Пациент, Ж., 44 лет. Анамнез заболевания с февраля 2021 года, когда после перенесенной новой коронавирусной инфекции (от января 2021 года) пациентка отметила снижение кратковременной памяти, в марте полная потеря памяти на все происходящие события, выраженная сонливость, апатия. 19 марта 2021 года была выполнена электроэнцефалограмма, по данным которой были выявлены умеренные нарушения без эпиактивности головного мозга, дизритмия.
21.03.2021 была выполнена МРТ головного мозга: выявлено образование в левой гемисфере мозга размерами 1,3×1,3×1,2 см, с наличием зоны перифокального отека, компремированием переднего рога правого бокового желудочка, аналогичное образование было выявлено в области задней ножки внутренней капсулы, размерами 1,9×2,1×1,9 см.
В рамках онкопоиска было выполнено ПЭТ/КТ исследование: данных за наличие патологических очагов метаболической активности других локализаций выявлено не было.
В связи с наличием выраженного перифокального отека вещества головного мозга, дислокацией срединных структур, угрозой вклинения была начата противоотечная терапия глюкокортикостероидными гормонами. На фоне проводимой терапии отмечался регресс опухолевых образований в головном мозге, в связи с чем выполнить биопсию на тот момент не предоставлялось возможным. Терапия дексаметазоном была прекращена, через 3 недели после отмены была выполнена контрольная МРТ (от 25.04.2021) - отмечено увеличение размеров опухолевых очагов, появление нового очага размером 3,4 мм. 22 мая 2021 года была выполнена очередная МРТ головного мозга: выявлена дальнейшая отрицательная динамика - образование в области внутренней капсулы 31×28×28 мм, с перифокальным отеком; поперечная дислокация структур, аксиальная дислокация структур.
В мае 2021 года была выполнена стереотаксическая биопсия с биопсией опухолевого образования: было заподозрено лимфопролиферативное заболевание. Самостоятельно обратилась на консультацию в ФГБУ НМИЦ Гематологии МЗ РФ.
На основании гистологического и иммуногистохимического исследований был установлен диагноз первичной ДВККЛ ЦНС: массивный инфильтрат из крупных клеток с морфологией центробластов и иммунобластов, участками периваскулярного роста. Опухолевые клетки экспрессировали CD20+, BCL-2+, BCL-6+, MUM.1+, с-Myc - 40% опухолевых клеток. Индекс пролиферативной активности по Ki-67 составлял 80% позитивных клеток.
При поступлении состояние пациентки было тяжелым, что было обусловлено дебютом основного заболевания с поражением ЦНС, неврологическим дефицитом. В период с июня 2021 г. по август 2021 г. пациентке было проведено 4 курса химиотерапии по разработанной программе RL-MPV (ритуксимаб 375 мг/м2 в/в капельно в 1 день цикла, метотрексат 3500 мг/м2 в/в капельно во 2 день цикла в течение 2-х часов, винкристин 2 мг в/в струйно во 2 день цикла, прокарбазин 100 мг/м2 перорально с 2 по 8 дни цикла, леналидомид 25 мг/сутки перорально с 2 по 8 дни цикла). Переносимость удовлетворительная. Тяжелых инфекционных и токсических осложнений в межкурсовых интервалах зарегистрировано не было. После 2-го курса химиотерапии проводилась стимуляция лейкопоэза для сбора и заготовки ауто-ГСК, был выполнен сбор и заготовка ауто-ГСК. По данным контрольной МРТ головного мозга (от 08.2021) достигнута полная ремиссия заболевания.
С целью консолидации ремиссии была проведена высокодозная химиотерапия (ВХТ) в режиме кондиционирования ВВС - кармустин 400 мг/сутки в/в капельно в -6 день перед ауто-ТГСК, бусульфан 4 мг/кг перорально в -5,-4 дни перед ауто-ТГСК, циклофосфамид 60 мг/кг в/в капельно в -3,-2 дни перед ауто-ТГСК. В 0 день была выполнена трансфузия 4,5×106/кг CD34+ клеток. Трансфузию перенесла удовлетворительно. Посттрансплантационный период осложнился развитием миелотоксического агранулоцитоза, тромбоцитопении, инфекционными осложнениями. Из очагов инфекции - стоматит, энтеропатия. Проводилась стимуляция гемопоэза, заместительная гемотрансфузионная терапия, противомикробная терапия. Через 15 дней после ауто-ТГСК отмечалось восстановление количества нейтрофилов и тромбоцитов, регресс инфекционных осложнений. В течение 6 месяцев после ауто-ТГСК проводилась поддерживающая терапия ниволумабом в дозе 3 мг/кг/сутки каждые 2 недели. В настоящее время при сроке наблюдения +28 месяцев после ауто-ТГСК сохраняется полная ремиссия заболевания.
Клинический случай №3.
Пациент М., 51 года. Анамнез заболевания с ноября 2021 года, когда впервые появилась головная боль с иррадиацией в шею, головокружение, шаткость походки, тошнота, повышение артериального давления до 160/100 мм рт ст, появление моторной афазии. По данным МРТ головного мозга была выявлена опухоль левой височно-теменной локализации 62*48*47 мм, единичные очаги до 3 мм в лобных долях. В ноябре 2021 года пациенту была выполнена костно-пластическая трепанация черепа в левой теменно-затылочной области, микрохирургическое удаление опухоли в области левой затылочной доли головного мозга. При первичном гистологическом исследовании (без ИГХ) было заподозрено лимфопролиферативное заболевание. Пациент обратился на консультацию в ФГБУ «НМИЦ Гематологии» МЗ РФ.
На основании гистологического и иммуногистохимического исследований был установлен диагноз первичной ДВККЛ ЦНС: массивный инфильтрат из крупных клеток с морфологией центробластов и иммунобластов, участками периваскулярного роста. Опухолевые клетки экспрессировали CD20+, BCL-2+, BCL-6+, MUM.1+. Индекс пролиферативной активности по Ki-67 составлял 90% позитивных клеток.
При поступлении состояние больного тяжелое, тяжесть состояния обусловлена дебютом основного заболевания с поражением ЦНС, снижением когнитивных функций (афазия, апраксия, снижение памяти, проблемы с вербальным общением). Учитывая тяжесть состояния в период с января по март 2021 гг пациенту было проведено 4 курса химиотерапии по разработанной программе RL-MPV (ритуксимаб 375 мг/м2 в/в капельно в 1 день цикла, метотрексат 3500 мг/м2 в/в капельно во 2 день цикла в течение 2-х часов, винкристин 2 мг в/в струйно во 2 день цикла, прокарбазин 100 мг/м2 перорально с 2 по 8 дни цикла, леналидомид 25 мг/сутки перорально с 2 по 8 дни цикла). Переносимость удовлетворительная. Тяжелых инфекционных и токсических осложнений в межкурсовых интервалах зарегистрировано не было. После 2-го курса химиотерапии проводилась стимуляция лейкопоэза для сбора и заготовки ауто-ГСК, был выполнен сбор и заготовка ауто-ГСК. По данным контрольной МРТ головного мозга (от 03.2022) достигнута полная ремиссия заболевания.
С целью консолидации ремиссии была проведена высокодозная химиотерапия (ВХТ) в режиме кондиционирования ВВС - кармустин 400 мг/сутки в/в капельно в -6 день перед ауто-ТГСК, бусульфан 4 мг/кг перорально в -5,-4 дни перед ауто-ТГСК, циклофосфамид 60 мг/кг в/в капельно в -3,-2 дни перед ауто-ТГСК. В 0 день была выполнена трансфузия 8,8×106/кг CD34+ клеток. Трансфузию перенес удовлетворительно. Посттрансплантационный период осложнился развитием миелотоксического агранулоцитоза, тромбоцитопении, инфекционными осложнениями. Из очагов инфекции - стоматит. Проводилась стимуляция гемопоэза, заместительная гемотрансфузионная терапия, противомикробная терапия. Через 9 дней после ауто-ТГСК отмечалось восстановление количества нейтрофилов и тромбоцитов, регресс инфекционных осложнений. В течение 6 месяцев после ауто-ТГСК проводилась поддерживающая терапия ниволумабом в дозе 3 мг/кг/сутки каждые 2 недели. В настоящее время при сроке наблюдения +21 месяц после ауто-ТГСК сохраняется полная ремиссия заболевания.
Клинический случай №4.
Пациент М., 20 лет. Анамнез заболевания с февраля 2022 года, когда впервые появилась неврологическая симптоматика в виде нарушения кратковременной памяти, головокружения. По данным МРТ головного мозга от марта 2022 года было выявлено диффузное поражение головного мозга с преимущественным поражением глубоких отделов, распространяющаяся вдоль эпендимы боковых желудочков с переходом на колено мозолистого тела. По данным ПЭТ КТ от 07.04.2022: очагов патологической метаболической активности не выявлено. В июне 2022 года в ФГАУ «НМИЦ нейрохирургии им. ак. Н.Н. Бурденко» МЗ РФ была выполнена стереотаксическая биопсия опухоли подкорковых узлов справа. По данным гистологического исследования был установлен диагноз диффузной В-крупноклеточной лимфомы ЦНС.
Для дальнейшего лечения пациент был направлен в ФГБУ «НМИЦ Гематологии» МЗ РФ. На основании пересмотра готовых гистологических и иммуногистохимических препаратов биоптата опухолевого образования головного мозга диагноз первичной ДВККЛ ЦНС был подтвержден: клетки крупного размера и округлыми ядрами, отчетливыми ядрышками, выраженными морфологическими признаками апоптоза. Клетки инфильтрата экспрессировали CD20+, CD79a+, MUM.1+, BCL-2+, BCL-6+. Индекс пролиферативной активности по Ki-67 составлял в среднем 40% позитивных клеток.
Учитывая тяжесть состояния, массивное опухолевое поражение ЦНС с июня 2022 года по июль 2022 года пациенту было проведено было проведено 4 курса химиотерапии по разработанной программе RL-MPV (ритуксимаб 375 мг/м2 в/в капельно в 1 день цикла, метотрексат 3500 мг/м2 в/в капельно во 2 день цикла в течение 2-х часов, винкристин 2 мг в/в струйно во 2 день цикла, прокарбазин 100 мг/м2 перорально с 2 по 8 дни цикла, леналидомид 25 мг/сутки перорально с 2 по 8 дни цикла). Переносимость удовлетворительная. Тяжелых инфекционных и токсических осложнений в межкурсовых интервалах зарегистрировано не было. После 2-го курса химиотерапии проводилась стимуляция лейкопоэза для сбора и заготовки ауто-ГСК, был выполнен сбор и заготовка ауто-ГСК. По данным контрольной МРТ головного мозга (от 09.2021) достигнута полная ремиссия заболевания.
С целью консолидации ремиссии была проведена высокодозная химиотерапия (ВХТ) в режиме кондиционирования ВВС - кармустин 400 мг/сутки в/в капельно в -6 день перед ауто-ТГСК, бусульфан 4 мг/кг перорально в -5,-4 дни перед ауто-ТГСК, циклофосфамид 60 мг/кг в/в капельно в -3,-2 дни перед ауто-ТГСК. В 0 день была выполнена трансфузия 5,2×106/кг CD34+ клеток. Трансфузию перенесла удовлетворительно. Посттрансплантационный период осложнился развитием миелотоксического агранулоцитоза, тромбоцитопении, инфекционными осложнениями. Из очагов инфекции: мукозит, энтеропатия, воспалительный инфильтрат в подмышечной области справа. Проводилась стимуляция гемопоэза, массивная заместительная гемотрансфузионная терапия, противомикробная терапия. Через 10 дней после ауто-ТГСК отмечалось восстановление количества нейтрофилов и тромбоцитов, регресс инфекционных осложнений. В течение 6 месяцев после ауто-ТГСК проводилась поддерживающая терапия пембролизумабом в дозе 2 мг/кг/сутки каждые 3 недели. В настоящее время при сроке наблюдения +16 месяцев после ауто-ТГСК сохраняется полная ремиссия заболевания.
Клинический случай №5.
Пациент, М., 63 лет. Анамнез заболевания с июня 2022 года с развития нарушений кратковременной памяти. По данным МРТ головного мозга от 06.2022 г. было выявлено объемное образование в лобной доле справа размерами до 35х30х32 мм, окруженное зоной отека до 22 мм без смещения срединных структур. В ОКБ по месту жительства в июне 2022 года была выполнена костно-пластическая трепанация черепа с удалением опухоли лобной доли справа, было заподозрено лимфопролиферативное заболевание. Пациент самостоятельно обратился на консультацию в ФГБУ «НМИЦ гематологии» МЗ РФ.
На основании гистологического и иммуногистохимического исследований был установлен диагноз первичной ДВККЛ ЦНС: частицы ткани головного мозга с массивным крупноочаговым инфильтратом из крупных клеток с морфологией центробластов и иммунобластов, участки периваскулярного роста. Клетки опухолевого субстрата экспрессируют CD20+, MUM.1+. Индекс пролиферативной активности по Ki-67 составляет 80-90% позитивных клеток.
Из сопутствующих заболеваний в анамнезе: сахарный диабет 2 типа, пароксизмальная форма фибрилляции предсердий, АГ III ст., гипертрофия ЛЖ риск ССО 4-й степени.
Учитывая тяжесть состояния, обусловленное дебютом основного заболевания с поражением ЦНС, неврологическим дефицитом, сопутствующей коморбидностью, в период с июня 2022 г. по сентябрь 2022 г. пациенту было проведено 4 курса химиотерапии по разработанной программе RL-MPV (ритуксимаб 375 мг/м2 в/в капельно в 1 день цикла, метотрексат 3500 мг/м2 в/в капельно во 2 день цикла в течение 2-х часов, винкристин 2 мг в/в струйно во 2 день цикла, прокарбазин 100 мг/м2 перорально с 2 по 8 дни цикла, леналидомид 25 мг/сутки перорально с 2 по 8 дни цикла). Переносимость удовлетворительная. Тяжелых инфекционных и токсических осложнений в межкурсовых интервалах зарегистрировано не было. После 2-го курса химиотерапии проводилась стимуляция лейкопоэза для сбора и заготовки ауто-ГСК, был выполнен сбор и заготовка ауто-ГСК. По данным контрольной МРТ головного мозга (от 09.2022) достигнута полная ремиссия заболевания.
С целью консолидации ремиссии была проведена высокодозная химиотерапия (ВХТ) в режиме кондиционирования ВВС - кармустин 400 мг/сутки в/в капельно в -6 день перед ауто-ТГСК, бусульфан 4 мг/кг перорально в -5,-4 дни перед ауто-ТГСК, циклофосфамид 60 мг/кг в/в капельно в -3,-2 дни перед ауто-ТГСК. В 0 день была выполнена трансфузия 12х106/кг CD34+ клеток. Трансфузию перенес удовлетворительно. Посттрансплантационный период осложнился развитием миелотоксического агранулоцитоза, тромбоцитопении, инфекционными осложнениями. Из очагов инфекции - пневмония, стоматит, энтеропатия. Проводилась стимуляция гемопоэза, заместительная гемотрансфузионная терапия, противомикробная терапия. Через 10 дней после ауто-ТГСК отмечалось восстановление количества нейтрофилов и тромбоцитов, регресс инфекционных осложнений. В течение 6 месяцев после ауто-ТГСК проводилась поддерживающая терапия ниволумабом в дозе 3 мг/кг/сутки каждые 2 недели. В настоящее время при сроке наблюдения +15 месяцев после ауто-ТГСК сохраняется полная ремиссия заболевания.
Клинический случай №6.
Пациентка Ж., 39 лет. Анамнез заболевания с апреля 2022 года, когда впервые отметила эпизод головокружения, нарушения речи, онемения в левой нижней конечности на фоне повышения артериального давления до 170/110 мм рт ст. По месту жительства с подозрением на острое нарушение мозгового кровообращения было выполнено КТ головного мозга, по данным которого были выявлены кистозно-глиозные изменения мозжечка. В мае 2022 года ухудшение состояния в виде усиления головокружения, появления выраженных головных болей, отмечался эпизод потери сознания, было выполнено МРТ головного мозга, по результатам которого было выявлено образование левой лобной доли, размерами 35х37х29мм. По экстренным показаниям пациентке была выполнена стереотаксическая биопсия образования левой лобной доли. По данным гистологического исследования было заподозрено лимфопролиферативное заболевание.
Пациентка самостоятельно обратилась на консультацию в ФГБУ «НМИЦ гематологии» МЗ РФ. На основании пересмотра гистологического и иммуногистохимического исследований был установлен диагноз первичной ДВККЛ ЦНС: частицы ткани головного мозга с мелкоочаговыми инфильтратами из крупных лимфоидных клеток с морфологией центробластов и иммунобластов, частыми фигурами митозов. Клетки опухолевого субстрата мономорфно экспрессируют CD20+, MUM.1+. Индекс пролиферативной активности по Ki-67 составляет до 80% позитивных клеток.
При поступлении состояние пациентки тяжелое. Тяжесть состояния была обусловлена основным заболеванием с поражением ЦНС, неврологической симптоматикой в виде шаткости походки, головокружения.
Учитывая тяжесть состояния в период с августа 2022 г. по октябрь 2022 г. пациентке было проведено 4 курса химиотерапии по разработанной программе RL-MPV (ритуксимаб 375 мг/м2 в/в капельно в 1 день цикла, метотрексат 3500 мг/м2 в/в капельно во 2 день цикла в течение 2-х часов, винкристин 2 мг в/в струйно во 2 день цикла, прокарбазин 100 мг/м2 перорально с 2 по 8 дни цикла, леналидомид 25 мг/сутки перорально с 2 по 8 дни цикла). Переносимость удовлетворительная. Тяжелых инфекционных и токсических осложнений в межкурсовых интервалах зарегистрировано не было. После 2-го курса химиотерапии проводилась стимуляция лейкопоэза для сбора и заготовки ауто-ГСК, был выполнен сбор и заготовка ауто-ГСК. По данным контрольной МРТ головного мозга (от 10.2022) достигнута полная ремиссия заболевания.
С целью консолидации ремиссии была проведена высокодозная химиотерапия (ВХТ) в режиме кондиционирования ВВС - кармустин 400 мг/сутки в/в капельно в -6 день перед ауто-ТГСК, бусульфан 4 мг/кг per os в -5,-4 дни перед ауто-ТГСК, циклофосфамид 60 мг/кг в/в капельно в -3,-2 дни перед ауто-ТГСК. В 0 день была выполнена трансфузия 10,6х106/кг CD34+ клеток. Трансфузию перенесла удовлетворительно. Посттрансплантационный период осложнился развитием миелотоксического агранулоцитоза, тромбоцитопении, инфекционными осложнениями. Из очагов инфекции - фебрильная лихорадка, стоматит, энтеропатия. Проводилась стимуляция гемопоэза, заместительная гемотрансфузионная терапия, противомикробная терапия. Через 12 дней после ауто-ТГСК отмечалось восстановление количества нейтрофилов и тромбоцитов, регресс инфекционных осложнений. В течение 6 месяцев после ауто-ТГСК проводилась поддерживающая терапия ниволумабом в дозе 3 мг/кг/сутки каждые 2 недели. В настоящее время при сроке наблюдения +14 месяцев после ауто-ТГСК сохраняется полная ремиссия заболевания.
Клинический случай №7.
Пациентка Ж., 54 лет. Анамнез заболевания с октября 2022 года, когда впервые отмечалось появление спутанности сознания, шаткость походки, повышение артериального давления до 190/110 мм рт ст, нарушение кратковременной памяти, письма, головных болей, выпадение полей зрения справа. С подозрением на острое нарушение мозгового кровообращения была госпитализирована по месту жительства, где по данным МРТ головного мозга были выявлено внутримозговое объемное образование задних отделов мозолистого тела с прорастанием в правую и левую теменно-затылочную области. В октябре 2022 года пациентке была выполнена стереотаксическая биопсия образования.
Пациентка самостоятельно обратилась на консультацию в ФГБУ «НМИЦ гематологии» МЗ РФ. На основании пересмотра гистологического и иммуногистохимического исследований был установлен диагноз первичной ДВККЛ ЦНС: частицы ткани головного мозга с очаговым и периваскулярным лимфоидным инфильтратом из клеток среднего и крупного размера с округло-овальными ядрами, морфологией центробластов, с морфологическими признаками апоптоза. В готовых ИГХ препаратах клетки опухолевого субстрата экспрессируют CD20+, CD45+, CD79+, MUM.1+, BCL6 +. Индекс пролиферативной активности по Ki-67 составляет 95 % позитивных клеток.
При поступлении состояние пациентки тяжелое. Тяжесть состояния была обусловлена основным заболеванием, поражением ЦНС, неврологической симптоматикой.
Учитывая тяжесть состояния в период с ноября 2022 по декабрь 2022 гг пациентке было проведено 4 курса химиотерапии по разработанной программе RL-MPV (ритуксимаб 375 мг/м2 в/в капельно в 1 день цикла, метотрексат 3500 мг/м2 в/в капельно во 2 день цикла в течение 2-х часов, винкристин 2 мг в/в струйно во 2 день цикла, прокарбазин 100 мг/м2 перорально с 2 по 8 дни цикла, леналидомид 25 мг/сутки перорально с 2 по 8 дни цикла). Переносимость удовлетворительная. Тяжелых инфекционных и токсических осложнений в межкурсовых интервалах зарегистрировано не было. После 2-го курса химиотерапии проводилась стимуляция лейкопоэза для сбора и заготовки ауто-ГСК, был выполнен сбор и заготовка ауто-ГСК. По данным контрольной МРТ головного мозга (от 12.2022) достигнута полная ремиссия заболевания.
С целью консолидации ремиссии была проведена высокодозная химиотерапия (ВХТ) в режиме кондиционирования ВВС - кармустин 400 мг/сутки в/в капельно в -6 день перед ауто-ТГСК, бусульфан 4 мг/кг перорально в -5,-4 дни перед ауто-ТГСК, циклофосфамид 60 мг/кг в/в капельно в -3,-2 дни перед ауто-ТГСК. В 0 день была выполнена трансфузия 4х106/кг CD34+ клеток. Трансфузию перенесла удовлетворительно. Посттрансплантационный период осложнился развитием миелотоксического агранулоцитоза, тромбоцитопении, инфекционными осложнениями. Из очагов инфекции -стоматит. Проводилась стимуляция гемопоэза, заместительная гемотрансфузионная терапия, противомикробная терапия. Через 10 дней после ауто-ТГСК отмечалось восстановление количества нейтрофилов и тромбоцитов, регресс инфекционных осложнений. В течение 6 месяцев после ауто-ТГСК проводилась поддерживающая терапия ниволумабом в дозе 3 мг/кг/сутки каждые 2 недели. В настоящее время при сроке наблюдения +11 месяцев после ауто-ТГСК сохраняется полная ремиссия заболевания.
Таким образом примеры из клинической практики, представленные заявителем и приведенное описание заявленного изобретения иллюстрирует достижение заявленного технического результата в виду следующего.
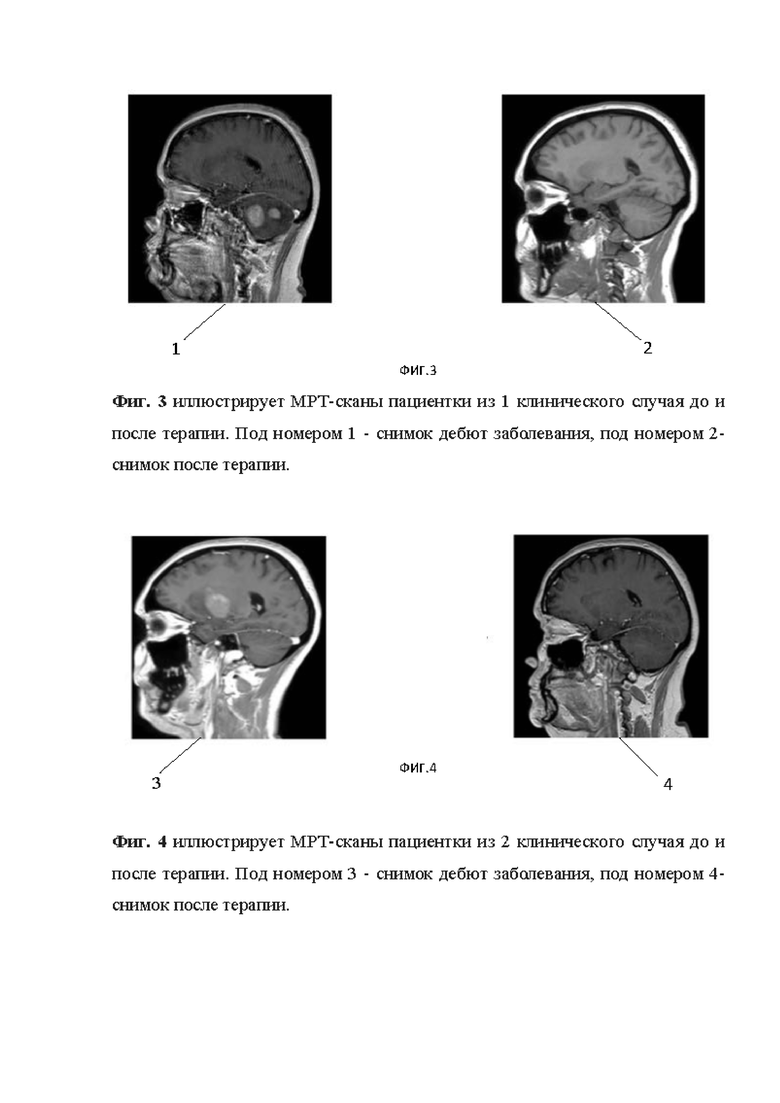
Несмотря на отсутствие препарата тиотепа на территории РФ, применение нового разработанного протокола «CNS-2021» позволило достичь высокой эффективности в терапии данной группы больных. Благодаря применению трехэтапной терапии по протоколу «CNS-2021» заявителю удалось достичь показателей безрецидивной выживаемости 86% и снизить частоту ранних рецидивов заболевания. Так, в период с 2022 по 2023 гг, в проспективное исследование «CNS-2021» было включено 17 больных ПДВККЛ ЦНС, средний возраст которых составил 50 (20-66) лет. При среднем сроке наблюдения 9 (3-29) месяцев из 17 больных живы в полной ремиссии 15 пациентов. Из 17 больных только у 2 (11%) развились ранние рецидивы заболевания, по сравнению с предыдущей программой терапии, при применении которых до 20% пациентов погибали от прогрессии первичной лимфатической опухоли головного мозга. Применение индукционных программ, в рамках протокола «CNS-2021» не приводило к развитию тяжелой гематологической и негематологической токсичности, что позволяло своевременно проводить курсы ПХТ в полном объеме. После проведения миелоаблативных режимов кондиционирования и выполнения ауто-ТГСК не было ни одного летального исхода. Таким образом из представленных материалов следует что заявленное изобретение является новым способом терапии пациентов с диагнозом ПДВККЛ ЦНС, в силу того, что ранее не раскрыто явным образом в ближайших аналогах, которое обеспечивает достижение технического результата который не является ожидаемым для элементов терапии, входящих в состав заявленного изобретения. Данный технический результат достигается за счет признаков, которые отличают заявленное изобретение от его ближайших аналогов, а именно: использование трехэтапной терапии для лечения пациентов с диагнозом ПДВККЛ ЦНС, включающей комбинированное применении на первом этапе леналидомида с программой R-MPV (ритуксимаб, метотрексат, винкристин, прокарбазин) и сопроводительной терапии, состоящей из инфузионной нагрузки, введения фолината кальция для выведения метаболитов метотрексата - для профилактики нефротоксичности от метотрексата, проведение антикоагулянтной терапии (гепарин натрия) на весь период терапии для профилактики тромбозов и венозной тромбоэмболии, включающей проведение ауто-ТГСК в режиме кондиционирования ВВС (кармустин, бусульфан, циклофосфамид) и включающей применение поддерживающей терапии ингибиторами контрольных точек (ниволумаб, пембролизумаб).
Сущность предлагаемого изобретения пояснена на следующих графических материалах:
Фиг. 1 на данной фигуре представлена схема протокола «CNS-2021».
Фиг. 2 на данной фигуре представлены показатели бессобытийной и общей выживаемости у больных ПДВККЛ ЦНС на протоколе «CNS-2021». Показатели БСВ и ОВ у больных ПДВККЛ ЦНС составили 86% и 86% соответственно. Из 17 больных только у 2 развились ранние рецидивы заболевания, вследствие которых оба пациента погибли.
Фиг. 3 иллюстрирует МРТ-сканы пациентки из 1 клинического случая до и после терапии. Под номером 1 - снимок дебют заболевания, под номером 2- снимок после терапии.
Фиг. 4 иллюстрирует МРТ-сканы пациентки из 2 клинического случая до и после терапии. Под номером 3 - снимок дебют заболевания, под номером 4- снимок после терапии.
Фиг. 5 иллюстрирует МРТ-сканы пациента из 3 клинического случая до и после терапии. Под номером 5 - снимок дебют заболевания, под номером 6 снимок после терапии.
Фиг. 6 иллюстрирует МРТ-сканы пациента из 4 клинического случая до и после терапии. Под номером 7 - снимок дебют заболевания, под номером 8 снимок после терапии.
Фиг. 7 иллюстрирует МРТ-сканы пациента из 5 клинического случая до и после терапии. Под номером 9 - снимок дебют заболевания, под номером 10 - снимок после терапии.
Фиг. 8 иллюстрирует МРТ-сканы пациентки из 6 клинического случая до и после терапии. Под номером 11 - снимок дебют заболевания, под номером 12 - снимок после терапии.
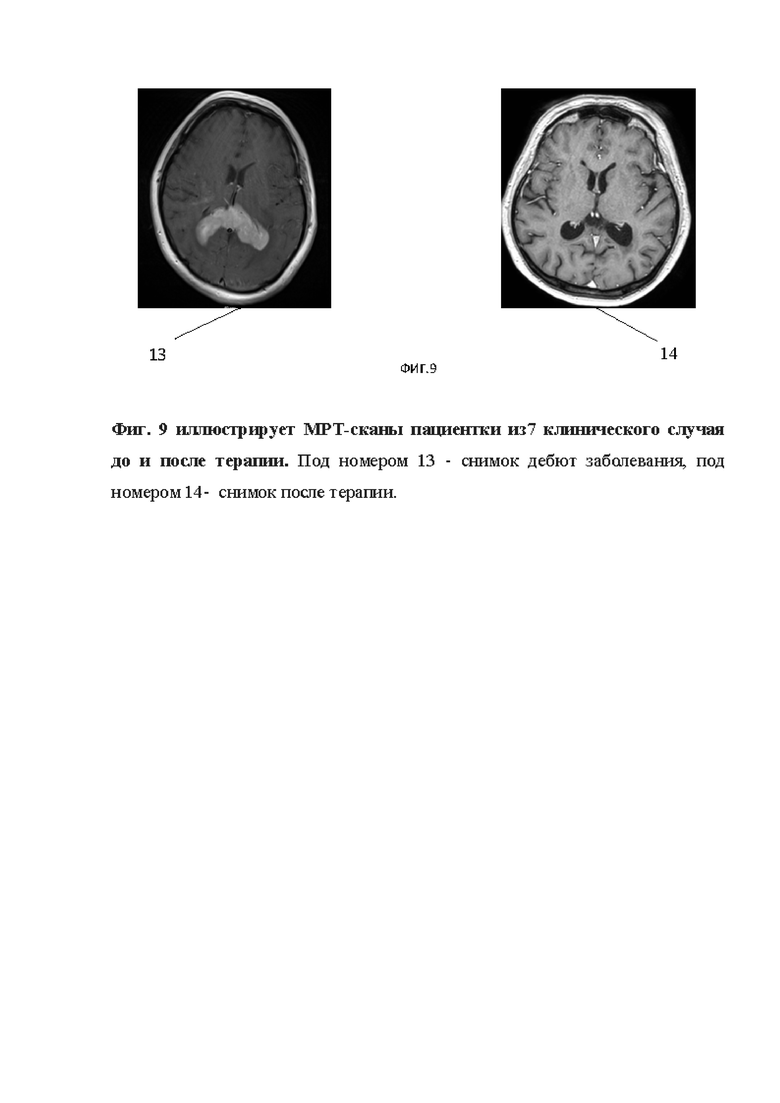
Фиг. 9 иллюстрирует МРТ-сканы пациентки из7 клинического случая до и после терапии. Под номером 13 - снимок дебют заболевания, под номером 14- снимок после терапии.
Источники информации, принятые во внимание при составлении описания изобретения к заявке на выдачу патента РФ на изобретение:
1. Koning M.E. De, Hof J.J., Jansen C. et al. Primary central nervous system lymphoma. J Neurol. 2023;(0123456789). DOI:10.1007/s00415-023-12143-w.
2. Губкин А.В., Звонков Е.Е., Кременецкая А.А. и соавт. Первичные лимфопролиферативные заболевания центральной нервной системы. Клиническая онкогематология. 2008;1(4):323-32.
3. Клинические рекомендации. 2022;
4. Звонков Е.Е., Королева Д.А., Габеева Н.Г. и соавт. Высокодозная химиотерапия первичной диффузной В-крупноклеточной лимфомы центральной нервной системы. Промежуточные результаты протокола CNS-2015. Гематология и трансфузиология. 2019;64(4):447-61.
5. Omuro A., Correa D.D., DeAngelis L.M. et al. R-MPV followed by high-dose chemotherapy with TBC and autologous stem-cell transplant for newly diagnosed primary CNS lymphoma. Blood. 2015;125(9):1403-10. DOI:10.1182/blood-2014-10-604561.
6. Therkelsen K.E., Schaff L.R., Nandakumar S. et al. Long-term Outcomes in Primary CNS Lymphoma After R-MVP and High-Dose Chemotherapy With Autologous Hematopoietic Stem Cell Transplant. Neurology. 2023;101:710-6. DOI:10.1212/WNL.0000000000207490.
7. Wirsching H.-G., Weller M., Balabanov S. et al. Targeted Therapies and Immune Checkpoint Inhibitors in Primary CNS Lymphoma. Cancer. 2021;13(3073):1-13.
8. Gribben J.G., Fowler N., Morschhauser F. Mechanisms of Action of Lenalidomide in B-Cell Non-Hodgkin Lymphoma. J Clin Oncol. 2015;33(25):2803-11. DOI:10.1200/JCO.2014.59.5363.
9. Леналидомид - инструкция по применению. ГЛРС Минздрава РФ.
10. Fleming A.B., Saltzman W.M. Pharmacokinetics of the carmustine implant. Clin Pharmacokinet. 2002;41(6):403-19. DOI:10.2165/00003088-200241060-00002.
11. Кармустин - иструкция по применению. ГЛРС Минздрава РФ.
12. Королева Д.А., Звонков Е.Е. Кармустин в терапии В-клеточных лимфом. Клиническая онкогематология. 2021;14(4):496-502. DOI:10.21320/2500-2139-2021-14-4-496-502.
13. Fang X., Zhou X., Wang X. Maintenance and consolidation strategies for patients with untreated advanced follicular lymphoma: A systematic review and network meta - analysis of randomized trials. Cancer. 2023;(July):1-11. DOI:10.1002/cncr.35137.
14. Oh S.Y., Kim W.S., Kim J.S. et al. Phase II study of R - CVP followed by rituximab maintenance therapy for patients with advanced marginal zone lymphoma: consortium for improving survival of lymphoma ( CISL ) study. Cancer Commun. 2019;1-10. DOI:10.1186/s40880-019-0403-7.
15. Dietrich S., Weidle J., Rieger M. et al. Rituximab maintenance therapy after autologous stem cell transplantation prolongs progression-free survival in patients with mantle cell lymphoma. Leukemia. 2014;28(3):708-9. DOI:10.1038/leu.2013.332.
16. Martin P., Cohen J.B., Wang M. et al. Treatment Outcomes and Roles of Transplantation and Maintenance Rituximab in Patients With Previously Untreated Mantle Cell Lymphoma: Results From Large Real-World Cohorts abstract. J Clin Oncol. 2022;41(3):541-54.
17. Gisselbrecht C., Schmitz N., Mounier N. et al. Rituximab Maintenance Therapy After Autologous Stem-Cell Transplantation in Patients With Relapsed CD20 - Diffuse Large B-Cell Lymphoma: Final Analysis of the Collaborative Trial in Relapsed Aggressive Lymphoma. J Clin Oncol 304462-4469. 2012;30(36). DOI:10.1200/JCO.2012.41.9416.
18. Wei L., Xie J., Wang Y. et al. The efficacy of PD - 1 inhibitors in the maintenance treatment of diffuse large B - cell lymphoma: A single - center retrospective analysis. J Cancer Res Ther. 2022;18(2):525-31. DOI:10.4103/jcrt.jcrt.
19. Green M.R., Monti S., Rodig S.J. et al. Integrative analysis reveals selective 9p24 . 1 amplification , increased PD-1 ligand expression , and further induction via JAK2 in nodular sclerosing Hodgkin lymphoma and primary mediastinal large B-cell lymphoma. Blood. 2010;116(17):3268-77. DOI:10.1182/blood-2010-05-282780.The.
20. Ниволумаб - инструкция по применению. ГЛРС Минздрава РФ. 1:1-34.
21. Пембролизумаб - инструкция по применению. ГЛРС Минздрава РФ.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения острого лимфобластного лейкоза из В-клеток предшественников с перестройками в гене КМТ2А у детей первого года жизни | 2022 |
|
RU2797687C1 |
| СПОСОБ ЛЕЧЕНИЯ ЦЕРЕБРАЛЬНЫХ МЕТАСТАЗОВ ГЕНЕРАЛИЗОВАННОЙ МЕЛАНОМЫ КОЖИ | 2005 |
|
RU2286146C1 |
| СПОСОБ ЛЕЧЕНИЯ ОНКОЛОГИЧЕСКИХ БОЛЬНЫХ С МЕТАСТАТИЧЕСКИМ ПОРАЖЕНИЕМ ГОЛОВНОГО МОЗГА | 2005 |
|
RU2290974C1 |
| СПОСОБ ЛЕЧЕНИЯ РЕЦИДИВА ОСТРОГО МИЕЛОИДНОГО ЛЕЙКОЗА ПОСЛЕ ТРАНСПЛАНТАЦИИ АЛЛОГЕННЫХ ГЕМОПОЭТИЧЕСКИХ СТВОЛОВЫХ КЛЕТОК | 2013 |
|
RU2538799C1 |
| Способ профилактики несостоятельности трансплантата аллогенного костного мозга или гемопоэтических стволовых клеток при наличии у реципиента донор-специфичных анти-HLA антител | 2022 |
|
RU2833126C2 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ С ОПУХОЛЬЮ ГОЛОВНОГО МОЗГА | 1997 |
|
RU2125871C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕВРОЛОГИЧЕСКИХ ОСЛОЖНЕНИЙ ПРИ ВЕТРЯНОЙ ОСПЕ У ДЕТЕЙ | 2012 |
|
RU2533254C2 |
| СПОСОБ ДИФФЕРЕНЦИРОВАННОГО ЛЕЧЕНИЯ ДИФФУЗНЫХ В-КРУПНОКЛЕТОЧНЫХ ЛИМФОСАРКОМ ЛИМФОИДНЫХ ОРГАНОВ ВЗРОСЛЫХ | 2009 |
|
RU2421217C2 |
| СПОСОБ ЛЕЧЕНИЯ ОНКОЛОГИЧЕСКИХ БОЛЬНЫХ | 2002 |
|
RU2234916C2 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ С НОВООБРАЗОВАНИЯМИ ГОЛОВНОГО МОЗГА | 2024 |
|
RU2840037C1 |
Изобретение относится к медицине, а именно к онкологии и химиотерапии. Выполняют трехэтапный подход для лечения пациентов с диагнозом первичной диффузной В-клеточной крупноклеточной лимфомы ЦНС. Первый этап включает 4 курса индукционной химиотерапии с комбинированным применением препарата Леналидомид путем введения перорально с 2 по 8-й дни цикла в дозировке 25 мг/сутки, препарата Ритуксимаб путем введения внутривенно капельно в первый день цикла препарата Ритуксимаб в дозировке 375 мг/м2, введение внутривенно капельно во 2-й день цикла препарата Метотрексат в дозировке 3500 мг/м2, введение внутривенно струйно во 2-й день цикла препарата Винкристин в дозировке 2 мг, введение перорально с 2 по 8-й дни цикла препарата Прокарбазин в дозировке 100 мг/м2. Применение сопроводительной терапии, которая включает водную нагрузку, гипоурикемическую терапию, противоязвенную терапию, антикоагулянтную терапию, противорвотную терапию, антиконвульсантную терапию. Лечение включает проведение на втором этапе терапии ауто-ТГСК в режиме кондиционирования ВВС с применением препаратов Кармустин, Бусульфан, Циклофосфамид с применением сопроводительной терапии, которая включает водную нагрузку, гипоурикемическую терапию, противоязвенную терапию, антикоагулянтную терапию, противорвотную терапию, антиконвульсантную терапию, гепатопротекторную терапию. На третьем этапе проводят терапию через 3 месяца после ауто-ТГСК поддерживающей терапии ингибиторами контрольных точек PD-1 и затем контрольное обследование каждые 3 месяца в течение 1 года, далее каждые 6 месяцев со 2-го года. Способ позволяет существенно снизить риски развития рецидива заболевания и увеличить показатели выживаемости, а также позволяет заменить в терапии пациентов с диагнозом ПДВККЛ препарат Тиотепа. 37 з.п. ф-лы, 7 пр., 7 табл., 9 ил.
1. Способ лечения больных первичной диффузной В-клеточной крупноклеточной лимфомой ЦНС - ПДВККЛ ЦНС, характеризующийся тем, что включает трехэтапный подход для лечения пациентов с диагнозом ПДВККЛ ЦНС, первый этап включает 4 курса индукционной химиотерапии с комбинированным применением препарата Леналидомид путем введения перорально с 2 по 8-й дни цикла в дозировке 25 мг/сутки, препарата Ритуксимаб путем введения внутривенно капельно в 1 день цикла препарата Ритуксимаб в дозировке 375 мг/м2, введение внутривенно капельно во 2-й день цикла препарата Метотрексат в дозировке 3500 мг/м2, введение внутривенно струйно во 2-й день цикла препарата Винкристин в дозировке 2 мг, введение перорально с 2 по 8-й дни цикла препарата Прокарбазин в дозировке 100 мг/м2, применение сопроводительной терапии, которая включает водную нагрузку, гипоурикемическую терапию, противоязвенную терапию, антикоагулянтную терапию, противорвотную терапию, антиконвульсантную терапию, включающий проведение на втором этапе терапии ауто-ТГСК в режиме кондиционирования ВВС с применением препаратов Кармустин, Бусульфан, Циклофосфамид с применением сопроводительной терапии которая включает водную нагрузку, гипоурикемическую терапию, противоязвенную терапию, антикоагулянтную терапию, противорвотную терапию, антиконвульсантную терапию, гепатопротекторную терапию, включающий на третьем этапе терапии проведение через 3 месяца после ауто-ТГСК поддерживающей терапии ингибиторами контрольных точек PD-1 и включающий контрольное обследование каждые 3 месяца в течение 1 года, далее каждые 6 месяцев со 2-го года.
2. Способ по п. 1, отличающийся тем, что курс индукционной терапии включает сопроводительную терапию - инфузионную нагрузку, которая включает гипергидратацию из расчета 3000 мл/м2 в сутки внутривенно, начиная за 1-2 дня до начала химиотерапии и завершая через 3-5 дней после ее окончания, и коррекцию метаболических нарушений, включает контроль электролитов калия, кальция, креатинина, мочевины, мочевой кислоты, общего белка, альбуминов, фосфатов, pH мочи до полихимиотерапии и на второй день после нее, включает контроль диуреза, баланса жидкости, при недостаточном мочевыделении - стимуляцию фуросемидом в дозе 1-10 мг/кг, при гипоальбуминемии - нормализацию уровня альбумина.
3. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая в курс индукционной терапии, включает гипоурикемическую терапию с введением препарата Аллопуринол внутрь в дозе 300 мг в сутки в течение 10 дней химиотерапии на каждом курсе.
4. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая в курс индукционной терапии, включает восстановление синтеза фолиевой кислоты путем введения через 12 часов после завершения инфузии метотрексата внутривенно струйно и перорально кальция фолината в дозе 25 мг в 20 мл 0,9% натрия хлорида 8 раз в сутки, через равные интервалы, с осуществлением контроля остаточной концентрации метотрексата в сыворотке до 0,4 ммоль/л через 24 часа от начала инфузии и через каждые 6 часов.
5. Способ по п. 4, отличающийся тем, что при развитии тошноты, рвоты кальция фолинат вводится в дозе 25 мг внутривенно капельно в 100 мл 0,9% натрия хлорида 8 раз в сутки, через равные временные интервалы, с осуществлением контроля остаточной концентрации метотрексата в сыворотке до 0,4 ммоль/л через 24 часа от начала инфузии и через каждые 6 часов.
6. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая в курс индукционной терапии, включает противоязвенную терапию, включающую пероральное введение 2 раза в сутки препарата Омепразол, 20 мг.
7. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая в курс индукционной терапии, включает противоязвенную терапию, при невозможности перорального приема препаратов включающую внутривенное струйное введение омепразола в дозировке 20 мг 2 раза в сутки.
8. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая в курс индукционной терапии, включает антикоагулянтную терапию путем введения внутривенно гепарина в начальной дозе 500 ед/ч под контролем АЧТВ.
9. Способ по п. 8, отличающийся тем, что при сохранении гиперкоагуляции дозу гепарина увеличивают на 250 ед/ч до достижения АЧТВ, равного 1,5-2,0 нормам.
10. Способ по п. 9, отличающийся тем, что при наличии противопоказаний к круглосуточной инфузии гепарина: гепарининдуцированная тромбоцитопения, отсутствие эффекта от проводимой терапии гепарином, назначают низкомолекулярные гепарины подкожно.
11. Способ по п. 9, отличающийся тем, что критериями прекращения терапии гепарином является снижение числа тромбоцитов ниже 50×109/л при наличии большой массы опухоли, снижение числа тромбоцитов ниже 100×109/л при полной регрессии опухоли, проявление геморрагического синдрома.
12. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая в курс индукционной терапии, включает противорвотную терапию, включающую введение перед введением противоопухолевых препаратов препарата Ондансетрон в дозе 8 мг внутривенно струйно.
13. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая в курс индукционной терапии, включает антиконвульсантную терапию, включающую пероральное введение противосудорожного препарата Леветирацетам в дозировке от 500 мг/сутки до максимальной дозы 3 г/сутки с осуществлением корректировки дозы под контролем энцефалограммы.
14. Способ по п. 1, отличающийся тем, что на втором этапе терапии ауто-ТГСК в режиме кондиционирования ВВС Кармустин назначается в дозе 400 мг с разведением препарата в 500 мл 0,9% натрия хлорида и введение внутривенно капельно в течение 2 часов в -6-й день перед ауто-ТГСК.
15. Способ по п. 1, отличающийся тем, что на втором этапе терапии ауто-ТГСК в режиме кондиционирования ВВС препарат Бусульфан назначается в дозе 4 мг/кг перорально в -5, -4-й дни перед ауто-ТГСК.
16. Способ по п. 15, отличающийся тем, что в дни приема бусульфана с целью профилактики судорожного синдрома назначаются противосудорожные препараты Леветирацетам в дозировке от 500 мг/сутки до максимальной дозы 3 г/сутки, в зависимости от данных энцефалограммы и наличия судорожной активности, или Финлепсин в дозировке 200 мг/сутки и Реланиум в дозировке 10 мг/сутки.
17. Способ по п. 1, отличающийся тем, что на втором этапе терапии ауто-ТГСК в режиме кондиционирования ВВС Циклофосфамид назначается в дозе 60 мг/кг в -3,-2-й дни перед ауто-ТГСК с разведением препарата в 500 мл 0,9% натрия хлорида с длительностью инфузии циклофосфамида 2 часа.
18. Способ по п. 17, отличающийся тем, что при уровне билирубина, равном 3-5 нормам, или активности АСТ более 180 ед/л дозу циклофосфамида уменьшают на 25%.
19. Способ по п. 18, отличающийся тем, что для снижения токсического действия препарата Циклофосфамид одновременно с инфузией циклофосфамида, через 4 и 8 часов от начала инфузии, назначается уромитексан в дозе 15 мг/кг.
20. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая во второй этап терапии ауто-ТГСК в режиме кондиционирования ВВС, включает гипергидратацию из расчета 3000 мл/м2 в сутки внутривенно, начиная за 1-2 дня до начала химиотерапии и завершая через 3-5 дней после ее окончания, и коррекцию метаболических нарушений, включает контроль электролитов калия, кальция, креатинина, мочевины, мочевой кислоты, общего белка, альбуминов, фосфатов, pH мочи до полихимиотерапии и на второй день после нее, включает контроль диуреза, баланса жидкости, при недостаточном мочевыделении - стимуляцию фуросемидом в дозе 1-10 мг/кг, при гипоальбуминемии - нормализацию уровня альбумина.
21. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая во второй этап терапии ауто-ТГСК в режиме кондиционирования ВВС, включает гипоурикемическую терапию с введением препарата Аллопуринол внутрь в дозе 300 мг в сутки в течение 10 дней химиотерапии на каждом курсе.
22. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая во второй этап терапии ауто-ТГСК в режиме кондиционирования ВВС, включает противоязвенную терапию, включающую прием препарата Омепразол в дозировке 20 мг 2 раза в сутки.
23. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая во второй этап терапии ауто-ТГСК в режиме кондиционирования ВВС, включает противоязвенную терапию, включающую прием препарата Ранитидин в дозировке 150 мг 2 раза в сутки.
24. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая во второй этап терапии ауто-ТГСК в режиме кондиционирования ВВС, включает противоязвенную терапию, включающую при невозможности перорального приема препаратов препарат Фамотидин в дозировке 20 мг 2 раза в сутки в/в струйно.
25. Способ по п. 1, отличающийся тем, что что сопроводительная терапия, входящая во второй этап терапии ауто-ТГСК в режиме кондиционирования ВВС, включает противоязвенную терапию, включающую при невозможности перорального приема препаратов препарат Омепразол в дозировке 20 мг 2 раза в сутки внутривенно струйно за 30 минут до еды.
26. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая во второй этап терапии ауто-ТГСК в режиме кондиционирования ВВС, включает антикоагулянтную терапию, включающую введение внутривенно гепарина в начальной дозе 500 ед/ч под контролем АЧТВ, которая начинается за 1-2 дня до начала химиотерапии и продолжается до 14 дней после трансфузии ауто-ГСК вне зависимости от количества тромбоцитов.
27. Способ по п. 16, отличающийся тем, что при снижении количества тромбоцитов менее 50×109/л или развитии геморрагических осложнений выполняются заместительные трансфузии тромбоконцентратом.
28. Способ по п. 16, отличающийся тем, что при сохранении гиперкоагуляции дозу гепарина увеличивают на 250 ед/ч до достижения АЧТВ, равного 1,5-2,0 нормам.
29. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая во второй этап терапии ауто-ТГСК в режиме кондиционирования ВВС, включает противорвотную терапию, включающую введение перед введением противоопухолевых препаратов препарата Ондансетрон в дозе 8 мг внутривенно струйно.
30. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая во второй этап терапии ауто-ТГСК в режиме кондиционирования ВВС, включает антиконвульсантную терапию, включающую пероральное введение противосудорожного препарата Леветирацетам максимальной дозы 3 г/сутки, доза корректируется под контролем энцефалограммы.
31. Способ по п. 1, отличающийся тем, что сопроводительная терапия, входящая во второй этап терапии ауто-ТГСК в режиме кондиционирования ВВС, включает гепатопротекторную терапию в виде перорального приема урсодезоксихолевой кислоты в дозе 250 мг 3 раза/сутки, запивая небольшим количеством воды.
32. Способ по п. 1, отличающийся тем, что лечение пациентов с диагнозом ПДВККЛ ЦНС включает через 3 месяца после ауто-ТГСК в течение 6 месяцев каждые 2 или 3 недели третий этап терапии ингибиторами контрольных точек PD-1.
33. Способ по п. 32, отличающийся тем, что терапия ингибиторами контрольных точек PD-1 включает введение препарата Ниволумаб в дозе по меньшей мере 40 мг в сутки и до 3 мг/кг/сутки.
34. Способ по п. 32, отличающийся тем, что терапия ингибиторами контрольных точек PD-1 включает введение препарата Пембролизумаб в дозе по меньшей мере 100 мг в сутки и до 2 мг/кг/сутки.
35. Способ по п. 34, отличающийся тем, что препарат Ниволумаб разводят в 150 мл физиологического раствора 0,9% натрия хлорида и вводят внутривенно капельно в течение 40-60 мин.
36. Способ по п. 35, отличающийся тем, что препарат Пембролизумаб разводят в 150 мл физиологического раствора 0,9% натрия хлорида и вводят внутривенно капельно в течение 40-60 мин.
37. Способ по пп. 33-36, отличающийся тем, что перед введением ниволумаба и пембролизумаба с целью премедикации вводится кетопрофен в дозе 100 мг.
38. Способ по п. 1, отличающийся тем, что контрольное обследование, проводимое каждые 3 месяца в течение 1 года, далее каждые 6 месяцев со 2-го года, включает МРТ головного мозга с в/в контрастным усилением, контроль энцефалограммы и выполнение люмбальной пункции при наличии опухолевых клеток в спинномозговой жидкости в дебюте заболевания.
| СПОСОБЫ ЛЕЧЕНИЯ РАКА | 2013 |
|
RU2657749C2 |
| WO 2012055961 A1, 03.05.2012 | |||
| КОРОЛЕВА Д.А и др | |||
| УСПЕШНОЕ ЛЕЧЕНИЕ РЕЦИДИВОВ ПЕРВИЧНОЙ МЕДИАСТИНАЛЬНОЙ В-КРУПНОКЛЕТОЧНОЙ ЛИМФОМЫ C ПОРАЖЕНИЕМ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ | |||
| Гематология и трансфузиология, 2023; 68(3), стр | |||
| Приспособление для выключения электрических цепей катодного генератора | 1922 |
|
SU398A1 |
| MODI D | |||
| et al | |||
| Immunotherapy for Diffuse Large B-Cell Lymphoma: Current Landscape and Future | |||
Авторы
Даты
2024-12-05—Публикация
2024-03-29—Подача