Изобретение относится к области биотехнологии, косметологии, биомедицины и может быть использовано для проведения клеточной терапии возрастных изменений и других косметических дефектов кожи, a также различных открытых повреждений кожных покровов.
Известно, что при биологическом старении уменьшается общее количество дермальных фибробластов в коже, значительно падает их пролиферативная активность и, таким образом, затрудняется обновление и восстановление клеточной популяции, что связано не столько с уменьшением длины теломеров в хромосомах фибробластов, сколько с уменьшением количества неповрежденных клеток в дерме. В возрастных фибробластах накапливаются повреждения химические, экологические, механические, радиационные и окислительные, а также происходит общая фотодеградация. Такие повреждения вызывают преждевременное старение или сенесценцию фибробластов, что приводит к блокированию пролиферации. Важным фактором также является снижение восприимчивости к ключевым факторам роста, контролирующим пролиферацию и тканевую подвижность дермальных фибробластов (Shiraha et al. Aging fibroblasts present reduced epidermal growth factor (EGF) responsiveness due to preferential loss of EGF receptors. J. Biol. Chem. 2000; 275: 19343-19351). Также снижается синтез фибробластами белков коллагена и эластина, компонентов внеклеточного матрикса соединительной ткани дермы, и в то же время, интенсивность синтеза металлопротеиназ, разрушающих коллаген и эластин, возрастает (Jenkins G. Molecular mechanisms of skin ageing. Mech. Ageing. Dev. 2002; 123: 801-810; Sardy M. Role of matrix metalloproteinases in skin ageing. Connect. Tissue Res. 2009; 50: 132-138). Известно также, что в фибробластах кожи по мере старения изменяется соотношение коллагенов различных типов, при этом синтез упорядоченных коллагенов и в первую очередь I-II типов, формирующих рубцовую ткань, остается практически неизменным (Смирнова Г. О., Мантурова Н. Е., Топчиева Г. В., Ступин В. А. Прогнозирование результатов эстетических вмешательств по механизмам старения кожи и соотношению коллагена I/III типов. Фундаментальные исследования, 2012; 7 (ч. 1): 190-194). Преобладание таких коллагенов, образующих грубые тяжи в стареющей коже, наряду с дефицитом минорных коллагенов, определяет развитие косметологических дефектов.
Повреждение дермальных фибробластов, вызванное ультрафиолетовой или фоновой радиацией является характерным признаком старения кожи, при этом происходит разрушение цепей коллагена во внеклеточном матриксе и ингибирование синтеза коллагена. Кроме того, эластиновая сеть межклеточного матрикса в глубоких слоях кожи претерпевает прогрессирующую деградацию, волокна эластина утолщаются, спутываются, деградируют и теряют свою функциональность. Вместе с нарушением регенерации коллагена это вызывает потерю эластичности, появление многочисленных морщин и общее ухудшение внешнего вида кожи (Shimizu et al. Current regenerative medicine-based approaches for skin regeneration: A review of literature and a report on clinical applications in Japan. Regen. Ther. 2022; 21: 73–80). Более того, ультрафиолетовая радиация не только вызывает деградацию ядерной ДНК фибробластов кожи с последующей индукцией апоптоза, но и стимулирует быстрый синтез активных форм кислорода, которые могут вызывать хронические воспаления в коже и также потерю жизнеспособности фибробластов.
В современной косметологии нашла свое признание и стала широко применяться технология SPRS (Service for Personal Regeneration of Skin) терапии, основанная на выделении и размножении фибробластов кожи пациента с последующей инъекцией размноженных фибробластов в глубокие слои кожи. Инъецированные фибробласты восстанавливают синтез молекул внеклеточного матрикса и синтезируют ростовые факторы, поддерживающие структуру кожи. Однако, фибробласты кожи сильно подвержены различным внешним воздействиям, что снижает их биологическое качество и уменьшает эффективность стандартной процедуры SPRS.
Известен способ терапии косметических дефектов кожи (Патент РФ № 2271818, опубл. 20.03.2006), заключающийся в использовании биотрансплантата в виде суспензии фибробластов, в том числе эпителиальных клеток, полученных из кожи эмбрионов или кожи взрослого человека, который вводят местно, с помощью внутрикожных инъекций, причем вводят биотрансплантат в физиологическом растворе в концентрации от 1 до 10 млн клеток на 1 мл местно, общее количество трансплантата от 1 до 10 мл, в зависимости от площади дефекта, причем процедуры проводят 1 раз в 2 недели, в среднем проводят около 3 процедур.
Недостатками данного способа являются неустойчивость терапевтического эффекта, который напрямую зависит от эффективности клонирования фибробластов, зависящей в свою очередь, как от индивидуальных свойств отдельного пациента, так и от других факторов, например возраста, состояния здоровья и других, также эмбриональные фибробласты аллогенны, и могут вызывать воспаление и образование тератом.
Известен способ терапии дефектов кожи (Патент РФ №2281776, опубл. 20.08.2006), заключающийся в использовании биотрансплантата, представляющего собой суспензию аутологичных дермальных фибробластов, полученных в результате отбора клеток с меньшей адгезией к поверхности, при этом клетки суспендированы в 20-50%-ной аутологичной сыворотке в количестве от 1,5×106 до 3×107 на 1 мл биотрансплантата, который вводят в область дефекта от двух до пяти раз с интервалом в 1-2 недели.
Недостатками известного способа являются такие, как невысокая эффективность, так как из-за опасности заноса инфекции, причинения вреда здоровью пациента и из косметических соображений, размер биоптата кожи ограничен, в связи с чем, количество первичных фибробластов доступных для культивирования снижено и приводит к необходимости увеличения числа пассажей и длительности культивирования – до 6-8 недель, что уменьшает синтетическую и секреторную способности клеток, увеличивает риск онкогенной трансформации фибробластов, возможно развитие различных побочных реакций; существенно может проявляться разница в регенеративной способности клеток различных пациентов, что приводит к необходимости тестировать эту способность.
В качестве прототипа выбран способ клеточной терапии возрастных изменений кожи (Патент РФ № 2582289, опубл.20.04.2016), заключающийся в применении культивированных аутологичных дермальных фибробластов путем внутрикожного введения, причем количество однократно вводимых пациенту клеток варьирует от 10×106 до 30×106, при этом разовый объем вводимого препарата – 1-3 мл, а клетки вводят пациентам методом «папулы» для крупных морщин, обкалывания мелких морщин, или равномерно на площадь проблемной зоны с помощью микроинъекций; введение повторяют 2-4 раза с 7-10-дневными перерывами, причем для культивирования фибробластов используют клетки, выделенные из участка кожи, взятого у пациента из области ягодицы с площади иссечения до 10 мм2 на всю глубину кожи.
Основными недостатками данного способа являются невысокая эффективность и недостаточная безопасность, так как дермальные фибробласты сильно подвержены физико-химическим воздействиям, ультрафиолетовой и фоновой радиации, загрязнениям окружающей среды, химическим реагентам, механическим воздействиям и окислительной деградации, за счет чего снижается биологическое качество данных клеток и увеличивается риск их онкогенной трансформации; более того, дермальные фибробласты являются клетками, находящимися в стадии сравнительно глубокой дифференцировки, и их пролиферативный потенциал довольно ограничен, что особенно заметно у фибробластов, выделенных из биоптатов пожилых людей, причем препараты первичных фибробластов кожи могут быть сильно загрязнены другими типами клеток – кератиноцитами, лимфоцитами, клетками Лангерганса, дендритными и эндотелиальными клетками. Эти клетки могут выдерживать много пассажей в совместной культуре с фибробластами, которые способны синтезировать широкий спектр факторов роста, поддерживающих жизнеспособность этих клеток-спутников, инъекции которых в глубокий слой кожи могут вызвать нежелательные последствия, такие как локальное воспаление или индукция онкогенеза из-за более низкой генетической стабильности загрязняющих клеток. Повышается риск неудачного размножения фибробластов из-за низкого количества стартовых клеток, и при этом не всегда обеспечивается безопасность и эффективность процедуры, что приводит к необходимости предварительно тестировать эту способность.
Проведенный патентно-информационный поиск не выявил способов терапии косметических дефектов кожи с существенными признаками заявляемого способа, которые проявили в совокупности новые свойства, не вытекающие явным образом из уровня техники в данной области.
Исходя из вышеприведенного уровня техники, при клеточной терапии возрастных и косметических изменений кожи проблемой является невысокая эффективность восстановления структурных компонентов кожного покрова и повышенный риск осложнений.
Техническим результатом, достигаемым изобретением, является повышение эффективности коррекции косметических дефектов кожи, уменьшение травматичности и длительности процедуры, снижение частоты негативных реакций.
Разработка способа терапии косметических дефектов кожи за счет использования для внутрикожных инъекций суспензии аутологичных мезенхимальных стромальных клеток (МСК), выделенных малотравматичным методом из определенного участка жировой ткани, имеющих повышенную регенеративную способность, дает возможность генерировать дермальные фибробласты в глубоких слоях кожи пациента, эффективно восстанавливать кожный покров, увеличивать синтез гликозаминогликанов и коллагена фибробластами, повышать микроциркуляцию и капиллярогенез, улучшать трофику тканей, что обеспечивает высокую воспроизводимость результатов терапии, и, следовательно, позволяет решить вышеуказанную проблему.
Предлагается, как и в прототипе, осуществлять внутрикожное введение путем инъекций суспензии культивированных аутологичных клеток.
Сущность заявляемого изобретения заключается в том, что в способе терапии косметологических дефектов кожи, включающем внутрикожное введение путем инъекций суспензии культивированных аутологичных клеток, согласно изобретению, используют суспензию аутологичных мезенхимальных стромальных клеток, выделяемых из жировой ткани пациента, биоптат которой отбирают из поясничной области пациента путем вакуумной аспирации под местной анестезией с помощью тонкой канюли 0,8 мм в диаметре в объеме до 10 см3, далее жировую ткань разрушают ферментативно, клетки очищают фильтрованием на калиброванных ситах и центрифугированием, а затем высевают в культуральные флаконы при плотности 105 клеток на 1 см2 поверхности, при этом, количество однократно вводимых пациенту клеток варьирует от 25×106 до 60×106, а внутрикожное введение осуществляют методом линейной ретроградной инъекции под углом 15° к поверхности кожи, производят от одного до трех раундов инъекций с двухнедельными интервалами между инъекциями, причем для регенерации кожи лица проводят множественные уколы по всей лицевой поверхности, а для исправления рубцов применяют направленные инъекции вокруг всего рубца в субдермальные слои подкожно-жировой клетчатки.
Причинно-следственная связь между совокупностью существенных признаков и обеспечиваемым изобретением техническим результатом, состоит в следующем: использование суспензии хорошо размножающихся аутологичных МСК жировой ткани, обладающих повышенной регенеративной способностью, подбор условий для успешного выделения, обеспечения выживания и эффективной де-дифференцировки пре-адипоцитов в МСК, позволяет генерировать дермальные фибробласты в глубоких слоях кожи пациента, увеличивает синтез гликозаминогликанов и коллагена фибробластами, повышает эффективность восстановления кожного покрова; а минимальные повреждения при отборе биоптата жировой ткани, осуществляемом под местной анестезией, не вызывают серьезных болезненных ощущений у пациента, исключен риск наркозных осложнений, процесс отбора биоптата относительно прост; также после взятия биоматериала отсутствуют косметические дефекты, в отличие от иссечения кожного лоскута, не остается послеоперационных рубцов.
Основным преимуществом изобретения является существенное укорочение и удешевление процедуры, повышение ее надежности за счет уменьшения рисков неудачного размножения клеток, так как значительное количество первичных клеток доступно для размножения и последующих инъекций, достижение пролонгированного терапевтического эффекта без вызывания какого-либо иммунного ответа и побочного эффекта вследствие использования аутологичных МСК жировой ткани.
МСК жировой ткани представляют собой популяцию мезенхимальных прогениторов различного типа, которые могут в подходящих условиях дифференцироваться в фибробласты, адипоциты, хондроциты, остеобласты и даже в клетки гладкой мускулатуры. Содержание МСК в жировой ткани велико, в связи с тем, что эти мезенхимальные стромальные клетки находятся в состоянии пре-адипоцитов, которые легко де-дифференцируются в МСК в клеточной культуре.
Жировая ткань лучше защищена от воздействия неблагоприятных факторов окружающей среды по сравнению с кожными покровами, что увеличивает безопасность технологии регенерации кожи с точки зрении снижения рисков возникновения онкологической трансформации клеток. Также, препараты первичных мезенхимальных стромальных клеток жировой ткани гораздо меньше загрязнены другими типами клеток, которые не способны участвовать в регенерации кожи.
Мезенхимальные стромальные клетки не идентичны мезенхимальным стволовым клеткам (Linder et al. Mesenchymal stem or stromal cells: toward a better understanding of their biology? Transfus. Med. Hemother. 2010; 37: 75-83.). Одним из важных качеств МСК жировой ткани является их высокая генетическая стабильность и выдающиеся секреторные способности, которые выше, чем у МСК из других тканей (Krawczenko A, Klimczak A. Adipose tissue-derived mesenchymal stem/stromal cells and their contribution to angiogenic processes in tissue regeneration. Int. J. Mol. Sci. 2022; 23: 2425.). Также важнейшим терапевтическим фактором является яркая анти-воспалительная и иммуномодулирующая активность МСК. МСК также продуцируют факторы, подавляющие клеточный апоптоз, и ряд белковых факторов, проявляющих антимикробную активность.
Разработанные схемы внутрикожного введения суспензии аутологичных мезенхимальных стромальных клеток жировой ткани, сроки проведения процедур, кратность введения, а также подобранные условия, объединяющие критерии отбора исходного биоматериала и режим культивирования, являются оптимальными и способствуют достижению высоко устойчивого терапевтического эффекта при отсутствии осложнений.
Было установлено опытным путем, что только при данной схеме терапевтического применения суспензии МСК жировой ткани, полученной при данных условиях, обеспечивается синергетический эффект, что позволяет достигать заявленный технический результат.
Выбранный режим культивирования и культуральные среды позволяют получить большое количество МСК жировой ткани для инъекций, что обеспечивает высокую воспроизводимость результатов терапии.
При введении суспензии МСК в кожу пациентам необходимо, чтобы количество вводимых МСК жировой ткани, было достаточно для достижения максимального терапевтического эффекта, но не превышало оптимальную дозу и не вызывало их склеивания или травмирования ни в капсуле, ни при прохождении через иглу.
Оптимальное количество МСК для одного сеанса инъекций составляет 25×106–60×106 клеток в объеме 3-4 мл стандартного фосфатного забуференного солевого раствора Дульбекко (усовершенствованный аналог физиологического раствора, 1×D-PBS). За один сеанс, в соответствии с медицинскими показаниями и во избежание побочных явлений, объем вводимой жидкости при косметических процедурах не должен превышать 10 мл.
МСК жировой ткани улучшают регенерацию кожи с помощью стимуляции ангиогенеза, образования новых фибробластов и их пролиферации. Эти клетки также стимулируют синтез коллагена и других компонентов внеклеточного матрикса дермы, таких как окситалан, елаунин и эластиновые волокна. Более того, МСК проявляют высокую антивоспалительную активность, способствуют восстановлению поврежденных тканей.
Таким образом, персонализированная регенерация кожи на основе МСК жировой ткани представляет следующий, более высокий, уровень терапии, по сравнению с использованием дермальных фибробластов, которые, по сути, выполняют роль временных протезов, тогда как МСК регенерируют кожу системно, включая внутренние механизмы регулировки на длительную перспективу.
Способ заключается в следующем.
Для забора биоматериала осуществляют вакуумную липоаспирацию жира из поясничной области пациента под местной анестезией с помощью тонкой канюли, 0,8 мм в диаметре, с минимальным нарушением кожных покровов, причем прокол осуществляют толстой инъекционной иглой.
Место прокола склеивается в течение нескольких часов после процедуры, а окончательное заживление без формирования рубца происходит через 4-7 дней.
Отбирают до 10 см3 жировой ткани, которую сразу после отбора помещают в стандартную среду DMEM/F12 с добавлением 2-меркаптоэтанола.
Полученный биоптат жировой ткани подвергают диссоциации ферментативно.
Затем клетки очищают фильтрованием и центрифугированием, а далее высевают при большой плотности – 105 клеток на 1 см2 поверхности культурального пластика в культуральных флаконах.
Диссоциацию ткани в стандартной среде DMEM/F12, содержащей 1 мг/мл коллагеназы типа I, проводят при температуре 370С в течение одного часа при постоянном помешивании, при 90-100 оборотах в минуту. Каждые 20 минут осуществляют механическое разрушение ткани с помощью пипетирования серологической пипеткой.
После диссоциации, полученную суспензию клеток фильтруют последовательно через два-три 40-микронные клеточные сита, с промывкой остатков ткани стандартной средой DMEM/F12, содержащей 5% фетальной сыворотки телят. Фильтрат, содержащий отдельные клетки и небольшие клеточные кластеры, центрифугируют при 300 g в течение 10 минут при 200С. Осадок клеток содержит значительные количества клеток крови. Осадок ресуспендируют в стандартной среде DMEM/F12, содержащей 5% фетальной сыворотки телят и центрифугируют полученную суспензию при 300 g в течение 10 минут при 200С. Осадок клеток ресуспендируют в среде, называемой в настоящем изобретении «Средой Прикрепления», содержащей следующие компоненты: DMEM/F12 среду, 20% фетальной сыворотки телят, 1 мМ пирувата натрия, 0,1 мМ заменимых аминокислот, 2 мМ глутамина, 100 мкМ 2-меркаптоэтанола, 40 мМЕ/мл инсулина.
Осуществляют высев полученной клеточной суспензии в культуральный флакон с площадью полезной поверхности 25 см2. Проводят культивирование клеток в инкубаторе при 370С, 5% СО2 и 100% влажности в течение 4-5 дней.
На Фиг.1 показана динамика развития аутологичной линии жировых МСК после высева первичных клеток на культуральный пластик в присутствии фетальной сыворотки телят на 2 день после высева, 3 день после высева и на 4 день после высева.
Выход из одного биоптата жировой ткани составляет от 105 до 106 клеток. В среде прикрепления пре-адипоциты де-дифференцируются в МСК в течение 3-4 дней и активно делятся.
Через 4-5 дней культуру пересевают в один культуральный флакон с площадью полезной поверхности 75 см2, разведение 1:3. Пассаж осуществляют с использованием 0,05% раствора трипсина в присутствии 0,5 мМ ЭДТА.
Первый и последующие пассажи осуществляют в среде, называемой в настоящем изобретении «Средой Размножения», содержащей следующие компоненты: стандартную среду α-МЕМ, 10% фетальной сыворотки телят, 2 мМ глутамина, 100 мкМ 2-меркаптоэтанола.
Через 3-6 дней культуру пересевают в один культуральный флакон с площадью полезной поверхности 225 см2. Еще через 3-6 дней МСК пересевают в три культуральных флакона, площадью 225 см2 каждый, и продолжают выращивать еще 6 дней. К концу срока, общее число МСК достигает от 30×106 до 70×106 клеток. Клеточную суспензию, предназначенную для инъекций, тщательно промывают в стандартном фосфатном забуференном солевом растворе Дульбекко (1×D-PBS) путем трехкратного ресуспендирования и ре-центрифугирования, как описано выше. Избыток клеток замораживают в среде для замораживания клеток –10% ДМСО-90% фетальной сыворотки телят с целью их дальнейшего использования.
Таким образом, от взятия биоптата до первого раунда инъекций проходит в среднем три недели, что делает процедуру заметно более быстрой по сравнению с 6-8 неделями прототипа.
Полученные препараты первичных мезенхимальных стромальных клеток жировой ткани менее загрязнены другими типами клеток, которые не способны участвовать в регенерации кожи.
При культивировании МСК жировой ткани достигают 21 пассажа без серьезного снижения уровня митоза. При этом пролиферация МСК строго контролируется контактным или тканевым ингибированием.
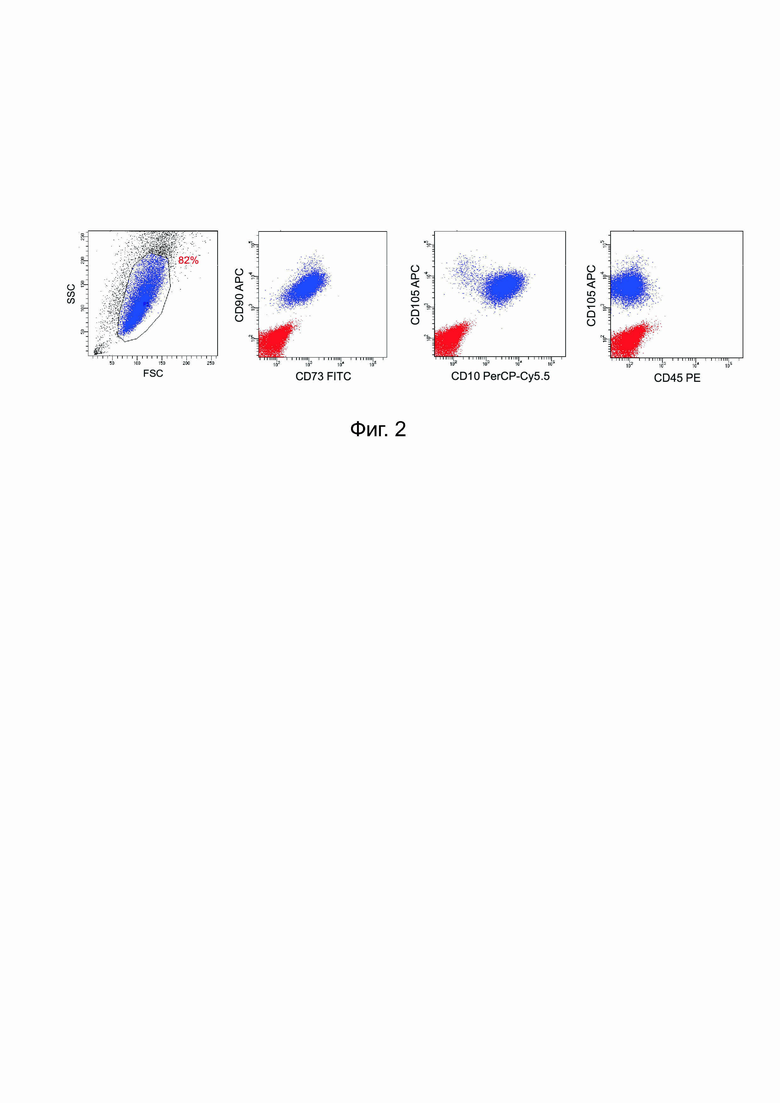
Первичные пре-адипоциты жировой ткани де-дифференцировались в МСК под воздействием ростовых факторов FGF2 и PDGF, которые присутствуют в большой концентрации в фетальной сыворотке телят. Через неделю нулевого пассажа, почти все клетки приобретали типичную веретеновидную морфологию фибробластов с большим количеством нитевидных структур в цитоплазме. Двух- или многоядерность не наблюдались на всем протяжении культивирования. Растущие клетки экспрессируют типичные клеточные маркеры МСК – СD90, CD73, СD105, CD10, но не СD45, известный маркер гемопоэтических клеток.
На Фиг.2 показаны МСК жировой ткани, которые экспрессируют специфичные маркеры МСК: CD90, CD73, CD105, CD10, но не CD45, маркер гемопоэтических клеток. Крайний левый FSC/SSC график демонстрирует, что МСК – средние по размеру клетки с довольно широким спектром гранулярности, свидетельствующим о присутствии у некоторых клеток увеличивающегося числа секреторных везикул. Правые графики, показывают, что практически все МСК клетки имеют СD10low/+CD45─CD73+CD90+CD105+ фенотип. Красным цветом выделены контрольные клетки после взаимодействия с антителами изотипного контроля. Синим цветом показаны клетки, окрашенные специфическими антителами, как указано на графиках. Низкий уровень экспрессии CD10 соответствует активной фазе деления клеток.
Перечисленные выше процедуры осуществляют с использованием следующего оборудования: ламинарный шкаф, СО2-инкубатор, инверторный микроскоп, рефрижераторная центрифуга с бакет-ротором, медицинский насос-аспиратор, проточный цитофлуориметр.
Полученную клеточную суспензию вводят пациенту путем инъекций в глубокие слои кожи с использованием поверхностной анестезии кремом, содержащим лидокаин или без применения обезболивающих средств, в зависимости от болевой чувствительности пациента. Количество однократно вводимых пациенту клеток варьирует от 25×106 до 60×106.
В глубоких слоях кожи эти клетки превращаются в кожные фибробласты, синтезируют коллаген, эластин, гиалуроновую кислоту и другие молекулы внеклеточного матрикса кожи. МСК секретируют широкий набор ростовых факторов и анти-воспалительных цитокинов, которые стимулируют развитие микроваскулярной сети кожи. МСК также стимулируют пролиферацию и подвижность фибробластов, и подавляют пигментацию и воспалительные процессы в коже, при этом усиливается удаление мертвых клеток и белковых фрагментов внеклеточного матрикса кожи М2 макрофагами.
Применяют метод линейной ретроградной инъекции под углом 15° к поверхности кожи.
Для регенерации кожи лица проводят множественные инъекции, до ста уколов по всей лицевой поверхности.
Для исправления рубцов применяют направленные инъекции вокруг всего рубца в субдермальные слои подкожно-жировой клетчатки.
Всего производят от одного до трех раундов инъекций, в зависимости от терапевтической ситуации, с двухнедельными интервалами между инъекциями.
Начальные изменения у большинства пациентов проявляются через 3-4 недели после первого раунда.
Изобретение было апробировано при участии четырех добровольцев после их подробного информированного согласия. Все добровольцы были женщинами в возрасте от 39 до 59 лет, находящиеся в различном физическом состоянии и проживающие в южных районах России, где присутствует повышенная солнечная радиация.
Оценивались шесть признаков: 1– увеличение тургора и эластичности кожи; 2 – улучшение цвета кожи; 3 – разглаживание мелких морщин; 4 – разглаживание крупных морщин; 5 – коррекция косметологических дефектов; 6 – утолщение кожи.
Полная, с субъективной точки зрения пациента, ликвидация признаков старения кожи в зоне введения клеток оценивалась 10 баллами.
Пример 1.
Пациентка И. 1970 г.р., обратилась в многофункциональную университетскую клинику по косметологическим показаниям с целью улучшения состояния кожи лица. После первой процедуры интрадермального введения 33×106 МСК, спустя три недели, появились первые изменения – улучшение общего внешнего вида кожи лица, которая стала выглядеть более свежей. При этом не наблюдалось никаких аллергических реакций.
После второй процедуры инъекций 25,5×106 МСК, через 1 месяц, у пациентки И. получен выраженный положительный результат, который оценен в 10 баллов. Прошло ощущение сухости кожи, ушла необходимость проводить системные биоревитализации с гиалуроновой кислотой. Значительно уменьшилось количество морщин в периорбитальной области, особенно в нижних отделах. Уменьшилось количество морщин в области лба. При этом пациентка отмечает, что ранее, с целью коррекции последних, ей систематически приходилось использовать ботулотоксины. Но на данный момент времени в необходимости выполнения процедуры ботулинотерапии она сомневается на фоне произошедших положительных изменений. Тургор кожи лица повысился, она стала более увлажненной. Как следствие, пациентка И. перестала использовать патчи под глаза, значительно уменьшился расход увлажняющих кремов.
Пример 2.
Пациентка О., 1972 г.р., обратилась в многофункциональную университетскую клинику по косметологическим показаниям с целью улучшения состояния кожи лица. После инъекции 54×106 МСК, примерно через месяц, цвет кожи лица стал более равномерным по всей площади, пигментные пятна и веснушки стали значительно менее выраженными. Уменьшилась выраженность мелких морщин в периорбитальной области. Улучшился тургор, эластичность кожи. Со слов пациентки появилось чувство увлажненности лица, на фоне чего значительно уменьшился расход ежедневных увлажняющих кремов. Общая оценка 7-8 баллов.
Пример 3.
Пациентка С., 1985 г.р., обратилась в многофункциональную университетскую клинику по поводу рубца на лице после большого количества инъекционных процедур, направленных на резорбцию филлера на основе гиалуроновой кислоты и нити после нитевого фейслифтинга. Размеры рубца составляли 0,5×0,8 см, возвышался над кожей до 0,1 см, а в центре наоборот, западение. Имелась слабая пигментация в его области. После процедуры инъекций 34×106 МСК в зону рубца в радиусе 2-3 см, а также непосредственно под сам рубец (субдермально), примерно через месяц пациентка отметила выравнивание цвета кожи в данной области за счет уменьшения выраженности пигментации. Сам рубец стал менее заметен вследствие значительного его уплощения и улучшения микроциркуляции в нём; выровнялось западение в центральной части. Общая оценка 8 баллов
Пример 4.
Пациентка Л., 1965 г.р., обратилась в многофункциональную университетскую клинику по поводу длительно незаживающей послеоперационной раны на животе по срединной линии ниже пупка. Её размеры составляли 4×1,5 см. Рана существовала около трех месяцев. Глубина составляла порядка 3-4 мм. Дно и стенки выполнены грануляциями, с незначительными налетами фибрина. Наблюдалась слабовыраженная гиперемия и инфильтрация. 48×106 МСК вводились в глубокие слои дермы в окружности раневого дефекта в радиусе до 5 см, а также линейно под дно раны, вкол иглы со стороны здоровых тканей. Примерно через три-четыре недели появились первые признаки положительной динамики раневого процесса. Гиперемия прошла, значительно уменьшилась выраженность инфильтрации. Рана стала уменьшаться в размерах: края сгладились, началась активная краевая эпителизация, уменьшилась глубина до 1-2 мм, налеты фибрина исчезли. Размеры раны уменьшились до 2,5×0,8 см. Общая оценка 7 баллов.
Заявляемый способ может быть использован при замещении, восстановлении, корректировке функций поврежденного кожного покрова, для омоложения или улучшения состояния кожи, для устранения косметических дефектов кожи.
| название | год | авторы | номер документа |
|---|---|---|---|
| БИОТРАНСПЛАНТАТ, СПОСОБ ЕГО ПОЛУЧЕНИЯ И СПОСОБ ЛЕЧЕНИЯ КОСМЕТИЧЕСКИХ ДЕФЕКТОВ КОЖИ (ВАРИАНТЫ) | 2004 |
|
RU2271818C1 |
| Способ восстановления кожного покрова | 2019 |
|
RU2731313C1 |
| СПОСОБ ОМОЛОЖЕНИЯ ОРГАНИЗМА ПАЦИЕНТА | 2015 |
|
RU2578804C1 |
| БИОТРАНСПЛАНТАТ, СПОСОБ ЕГО ПОЛУЧЕНИЯ (ВАРИАНТЫ) И СПОСОБ ЛЕЧЕНИЯ АЛОПЕЦИИ | 2004 |
|
RU2271819C1 |
| БИОТРАНСПЛАНТАТ И СПОСОБ КОРРЕКЦИИ ДЕФЕКТОВ МЯГКИХ ТКАНЕЙ, СПОСОБ ПОЛУЧЕНИЯ БИОТРАНСПЛАНТАТА | 2005 |
|
RU2281776C1 |
| Композиция для коррекции возрастных изменений кожи и способ ее получения | 2020 |
|
RU2755347C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ ВРОЖДЕННЫМ БУЛЛЕЗНЫМ ЭПИДЕРМОЛИЗОМ ПУТЕМ КОМБИНИРОВАННОГО ПРИМЕНЕНИЯ АЛЛОГЕННЫХ ФИБРОБЛАСТОВ ЧЕЛОВЕКА И ЖИВОГО ЭКВИВАЛЕНТА КОЖИ | 2020 |
|
RU2779997C2 |
| КОМПОЗИЦИЯ ФИЛЛЕРА ДЛЯ МЯГКИХ ТКАНЕЙ ДЛЯ ИНЪЕКЦИИ И СПОСОБ ЕЕ ПОЛУЧЕНИЯ | 2007 |
|
RU2396084C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ КОЖНОГО ПОКРОВА У ПАЦИЕНТОВ С ОБШИРНЫМИ РАНАМИ С ДЕФЕКТОМ МЯГКИХ ТКАНЕЙ (ВАРИАНТЫ) | 2013 |
|
RU2526814C1 |
| Способ биотехнологического восстановления кожного покрова аллогенными стволовыми клетками человека | 2017 |
|
RU2687007C2 |

Изобретение относится к области косметологии, а именно к клеточной терапии косметических дефектов кожи. Способ терапии косметологических дефектов кожи включает внутрикожное введение путем инъекций суспензии аутологичных мезенхимальных стромальных клеток, выделяемых из жировой ткани пациента, биоптат которой отбирают из поясничной области пациента, разрушают ферментативно, клетки очищают фильтрованием на калиброванных ситах и центрифугированием, высевают в культуральные флаконы, при этом количество однократно вводимых пациенту клеток варьируется от 25*106 до 60*106, а внутрикожное введение осуществляют методом линейной ретроградной инъекции под углом 15° к поверхности кожи, производят от одного до трех раундов инъекций с двухнедельными интервалами между инъекциями, причем для регенерации кожи лица проводят множественные уколы по всей лицевой поверхности, а для исправления рубцов применяют направленные инъекции вокруг всего рубца в субдермальные слои подкожно-жировой клетчатки. Изобретение обеспечивает повышение эффективности коррекции косметических дефектов кожи, уменьшение травматичности и длительности процедуры, снижение частоты негативных реакций. 2 ил., 4 пр.
Способ терапии косметологических дефектов кожи, включающий внутрикожное введение путем инъекций суспензии культивированных аутологичных клеток, согласно изобретению используют суспензию аутологичных мезенхимальных стромальных клеток, выделяемых из жировой ткани пациента, биоптат которой отбирают из поясничной области пациента путем вакуумной аспирации под местной анестезией с помощью тонкой канюли 0,8 мм в диаметре в объеме до 10 см3, далее жировую ткань разрушают ферментативно, клетки очищают фильтрованием на калиброванных ситах и центрифугированием, а затем высевают в культуральные флаконы при плотности 105 клеток на 1 см2 поверхности, при этом количество однократно вводимых пациенту клеток варьирует от 25*106 до 60*106, а внутрикожное введение осуществляют методом линейной ретроградной инъекции под углом 15° к поверхности кожи, производят от одного до трех раундов инъекций с двухнедельными интервалами между инъекциями, причем для регенерации кожи лица проводят множественные уколы по всей лицевой поверхности, а для исправления рубцов применяют направленные инъекции вокруг всего рубца в субдермальные слои подкожно-жировой клетчатки.
| СПОСОБ КЛЕТОЧНОЙ ТЕРАПИИ ВОЗРАСТНЫХ ИЗМЕНЕНИЙ КОЖИ | 2014 |
|
RU2582289C1 |
| БИОТРАНСПЛАНТАТ, СПОСОБ ЕГО ПОЛУЧЕНИЯ И СПОСОБ ЛЕЧЕНИЯ КОСМЕТИЧЕСКИХ ДЕФЕКТОВ КОЖИ (ВАРИАНТЫ) | 2004 |
|
RU2271818C1 |
| СПОСОБ ПОЛУЧЕНИЯ СРЕДСТВА, ОБЛАДАЮЩЕГО ПРОТИВОВОСПАЛИТЕЛЬНОЙ, РЕГЕНЕРАТИВНОЙ, ИММУНОМОДУЛИРУЮЩЕЙ, ДЕТОКСИКАЦИОННОЙ, АДАПТОГЕННОЙ АКТИВНОСТЬЮ И СПОСОБНОГО РЕГУЛИРОВАТЬ МЕТАБОЛИЗМ | 2018 |
|
RU2720812C1 |
| US 20210000736 A1, 07.01.2021. | |||
Авторы
Даты
2024-12-09—Публикация
2024-05-03—Подача