Изобретение относится к медицине, а именно к области дерматологии и косметологии, и может быть использовано для удаления травматической импрегнации в рубце.
К травматической импрегнации мелкими инородными частицами относятся поражения кожи при близкой дистанции взрыва, проявляющиеся изменением ее окраски. Высокая кинетическая энергия мелких частиц, образующихся при взрыве (копоть, металл, пороховые зерна, песок, асфальт, пыль, нефтепродукты, графит) приводит к мгновенной импрегнации кожи. Травматическая импрегнация (татуировка) представляет собой неравномерное изменение окраски кожи сине-серого, черного или коричневого цветов в зависимости от природы вещества и его глубины залегания. Диапазон окраски, лежащий в основе травматической импрегнации, напрямую связан с глубиной проникновения частиц в кожу. Дополнительно в результате травмирующего действия пороховых газов могут образовываться ссадины и разрывы кожи, через которые инородные тела также проникают в дерму. Основными причинами развития данного состояния в военное время являются: минно-взрывные ранения (Самцов А.В., Патрушев А.В. Заболевания и поражения кожи. В кн.: Военно-полевая терапия: национальное руководство / под. ред. Е.В. Крюкова. – Москва: ГЭОТАР-Медиа, 2023. – С.587-606).
Травматическая импрегнация становится постоянной после эпителизации раны, поэтому наилучшей стратегией остается превентивный подход, при котором частицы удаляются немедленно, даже до того, как начался процесс заживления. Тщательное промывание и механическая очистка раны необходимы для предотвращения травматической импрегнации. В дальнейшем существует несколько вариантов ликвидации травматической импрегнации: хирургическое иссечение с помощью скальпеля, ушивание раны (в некоторых случаях, когда татуировка занимает большой участок, может оказаться необходимой пересадка кожи с другой части тела); дермабразия, при которой кожу снимают с целью удаления содержащей татуировку поверхности; криотерапия, при которой участок, на котором расположена татуировка, замораживают и затем удаляют; электрохирургия. Однако такие способы удаления татуировки являются травматичными, болезненными и при этом часто оставляют рубцы. Недавно также были описаны удовлетворительные результаты с использованием CO2 лазера, аргонового лазера и лазера с модуляцией добротности.
В патентных работах описан способ удаления дефектов кожи в виде татуировок и шрамов с помощью воздействия переменным электрическим полем с возникновением высокочастотных разрядов между эпидермисом и игольчатым электродом (RU 2366 469). При этом методе происходит выжигание эпидермального слоя участками размером не более 2 см2. После заживления повторяют обработку оставшихся участков дефекта. Данную последовательность действий повторяют до полного устранения дефекта на всей его площади. При этом расстояние между электродом и эпидермальным слоем составляет от 0,01 до 20 мм. Величина напряжения разряда от 20 до 10000 В с возникновением от 1 до 1000000 разрядов в секунду. Перед воздействием осуществляют предварительное охлаждение эпидермального слоя на 5-50°С.
Недостатком данного метода является низкая безопасность и эффективность при наличии пороха и прочих веществ. Способ подразумевает наличие искр, которые возникают при высокочастотных электрических разрядах, поэтому возможно горение и взрывание воспламеняющихся веществ. В области огнестрельной раны от этого могут вспыхнуть и взорваться гранулы бездымного пороха. Из этого следует, что данный способ не может быть применен для удаления зерен пороха и горючих пигментов. Дополнительным сдерживающим к применению моментом является возникновение локальных ожогов и как следствие последующее воспаление соседних живых тканей. Данная методика оказывает прижигающее действие на кожу, в результате чего происходит денатурация белков. Визуально определяется обугливание (потемнение) кожи, что ухудшает диагностику состояния тканей, точность выявления пигментированного участка, определения формы и размера очага окрашивания. Таким образом, данная методика является высокотравматичной. Без образования рубцовых повреждений данным способом можно удалить только поверхностно расположенный пигмент. И, наконец, известный способ предусматривает воздействие переменным электрическим током, который может вызвать у некоторых пациентов аритмию, судороги и эпилептические припадки.
Существует способ удаления татуировок, включающий предварительный забор ткани в участках кожи с имплантированный татуажным пигментом (RU 2 550 012). С помощью этого биопсийного материала определяют глубину залегания пигмента в ткани и наиболее эффективную длину волны лазерного воздействия. При установлении глубины залегания татуажного пигмента не белее 0,7 мм приступают к лазерному удалению, в ином случае вначале проводят поверхностную деструкцию, а затем лазерное удаление татуажного пигмента. Удаление осуществляют наиболее эффективной длиной волны лазера, установленной по образцам биопсийной ткани.
Данный метод имеет низкую эффективность, так как определение глубины залегания пигмента имеет большую погрешность измерения, вследствие высокой уязвимости биоптата. Исследование фрагмента ткани может происходить не сразу, что ведет к постепенной потери жизнеспособности биоптата. Также при длительном хранении ткани происходит потеря воды и одновременное охлаждением биоптата, что приводит к уменьшению его размера и расстоянию от поверхности до места нахождения пигмента в ткани. Поэтому точность определения нужной длины волны для лазерного облучения уменьшается. Метод имеет низкую безопасность, поскольку предполагает хирургическое иссечение биоптата без указания предельно допустимых объемов иссекаемых тканей. Это может приводить к иссечению здоровых тканей. Данный способ ухудшает эстетическое состояние поверхности вследствие повышенной травматичности метода. Недостатком метода также является высокая трудоемкость и необходимость сложных дополнительных исследований.
Существует способ удаления СО2 лазером в аблятивном режиме, при этом абляцию осуществляют фокусными пятнами с оставлением расстояния между ними не менее 0,5 мм. При удалении пигмента воздействие осуществляют в эпидермальном слое и повторяют его в среднем через каждые 4 месяца до полного побледнения (RU 2 044 552). Краситель постепенно бледнеет после каждого воздействия. Сеансы повторяют до полного исчезновения рисунка. Механизм действия в этом случае связан с фагоцитозом частиц красителя.
Недостатком данного метода является повышенная травматизация тканей вследствие прямого повреждения тканей и, как следствие, более длительный период реабилитации. Излучение воздействует не только на окрашенные и пораженные области кожи, но и на прилегающие ткани, поэтому заживление ран после такой операции протекает длительно, а также на коже могут оставаться рубцы. Также посттравматический пигмент может залегать в дерме, поэтому данный метод будет малоэффективен.
Также существует ряд химических способов удаления пигмента: например, композиция для удаления татуировки с кожи человека, содержащая растворенные в воде соль (NaCl) и щелочь (NaOH) (RU 2 722 455) или устранение пигментации в результате подкожного введения в место прокрашенного участка осветляющей композиции на водной основе, содержащей окисляющие краситель агенты (RU 2 650 630). При использовании химических методов отсутствует возможность прогнозирования точных сроков регенерации. Нарушение кожных покровов влечет риски присоединения вторичной инфекции. Также отмечается повышенный риск повреждения здоровой кожи, что ведет к увеличению раневой поверхности.
Существует комбинация химического удаления пигмента с лазерной методикой (RU 2 727 147): Способ предусматривает обработку красителя импульсным лазерным излучением и дополнительное нанесение на кожу окисляющей композиции с последующим нанесением нейтрализующего агента. Окисляющим агентом выступает гликолевая, винная, миндальная или молочная кислота. Предложенный способ комбинированного химического и лазерного удаления татуировок позволяет работать на минимальной мощности, достигая более высоких результатов без нарушения целостности кожного покрова и осложнений кожи в виде ожогов и перегрева больших площадей (вследствие увеличенного временного периода обработки введенного под кожу красителя). Недостатком данного метода для лечения посттравматической импрегнации является повышенная травматизация рубцовой ткани вследствие дополнительного нанесения окисляющего компонента, а также недостаточная эффективность при работе с травматической импрегнацией.
В федеральной патентной базе имеются методики удаления пигмента с помощью неодимового лазера. Например, осуществляют фракционное воздействие на поверхность кожи с татуировкой лазером Nd:YAG Q-switch плотностью энергии 5,5 Дж/см2, частотой генерации лазерных вспышек 1 Гц и диаметром пятна лазерного луча 4-5 мм (RU 2 692 936). Воздействие лазером на кожный покров проводят в шахматном порядке в два этапа: на первом этапе с обязательным соблюдением расстояния между областями воздействия лазерного луча на кожном покрове, равного диаметру обработанных областей, затем на втором этапе через 48 часов осуществляют воздействие лазером в том же режиме на участки татуировки, не обработанные на первом сеансе. Повторную обработку татуировки повторяют не ранее чем через два месяца. Способ обеспечивает предотвращение ожогов кожи и сокращение сроков удаления татуировки за счет воздействия на кожу лазером с высокой плотностью энергии на участки кожи в шахматном порядке. Недостатком данной методики является длительный интервал между проводимыми процедурами, что значительно удлиняет процесс удаления пигмента.
Удаление именно посттравматической импрегнации в виде частиц пороха или других инородных частиц описано в патенте RU 2 600 504. Для удаления пигмента предварительно осуществляют локальное поверхностное санирование, деструкцию и обезболивание выбранного участка тела по общим правилам. К каждому пигментированному участку подводят рабочий конец ультразвукового устройства, непрерывно излучающий волновые колебания частиц и повышающий локальную температуру тканей вплоть до уменьшения интенсивности окрашивания. Рабочий конец представляет собой одноразовый стерильный крючкообразный пьезоэлектрический скалер с форсункой струйного действия, с помощью которой на рабочий конец непрерывно подают струю стерильного бесцветного прозрачного водного изотонического раствора антисептика при рН 7,4-8,5 и температуре +37 - +42°С. На скалер подают продольные колебания с частотой 25-43 кГц. Прикладывают скалер к поверхности обрабатываемого участка и непрерывно перемещают по ней. При сохранении пигментных веществ внутри тканей многократно прокалывают окрашенные ткани насквозь стерильной инъекционной иглой. Недостатком данного метода является повышенная травматизация тканей и риск формирования рубца на месте выведения пигмента. Данная методика может применяться при непосредственном получении военной травмы (экстренный метод), но зачастую в условиях передовой линии нет возможности оказать подобную первую помощь.
Наиболее близким к предлагаемому нами методу по техническому решению является следующий способ удаления травматической татуировки. Для удаления чужеродных частиц используется неодимовый Q-switched лазер. Процедура выполняется в два этапа. Первый этап - один проход аблятивным фракционным неодимовым Q-switched лазером, второй этап - проходы Q-switched лазером, использующим гигантский структурированный наносекундный импульс (полный луч) (Шанина Н.А., Патрушев А.В., Махоня Д.А. Лечение травматической татуировки лица. Эстетическая медицина. – 2020. – Т. 29, №1. – С.71–73). Способ эффективен, имеет короткий реабилитационный период, но не может использоваться для устранения импрегнации в рубце, так как заявленные параметры приведут к термическому ожогу кожи в очаге поражения.
Таким образом, все проанализированные способы имеют один общий существенный недостаток, они предназначены для удаления пигмента в здоровой коже. Рубцовая ткань, развивающаяся в ходе травматического повреждения, имеет ряд существенных особенностей. Во-первых, достаточно тонкий эпидермис (атрофия эпидермиса), а значит невозможность использования высоких значений плотности энергии по причине получения ожога кожи. Во-вторых, наличие плотных коллагеновых волокон в дерме, что существенно затрудняет миграцию макрофагов и выведение пигмента.
В связи с этим оптимальным вариантом удаления травматической импрегнации в рубце будет комбинированное воздействие, направленное на выведение пигмента через эпидермис на поверхность кожи путем создания микроотверстий, селективное разрушение пигмента лазерным воздействием на минимальных параметрах по энергии импульса и ремоделирование дермы с целью улучшения микроциркуляции и лимфодренажной функции для выведения пигмента фагоцитирующими мононуклеарами.
На сегодн наиболее оптимальным методом удаления травматической импрегнации является лазерное воздействие, которое позволяет селективно фрагментировать чужеродные частицы, удаляющиеся впоследствии иммунной системой организма посредством фагоцитоза (Hernandez L., Mohsin N., Frech F.S., Dreyfuss I., Does A.V., Nouri K. Laser tattoo removal: laser principles and an updated guide for clinicians. Lasers. Med. Sci. – 2022. – Т. 37, №6. – С. 2581-2587.). Энергия лазера заставляет пигмент татуировки разбиваться на мелкие частички, которые затем удаляются макрофагами через лимфатическую систему. Нами в предлагаемом способе использован неодимовый лазер, работающий в режиме модулированной добротности (Q-switched, QW). Устройство Q-switched необходимо для генерации нано- и пикосекундных импульсов. Только очень короткие по длительности импульсы могут селективно воздействовать на частицы пигмента (Лазер и светолечение / под ред. Дейвида Дж. Голдберга. – М.: Рид Элсивер, 2010. – Т. 1. – 187 с.).
В основу изобретения положена задача создания способа удаления травматической импрегнации в рубце с помощью двух вариантов высокоэнергетического лазерного излучения в сочетании с карбокситерапией, который был бы высокоэффективен, малотравматичен и имел короткий реабилитационный период.
Технический результат достигается тем, что удаление травматической импрегнации в рубце осуществляют при помощи последовательного применения двух вариантов лазерного воздействия (Nd:YAG, Q-Swithed, 1064 нм, фракционный луч, 2 процедуры с интервалом в 21 дней, затем Nd:YAG, Q-Switched, 1064 нм, полный луч, 2 процедуры с интервалом в 30 дней) и инъекций углекислого газа в очаг поражения (со 2 дня после первой лазерной процедуры, каждые 3 дня, всего 7 инъекций).
Неодимовый QW лазер с длиной волны 1064 нм использован в связи с подходящими физическими характеристиками, которые определяют глубокое проникновение в кожу (до 6 мм) и селективное воздействие на частицы пигмента (Потекаев Н.Н., Круглова Л.С. Лазер в дерматологии и косметологии. – М.: Алькор Паблишерс, 2018. – 280 с.; Пономаренко Г.Н., Спокойный Л.Б., Ключарева С.В. Высокоинтенсивные лазерные технологии в дерматокосметологии. – СПб.: Санкт-Петербург 21 век, 2012. – 208 с.).
Карбокситерапия применяется с целью восстановления структуры коллагеновых волокон, улучшения микроциркуляции, лимфодренажной функции кожи и ускорения процессов удаления пигмента из тканей (Ahramiyanpour N., Shafie'ei M., Sarvipour N., Amiri R., Akbari Z. Carboxytherapy in dermatology: A systematic review. J. Cosmet. Dermatol. – 2022. – Т. 21, №5. – С. 1874-1189).
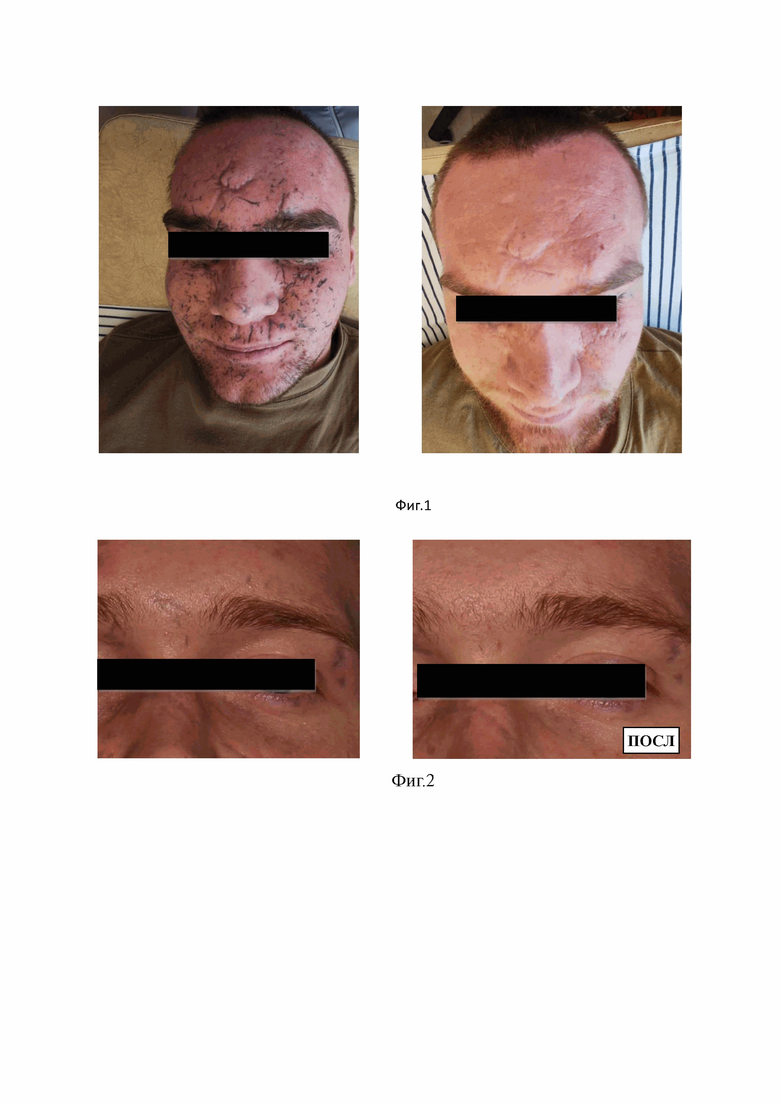
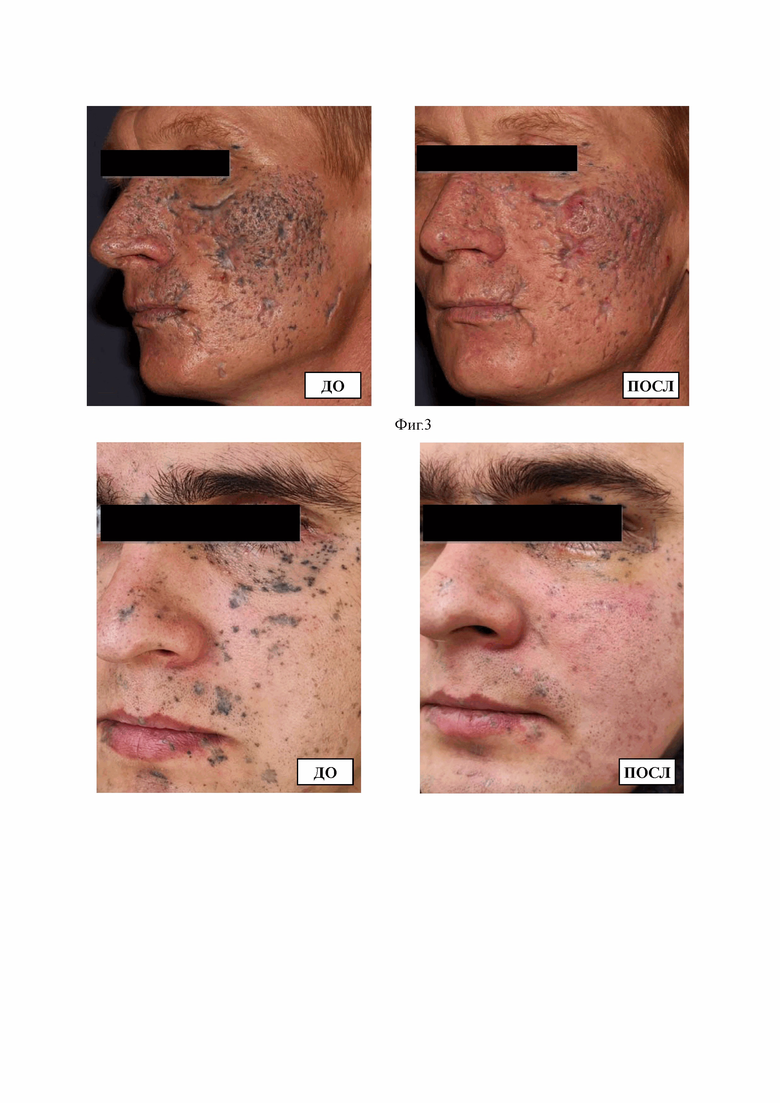
Изобретение поясняется фиг. 1, на которой представлен внешний вид пациента А., 21 год до и после проведенного курса лечения, на фиг. 2 показан внешний вид пациента Р., 22 года до и после проведенного курса лечения, на фиг. 3 показан внешний вид пациента Д., 45 лет до и после проведенного курса лечения, на фиг. 4 представлен внешний вид пациента З., 28 лет до и после проведенного курса лечения.
На первом этапе работа по площади импрегнации проводится на аппарате «Q-Master Plus» Nd:YAG Q-Switched лазером (длина волны 1064 нм) фракционным лучом в 3 прохода. Используются следующие параметры лазерного излучения: рабочее поле 15×15 мм (360 отверстий), плотность энергии 0,5 Дж/см2, частота 8 Гц. Выполняется 2 процедуры с интервалом 21 день. Высокоэнергетическое лазерное излучение в абляционном фракционном режиме с заданными характеристиками проводит к «просверливанию» в коже микроотверстий до средней части дермы, через которые происходит выделение продуктов распада микрочастиц, а также модификации рубцовой ткани за счет повреждения грубых коллагеновых волокон. Реабилитационный период после процедуры практически отсутствует.
На втором этапе работа по площади импрегнации проводиться на аппарате «Q-Master Plus» Nd:YAG Q-Switched лазером полным лучом в 1 проход. Выполняется 2 процедуры с интервалом 30 дней. Используются следующие параметры лазерного излучения: диаметр пятна – 7 мм, частота 3 Гц, плотность энергии 2,0 Дж/см2 (первая процедура) и 2,6 Дж/см2 (вторая процедура). Высокоэнергетическое лазерное излучение в наноимпульсном режиме с заданными характеристиками приводит к селективному разрушению пигмента импрегнации без повреждения окружающих мягких тканей. Реабилитационный период после процедуры составляет 3-5 дней.
Одновременно с началом курса лазерной терапии, начиная со 2 дня первого этапа, выполняются инъекции углекислого газа (СО2) в рубцовые и околорубцовые ткани в зоне травматической импрегнации (инъекционная карбокситерапия) каждые 3 дня, всего 7 инъекций. Объем вводимого СО2 составляет 5 мл в одну инъекцию, которые выполняются с шагом 2,5 см.
Из анализа научно-технической и патентной литературы заявляемой совокупности свойств, приводящих к выраженному клиническому эффекту (удаление пигмента, улучшение рельефа, повышение эластичности и уменьшение в размерах рубцов) с минимальным реабилитационным периодом не выявлено, что позволяет сделать вывод о соответствии заявляемого технического решения критериям «новизна» и «изобретательный уровень».
Предложенный метод лечения доступен и осуществим в лечебно-профилактических учреждениях, имеющих высокоэнергетические Q-Swithed лазерные системы с длиной волны 1064 нм и сертифицированные аппараты для проведения инъекционной карбокситерапии.
Приводим клинические примеры, демонстрирующие возможности предлагаемого способа лечения.
Пример 1. Пациент А., 21 год. Диагноз: Травматическая импрегнация в незрелых комбинированных рубцах. Считает себя больным в течение 6 месяцев, когда получил травму с образованием импрегнации инородными веществами кожи лица. Терапию по поводу данной патологии не получал, состояние кожи в проблемных зонах существенно не менялось. При осмотре: на коже в области лица имеются многочисленные, комбинированные рубцы (атрофические, гипертрофические), а также многочисленные пятна импрегнации от светло серого до интенсивно серо-черного цвета с неровными очертаниями в рубцовой ткани.
На первом этапе пациенту проводилось лечение на аппарате «Q-Master Plus» Nd:YAG Q-Switched лазером (длина волны 1064 нм) с использованием фракционной насадки в 3 прохода. Проведено 2 процедуры с интервалом 21 день. Использовались следующие параметры лазерного излучения: рабочее поле 15×15 мм (360 отверстий), плотность энергии 0,5 Дж/см2, частота 8 Гц.
На втором этапе применялась работа на аппарате «Q-Master Plus» Nd:YAG Q-Switched лазером полным лучом в 1 проход, выполнено 2 процедуры с интервалом 30 дней. Использовались следующие параметры лазерного излучения: диаметр пятна – 7 мм, частота 3 Гц, плотность энергии 2,0 Дж/см2 (первая процедура) и 2,6 Дж/см2 (вторая процедура).
Одновременно с началом лазерного лечения (со 2 дня первого этапа) проводился курс инъекционной карбокситерапии (7 инъекций с интервалом в 3 дня). В околорубцовые ткани в зоне импрегнации вводился углекислый газ в объеме 5 мл на 1 инъекцию с шагом 2,5 см.
После завершения лечения отмечалась значительная положительная динамика в виде 95% удаления пигмента, сглаживания рельефа (уменьшение глубины) рубцов, уменьшение размеров и повышения эластичности рубцов (фиг. 1). Объективная оценка клинической эффективности включала в себя расчет индекса оценки тяжести пигментных поражений кожи, расчет индекса оценки тяжести рубцовых поражений кожи и определение эластичности рубцов методом эластографии сдвиговой волны на ультразвуковом аппарате Logic 9 с линейным датчиком L3-L12.
Получены следующие показатели до и после (через 3 месяца) лечения: индекс оценки тяжести пигментных поражений до лечения составил 26 баллов, после – 6 баллов; индекс оценки тяжести рубцовых поражений до лечения составил 130 баллов, после – 60 баллов; жесткость рубцов до лечения (среднее значение в 5 точках) – 97,9 кПа, после лечения – 63,5 кПа.
Пример 2. Пациент Р., 22 лет. Диагноз: Травматическая импрегнация. Посттравматические незрелые рубцы. Считает себя больным в течение 5 месяцев. После минно-взрывной травмы сформировалась импрегнация инородными веществами кожи лица. Терапию по поводу данной патологии не получал, состояние кожи в проблемных зонах существенно не менялось. При осмотре: на коже в области лица имеются незрелые рубцы (склонные к атрофии), а также отмечается импрегнация от светло серого до интенсивно серо-черного цвета с неровными очертаниями, отмечается патологическое уплотнение ткани рубцов, снижение эластичности.
На первом этапе пациенту проводилось лечение на аппарате «Q-Master Plus» Nd:YAG Q-Switched лазером (длина волны 1064 нм) с использованием фракционной насадки в 3 прохода. Проведено 2 процедуры с интервалом 21 день. Использовались следующие параметры лазерного излучения: рабочее поле 15×15 мм (360 отверстий), плотность энергии 0,5 Дж/см2, частота 8 Гц.
На втором этапе применялась работа на аппарате «Q-Master Plus» Nd:YAG Q-Switched лазером полным лучом в 1 проход, выполнено 2 процедуры с интервалом 30 дней. Использовались следующие параметры лазерного излучения: диаметр пятна – 7 мм, частота 3 Гц, плотность энергии 2,0 Дж/см2 (первая процедура) и 2,6 Дж/см2 (вторая процедура).
Одновременно с началом лазерного лечения (со 2 дня первого этапа) проводился курс инъекционной карбокситерапии (7 инъекций с интервалом в 3 дня). В околорубцовые ткани в зоне импрегнации вводился углекислый газ в объеме 5 мл на 1 инъекцию с шагом 2,5 см.
После завершения лечения отмечалась значительная положительная динамика в виде 90% удаления пигмента, сглаживания рельефа (уменьшение глубины) рубцов, уменьшение размеров и повышения эластичности рубцов (фиг. 2). Объективная оценка клинической эффективности показала следующие результаты до и после (через 3 месяца) лечения: индекс оценки тяжести пигментных поражений до лечения составил 18 баллов, после – 4 балла; индекс оценки тяжести рубцовых поражений до лечения составил 66 баллов, после – 36 баллов; жесткость рубцов до лечения (среднее значение в 5 точках) – 38,5 кПа, после лечения – 20,1 кПа.
Пример 3. Пациент Д., 45 лет. Диагноз: Травматическая импрегнация. Посттравматические незрелые комбинированные рубцы.
Считает себя больным в течение 6 месяцев. После минно-взрывной травмы сформировалась импрегнация инородными веществами кожи лица. Терапию по поводу данной патологии не получал, состояние кожи в проблемных зонах существенно не менялось. При осмотре: на коже в области лица, преимущественно щек, имеются многочисленные, комбинированные рубцы (атрофические, гипертрофические), а также имеются многочисленные пятна импрегнации от светло серого до интенсивно серо-черного цвета с неровными очертаниями, отмечается патологическое уплотнение тканей, снижение эластичности.
На первом этапе пациенту проводилось лечение на аппарате «Q-Master Plus» Nd:YAG Q-Switched лазером (длина волны 1064 нм) с использованием фракционной насадки в 3 прохода. Проведено 2 процедуры с интервалом 21 день. Использовались следующие параметры лазерного излучения: рабочее поле 15×15 мм (360 отверстий), плотность энергии 0,5 Дж/см2, частота 8 Гц.
На втором этапе применялась работа на аппарате «Q-Master Plus» Nd:YAG Q-Switched лазером полным лучом в 1 проход, выполнено 2 процедуры с интервалом 30 дней. Использовались следующие параметры лазерного излучения: диаметр пятна – 7 мм, частота 3 Гц, плотность энергии 2,0 Дж/см2 (первая процедура) и 2,6 Дж/см2 (вторая процедура).
Одновременно с началом лазерного лечения (со 2 дня первого этапа) проводился курс инъекционной карбокситерапии (7 инъекций с интервалом в 3 дня). В околорубцовые ткани в зоне импрегнации вводился углекислый газ в объеме 5 мл на 1 инъекцию с шагом 2,5 см.
После завершения лечения отмечалась значительная положительная динамика в виде 70% удаления пигмента, сглаживания рельефа (уменьшение глубины) рубцов, уменьшение размеров и повышения эластичности рубцов (фиг. 3). Объективная оценка клинической эффективности показала следующие результаты до и после (через 3 месяца) лечения: индекс оценки тяжести пигментных поражений до лечения составил 36 баллов, после – 16 баллов; индекс оценки тяжести рубцовых поражений до лечения составил 122 балла, после – 80 баллов; жесткость рубцов до лечения (среднее значение в 5 точках) – 39,6 кПа, после лечения – 28,0 кПа.
Пример 4. Пациент З., 28 лет. Диагноз: Травматическая импрегнация. Посттравматические незрелые комбинированные рубцы. Считает себя больным в течение 6 месяцев. После минно-взрывной травмы сформировалась импрегнация инородными веществами кожи лица. Терапию по поводу данной патологии не получал, состояние кожи в проблемных зонах существенно не менялось. При осмотре: на коже в области лица имеются множественные пятна импрегнации от светло-серого до интенсивно серо-черного цвета с неровными очертаниями, многочисленные комбинированные (атрофические, нормотрофические) рубцы, отмечается патологическое уплотнение тканей, снижение эластичности.
На первом этапе пациенту проводилось лечение на аппарате «Q-Master Plus» Nd:YAG Q-Switched лазером (длина волны 1064 нм) с использованием фракционной насадки в 3 прохода. Проведено 2 процедуры с интервалом 21 день. Использовались следующие параметры лазерного излучения: рабочее поле 15×15 мм (360 отверстий), плотность энергии 0,5 Дж/см2, частота 8 Гц.
На втором этапе применялась работа на аппарате «Q-Master Plus» Nd:YAG Q-Switched лазером полным лучом в 1 проход, выполнено 2 процедуры с интервалом 30 дней. Использовались следующие параметры лазерного излучения: диаметр пятна – 7 мм, частота 3 Гц, плотность энергии 2,0 Дж/см2 (первая процедура) и 2,6 Дж/см2 (вторая процедура).
Одновременно с началом лазерного лечения (со 2 дня первого этапа) проводился курс инъекционной карбокситерапии (7 инъекций с интервалом в 3 дня). В околорубцовые ткани в зоне импрегнации вводился углекислый газ в объеме 5 мл на 1 инъекцию с шагом 2,5 см.
После завершения лечения отмечалась значительная положительная динамика в виде 85% удаления пигмента, сглаживания рельефа рубцов, уменьшение размеров и повышения эластичности рубцов (фиг. 4). Объективная оценка клинической эффективности показала следующие результаты до и после (через 3 месяца) лечения: индекс оценки тяжести пигментных поражений до лечения составил 24 балла, после – 4 балла; индекс оценки тяжести рубцовых поражений до лечения составил 33 балла, после – 20 баллов; жесткость рубцов до лечения (среднее значение в 5 точках) – 46,3 кПа, после лечения – 7,5 кПа.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ лечения посттравматических рубцов | 2022 |
|
RU2800323C1 |
| Способ удаления татуировок на коже | 2018 |
|
RU2692936C1 |
| СПОСОБ УДАЛЕНИЯ ТАТУИРОВОК | 2013 |
|
RU2550012C1 |
| Способ лечения папуло-пустулезной формы acne vulgaris неодимовым лазером | 2019 |
|
RU2712296C1 |
| Способ лечения выворота нижнего века после эстетической блефаропластики | 2022 |
|
RU2796751C1 |
| СПОСОБ ЛЕЧЕНИЯ АКНЕ С ПРИМЕНЕНИЕМ ФОТОТЕРАПИИ И ВНУТРИДЕРМАЛЬНОГО ВВЕДЕНИЯ ПЛАЗМЫ | 2024 |
|
RU2835741C1 |
| СПОСОБ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ ОСТРОГО ТРОМБОЗА НАРУЖНОГО ГЕМОРРОИДАЛЬНОГО УЗЛА | 2024 |
|
RU2833124C1 |
| СПОСОБ УДАЛЕНИЯ ЭКЗОГЕННЫХ ПИГМЕНТАЦИЙ КОЖИ | 2008 |
|
RU2367376C1 |
| Способ устранения рубцовых изменений кожи лица | 2022 |
|
RU2802710C1 |
| Способ лазерокоагуляции гемангиом кожи у детей с использованием Nd-YAG-лазера и водного охлаждения | 2016 |
|
RU2663390C2 |
Изобретение относится к медицине, а именно к дерматологии, и может быть использовано для удаления травматической импрегнации в рубце. Осуществляют воздействие Nd:YAG Q-Switched лазером в два этапа: на первом этапе проводят 2 процедуры с интервалом в 21 день в 3 прохода с длиной волны 1064 нм, с плотностью энергии 0,5 Дж/см2 и частотой 8 Гц. На втором этапе осуществляют 2 процедуры с интервалом 30 дней в 1 проход с длиной волны 1064 нм и с частотой 3 Гц полным лучом, при этом первую процедуру на втором этапе осуществляют с плотностью энергии 2,0 Дж/см2, а вторую процедуру с плотностью энергии 2,6 Дж/см2. Дополнительно проводят 7 процедур инъекций углекислого газа в очаг поражения. Способ позволяет добиться выраженного результата, устранения пигмента и выравнивания поверхности рубцовой ткани за счет комбинированного, этапного воздействия неодимовым лазером и карбокситерапии. 4 ил., 4 пр.
Способ удаления травматической импрегнации в рубце, включающий лазерное воздействие, отличающийся тем, что на пораженную область осуществляют воздействие Nd:YAG Q-Switched лазером на аппарате Q-Master Plus в два этапа: на первом этапе осуществляют 2 процедуры с интервалом в 21 день в 3 прохода с длиной волны 1064 нм, с плотностью энергии 0,5 Дж/см2 и частотой 8 Гц, фракционным лучом и рабочим полем 15×15 мм, имеющим 360 отверстий; на втором этапе осуществляют 2 процедуры с интервалом 30 дней в 1 проход с длиной волны 1064 нм, с частотой 3 Гц, полным лучом, диаметром пятна 7 мм, при этом первую процедуру на втором этапе осуществляют с плотностью энергии 2,0 Дж/см2, а вторую процедуру с плотностью энергии 2,6 Дж/см2; со 2 дня после первой лазерной процедуры проводят 7 процедур инъекций углекислого газа в очаг поражения каждые 3 дня.
| Шанина Н | |||
| А | |||
| и др | |||
| Применение современных Q-Switehed-лазеров для коррекции сложных косметических дефектов кожи лица | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| Т | |||
| Видоизменение прибора с двумя приемами для рассматривания проекционные увеличенных и удаленных от зрителя стереограмм | 1919 |
|
SU28A1 |
| cтр | |||
| Устройство для охлаждения водою паров жидкостей, кипящих выше воды, в применении к разделению смесей жидкостей при перегонке с дефлегматором | 1915 |
|
SU59A1 |
| СПОСОБ УДАЛЕНИЯ ПИГМЕНТОВ С ПИГМЕНТИРОВАННОГО УЧАСТКА КОЖИ | 2004 |
|
RU2375971C2 |
| Способ удаления импрегнаций с кожи | 1985 |
|
SU1533660A1 |
| SUMIAN C.C | |||
| et al | |||
| A preliminary clinical and histopathological study of laser skin resurfacing using a frequency-doubled Nd:YAG laser after | |||
Авторы
Даты
2025-02-03—Публикация
2024-04-09—Подача