Изобретение относится к медицине, а именно к онкологии, и может быть использовано для выявления ткани опухоли в краях резекции и сторожевых лимфоузлах при раке молочной железы
Рак молочной железы (РМЖ) продолжает оставаться наиболее распространенным типом рака у женщин и одной из ведущих причин смертности от рака во всем мире [1]. При хирургическом лечении РМЖ большое значение имеет определение статуса регионарных лимфоузлов и краев резекции [2-5]. Их оценка необходима для определения показаний к выполнению подмышечной лимфодиссекции, а также показаний к иссечению краев резекции при органсохраняющих операциях на молочной железе. В частности, при наличии метастазов в одном или двух сторожевых лимфоузлах (СЛУ) возможно избежать подмышечной лимфодиссекции, тогда как при поражении метастазами трех и более СЛУ пациенты нуждаются в выполнении этой операции [6-7]. Оценка наличия опухолевых клеток в крае резекции определяет оптимальный объем оперативного вмешательства и дальнейшую тактику. Например, при выполнении органосохраняющей операции (радикальной резекции или секторальной резекции) наличие опухолевых клеток в краях резекции свидетельствует о необходимости выполнения одномоментной или отсроченной ререзекции молочной железы [3-4]. При мастэктомии наличие опухолевых клеток в краях резекции может требовать расширение объема операции или послеоперационной лучевой терапии при невозможности его выполнения [8]. В связи с этим, оценка наличия опухолевой ткани в операционном материале (в краях резекции и СЛУ) имеет важное значение.
В настоящее время для интраоперационной оценки наличия опухолевых клеток в регионарных лимфоузлах и краях резекции используются гистологический метод, который может выполняться на стационарных или замороженных срезах, а также цитологический и иммуноцитохимический методы. Однако эти методы имеют серьезные недостатки, связанные с низкой чувствительностью, широким диапазоном ложноотрицательных результатов, а в случае иммуноцитохимии - с длительностью выполнения исследования, которая занимает 2-4 часа [9-14]. Таким образом, сохраняется острая необходимость поиска новых технологий выявления опухолевой ткани в исследуемых образцах при раке молочной железы.
В настоящее время одним из основных методов интраоперационной оценки статуса регионарных лимфоузлов (РЛУ) и краев резекции является гистологический метод, при котором образцы ткани окрашиваются гематоксилином Майера и эозином и изучаются на световом микроскопе. Наличие опухолевых клеток определяют по морфологическим особенностям: клеточному и ядерному полиморфизму, увеличению ядерно-цитоплазматического соотношения, увеличению количества ДНК в ядрах клеток, гиперхромии ядер, увеличению количества митозов и др. Метод может выполняться на стационарных или замороженных срезах. Основным недостатком исследования на замороженных срезах является низкая чувствительность метода (от 66,7% до 95,8%) и широкий диапазон ложноотрицательных результатов (от 5,5% до 43%), отсутствие унифицированных методов выявления опухолевых клеток в СЛУ [10, 12-15]. Кроме того, этот метод недостаточно эффективен для оценки краев резекции, требует наличия квалифицированных патологоанатомов и оборудования, что увеличивает время и стоимость операции [16]. Основным недостатком исследования стационарных срезов является получение результата только на 3-5 сутки после операции, что требует, при выявлении метастазов в 3-х и более СЛУ или опухолевых клеток в крае резекции, выполнения повторной операции [15].
Известны способы выявления опухолевых клеток в исследуемых образцах с помощью цитологического [11, 17] и иммуноцитохимического [18] методов. Способы осуществляются следующим образом: выполняется соскоб с поверхности резецированной ткани (лимфоузла или краев резекции), полученный материал помещают на предметное стекло и окрашивают гематоксилин-эозином (цитологический способ) или антителами к белкам опухолевых клеток (иммуноцитохимический способ). Преимущество цитологического метода состоит в простоте взятия соскоба из нескольких краев резекции, быстроте ответа (время исследования 10 мин), возможности повторного исследования в случае ререзекции, дешевизне исследования. Недостатками метода является высокая частота как ложноотрицательных, так и ложноположительных результатов. Иммуноцитохимический метод позволяет повысить точность и специфичность исследования. Однако отличается длительностью выполнения процедуры, требует специального оборудования и реактивов, квалифицированных специалистов.
Известны способы выявления опухолевых клеток в регионарных лимфатических узлах с помощью флюоресцентной иммуноцитохимии [19, 20] при которых исследуемую ткань после специальной подготовки окрашивают коммерческими флюоресцентными антителами к белкам опухолевых клеток и осуществляют флюоресцентную микроскопию. Способ отличается высокой чувствительностью и специфичностью (83,3% и 100% соответственно). Основными недостатками способов являются необходимость наличия специального оборудования, реактивов и квалифицированных специалистов. Способ не подходит для выявления опухолевых клеток в краях резекции.
Известен способ визуализации злокачественных клеток в солидных опухолях путем окрашивания тканей уксусной кислотой и йодом [21], при котором интраоперационно образцы удаленных тканей окрашивают 10% раствором уксусной кислоты и йодом и при положительной реакции ацетобеления подтверждают наличие злокачественных клеток в исследуемых образцах. Преимуществом способа является дешевизна и простота выполнения, а существенным недостатком - низкая специфичность (63%).
Известен способ оценки состояния СЛУ с помощью номограммы, учитывающей размеры лимфоузлов и их среднее соотношение жесткости и эластичности, определенное с помощью интраоперационной сдвиговолновой эластографии ex vivo [22]. Способ отличается высокой чувствительностью и специфичностью (AUC модели составила 0,856). Недостатками способа являются необходимость наличия соответствующего оборудования и опытных специалистов. Способ не подходит для определения опухолевых клеток в краях резекции.
Известен способ выявления опухолевых клеток в краях резекции при РМЖ с помощью компрессионной фазово-чувствительной оптической когерентной эластографии (ОКЭ), оценивающей жесткость ткани молочной железы на основе оценки деформаций, создаваемых прижатием ОКТ-зонда к исследуемой ткани с последующим построением цветокодированных ОКЭ-изображений с распределением абсолютных значений модуля Юнга в килопаскалях. При этом, сине-голубой цвет характеризует зоны с более жесткими опухолевыми тканями (>600 кПа), а красно-оранжевый цвет - зоны с более мягкими нормальными тканями молочной железы (<200 кПа) [23]. Способ отличается высокой точностью (94,3%), чувствительностью (94,1%) и специфичностью (94,4%). Недостатками способа является необходимость наличия соответствующего оборудования и опытных специалистов, а также субъективный характер полученных результатов, которые зависит от приложенного к ткани давления и невозможность использования метода для оценки статуса СЛУ ввиду малой глубины проникновения инфракрасного излучения в ткани (1-2 мм).
Известны методы выявления опухолевых клеток в резецированных тканях с использованием микроскопии оптических срезов. К этим методам относятся конфокальная микроскопия [24-26], нелинейная микроскопия [27-31], микроскопия со структурированным освещением [32-34], фотоакустическая микроскопия [35], оптическая когерентная томография [36-37], микроскопия с ультрафиолетовым возбуждением поверхности и другие [38]. Эти методы позволяют выявлять опухолевые клетки в тканях только что удаленных хирургических образцов с помощью изображений с высоким разрешением. Методы достаточно сложны, громоздки, медленны и требуют дорогостоящего оборудования и обученных специалистов.
Прототипом для изобретения выбраны способ флуоресцентной диагностики поражений злокачественной опухолью органов плевральной или брюшной полости, документ RU 2002128198 А, дата публикации 27.06.2004.
В отличие от прототипа предлагается использовать разновидность замедленной флуоресценции, возникающей после аннигиляции молекулы сенсибилизатора в триплетном состоянии и синглетного кислорода (далее по тексту - аннигиляционная замедленная флуоресценция, АЗФ). Данный механизм замедленной флуоресценции в литературе также известен как «singlet oxygen feedback delayed fluorescence)) (SOFDF) или «singlet oxygen sensitized delayed fluorescence)) (SOSDF) или «замедленная флуоресценция типа Каутского-Мюллера)) [39-40]. Кроме того, для выявления опухолевой ткани предлагается особый способ воздействия на образец, принципиально новые измеряемые величины и специфическая методика обработки данных.
В изобретении предлагается выделять АЗФ от других разновидностей замедленной флуоресценции, присутствующих в регистрируемом фотоприемником сигнале. Для этого методом флэш-фотолиза регистрируется кривая затухания замедленной флуоресценции (кинетика записывается с разрешением не ниже 0,1 мкс в течение не менее 50 мкс) после возбуждающей вспышки, а затем численными методами выделяется короткоживущая компонента, соответствующая АЗФ.
В изобретении реализуется новый способ возбуждения молекул красителя - импульсно-периодическое световое возбуждение с частотой следования импульсов 10 Гц. Установлено, что при таком возбуждении при наличии патологии в ткани интенсивность АЗФ после каждого последующего импульса уменьшается по сравнению с АЗФ после предыдущего импульса. Иначе говоря, интенсивность АЗФ (площадь под кинетической кривой) в опухолях после 1-го импульса больше, чем после 1-го импульса. В качестве измеряемых величин предложено использовать скорость изменения нормированной интегральной интенсивности АЗФ и относительное уменьшение интегральной интенсивности АЗФ в сравнении с интенсивность АЗФ после 1-го импульса.
Технический результат
Предложенный способ позволяет выявлять ткань опухоли в краях резекции и сторожевых лимфоузлах при раке молочной железы и определять показания к подмышечной лимфодиссекции, ререзекции молочной железы и послеоперационной лучевой терапии. Способ может выполняться интраоперационно, отличается высокой чувствительностью и высокой прогностической ценностью отрицательного результата. Это особенно важно, так как отсутствие опухолевых клеток в подмышечных лимфатических узлах и краях резекции подтверждают радикализм выполненной операции. Эффективность предложенного способа подтверждена результатами исследования 173 образцов тканей опухоли, краев резекции и РЛУ, полученные от 81 пациента с первичным РМЖ, неопухолевой патологией и доброкачественными опухолями молочной железы. Внедрение способа в клиническую практику будет способствовать оптимизации проводимого лечения. Чувствительность способа составляет 88.06%, специфичность - 70,19% и точность - 73,3%.
Осуществление изобретения
Подготовка образцов. После удаления операционного препарата исследуемые подмышечные лимфоузлы рассекаются на 2 равные части. Выполняют срезы с поверхности рассеченного лимфоузла и краев резекции толщиной 1 мм. Ткань окрашивается путём погружения в водный раствор эритрозина концентрации 10-3 моль/л на 1 мин, затем образцы забираются пинцетом и промываются в физиологическом растворе, чтобы смыть невпитавшийся краситель. Результат процедуры: готовые окрашенные макропрепараты.
Измерение. Регистрируется кинетика затухания замедленной флуоресценции эритрозина в тканях методом флэш-фотолиза. В качестве источника излучения используется вторая гармоника твердотельного YAG- лазера (532 нм) с длительностью импульса 15 нс и плотностью мощности до 1 МВт/см2. Кинетика замедленной флуоресценции записывается в течение не менее 50 мкс после лазерного импульса с шагом (разрешением) не менее 0,1 мкс. Регистрация производится с помощью фотоприёмника через монохроматор (или светофильтр) в диапазоне 560-570 нм.
Таких импульсов требуется не менее десяти, при этом возбуждающие импульсы должны следовать с частотой 10 Гц. Делать больше 30 импульсов не рекомендуется, так как становится существенным процесс фотообесцвечивания красителя, негативно влияющий на итоговый результат. Результат процедуры: таблица, где в строках приводятся временные координаты с шагом 0,1 мкс (и менее), а в столбцах - интенсивность замедленной флуоресценции для i-го импульса (т.е. после i-го импульса).
Математическая обработка. Далее описывается методика обработки для десяти импульсов (i=1, 2,…, 10).
(1) Каждый i-й результат (в каждом столбце) аппроксимируется биэкспоненциальной затухающей функцией вида: 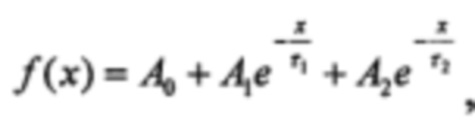 где
где
где А0, A1, А2, τ1 и τ2 - подбираемые для каждого импульса константы итерационным путём в ходе аппроксимации.
(2) Определяется точка пересечения хп двух экспонент;
(3) Подсчитываются площади под кривой до точки пересечения (для x = 0…хп) для всех 10 импульсов.
(4) Все полученные значения площадей нормируются на значение для 1-го импульса, полученные данные далее обозначаются как Si, i = 1, 2, …, 10, тогда S1 = 1. Величины Si в дальнейшем будем называть интегральными интенсивностями. Изменение величины Si показывает, как от импульса к импульсу изменяется интенсивность АЗФ эритрозина, если изначально интенсивность равна единице, такой набор значений представляют как функцию S(i), где i - порядковый номер импульса.
(4) Данные S(i) аппроксимируют функцией:
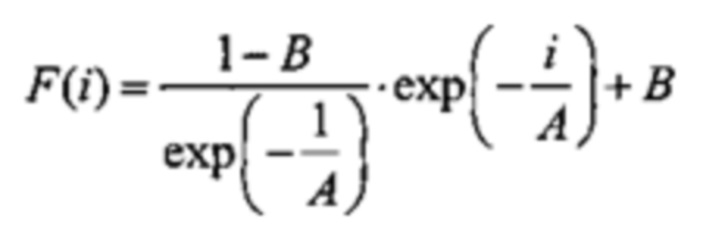
Здесь величина А - скорость изменения нормированной интегральной интенсивности.
Величина В - относительное уменьшение интегральной интенсивности АЗФ в сравнении с интенсивностью АЗФ после 1-го импульса.
(5) Если величина А больше 9.5 и величина В больше 0.83, то в операционном материале отсутствует опухолевая ткань, если одна или обе величины меньше этих значений, то прогнозируют наличие опухолевой ткани в операционном материале. Если скорость изменения интегральной интенсивности АЗФ была больше 9.5, а максимальное снижение интегральной интенсивности АЗФ в сравнении с начальной было больше 0.83, то у 90.1% пациенток в исследованном операционном материале отсутствовала опухолевая ткань. Если один или оба показателя были ниже этих значений, то у 65.56% определялась опухолевая ткань в исследованных образцах.
Пример клинического применения
1. Пациентка К.Т.В., 55 лет, находилась на лечении в ГАУЗ «ООКОД» с диагнозом: Рак правой молочной железы T1cN3M0, IIIВ стадия, люминальный А подтип. 07.02.23г. пациентке выполнена радикальная резекция правой молочной железы. Результаты тестов:
A. опухоль: значения теста №1=3.3 и теста №2=0,45 подтверждают наличие РМЖ в исследуемом материале. При исследовании гистопрепарата, окрашенного гематоксилином Майера и эозином, выявлен инвазивный рак молочной железы умеренной степени злокачественности (фигура 1);
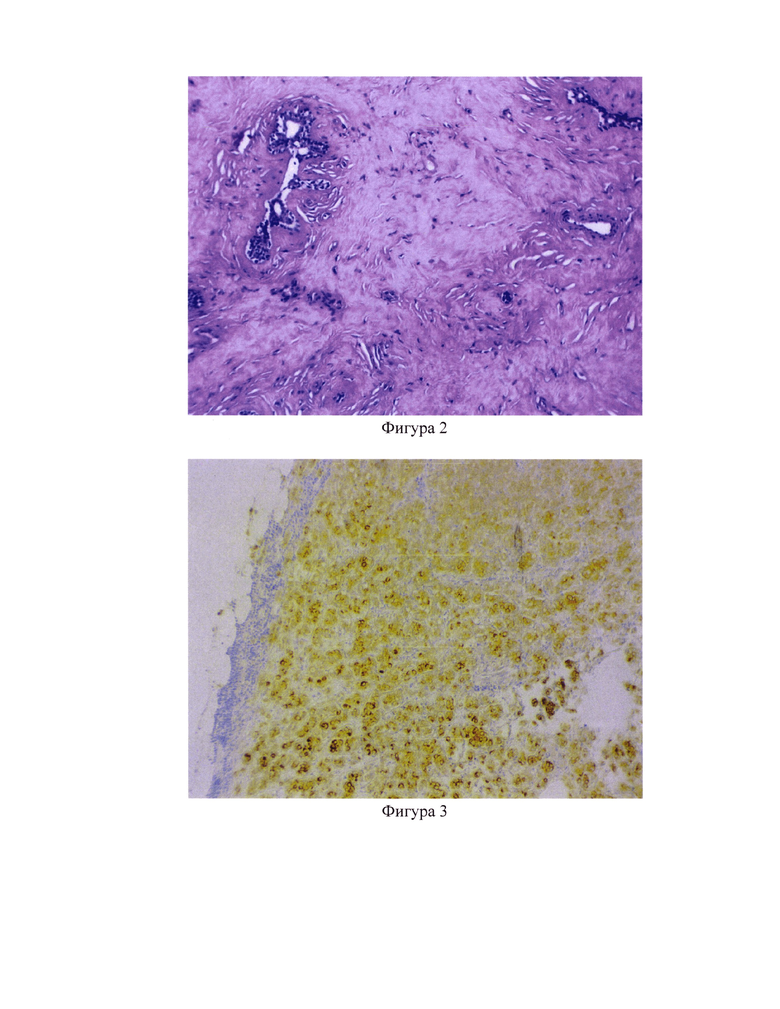
Б. края резекции: значения теста №1=10 и теста №2=0.9 свидетельствуют об отсутствии опухолевой ткани в краях резекции. При исследовании гистопрепарата, окрашенного гематоксилином Майера и эозином, в краях резекции опухолевая ткань не найдена (фигура 2);
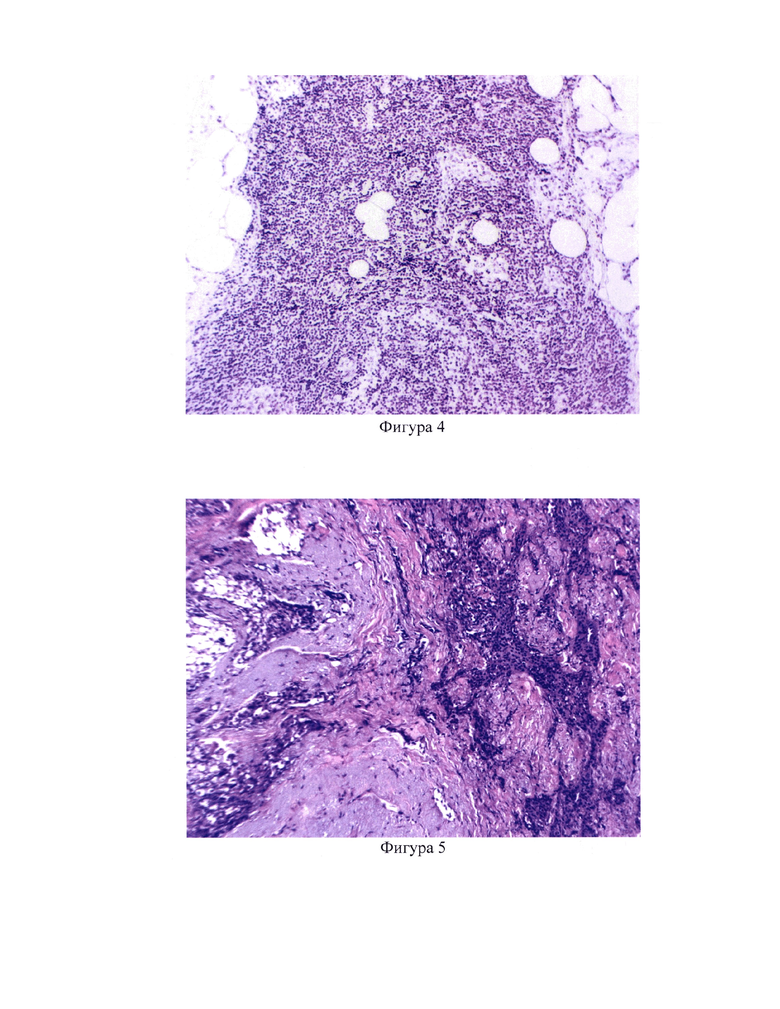
B. Подмышечный лимфоузел №1: значения теста №1=3.0 и теста №2=0.58 свидетельствуют о наличии опухолевых клеток РМЖ в лимфоузле. При иммуногистохимическом исследовании гистопрепарата, окрашенного антителами к панцитокератину, выявлен метастаз рака молочной железы в лимфоузле (фигура 3)
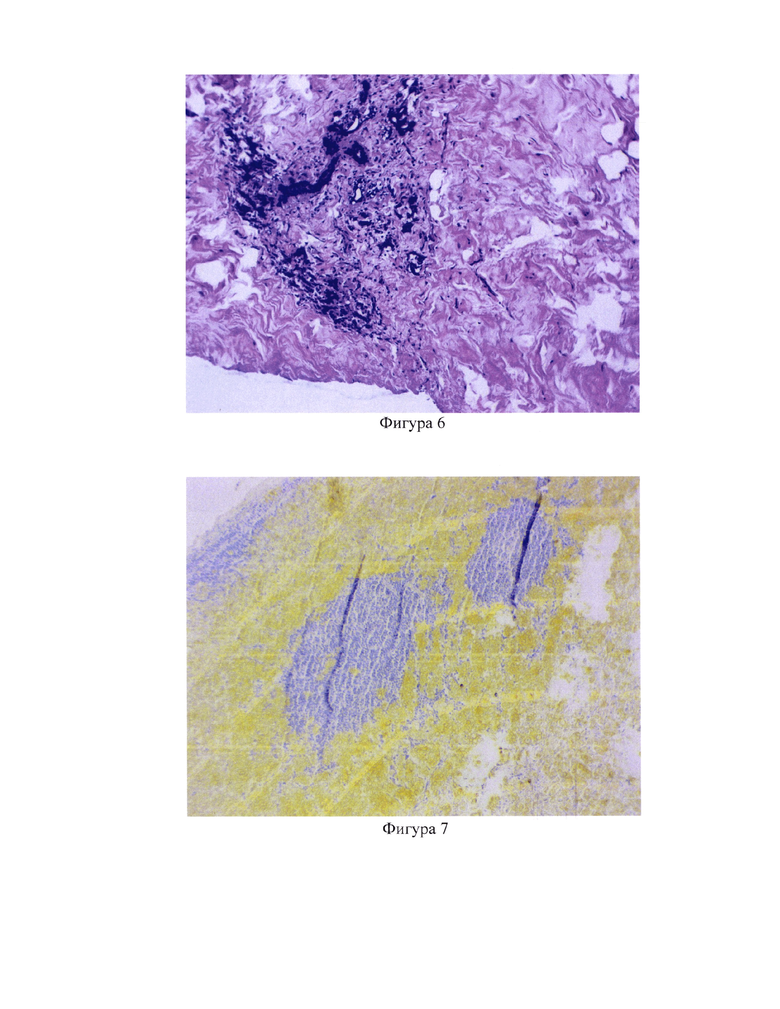
Г. Подмышечный лимфоузел №2: значения теста №1=12 и теста №2=1.0 свидетельствуют об отсутствии опухолевых клеток в лимфоузле. При иммуногистохимическом исследовании гистопрепарата, окрашенного антителами к панцитокератину, опухолевой ткани в лимфоузле не выявлено (фигура 4)
2. Пациентка Б.В.Л., 74 года, находилась на лечении в ГАУЗ «ООКОД» с диагнозом: Рак правой молочной железы T4bN2M0, IIIb стадия, люминальный В НЕR2-негативный. Получила 8 курсов неоадъювантной химиотерапии (4 курса по схеме АС, 12 еженедельных введений паклитаксела). 14.03.23 г. пациентке выполнена радикальная резекция правой молочной железы. Результаты тестов:
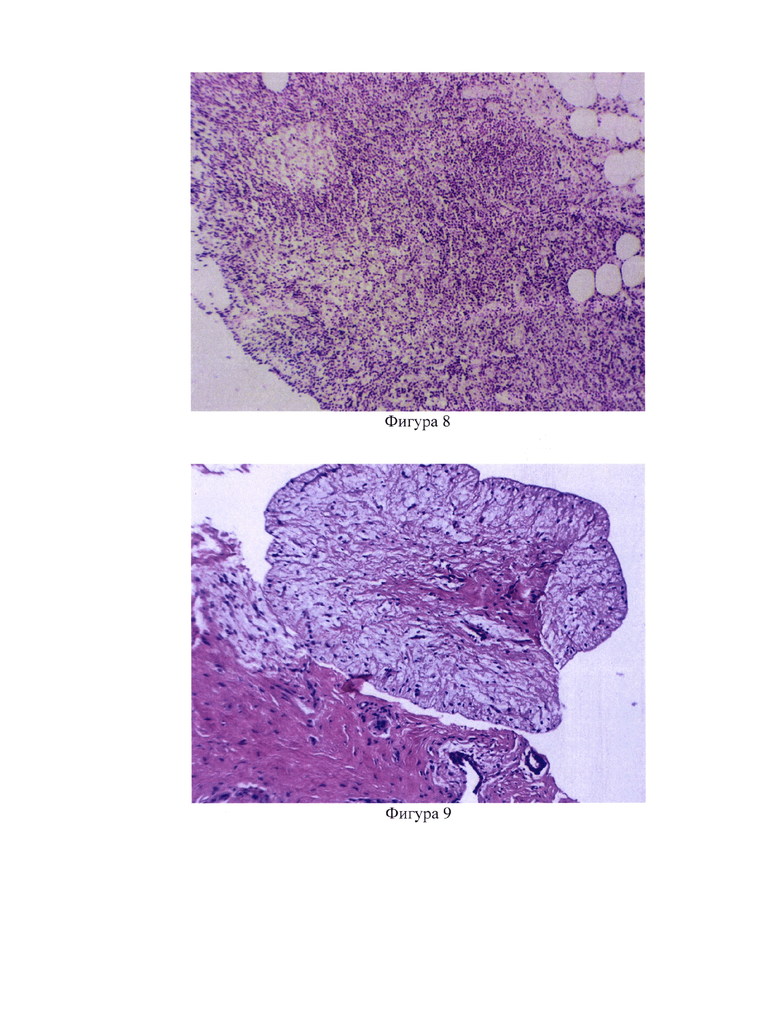
А. опухоль: значения теста №1=7.5 и теста №2=0.3 подтверждают наличие РМЖ в исследуемом материале. При исследовании гистопрепарата, окрашенного гематоксилином Майера и эозином, выявлен инвазивный протоковый рак молочной железы, с частичным лечебным патоморфозом (фигура 5);
Б. края резекции: значения теста №1=6.0 и теста №2=0.43 свидетельствуют о наличии опухолевой ткани в краях резекции. При исследовании гистопрепарата, окрашенного гематоксилином Майера и эозином, край резекции в непосредственной близости от опухоли (фигура 6);
В. Подмышечный лимфоузел №1: значения теста №1=4.0 и теста №2=0,45 свидетельствуют о наличии опухолевых клеток РМЖ в лимфоузле. При иммуногистохимическом исследовании гистопрепарата, окрашенного антителами к панцитокератину, выявлен метастаз рака молочной железы в лимфоузле (фигура 7)
Г. Подмышечный лимфоузел №2: значения теста №1=9.9 и теста №2=0.93 свидетельствуют об отсутствии опухолевых клеток в лимфоузле. При иммуногистохимическом исследовании гистопрепарата, окрашенного антителами к панцитокератину, опухолевой ткани в лимфоузле не выявлено (фигура 8)
3. Пациентка Т.А.Х., 30 лет, поступила в ГАУЗ «ООКОД» с подозрением на рак левой молочной железы. 01.03.23 г. пациентке выполнена секторальная резекция левой молочной железы. Результаты тестов:
А. опухоль: значения теста №1=12.0 и теста №2=0.85 свидетельствуют об отсутствии ткани РМЖ в исследованном материале. При исследовании гистопрепарата, окрашенного гематоксилином Майера и эозином, выявлена фиброаденома молочной железы (фигура 9).
Литература:
1. DeSantis СЕ, Ma J, Goding Sauer A, et al. Breast cancer statistics, 2017, racial disparity in mortality by state. CA Cancer J Clin. 2017;67(6):439-448. doi: 10.3322/caac.21412.
2. Nguyen HT, De Allegri M, Heil J, Hennigs A. Population-Level Impact of Omitting Axillary Lymph Node Dissection in Early Breast Cancer Women: Evidence from an Economic Evaluation in Germany. Appl Health Econ Health Policy. 2023 Mar;21(2):275-287. doi: 10.1007/s40258-022-00771-8. Epub 2022 Nov 21. PMID: 36409454; PMCID: PMC9676848.
3. Bundred JR, Michael S, Stuart B, Cutress RI, Beckmann K, Holleczek B, Dahlstrom JE, Gath J, Dodwell D, Bundred NJ. Margin status and survival outcomes after breast cancer conservation surgery: prospectively registered systematic review and meta-analysis. BMJ. 2022 Sep 21;378:e070346. doi: 10.1136/bmj-2022-070346. PMID: 36130770; PMCID: PMC9490551.
4. Chae S, Min SY. Association of Surgical Margin Status with Oncologic Outcome in Patients Treated with Breast-Conserving Surgery. Curr Oncol. 2022 Nov 27;29(12):9271-9283. doi: 10.3390/curroncol29120726. PMID: 36547140; PMCID: PMC9777347.
5. Huang TW, Kuo KN, Chen KH, et al. Recommendation for axillary lymph node dissection in women with early breast cancer and sentinel node metastasis: A systematic review and meta-analysis of randomized controlled trials using the GRADE system. Int J Surg. 2016 Oct;34:73-80. doi: 10.1016/j.ijsu.2016.08.022. Epub 2016 Aug 22. PMID: 27562691.
6. Giuliano AE, Ballman KV, McCall L et al. Effect of Axillary Dissection vs No Axillary Dissection on 10-Year Overall Survival Among Women with Invasive Breast Cancer and Sentinel Node Metastasis: The ACOSOG ZOO 11 (Alliance) Randomized Clinical Trial. JAMA. 2017 Sep 12;318(10):918-926. doi: 10.1001/jama.2017.11470. PMID: 28898379; PMCID: PMC5672806.
7. Laohawiriyakamol S, Mahattanobon S, Puttawibul P. Intraoperative Molecular Analysis of Total Tumor Load in Sentinel Lymph Node: A Predictor of Axillary Status in Early Breast Cancer. Asian Рас J Cancer Prev. 2022;23(1):349-354. doi: 10.31557/APJCP.2022.23.1.349.
8. Libson S. et al. Post Mastectomy Radiation for Stage II Breast Cancer Patients with T1/T2 Lesions. Eur J Breast Health 2019;15(2):71-75.
9. Denda T, Kamoshida S, Kawamura J, et al. Rapid immunocytochemistry with simple heat-induced antigen retrieval technique for improvement in the quality of cytological diagnosis. J Histochem Cytochem. 2013;61(12):920-930. doi:10.1369/0022155413505600
10. Bishop JA, Sun J, Ajkay N, Sanders MA. Decline in Frozen Section Diagnosis for Axillary Sentinel Lymph Nodes as a Result of the American College of Surgeons Oncology Group ZOO 11 Trial. Arch Pathol Lab Med. 2016;140(8):830-5. doi: 10.5858/arpa.2015-0296-OA.
11. Волченко HH, Борисова OB, Мельникова ВЮ, Ермолаева AT, Глухова ЮК. Интраоперационная срочная цитологическая диагностика в онкологии. Новости клинической цитологии 2019, т.23, №2, с. 5-11.
12. Shojaee L, Abedinnegad S, Nafisi N, et al. Sentinel Node Biopsy in Early Breast Cancer Patients with Palpable Axillary Node. Asian Рас J Cancer Prev. 2020;21(6):1631-1636. doi: 10.31557/APJCP.2020.21.6.1631.
13. Yu Y, Wang Z, Wei Z, et al. Development and validation of nomograms for predicting axillary non-SLN metastases in breast cancer patients with 1-2 positive sentinel lymph node macro-metastases: a retrospective analysis of two independent cohorts. BMC Cancer. 2021;21(1):466. doirlO.l 186/sl2885-021-08178-9.
14. Lerttiendamrong B, Treeratanapun N, Vacharathit V, et al. Is Routine Intraoperative Frozen Section Analysis of Sentinel Lymph Nodes Necessary in Every Early-Stage Breast Cancer? Breast Cancer (Dove Med Press). 2022; 14:281-290. doi: 10.2147/BCTT.S380579.
15. Nowikiewicz T, Srutek E, Glowacka-Mrotek I, Tarkowska M, Zyromska A, Zegarski W. Clinical outcomes of an intraoperative surgical margin assessment using the fresh frozen section method in patients with invasive breast cancer undergoing breast-conserving surgery - a single center analysis. Sci Rep.2019 Sep 17;9(1):13441. doi: 10.1038/s41598-019-49951-y. PMID: 31530867; PMCID: PMC6748937.
16. Namdar ZM, Omidifar N, Arasteh P, Akrami M, Tahmasebi S, Nobandegani AS, Sedighi S, Zangouri V, Talei A. How accurate is frozen section pathology compared to permanent pathology in detecting involved margins and lymph nodes in breast cancer? World J Surg Oncol. 2021 Sep 1;19(1):261. doi: 10.1186/sl2957-021-02365-5. PMID: 34470649; PMCID: PMC8411544.
17. Зикиряходжаев А.Д., Волченко H.H., Рассказова E.A., Ермощенкова М.В., Сухотько А.С., Фетисова Е.Ю. Оценка краев резекции при органосохраняющих операциях при раке молочной железы. Онкология. Журнал им. П.А. Герцена. 2015;4(5):4 7.
18. Francz М, Egervari К, Szollosi Z. Intraoperative evaluation of sentinel lymph nodes in breast cancer: comparison of frozen sections, imprint cytology and immunocytochemistry. Cytopathology. 2011 Feb;22(l):36-42. doi: 10.1111/j.l365-2303.2010.00818.x. Epub 2010 Oct 26. PMID: 20977506.
19. Славнова E.H., Волченко H.H. Срочная флюоресцентная иммуноцитохимическая диагностика метастатического поражения лимфатических узлов / Патент на изобретение RU 2582275 С1 от 20.04.2016.
20. Starkova MV, Slavnova EN, Zikiryakhodzhaev AD. Application of fluorescent immunocytochemistry in intraoperative diagnostics of metastases in sentinel lymph nodes in early breast cancer. Klin Lab Diagn. 2022 Jan 21;67(l):31-36. English, doi: 10.51620/0869-2084-2022-67-1-31-36. PMID: 35077067.
21. Putri MIA, Panigoro SS, Harahap AS, Pakasi ТА, Brahma B. Acetic Acid and Iodine Staining for Determining Malignancy in Solid Tumors. Asian Рас J Cancer Prev. 2021 Feb l;22(2):463-469. doi: 10.31557/APJCP.2021.22.2.463. PMID: 33639661; PMCID: PMC8190337.
22. Bae SJ., Youk J.H., Yoon СЛ., et al. A nomogram constructed using intraoperative ex vivo shear-wave elastography precisely predicts metastasis of sentinel lymph nodes in breast cancer. Eur Radiol. - 2020. - №30(2). - p.789-797.
23. Воронцов Д.А., Губарькова E.B., Сироткина M.A. и др. Оценка границ резекции рака молочной железы при органосохраняющих операциях с использованием мультимодальной оптической когерентной томографии. Опухоли женской репродуктивной системы 2023;19(2):34-46. DOI: 10.17650/1994-4098-2023-19-2-34-46
24. Abeytunge S., et al., "Confocal microscopy with strip mosaicing for rapid imaging over large areas of excised tissue," J. Biomed. Opt. 18(6), 061227 (2013). 10.1117/1.JBO.18.6.061227
25. Flores E. S., et al., "Intraoperative imaging during Mohs surgery with reflectance confocal microscopy: initial clinical experience," J. Biomed. Opt. 20(6), 061103 (2015). 10.1117/1.JBO.20.6.061103
26. Brachtel E. F., et al., "Spectrally encoded confocal microscopy for diagnosing breast cancer in excision and margin specimens," Lab. Invest. 96, 459-467 (2016). 10.1038/labinvest.2015.158
27. Tao Y. K., et al, "Assessment of breast pathologies using nonlinear microscopy," Proc. Natl. Acad. Sci. U. S. A. 111(43), 15304-15309 (2014). 10.1073/pnas.l416955111
28. Tu H., et al., "Stain-free histopathology by programmable supercontinuum pulses," Nat. Photonics 10, 534-540 (2016). 10.103 8/nphoton.2016.94.
29. Giacomelli M. G., et al., "Rapid imaging of surgical breast excisions using direct temporal sampling two photon fluorescent lifetime imaging," Biomed. Opt. Express 6(11), 4317-4325 (2015). 10.1364/BOE.6.004317.
30. Giacomelli M. G., et al., "Multiscale nonlinear microscopy and widefield white light imaging enables rapid histological imaging of surgical specimen margins," Biomed. Opt. Express 9(5), 2457-2475 (2018). 10.1364/BOE.9.002457.
32. Schlichenmeyer Т. C., et al., "Video-rate structured illumination microscopy for high-throughput imaging of large tissue areas," Biomed. Opt. Express 5(2), 366-377 (2014). 10.1364/BOE.5.000366.
31. You S. X., et al., "Intravital imaging by simultaneous label-free autofluorescence-multiharmonic microscopy," Nat. Commun. 9, 2125 (2018). 10.103 8/s41467-018-04470-8.
33. Wang M., et al., "Gigapixel surface imaging of radical prostatectomy specimens for comprehensive detection of cancer-positive surgical margins using structured illumination microscopy," Sci. Rep.6, 27419 (2016). 10.1038/srep27419.
34. Wang M., et al., "High-resolution rapid diagnostic imaging of whole prostate biopsies using video-rate fluorescence structured illumination microscopy," Cancer Res. 75(19), 4032-4041 (2015). 10.1158/0008-5472.CAN-14-3806.
35. Wong Т. T. W., et al., "Fast label-free multilayered histology-like imaging of human breast cancer by photoacoustic microscopy," Sci. Adv. 3(5), el602168 (2017). 10.1126/sciadv. 1602168
36. Erickson-Bhatt S. J., et al, "Real-time imaging of the resection bed using a handheld probe to reduce incidence of microscopic positive margins in cancer surgery," Cancer Res. 75(18), 3706-3712 (2015). 10.1158/0008-5472.CAN-15-0464.
37. Carrasco-Zevallos О. M., et al., "Review of intraoperative optical coherence tomography: technology and applications [Invited]," Biomed. Opt. Express 8(3), 1607-1637(2017). 10.1364/BOE.8.001607.
38. Xie W, Chen Y, Wang Y, Wei L, Yin C, Glaser AK, Fauver ME, Seibel EJ, Dintzis SM, Vaughan JC, Reder NP, Liu JTC. Microscopy with ultraviolet surface excitation for wide-area pathology of breast surgical margins. J Biomed Opt. 2019 Feb;24(2):1-11. doi: 10.1117/1 JBO.24.2.026501. PMID: 30737911; PMCID: PMC6368047
39. Kautsky H., Miiller G. Luminescenzumwandlung durch Sauerstoff. Nachweis geringster Sauerstoffmengen, Z. Naturforsch. A, 1947, 2, 167-172.
40. Kenner R.D., Khan A.U. Singlet oxygen-triplet organic molecule annihilation fluorescence in polymer matrices. Chem. Phys. Lett., 1975, 36, 643-646.
Приложение
Пример таблицы для результатов измерения кинетики замедленной флуоресценции эритрозина в окрашенных тканях молочной железы
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования высокого риска регионарного метастазирования при раке молочной железы | 2023 |
|
RU2816441C1 |
| Способ прогнозирования резистентности к неоадъювантной химиотерапии у больных раком молочной железы | 2022 |
|
RU2802671C1 |
| СПОСОБ ПРОВЕДЕНИЯ ПОИСКА СИГНАЛЬНЫХ ЛИМФОУЗЛОВ ПРИ РАКЕ МОЛОЧНОЙ ЖЕЛЕЗЫ С ПРИМЕНЕНИЕМ УЛЬТРАЗВУКОВОЙ ВИЗУАЛИЗАЦИИ И ВНУТРИКОЖНОГО ПАРААРЕОЛЯРНОГО ВВЕДЕНИЯ ЭХОКОНТРАСТНОГО ПРЕПАРАТА "СОНОВЬЮ" | 2022 |
|
RU2813026C1 |
| СПОСОБ БИОПСИИ СИГНАЛЬНОГО ЛИМФОУЗЛА У БОЛЬНЫХ РАКОМ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2014 |
|
RU2549488C1 |
| СПОСОБ ДИАГНОСТИКИ "СТОРОЖЕВЫХ" ЛИМФАТИЧЕСКИХ УЗЛОВ ПРИ РАКЕ ЖЕЛУДКА | 2007 |
|
RU2354288C1 |
| СПОСОБ ДИАГНОСТИКИ СТОРОЖЕВЫХ ЛИМФОУЗЛОВ ПРИ РАКЕ ЖЕЛУДКА | 2020 |
|
RU2727251C2 |
| СПОСОБ ИНДИВИДУАЛЬНОЙ ПРЕДЛУЧЕВОЙ ПОДГОТОВКИ БОЛЬНЫХ РАКОМ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2008 |
|
RU2377020C1 |
| СПОСОБ ОРГАНОСОХРАНЯЮЩЕГО ЛЕЧЕНИЯ ИНВАЗИВНОГО РАКА ШЕЙКИ МАТКИ | 2013 |
|
RU2535614C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ КАЛЬЦИТОНИНА И РАКОВО-ЭМБРИОНАЛЬНОГО АНТИГЕНА В ПУНКТАТЕ ОЧАГОВОГО ОБРАЗОВАНИЯ ПЕЧЕНИ | 2020 |
|
RU2736693C2 |
| Способ диагностики регресса рака молочной железы после неоадъювантной лекарственной терапии | 2022 |
|
RU2806299C1 |
Изобретение относится к медицине, а именно к онкологии, и может быть использовано для обнаружения опухолевых клеток в операционном материале при раке молочной железы методом флуоресцентной диагностики. Исследуемый фрагмент ткани окрашивают водным раствором эритрозина. Методом флэш-фотолиза регистрируют от 10 до 30 кинетических кривых затухания замедленной флуоресценции окрашенного образца. В качестве источника излучения используют лазер с длиной волны 532 нм с длительностью импульса 15 нс, частотой следования импульсов не менее 10 Гц с продолжительностью записи каждой кривой не менее 50 мкс с разрешением 0,1 мкс. Выделяют аннигиляционную замедленную флуоресценцию из общего регистрируемого сигнала путем аппроксимации кинетической кривой затухания двумя экспонентами. Вычисляют площадь под участком кинетической кривой до точки пересечения аппроксимирующих экспонент для каждого импульса и нормируют на значение площади для первого импульса. Полученные значения представляют как функцию изменения интегральной интенсивности S(i), где i - порядковый номер импульса, аппроксимируют данные S(i), функцией вида
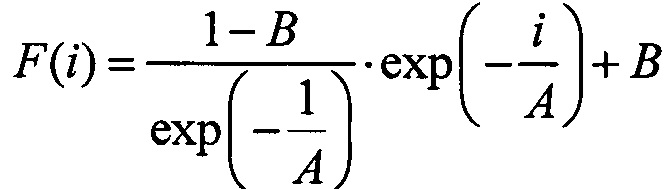 , где А - скорость изменения интегральной интенсивности при импульсном облучении, В - относительное уменьшение интегральной интенсивности после последнего импульса в серии по сравнению с интегральной интенсивностью аннигиляционной замедленной флуоресценции после первого импульса. При показателе А больше 9,5 имп-1 и показателе В больше 0,83 в операционном материале отсутствуют опухолевые клетки. Если один или оба показателя ниже этих значений, то в операционном материале обнаруживают наличие опухолевых клеток. Способ обеспечивает возможность выявления опухолевых клеток в краях резекции и сторожевых лимфоузлах при раке молочной железы и определения показаний к подмышечной лимфодиссекции, ререзекции молочной железы и послеоперационной лучевой терапии с высокой чувствительностью и высокой прогностической ценностью отрицательного результата, за счет обнаружения опухолевых клеток в операционном материале при раке молочной железы методом флэш-фотолиза. 9 ил., 1 табл., 3 пр.
, где А - скорость изменения интегральной интенсивности при импульсном облучении, В - относительное уменьшение интегральной интенсивности после последнего импульса в серии по сравнению с интегральной интенсивностью аннигиляционной замедленной флуоресценции после первого импульса. При показателе А больше 9,5 имп-1 и показателе В больше 0,83 в операционном материале отсутствуют опухолевые клетки. Если один или оба показателя ниже этих значений, то в операционном материале обнаруживают наличие опухолевых клеток. Способ обеспечивает возможность выявления опухолевых клеток в краях резекции и сторожевых лимфоузлах при раке молочной железы и определения показаний к подмышечной лимфодиссекции, ререзекции молочной железы и послеоперационной лучевой терапии с высокой чувствительностью и высокой прогностической ценностью отрицательного результата, за счет обнаружения опухолевых клеток в операционном материале при раке молочной железы методом флэш-фотолиза. 9 ил., 1 табл., 3 пр.
Способ обнаружения опухолевых клеток в операционном материале при раке молочной железы методом флуоресцентной диагностики, отличающийся тем, что исследуемый фрагмент ткани окрашивают водным раствором эритрозина, методом флэш-фотолиза регистрируют от 10 до 30 кинетических кривых затухания замедленной флуоресценции окрашенного образца, в качестве источника излучения используют лазер с длиной волны 532 нм с длительностью импульса 15 нс, частотой следования импульсов не менее 10 Гц с продолжительностью записи каждой кривой не менее 50 мкс с разрешением 0,1 мкс; выделяют аннигиляционную замедленную флуоресценцию из общего регистрируемого сигнала путем аппроксимации кинетической кривой затухания двумя экспонентами, вычисляют площадь под участком кинетической кривой до точки пересечения аппроксимирующих экспонент для каждого импульса и нормируют на значение площади для первого импульса; полученные значения представляют как функцию изменения интегральной интенсивности S(i), где i - порядковый номер импульса, аппроксимируют данные S(i), функцией вида
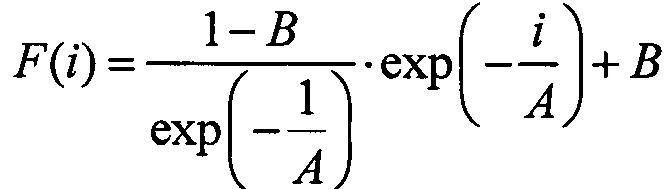 , где А - скорость изменения интегральной интенсивности при импульсном облучении, В - относительное уменьшение интегральной интенсивности после последнего импульса в серии по сравнению с интегральной интенсивностью аннигиляционной замедленной флуоресценции после первого импульса; и при показателе А больше 9,5 имп-1 и показателе В больше 0,83 в операционном материале отсутствуют опухолевые клетки, а если один или оба показателя ниже этих значений, то в операционном материале обнаруживают наличие опухолевых клеток.
, где А - скорость изменения интегральной интенсивности при импульсном облучении, В - относительное уменьшение интегральной интенсивности после последнего импульса в серии по сравнению с интегральной интенсивностью аннигиляционной замедленной флуоресценции после первого импульса; и при показателе А больше 9,5 имп-1 и показателе В больше 0,83 в операционном материале отсутствуют опухолевые клетки, а если один или оба показателя ниже этих значений, то в операционном материале обнаруживают наличие опухолевых клеток.
| ИШЕМГУЛОВ А | |||
| и др | |||
| Оценка уровня тканевого кислорода по замедленной флуоресценции зонда | |||
| Материалы X Съезда Российского фотобиологического общества | |||
| Конференция "Современные проблемы фотобиологии" | |||
| Шепси, Пущино 2023, стр.141-142 | |||
| СПОСОБ ОПТИЧЕСКОЙ ДИАГНОСТИКИ ПАТОЛОГИЙ В БИОЛОГИЧЕСКИХ ТКАНЯХ | 2017 |
|
RU2672478C1 |
| СПОСОБ ДИАГНОСТИКИ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ ПО УРОВНЮ мРНК TGEβ и TNFα В ПЛАЗМЕ КРОВИ | 2019 |
|
RU2742209C1 |
| Способ диагностики рака молочной железы с экспрессией рецептора Her2/neu на мембране опухолевых клеток | 2018 |
|
RU2701356C1 |
| WO 2001095795 A2, 20.12.2001 | |||
| WO | |||
Авторы
Даты
2025-02-25—Публикация
2024-03-25—Подача