Изобретение относится к медицине, а именно к акушерству, хирургии и пластической хирургии.
При отсутствии гнойно-септических осложнений самой частой проблемой послеродового периода становится диастаз прямых мышц живота. Расширение белой линии живота, превышающее 2,2-2,5 см, обнаруживается у 25-30% пациенток, сопровождается болью в эпигастрии и поясничной области, нарушением функции желудочно-кишечного тракта: изжогой, отрыжкой, запорами, метеоризмом. Провоцирующими факторами являются многоплодная беременность, крупный плод, высокий паритет (≥3 родов в анамнезе). Не последнюю роль играют дисплазии соединительной ткани, особенно у пациенток субтильного телосложения, у которых даже после рождения первого ребенка наряду с диастазом прямых мышц живота остается избыток перерастянутой кожи. Проведение кесарева сечения данной категории женщин добавляет неудовлетворенности у молодых женщин в виду нарушения эстетики тела вследствие выраженного нависания кожного «фартука» над рубцом.
Абдоминопластика в послеродовом периоде предназначена в первую очередь для устранения диастаза прямых мышц живота, а также для улучшения вида передней брюшной стенки, что немаловажно для новоиспеченной мамы.
Описанные реконструктивно-пластические вмешательства применяются у родильниц отсрочено, по завершении грудного вскармливания.
Известен способ, при котором модифицированная абдоминопластика, показана пациентам с избытком кожи, особенно над пупком, и дряблостью мышечно-фасциальной системы в зоне от лобка до области выше пупка (Steven G. Wallach, Alan Matarasso in Melvin A. Shiftman, Sid Mirrafati Aesthetic Surgery of the Abdominal Wall, Chapt. 6, pp.70-86).
Его сущность заключается в следующем. Криволинейный разрез размечается до операции в естественной кожной складке. Длина разреза больше, чем при мини-абдоминопластике, но ограничена передними верхними подвздошными остями. После липосакции кожный лоскут отсепаровывается до уровня передней поверхности прямой мышцы и поднимается выше уровня пупка на несколько сантиметров таким образом, чтобы не повредить стебель пупка. Затем формируется дупликатура мышечно-апоневротической фасции. Этот маневр полезен для пациентов с избытком кожи в околопупочной области и верхней части живота. Если интраоперационно принято решение о переносе пупка, то неопуп локализуется в месте, не более чем на 2-3 см ниже его исходного положения, обычно на 10 см или более от линии роста волос на лобке. После того, как влагалище прямой мышцы будет ушито, пупок фиксируется шовным материалом. Избыток кожи затем измеряется, маркируется и иссекается. Контурные разницы между верхним и нижним лоскутами выравниваются, и рана закрывается слоями над отсасывающими дренажами закрытой системы.
Недостатками данного метода является ограниченный доступ к области расхождения прямых мышц живота в зоне выше пупка, отсутствие четких ориентиров разметки для иссечения кожного лоскута.
Известен способ проведения структурной двухплоскостной пластики передней брюшной стенки у пациентов с птозом (RU 2 824 249 С1), заключающийся в том, что у пациентов с птозом формируют две плоскости. Первую плоскость локализуют над перепончатой пластиной, вторую плоскость - под перепончатой пластиной. Из перепончатой пластины формируют лоскуты, с помощью лоскутов фиксируют переднюю брюшную стенку и диастаз в соответствии с уровнем расположения диастаза относительно пупка. Вторую плоскость формируют под перепончатой пластиной в краниальном направлении до границы реберных дуг и мечевидного отростка, с внутренней стороны образованного кожно-жирового лоскута проводят иссечение глубокого жира шириной 2-3 см до уровня перепончатой пластины по срединной линии разметки и двум симметричным линиям разметки, соответствующим направлению наружных косых мышц живота. Ушивают диастаз и укрепляют его за счет сформированных дупликатур из перепончатой пластины. Далее фиксируют верхний лоскут из перепончатой пластины к апоневрозу, выше пупка в четырех или шести точках к сухожильно-апоневротическим перемычкам прямой мышцы живота отдельными узловыми швами.
В другом возможном варианте выполнения способа для формирования лоскутов препарируют (освобождают от подлежащих тканей) кожу и подкожно-жировую клетчатку до разметки, соединяющей передне-верхние ости гребней подвздогдных костей. Также для формирования лоскутов проводят разметку, соединяющую передне-верхние ости гребней подвздошных костей, а также разметку, проходящую через основание пупка, при этом половина расстояния между данными разметками является границей препарования. Возможно, проводить препарирование кожного лоскута по перепончатой пластине, до разметки, проходящей через основание пупка, при этом вторую плоскость формировать под перепончатой пластиной. При осуществлении способа применяют скальпель и коагулятор.
Недостатками описанного метода являются дополнительная травматизация тканей, связанная с выделением лоскутов фасции Скарпа, их иссечением и сшиванием; сложность точного определения ширины глубокого жира, подлежащего удалению с внутренней стороны кожного лоскута; размытость описания разметки для формирования плоскостей и кожных лоскутов.
В качестве прототипа выбран способ проведения абдоминопластики, комбинированной с кесаревым сечением (Аli A, Essam A. Abdominoplasty Combined with Cesarean Delivery: Evaluation of the Practice. Aesth Plast Surg. 2011, 35:80-86). Первоначально выполняется разметка в положении пациентки стоя. Разметка включает нижнюю линию разреза абдоминопластики, среднюю линию живота и предполагаемую верхнюю линию резекции кожи. Нижняя линия разреза абдоминопластики проводится на 7 см выше верхней Бульварной спайки. Перепроверка разметки проводится в положении пациентки лежа на спине. Разрез кожи для проведения кесарева сечения выполняется на несколько сантиметров выше размеченной линии разреза абдоминопластики. После завершения кесарева сечения накладываются швы на прямые мышцы рассасьшающимися нитями 1/0, на влагалище прямых мышц - нерассасывающимися нитями 2/0. Кожная рана закрывается скобами.
Перед абдоминопластикой проводится повторная обработка операционного поля антисептическим раствором, после чего выполняется ограниченная липосакция надпупочной парамедианной и латеральных областей. Разрез абдоминопластики проводится по отмеченной линии 7 см от верхней спайки влагалища. Кожный лоскут отсепаровывается до пупка, далее производится эллиптический разрез вокруг пупка, затем рассечение и отделение пупка от кожи живота. Мобилизация кожного лоскута продолжается до мечевидного отростка и парамедианной области. Далее производится срединная пликация влагалища прямой мышцы живота в два слоя с использованием нерассасьшающихся нитей 1/0, после чего головной конец операционного стола поднимается на 45 градусов, и проводится резекция кожного лоскута живота. После закрытия разреза абдоминопластики операционный стол возвращается в горизонтальное положение. Маркировка нового пупочного места на отсепарованном лоскуте выполняется на уровне исходного пупка. Для нового пупка иссекается участок кожи. Исходный пупок фиксируется к новому пупочному отверстию. После установки двух отсасывающих дренажей скобы удаляются, разрез абдоминопластики ушивается послойно: фасция Скарпы 1/0 Vicryl, подкожный слой 2/0 Vicryl и внутрикожный слой 3/0 монокриловыми швами. После завершения операции применяется компрессионное белье, которое носится в течение 2 месяцев.
Достоинствами данного метода является возможность выполнения операции после кесарева сечения. В качестве недостатков следует отметить травматизацию кожного лоскута, обусловленную иссечением тканей для формирования неопупа; неопуп позиционируется на предыдущем «старом» месте локализации пупка, что сопряжено с недостаточным натяжением кожи выше пупка и недостаточным объемом удаляемого лоскута ниже пупка; удаление избытка кожного лоскута проводится с приподнятым головным концом операционного стола, что может способствовать иссечению более длинного лоскута и перерастяжению оставшейся кожи при сопоставлении краев раны; описание разметки дано нечетко; применение нерассасывающихся нитей при ушивании диастаза прямых мышц живота усиливает выраженность послеоперационного болевого синдрома; необходимость липосакции свидетельствует об ожирении пациентки, является одним из видов удаления жировых отложений хирургическим путем, увеличивает риск формирования сером.
Нами поставлена задача - разработать способ коррекции растяжения белой линии живота и профилактики прогрессирования птоза тканей передней брюшной стенки у пациенток, родоразрешенных путем кесарева сечения, а также сформулировать принципы отбора пациенток для данного вмешательства.
Медико-технический результат, достигаемый при осуществлении изобретения, заключается в:
- отборе определенного контингента пациенток для проведения «облегченной» абдоминопластики, которая позволяет сочетать эффективную коррекцию передней брюшной стенки с минимальной травматизацией тканей;
-профилактике прогрессирования птоза тканей передней брюшной стенки после коррекции диастаза прямых мышц живота за счет точного расчета размеров иссекаемого кожного лоскута при абдоминопластике для максимального сопоставления краев раны.
Сущность изобретения заключается в следующем.
Для выполнения хирургического вмешательства отбирают женщин, имеющих до беременности массу тела не более 60 кг, диастаз прямых мышц живота, птоз тканей передней брюшной стенки в виде смещения пупка от 2 до 5 см ниже уровня линии, соединяющей передние верхние ости подвздошных костей, и пинч тест в области пупка не более 2 см при беременности. Выполняют кесарево сечение в сочетании с абдоминопластикой. Производят поперечную лапаротомию, разрез на матке, извлечение плода и последа, ушивание матки, брюшины, прямых мышц живота от лона до пупка и апоневроза с последующим выполнением абдоминопластики во время одной операции. Абдоминопластику выполняют следующим образом. После ушивания апоневроза выполняют разметку кожи, отмечая первую точку на расстоянии 6 см от передней комиссуры больших половых губ и вторую точку на расстоянии не менее 5 см ниже пупка таким образом, чтобы первая и вторая точки соединялись при смещении кожи от второй точки в каудальном направлении. Намечают нижнюю границу разреза в виде изогнутой линии, выпуклой книзу с приподнятыми концами так, чтобы ее середина проходила через первую точку, а ее половины были симметричны друг другу относительно средней линии живота и параллельны паховой складке одноименной стороны. Причем длину линии, соответствующей нижней границы разреза, выбирают таким образом, чтобы равные друг другу углы, образованные отрезками, проходящими от конца нижней границы разреза в первую точку и во вторую точку с каждой стороны, не превышали 30 градусов. Рассекают кожу и подкожную жировую клетчатку по линии, соответствующей нижней границе разреза. Мобилизуют кожно-жировой лоскут от апоневроза, начиная от нижней границы разреза, до пупка. Пупок отсекают от апоневроза. Продолжают мобилизацию кожно-жирового лоскута до мечевидного отростка и реберных дуг вверх и до латеральных границ прямых мышц живота по бокам. Ликвидируют диастаз прямых мышц живота путем создания дупликатуры белой линии живота в зоне между мечевидным отростком и пупком. Мобилизованный кожно-жировой лоскут фиксируют к апоневрозу до уровня пупка. Затем пупок фиксируют к апоневрозу по средней линии, отступя на 1-1,5 см вниз от места первоначальной локализации пупка. Кожно-жировой лоскут рассекают от первой до второй точки. Сопоставляют первую и вторую точки. Затем по линиям, образованным концом нижней линии разреза и второй точкой с каждой стороны, иссекают избытки кожно-жирового лоскута. Ушивают подкожную жировую клетчатку и кожу по линии, соответствующей нижней линии разреза.
Дупликатура белой линии живота может быть создана путем наложения двух непрерывных швов, причем второй шов укрывает первый шов. При этом при наложении первого шва сначала на одной стороне производят первый вкол по медиальному краю прямой мышцы живота, а первый выкол, отступя 5 мм латерально, далее на противоположной стороне производят второй вкол - на том же уровне, отступя 5 мм латерально от медиального края прямой мышцы живота и второй выкол по медиальному краю прямой мышцы живота. При наложении второго шва сначала на одной стороне производят первый вкол, отступя 15 мм латерально от медиального края прямой мышцы живота, а первый выкол, отступя 5 мм латерально от первого вкола, затем на противоположной стороне выполняют второй вкол на том же уровне, отступя 20 мм латерально от медиального края прямой мышцы живота и второй выкол, отступя 15 мм от медиального края прямой мышцы живота.
Способ поясняется следующими фигурами.
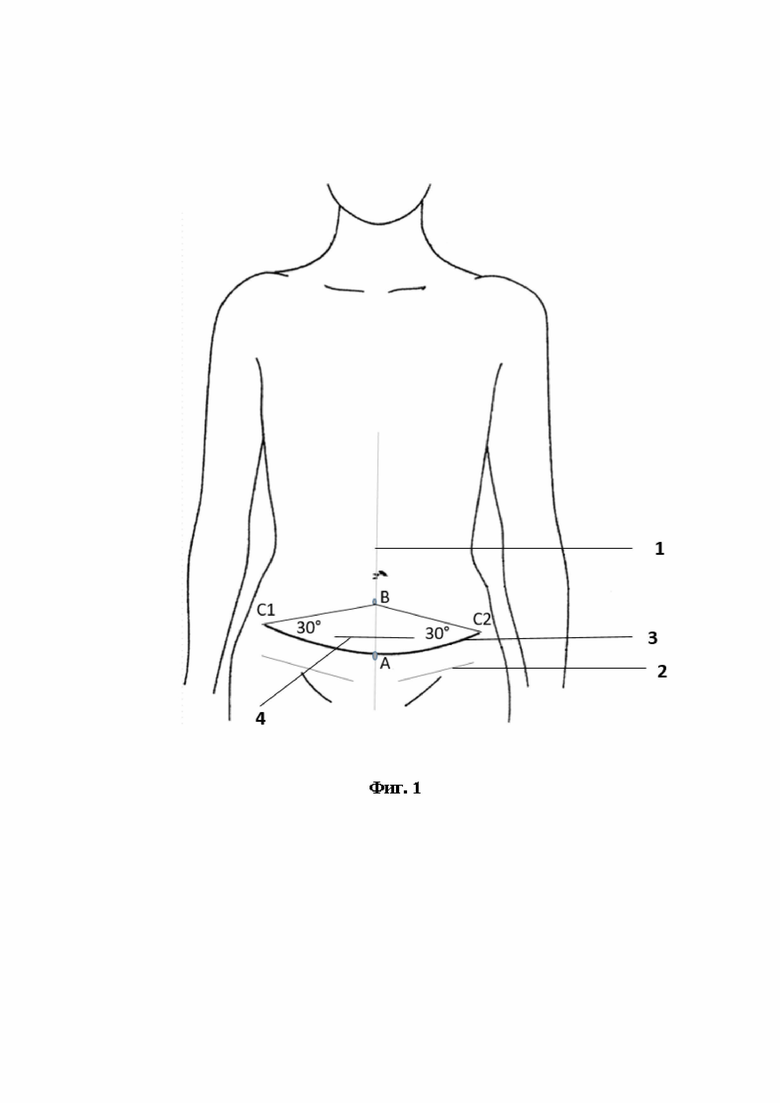
На фиг. 1 представлена разметка, наносимая на кожу передней брюшной стенки, перед началом мобилизации кожно-жирового лоскута.
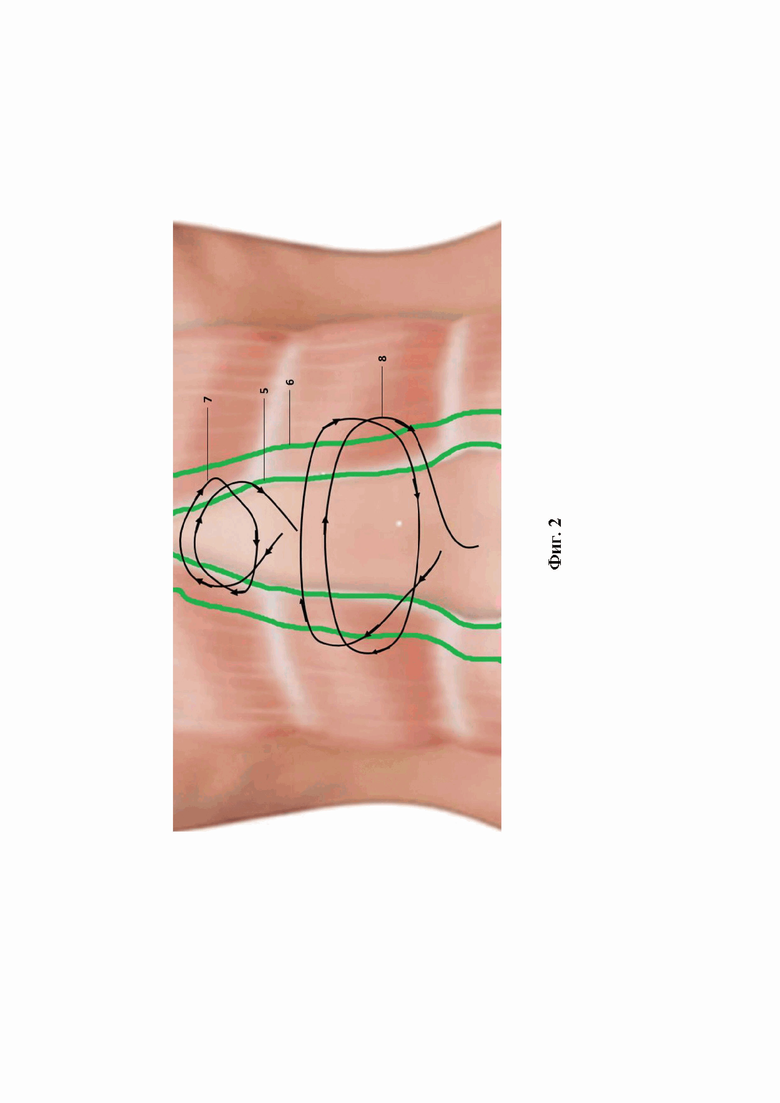
На фиг. 2 представлены прямые мышцы живота с расхождением их медиальных краев, разметка перед ушиванием диастаза прямых мышц живота; первый и второй непрерывные швы.
На фигурах обозначены следующие позиции:
1 - средняя линия живота;
2 - левая паховая складка;
3 - нижняя граница разреза;
4 - разрез после кесарева сечения;
5 - внутренняя линия, являющаяся медиальной границей прямых мышц живота;
6 - внешняя линия, являющаяся латеральной границей вкола при наложении второго шва;
7 - ход нити (два витка) при наложении первого непрерывного шва;
8 - ход нити (два витка) при наложении второго непрерывного шва, покрывающего первый шов.
Способ осуществляется следующим образом.
Отбирают пациенток, у которых:
- масса тела до беременности была не более 60 кг;
- определяется диастаз прямых мышц живота, т.е. расхождение внутренних краев этих мышц на расстояние более 2,2 см на уровне 3 см и более над пупком;
- пинч тест в области пупка не более 2 см во время беременности, т.е. при вертикальном захвате кожи с подкожно-жировой клетчаткой на 2,5 см правее пупка толщина кожи и подкожных структур не превышает 2 см;
- имеет место птоз тканей передней брюшной стенки в виде смещения пупка от 2 до 5 см ниже уровня линии, соединяющей передние верхние ости подвздошных костей (spinae iliacae anterior superior dextra et sinistra);
- планируется проведение кесарева сечения.
На фоне комбинированной спинально-эпидуральной анестезии после предварительной эластической компрессии нижних конечностей до верхней трети бедра и катетеризации мочевого пузыря производят лапаротомию поперечным разрезом по Джоэл-Кохану или Пфанненштилю. Рассекают подкожную жировую клетчатку, апоневроз. Прямые мышцы живота разводят в стороны тупо в зоне от лона до пупка, вскрывают брюшину. Выполняют разрез на матке в нижнем сегменте длиной 2 см, тупо продлевают его в стороны до 10 см. Вскрывают плодный пузырь, извлекают плода, послед. Рану на матке зашивают двухрядным швом. После туалета брюшной полости накладывают: на брюшину непрерывный шов, на прямые мышцы живота в зоне от лона до пупка отдельные узловые швы, на апоневроз непрерывный шов.
Выполняют разметку кожи одноразовым стерильным фломастером. Сначала намечают среднюю линию живота (1) и паховые складки (2). На средней линии живота отмечают две точки: точку А - на расстоянии 6 см от передней комиссуры больших половых губ; точку В - на расстоянии не менее 5 см ниже пупка таким образом, чтобы точки В и А соединялись при смещении кожи в каудальном направлении. Далее наносят на кожу нижнюю границу разреза (3) ниже раны после кесарева сечения (4) в виде изогнутой линии, выпуклой книзу с приподнятыми концами так, чтобы ее середина проходила через точку А, а ее половины были симметричны друг другу относительно средней линии живота и параллельны паховой складке одноименной стороны. Латеральные точки нижней границы разреза (3) обозначают как С1 и С2. Длину равных отрезков АС1 и АС2 выбирают таким образом, чтобы равные между собой углы ВС1А и ВС2А не превышали 30 градусов.
Производят мобилизацию кожно-жирового лоскута от апоневроза, начиная от линии С1АС2 (нижняя граница разреза (3)), до пупка, пупок отсекают от апоневроза. Мобилизацию ткани продолжают до мечевидного отростка и реберных дуг вверх и до латеральных границ прямых мышц живота по бокам. Отмечают ширину диастаза прямых мышц живота и его длину бриллиантовым зеленым.
Проводят по 2 линии с каждой стороны: первая (внутренняя) (5) по медиальному краю прямых мышц живота, вторая (внешняя) (6) на 1,5 см латеральнее первой и параллельна ей. Нижней границей линий считают уровень на 2 см ниже пупка.
Производят ушивание диастаза прямых мышц живота в зоне между мечевидным отростком и пупком рассасывающейся нитью за счет создания дупликатуры белой линии живота путем наложения двух непрерывных швов (второй шов покрывает первый шов).
Первый шов (7) непрерывный. Ход нити при наложении первого шва следующий. Сначала на одной стороне производят первый вкол в зоне первой (внутренней) намеченной линии, а первый выкол, отступя 5 мм латерально, далее на противоположной стороне производят второй вкол - на том же уровне, отступя 5 мм латерально от первой (внутренней) намеченной линии и второй выкол в зоне первой (внутренней) намеченной линии. Таким образом ушивают всю линию диастаза прямых мышц живота.
Второй шов (8) также непрерывный, сначала на одной стороне производят первый вкол в зоне второй (внешней) намеченной линии, а первый выкол, отступя 5 мм латерально, затем на противоположной стороне выполняют второй вкол на том же уровне, отступя 5 мм латерально от второй (внешней) намеченной линии и второй выкол в зоне второй (внешней) намеченной линии.
Таким образом ушивают всю линию диастаза прямых мышц живота. Соединяемые края вворачивают внутрь, достигают создание плотного двухуровневого каркаса по средней линии тела.
Кожно-жировой лоскут фиксируют к апоневрозу узловыми швами нитью викрил 3/0 до уровня пупка, пупок вновь фиксируют к апоневрозу по средней линии, отступя на 1-1,5 см вниз от места первоначальной локализации пупка. Накладывают швы для фиксации кожно-жирового лоскута к апоневрозу на протяжении 2-3 см ниже пупка. Кожный лоскут рассекают от точки А до точки В. Сопоставляют точки А и В и накладывают временный шов. По линиям С1 В и ВС2 разметки иссекают избытки кожно-жирового лоскута. Далее сопоставляют линии ВС1 с АС1, ВС2 с АС2. Временный шов снимают. Рану ушивают послойно; первый ряд дермальный нитью викрил 3/0, второй внутрикожный нитью монокрил 3/0, третьи внутрикожный нитью монокрил 4.0.
Клинический пример.
Пациентка 36 лет обратилась с жалобами на дискомфорт из-за болей в грудном отделе позвоночника при сроке беременности 6-7 недель. При визуальном осмотре определялся вертикальный дефект шириной 5,5 см между прямыми мышцами живота на расстоянии 3 см над пупком. При попытке напрячь брюшной пресс в зоне дефекта формировалось мешкообразное продольное выпячивание. В положении стоя пупок располагался на 2 см ниже уровня линии, соединяющей передние верхние ости подвздошных костей.
Первая беременность закончилась 3 года назад своевременными оперативными родами живой девочкой массой 4470 г. После родов пациентка отмечала появление диастаза прямых мышц живота шириной 4 см. Настоящая беременность вторая. Исходный вес женщины при наступлении второй беременности 59 кг. Было принято решение: при наличии показаний для кесарева сечения выполнить абдоминальное родоразрешение, ушивание диастаза прямых мышц живота, абдоминопластику в соответствии с предлагаемым способом. Пинч тест накануне родоразрешения 1,8 см. Диагноз при госпитализации: Беременность 38-39 нед. Головное предлежание. Несостоятельный рубец на матке после кесарева сечения. Многоводие. Диастаз прямых мышц живота.
Перед подачей в операционную достигнута эластическая компрессия нижних конечностей до верхней трети бедра путем использования компрессионного трикотажа. Пациентка прооперирована в соответствии с предлагаемым способом. На фоне комбинированной спинально-эпидуральной анестезии катетеризирован мочевой пузырь, произведена лапаротомия поперечным разрезом по Джоэл-Кохану по старому рубцу без его иссечения, рассечение подкожной жировой клетчатки, апоневроза. Прямые мышцы живота от лона до пупка разведены тупо, вскрыта брюшина. После низведения пузырно-маточной складки в нижнем маточном сегменте произведен разрез длиной 2 см, тупо продлен в стороны до 10 см. Вскрыт плодный пузырь, за головку извлечена живая доношенная девочка 3700 г 52 см, по Апгар 8/9 баллов. Потягиванием за пуповину удален послед. Рана на матке зашита двухрядным швом. После туалета брюшной полости на брюшину наложен непрерывный шов, на прямые мышцы живота от лона до пупка отдельные узловые швы, на апоневроз непрерывный шов.
Выполнена разметка кожи стерильным фломастером: средняя линия живота и паховые складки. На средней линии живота отмечена точка А - на расстоянии 6 см от передней комиссуры больших половых губ, точка В - на расстоянии 5 см ниже пупка. При смещении кожи в каудальном направлении точки В и А соединялись. На кожу нанесена нижняя граница разреза в виде выпуклой книзу линии длиной 9,5 см вправо и влево от точки А. Выпуклые линии прочерчены на расстоянии 3 см от линии паховых складок. Латеральные точки нижней линии обозначены С1 и С2. От точки В проведены прямые линии к точкам С1 и С2, углы ВС1А и ВС2А составили 27 градусов.
Произведена мобилизация кожно-жирового лоскута от апоневроза до мечевидного отростка и реберных дуг вверх и до латеральных границ прямых мышц живота по бокам, начиная от линии С1АС2, пупок отсечен от апоневроза.
Отмечена ширина диастаза прямых мышц живота, которая составила 7 см, и его длина, которая составила 12 см, бриллиантовым зеленым. Проведены 2 линии с двух сторон: первая по медиальной границе прямых мышц живота, вторая на 1,5 см латеральнее первой и параллельно ей до уровня на 2 см ниже пупка. Произведено ушивание диастаза прямых мышц живота двухрядным швом в виде дупликатуры рассасывающейся нитью. Первый шов непрерывный, причем первый вкол произведен в зоне внутренней намеченной линии одной стороны, а первый выкол, отступя 5 мм латерально, второй вкол на противоположной стороне на том же уровне, отступя 5 мм латерально от внутренней намеченной линии, второй выкол в зоне внутренней намеченной линии. Второй шов непрерывный, первый вкол произведен в зоне наружной намеченной линии с одной стороны, а первый выкол, отступя 5 мм латерально, второй вкол на противоположной стороне на том же уровне, отступя 5 мм латерально от наружной намеченной линии, второй выкол в зоне наружной намеченной линии.
Кожно-жировой лоскут зафиксирован к апоневрозу узловыми швами нитью викрил 3/0 до уровня пупка, пупок вновь фиксирован к апоневрозу по средней линии, отступя на 1,5 см книзу от места первоначальной локализации пупка. Накложены швы для фиксации кожно-жирового лоскута к апоневрозу на протяжении 3 см ниже пупка. Кожный лоскут рассечен от точки А до точки В. Сопоставлены точки А и В и накложен временный шов. По линиям С1 В и ВС2 разметки иссечены избытки кожно-жирового лоскута размерами: два фрагмента 6x3 см. Сопоставлены линии ВС1 с АС1, ВС2 с АС2. Временный шов снят.Рана ушита послойно; первый ряд дермальный нитью викрил 3/0, второй внутрикожный нитью монокрил 3/0, третьи внутрикожный нитью монокрил 4.0.
Послеоперационный период протекал без осложнений. Пациентка выписана на 4 сутки в удовлетворительном состоянии с ребенком. Во время контрольного осмотра на 33 сутки послеродового периода отклонений не выявлено, заживление раны первичным натяжением. Диастаз прямых мышц живота не определялся, пупок локализовался на 1 см выше межостистой линии.
В соответствии с предлагаемым способом прооперирована 61 пациентка, средний возраст 37,4±3,4 г, срок беременности на момент родов 38,3±2,4 нед, плановое кесарево сечение произведено у 54(88,5%), экстренное - у 7(11,5%). Осложнения послеоперационного периода: у 3(4,9%) - серома послеоперационной раны, у 1(1,6%) - внутридермальный папилломатозный невус. Через 6 месяцев после операции проведен осмотр 47 пациенток, диастаз прямых мышц живота и птоз тканей передней брюшной стенки не определялся ни у одной обследованной.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ абдоминопластики с ушиванием диастаза прямых мышц живота | 2023 |
|
RU2805819C1 |
| Способ проведения структурной двухплоскостной пластики передней брюшной стенки у пациентов с птозом | 2023 |
|
RU2824249C1 |
| СПОСОБ ФОРМИРОВАНИЯ НЕОПУПКА | 2018 |
|
RU2665131C1 |
| Способ подтяжки лобковой области при абдоминопластике | 2024 |
|
RU2830360C1 |
| Способ хирургического лечения грыж в сочетании с абдоминопластикой | 2017 |
|
RU2658161C1 |
| СПОСОБ КОМПЛЕКСНОЙ ХИРУРГИЧЕСКОЙ ПЛАСТИКИ ТЕЛА ЧЕЛОВЕКА | 2024 |
|
RU2821654C1 |
| Способ абдоминопластики | 2019 |
|
RU2705913C1 |
| Способ полной абдоминопластики | 2019 |
|
RU2730981C1 |
| Способ абдоминопластики | 2020 |
|
RU2749475C1 |
| СПОСОБ ЭНДОВИДЕОХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПУПОЧНЫХ ГРЫЖ В СОЧЕТАНИИ С ДИАСТАЗОМ ПРЯМЫХ МЫШЦ ЖИВОТА | 2021 |
|
RU2763835C1 |
Изобретение относится к медицине, а именно к акушерству, хирургии и пластической хирургии. Отбирают женщин, имеющих до беременности массу тела не более 60 кг, диастаз прямых мышц живота, птоз тканей передней брюшной стенки в виде смещения пупка от 2 до 5 см ниже уровня линии, соединяющей передние верхние ости подвздошных костей, и пинч тест в области пупка не более 2 см при беременности. Выполняют кесарево сечение в сочетании с абдоминопластикой. Производят поперечную лапаротомию, извлечение плода и последа, ушивание брюшины, прямых мышц живота и апоневроза. После ушивания апоневроза выполняют разметку кожи, отмечая первую точку на расстоянии 6 см от передней комиссуры больших половых губ и вторую точку на расстоянии не менее 5 см ниже пупка таким образом, чтобы первая и вторая точки соединялись при смещении кожи от второй точки в каудальном направлении. Намечают нижнюю границу разреза в виде изогнутой линии так, чтобы ее середина проходила через первую точку, а ее половины были симметричны друг другу относительно средней линии живота и параллельны паховой складке одноименной стороны. Причем длину линии, соответствующей нижней границы разреза, выбирают таким образом, чтобы равные друг другу углы, образованные отрезками, проходящими от конца нижней границы разреза в первую точку и во вторую точку с каждой стороны, не превышали 30 градусов. Рассекают кожу и подкожную жировую клетчатку по линии, соответствующей нижней границе разреза. Мобилизуют кожно-жировой лоскут от апоневроза. Ликвидируют диастаз прямых мышц живота путем создания дупликатуры белой линии живота в зоне между мечевидным отростком и пупком. Иссекают избытки кожно-жирового лоскута. Ушивают подкожную жировую клетчатку и кожу по линии, соответствующей нижней линии разреза. Способ позволяет осуществить отбор пациенток для проведения «облегченной» абдоминопластики, профилактику прогрессирования птоза за счет точного расчета размеров иссекаемого лоскута для максимального сопоставления краев раны. 1 з.п. ф-лы, 2 ил., 1 пр.
1. Способ кесарева сечения, сочетанный с абдоминопластикой, включающий поперечную лапаротомию, разрез на матке, извлечение плода и последа, ушивание матки, брюшины, прямых мышц живота от лона до пупка и апоневроза с последующим выполнением абдоминопластики во время одной операции, отличающийся тем, что у женщины, имеющей до беременности массу тела не более 60 кг, диастаз прямых мышц живота, птоз тканей передней брюшной стенки в виде смещения пупка от 2 до 5 см ниже уровня линии, соединяющей передние верхние ости подвздошных костей, и пинч тест в области пупка не более 2 см при беременности, абдоминопластику выполняют следующим образом: после ушивания апоневроза выполняют разметку кожи, отмечая первую точку на расстоянии 6 см от передней комиссуры больших половых губ и вторую точку на расстоянии не менее 5 см ниже пупка таким образом, чтобы первая и вторая точки соединялись при смещении кожи от второй точки в каудальном направлении; намечают нижнюю границу разреза в виде изогнутой линии, выпуклой книзу с приподнятыми концами так, чтобы ее середина проходила через первую точку, а ее половины были симметричны друг другу относительно средней линии живота и параллельны паховой складке одноименной стороны; причем длину линии, соответствующей нижней границы разреза, выбирают таким образом, чтобы равные друг другу углы, образованные отрезками, проходящими от конца нижней границы разреза в первую точку и во вторую точку с каждой стороны не превышали 30 градусов; рассекают кожу и подкожную жировую клетчатку по линии, соответствующей нижней границе разреза; мобилизуют кожно-жировой лоскут от апоневроза, начиная от нижней границы разреза, до пупка, пупок отсекают от апоневроза; продолжают мобилизацию кожно-жирового лоскута до мечевидного отростка и реберных дуг вверх и до латеральных границ прямых мышц живота по бокам; ликвидируют диастаз прямых мышц живота путем создания дупликатуры белой линии живота в зоне между мечевидным отростком и пупком; после чего мобилизованный кожно-жировой лоскут фиксируют к апоневрозу до уровня пупка, затем пупок фиксируют к апоневрозу по средней линии, отступя на 1-1,5 см вниз от места первоначальной локализации пупка; кожно-жировой лоскут рассекают от первой до второй точки, точки сопоставляют; затем по линиям, образованным концом нижней линии разреза и второй точкой с каждой стороны, иссекают избытки кожно-жирового лоскута; ушивают подкожную жировую клетчатку и кожу по линии, соответствующей нижней линии разреза.
2. Способ по п. 1, отличающийся тем, что дупликатуру белой линии живота создают путем наложения двух непрерывных швов, причем второй шов укрывает первый шов, при этом для наложения первого шва сначала на одной стороне производят первый вкол по медиальному краю прямой мышцы живота, а первый выкол, отступя 5 мм латерально, далее на противоположной стороне производят второй вкол - на том же уровне, отступя 5 мм латерально от медиального края прямой мышцы живота и второй выкол по медиальному краю прямой мышцы живота; при наложении второго шва сначала на одной стороне производят первый вкол, отступя 15 мм латерально от медиального края прямой мышцы живота, а первый выкол, отступя 5 мм латерально от первого вкола, затем на противоположной стороне выполняют второй вкол на том же уровне, отступя 20 мм латерально от медиального края прямой мышцы живота и второй выкол, отступя 15 мм от медиального края прямой мышцы живота.
| AHMED AL | |||
| Abdominoplasty combined with Cesarean delivery: evaluation of the practice | |||
| Aesthetic Plast Surg | |||
| Способ приготовления лака | 1924 |
|
SU2011A1 |
| Способ абдоминопластики с ушиванием диастаза прямых мышц живота | 2023 |
|
RU2805819C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ ПРОФИЛАКТИКИ ОБРАЗОВАНИЯ ГРЫЖ ПОСЛЕ ОПЕРАЦИИ КОСАРЕВА СЕЧЕНИЯ | 0 |
|
SU212439A1 |
| Бага Д.К., Кораблева Н.П., Ким С | |||
| Абдоминопластика с комбинированной пликацией апоневроза | |||
| Пластическая хирургия и эстетическая медицина | |||
| Электромагнитный прерыватель | 1924 |
|
SU2023A1 |
| WAEL NAEEM | |||
Авторы
Даты
2025-06-02—Публикация
2024-11-28—Подача