Изобретение относится к медицине, а именно к хирургии, и может быть использовано при лечении язв кардиального отдела желудка.
Целью изобретения является снижение частоты пострезекционных осложнений путем обеспечения адекватной трофики зоны анастомоза и предупреждения эвакуаторных расстройств.
Цель достигается тем, что желудок мобилизуют пристеночно, производят внутри- полостную пилородилатацию, а линию анастомоза по всему периметру фиксируют к нфжкам диафрагмы и пищеводно-диафрагмальной связке.
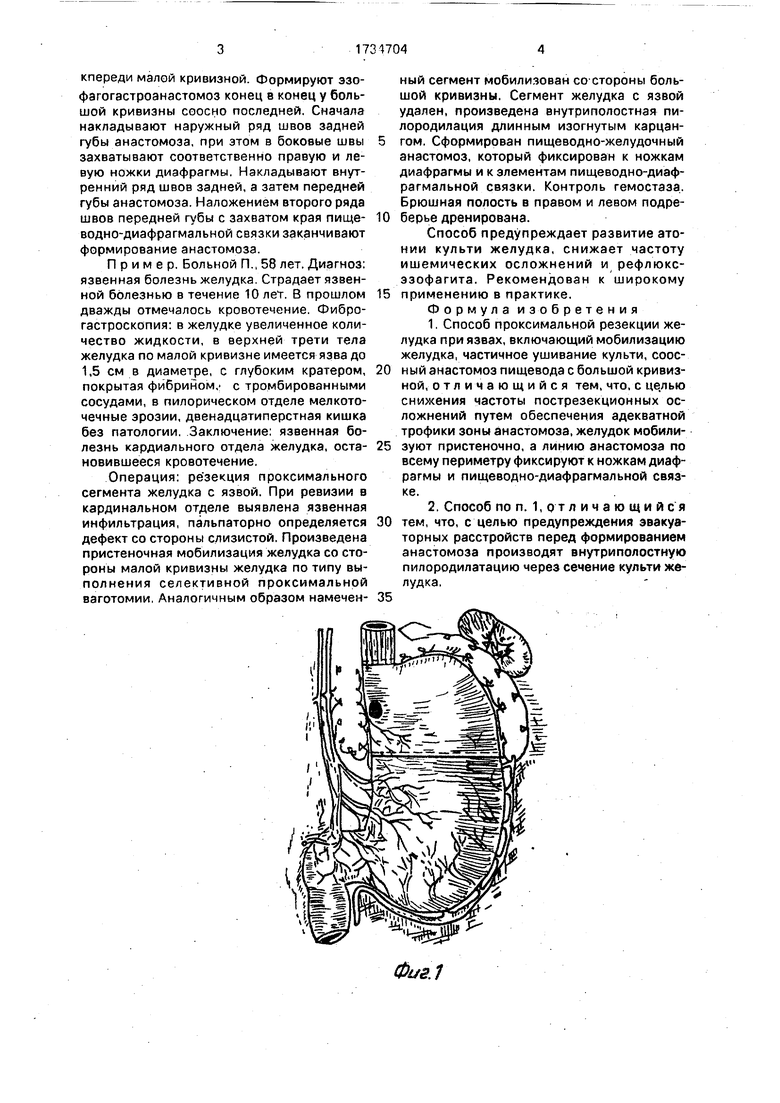
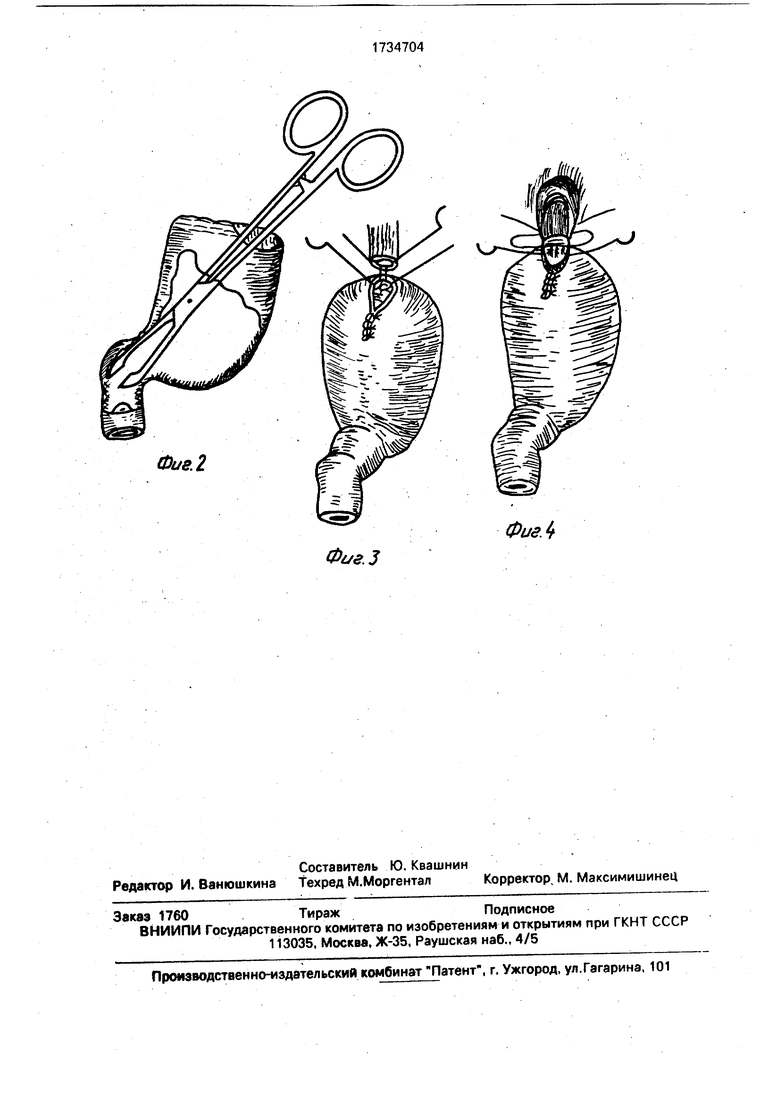
На фиг. 1 изображена пристеночная мобилизация желудка в пределах удаляемой части органа; на фиг. 2 - внутриполостная инструментальная пилородилатация; на фиг. 3 - начало формирования анастомоза
пищевода с культей желудка у большой кривизны; на фиг. 4 - подшивание линии анастомоза к ножкам диафрагмы.
Способ осуществляется следующим образом.
Мобилизуют проксимальные отделы желудка пристеночно с сохранением стволов блуждающих нервов, левой желудочной и левой желудочно-сальниковой артерии таким образом, чтобы сохранить естественное экстраогранное кровоснабжение дисталь- ных отделов желудка (его предполагаемой культи), а также их иннервацию. Удаляют проксимальные отделы желудка и выполняют пилородилатацию через гастротомную рану инструментально с помощью специальных известных устройств или корпанга, вводимых через гастрономическое отверстие. Культю желудка частично ушивают со стооо- ны малой кривизны. Ротируют культю на 90°
VI СА
Јь VJ
О
4
кпереди малой кривизной. Формируют эзо- фагогастроанастомоз конец в конец у большой кривизны соосно последней. Сначала накладывают наружный ряд швов задней губы анастомоза, при этом в боковые швы захватывают соответственно правую и левую ножки диафрагмы, Накладывают внутренний ряд швов задней, а затем передней губы анастомоза. Наложением второго ряда швов передней губы с захватом края пище- водно-диафрагмальной связки заканчивают формирование анастомоза.
Пример. Больной П., 58 лет. Диагноз: язвенная болезнь желудка. Страдает язвенной болезнью в течение 10 лет. В прошлом дважды отмечалось кровотечение. Фибро- гастроскопия: в желудке увеличенное количество жидкости, в верхней трети тела желудка по малой кривизне имеется язва до 1,5 см в диаметре, с глубоким кратером, покрытая фибрином,- с тромбированными сосудами, в пилорическом отделе мелкоточечные эрозии, двенадцатиперстная кишка без патологии. Заключение: язвенная болезнь кардиального отдела желудка, оста- новившееся кровотечение.
Операция: резекция проксимального сегмента желудка с язвой. При ревизии в кардинальном отделе выявлена язвенная инфильтрация, пальпаторно определяется дефект со стороны слизистой. Произведена пристеночная мобилизация желудка со стороны малой кривизны желудка по типу выполнения селективной проксимальной ваготомии, Аналогичным образом намечен-
ный сегмент мобилизован со стороны большой кривизны. Сегмент желудка с язвой удален, произведена внутриполостная пи- лородилация длинным изогнутым карцан- гом. Сформирован пищеводно-желудочный анастомоз, который фиксирован к ножкам диафрагмы и к элементам пищеводно-диаф- рагмальной связки. Контроль гемостаза. Брюшная полость в правом и левом подреберье дренирована.
Способ предупреждает развитие атонии культи желудка, снижает частоту ишемических осложнений и рефлюкс- эзофагита. Рекомендован к широкому применению в практике.
Формула изобретения
1.Способ проксимальной резекции желудка при язвах, включающий мобилизацию желудка, частичное ушивание культи, соос- ный анастомоз пищевода с большой кривизной, отличающийся тем, что, с целью снижения частоты пострезекционных осложнений путем обеспечения адекватной трофики зоны анастомоза, желудок мобилизуют пристеночно, а линию анастомоза по всему периметру фиксируют к ножкам диафрагмы и пищеводно-диафрагмальной связке.
2.Способ по п. 1,отличающийся тем, что, с целью предупреждения эвакуа- торных расстройств перед формированием анастомоза производят внутриполостную пилородилатацию через сечение культи желудка.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА | 1996 |
|
RU2134552C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВ МАЛОЙ КРИВИЗНЫ ТЕЛА ЖЕЛУДКА | 1995 |
|
RU2121306C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 1997 |
|
RU2143230C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 1998 |
|
RU2187255C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПЕПТИЧЕСКИХ ЯЗВ ГАСТРОЭНТЕРОАНАСТОМОЗА ПОСЛЕ РЕЗЕКЦИИ ЖЕЛУДКА ПО БИЛЬРОТ-II | 2004 |
|
RU2278620C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 1997 |
|
RU2143229C1 |
| СПОСОБ СЕГМЕНТАРНОЙ ГАСТРОПЛАСТИКИ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА | 2005 |
|
RU2278621C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ У БОЛЬНЫХ С ЯЗВАМИ МАЛОЙ КРИВИЗНЫ И ТЕЛА ЖЕЛУДКА И У ГИПЕРСЕКРЕТОРОВ | 1995 |
|
RU2125840C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ АХАЛАЗИИ ПИЩЕВОДА | 1996 |
|
RU2153292C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СИНДРОМА ЗОЛЛИНГЕРА-ЭЛЛИСОНА И ЯЗВ КАРДИАЛЬНОГО ОТДЕЛА ЖЕЛУДКА | 1996 |
|
RU2142740C1 |

Цель изобретения - снижение частоты пострезекционных осложнений путем обеспечения адекватной трофики зоны анастомоза и предупреждения эвакуаторных расстройств. Мобилизуют проксимальные отделы желудка пристеночно с сохранением стволов блуждающих нервов левых желудочной и желудочно-сальниковой артерии. Удаляют проксимальную часть желудка. Производят инструментальную пилородилатацию, введя инструмент через сечение культи желудка. Частично ушивают культю со стороны малой кривизны. Ротируют культю на 90° малой кривизной кпереди. Формируют эзо- фагогастроанастомоз двумя рядами швов у большой кривизны соосно последней. В боковые швы наружного ряда задней губы захватывают правую и левую ножку диафрагмы, в наружные швы передней губы - край пищеводно-диафрагмальной связки. 1 з.п. ф-лы, 4 ил. -3 и
.1
Фиг.З
Фиг. t
| Ванцян Э.Н | |||
| и др | |||
| Язвы кардиального отдела желудка, 1982, с | |||
| Схема обмотки ротора для пуска в ход индукционного двигателя без помощи реостата, с применением принципа противосоединения обмоток при трогании двигателя с места | 1922 |
|
SU122A1 |
Авторы
Даты
1992-05-23—Публикация
1990-03-05—Подача