Предполагаемое изобретение относится к медицине, а именно к хирургии, и может быть использовано при лечении ахалазии пищевода. Ахалазия пищевода - нейромышечное хроническое заболевание пищевода, вызываемое целым рядом причин, имеющее стадийное рецидивирующее течение. Клиническая сущность его заключается в нарушении проходимости пищеводно-желудочного перехода с расширением, изменением формы вышерасположенных отделов пищевода, нарушением его тонуса и перистальтической деятельности.
До последнего времени этиология и патогенез этого заболевания во многом остаются неясными, диагностика требует специальных исследований, нет единой точки зрения на способ лечения.
Следует отметить, что количество больных с этой патологией в последнее время возрастает. Среди хирургических заболеваний пищевода ахалазия является самым распространенным доброкачественным заболеванием, частота его составляет 0,51-1 случай на 100 тыс. населения (Mayberry J., Rodes J., 1980; Atkinson М. , 1992). По данным Тулупова В.И. (1981), наиболее часто ахалазия пищевода встречается в возрасте 41-50(22.4%). Основную массу больных составляют пациенты трудоспособного возраста (20-45 лет), и несколько меньше болезнь проявляется в более почтенные годы (45-60 лет) (Батян Н.П., 1978; Уманская В. В.). Потеря трудоспособности достигает 14% (Уманская В.В., 1972). Существует множество способов оперативных вмешательств, однако следует отметить, что эффективность их оказалась недостаточно высокой в плане развития осложнений в послеоперационном периоде (рефлюкс-эзофагит, пептические язвы пищевода, стриктуры), которые встречаются по сводным данным в 5-22% случаев, а также рецидива заболевания (Беркутов А.Н., Табатадзе К.Г., 1964; Русанов А. А. , Жиклаев В.И. 1973; Bondi J., 1972; Черноусов А.Ф., 1994; Ганичкин А.М., 1983 и др.). Все эти осложнения грубо нарушают качество жизни оперированных больных, приводят к потере трудоспособности, частой инвалидизации, требуют повторных сложных операций. Неудовлетворенность результатами хирургического лечения заставляет хирургов искать новые оперативные методы лечения этой тяжелой патологии.
Все выше сказанное позволяет отнести ахалазию пищевода к актуальным проблемам хирургической гастроэнтерологии.
Оперативные вмешательства до настоящего времени продолжают оставаться довольно распространенным методом лечения ахалазии пищевода. Предложено большое количество самых разнообразных оперативных вмешательств, однако, клинические наблюдения показали, что большинство из них оказались неэффективными. Марведель и Вендель (Marwedel G. Zbl. Chir., 1903, 35,938; Wendel W. Arch. klin. Chir., 1910, 93,324) предложили кардиопластику, сущность которой заключается в том, что продольно рассекают все слои кардии и кардиального отдела пищевода на протяжении 7 см, а затем сшивают рану в поперечном направлении. Оперативное вмешательство выполняют абдоминальным доступом. Идея предложена Marvedel (1903), а операция была выполнена Wendel (1910). В нашей стране это вмешательство применяли редко. По данным Полянцева А.А. (1959), до 1939 г. кардиопластика по Марведелю-Венделю была выполнена всего 14 раз с одним летальным исходом. Гораздо шире этой операцией пользовались за рубежом. Однако результаты операции из-за развития эзофагита, анемии и кровотечения из пептических язв пищевода оказались настолько плохими, что она была оставлена.
По сводной статистике Петровского Б.В. (1960), из 118 операций по Марведелю-Венделю, произведенных с 1928 по 1957 годы, получен летальный исход у 1 больного, рецидивы - у 7. Отдаленные результаты у 56 больных были хорошими, у 54 - плохими. Основной причиной неудовлетворительных результатов является развитие пептического эзофагита. Так, по данным Суворовой Т.А. (1959), на 120 описанных кардиопластик у 64 больных отмечен пептический эзофагит, у 8 - рецидивы заболевания.
Heyrovsky (1910) (Arch. klin. Chir.,1913, 100, 703) предложил операцию при ахалазии пищевода, при которой создают соустье между нижним предстенотическим отделом пищевода и дном желудка чрезбрюшинным доступом. Патологически измененный сегмент пищевода при данной методике не удаляют, а блуждающие нервы пересекают. В нашей стране эта операция была произведена впервые Тихоновичем А. В. (1928). Несмотря на хорошие непосредственные результаты, операция эзофаго-гастроанастомоза выполнялась редко из-за технических трудностей при абдоминальном доступе. Только после разработанного и предложенного Савиных А. Г. метода медиастинотомии и диафрагмотомии операция Гейровского получила более широкое распространение. В клинике, руководимой Савиных А. Г. , за период с 1937 по 1959 г. было оперировано по Гейровскому 108 больных, из которых умерло 6 человек (5.5%); у остальных при ранних стадиях заболевания получены хорошие результаты (Зиверт К.П., 1962).
По мнению Юдина С.С. (1954), наложение пищеводно-желудочного соустья по Гейровскому приводит к образованию выше кардии слепого мешка, в котором задерживается пища; пересечение же блуждающих нервов нарушает моторную функцию пищевода и желудка. Ряд отечественных хирургов считали трансабдоминальный эзофагогастроанастомоз операцией выбора (Гейнац С.В., 1958; Березов Е. Л., 1951). Однако отдаленные результаты показали, что неизбежное при этой методике пересечение блуждающих нервов приводит к нарушениям функции пищевода, желудка, кишечника.
Наблюдения многих авторов как зарубежных, так и отечественных говорили о хороших непосредственных результатах этого оперативного вмешательства. Так, Юдин С.С. (1945) писал, что "функция анастомоза, выполненного по описанному методу, во всех наших случаях была безукоризненной". Многие авторы указывали, что сразу после операции отмечалось не только исчезновение дисфагических расстройств и загрудинных болей, но и сокращение расширенной части пищевода, выявляемое при рентгенологическом исследовании (Абалихин А.А., 1954; Петровский Б. В. , 1957; Wiedegans, 1953). Уманская В.В. (1963) из отечественной литературы до 1962 г. собрала данные о 484 больных, которым был наложен эзофагофундоанастомоз; из них умерли 13 человек (2.5%). При изучении отдаленных результатов выяснилось, что 30-40% этих больных страдают различными осложнениями, чаще в форме пептического эзофагита. Кролевец И.П. (1961), Попов В.И. и Кохан Е.П. (1963), Alnor, Wanke (1956) и ряд других авторов считают, что после операции Гейровского пептические эзофагиты возникают у 40-60% больных.
Беркутов А. Н. и Табатадзе К.Г. (1964) собрали сведения о 467 операциях Гейровского с 15.6% плохих, 6.8% удовлетворительных и 5.9% летальных исходов. По данным Березова Е.Л. и Королева В.А. (1948), летальность после этой операции составляет 4%.
На 3-м съезде хирургов ГДР (1956) операция Гейровского подверглась резкой критике, где указывалось, что развивающиеся осложнения нередко являются более тяжелыми страданиями, чем основное заболевание (Brunner, Rubanyi, Vebermuth, Wanke, 1956).
Прототипом послужила операция резекции кардии с пересадкой нижнего отдела пищевода в фундальный отдел желудка, которую предложил Захаров Е.И. (Тезисы научной сессии Крымск. мед. института. Симферополь, 1956, с. 136). Автор преследовал 2 цели: восстановить проходимость пищевода и создать "новую кардию", препятствующую развитию регургитации и эзофагита. Отличие этой операции от других, связанных с резекцией кардии, состоит в формировании новой кардии в центре сухожильной части диафрагмы с обязательным сохранением целости блуждающих нервов. Вновь создаваемая "кардия" представляет собой своеобразную муфту, состоящую из пищеводной и двух слоев желудочной стенок, которая создает физиологический замок, выполняющий функцию кардиального затвора. Из 12 оперированных им больных умерло двое, остальные 10 больных здоровы.
Техника операции состоит в следующем. Производят передне-боковую торакотомию по 7-8 межреберью слева. После пересечения легочно-диафрагмальной связки надсекают медиастинальную плевру и тупо выделяют нижнюю часть пищевода, которую берут на марлевую держалку. После мобилизации кардии, без рассечения ножек диафрагмы, осторожно отсепаровывают блуждающие нервы и отводят тупыми крючками в стороны. Рубцово-измененную кардию и абдоминальную часть пищевода иссекают с таким расчетом, чтобы на культе пищевода не оставалось рубцовых тканей. Отверстие в кардиальном отделе желудка зашивают двухрядным швом. В центре сухожильной части диафрагмы делают разрез во фронтальном направлении длиной до 3 см, через который в плевральную полость выводят участок фундального отдела желудка с таким расчетом, чтобы можно было наложить пищеводно-желудочный анастомоз без малейшего натяжения. Первый ряд швов на слизистую оболочку накладывают с помощью непрерывного тонкого кетгута "взахлестку". Затем накладывают второй ряд погружных шелковых серозно-мышечных швов, которыми укрывают сшитые слизистые оболочки. Третий ряд серозно- мышечных швов начинают с проколов со стороны желудка. Вкол иглы на желудке и на пищеводе производят на расстоянии 1,5-2 см от линии 2-го ряда швов. При завязывании этих нитей анастомоз инвагинируют в просвет фундального отдела желудка. Выведенную часть желудка с образованной муфтой подшивают у основания ее шелком N4 к краям отверстия в диафрагме.
Преимущества этой операции заключаются в том, что резецируется патологически измененная кардия, создается инвагинационный арефлюксный анастомоз между нижним отделом пищевода и фундальным отделом желудка и, что немаловажно, сохраняются стволы и основные ветви блуждающих нервов. Вилявин Г.Д., Тимофеева Т.А. (1968), проанализировав послеоперационные результаты у 33 больных, оперированных по методу Захарова В.И., указывают, что хороший результат получен у 23 больных, удовлетворительный - у 8; 2 больных умерли (1 - от двусторонней пневмонии и сердечно-легочной недостаточности, 2 - от эмболии легочной артерии). Недостатки прототипа: нефизиологичное перемещение нижнего отрезка пищевода в фундальный отдел желудка, травматизация диафрагмы, что чревато несостоятельностью диафрагмальных швов с последующим развитием диафрагмальных грыж, выполнение травматичного торакотомного доступа, который тяжело переносится больными и чреват тяжелыми легочными осложнениями. Кроме того, эта операция до конца не решает проблему рефлюкс-эзофагита, который наблюдается в 20% случаев, что грубо нарушает качество жизни больных.
Цель: Основной целью работы является разработка способа хирургического лечения ахалазии пищевода, осложненной стенозом прекардиального отдела пищевода, который позволит сохранить естественные и максимально восстановить нарушенные функции пищевода. Улучшить непосредственные и отдаленные результаты оперативного лечения ахалазии пищевода, осложненной рубцовым стенозом кардии.
Задачи: 1. Разработать прецизионную методику мобилизации и резекции рубцово-стенозированного сегмента прекардиального отдела пищевода с сохранением не только стволов, но и основных ветвей блуждающих нервов (главных желудочных, печеночной, чревной), не нарушая тем самым парасимпатическую иннервацию ни желудка, ни органов брюшной полости.
2. Разработать прецизионную технологию формирования однорядного пищеводно-кардиального анастомоза с созданием избыточной складчатости слизистой в соустье, то есть с восстановлением складок клапана Губарева.
3. Разработать прецизионную технологию боковой инвагинации пищеводно-кардиального анастомоза и низведенного пищевода между передней и задней стенками дна желудка, т. е. восстановления угла Гиса и создания эзофаго-кардио-гастрального клапана-жома, за счет окутывания пищевода стенкой желудка.
4. Разработать технологию восстановления связочного аппарата вновь созданной кардии: эзофаго-диафрагмальных, диафрагмально-фундальных и кардио-диафрагмальных связок.
5. Разработать способ восстановления всех арефлюксных компонентов вновь создаваемой кардии.
6. Исключить возможность развития рецидива стеноза при ахалазии пищевода.
7. Предотвратить возникновение осложнений в раннем и отдаленном послеоперационном периоде.
8. Улучшить качество жизни оперированных больных.
Сущность изобретения: заключается в том, что производят прецизионную мобилизацию и резекцию патологически измененного прекардиального сегмента пищевода с восстановлением непрерывности пищеводно-желудочного перехода путем наложения прецизионного пишеводно-кардиального анастомоза. При этом сохраняют стволы и основные ветви блуждающих нервов и создают искусственную арефлюксную кардию в виде эзофаго-кардио- гастрального клапана-жома.
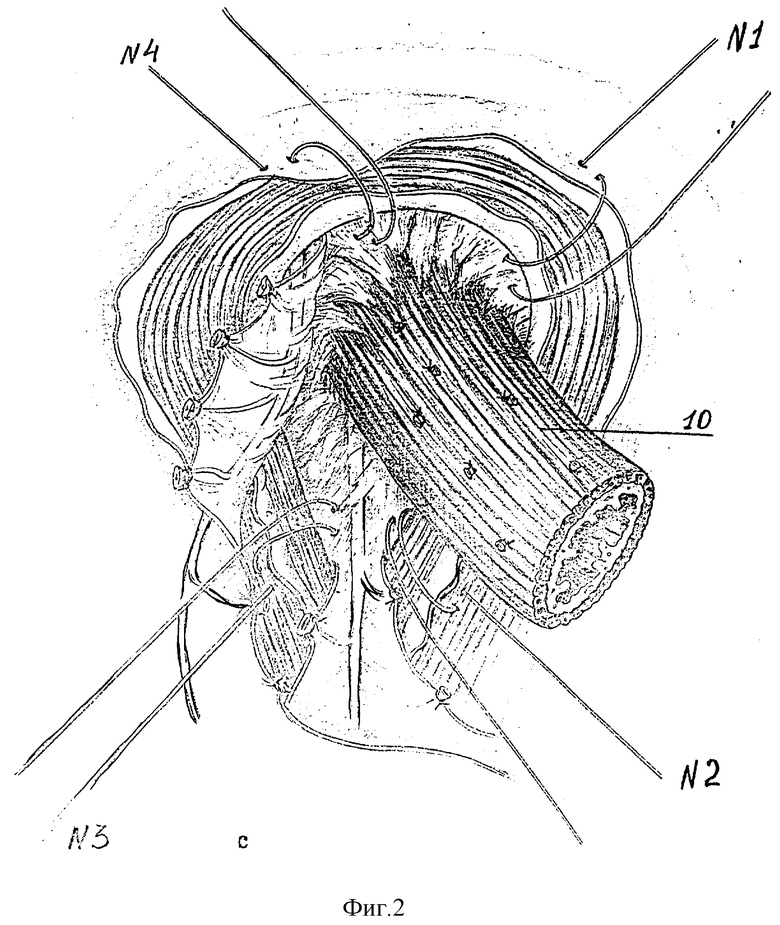
Способ осуществляют следующим образом. Выполняют верхне-срединную лапаротомию. Для лучшего доступа осуществляют аппаратную коррекцию раневой апертуры с помощью РСК-10. Операцию начинают с рассечения левой треугольной связки печени, отводят левую долю печени медиально, что резко улучшает доступ к абдоминальному отделу пищевода и кардии. Затем осуществляют скелетирование пищеводного отверстия диафрагмы и ее обеих ножек путем пересечения пищеводно-диафрагмальных (1), диафрагмально-кардиальных (2) и диафрагмально-фундальных (3) связок. Низводят кардию и абдоминальный отдел пищевода (4) вместе с клетчаткой, связочным аппаратом, стволами блуждающих нервов (5,6) и их основными ветвями. Далее пересекают желудочно-диафрагмальную связку, проксимальную часть желудочно-селезеночной связки с 1-2 короткими желудочными сосудами (7) (рис. 1). Мобилизованное дно желудка отворачивают кпереди и вниз, открывают заднюю стенку дна желудка, что даст широкий доступ к левой ножке диафрагмы и желудочно-поджелудочной связке, которую поэтапно отделяют от стенок дна желудка от ворот селезенки до кардии.
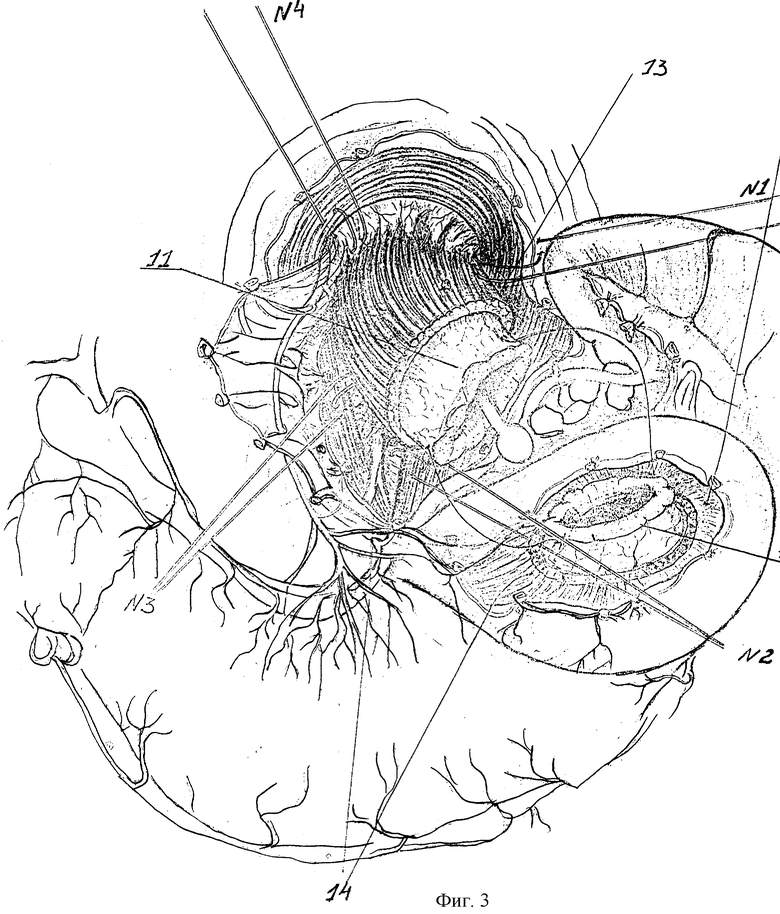
Сзади мобилизуют стенки пищевода, кардию и проксимальный участок тела желудка с пересечением первой задней поперечной сосудистой ветви. Оба ствола вагусов берут на держалки, чтобы четко контролировать их основные ветви, и производят мобилизацию рубцово-стенозированного участка (8) с абдоминальным отделом пищевода на протяжении 5-6 см и проксимального участка тела желудка с пересечением 1-2 поперечных сосудов малой кривизны желудка (9) (рис. 1). Резецируют стенозированный и рубцово-измененный сегмент прекардиального отдела пищевода. Уровни резекции сегмента со стороны пищевода и кардии определяют пробными поперечными миотомиями, т.е. обнажением подслизистого слоя (на уровне резекции подслизистый слой должен иметь абсолютно нормальный вид: быть эластичным и хорошо растяжимым, а слизистая должна образовывать складки). После резекции культю пищевода (10) дополнительно мобилизуют и частично извлекают из средостения, значительно удлиняя за счет расправления S-образного изгиба (рис. 2). Таким образом, мобилизованная культя пищевода (6-8 см) и проксимальный отдел кардии становятся очень подвижными. Слизистая кардии также эластична, хорошо растягивается и широко обнажается, образуя складки. Связочный аппарат культи пищевода создают следующим образом. К краям пищеводного отверстия диафрагмы фиксируют стенки пищевода за остатки пищеводно-диафрагмальной мембраны, параэзофагеальную клетчатку и сосудисто-нервные пучки, входящие в стенку пищевода. При этом применяют 4 вшивных лавсановых 8-образных швов- связок (рис.2).
Швом-связкой N1 фиксируют левую боковую стенку пищевода к основанию левой ножки диафрагмы. Швом-связкой N2 фиксируют заднюю стенку пищевода к левой ножке диафрагмы. Швом-связкой N3 фиксируют правую задне-боковую стенку пищевода к правой ножке диафрагмы.
Швом-связкой N4 фиксируют к краю пищеводного отверстия диафрагмы правую переднюю стенку пищевода левее основного ствола переднего вагуса.
Формируют пищеводно-кардиальный анастомоз. Для этого предварительно широко обнаженные подслизистые (11,12) 4 лигатурами-держалками максимально расправляют и поэтапно оптимально адаптируют компрессирующими серозно-мышечно-подслизистыми швами (13,14) (рис. 3). Лучше применять рассасывающуюся мононить 4-6/0 на атравматической игле. Можно использовать и капроновую нить 6/0, но при этом узелки должны завязываться наружу. При этом с опережением накладывают адаптирующие швы и после идеальной адаптации слизистых за подслизистые оболочки опережающей нитью бывший адаптирующий шов завязывают, т.е. превращают его в фиксирующий.
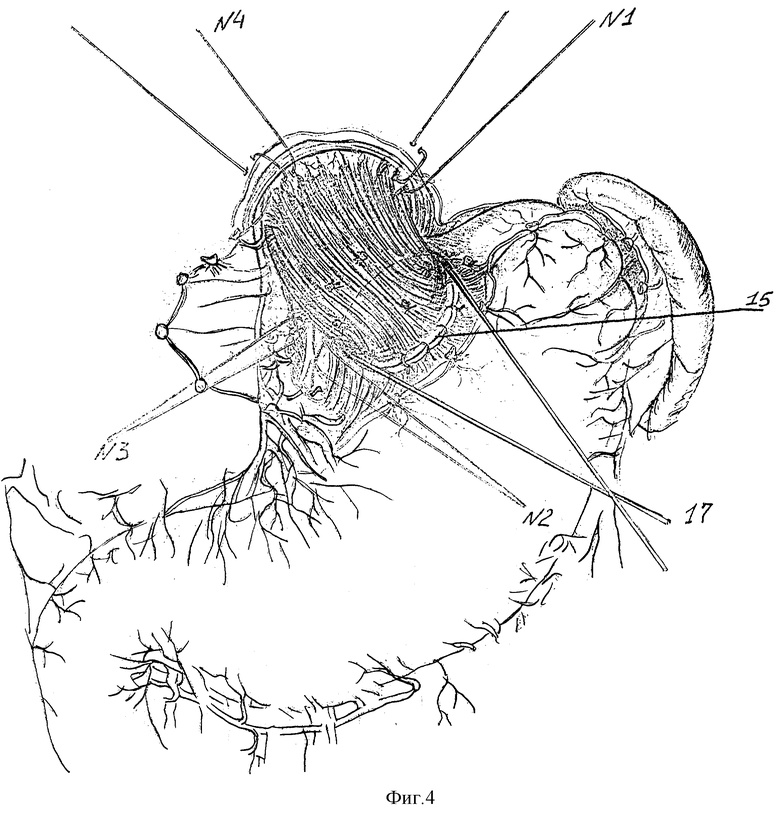
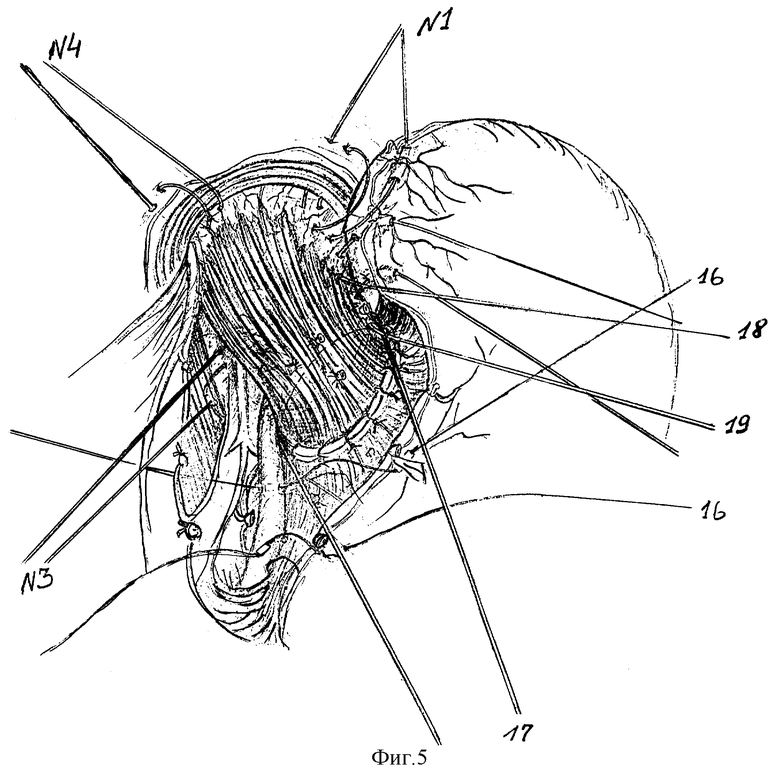
Таким образом, в анастомозе (15) создают избыточную складчатость слизистых, восстанавливая главный компонент физиологической кардии - клапан Губарева (рис. 4). Десерозированный (скелетированный) участок проксимальной части малой кривизны тела желудка ушивают 2-3 швами (16) до анастомоза (рис. 5,6).
Для восстановления замыкательной функции кардии создают новые анатомические взаимоотношения между пищеводом, кардией и желудком в форме эзофаго-кардио-гастрального клапана методом боковой инвагинации.
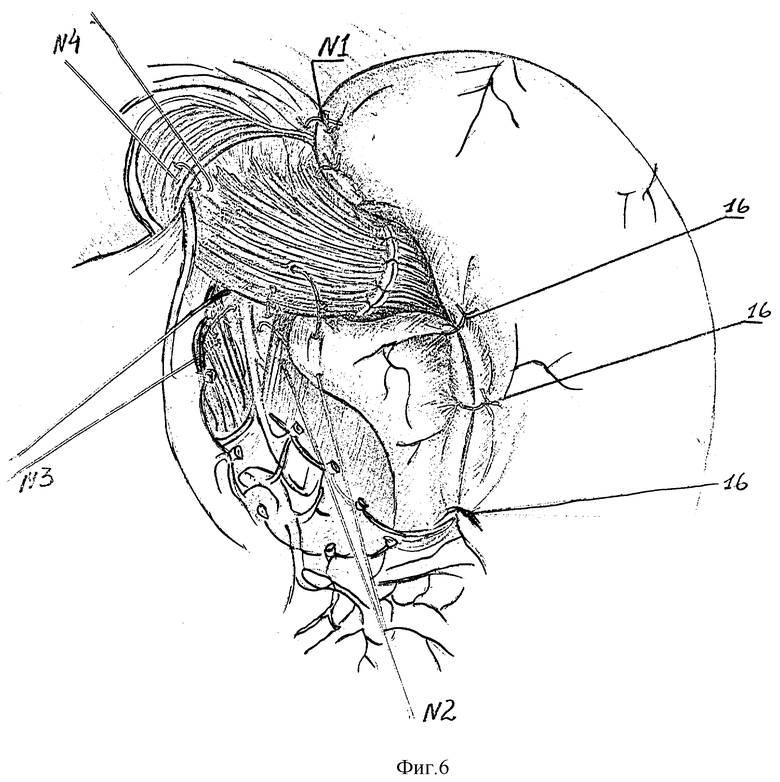
Сначала восстанавливают угол Гиса. Для этого эластической тесемкой (17) низводят абдоминальный отдел пищевода, удлиняя его (рис.4,5).
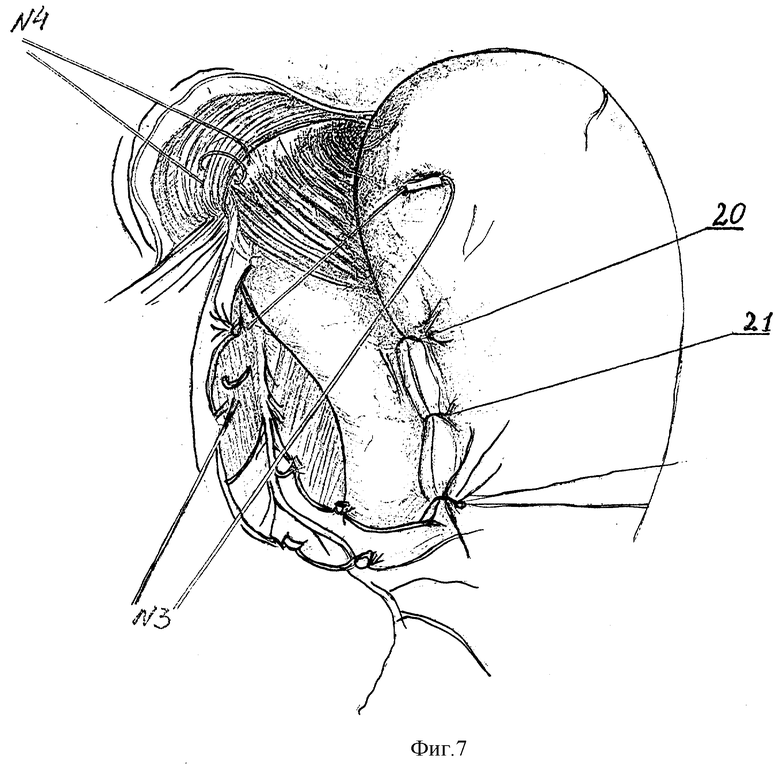
Далее в шов-связку N1 захватывают дно желудка по большой кривизне на уровне пересеченных коротких желудочных артерий за основание их культей (рис. 5). Ниже этого шва формирующийся угол Гиса фиксируют еще 2-3 узловыми швами (18,19), обязательно захватывающих на пищеводе основание лигированных сосудистых пучков (рис.5). Затем в шов-связку N2 захватывают заднюю стенку дна желудка (рис.6). Швом-связкой N3 фиксируют переднюю стенку дна желудка (рис. 7). Поэтапно абдоминальный пищевод и пищеводно-кардиальный анастомоз методом боковой инвагинации погружают между передней и задней стенками дна желудка швами (20,21) (рис.7). В шов-связку N4 также захватывают переднюю стенку дна желудка, дополнительно фиксируя ее к ПОД (рис.7). Таким образом, создают арефлюксный эзофаго-кардио-гастральный клапан. При этом восстанавливают все компоненты физиологической кардии (угол Гиса, клапан Губарева) и, что особенно важно, - нижний пищеводный мышечный жом за счет широкой желудочной мышечной петли, замыкающей швами переднюю и заднюю стенки дна желудка над абдоминальным пищеводом. А вследствие восстановления связочного аппарата созданная конструкция становится устойчивой против дезинвагинации. Способ апробирован на 19 больных в клинических условиях Республиканского Центра функциональной хирургической гастроэнтерологии (РЦФХГ) г. Краснодар.
Больная В., 71 г. N истории болезни 763.
Дата поступления: 14.05.96.
Диагноз: ахалазия пищевода 4-й степени.
Жалобы на затруднение прохождения твердой и даже жидкой пищи в желудок, боли и чувство распирания за грудиной, сердцебиение, похудание на 10 кг за последний год, общую слабость, отрыжку и рвоту недавно съеденной пищей.
Anamnes morbi. Болеет около 15 лет, когда после перенесенного нервного стресса впервые почувствовала затруднение при глотании. Неоднократно лечилась в хирургическом отделении по месту жительства, проводились курсы кардиодилятаций без видимого улучшения. В последнее время почувствовала резкое нарушение прохождения даже жидкой пищи в желудок, появились сильные загрудинные боли, общая слабость. Направлена в РЦФХГ для оперативного лечения.
Anamnes vitae. Туберкулез, болезнь Боткина, вен. болезни отрицает. Аллергический анамнез не отягощен.
Объективно. Больная правильного телосложения, умеренного питания, состояние удовлетворительное. Кожные покровы чистые, периферические лимфоузлы не увеличены, безболезненны. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. Пульс 80 ударов в минуту, А/Д 120/80 мм рт.ст. Язык влажный, живот мягкий, безболезненный во всех отделах. Печень и селезенка не увеличены. Симптом Щеткина отрицателен. Физиологические отправления в норме.
Результаты инструментальных исследований:
ФГДС: Содержимое пищевода натощак - слизь и жидкость с примесью пищи в большом количестве. Просвет пищевода значительно расширен, диаметр до 5 см, извитой, форма S-образная. Слизистая отечная, имеются единичные эрозии. Кардия не раскрывается воздухом, с трудом проходима детским эндоскопом, находится на расстоянии 45 см от резцов, на уровне диафрагму. Линия Z размыта. Слизистая желудка с явлениями поверхностного воспаления на фоне очаговой атрофии.
Заключение. Ахалазия пищевода 4 ст. Рубцовая стриктура кардии. Эрозивный эзофагит. Очаговый атрофический гастрит.
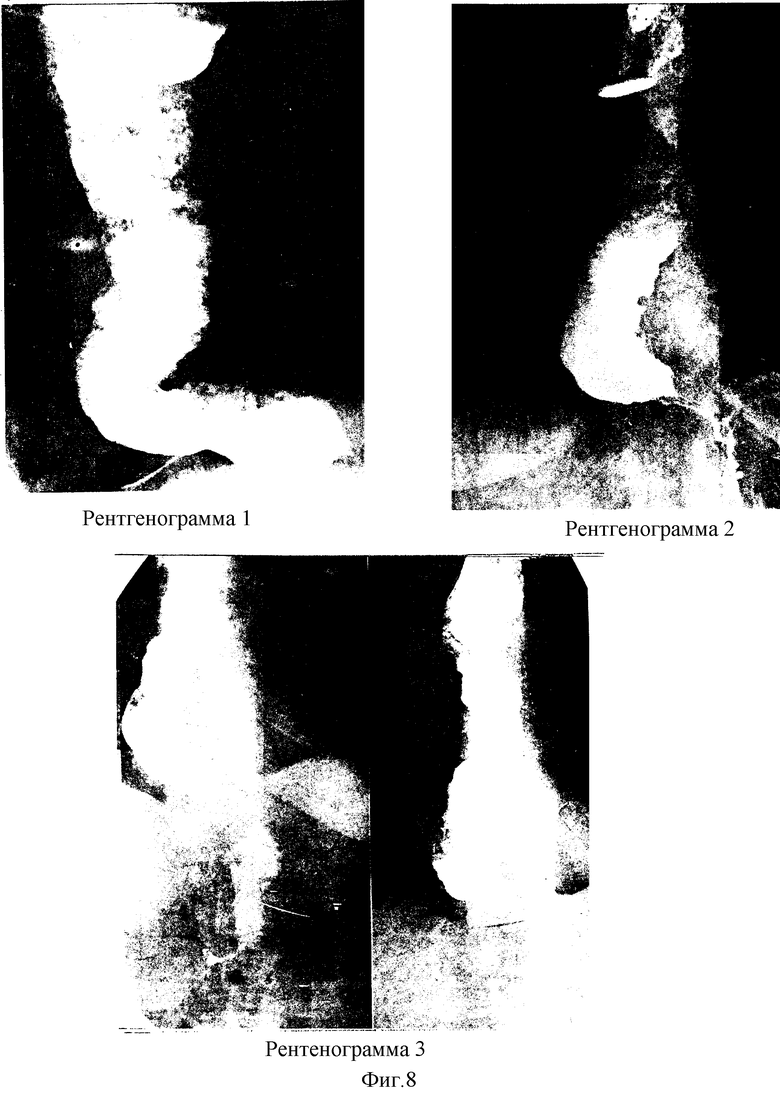
Рентгенография пищевода: Форма пищевода S-образная. Диаметр составляет 9-5.5-4.5 см, контуры нечеткие, неровные, с дефектами наполнения вследствие наличия большого количества пищевых масс, перистальтика отсутствует. Форма сужения дистального отдела в виде мышиного хвоста. Диаметр кардии составляет 0.3-0.4 см, протяженность сужения до 3 см, во время акта глотания кардия не раскрывается. Бариевая взвесь проходит в желудок прерывисто, опорожнение на 1/3 происходит за 10 мин при наполнении пищевода до входа. Наддиафрагмальная ампула и газовый пузырь желудка отсутствуют, водно-сифонная проба отрицательна (см.приложение фиг. 8, рентгенограмма 1).
Заключение. Ахалазия кардии 4 ст.
Результаты лабораторных исследований.
Общий анализ крови: эритроциты - 5.3 Т/л; Нв - 176.1 г/л; ЦП-1.0; лейкоциты- 5,9 Г/л; Б-1%; Э-2%; П-8%; С-65%; Л-20%; М-4%. Ht-0.53, СОЭ-20 мм/ч Общий анализ мочи: цвет-с/ж, удельный вес-1021, pH 5.0, белок-0.25 г/л, глюкоза-abs, эритроциты-abs, лейкоциты-0-1-2 в п/з. Биохимия: глюкоза-5.5 ммоль/л, билирубин-16.7 мкмоль/л, мочевина-5.3 ммоль/л, креатинин-87.7 мкмоль/л, средние молекулы- 205 у.е., Алт-0.07 ммоль/ч•л, Аст-0.35 ммоль/ч•л, амилаза-12.0 г/л•ч, общий белок-85 г/л. HBsAg-не обнаружен, МОР-отр. , группа крови-2(А) Rh-полож. 10.06.96. операция: лапаротомия, резекция рубцово-измененного прекардиального сегмента пищевода, наложение эзофагокардиального анастомоза, создание арефлюксной кардии.
Доступ - верхне-срединная лапаротомия с коррекцией раневой апертуры с помощью РСК-10. Рассечена левая треугольная связка печени, левая доля печени отведена медиально. Осуществлено скелетирование пищеводного отверстия диафрагмы и ее обеих ножек путем пересечения пищеводно-диафрагмальных, диафрагмально-кардиальных и диафрагмально-фундальных связок. Низведена кардия и абдоминальный отдел пищевода вместе с клетчаткой, связочным аппаратом, стволами блуждающих нервов и их основными ветвями. Пересечена желудочно-диафрагмальная связка, проксимальная часть желудочно-селезеночной связки с 1 коротким желудочным сосудом. Мобилизованное дно желудка отвернуто кпереди и вниз, открыта задняя стенка дна желудка. Желудочно-поджелудочная связка поэтапно отделена от стенок дна желудка от ворот селезенки до кардии. Сзади мобилизованы стенки пищевода, кардия и проксимальный участок тела желудка с пересечением первой задней поперечной сосудистой ветви. Оба ствола вагусов взяты на держалки. Произведена мобилизация рубцово-стенозированного участка с абдоминальные отделом пищевода на протяжении 5 см и проксимального участка тела желудка с пересечением 2 поперечных сосудов малой кривизны желудка. Резецирован стенозированный и рубцово-измененный сегмент прекардиального отдела пищевода. После выполненной резекции культя пищевода дополнительно мобилизована и частично извлечена из средостения. Произведено создание связочного аппарата культи пищевода. Для этого к краям пищеводного отверстия диафрагмы фиксированы стенки пищевода за остатки пищеводно-диафрагмальной мембраны, параэзофагеальную клетчатку и сосудисто- нервные пучки, входящие в стенку пищевода. При этом применены 4 вшивных лавсановых 8-образных швов-связок. Первым швом-связкой фиксирована левая боковая стенка пищевода к основанию левой ножки диафрагмы. Вторым швом-связкой фиксирована задняя стенка пищевода к левой ножке диафрагмы. Третьим швом-связкой правая задне-боковая стенкf пищевода подшита к правой ножке диафрагмы. Четвертым швом-связкой к краю пищеводного отверстия диафрагмы фиксирована правая передняя стенка пищевода левее основного ствола переднего вагуса. Сформирован пищеводно-кардиальный анастомоз. Десерозированный (скелетированный) участок проксимальной части малой кривизны тела желудка ушит 3 швами до анастомоза.
Для восстановления замыкательной функции кардии созданы новые анатомические взаимоотношения между пищеводом, кардией и желудком в форме эзофаго-кардио-гастрального клапана методом боковой инвагинации. Сначала восстановлен угол Гиса. Для этого эластической тесемкой низведен абдоминальный отдел пищевода. Далее в 1-й шов-связку захвачено дно желудка по большой кривизне на уровне пересеченной короткой желудочной артерии за основание ее культи. Ниже этого шва формирующийся угол Гиса фиксирован еще 3 узловыми швами, с захватом на пищеводе основания лигированных сосудистых пучков. Затем во 2-й шов-связку захвачена задняя стенка дна желудка. 3-м швом-связкой фиксирована передне-правая стенка дна желудка. В 4-й шов-связку захвачена передне-левая стенка дна желудка. Поэтапно абдоминальный пищевод и пищеводно-кардиальный анастомоз методом боковой инвагинации погружены между передней и задней стенками дна желудка.
Контроль гемостаза - сухо. Счет салфеток - все. Брюшная стенка послойно ушита наглухо.
Послеоперационный период протекал без осложнений. Заживление первичное. Швы сняты на 10-е сутки. Больная выписана в удовлетворительном состоянии 25.06.96 г.
Через 2 мес. проведено контрольное обследование. Состояние больной удовлетворительное. Жалоб на момент осмотра не предъявляет. Прохождение жидкой и твердой пищи по пищеводу в желудок свободное. Загрудинных болей нет.
При ФГДС; пищевод натощак не содержит остатков жидкости и пищи. Слизистая розовая, застойного эзофагита нет. Линия пищеводно-кардиального анастомоза без признаков воспаления, ниже диафрагмы. Признаков желудочно-пищеводного рефлюкса нет.
Рентгенография пищевода: диаметр значительно уменьшился (3-3.5 см), рельеф складок не изменен, имеется выраженная пропульсивная первичная перистальтика пищевода. Кардия раскрывается во время акта глотания, диаметр ее при этом составляет 1.5-2 см. Бариевая взвесь струйно проходит в желудок, полная ее эвакуация происходит за 2 мин. Имеется наддиафрагмальная ампула, которая опорожняется на выдохе. Гастроэзофагеального рефлюкса нет даже при положении Тренделенбурга и натуживании мышц передней брюшной стенки. Угол Гиса острый, имеется газовый пузырь желудка (см.приложение фиг. 8, рентгенограммы 2,3). Данный способ лечения ахалазии пищевода может быть применен при лечении поздних (3-4-х) стадий заболевания, позволяет сохранить основные стволы и ветви блуждающих нервов, не нарушает секреторную и моторно-эвакуаторную функции желудка, препятствует возникновению рефлюкса кислого желудочного содержимого в пищевод и связанных с этим осложнений, способствует физиологическому пассажу пищи из пищевода в кардиальный отдел желудка, предупреждает развитие рецидива заболевания, уменьшает сроки реабилитации и значительно улучшает качество жизни оперированных больных.
Изобретение относится к медицине, а именно к хирургии. Производят резекцию патологически измененного сегмента нижней трети пищевода. Накладывают пищеводно-кардиальный анастомоз. Создают искусственную арефлюксную кардию в виде эзофагокардиогастрального клапана. В частном случае при создании анастомоза сохраняют основные стволы и ветви блуждающих нервов. Способ позволяет восстановить все арефлюксные компоненты вновь создаваемой кардии, исключить рецидив стеноза при ахалазии пищевода, предоставить развитие осложнений в раннем и отдаленном послеоперационном периоде. 1 з.п. ф-лы, 8 ил.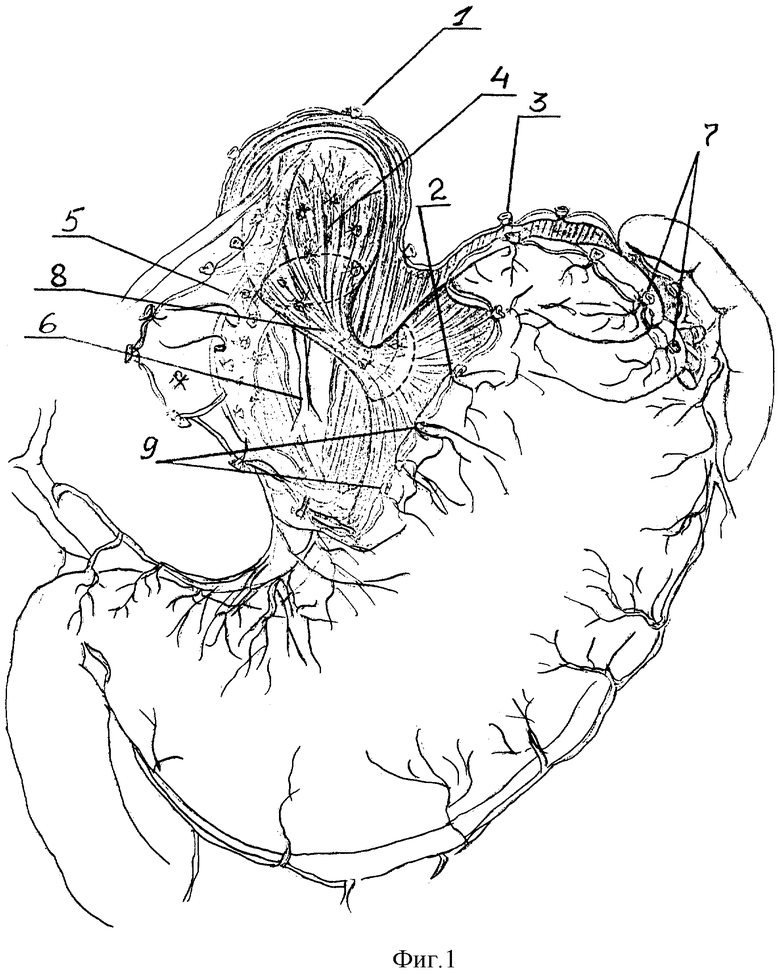
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| МАТЯШИН И.М | |||
| Справочник хирургических операций | |||
| - Киев: Здоровья, 1979, с | |||
| Способ обработки медных солей нафтеновых кислот | 1923 |
|
SU30A1 |
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| Способ лечения ахалазии кардии | 1990 |
|
SU1754073A1 |
Авторы
Даты
2000-07-27—Публикация
1996-11-29—Подача