Предлагаемое изобретение относится к медицине, а именно к хирургии, и может быть использовано для лечения язвенной болезни двенадцатиперстной кишки (ДПК), осложненной тубулярным стенозированием проксимальной части ДПК от базального уровня до большого дуоденального сосочка (БДС).
Расширение арсенала противоязвенных средств значительно ограничивает показания к калечащим желудок способам хирургического лечения. Длительное "успешное" консервативное лечение рецидивов язвенной болезни ДПК привело к увеличению доли трубчатых дуоденальных стенозов, что требует дальнейшей разработки органосохраняющих и органовосстанавливающих технологий, гарантирующих полноту функциональной реабилитации. Частое рецидивирование язвенной болезни на фоне повышенной кислотно-пептической агрессии приводит, в конечном итоге, к полной рубцово-язвенной трансформации всего проксимального отдела ДПК. По нашим данным, из числа оперированных по поводу язвенного стеноза у 8,4% пациентов радикальное иссечение постъязвенного очага приводит к резекции ДПК от привратника до большого дуоденального сосочка или околососочкового уровня. Наш многолетний опыт пластической хирургии осложненной дуоденальной язвы выявил зависимость полноты восстановления функции гастродуоденального комплекса от объема резекции проксимального отдела ДПК. Расширение объема резекции проксимальной части ДПК нивелирует преимущества радикальной дуоденопластики перед паллиативным шунтированием стеноза.
Уменьшение пилорососочкового диастаза, сочетающееся с различными вариантами пилоролизиса, нарушает желудочную автономность. Отсутствие бульбодуоденального сфинктера и луковичной камеры приводят к непрерывной эвакуации из желудка.
Компенсаторный ответный спазм дистальных кишечных сфинктеров является причиной дуоденостаза различной степени выраженности. Таким образом, разработка новых способов оперативного лечения, позволяющих не только избавить больного от рецидива дуоденальной язвы, но и устранить дуоденогастральный рефлюкс и его последствия - щелочной гастрит, является актуальной задачей хирургии.
В качестве аналога взят способ оперативного лечения язвенной болезни ДПК, осложненной продленной рубцово-язвенной альтерацией проксимального отдела ДПК: стволовая ваготомия с гастродуоденоанастомозом. Способ общеизвестен, впервые предложен Jaboulay в 1892 г. (цит. по А.А. Шалимову, В.Ф. Саенко, 1987). После лапаротомии производят мобилизацию левой доли печени путем рассечения треугольной связки, рассекают висцеральную брюшину пищеводно-желудочного перехода, выделяют правый и левый блуждающие нервы с последующим пересечением. Затем по Кохеру мобилизуют ДПК, вертикальную ветвь которой подводят к антральному отделу желудка, формируют желудочно-дуоденальный анастомоз конец в бок с диаметром соустья 4-5 см.
Недостатки: 1. Полная денервация желудка и шунтирование привратника нарушают их моторно-эвакуаторную функцию, что ведет к возникновению демпинг-синдрома и рефлюкс-гастрита.
2. Остается неудаленной осложненная язва, рубцово-трансформированные стенки луковицы, то есть трубчатый стеноз, что не исключает дальнейших осложнений язвенной болезни (кровотечение, пенетрация, перфорация).
В качестве прототипа взят способ лечения язвы ДПК (Оноприев В.И., патент N971286, приоритет 15 декабря 1980 г.).
При выполнении способа по прототипу мобилизуют ДПК, поперечно над язвой или по линии максимального сужения рассекают ее переднюю стенку, иссекая ригидные края дуоденальной стенки. Выделение стенок кишки ведут поэтапно вверх и вниз. Полностью иссекают рубцовые и инфильтрированные ткани.
После иссечения стенозированного сегмента ДПК края ее мобилизуют и свободно низводят к дистальному, то есть околососочковому концу, что позволяет накладывать околососочковый анастомоз без натяжения. Заднюю стенку анастомоза ушивают однорядным краевым серозно-мышечно-подслизистым швом 4-6/00 узелками внутрь (рассасывающаяся мононить) или узелками наружу (нерассасывающаяся мононить). Переднюю стенку анастомоза ушивают однорядным узловым серозно-мышечно-подслизистым швом (4-6/00). СПВ начинают со скелетирования пищеводного отверстия диафрагмы (ПОД) и его левой ножки путем пересечения пищеводно-диафрагмальных, диафрагмально-кардиальных и диафрагмально-фундальных связок, что позволяет удлинить пищевод, низвести кардию и угол Гиса. Пересекают проксимальную половину желудочно-селезеночной связки, желудочно-поджелудочной связки с сосудами и нервами. Сначала сзади, через "окно" в желудочно-селезеночной связке, скелетируют заднюю стенку пищевода и кардии до первой короткой артерии желудка. Затем скелетируют переднюю стенку кардии и пищевода, при этом особое внимание уделяют пересечению ветвей главных кардиальных нервов. Скелетирование малой кривизны желудка идет от кардии к углу, "гусиную лапку" заднего главного желудочного нерва контролируют через "окно" в желудочно-ободочной связке на уровне угла желудка. Для восстановления замыкательной функции кардии создают новые анатомические взаимоотношения между пищеводом, кардией и желудком в форме эзофаго-кардио-гастрального клапана методом боковой инвагинации с восстановлением связочного аппарата.
Недостатки:
1. Удаляют проксимальный отдел ДПК до большого дуоденального сосочка, выполняемое в этих условиях анастомозирование уменьшает пилорососочковый диастаз, приводя к увеличению дуоденогастрального рефлюкса и развитию рефлюкс-гастрита.
2. Дополнительная мобилизация пилородуоденального конца, а также анатомические особенности околососочковой зоны ДПК определяют ее ригидность, формирование пилородуоденального анастомоза на этом уровне препятствует полному восстановлению функции привратника.
3. Формирование околососочкового дуоденального анастомоза, в случае рецидива язвы по линии швов, создает угрозу язвенному повреждению сосочка.
Целью изобретения является повышение эффективности хирургического лечения язвенной болезни ДПК, осложненной тубулярным рубцово-язвенным стенозом проксимального отдела ДПК, снижение числа послеоперационных функциональных расстройств и рецидивов язвы, улучшение качества жизни пациентов в отдаленном периоде.
Задача: разработать способ хирургического лечения язвенной болезни ДПК, осложненной тубулярным рубцово-язвенным стенозом ее проксимального отдела на фоне выраженного надстенотического расширения в виде псевдодивертикула, предполагающий радикальное удаление поврежденного сегмента с сохранением привратника, с последующим вшиванием дистального участка пересеченной ДПК в вершину псевдодивертикула. Сущность предлагаемого способа заключается в восстановлении пилорососочкового диастаза путем использования надстенотического псевдодивертикула.
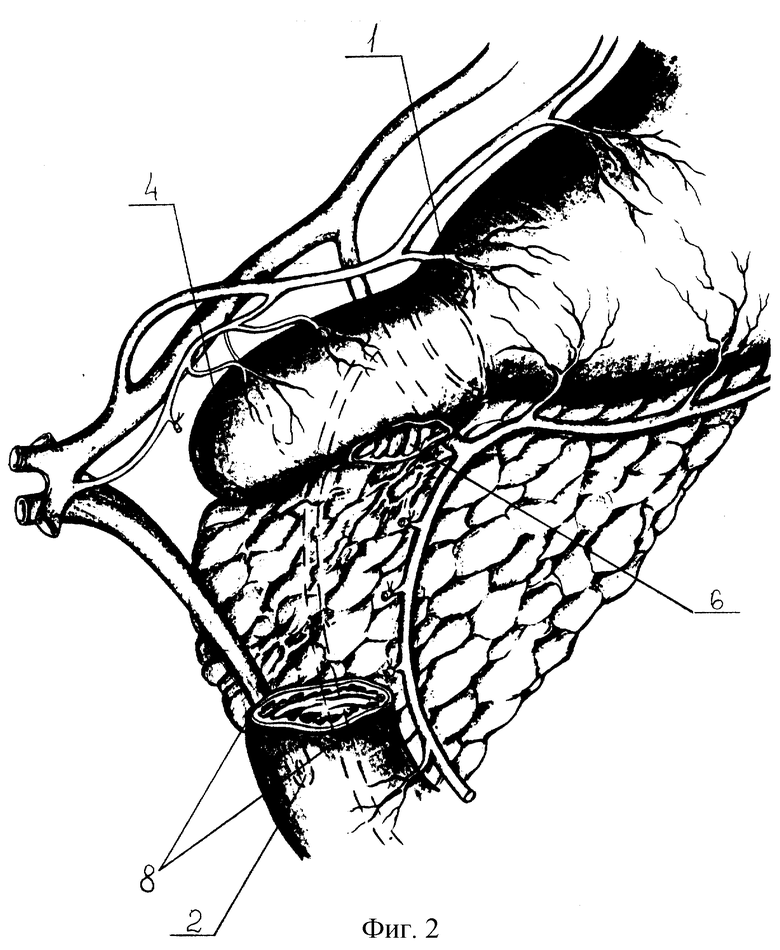
Дуоденобульбопластику выполняют следующим образом (операция дополнительно поясняется на фиг.1-4). Из рубцово-спаечного процесса выделяют проксимальную половину язвенноповрежденной ДПК. При распространении дуоденальной трансформации на постбульбарный уровень необходима расширенная мобилизация дуодено-панкреатического блока. По внешним ориентирам определяют уровни привратника (1) и БДС (2). В дистальном уровне стеноза, в периульцерозной зоне, выполняют поперечную дуоденотомию с ретроградным продольным расширением.
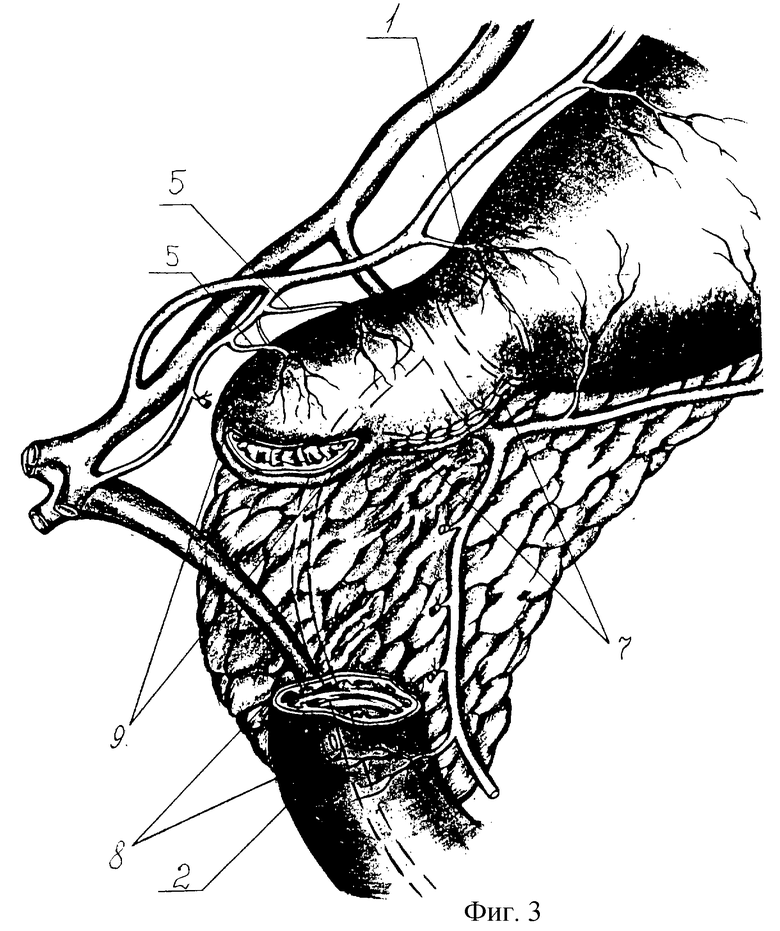
Под пальцевым контролем привратника (1) экономно иссекают рубцово-язвенные элементы (3) проксимального стенотического уровня. Интрадуоденально исследуют псевдодивертикул (4): форму, мобильность, особенности кровоснабжения и состояние дуоденальной слизистой. Исключают перевязку луковичных артерий (5). Мобильность вершины псевдодивертикула (4) достигается только устранением рубцового перипроцесса. Манипуляции на задней стенке в базальном уровне луковицы контролируют через пилоро-панкреатическую связку. Критериями достаточности иссечения стенок ДПК являются: сохранность слоев оставляемой дуоденальной стенки, их хорошее кровоснабжение, свободная дилятация просвета. Соблюдают предельную прецизионность иссечения стенок ДПК в зоне дуоденальных сосочков (2), сфинктера привратника (1) и надстенотического псевдодивертикула (4).
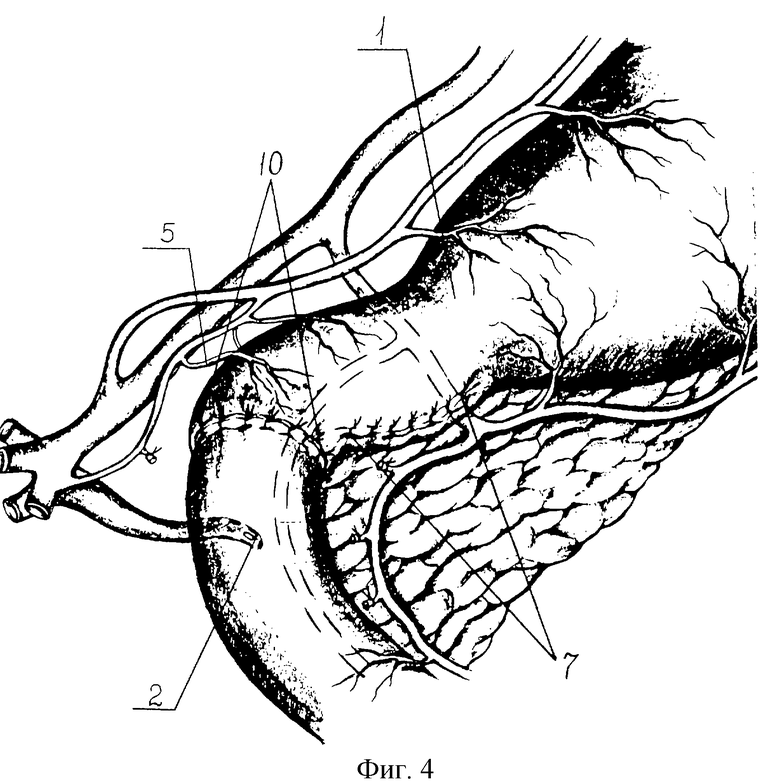
Просвет проксимального участка пересеченной ДПК (6) ушивают узловыми однорядными монолитными швами (7). Вершину псевдодивертикула рассекают соразмерно диаметру дистального отдела ДПК (8) для последующего анастомозирования их конец в конец. Просветы псевдодивертикула (9) и дистального отдела ДПК (8) сближают и сшивают между собой однорядными узловыми серозно-мышечно-подслизистыми швами (10) рассасывающейся мононитью (4/0-6/0) узелками внутрь или нерассасывающейся мононитью узелками наружу. Линию швов укрывают прядью большого сальника. После бульбопластики производят селективную проксимальную ваготомию: кардию низводят на 1,5-3 см, скелетируют абдоминальный отдел пищевода, кардию и малую кривизну от угла желудка (выше места вхождения первой веточки дистальной "гусиной лапки" нерва Летарже). Формируют арефлюксную кардию. Для этого пищеводно-кардиальный переход берут на держалку, создают угол Гиса при помощи шва, захватывающего дно желудка, пищевод и край пищеводного отверстия диафрагмы (ПОД) с остатками пищеводно-диафрагмальной связки. Восстанавливают пищеводно-желудочно-диафрагмальные связки тремя швами, захватывая двумя из них переднюю стенку желудка, околопищеводную клетчатку и левую ножку ПОД, и одним - заднюю стенку дна желудка и левую ножку ПОД. Методом инвагинации создают арефлюксный эзофаго-кардио-гастральный клапан.
Способ апробирован на 8 больных в Республиканском Центре функциональной хирургической гастроэнтерологии.
Пример: Больной X., 39 лет, поступил в клинику Республиканского Центра функциональной хирургической гастроэнтерологии 15.03.97 г. с диагнозом: Язвенная болезнь ДПК. Субкомпенсированный стеноз. Язвенный анамнез с 1988 г. Несмотря на антацидное лечение в декабре 1996 г. отметил ухудшение состояния. При поступлении жалобы на "голодные" и "ночные" боли в эпигастрии и правом подреберье, чувство распирания в области желудка, тошноту после приема пиши, многократную рвоту, потерю массы тела до 7 килограммов. ФГДС: привратник дилятирован, функция его ослаблена, луковица укорочена, в начальном отделе по большой кривизне имеются: дивертикул с диаметром входного отдела 3 см и глубиной около 4 см и язва по малой кривизне луковицы диаметром до 0,8 см, переходящие в рубцовый трубчатый сегмент, выходной отдел которого сужен до 0,7 см, с трудом проходим детским эндоскопом. Рентгенологически: Желудок увеличен (5 см выше гребешковой линии). Привратник дилатирован. Сразу за привратником, по большой кривизне ДПК, псевдодивертикул до 5 см.
Верхняя часть ДПК укорочена, стенозирована до 0,5 см, с трудом пропускает барий. Через 4 часа 2/3 бария в желудке.
рН-метрия: В базальном периоде кислотообразование повышенной концентрации, повышенной интенсивности. Декомпенсированное ощелачивание.
Оперирован 25.03.97 г. При интраоперационном исследовании выявлено укорочение гастродуоденального перехода с выраженной инфильтрацией головки поджелудочной железы.
В области базального уровня луковицы ДПК, по большой кривизне, псевдодивертикул размерами 5х3 см. Экспресс-диагностика и УЗ-исследование для исключения онкопроцесса. Интрадуоденально обнаружено: по малой кривизне язвенный дефект размерами 0,5 х 0,8 см с дном, покрытым фибрином, по большой кривизне - псевдодивертикул, свободно пропускает тупфер на глубину до 4 см. Далее луковица представлена рубцовой тканью от базального до постбульбарного уровней. Резекция измененных стенок ДПК с сохранением дивертикула и полным пересечением ДПК.
Привратник сохранен, оголены дистальные порции медиального сектора. От линии резекции до БДС расстояние 1 см. Концы кишки мобилизованы до получения необходимой мобильности для сопоставления вершины псевдодивертикула и дистальной части ДПК. Просвет проксимальной части ДПК ушит наглухо. Вершина псевдодивертикула рассечена соразмерно просвету ДПК. Просветы анастомозированы между собой однорядными узловыми серозно-мышечно-подслизистыми швами рассасывающимся монолитом с предварительной укладкой пряди большого сальника с сохраненным кровоснабжением под анастомоз и последующим укрытием линии швов анастомоза большим сальником.
Одномоментно выполнена селективная проксимальная ваготомия. Произведена мобилизация абдоминального отдела пищевода, кардии и дна желудка, выполнена денервация и деваскуляризация малой кривизны до угла желудка с сохранением антральной иннервации. Восстановлена арефлюксность кардии путем создания инвагинационного эзофаго-кардио-гастрального клапана.
Перитонизация малой кривизны. Оментизация швов на желудке и ДПК. Для послеоперационной декомпрессии проведен назогастральный полихлорвиниловый зонд. Послеоперационный период протекал без осложнений. На 5-е сутки удален назогастральный зонд и разрешено питаться. Выписан из стационара на 10-е сутки после операции.
Обследован через 6 месяцев. Жалоб при обследовании не предъявлял, диеты не придерживался. При ФГДС: желудок обычной формы, незначительно увеличен, в просвете слизь без примеси желчи. Функция привратника восстановлена. От линии привратника БДС отстоит на 7 см. На R-скопии: эвакуация контрастированной пищи из желудка порционная, с полным опорожнением в течение 1,5 часов. R-анатомия созданного гастродуоденального перехода соответствует нормальным пропорциям. Через 6 месяцев после операции чувствует себя хорошо, диеты не придерживается, работает на прежнем месте.
Использование способа позволяет добиться излечения язвенной болезни ДПК, осложненной продленной рубцово-язвенной альтерацией. Высокая функциональность предложенной операции позволяет быстро восстановить полноценное желудочное пищеварение, обеспечивает порционное продвижение пищи по верхним отделам ЖКТ, предотвращает развитие рефлюкс-гастрита и постваготомических расстройств.
Таким образом, применение способа приводит к быстрому и надежному выздоровлению больных, обеспечивает им высокое качество жизни.
Изобретение относится к медицине, хирургии, может быть использовано при хирургическом лечении язвенной болезни двенадцатиперстной кишки. Выполняют селективную проксимальную ваготомию. Сегментарно иссекают тубулярный стеноз двенадцатиперстной кишки. Сохраняют привратник. Дистальный конец двенадцатиперстной кишки анастомозируют с вершиной надстеночного псевдодивертикула. Способ позволяет радикально удалить поврежденный сегмент двенадцатиперстной кишки с сохранением привратника. 4 ил.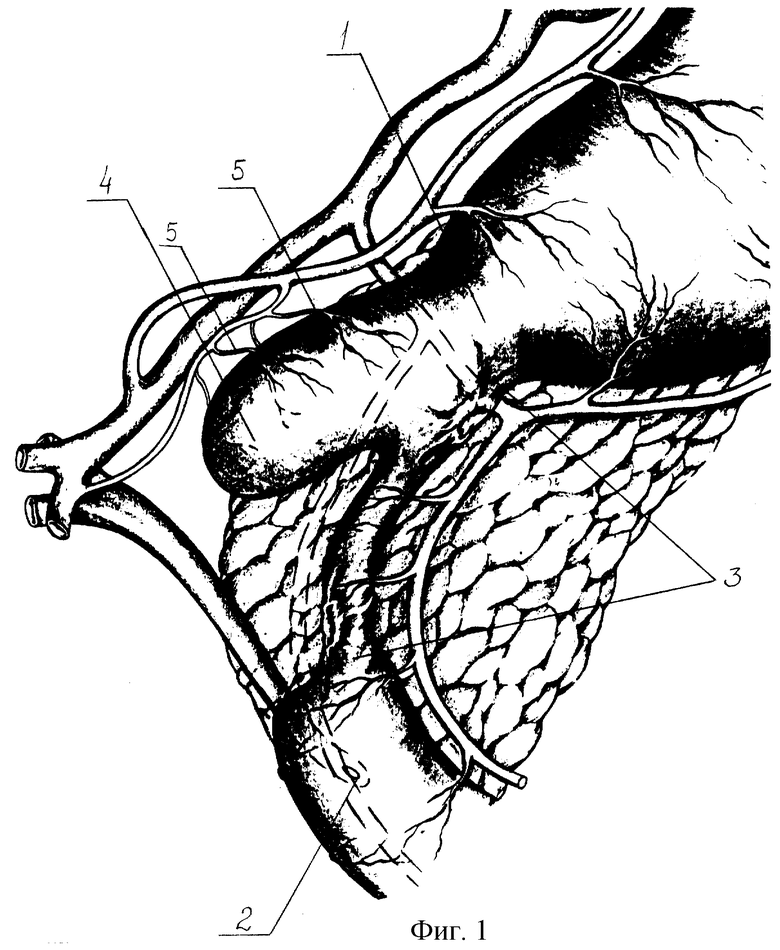
Способ хирургического лечения язвенной болезни двенадцатиперстной кишки, включающий селективную проксимальную ваготомию, сегментарное иссечение тубулярного стеноза двенадцатиперстной кишки, сохранение привратника, отличающийся тем, что дистальный конец двенадцатиперстной кишки анастомозируют с вершиной надстенотического псевдодивертикула.
| Способ лечения язвенной болезни двенадцатиперстной кишки | 1980 |
|
SU971286A1 |
| RU 940310243 А, 10.10.1996 | |||
| RU 94039972 А, 20.09.1996. | |||
Авторы
Даты
2002-08-20—Публикация
1998-11-16—Подача