Изобретение относится к медицине, а именно к хирургии, и может быть использовано для лечения язвенной болезни ДПК, осложненной продленным рубцово-язвенным стенозированием проксимальной части ДПК.
Расширение арсенала противоязвенных средств ограничивает показания к хирургическому лечению. Этим объясняется увеличение доли "сложных" дуоденальных язв, что требует дальнейшей разработки хирургических технологий, гарантирующих полноту функциональной реабилитации.
Частое рецидивирование язвенной болезни на фоне повышенной кислотно-пептической агрессии приводит в конечном итоге к полной рубцово-язвенной трансформации проксимального отдела ДПК. По нашим данным из числа оперированных у 8,4% пациентов радикальное устранение постязвенного очага приводило к резекции ДПК от привратника до большого дуоденального сосочка или околососочкового уровня.
Наш многолетний опыт пластической хирургии осложненной дуоденальной язвы выявил зависимость полноты восстановления функции гастродуоденального комплекса от объема резекции проксимального отдела ДПК.
Расширение объема резекции ДПК нивелирует преимущества радикальной дуоденопластики перед паллиативным шунтированием стеноза. Уменьшение пилорососочкового диастаза, сочетающееся с различными вариантами пилоролизиса, нарушает желудочную автономность. Отсутствие бульбодуоденального сфинктера и луковичной камеры приводят к непрерывной эвакуации из желудка. Компенсаторный ответный спазм дистальных кишечных сфинктеров является причиной дуоденостаза различной степени выраженности.
Таким образом, разработка новых способов оперативного лечения, позволяющих улучшить функциональные результаты и надежно избавить от рецидива дуоденальной язвы, является актуальной задачей хирургии.
Стволовая ваготомия с гастродуоденоанастомозом. Способ общеизвестен, впервые предложен Jaboulay в 1892 г. (цит. по Шалимову А.А., Саенко В.Ф., 1987).
После лапаротомии производят мобилизацию левой доли печени путем рассечения треугольной связки, рассекается висцеральная брюшина пищеводно-желудочного перехода, выделяются правый и левый блуждающие нервы с последующим пересечением. Затем по Кохеру мобилизуется ДПК, вертикальная ветвь подводится к антральному отделу желудка, формируется желудочно-дуоденальный анастомоз с диаметром соустья 4-5 см.
Недостатки:
1. Полная денервация желудка и шунтирование привратника нарушают их моторно-эвакуаторную функцию, это ведет к возникновению демпинг-синдрома и рефлюкс-гастрита.
2. Остается неудаленной осложненная язва, рубцово-трансформированные стенки луковицы, то есть трубчатый стеноз, что не исключает дальнейших осложнений язвенной болезни (кровотечение, пенетрация, перфорация).
В качестве прототипа взят способ: сегментарная дуоденопластика с СПВ (Оноприев В.И., патент N 971286 от 15 декабря 1980 г.).
При выполнении способа по прототипу мобилизуют ДПК, поперечно над язвой или по линии максимального сужения рассекают ее переднюю стенку, иссекают ригидные края дуоденальной стенки. Выделение стенок кишки ведут поэтапно вверх и вниз. Полностью иссекают рубцовые и инфильтрированные ткани. После иссечения стенозированного сегмента ДПК края ее мобилизуют и свободно низводят к дистальному, то есть околососочковому концу, что позволяет накладывать околососочковый анастомоз без натяжения. Заднюю стенку анастомоза ушивают однорядным краевым серозно-мышечно-подслизистым швом 4-6/00 узелками внутрь (рассасывающаяся мононить) или узелками наружу (нерассасывающаяся мононить). Переднюю стенку анастомоза ушивают однорядным узловым серозно-мышечно-подслизистым швом (4-6/00).
СПВ начинают со скелетирования пищеводного отверстия диафрагмы (ПОД) и его левой ножки путем пересечения пищеводно-диафрагмальных, диафрагмально-кардиальных и диафрагмально-фундальных связок, что позволяет удлинить пищевод, низвести кардию и угол Гиса. Пересекают проксимальную половину желудочно-селезеночной связки, поджелудочно-желудочной связки с сосудами и нервами. Сначала сзади через окно в желудочно-селезеночной связке скелетируют заднюю стенку пищевода и кардии до первой короткой артерии желудка. Затем скелетируют переднюю стенку кардии и пищевода, при этом особое внимание уделяют пересечению ветвей главных кардиальных нервов. Скелетирование малой кривизны желудка идет от кардии к углу, "гусиная лапка" заднего главного желудочного нерва контролируется через окно в желудочно-ободочной связке на уровне угла желудка. Для восстановления замыкательной функции кардии создают новые анатомические взаимоотношения между пищеводом, кардией и желудком в форме эзофагокардиогастрального клапана методом боковой инвагинации с восстановлением связочного аппарата.
Недостатки:
1. Удаляют проксимальный отдел ДПК до большого дуоденального сосочка, выполняемое в этих условиях анастомозирование уменьшает пилорососочковый диастаз, приводя к увеличению дуоденогастрального рефлюкса и развитию рефлюкс-гастрита.
2. Дополнительная мобилизация пилородуоденального конца, а также анатомические особенности околососочковой зоны ДПК определяют ее ригидность, формирование пилородуоденального анастомоза в этом уровне препятствует полному восстановлению функции привратника.
3. Создание околососочкового дуоденального анастомоза в случае рецидива язвы по линии швов создает угрозу язвенному повреждению сосочка.
4. Нарушается непрерывность интрамуральной иннервации.
Целью изобретения является повышение эффективности хирургического лечения язвенной болезни ДПК, осложненной продленной рубцово-язвенной альтерацией проксимального отдела ДПК, снижение числа послеоперационных функциональных расстройств и рецидивов язвы, улучшение качества жизни пациентов в отдаленном периоде.
Задача: разработать способ хирургического лечения язвенной болезни ДПК, осложненной продленной рубцово-язвенной альтерацией переднебоковых стенок проксимального отдела, предполагающий радикальное удаление трансформированных стенок с сохранением привратника и задней стенки гастродуоденального перехода с последующим замещением дуоденального дефекта мобильной передней стенкой ДПК.
Сущность предлагаемого способа заключается в сохранении непрерывности интрамуральной иннервации ДПК при радикальном устранении трубчатого стеноза, и замещении продленного дефекта передней и боковых стенок проксимальной половины ДПК смещенными стенками дистальной ее части, выведенной из-под корня брыжейки тонкой кишки. Способ дополняется СПВ.
Способ осуществляется следующим образом.
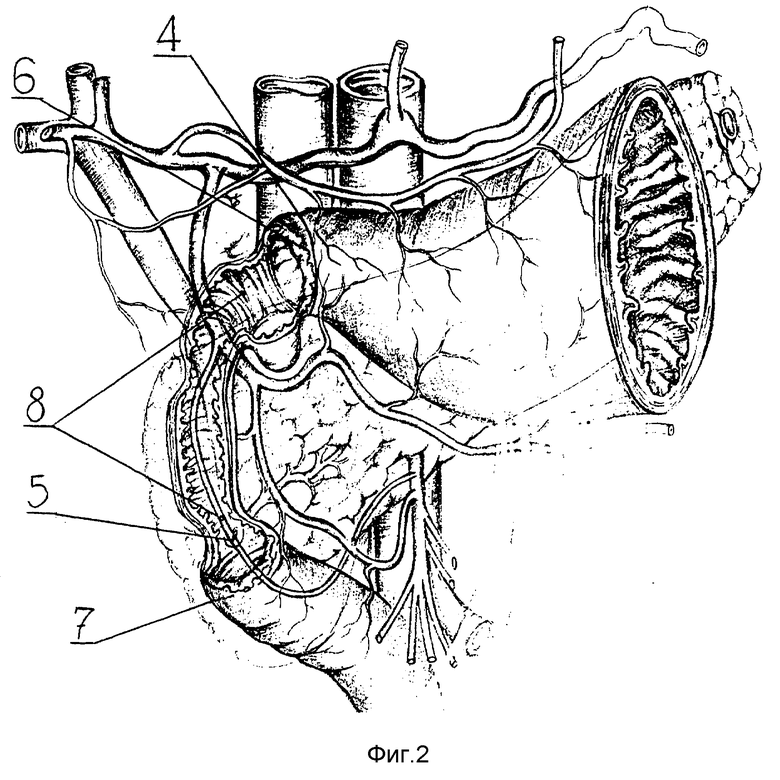
Выполняется обширная мобилизация ДПК 1 вместе с головкой поджелудочной железы 2. При этом пересекаются рубцовые сращения между гепатодуоденальной связкой 3 и поджелудочной железой с одной стороны и задней брюшной стенкой с другой стороны. Выделяется из перипроцесса проксимальная часть ДПК. Визуально и пальпаторно определяются границы рубцово-язвенного процесса и его характер взаимоотношения с привратником 4 и большим дуоденальным сосочком 5 (фиг. 1). В дистальном уровне стеноза выполняется поперечная дуоденотомия (A-B), которая расширяется вверх по передней стенке до проксимальной границы стенозирования. Радикально иссекаются рубцово-измененные стенки ДПК. Условием для использования способа является сохранность задней и медиальной стенки проксимальной части ДПК.
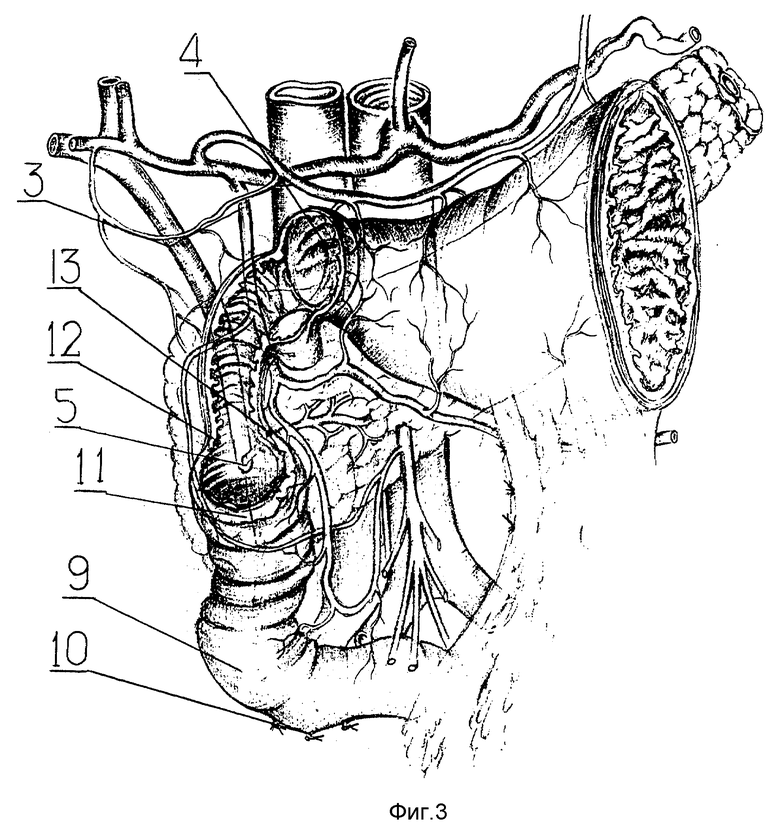
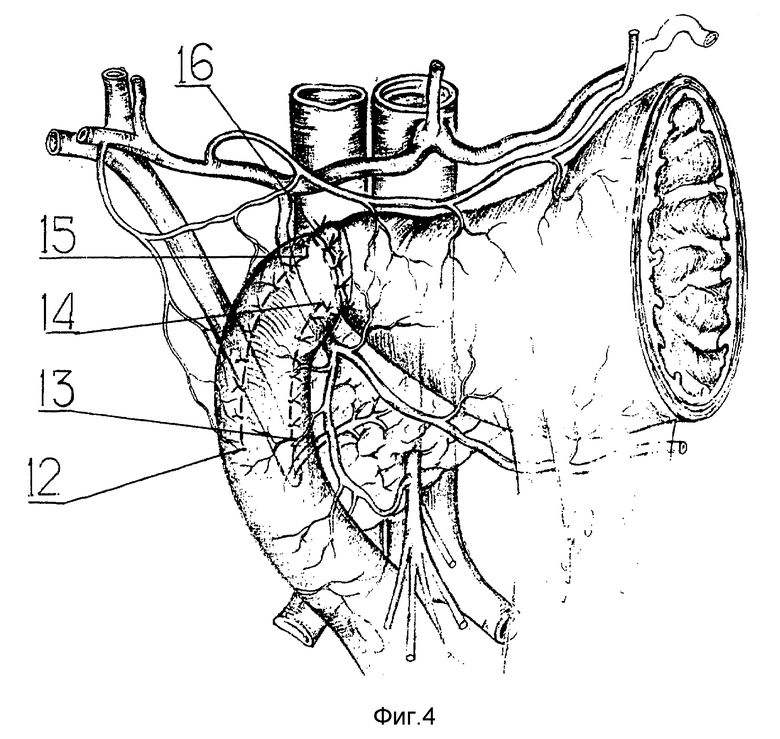
Дуоденальная рана после радикального иссечения рубцовых стенок трубчатого стеноза представлена поперечно пересеченными переднебоковыми стенками базального 6 и постбульбарного уровней 7 с сохранением непрерывности задней стенки 8 (фиг. 2). Для пластического закрытия дефекта стенок проксимального отдела можно использовать стенки дистальной половины ДПК. Если нижнегоризонтальная ветвь ДПК 9 подвижна и на всем протяжении не фиксирована к поджелудочной железе, ее выведение из-под корня брыжейки тонкой кишки значительно увеличивает смещаемость стенок ДПК вверх. Для этого полностью пересекается связка Трейца 10 и мобилизуется нижнегоризонтальная ветвь в бессосудистой зоне (фиг. 3). Для пластики требуется лишь незначительная продольная дуоденотомия передней стенки вертикальной ветви ДПК в проекции большого дуоденального сосочка 11 (фиг. 3).
Пластика начинается снизу, с углов дуоденальной раны, образованных краем "мостика" и краями нижней поперечной дуоденотомии (фиг. 3, точки 12, 13). Узловыми швами, рассасывающейся мононитью по линии "мостика" в проксимальном направлении с двух сторон адаптируются боковые, а затем передние стенки ДПК. "Освобожденные" от рубцов стенки дистального уровня ДПК способны к значительной дилатации, что позволяет часто без продольной дуоденотомии замещать дуоденальный дефект, достигая уровня привратника. В окончательном варианте (фиг. 4) линия швов повторяет контур "мостика" задней стенки 14, 15 и линию проксимальной околопривратниковой дуоденотомии 16. Мобилизованной прядью сальника укрывается линия швов и весь панкреатодуоденальный комплекс.
После дуоденопластики производится селективная проксимальная ваготомия: кардия низводится на 1,5 - 3 см, скелетируется абдоминальный отдел пищевода, кардии и малой кривизны от угла желудка (выше места вхождения первой веточки дистальной гусиной лапки нерва Летарже).
Формируют арефлюксную кардию. Для этого пищеводно-кардиальный переход берут на держалку, создается угол Гиса путем шва, захватывающего дно желудка, пищевод и край ПОД с остатками пищеводно-диафрагмальной связки. Восстанавливают пищеводно-желудочно-диафрагмальные связки тремя швами, захватывая двумя из них переднюю стенку дна желудка, околопищеводную клетчатку и левую ножку ПОД и одним - заднюю стенку дна желудка и левую ножку ПОД. Методом инвагинации создают арефлюксный эзофагокардиогастральный клапан.
Способ апробирован на 14 больных.
Больной В. , 46 лет, поступил в клинику Республиканского Центра Функциональной Хирургической Гастроэнтерологии 8.03.96 г. с диагнозом: язвенная болезнь ДПК. Субкомпенсированный стеноз. Язвенный анамнез с 1986 г. с ежегодными сезонными обострениями. Несмотря на антацидное лечение в феврале 1996 г. отметил ухудшение состояния. При поступлении жалобы на "голодные" и ночные боли в эпигастрии и правом подреберье многократную рвоту, потерю веса до 6 килограмм. ФГДС: привратник округлой формы дилятирован, функция сохранена, луковица начиная с базального уровня стенозирована до 0,6 см не проходима эндоскопом. На переднелатеральной стенке в зоне стеноза частично видимый язвенный дефект кратерообразной формы размерами около 0,5 см. Дно выполнено фибрином. Рентгенологически: желудок натощак содержит много жидкости, контрастирован антральный отдел. Нижняя граница желудка в вертикальном положении на уровне гребешковой линии. Привратник дилятирован. Проксимальная граница стеноза - базальный уровень гастродуоденального перехода. Протяженность стеноза из-за ограниченного заполнения барием не определяется. Через 1 час 2/3 бария в желудке. Оперирован 21.03.97. При интраоперационном исследовании выявлено продленное стенозирование проксимальной части ДПК, укорочение гастродуоденального перехода. Интрадуоденально обнаружено: язвенный кратер на латеральной стенке в постбульбарном уровне и рубцовая трансформация передней стенки от базального до постбульбарного уровней. Выполнена резекция измененных стенок ДПК. Привратник сохранен, оголены дистальные порции верхнего сектора. Большой дуоденальный сосочек предлежит к линии резекции (общее устье 0,5 см дистальнее). Длина "мостика" задней стенки составила 6 см. Ретродуоденально введено 50,0 мл 0,5% раствора новокаина. Мобилизована вертикальная и нижнегоризонтальная части ДПК с сохранением брыжеечных сосудов и пересечением связки Трейца. Замещение продленного дефекта передних и боковых стенок проксимальной части ДПК выполнено дилатированной дистальной части дуоденального просвета с незначительной продольной дуоденотомией передней стенки (1,5 см).
Пластика начиналась снизу, с углов дуоденальной раны, образованных краем "мостика" и краями нижней поперечной дуоденотомии. Узловыми швами, рассасывающейся мононитью по линии "мостика" в проксимальном направлении, с двух сторон адаптировались боковые, а затем передние стенки ДПК. Т.о., линия швов повторила контур "мостика" задней стенки и линию проксимальной околопривратниковой дуоденотомии. Мобилизованной прядью сальника укрыта линия швов.
После дуоденопластики выполнена селективная проксимальная ваготомия: кардия низведена на 1,5 - 3 см, скелетирован абдоминальный отдел пищевода, кардии и малой кривизны от угла желудка (выше места вхождения первой веточки дистальной гусиной лапки нерва Летарже). Сформирована арефлюксная кардия. Восстановлены пищеводно-желудочно-диафрагмальные связки.
Послеоперационный период протекал без осложнений. На 3-и сутки удален назогастральный зонд, на 5-е сутки разрешили питаться. Выписан из стационара на 10-е сутки после операции. Обследован через 6 месяцев. Жалоб при обследовании не предъявлял, диеты не придерживался. При ФГДС выявлена умеренная остаточная деформация луковицы ДПК, признаков рефлюкс-гастрита и рефлюкс-эзофагита нет. На R-графии: деформация проксимальных отделов ДПК в правой боковой проекции в виде открытого кпереди угла вертикальной ветви, умеренно укорочена верхнегоризонтальная ветвь. Сглажены дуоденальные изгибы. Эвакуация из желудка порционная, через 1 час - в желудке 1/3 бария, через 1 час 30 мин - эвакуация полная.
Через 1 год после операции чувствует себя хорошо, диеты не придерживается, работает по специальности.
Использование способа позволяет добиться излечения язвенной болезни ДПК. Высокая функциональность предложенной операции позволяет быстро восстановить полноценное желудочное пищеварение, обеспечивает порционное продвижение пищи по верхним отделам ЖКТ, предотвращает развитие рефлюкс-гастрита и постваготомических расстройств. Таким образом, применение методики приводит к быстрому и надежному выздоровлению больных, обеспечивает им высокое качество жизни.
Изобретение относится к медицине, в частности хирургии, может быть использовано при хирургическом лечении язвенной болезни двенадцатиперстной кишки. Выполняют селективную проксимальную ваготомию, иссекают стенозирующие стенки двенадцатиперстной кишки, сохраняют непрерывность интрамуральной иннервации, обширный дефект проксимальной половины двенадцатиперстной кишки закрывают смещенными стенками дистальной части двенадцатиперстной кишки, при этом выводят дистальную часть двенадцатиперстной кишки из-под корня брыжейки тонкой кишки. Способ позволяет снизить число послеоперационных функциональных расстройств и рецидивов язвы. 4 ил.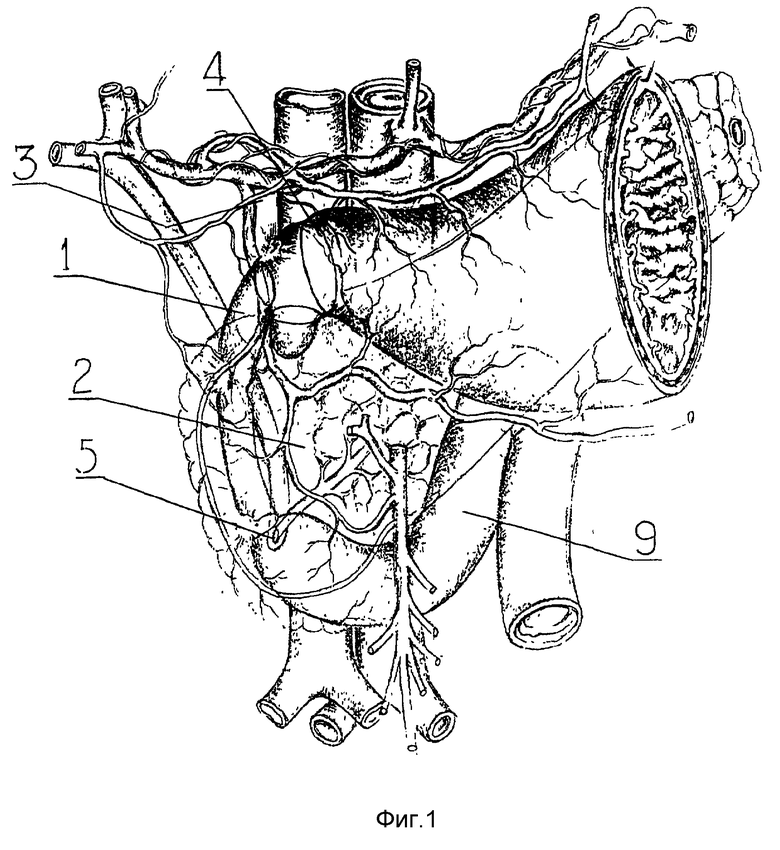
Способ лечения язвенной болезни ДПК, включающий СПВ и иссечение стенозирующих стенок ДПК, отличающийся тем, что сохраняется непрерывность интрамуральной иннервации, а обширный дефект проксимальной половины ДПК закрывается смещенными стенками дистальной ее части, выведенной из-под корня брыжейки тонкой кишки.
| SU, 971286 А1, 1970. |
Авторы
Даты
1999-12-27—Публикация
1997-08-13—Подача