Изобретение относится к медицине, а именно к дерматологии, онкологии и косметологии.
Кератоакантома (КА) является эпителиальной опухолью, которая с частотой 9-22% трансформируется в плоскоклеточный рак кожи (ПРК) Duроnt А. 1954; Vickers Р. Chadially F.N. 1961).
Клинические способы выявления КА, трансформировавшихся в ПРК ненадежны (Schur Р. L. Bozzo Р, 1978; Butcher R.В. 1979). Сложность клинической диагностики малигнизировавшихся КА заключается в том, что клинические признаки, особенно на самых ранних развитиях этого процесса, могут отсутствовать. Об этом свидетельствуют и наблюдения за больными со сроками развития в 1,5; 2 и 8 мес.
В настоящее время трансформация КА в ПРК диагностируют гистологически. Причем надежно диагноз можно выставить при обнаружении очага ПРК на фоне характерном для КА архитектоники (Butcher R.В. 1979; Stenbeck F. 1980), т.е. после тотального удаления опухоли. Если гистологический диагноз устанавливается по материалам краевой или секторальной биопсии, то его часто оспаривают, так как при этом далеко не всегда можно наблюдать типичную для КА архитектонику, а фрагментарно расположенные тяжи при наличии даже единичных атипичных клеток не позволяют надежно исключить ПРК (Grunder В. Нundeiker М. 1973).
Способ диагностики КА, трансформировавшейся в ПРК, включающий тотальное удаление опухоли с последующим гистологическим исследованием удаленной ткани, выбран за прототип. В случае обнаружения очагов ПРК на фоне характерной для КА архитектоники диагностируют КА, трансформировавшуюся в ПРК (Аrch. Dermatol. v.120, р.736-40, 1984). Однако гистологическая диагностика озлокачествления КА невозможна на самых ранних этапах болезни, поскольку характерная для КА арихитектоника не успевает сформироваться на этих сроках развития опухоли.
Недостатком известного способа является сложность его осуществления. Кроме того, после хирургического удаления КА нередко развиваются рецидивы, частота их составляет 5-30% (Schur Р.L. Воzzo Р. 1978; Roo K.А. Whister I. 1979). Злокачественная трансформация рецидивных КА встречается чаще, чем для первичных КА (Schuur Р. L. Bozzo Р. 1978; Butcher R.В. 1979; Iverson R.Е. Vistnes L.М. 1984).
С целью ранней диагностики трансформации КА в ПРК проводят реакцию бласттрансформации лимфоцитов (РБТЛ) на антиген из ткани ПРК и без него (спонтанная РБТЛ) радиологическим методом, затем определяют значение индекса стимуляции (ИС) как отношения РБТЛ на антиген из ткани ПРК к спонтанной РБТЛ, по значению этого индекса диагностируют трансформацию КА в ПРК.
Сопоставительный анализ показал, что отличительными от прототипа признаками заявляемого способа являются:
проведение РБТЛ на антиген из ткани ПРК;
определение индекса стимуляции (ИС) как отношения РБТЛ на антиген из ткани ПРК к спонтанной РБТЛ;
диагностика озлокачествления КА по значению определенного ИС.
Как показали проведенные исследования, в патогенезе КА, трансформировавшиеся в ПРК, важная роль принадлежит иммунным механизмам, а именно формированию иммунного ответа организма на антиген из ткани ПРК.
Контрольные исследования проведены у 14 здоровых доноров: ИС по РБТЛ на антиген из ткани ПРК составил 1,27±0,034 при стимуляции БТЛ и 0,8±0,026 при подавлении БТЛ и у 7 больных КА:
ИС составил 1,03±0,01 при стимуляции БТЛ и 0,816±0,019 при подавлении БТЛ.
В группе больных КА, трансформировавшимися в ПРК, ИС по РБТЛ на антиген из ткани ПРК при стимуляции БТЛ составил 1,68±0,14, что значительно выше, чем в контрольной группе (р< 0,05); при подавлении БТЛ ИС составил 0,59±0,06, что также достоверно ниже, чем в контрольной группе (р<0,05). Таким образом, у 13 больных (92,9%) КА, трансформировавшимися в ПРК, значения ИС были выше максимальных и ниже минимальных значений в контроле (т.е. были за пределами зоны, характерной для ИС при контроле), т.е. отличалась сенсибилизация лимфоцитов к антигену из ткани ПРК (результаты контрольных исследований представлены в таблице).
С целью подтверждения специфичности реакции проведены исследования РБТЛ на антиген из ткани ПРК у 16 больных ПРК (Т1-1П, ПО, МО). При этом в группе больных с подавлением БТЛ ИС составлял 0,65±0,03, что значительно ниже, чем в контрольной группе (р<0,05). У больных со стимуляцией БТЛ ИС составлял 2,05±0,25, что значительно выше, чем в контрольной группе (р<0,05) (см. таблицу). Сенсибилизация к антигену ПРК обнаружена у 14 из 16 больных (87,4%) ПРК.
В дальнейшем диагноз КА и КА, трансформировавшихся в ПРК, а также ПРК был подтвержден гистологически по обнаружению очагов ПРК на фоне характерной для КА архитектоники после удаления опухоли.
Полученные результаты позволили использовать РБТЛ на антиген из ткани ПРК в качестве диагностического критерия трансформации КА в ПРК.
Установленная при КА, трансформировавшихся в ПРК, сенсибилизация лимфоцитов к антигену из ткани ПРК позволяет диагностировать озлокачествление этой опухоли с помощью иммунологического метода на самом раннем сроке: 7-8 недель.
Признаки "проведение РБТЛ на антиген из ткани ПРК с последующим определением ИС как отношения РЮТЛ с антигеном из ткани ПРК к спонтанной РБТЛ" и "диагностика трансформации КА в ПРК по значению ИС" являясь необходимыми, а в совокупности со всеми основными существенными признаками заявляемого изобретения достаточными для осуществления ранней диагностики озлокачествления КА, являются существенными для заявляемого технического решения.
При исследовании общедоступных источников информации не выявлены аналоги, характеризующиеся признаками, идентичными всем существенным признакам изобретения. Решение, являясь неизвестным из уровня техники, отвечает требованиям новизны.
Для проверки соответствия заявляемого способа требованию изобретательского уровня в процессе анализа уровня техники проведен поиск источников, которые могут содержать признаки, идентичные отличительным от прототипа существенным признакам заявленного решения.
В общедоступных источниках информации не выявлены сведения о наличии уже на ранних стадиях развития заболевания сенсибилизации лимфоцитов крови больного КА, трансформировавшиеся в ПРК, к антигену из ткани КА.
Т.о. изобретение соответствует требованиям изобретательского уровня.
Предлагаемый способ осуществляется следующим образом.
Проводят РБТЛ на антиген из ткани ПРК и спонтанную РБТЛ, учитывая включение 3Н-тимидина в синтез ДНК лимфоцитами крови больного КА: периферическую кровь (венозную) больного забирают в стерильную пробирку с гепарином в концентрации 20 ЕД/мл. Мононуклеарные клетки выделяют в градиенте плотности фиколла-верографина ( ρ-1,076) Клеточную взвесь отмывают средой 199. Готовят суспензию с концентрацией клеток 2˙106/мл в среде 199 с 20% аутосыворотки. Равные объемы клеточной суспензии культивируют в течение 72 ч. при 37оС. I порция спонтанная бласттрансформация: мононуклеарные клетки в среде 199 с 20% аутосыворотки; II порция мононуклеарные клетки в той же среде инкубации с антигеном из ткани ПРК в конечной концентрации по белку 26 мкг (С белка по Lowry). За 6 ч до окончания инкубации в культуру вносят 3Н-тимидин в концентрации 1 мки/мл. По окончании культивирования клетки отмывают от избытка изотопа и фиксируют этанолом. Уровень сцинтилляции оценивают на счетчике "Маrk-II".
Определяют ИС как отношение уровня бласттрансформации в присутствии антигена из ткани ПРК в имп/мин к уровню спонтанной бласттрансформации:
ИС 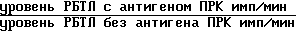
При значениях ИС у больного КА менее 0,77 или более 1,3 диагностируют трансформацию кератоаканитомы в плоскоклеточный рак кожи и рекомендуют хирургическое лечение, адекватное лечению ПРК, с последующим гистологическим исследованием.
Антиген из ткани ПРК готовился по методике, изложенной в "Руководстве по иммунологии" (под ред. О.Е.Вязова и Ш.К.Ходжеева, М. Медицина, 1973 391 с.) и осуществлялся следующим образом.
Водно-солевой экстракт (тканевой антиген) готовят из ткани ПРК больного 0(I) Rh Ткань опухоли размельчают, неоднократно промывают в ледяном физиологическом растворе в течение 24 ч. После удаления влаги и взвешивания ткань замораживают в жидком азоте, тщательно гомогенизируют, постепенно приливая раствор 0,85% NaCl, приготовленный на 0,01 М фосфатном буфере (Рh 7,2) при 4оС до весового соотношения ткани в растворе 1:9 соответственно. Полученную однородную взвесь инкубируют 24 ч при 4оС, затем смешивают с равной частью хлороформа и встряхивают 8 ч, после чего центрифугируют при 15000 об/мин в течение 30 мин при той же температуре. После удаления хлороформа надосадочную жидкость пропускают через бактериальный мембранный фильтр "Миллипор", 10,22 ммк; уравновешивают по белку, разливают по ампулам и хранят при -18оС до постановки реакции. Содержание белка в антигене доводят до концентрации 1,3 мг/мл. Перед постановкой реакции антиген титруют с целью определения его концентрации.
П р и м е р 1. Больная К. 68 лет. Обратилась с жалобами на новообразование на коже левого виска. Заболела 8 мес назад. При осмотре в области левого виска узел размеров 2,5х1,8 см, высотой 0,5 см неправильной формы, представляет собой два слившихся узла с центральными кратерообразными углублениями, покрытыми серо-коричневого цвета роговыми массами; по периферии узла валикообразная зона, кожа над ней розового цвета. Консистенция плотно-эластическая. Болезненности нет. Региональные лимфоузлы не увеличены. Клинически диагноз: мультинодулярная КА.
16.04.90 г в соответствии с заявленным способом определена РБТЛ на антиген из ткани ПРК и спонтанная РБТЛ ИС=1,84. Диагноз: КА, трансформировавшаяся в ПРК. Больной назначено хирургическое лечение. Опухоль удалена. Гистологически диагноз: плоскоклеточный ороговевающий рак кожи на фоне КА, что подтвердило правильность поставленного с помощью предлагаемого способа диагноза.
П р и м е р 2. Больная Р. 48 лет. Обратилась 30.05.90 г с жалобами на новообразование в области кончика носа, существующее в течение 2 недель. При осмотре: в области кончика носа куполообразной формы узел, диаметром 1 см, высотой 0,5 см с пупковидным вдавливанием в центре и валикообразной зоной по периферии. Консистенция узла упруго-эластическая. Региональные лимфоузлы не увеличены. Клинический диагноз: КА. 4.06.90 г определен ИС по РБТЛ на антиген из ткани ПРК в соответствии с заявляемым способом: ИС=1. Диагноз: КА. Через 2 месяца произошла спонтанная инволюция КА, что характерно для типичной КА.
П р и м е р 3. Больная А. 63 лет. Обратилась 30.01.92 г с жалобами на узел в области лба, появившийся 2 недели назад. При осмотре в области лба узел куполообразной формы, размером 1,9х1,4 см, высотой 0,4 см. В центре кратер, заполненный роговыми массами, по периферии валикообразная зона шириной 4-5 мм. Консистенция узла упруго-эластичная. Региональные лимфоузлы не увеличены. Клинически диагноз: КА.
7.02.92 г в соответствии с заявляемым способом определена ИС по РБТЛ на антиген из ткани ПРК; ИС=0,8, что соответствует норме (здоровые доноры, больные КА). При гистологическом исследовании установлен диагноз: КА.
П р и м е р 4. Больной П. 64 лет. Обратился с жалобами на новообразование в области верхней губы 16.04.92 г. Заболел 3 нед назад. При осмотре в области верхней губы слева с переходом на красную кайму узел овальной формы размером 2,2х1 см, высотой 0,5 см с кратериформным западением в центре диаметром 0,5 см, покрытым серо-коричневого цвета роговыми массами, по периферии от него валикообразная зона, покрытая растянутым эпителием с телеангиэктазиями. Консистенция узла упруго-эластическая, при пальпации болезненности нет. Региональные лимфоузлы не увеличены. Клинический диагноз: гигантская КА.
18.04.92 г. в соответствии с заявляемым способом определен уровень РБТЛ на антиген из ткани ПРК и уровень спонтанной РБТЛ. ИС=0,6, что в соответствии с предлагаемым способом свидетельствует о трансформации КА в ПРК. Однако гистологический диагноз по данным краевой биопсии: КА. Больной находился под наблюдением до 10.06.92 г. За это время узел на верхней губе увеличился до 3х2 см, появилась гиперемия, спонтанная болезненность. Региональные лимфоузлы не увеличены. При гистологическом исследовании обнаружен плоскоклеточный ороговевающий рак кожи на фоне КА, что подтвердило правильность поставленного в соответствии с заявляемым способом диагноза.
Испытания заявляемого способа подтвердили его объективность и возможность использования для определения малигнизации КА на самых ранних стадиях болезни. У 5 больных трансформация КА в ПРК была выявлена на сроках
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ К ХИРУРГИЧЕСКОМУ ЛЕЧЕНИЮ КЕРАТОАКАНТОМЫ | 1992 |
|
RU2038048C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ПЛОСКОКЛЕТОЧНОГО РАКА КОЖИ И КЕРАТОАКАНТОМЫ | 2004 |
|
RU2279089C1 |
| СПОСОБ МОДЕЛИРОВАНИЯ БАЗАЛИОМ НА ЭКСПЕРИМЕНТАЛЬНЫХ ЖИВОТНЫХ (КРЫСАХ) | 2004 |
|
RU2270482C2 |
| СРЕДСТВО ДЛЯ ИСПОЛЬЗОВАНИЯ В КОМПЛЕКСНОМ ЛЕЧЕНИИ БОЛЬНЫХ РАКОМ ТЕЛА МАТКИ И РАКОМ ЛЕГКОГО | 1992 |
|
RU2092186C1 |
| Способ определения течения нейроаллергического синдрома | 1987 |
|
SU1564551A1 |
| Способ определения областной трансформации лимфоцитов | 1990 |
|
SU1777085A1 |
| СПОСОБ ЛЕЧЕНИЯ Т-КЛЕТОЧНЫХ ЛИМФОМ И САРКОМЫ КАПОШИ | 2009 |
|
RU2401671C1 |
| СПОСОБ ДААБУЛЯ НОРМАЛИЗАЦИИ И СТАБИЛИЗАЦИИ ГОМЕОСТАЗА МАКРОФАГОВ ПРИ ЛЕЧЕНИИ ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ | 2005 |
|
RU2317820C2 |
| Способ скрининговой дифференциальной диагностики предраковых заболеваний и рака слизистой оболочки рта (СОР) | 2021 |
|
RU2754295C1 |
| СПОСОБ ДИАГНОСТИКИ ТУБЕРКУЛЕЗА И ОСТЕОМИЕЛИТА ПОЗВОНОЧНИКА | 2005 |
|
RU2325851C2 |
Использование: медицина, дерматология, онкология, косметология. Сущность изобретения: у пациента берут пробу венозной крови, получают взвесь лимфоцитов в аутоплазме, полученную взвесь делят на две порции, при этом в одну добавляют антиген, приготовленный известным методом из ткани плоскоклеточного рака кожи в конечной концентрации 26 мкг по белку, обе порции инкубируют в течение 72 ч при 37°С, затем за 6 ч до окончания инкубации в обе порции добавляют 3Н-тимидин в конечной концентрации 1 мКи/мл с последующим определением радиометрическим методом уровня реакции бласттрансформации лейкоцитов в обеих порциях, по полученным результатам рассчитывают индекс стимуляции и при значении этого показателя менее 0,7 или более 1,3 диагностируют трансформацию кератоакантомы в плоскоклеточный рак кожи.
СПОСОБ ДИАГНОСТИКИ ТРАНСФОРМАЦИИ КЕРАТОАКАНТОМЫ В ПЛОСКОКЛЕТОЧНЫЙ РАК КОЖИ, включающий исследование биологического материала, отличающийся тем, что у пациента берут пробу венозной крови, получают взвесь лимфоцитов в аутоплазме, полученную взвесь делят на две порции, при этом в одну добавляют антиген, приготовленный известным методом из ткани плоскоклеточного рака кожи в конечной концентрации 26 мкг по белку, обе порции инкубируют в течение 72 ч при температуре 37oС, затем за 6 ч до окончания инкубации в обе порции добавляют 3Н-тимидин в конечной концентрации 1 мКи/мл с последующим определением радиометрическим методом уровня реакции бласттрансформации лейкоцитов в обеих порциях, по полученным результатам рассчитывают индекс стимуляции и при значении этого показателя менее 0,77 или более 1,3 диагностируют трансформацию кератоакантомы в плоскоклеточный рак кожи.
| Arch | |||
| Dermatol., 1984, v.120, p.736-740. |
Авторы
Даты
1995-12-10—Публикация
1992-09-07—Подача