Изобретение относится к медицине и предназначено для лечения больных проксимальными опухолевыми гепатопанкреатодуоденальной зоны, осложненных механической желтухой.
Известен способ комбинированного лечения больных неоперабельными опухолевыми гепатопанкреатодуоденальной зоны [1], реализуемый путем последовательного выполнения следующих приемов: 1) под рентгенологическим контролем проводят чрескожную чреспеченочную холангиостомию с установкой катетера в правом долевом протоке печени; 2) проводят наружно-внутреннее дренирование системы желчных протоков по установленному катетеру; 3) по окончании декомпрессии (обычно этот срок составляет 1 мес) дренирующий катетер удаляют из протока, оставляя в нем металлический проводник, по которому в проток вводят расширитель; 4) с его помощью расширяют обтурированный опухолью просвет желчного протока до размеров, достаточных для введения в проток катетера N 14; 5) по тому же проводнику в проток вводят внутрипротоковый аппликатор, общий диаметр которого равен диаметру катетера N 14 и который имеет два отверстия - малого диаметра для проводника и большого диаметра (соответствует N 12) для проведения источника 60Co к опухолевому очагу, причем дистальный конец катетера оканчивается слепо (фиг.1); 6) проводят внутрипротоковую лучевую терапию с высокой мощностью дозы путем последовательного перемещения источника 60Co по аппликатору через интервалы 1 см, общая курсовая доза 30-60 Гр, количество фракций 4-6, по две фракции в неделю, общая продолжительность лучевой терапии 12-21 сут, в промежутках времени между сеансами облучения аппликатор заменяют на катетер для наружно-внутреннего дренирования и обратно перед очередным сеансом облучения; 7) в ходе курса внутрипротокового облучения проводят дополнительную дистанционную лучевую терапию в курсовой дозе 30-32 Гр; 8) через неделю после окончания лучевой терапии в протоке устанавливают металлический пружинный эндопротез с целью профилактики послелучевых стриктур. При реализации способа-прототипа общая продолжительность пребывания больного в клинике составляет 2,5 мес, эффективность лечения по критерию радикальной излечиваемости составляет 13,3% (2 больных из 15 прожили более 3 лет после начала лечения).
Основными недостатками способа-прототипа являются невысокая эффективность лечения и значительная продолжительность пребывания больных в клинике.
Цель изобретения - устранение указанных недостатков, т.е. повышение эффективности способа комбинированного лечения больных неоперабельными опухолевыми гепатопанкреатодуоденальной зоны и сокращение продолжительности пребывания в клинике.
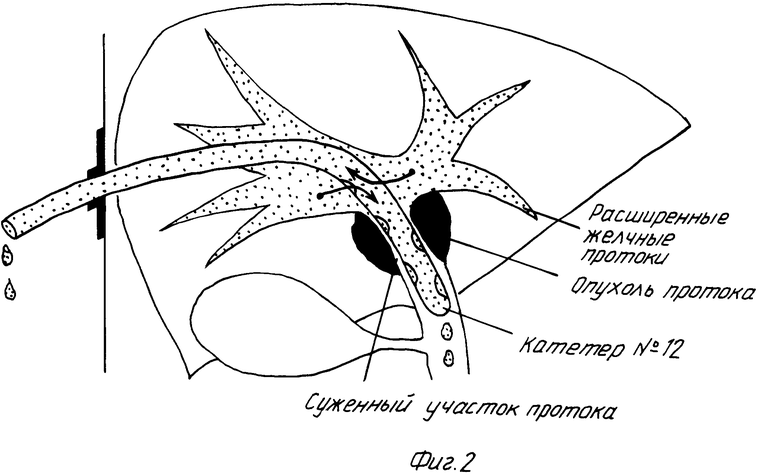
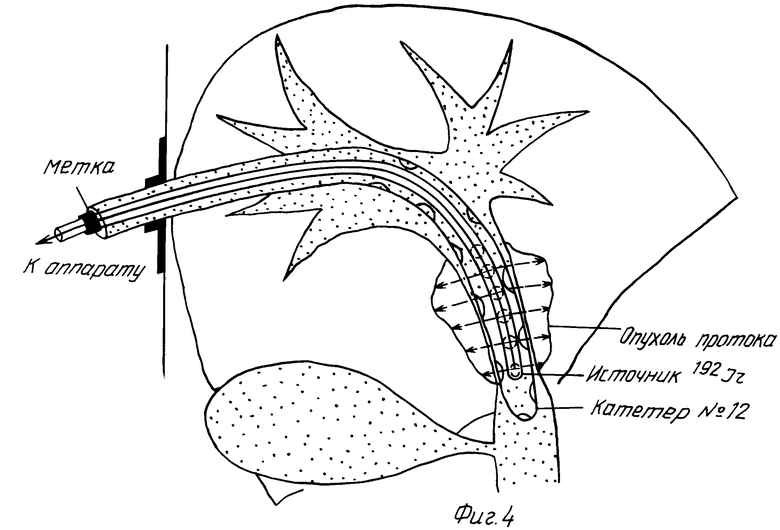
Сущность предлагаемого способа состоит в последовательном выполнении следующих приемов: 1) под рентгенологическим или ультразвуковым контролем проводят чрескожную чреспеченочную холангиостомию с установкой катетера N 12 в правом долевом протоке печени выше места обтурации протока опухолью, при локализации опухоли в зоне бифуркации магистральных долевых протоков выполняют дренирование как правого, так и левого долевых печеночных протоков; 2) проводят наружно-внутреннее дренирование системы желчных протоков через установленный катетер в течение 2 недель с целью устранения застойной печеночной недостаточности; 3) одновременно с активным дренированием проводят интенсивную дезинтоксикационную и противовоспалительную лекарственную терапию, направленную на улучшение функционального состояния печени и восполнение жидкости и солей, теряемых больным с желчью, начиная со 2-й недели, больной принимает вытекающую из дренажа желчь внутрь перед каждым приемом пищи; 4) после окончания декомпрессии и улучшения функциональных показателей печени, в том числе и снижении желтухи, в установленный катетер вводят гибкий металлический проводник, продвигают его через обтурированный опухолью участок протока, удаляют катетер, по проводнику вводят бужи с последовательно нарастающим диаметром до тех пор, пока диаметр просвета этого участка не будет достаточным для проведения через него катетера N 12; 5) по проводнику под рентгенологическим контролем вводят катетер N 12 в виде гибкой трубки с одним отверстием на дистальном конце и несколькими отверстиями на боковой поверхности, проводят его через пробужированный участок до уровня дистальной границы опухоли и фиксируют его проксимальный конец на коже (фиг.2); 6) под рентгенологическим контролем в просвет установленного катетера вводят интрастат аппарата для внутриполостной лучевой терапии в виде гибкой трубки N 5 со слепо оканчивающимся концом, интрастат устанавливают в катетер таким образом, чтобы его дистальный конец находился на уровне дистальной границы опухоли (фиг. 3), на свободном наружном конце интрастата наносят метку относительно положения неподвижного катетера для контроля глубины введения интрастата в катетер перед каждым сеансом облучения, по положению интрастата и данным тонометрии производят дозиметрическое планирование внутрипротокового облучения; 7) проводят внутрипротоковую лучевую терапию с высокой мощностью дозы путем последовательного перемещения источника гамма-излучения 132Ir от слепого к проксимальному концу интрастата с шагом 2,5 мм и временными интервалами между перемещениями, рассчитанными при дозиметрическом планировании (фиг. 4), общая курсовая доза 40-70 Гр за 4-7 ежедневных фракций; 8) в ходе курса внутрипротокового облучения проводят дистанционную лучевую терапию с курсовой очаговой дозой 30-40 Гр; 9) через две недели после окончания лучевой терапии с помощью доставляющего устройства И.Х.Рабкина в просвет протока устанавливают нитиноловый эндопротез И.Х.Рабкина [2] с саморасправляющимся и самофиксирующимся каркасом, принцип действия которого основан на использовании свойства сплава никелида титана воспроизводить свою ранее созданную форму при нагревании до температуры тела человека, эндопротез устанавливают в том участке протока, в котором возможны образование лучевых стриктур и повторная обтурация при рецидивировании опухоли.
Положительный эффект предложенного способа по сравнению со способом-прототипом обусловлен следующими отличиями: 1) меньший диаметр катетера (N 12 вместо N 14) обусловливает уменьшение травматизации тканей печени и слизистой желчных протоков при катетеризации; 2) интенсивная дезинтоксикация и противовоспалительная терапия в ходе процесса декомпрессии позволяет сократить продолжительность восстановления функциональной активности гепатобилиарной системы; 3) использование фиксированного в теле больного катетера существенно снижает травматизацию печени и общий дискомфорт больного при многократном введении интрастата в просвет катетера по сравнению со способом-прототипом, где катетер и аппликатор многократно заменяются друг на друга; 4) статическое положение катетера облегчает топометрию и повторные сеансы облучения за счет возможности контроля положения интрастата относительно неподвижного катетера по нанесенной метке; 5) в ходе сеансов облучения процесс наружно-внутреннего дренирования не прерывается, как это происходит при реализации способа-прототипа, а происходит непрерывно без нарушений процесса оттока желчи; 6) однократная установка катетера легче переносится больным, чем многократная его замена на аппликатор и обратно, снижается риск возникновения внутрипеченочных кровотечений и развития холангита; 7) использование источников 192Ir вместо 60Co позволяет сформировать дозовое поле с более высоким пространственным градиентом дозы в радиальном направлении, и тем самым снизить лучевую нагрузку на непораженные ткани печени и других органов, окружающие опухолевый очаг; 8) нитиноловый эндопротез И.Х.Рабкина благодаря уникальному свойству "памяти" первоначальной формы позволяет надежно препятствовать сдавливанию желчного протока развивающимися постлучевыми стриктурами по сравнению с использованным в прототипе протезом пружинной формы, не обладающим необходимой жесткостью.
Пример. Больная С. , 68 лет. Предварительный диагноз - неоперабельная опухоль внутрипеченочных желчных протоков, печень на 4 см выступает из-под края реберной дуги, кожные покровы и слизистые желтушной окраски, биохимические показатели: общий билирубин 422,4; прямой 243,3; непрямой 179 мкмоль/л; ААЛТ 97,1; АСТ 97,9; ЛДГ 404; Гамма ГТ 871,3; ЩФ 177 ед/л. После премедикации 2,0 мл 4%-ным раствором морфина и 1,0 мл 0,1%-ным раствором атропина в положении больной лежа на спине под рентгенологическим контролем на аппарате Siemens Tridoros Optimatic в режиме скопии произведен разрез кожи в 9-м межреберье длиной 1 см, иглой 1,8 L произведена прицельная пункция правого долевого протока печени с введением 76%-ного рентгеноконтрастного раствора. Через иглу введен S-образный металлический проводник, по нему проведен жесткий пробойник малого диаметра 3,5 F. S-проводник заменен на L-проводник, по которому последовательно вводились катетеры с возрастающими номерами, последний из них N 12 проведен до места обтурации протока.
В течение следующих двух недель дренаж функционировал нормально с ежесуточным выделением до 500 мл желчи, сначала темного, а затем светло-желтого цвета. Начиная со второй недели больная принимала перорально собственную желчь по 100 мл перед каждым приемом пищи. Ежедневно проводилась дезинтоксикационная (гемодез, полиглюкин, раствор Рингера, 5%-ный раствор глюкозы, витамина, эссенциале, серипар, препараты калия) и противовоспалительная (ампиокс) терапия. Общее состояние улучшилось, желтуха уменьшилась, биохимические показатели: общий билирубин 133,8; прямой 97,3; непрямой 36,5 мкмоль/л; АЛТ 72,8; АСТ 71,5; Гамма ГТ 294,6; ЩФ 803 ед/л, объективно край печени на 2 см выступает из-под края реберной дуги.
Под рентгенологическим контролем на том же аппарате по катетеру ввели гибкий металлический проводник, продвинув его сквозь суженный опухолевый участок протока. Катетер удалили и по проводнику через суженный участок последовательно провели бужи с N 5 по N 12, после этого снова ввели катетер N 12, продвинув его через пробужированный участок, и зафиксировали его в таком положении, закрепив проксимальный конец катетера лейкопластырем к коже. По данным рентгенографической топометрии и компьютерной томографии проведено дозиметрическое планирование внутрипротокового облучения на аппарате Microselectron HDR с введением дозиметрического плана в память управляющего компьютера этого аппарата.
Под рентгенологическим контролем в катетер введен интрастат аппарата без источника, дистальный его конец проведен к дистальной границе опухоли. На свободный конец интрастата нанесена метка относительно проксимального конца неподвижного катетера. Проведен первый сеанс облучения с разовой очаговой дозой 6 Гр. Сеансы повторяли ежедневно в течение 7 сут с набором суммарной очаговой дозой 42 Гр. В ходе курса внутрипротокового облучения проведена также дистационная лучевая терапия пучком тормозного излучения на ускорителе Saturn с курсовой очаговой дозой 32 Гр.
Через две недели после окончания лучевой терапии больной установлен нитиноловый пружинный эндопротез И.Х.Рабкина с саморасправляющимся каркасом, катетер удален, наложена глухая асептическая повязка. При контрольном обследовании через две недели: желчь истекает нормально (окрашенный стул), желтуха исчезла, печень выступает на 1,5 см из-под края реберной дуги, биохимические показатели: общий билирубин 62,5; прямой 41,1; непрямой 15,4 мкмоль/л; АЛТ 48,0; АСТ 39,6; Гамма ГТ 168,5; ЩФ 606 ед/л. Всего больная провела в клинике после начала лечения 38 сут.
Предложенный способ комбинированного лечения больных неоперабельными опухолями гепатопанкреатодуоденальной зоны, осложненных механической желтухой, был успешно использован для 8 больных, из которых 3 больных прожили свыше 3 лет после начала лечения и умерли от сопутствующих заболеваний (инфаркт миокарда, язва желудка, инсульт головного мозга), т.е. эффективность лечения составила 37,5% при средней продолжительности пребывания в клинике 1,5 мес. Приведенные данные подтверждают достижение положительного эффекта по сравнению со способом-прототипом.
Использованная литература
1. Yoshimara H., Ohishi H., Tamada T., Tsuji Y., Iwata K., Yoshioka T., Uchida H. Cobalt-60 HDR intralumenal brachytherapy for advanced biliary tract cancer//In "Internal Brachytherapy". Programme and Abstr. 7th Intern. Brachytherapy Working Conf., Baltimore/ Washington, USA, 6-8 Sept. 1992.-P. 495-498.
2. Рабкин И.Х. Матевосов А.Л., Готман Л.Н. Рентгеноэндоваскулярная хирургия. -М.: Медицина, 1987, с.243-248.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ фотодинамической терапии при лечении нерезекабельной аденокарциномы внепеченочных желчных протоков | 2020 |
|
RU2753402C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕОПЕРАБЕЛЬНЫХ БОЛЬНЫХ ПЛОСКОКЛЕТОЧНЫМ РАКОМ ЛЕГКОГО | 2000 |
|
RU2185206C2 |
| Способ чрескожной чреспеченочной щипцовой внутрипротоковой биопсии | 2018 |
|
RU2701750C1 |
| СПОСОБ ПРОФИЛАКТИКИ РЕФЛЮКСА ПРИ АНТЕГРАДНОМ ТРАНСПАПИЛЛЯРНОМ СТЕНТИРОВАНИИ ОБЩЕГО ЖЕЛЧНОГО ПРОТОКА | 2017 |
|
RU2652738C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ РАСПРОСТРАНЕННЫМ РАКОМ ПИЩЕВОДА | 2000 |
|
RU2184576C2 |
| ЧРЕСФИСТУЛЬНАЯ ЩИПЦОВАЯ ЭНДОБИЛИАРНАЯ БИОПСИЯ ПОД РЕНТГЕНОЛОГИЧЕСКОЙ ВИЗУАЛИЗАЦИЕЙ | 2012 |
|
RU2533047C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОПУХОЛЕЙ ПЕЧЕНИ ЦЕНТРАЛЬНОЙ ЛОКАЛИЗАЦИИ С ИНВАЗИЕЙ В АРТЕРИИ ВОРОТ ПЕЧЕНИ И НЕРАВНОМЕРНОМ ПОРАЖЕНИИ ИХ ОБОЛОЧЕК, ОСЛОЖНЕННЫХ МЕХАНИЧЕСКОЙ ЖЕЛТУХОЙ | 2011 |
|
RU2456933C1 |
| СПОСОБ ТРАНСПАРИЕТАЛЬНОЙ РЕТРО-АНТЕГРАДНОЙ ХОЛАНГИОСТОМИИ | 1998 |
|
RU2157110C2 |
| СПОСОБ СТЕНТИРОВАНИЯ ЖЕЛЧНЫХ ПРОТОКОВ С ПОМОЩЬЮ ПОКРЫТОГО НИТИНОЛОВОГО САМОРАСПРАВЛЯЮЩЕГОСЯ БИЛИАРНОГО СТЕНТА | 2019 |
|
RU2722880C1 |
| СПОСОБ ДИАГНОСТИКИ НОВООБРАЗОВАНИЙ ЖЕЛЧНЫХ ПРОТОКОВ | 2015 |
|
RU2579621C1 |

Изобретение относится к медицине, в частности онкологии. Может быть использовано при лечении больных неоперабельными опухолями гепатопанкреатодуоденальной зоны. Выполняют чрескожную чреспеченочную холангиостомию. В печеночный проток вводят катетер 12. Проводят декомпрессию в течение двух недель. Через неделю дают больному собственную желчь. После расширения протока повторно вводят в него катетер 12 до уровня дистальной границы опухоли. Вводят интрастат до того же уровня. Проводят внутриполостное облучение источником гамма-излучения. При повторных сеансах интрастат вводят на глубину, соответствующую метке. В качестве эндопротеза используют нитиноловый эндопротез с саморасправляющимся каркасом. Способ позволяет сократить продолжительность пребывания больного в клинике. 4 ил.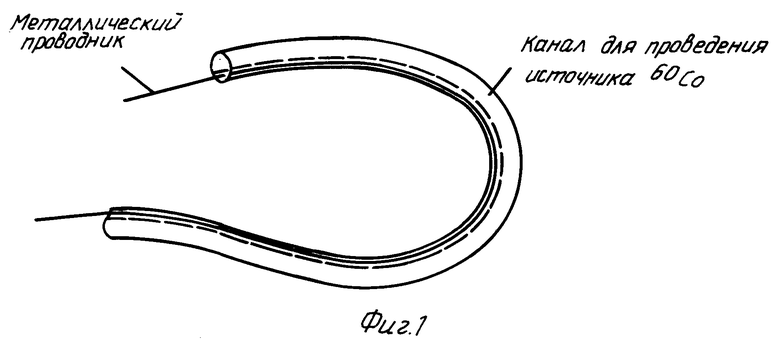
Способ комбинированного лечения больных неоперабельными опухолями гепатопанкреатодуоденальной зоны путем чрескожной чреспеченочной холангиостомы, введения в правый печеночный проток катетера до места сужения протока под рентгеновским или ультразвуковым контролем, проведения декомпресии путем наружно-внутреннего дренирования желчных протоков по катетеру, расширения обтурированного опухолью просвета долевого протока, введения в него интрастата от аппарата для внутриполостной терапии, проведения фракционированных внутриполостного и дистанционного облучений и установки в просвет протока металлического эндопротеза, отличающийся тем, что в печеночный проток вводят катетер N 12, декомпрессию проводят в течение двух недель одновременно с интенсивностью дезинтоксикацией и противовоспалительной лекарственной терапией, через одну неделю после холангиостомии дают больному собственную желчь для приема внутрь перед каждым приемом пищи, после расширения просвета протока повторно вводят в него катетер N 12 до уровня дистальной границы распространения опухоли, фиксируют его свободный проксимальный конец на коже, интрастат вводят в просвет катетера до того же уровня, на свободном наружном конце интрастата наносят метку относительно неподвижного катетера, внутриполостное облучение проводят источником гамма-излучения 192Ir, при повторных сеансах облучения интрастат вводят в катетер на глубину, соответствующую нанесенной метке, а в качестве эндопротеза используют нитиноловый эндопротез с саморасправляющимся каркасом.
| Yoshimura H | |||
| et all | |||
| Способ получения молочной кислоты | 1922 |
|
SU60A1 |
| Способ восстановления хромовой кислоты, в частности для получения хромовых квасцов | 1921 |
|
SU7A1 |
| Brachytherapy working Conf., Baltimore) | |||
| Washington , USA, 6-8 sept., 1992, p | |||
| Мусоросжигательная печь | 1923 |
|
SU495A1 |
Авторы
Даты
1998-07-10—Публикация
1994-07-20—Подача