Данное изобретение относится к области офтальмологии и позволяет проводить коррекцию зрения у пациентов, страдающих отслоением сетчатки глаза.
Известен способ коррекции зрения путем интрастромальной фотокератоабляции, включающий создание лоскута роговицы, отворачивание его в сторону и воздействие на строму роговицы лучом эксимерного лазера.
Во многих публикациях высказывалось мнение, что после интрастромальной фотокератоабляции возможно отслоение сетчатки, хотя прямых доказательств этому не было. Кроме того, при наличии у пациента субклинической формы отслойки сетчатки проведение коррекции зрения лазерным кератомилезом исключалось полностью ("Br. J. Ophtalmol", 1997, Sep. 81,9, p. 759-761, Charteris D.G. at all "Retinal detachment following excimer laser").
Техническим результатом заявленного изобретения является возможность коррекции зрения эксимерлазерными операциями, например, лазерным in situ кератомилезом (ЛАСИК), рефракционно-корригирующей эксимерлазерной интрастромальной кератоэктомии (РЭИК) для пациентов с отслоением сетчатки.
Указанный технический результат достигается в способе коррекции зрения, включающем проведение лазерной интрастромальной кератоабляции, причем в случаях отслоения сетчатки перед лазерной интрастромальной кератоабляцией проводят лазерную коагуляцию субклинической отслойки сетчатки в две стадии, на первой стадии коагуляцию проводят диодным лазером энергией 400-700 мВт при экспозиции 0,2-0,4 с и количестве коагулянтов 50-100 за один сеанс, которые размещены снаружи в ряд по краю отслоения сетчатки, второй ряд коагулятов, расположенный в шахматном порядке относительно первого внутри зоны отслоения сетчатки, выполняют твердотельным непрерывным лазером энергией 120-220 мВт, при экспозиции 0,2-0,4 с и количестве коагулятов 50-100 за один сеанс, вторую стадию проводят через 10-14 дней диодным лазером с энергией 500-800 мВт с экспозицией 0,2-0,4 с при количестве коагулятов 20-40 и после полного прилегания сетчатки проводят лазерную интрастромальную кератоабляцию.
Проведение лазерной коагуляции на первом этапе поочередно двумя различными лазерами позволяет достичь наиболее полного и прочного прилегания сетчатки. Диодный лазер более глубоко проникает в ткани, но при этом образующиеся рубцы являются более плотными, они как бы стягивают ткани, воздействие же твердотельного непрерывного лазера является более мягким, он воздействует только на поверхность сетчатки. Подобное воздействие позволяет получить оптимальную фиксацию сетчатки без ее последующего рубцевания, что подтверждено клиническими результатами.
Второй этап проводят через 10-14 дней, это тот срок, за который проходит фаза постлазерного воспаления ткани. Этот этап позволяет завершить формирование плотного фиксирования сетчатки и одновременно повышает надежность фиксации тех участков, где при первом этапе не произошло достаточного прилегания.
Именно проведение лазерной коагуляции в два этапа, причем на первом этапе проведение указанной процедуры двумя различными лазерами, позволяет проводить интрастромальную кератоабляцию, в частности рефракционно-корригирующую эксимерлазерную интрастромальную кератоэктомию (РЭИК) с меньшим риском получения осложнений, т.к. при фиксации глазного яблока во время кератомилеза происходит резкий подъем и падение внутриглазного давления. Такие перепады внутриглазного давления могут повышать риск возникновения рецидивов отслойки сетчатки.
На втором этапе лазерной коагуляции коагуляты размещаются вначале по периферии зоны отслоения сетчатки, не затрагивая слой коагулятов твердотельного лазера по краю отслоения, а затем вокруг разрыва сетчатки. При этом коагуляты могут размещаться произвольным образом, как их будут наносить: снизу вверх или справа налево или каким-либо другим методом, не имеет значения. В лучшем варианте коагуляты должны быть размещены относительно друг друга в шахматном порядке.
В том варианте, когда использовалась только первая стадия лазерной коагуляции, было отмечено в одиннадцати клинических случаях из 57 наличие офтальмоскопически выявленных клинически опасных участков сетчатки для возникновения рецидива отслоения ее. В этих случаях понадобилось проведение второго этапа лазерной коагуляции с помощью твердотельного непрерывного лазера, который был произведен уже после интрастромальной кератоабляции, например, рефракционно-корригигующей эксимерлазерной интрастромальной кератоэктомии (РЭИК). Именно это заставило проводить лазерную коагуляцию в два этапа.
Прежде чем проводить интрастромальную кератоабляцию пациенту проводят лазерную коагуляцию диодным лазером в два этапа. В ходе исследований было выяснено, что интрастромальная кератоабляция проходит успешно, если лазерную коагуляцию проводить в два этапа. Диодный лазер позволяет при указанных параметрах работы достичь такого прилегания сетчатки, которое даже при проведении лазерного кератомилеза не дает повторных осложнений. Во многих публикациях указывалось, что лазерный кератомилез противопоказан при отслоении сетчатки, однако наш способ позволил решить эту проблему. Если изменить характеристики воздействия, то при проведении интрастромальной кератоабляции могут возникнуть осложнения в виде раннего и позднего флера.
Изобретение иллюстрируется следующими чертежами:
На фиг. 1 - схематическое изображение отслоения сетчатки.
На фиг. 2 - расположение коагулятов на первом этапе лазерной коагуляции, осуществляемой диодным лазером, коагуляты размещены снаружи в ряд по краю отслоения сетчатки.
На фиг. 3 - расположение коагулятов на первом этапе лазерной коагуляции, осуществляемое твердотельным лазером. Коагуляты размещены в шахматном порядке относительно первого ряда внутри зоны отслоения сетчатки.
На фиг. 4 - расположение коагулятов на втором этапе лазерной коагуляции.
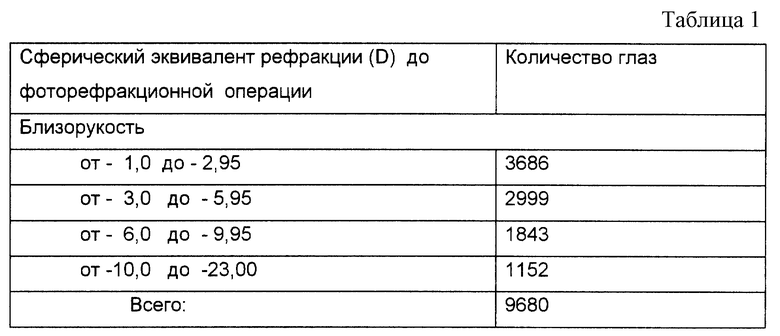
В процессе обследования периферии глазного дна мы обследовали 9680 пациентов и обнаружили в 32% случаев различные формы периферических витреохориоретинодистрофий. Из них 5421 (56%) женщин и 4259 (44%) мужчин.
Количество пациентов с различными степенями близорукости приведено в таблице 1.
В 8,1% случаев пациенты имели субклиническую и в 0,72% случаев клиническую отслойку сетчатки из общего количества пациентов.
Не все пациенты, у которых была проведена операция по поводу отслойки сетчатки, выразили желание произвести фоторефракционную операцию, и не всем пациентам, выразившим желание прооперироваться по поводу близорукости, была произведена фоторефракционная операция. Так трем пациентам, выразившим желание провести фоторефракционную операцию, отказали в операции из-за выраженного риска отслойки сетчатки. У пациентов были обнаружены различные формы отслойки сетчатки, в большинстве случаев была выявлена ограниченная высокая подвижная отслойка сетчатки, распространенная, и в одном случае субтотальная отслойка сетчатки, которая охватывала макулярную зону. Этим пациентам были произведены различные виды лазерных операции по поводу отслойки сетчатки. Экстрасклеральное пломбирование, постоянное пломбирование и циркляж с пломбированием. У всех пациентов было полное прилегание сетчатки до фоторефракционной операции. Всем пациентам проводилась предварительная профилактическая и отграничивающая лазерная коагуляция как на оперированном, так и на парном глазу. Нами было прооперированно 24 пациента. Пациенты были прооперированы по поводу отслойки сетчатки в срок от 6-ти месяцев до 10 лет назад. Близорукость от 1,5 до 12 диоптрии. Возраст от 20 до 44 лет.
Фоторефракционные операции проводились не раньше, чем через 6 месяцев после операции по поводу отслойки сетчатки. Также пожелали произвести операцию пациенты с субклиническими и клиническими отслойками сетчатки до 3 диаметров диска зрительного нерва.
У этих пациентов фоторефракционные операции проводились не раньше, чем через 1 месяц после последнего сеанса лазерного лечения.
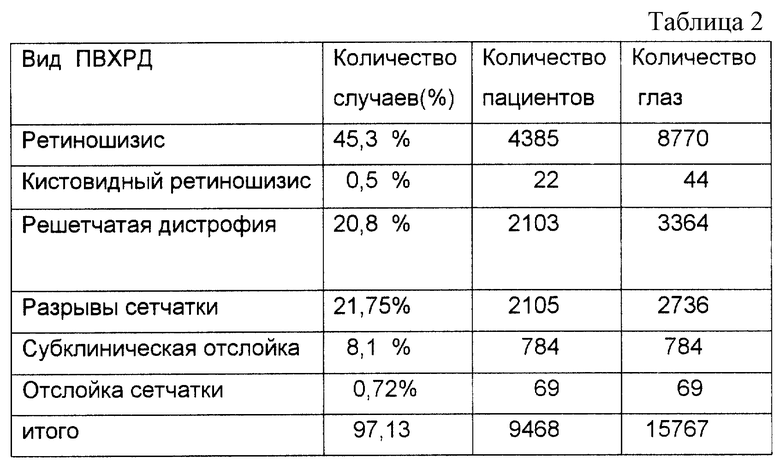
У 6% случаев от всех обследованных пациентов мы обнаружили решетчатую дистрофию в 3-4-х квадрантах глазного дна.
Все пациенты независимо от степени миопии подвергались тщательному обследованию переднего отрезка и глазного дна. Для исследования глаза использовали следующие методики: биомикроскопию, кератотопографию, пахиметрию и тонометрию, офтальмоскопию и фотокоагуляцию периферии глазного дна (по показаниям).
Для определения и проверки остроты зрения с или без коррекции, бинокулярного цветного зрения использовали галогеновый проектор знаков Nidek SCP-670 с 26 тестовыми таблицами. Рефракцию и измерение параметров роговицы определяли с помощью авторефрактокератометра Nidek ARK-700A. Внутриглазное давление (ВГД) измеряли с помощью бесконтактного тонометра Nidek NT-1000.
Биомикроскопия.
Исследование переднего отрезка глаза и придаточного аппарата проводилось с помощью щелевой лампы NIDEK SL-250. Осмотр проводился с использованием фокального, диффузного и переменного освещения, использовались методики обследования в проходящем свете, в темном поле, методы скользящего луча и зеркального поля.
Согласно общепринятой методике нами оценивалось состояние кожи и краев век, их конъюнктивы и конъюнктивы глазного яблока, наличие патологических образований слизистой оболочки. Особое внимание уделялось состоянию роговицы: прозрачность, зеркальность, гладкость, сферичность, равномерное изменение толщины светового среза. Наличие на роговице рубцов и большого количества новообразованных сосудов (как правило, у пациентов долгое время пользовавшихся контактными линзами) может приводить к нежелательным сложностям в ходе проведения хирургического вмешательства. Также оценке подвергалось наличие и степень инфильтрации слоев роговицы, проявление дистрофических изменений, эндотелиальных признаков кератоконуса - линия Вогта, апикальное истечение, кольца железа и т.п.
Прекорнеальная плосковогнутая линза (+60 диоптрии), может также использоваться при биомикроскопии. Она функционирует как конденсирующая линза непрямого офтальмоскопа, с помощью которой можно более детально под большим увеличением рассматривать структуры глазного дна, которые при помощи офтальмоскопии не удалось рассмотреть.
При осмотре состояния стекловидного тела и отслойки его для уточнения диагноза пользовались линзой Груби, которая фиксирована на щелевой лампе.
Исследование глазного дна на щелевой лампе с помощью панфундускопа дает возможность обследовать сетчатку и стекловидное тело в полном объеме и проводить лазерную коагуляцию при наличии патологии.
Субъективная рефракция.
Проводится с использованием набора очковых линз или фороптера. Сначала определяют межзрачковое расстояние и производят правильную установку пробной оправы. С помощью центровочных линз производят правильную установку глаз пациента в оправе. Уточняют положение головы пациента, оно должно быть правильным (без наклонов), чтобы не искажать положение оси астигматизма. Измеряют заднее вершинное расстояние между глазным яблоком и задней поверхностью очковой линзы по отношению к оправе. Оно измеряется специальным циркулем при сомкнутых веках. Это расстояние является составной частью алгоритма операции при фоторефракционной операции и приближено к стандартному. От этого расстояния зависит эффективность очковой линзы: более сильная линза располагается в ближайшей к глазу ячейке пробной оправы. Роль вершинного расстояния особенно существенна, всегда измеряется при силе линзы более -4,0 дптр по сфероэквиваленту.
Обратная бинокулярная офтальмоскопия.
Основное преимущество метода - широкий обзор глазного дна, приблизительно равный 30 градусов и более, а также бинокулярность, следовательно, хороший стереоскопический эффект.
Офтальмоскопия периферии глазного дна может выполняться с помощью обратной бинокулярной офтальмоскопии и биомикроофтальмоскопии (с трехзеркальной линзой Гольдмана). Ценность данного метода состоит в том, что он позволяет рассмотреть те участки глазного дна, которые недоступны при прямой офтальмоскопии и которые могут содержать патологические изменения, несущие опасность развития осложнений при миопии.
Исследование периферии глазного дна с гониолинзой.
Методика осмотра периферии глазного дна возможна только при максимальном мидриазе. Для детального исследования глазного дна в случаях, когда детали периферии глазного дна не удается рассмотреть, пользовались трехзеркальным гониоскопом Гольдмана, который дает возможность рассмотреть и оценить состояние глазного дна на 30 градусов вокруг желтого пятна. Экваториальное (трапециевидное) зеркало дает возможность оценить сетчатку и стекловидное тело от 30 градусов до экватора. Через периферическое зеркало можно наблюдать стекловидное тело и сетчатку от экватора до плоской части цилиарного тела.
Исследование полей зрения.
Исследование проводилось на установке HOMPHREY Field Analizer M-750, оснащенной компьютером с большим выбором алгоритмов, что позволяет как определить границы поля зрения, так и составить подробную карту светочувствительности центрального и периферического поля зрения. Периметрия особенно использовалась для уточнения дифференциального диагноза при кистевидном ретиношизисе от отслойки сетчатки. Всем пациентам с отслойкой сетчатки проводилась исследование центрального и периферического поля зрения до и после операции без коррекции.
Компьютерная кератотопография.
Кератотопография проводилась на компьютерном кератотопографе ALCON EN-290. Рабочая часть прибора представляет собой конический 23-х колечный кератограф, в котором проекция колец на роговицу осуществляется через каждые 0,3 мм. Зона измерения составляет 10,5 мм. Картина отраженных колец фиксируется видеокамерой и передается в компьютер. Полученное изображение сравнивается с эталонным изображением сферической поверхности и анализируется. Результат исследования содержит в себе информацию о более чем 8000 точек роговичной поверхности. Кератотопографическое обследование проводилось всем пациентам до операции и в отдаленном послеоперационном периоде. Значение метода для рефракционной хирургии заключается в наиболее полном определении величины и оси цилиндрического компонента клинической рефракции наряду с ретиноскопией, кератометрией и рефрактометрией.
Пахиметрия.
Фотографии глазного дна заднего отрезка глаза проводилась на ретинофоте фирмы Carl Zeiss на цветную слайдовую пленку фотокамерой, установленной на бинокулярном офтальмоскопе фирмы Heine 180, с помощью которого можно сделать видеозапись, или через компьютер фотографии. Фотографии глазного дна проводились на фотощелевой лампе фирмы Nidek.
Техника интрастромальной кератоабляции (РЭИК, ЛАСИК).
Техника операции заключалась в следующем. После обработки кожи век 70% спиртом производили местную анестезию 0,5% раствором пропаракаина (Propаrakain). Через 5 минут веки иммобилизовывали векорасширителем Барракера и повторно инстиллировали 0,5%-ный раствор пропаракаина. На роговицу наносили разметку специальным радиальным метчиком тремя радиусами на 3, 6 и 9 ч, а также в оптической зоне 3 мм. Накладывали вакуумное кольцо по периферии роговицы с центрацией соответственно расположению зрачка. Создавали вакуум и контролировали величину внутриглазного давления апланационным тонометром. Предварительно собранную режущую часть головки кератома (Microkeratome Hansatome Chiron Vision - HT-230) устанавливали на штифт вакуумного кольца и после включения движущего механизма в прямом и обратном направлении производили роговичный срез круглой формы диаметром 9,0 мм и толщиной 160 мкм с основанием на 12-ти часах. Роговичный лоскут отбрасывали кверху, подготавливали поверхность стромы и производили лазерную абляцию согласно алгоритму оптической коррекции данного пациента. После окончания абляции роговичный лоскут укладывали на прежнее место после предварительной "чистки" и промывания физиологическим раствором. Тщательно промывали подлоскутное пространство, и положение лоскута нивелировали согласно ранее нанесенным меткам. Производили контроль первичной адгезии лоскута в течение 3 - 5 минут. После инстилляций в конъюнктивальный мешок антибиотиков извлекали векорасширитель. Через 30 минут после операции - контрольный осмотр с помощью щелевой лампы. После этого пациент покидал операционную. Следующий осмотр - через 24 часа.
Эта операция выполнялась по технологии ЛАСИК и РЭИК, которые отличались последовательностью выполнения этапов и их усовершенствованием. Технология ЛАСИК отличалась способами сохранения эпителия роговицы, вариантами формирования аблированной поверхности и способами укладки роговицы. В технологии РЭИК были изменены этапы проведения анестезии, формирования ламеллярного среза роговицы, методики поднятия и укладки лоскута, его репозиции, ирригации и окончательной укладки.
Материал
В процессе обследования периферии глазного дна мы обследовали 9680 пациентов и обнаружили в 32% случаев различные формы периферических витреохориоретинодистрофии, в 8,1% случаев субклиническую и в 0,72% случаев клиническую отслойку сетчатки.
Согласие на операцию получили у 24 пациентов, у которых была проведена операция по поводу отслойки сетчатки. Срок от первой операции составлял от 6 месяцев до 10 лет. Также получили согласие на операцию у пациентов с субклиническими отслойками сетчатки до 3 диаметров диска зрительного нерва.
У всех пациентов проводилась предварительная профилактическая и ограничивающая лазерная коагуляция как на оперированном, так и на парном глазу. У двух пациентов проводилась ФРК (фоторефракционная кератоэктомия) для удаления анизометропии в 4 диоптрии, второй глаз не оперировался. Всем остальным пациентам проводился ЛАСИК (лазерный in situ кератомилез) или РЭИК. У одной из пациентов при отслойке сетчатки (прооперированная 5 лет назад, с полним прилеганием сетчатки) была отслоена макулярная зона. Зрение с максимальной очковой коррекции 0,3 после рефракционной операции не изменилось.
Выделяя группы риска, мы выбирали наиболее щадящий способ фоторефракционной операции в зависимости от состояния периферии глазного дна. В процессе обследования периферии глазного дна мы обследовали 9680 пациентов и обнаружили в 32% случаев различные формы периферических витреохориоретинодистрофии. Из них 5421 (56%) женщин и 4259 (44%) мужчин. В 8,1% случаев субклиническую и в 0,72% случаев клиническую отслойку сетчатки из общего количества пациентов. Одним из факторов увеличения риска возникновения регматогенной отслойки сетчатки являются периферические витреохориоретинальные дистрофии, хориоретинальные изменения периферических отделов глазного дна - дистрофического и тракционого генеза, приводящие к отслойке сетчатки. Патогенез периферических дистрофий сетчатки, приводящий к ее разрывам и отслойке, до настоящего времени окончательно не выявлен. Доказана роль наследственных, трофических и тракционных факторов.
Решетчатая дистрофия встречалась в 20,8% случаев у 2013 пациентов из общего количества пациентов. Из общего количества глаз - далее см. табл. 2.
Субклиническую отслойку сетчатки мы встретили в 8,1% случаев у 784 пациентов и 0,72% отслойку сетчатки у 69 пациентов, нуждающихся в хирургическом лечении.
Профилактическая и отграничивающая лазерная коагуляция проводилась в два этапа.
1 этап: С помощью диодного лазера NIDEK DC-3000 вокруг субклинической отслойки сетчатки (размером 1-2 диаметр диска зрительного нерва) в один ряд, режим: диаметр пятна 250, энергия 450, экспозиция 0,2 с, количество коагулятов до 100.
Второй ряд с помощью непрерывного твердотельного Nd-YAG лазера внутри зоны отслоения сетчатки по ее периферии, режим: энергия 140, диаметр пятна 250 мкм, экспозиция 0,2 с, количество коагулятов до 100.
2 этап: Через 14 дней проводилась дополнительная лазерная коагуляция по высоте субклинической отслойки сетчатки с помощью NIDEK DC-3000 лазера, режим: энергия 570, диаметр пятна 250 мкм, экспозиция 0,2 с, количество коагулятов до 40. Коагуляты наносились от периферии зоны отслаивания сетчатки к месту, где имеется разрыв сетчатки. Пациенту назначалось внутрь: 1 т х 1 раз в день диакарба в течение 3 дней. Через 2 недели после последнего сеанса (2-ой этап) профилактической лазерной коагуляции и полного прилегания субклинической отслойки сетчатки проводилась фоторефракционная операция.
Клинический пример.
Пациент А. 30 лет
Anamnesis morbi:
Рос и развивался нормально. Аллергии нет. Считает себя здоровым (если не считать недостатки зрения).
У отца близорукость. Очками пользуется с 11 лет. Последний раз менял очки 6 лет назад. Пользуется также контактными линзами и носит контактные линзы 8-12 часов в день.
Оперирован по поводу отслойки сетчатки левого глаза в 1987 г.
Полное прилегание сетчатки.
Status localis:
ОУ - Положение глаз в орбите правильное. Рост ресниц правильный. Края век не изменены. Конъюнктива бледно-розовая. Роговица прозрачная сферичная, диаметр 12 мм. Сосуды лимба в пределах нормы. Радужная оболочка не изменена в цвете, структурна, пигментная кайма сохранена. Хрусталик прозрачный. Стекловидное тело прозрачно.
При обследовании доминирующий глаз правый.
Зрение без коррекции. OU = 0,05.
С максимальной коррекции:
OD = -17,5D cyl -1,0D ax160 = 0,5
OS = -14,0D cyl -0,75D ax160 = 0,4-0,5
При осмотре глазного дна ДЗН - бледно-розовый. Косой вход сосудистого пучка. Сосуды незначительно сужены. Макулярная зона: рефлексы сглажены, диссоциация пигмента. OD - Вокруг зон решетчатой дистрофии и разрывов сетчатки хорошо пигментированные лазерные коагуляты. OS - Циркулярный вал вдавления. Центральнее вала вдавления разрыв сетчатки с субклинической отслойкой сетчатки размером 2 диаметра диска зрительного нерва соответственно 5 часам. ОУ - Сетчатка прилежит на всем протяжении.
Тактика проведения фотокоагуляции сетчатки.
Профилактическая и ограничивающая лазерная коагуляция OS проводилась в два этапа.
1 этап: с помощью диодного лазера NIDEK DC-3000 вокруг отслойки сетчатки (размером 1 диаметр диска зрительного нерва) в один ряд снаружи зоны отслойки сетчатки, режим: диаметр пятна 250 нм, энергия 450 мВт, экспозиция 0,2 с, количество коагулятов 60. Второй ряд с помощью непрерывного твердотельного Nd-YAG лазера кнаружи от лазерных коагулятов, режим: энергия 140 мВт, диаметр пятна 250 мкм, экспозиция 0,2 с, количество коагулятов 55. Коагуляты располагались в шахматном порядке относительно первого ряда с краю внутри зоны отслойки сетчатки.
2 этап: Через 14 дней проводилась дополнительная лазерная коагуляция отслойки сетчатки с помощью NIDEK DC-3000 лазер, режим: энергия 570 мВт, диаметр пятна 250 мкм, экспозиция 0,2 с, количество коагулятов 22. Пациенту назначалось внутрь: 1 т х 1 раз в день диакарба в течение 3 дней. Через 2 недели после последнего сеанса (2-ой этап) профилактической лазерной коагуляции и полного прилегания субклинической отслойки сетчатки, проводилась фоторефракционная операция.
Фоторефракционная операция проводился методом ЛАСИК через 6 месяцев.
Острота зрения VOD = 0,85, VOS = 0,85
Ход проведения рефракционной операции. После проведения местной капельной анестезии 0,5% раствором пропаракаина за 3 минуты до операции осуществили фиксирование век векорасширителем, наложили вакуумное кольцо микрокератома и в момент окончания набора вакуумной силы смочили роговицу и штифт кольца вязкоэластиком гидроксиметилцеллюлозой в составе лакрисифи, сразу же провели установку головки микрокератома на штифт, выполняли разрез ламеллярного лоскута при движении кератома вперед-назад в течение 15 секунд. При этом не доводили головку при обратном ходе до конца зубчатой дорожки. Вакуумное кольцо отсоединяли очень медленно. Лоскут роговицы откинули кверху и сложили в виде конверта. Провели интрастромальную фотоабляцию согласно алгоритму операции с коэффициентом понижения, равным 20% Лоскут репонировали, уложили и расправили транспальпебрально после предварительного удаления векорасширителя.



Изобретение относится к медицине, а именно к офтальмологии, и предназначено для коррекции зрения при отслойке сетчатки. Перед интрастромальной фотокератоабляцией проводят лазерную коагуляцию отслойки сетчатки в две стадии. На первой стадии коагуляцию проводят диодным лазером энергией 400-700 мВт при экспозиции 0,2 - 0,4 с и количестве коагулятов 50-100 за один сеанс, которые размещают снаружи в ряд по краю отслоения сетчатки. Второй ряд коагулятов, расположенный в шахматном порядке относительно первого, выполняют внутри зоны отслоения сетчатки, на твердотельном непрерывном лазере энергией 120-220 мВт, при экспозиции 0,2-0,4 с и количестве коагулятов 50-100 за один сеанс. Вторую стадию проводят через 10-14 дней диодным лазером с энергией 500-800 мВт с экспозицией 0,2-0,4 с при количестве коагулятов 20-40, которые наносят вначале внутри зоны отслоения сетчатки по периферии, а затем вокруг разрыва сетчатки. Интрастромальную фотокератоабляцию проводят после полного прилегания сетчатки. Изобретение обеспечивает коррекцию зрения эксимерлазерными операциями, например лазерным in situ кератомилезом (ЛАСИК), рефракционно-корригирующей эксимерлазерной интрастомальной кератоэктомии (РЭИК) для пациентов с отслоением сетчатки. 2 табл., 4 ил.
Способ коррекции зрения при отслойке сетчатки, включающий проведение интрастромальной фотокератоабляции, при этом перед интрастромальной фотокератоабляцией проводят лазерную коагуляцию отслойки сетчатки в две стадии, на первой стадии коагуляцию проводят диодным лазером энергией 400 - 700 мВт при экспозиции 0,2 - 0,4 с и количестве коагулятов 50 - 100 за один сеанс, которые размещают снаружи в ряд по краю отслоения сетчатки, второй ряд коагулятов, расположенный в шахматном порядке относительно первого, выполняют внутри зоны отслоения сетчатки, на твердотельном непрерывном лазере энергией 120 - 220 мВт, при экспозиции 0,2 - 0,4 с и количестве коагулятов 50 - 100 за один сеанс, вторую стадию проводят через 10 - 14 дней диодным лазером с энергией 500 - 800 мВт с экспозицией 0,2 - 0,4 с при количестве коагулятов 20 - 40, которые наносят вначале внутри зоны отслоения сетчатки по периферии, а затем вокруг разрыва сетчатки, а интрастромальную фотокератоабляцию проводят после полного прилегания сетчатки.
| RU 94036865 A1, 27 августа 1996 | |||
| СПОСОБ ЛЕЧЕНИЯ ИНВОЛЮЦИОННОЙ ВЛАЖНОЙ ХОРИОРЕТИНАЛЬНОЙ ДИСТРОФИИ | 1994 |
|
RU2110238C1 |
| СПОСОБ ЛЕЧЕНИЯ ДИСТРОФИЧЕСКИХ ИЗМЕНЕНИЙ ЗАДНЕГО ОТДЕЛА ГЛАЗА | 1994 |
|
RU2098056C1 |
| СПОСОБ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ СЕТЧАТОЙ ОБОЛОЧКИ | 1996 |
|
RU2134089C1 |
| СПОСОБ ЛЕЧЕНИЯ СВЕЖИХ ВЕРХНИХ ОТСЛОЕК СЕТЧАТКИ | 1994 |
|
RU2112475C1 |
Авторы
Даты
2001-05-10—Публикация
2000-06-01—Подача