Изобретение относится к медицине, а именно к педиатрии, и может быть использовано для определения степени риска формирования хронических расстройств жизненно-важных систем организма в раннем возрасте и на период до поступления в школу у детей, родившихся в семьях мужчин, имевших контакт с источниками малых доз ионизирующего излучения.
Здоровье детского населения - одна из наиболее сложных комплексных проблем современной медицинской науки, так как здоровье детей определяет состояние общества в целом. По признанию ученых данная дефиниция формируется в результате взаимодействия экзогенных (природных и социальных) и эндогенных (пол, возраст, наследственность, тип нервной системы) факторов. Исследования по оценке как позитивной (уровень здоровья), так и негативной (болезнь) компоненты здоровья чрезвычайно важны, особенно среди детей и подростков (Антонова Л.Т., Сердюковская Г.Н. Гигиена и санитария, 1995, N 6, с. 22-28).
Возросшее число мужчин репродуктивного возраста, контактирующих с источниками радиационного излучения, обусловливает особый интерес к уровню здоровья, а тем более к прогнозу риска заболеваемости детей, родившихся в указанных семьях. Накопленные к настоящему времени данные экспериментальных и клинических исследований позволили последствия воздействия радиации на потомство разделить на 3 типа (Воробцова И.Е. Радиобиология, 1991, Т.31, N 4, с. 568-570; Евтушенко Н.Н. Педиатрия, 1991, N 12, с. 33-41, Москалев Ю.И., М.: Медицина, 1991, 458 с.):
1. Серьезные нарушения развития у потомства облученных родителей (эмбриональная гибель, врожденные пороки развития, снижение фертильности), в основе которых лежат крупные мутации: хромосомные, геномные, важных структурных генов).
2. Увеличение у потомства облученных родителей риска канцерогенеза.
3. Физиологическая неполноценность потомства (снижение устойчивости к неблагоприятным воздействиям, функциональные сдвиги, дестабилизация генетического аппарата и др.), предрасполагающая к развитию мультифакториальных заболеваний.
Именно последнее обстоятельство представляет повышенный интерес в связи с высокой встречаемостью болезненных симптомов и, одновременно, определенную сложность, так как его выявление не столь очевидно и имеет место у большей части обследованных. Число состояний, имеющих в своей основе признаки физиологической неполноценности у детей, достаточно велико, в связи с чем для оценки уровня здоровья и разработки мер первичной профилактики чрезвычайно важное значение имеет выявление неблагоприятных факторов риска (Сотникова К. А., Вельтищев Ю.Е., 1982).
Обзор современной научной литературы позволил выявить много публикаций, свидетельствующих о продолжающемся ухудшении здоровья населения, особенно детского, проведенные на больших контингентах различных регионов (Кот Т.И. "Состояние здоровья детей белорусского Полесья"- Автореф. дис.канд. мед. наук. - Минск, 1992 - 25 с.). В большем числе они посвящены исследованиям влияния на состояние здоровья детей отдельных неблагоприятных факторов (Дубинская И.Д. "Влияние состояния атмосферного воздуха на здоровье детей", Педиатрия, 1982, N 11, с. 45-50) либо их сочетанного воздействия (Осотова В. П. "Состояние здоровья детей крупного промышленного города", Педиатрия, 1996, N 6, С. 68-71). Однако, выявляя возможные причины изменения состояния здоровья, авторы часто констатируют уже сложившуюся ситуацию, в которой усилия могут быть направлены лишь на устранение последствий, имеющих клиническое и морфологическое воплощение (Винжего И.Г., Акиньшин В.И. Педиатрия, 1998, N3, С. 27-28). В повседневной практике врача-педиатра возникает настоятельная необходимость прогнозирования возможного ухудшения состояния здоровья детей и его профилактики.
В научной литературе последних десятилетий описаны методы прогнозирования риска возникновения отдельных заболеваний (Баранов А.А., Варначева Л. Н. , Строинская Г. А. и др. "Факторы риска в профилактике и раннем выявлении болезней органов пищеварения у детей". Горький, 1980, 42 с.), течения и исхода (Большакова Г. С. и др. Вопросы охраны матер, и дет., 1977, N 7, С. 48-50) в детском возрасте (Равинская И.Н., 1986).
Как в нашей стране, так и за рубежом, с целью количественно охарактеризовать здоровье предложены различные индексы (Родионова Г.К. и др. Сов. здравоохранение, 1986, N 3, с. 14-20; Chiang C.L. Cohen R. D., Int. J. Epidem. , 1973, Vol. 2, N 1, с. 7-14), но технология их расчета требует сбора значительного количества специальной медицинской информации.
Поскольку здоровье населения относится к категории плохо формализуемых величин, к попыткам ввести какие-либо строгие количественные его оценки следует относиться с определенной осторожностью.
До недавнего времени прогнозирование в медицине носило субъективно-эмпирический характер. Развитие кибернетики, компьютерной техники, разработка теорий систем, связей, случайных процессов привели к возникновению новой научной дисциплины - прогностики, что сделало возможным научно-обоснованный подход к прогнозированию в медицине (Кобринский Б.А., 1996) и ряд комплексных социально-гигиенических исследований состояния здоровья детей различных возрастных групп.
Прототипом изобретения выбран способ отнесения детей к группе часто болеющих или группе редко болеющих среди дошкольников - потомков лиц, облученных в результате аварии (Н.В.Рябова, Г.М.Насыбуллина, Е.В.Ползик и со-авт. , Гигиена и санитария, 1996, N 4, с. 28-31). Сущность метода состоит в том, что на основе многофакторного анализа ряда специфических признаков, таких как содержание продуктов - источников витаминов в детском дошкольном учреждении (ДДУ), условия физического воспитания в ДДУ, класс вредности условий труда матери, фенотип предрасположенности (по дерматоглифике), микроклимат в группах ДДУ, общее число облученных предков, двигательная активность ребенка в семье, жилая площадь на 1 члена семьи, уровень образования матери, число облученных предков с отцовской стороны, наличие у матери осложнений при родах, биологическая зрелость ребенка в 1-й год жизни, число облученных предков с материнской стороны, площадь групповой на 1 ребенка в ДДУ, пол ребенка и оценки дерматоглифического фенотипа прогнозируют частоту возникновения респираторных заболеваний у дошкольников и отнесения ребенка в группу часто болеющих детей или в группу редко болеющих детей.
Недостатки данного способа:
- решение ограниченного круга задач (позволяет оценить вероятность лишь частых респираторных заболеваний);
- большое число факторов риска (более 30), используемых для решения поставленной задачи;
- в комплекс наиболее значимых факторов риска входит определение такого фактора, как фенотип предрасположенности по дерматоглифике, предполагающий наличие специальных знаний, не всегда доступных практическому врачу;
- определяет возможность решения задачи прогнозирования только для организованного контингента детей.
Указанные недостатки устраняются в заявляемом изобретении.
Задача изобретения - разработка более универсального способа комплексной оценки состояния здоровья ребенка и отбора детей в группу риска формирования функциональных и органических нарушений состояния здоровья детей разных возрастных групп с использованием меньшего числа факторов.
Поставленная цель достигается тем, что у детей, рожденных в семьях мужчин, имевших контакт с источниками ионизирующего излучения, с целью всесторонней оценки состояния здоровья детей выделено 25 потенциальных неспецифических факторов риска, действовавших в различные периоды онтогенеза, начиная с антенатального, которые подразделяют на простые и сложные, вычисляют информативный вес простых признаков и веса диагностических интервалов сложных признаков, формируя информативную систему факторов, а затем на основе опроса родителей о наличии данных факторов в конкретной семье получают информацию и обрабатывают ее с помощью компьютера, в результате определяют степень риска возникновения у данного ребенка хронических нарушений в отдаленные периоды детства.
Прогнозирование проводилось для двух возрастных категорий пациентов. Рассматривалась задача прогнозирования состояния здоровья детей раннего возраста (1-3 года) и на период до поступления ребенка в школу (3-7 лет).
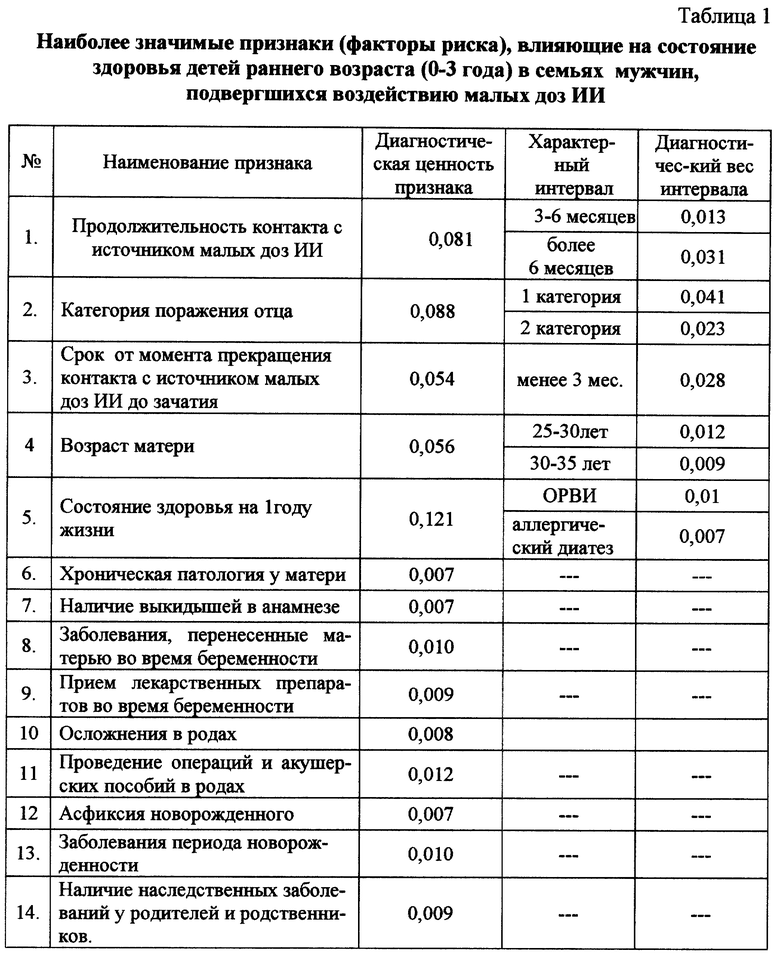
При решении задачи прогнозирования состояния здоровья детей в возрасте от года до трех лет рассматривались 14 факторов, которые не являлись специфическими причинами ухудшения состояния здоровья детей, но могли косвенно способствовать возникновению различных заболеваний. Исследованная группа признаков подразделялась на сложные и простые. К сложным, то есть имеющим более одного интервала значений, относились возраст родителей, продолжительность контакта отца с источником малых доз ионизирующего излучения, категория поражения отца, состояние здоровья отца после получения дозы облучения, наличие патологии беременности, состояние здоровья ребенка на первом году жизни в возрасте 1-3 года. К простым - наличие профессиональных вредностей и вредных привычек у родителей, состояние здоровья матери и отца, наличие наследственных заболеваний в семье, абортов, выкидышей в предыдущих беременностях, перенесенные матерью заболевания (острых и обострений хронических) и прием лекарственных препаратов во время беременности, а также факторы, характеризующие течение родов; состояние ребенка при рождении, заболевания периода новорожденности, сведения о проведенных профилактических прививках и их осложнениях, перенесенные детские инфекции.
Для определения показателей информативности рассматриваемых факторов вычислялись информативный вес наличия и отсутствия простых признаков и диагностических интервалов сложных признаков, а также показатели полной информативной ценности признаков для отнесения объекта к каждому классу и информативной ценности обследования по данному признаку или интервалу, для сложных признаков вычислялись совокупные показатели информативности с использованием вероятностного подхода, основанного на критериях Байеса. Рассматривался набор значений всех признаков, составивших информативную систему и характеризовавших объект наблюдений. Вычислялись вероятности отнесения объекта к каждому из трех возможных классов состояний (традиционных групп здоровья). Объект считался элементом того класса (группы здоровья), вероятность отнесения к которому была наибольшей.
Для построения правила классификации отбирались те признаки, показатель информативности которых превышал среднее значение показателя информативной ценности сложных (0.049) и простых признаков (0.007). Из таблицы 1 видно, что из большого числа признаков ими оказались те, которые связаны с радиационным воздействием на отца (длительность контакта с источником ИИ, категория поражения, срок от момента прекращения контакта до зачатия, состояние здоровья отца на момент зачатия ребенка); возраст и наличие хронической патологии у матери, данные о течении беременности и родов (наличие осложнений беременности), асфиксии, болезнях новорожденного, признак, характеризующий состояние здоровья ребенка на первом году жизни, наличие наследственных заболеваний в семье.
Правило прогнозирования позволяет получить 78% правильных ответов, что свидетельствует о достаточно высоком уровне достоверности полученных результатов. Выделение системы информативных признаков позволяет существенно сократить как процесс обследования объекта, так и объем необходимых вычислений, без потери точности результата.
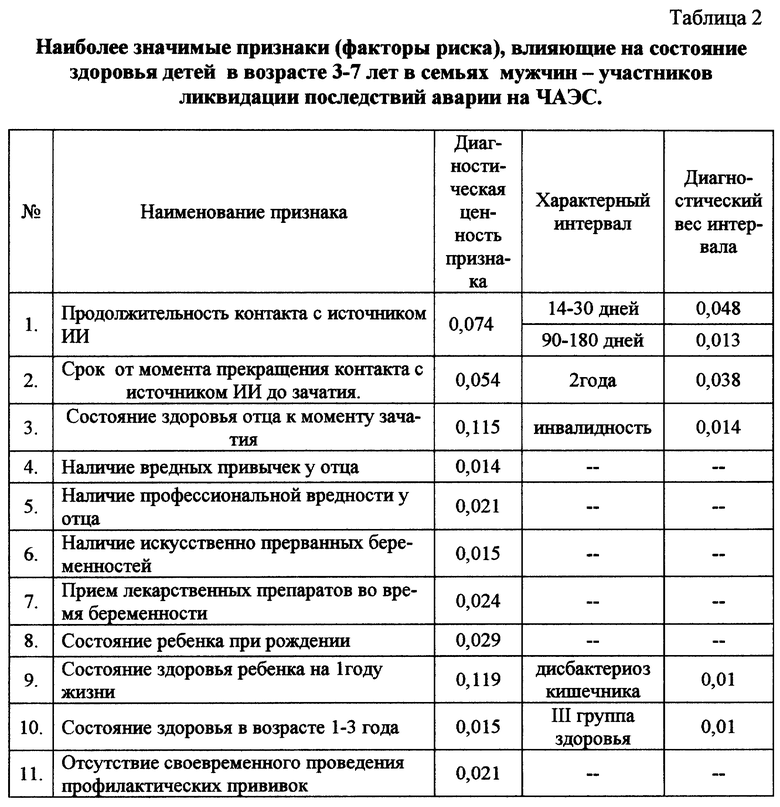
Аналогичным образом проведено прогнозирование состояние здоровья детей в возрасте 3-7 лет. Показательными признаками в этом случае явились: продолжительность контакта отца с источником ИИ, срок от момента прекращения контакта с источником до зачатия, злоупотребления отца, возраст матери, прием лекарств во время беременности, продолжительность и операции в родах, асфиксия и меры оживления, прививки, состояние здоровья на первом году и в возрасте до трех лет. Достоверность решающего правила 90%. Если учитываются только значимые интервалы сложных признаков, то в информативную систему включаются лишь 11 простых признаков (табл. 2).
Полученные правила прогнозирования обладают достаточной степенью достоверности, не требуют проведения сложных клинических обследований родителей и детей для получения результатов прогнозирования и могут применяться для поддержки принятия решения о необходимости дополнительных профилактических мер, направленных на улучшение состояния здоровья ребенка в будущем. С возрастающей компьютеризацией медицинских учреждений можно рассчитывать на их широкое внедрение в практическую деятельность врачей-педиатров.
Подробное описание способа и примеры его конкретного осуществления:
При посещении ребенком детской поликлиники в декретированные сроки проводят компьютерное тестирование, методика которого предполагает 2 этапа:
Первый этап: при сборе анамнеза с учетом данных первичной медицинской документации - истории развития ребенка (уч. форма 112у) врач-педиатр (медицинская сестра) путем опроса родителей уточняет, какие из значимых факторов риска, оказывающих влияние на манифестацию и хронизацию отдельных видов патологии, имели место в данной семье (согласно пунктам в табл.1 или табл.2 в зависимости от возраста пациента)
Второй этап: полученные данные вводят в компьютер, совместимый с IBM, работающий под управлением ОС Windows 95 с использованием специально подготовленной программы. Предлагается ввод данных о рассматриваемой семье и ребенке, отвечая на вопросы (по умолчанию все ответы принимают отрицательные значения - "нет"). Вопрос, на который в данных момент отвечает пользователь, считается активным и выделяется красным цветом на сером фоне. Некоторые вопросы подразумевают выбор одного из вариантов ответа. В случае, если пользователь выберет два или более вариантов ответа на такой вопрос, расчет проводиться не будет, а по окончании ввода данных программа выдаст сообщение об ошибке и вернет пользователя на ту страницу анкеты, где была допущена ошибка. Для того, чтобы выбрать ответ ("да" или "нет") нужно с помощью управляющих курсором клавиш (стрелки вверх, вниз, вправо, влево) установить его на нужный ответ (при этом ответ будет выделен красным цветом) и нажать клавишу Enter. Если пользователь этого не сделает, программа будет считать правильным выбранный ранее или принятый по умолчанию ответ. Об окончании ввода данных нужно сообщить, выбрав ответ "да" в соответствующем вопросе. После исправления существующих ошибок программа выдаст сообщение о вероятности риска ухудшения состояния здоровья ребенка, либо на период раннего возраста, либо на период до поступления ребенка в школу. На основании полученных результатов педиатр принимает решение об отборе данного ребенка в группу риска по формированию хронических видов патологии, назначает углубленное обследование или профилактическое лечение.
Для ввода новых данных нужно нажать любую клавишу. С целью облегчения работы пользователя на экран выведены подсказки, сообщающие о действиях, которые необходимо выполнить. Прервать работу программы можно в любом месте, воспользовавшись клавишей Esc.
Пример 1. Ребенок Ч. , история болезни N 1245/203; Дата рождения - 19.07.87 г. , проживает в г. Ростове-на-Дону. Девочка родилась от третьей беременности, протекавшей с анемией, гестозом I половины, сочетавшимися с угрозой прерывания, по поводу чего мать получала медикаментозную терапию, от первых срочных родов, осложнившихся слабостью родовой деятельности массой 3200,0, длиной -51 см. Оценка по школе Алгар -8-9 баллов. В первые дни отмечалась вялость, гипотония, гипорефлексия, сменившиеся позднее умеренным повышением мышечного тонуса.
В 5 мес. на амбулаторном приеме проведено компьютерное тестирование, выявившее, что возраст матери к моменту рождения ребенка - 26 лет страдает хроническим тонзиллитом, хроническим пиелонефритом. Отцу - 26 лет, начало пребывания в зоне аварийно-восстановительных работ - 8.05.86, где в течение 57 дней работал водителем, после участия в ликвидации последствий аварии (ИБС, облитерирующий эндартериит), I категория поражения инвалид II группы. Курит. Предполагаемый срок до зачатия 85 дней.
Таким образом, в данной семье имели место девять значимых признаков (1, 2, 3, 4, 5, 6, 9, 10, 13 согласно табл. 1). Используя предложенное правило прогнозирования, риск формирования хронической патологии на период раннего возраста у данного ребенка составил 93%, что определяло целесообразность проведения комплексного расширенного клинико-лабораторного обследования в условиях лечебно-диагностического центра 1 раз в 6 мес. первые 2 года жизни и круглогодичное диспансерное наблюдение в условиях амбулаторно-поликлинической службы.
В 5,5 мес. девочка консультирована психоневрологом по поводу: Перинатально-гипоксически ишемическое поражение ЦНС, восстановительный период, гипертензионный синдром в стадии субкомпенсации, синдром пирамидной недостаточности; синдром нервно-рефлекторной возбудимости.
В последующем ребенок не наблюдался, лечение не проводили. Психомоторное развитие было удовлетворительным, 3 раза болела ОРВИ, страдала дисбактериозом кишечника.
Повторное обращение в клинику было в возрасте 2 г. 10 мес., когда появились жалобы на быструю утомляемость, раздражительность, повышенную потливость, укачивание в транспорте, беспричинное повышение температуры до 37,2-37,3oC, беспокойный сон, вскрикивания, снохождения; снижение аппетита, боли в животе, эпизодические рвоты, неустойчивый характер стула.
При осмотре - девочка пропорционального телосложения, пониженного состояния питания (дефицит массы 7%). Кожные покровы бледно-розовые, влажные на ощупь. Конечности холодные, "мраморный" рисунок. Полилимфоаденопатия. Язык густо обложен беловато-серым налетом. Над легкими - дыхание пуэрильное, хрипы не выслушиваются. Сердечные тоны ритмичные, средней громкости, "нежный " систолический шум, мало изменяющийся при перемене положения тела.
Результаты исследований: АД-100/65 мм рт. ст., ЧСС - 84 - 96 уд. в 1'.
ЭКГ: синусовая брадиаритмия, неполная блокада правой ножки пучка Гиса, метаболические изменения в миокарде желудочков.
Результаты эхо-КГ: Пролапс митрального клапана. Аномально расположенные хорды (2) полости левого желудочка.
ЭЭГ: умеренные общемозговые изменения. Дисфункция стволовых отделов мозга. Снижение порога судорожной готовности.
Ультрасонография органов брюшной полости: нарушение пузырно-двигательной активности, преимущественно, за счет спазма сфинктеров.
Консультация ЛОР-врача - аденоиды II степени.
Консультация окулиста - без патологии.
Консультация психоневролога: гипертензионно-гидроцефальный синдром в стадии субкомпенсации с ночными пароксизмами.
Консультация иммунолога: II ИН по Т-хелперному типу.
Общий анализ крови и мочи без патологии. Биохимическое исследование крови: глюкоза - 2,3 ммоль/л, холестерин - 4,6 ммоль/л. Протеинограмма: общий белок - 68,3 г/л, A-44%, α1- 7, α2- 12, β-18, γ-19; А/Г-0,78.
Основной диагноз: гипертензионно-гидроцефальный синдром в стадии субкомпенсации с ночными пароксизмами.
Сопутствующий диагноз: Пролапс митрального клапана. Аномально расположенные хорды в полости левого желудочка. ДЖВП по гипертоническому типу. Ассоциированный дисбактериоз кишечника I ст.
Из вышеприведенного примера следует, что недооценка факторов риска, имевших место у обследованного ребенка, привела к отсутствию настороженности родителей и детских врачей, своевременно проведенных методов дополнительного обследования, реабилитационных мероприятий, что способствовало к 3 годам хронизации имевшей место патологии у девочки и отнесение ее к III группе здоровья.
Пример 2. Ребенок П., история болезни N 306/42; Дата рождения 04.04.89г. , проживает в г. Шахты. Мальчик родился от четвертой беременности, протекавшей с гестозом I и II половины, отягощенный акушерско-гинекологический анамнез (1 мед. аборт, 1 самоаборт в сроке 16 недель) от вторых срочных родов массой 3500,0, длиной - 52 см. Оценка по школе Алгар - 8-8 баллов. Период новорожденности протекал удовлетворительно.
На первом году жизни - экссудативно-катаральный диатез, дисбактериоз кишечника, анемия. Привит несвоевременно, частично.
В 3 г. 7 мес. на амбулаторном приеме у педиатра проведено компьютерное тестирование, выявившее, что возраст матери к моменту рождения ребенка - 24 года, страдает хроническим тонзиллитом, хроническим пиелонефритом. Отцу - 27 лет, вредные условия производства - шум, вибрация; продолжительность контакта с источником ИИ - в течение 30 дней работал вертолетчиком, после участия в ликвидации последствий радиационной аварии - инвалид II группы, язвенная болезнь 12-перстной кишки. Курит. Предполагаемый срок от момента прекращения контакта с источником ИИ до зачатия - 1 г. 10 мес.
Таким образом, в данной семье имели место восемь значимых признаков (1, 2, 3, 4, 5, 6, 9, 11 согласно табл. 2). Используя предложенное правило прогнозирования, вероятность формирования хронической патологии у данного ребенка составила 76%, что определяло целесообразность проведения комплексного расширенного клинико-лабораторного обследования в условиях лечебно-диагностического центра 1 раз в год и круглогодичное диспансерное наблюдение в условиях амбулаторно-поликлинической службы.
Родители обращались за медицинской помощью в детскую поликлинику. Назначенные лечебные мероприятия оказывали кратковременный, нестойкий эффект. Комплексного обследования и лечения не получали.
Дальнейшее катамнестическое наблюдение за ребенком к 6 годам выявило наличие жалоб диспептического характера, периодических болей в животе, склонности к запорам, головных болей, утомляемости, по поводу которых ребенок поступил в соматическое отделение РНИИАПа.
Клинико-лабораторное обследование у данного ребенка выявило основной диагноз: Хронический aнтральный гастрит с сохраненной секреторной активностью, фаза неполной клинико-лабораторной ремиссии. Дуоденогастральный рефлюкс.
Сопутствующий диагноз: Нейродермит атопический ограниченный. Дискинезия желчевыводящих путей по гипокинетическому типу. Церебрастенический синдром. Миопия легкой степени. Гипертрофия лимфоидного кольца глотки. Аномально расположенная хорда в полости левого желудочка. Дисферментоз кишечника. Ассоциированный дисбактериоз кишечника I ст. Вторичная комбинированная иммунологическая недостаточность.
На основании данных анамнеза, клинико-лабораторных методов исследования наличие вышеуказанных видов патологии определили принадлежность данного ребенка к III группе здоровья. Сопоставление клинических данных и результатов прогностического сценария приводят к выводу об идентичности полученных и прогнозируемых результатов, т.к. на основании построенного правила прогнозирования вероятность отнесения ребенка на период до поступления в школу к группе детей с высокой степенью риска формирования хронических видов патологии (III группе здоровья) была наибольшей.
Заявляемым способом было обследовано 62 ребенка в возрасте 1-3 года (группа A), и 70 детей в возрасте 3-7 лет (группа B), отцы которых были подвергнуты воздействию малых доз ИИ. У 35 детей группы A и 42 детей группы B наиболее вероятным оказался прогноз ухудшения состояния здоровья. На основании данных дальнейшего наблюдения можно было выделить две основные категории детей: со стабильными показателями (50,0; 27,0%) и динамичными (50,0 и 73,0% в I и II группах соответственно). В том числе из них, улучшающие показатели имели место у 14,5% детей группы A и лишь у 8,57% детей группы B, однако, при включении в комплексное обследование дополнительных диагностических мероприятий и выполнения индивидуальных рекомендаций удалось избежать формирования ухудшенных показателей здоровья у 17 детей раннего возраста и 16 детей дошкольного и младшего школьного возраста. У 9 детей раннего возраста и 14 человек старшей возрастной группы, у которых по некоторым причинам не проводилась корригирующая терапия, не удалось достичь стойкого компенсированного состояния уровня здоровья.
Таким образом, полученные результаты подтверждают целесообразность широкого использования предлагаемого способа в детских лечебных учреждениях с целью ранней комплексной диагностики, профилактики и превентивной терапии заболеваний в детском возрасте
Преимущества способа:
1. Высокая точность прогнозирования (90% и 76% правильных ответов);
2. Малое количество факторов риска используемых при прогнзировании состояния здоровья (14 и 11 в зависимости от возрастной категории);
3. Возможность дифференцированного применения способа для различных возрастных групп и в отдаленные периоды детства;
4. Возможность прогнозирования уровня здоровья ребенка в целом, а не риска формирования отдельных нозологических форм;
5. Отсутствие необходимости применения дополнительных диагностических методик, ограничиваясь лишь методом опроса родителей и данными анализа первичной медицинской документации - истории развития ребенка (уч.форма 112у).
Изобретение относится к медицине, а именно к педиатрии. Способ характеризуется тем, что у детей, рожденных в семьях мужчин, имевших контакт с источниками ионизирующего излучения, с целью всесторонней оценки состояния здоровья детей выделено 25 потенциальных неспецифических факторов риска, действовавших в различные периоды онтогенеза, начиная с антенатального. Способ отбора детей в группу риска по формированию хронических видов патологии у детей различных возрастных групп путем математического анализа ряда факторов риска отличается тем, что факторы подразделяют на простые и сложные, вычисляют информативный вес простых признаков и веса диагностических интервалов сложных признаков, формируя информативную систему факторов, а затем на основе опроса родителей о наличии данных факторов в конкретной семье получают информацию и обрабатывают ее с помощью компьютера, при этом если диагностическая ценность (ДЦ) 0,3-0,48 для ребенка от 0 до 3 лет и 0,3-0,5 от 3 до 7 лет, то производят отбор ребенка в группу риска по формированию у него хронических видов патологии. Способ позволяет точно и в ранние сроки провести отбор детей с различными видами нарушений здоровья. 2 табл.
Способ отбора детей в группу риска по формированию хронической патологии у детей различных возрастных групп путем проведения анкетирования и установления признаков (факторов риска), отличающийся тем, что в число наиболее значимых признаков факторов риска для здоровья детей от 0 до 3 лет выделяют 14: продолжительность контакта отца с источником малых доз ионизирующего излучения (ИИ), срок от момента прекращения контакта с источниками ИИ до зачатия, категория поражения отца, возраст матери, наличие хронической патологии у матери, наличие выкидышей в анамнезе, заболевания, перенесенные матерью во время беременности, прием лекарственных препаратов во время беременности, осложнения в родах, проведение операций и акушерских пособий в родах, асфиксия новорожденного, заболевания периода новорожденности, наличие наследственных заболеваний у родителей и родственников, состояние здоровья ребенка на первом году жизни, для детей от 3 до 7 лет выделяют 11 признаков: продолжительность контакта отца с источником ИИ, срок от момента прекращения контакта с источником ИИ до зачатия, состояние здоровья отца к моменту зачатия, наличие вредных привычек у отца, профессиональные вредности у отца, прием лекарственных препаратов во время беременности, состояние ребенка при рождении, на первом году жизни и состояние здоровья ребенка в возрасте 1-3 года, своевременное выполнение прививок, затем определяют диагностическую ценность (ДЦ) каждого признака и общую сумму ДЦ всех признаков, и если полученная величина составляет 0,3-0,48 для конкретного ребенка в возрасте от 0 до 3 лет и 0,3-0,5 для детей от 3 до 7 лет, то производят отбор ребенка в группу риска по формированию у него хронических видов патологии.
| РЯБОВА Н.В | |||
| и др | |||
| Гигиена и санитария, 1996, N 4, с.28-31 | |||
| СПОСОБ ОЦЕНКИ СОСТОЯНИЯ ЗДОРОВЬЯ | 1995 |
|
RU2111490C1 |
| СПОСОБ ОЦЕНКИ ВЛИЯНИЯ ИЗЛУЧЕНИЙ НА ЗДОРОВЬЕ ЧЕЛОВЕКА | 1998 |
|
RU2129715C1 |
| СПОСОБ ИНТЕГРАЛЬНОЙ ОЦЕНКИ ЗДОРОВЬЯ СЕМЬИ | 1996 |
|
RU2122832C1 |
Авторы
Даты
2001-08-20—Публикация
1999-08-04—Подача