Изобретение относится к внутрипросветным сосудистым протезам и в одном из применений к саморасширяющимся внутрипросветным сосудистым протезам для использования при лечении абдоминальных аортальных аневризм.
Абдоминальная аортальная аневризма является мешковидным расширением, вызванным патологической дилатацией стенки аорты, главной артерии тела, при прохождении ее через живот. Живот представляет собой часть тела, находящуюся между грудной клеткой и тазом. Он содержит полость, известную как брюшная полость, отделенную диафрагмой от полости грудной клетки и выстланную серозной мембраной - брюшиной. Аорта является главной артерией, от которой отходит артериальная система. Она выходит из левого желудочка сердца, проходит вверх, изгибается и уходит вниз через грудную клетку и через живот приблизительно до уровня четвертого поясничного позвонка, где разделяется на две общих подвздошных артерии.
Аневризма обычно возникает в инфраренальной области пораженной аорты, например под почками. Оставаясь без лечения, эта аневризма может вызвать прорыв мешка с последующим фатальным кровоизлиянием через очень короткое время. Высокая смертность, связанная с прорывом, сначала привела к чрезбрюшному хирургическому лечению абдоминальных аортальных аневризм. Однако хирургические операции, затрагивающие стенку живота, являются серьезной процедурой с высокой степенью риска. Значительная смертность и болезненность связаны с такой степенью хирургического вмешательства, которая обязательно содержит замену больного и аневризматического сегмента кровеносного сосуда протезным устройством, обычно являющимся синтетической трубкой, или трансплантатом, изготавливаемой обычно из таких материалов, как полиэстер, уретан, Р, DACRON®, TEFLON® или других подходящих материалов.
Для выполнения хирургической процедуры требуется доступ к аорте путем рассечения живота, которое может проходить от ребер до лобка. Аорта должна быть закрыта и выше, и ниже аневризмы, чтобы можно было вскрыть эту аневризму и удалить тромб или сгусток крови и атеросклеротические отложения. Малые артериальные ветви задней стенки аорты перевязываются. Трубка, или трансплантат, из материала DACRON®, имеющая приблизительно размер нормальной аорты, вшивается на место, замещая тем самым аневризму. Затем восстанавливается поток крови через трансплантат. Чтобы добраться до задней стенки живота перед зажиманием аорты, необходимо передвинуть кишки.
Если хирургия выполняется до прорыва абдоминальной аортальной аневризмы, выживаемость лечащихся пациентов значительно выше, чем при выполнении хирургии после того, как аневризма прорвана, хотя смертность все же достаточно высока. Если хирургия выполняется до прорыва аневризмы, смертность обычно немного меньше 10%. При традиционной же хирургии, выполняемой после прорыва аневризмы, - значительно выше, в одном из исследований сообщалось о смертности 66,5%. Хотя абдоминальная аортальная аневризма может быть обнаружена при обследовании, пациент в таком состоянии не испытывает боли. Таким образом, если пациент не проходил обследования, то возможно, что аневризма будет прогрессировать до стадии прорыва, при которой смертность гораздо выше.
Недостатками, связанными с общепринятой существующей хирургией, в дополнение к высокой смертности, являются длительный восстановительный период, связанный с такой хирургией; сложности при вшивании трансплантата, или трубки, в аорту; потеря существующей стенки аорты и тромбоз для поддержания и усиления трансплантата; непригодность данной хирургии для многих пациентов, имеющих абдоминальные аортальные аневризмы; и проблемы, возникающие в связи с выполнением хирургии, после того, как аневризма прорвана. Пациент может ожидать провести одну-две недели в больнице после операции, причем большую часть этого времени он проведет в отделении интенсивной терапии, с последующим двух- или трехмесячным периодом выздоровления на дому, в частности, если пациент страдает другим заболеванием, таким как болезнь сердца, легких, печени и/или почек, при которых нахождение в больнице также продлевается. Поскольку протез должен быть закреплен или пришит к остальной части аорты, шаг пришивания оказывается многократно затрудненным из-за тромбоза в остальной части аорты, а оставшаяся часть стенки аорты может быть во много раз более рыхлой или легко крошиться.
Поскольку многие пациенты, имеющие абдоминальную аортальную аневризму, имеют другие хронические заболевания, такие как болезнь сердца, легких, печени и/или почек, в сочетании с тем фактом, что многие такие пациенты являются пожилыми людьми, в среднем приблизительно 67 лет, такие пациенты не являются идеальными кандидатурами для проведения столь серьезного хирургического вмешательства.
Позже был разработан значительно менее инвазивный клинический подход к лечению аневризмы, известный как внутрисосудистая трансплантация. Parodi et al. дают одно из первых клинических описаний этой терапии. Parodi J.C. et al., "Transfemoral Intraluminal Graft Implantation for Abdominal Aortic Aneurysms", 5 Annals of Vascular Surgery 491 (1991). Внутрисосудистая трансплантация содержит чреспросветное размещение протезного артериального трансплантата во внутрипросветном положении (в просвете артерии). С помощью этого способа трансплантат прикрепляется к внутренней поверхности стенки артерии посредством крепежных устройств (расширяющихся стентов), при этом обычно один стент располагается выше аневризмы, а второй стент - ниже аневризмы.
Стенты позволяют зафиксировать трансплантат на внутренней поверхности стенки артерии без пришивания или открытой хирургической процедуры. Расширение радиально расширяемых стентов традиционно производится путем расширения баллона на дистальном конце катетер-баллона. К примеру, патент США 4776337 на имя Palmaz описывает баллонно-расширяемый стент для внутрисосудистых использовании. Также известны саморасширяющиеся стенты, такие как описанный в патенте США 4655771, выданном Wallsten.
Несмотря на вышесказанное, остается необходимость во внутрипросветно имплантируемом внутрисосудистом протезе, таком как протез для перекрытия абдоминальной аортальной аневризмы. Предпочтительно трубчатый протез может быть саморасширяющимся на месте применения при абдоминальной аортальной аневризме.
Раскрытие изобретения
В соответствии с одним из аспектов настоящего изобретения предлагается внутрипросветный протез. Этот внутрипросветный протез содержит трубчатый проволочный каркас, имеющий проксимальный конец, дистальный конец и проходящий через него центральный просвет. Проволочный каркас содержит, по меньшей мере, первый и второй смежные в осевом отношении трубчатые сегменты, соединенные проходящим между ними соединителем. Первый и второй сегменты и соединитель выполняются из одного отрезка проволоки.
В одном выполнении проволока в каждом сегменте содержит последовательность проксимальных изгибов, последовательность дистальных изгибов и последовательность стеночных (распорочных) сегментов, соединяющих проксимальные изгибы и дистальные изгибы, формируя стенку трубчатого сегмента. Предпочтительно, по меньшей мере, один проксимальный изгиб на первом сегменте соединен, по меньшей мере, с одним соответствующим дистальным изгибом на втором сегменте. Соединение может обеспечиваться с помощью металлической связи, шва или другого средства соединения, известного из уровня техники.
Предпочтительно внутрипросветный протез дополнительно содержит на каркасе полимерный слой, такой как трубчатый рукав из политетрафторэтилена.
В соответствии с еще одним аспектом настоящего изобретения предлагается способ изготовления внутрипросветного протеза. Этот способ содержит шаги обеспечения отрезка проволоки и выполнения из проволоки двух или более зигзагообразных секций, каждая зигзагообразная секция соединяется связью. Затем сформированная проволока сгибается вокруг оси, формируя последовательность трубчатых элементов, расположенных вдоль оси так, что каждый трубчатый элемент соединен связью со смежным трубчатым элементом. Предпочтительно этот способ содержит далее шаг размещения трубчатого полимерного рукава концентрически, по меньшей мере, на части внутрипросветного протеза.
В соответствии с еще одним аспектом настоящего изобретения предлагается многозонный внутрипросветный протез. Этот многозонный протез содержит трубчатый проволочный каркас, имеющий проксимальный конец, дистальный конец и центральный просвет, проходящий через него. Проволочный каркас содержит, по меньшей мере, первый и второй смежные по оси трубчатые сегменты, соединенные походящим между ними соединителем. Первый трубчатый сегмент имеет радиальную прочность, отличную от радиальной прочности второго трубчатого сегмента. В одном выполнении протез дополнительно содержит третий трубчатый сегмент. По меньшей мере, один из трубчатых сегментов имеет радиальную прочность, отличную от радиальной прочности других двух трубчатых сегментов. Еще в одном выполнении проксимальный конец протеза является саморасширяющимся до большего диаметра, чем центральная часть протеза.
В соответствии с еще одним аспектом настоящего изобретения предлагается внутрипросветный протез. Этот протез содержит удлиненную гибкую проволоку, сформированную в виде множества смежных по оси трубчатых сегментов, отстоящих друг от друга по оси. Каждый трубчатый сегмент содержит зигзагообразный участок проволоки, имеющий множество проксимальных изгибов и дистальных изгибов, причем проволока продолжается между каждым смежным трубчатым сегментом, создавая интегральную структурную поддерживающую систему по всей продольной длине устройства. Протез может радиально сжиматься в первую конфигурацию с уменьшенным поперечным сечением для имплантации в просвет тела и саморасширяться до второй конфигурации с увеличенным поперечным сечением в месте лечения в просвете тела.
Предпочтительно протез дополнительно содержит внешний трубчатый рукав, окружающий по меньшей мере часть протеза. В трубчатом рукаве могут предусматриваться один или несколько перфузионных портов.
В одном выполнении протез имеет коэффициент расширения по меньшей мере приблизительно 1:5, а предпочтительно, по меньшей мере, приблизительно 1:6. Протез в еще одном выполнении имеет расширенный диаметр, по меньшей мере, приблизительно 20 мм при неограниченном расширении и имплантируется с помощью катетера небольшего размера, приблизительно 16 French. Предпочтительно протез имеет расширенный диаметр, по меньшей мере, приблизительно 25 мм и имплантируется на устройстве доставки, имеющем диаметр не более приблизительно 16 French.
В соответствии с дополнительным аспектом настоящего изобретения предлагается способ имплантирования внутрипросветного сосудистого протеза. Этот способ содержит шаги обеспечения саморасширяющегося внутрипросветного сосудистого протеза, имеющего проксимальный конец, дистальный конец и проходящий через протез центральный просвет. Протез может расширяться от первого, уменьшенного диаметра, до второго, увеличенного диаметра. Протез устанавливается на катетере так, чтобы когда протез имеет конфигурацию с уменьшенным диаметром, находясь на катетере, диаметр катетера по длине протеза составляет не более приблизительно 16 French. После этого катетер вводится в просвет тела и располагается так, чтобы протез находился в месте лечения в просвете тела. На месте лечения протез освобождается так, чтобы он расширился от первого диаметра до второго диаметра, причем второй диаметр составляет, по меньшей мере, приблизительно 20 мм.
Дальнейшие характеристики и преимущества настоящего изобретения станут очевидны специалистам из приводимого здесь описания при его рассмотрении совместно с прилагаемыми чертежами и формулой изобретения.
Краткое описание чертежей
Фиг. 1 является схематическим представлением внутрипросветного сосудистого протеза в соответствии с настоящим изобретением, размещенного внутри симметричной абдоминальной аортальной аневризмы.
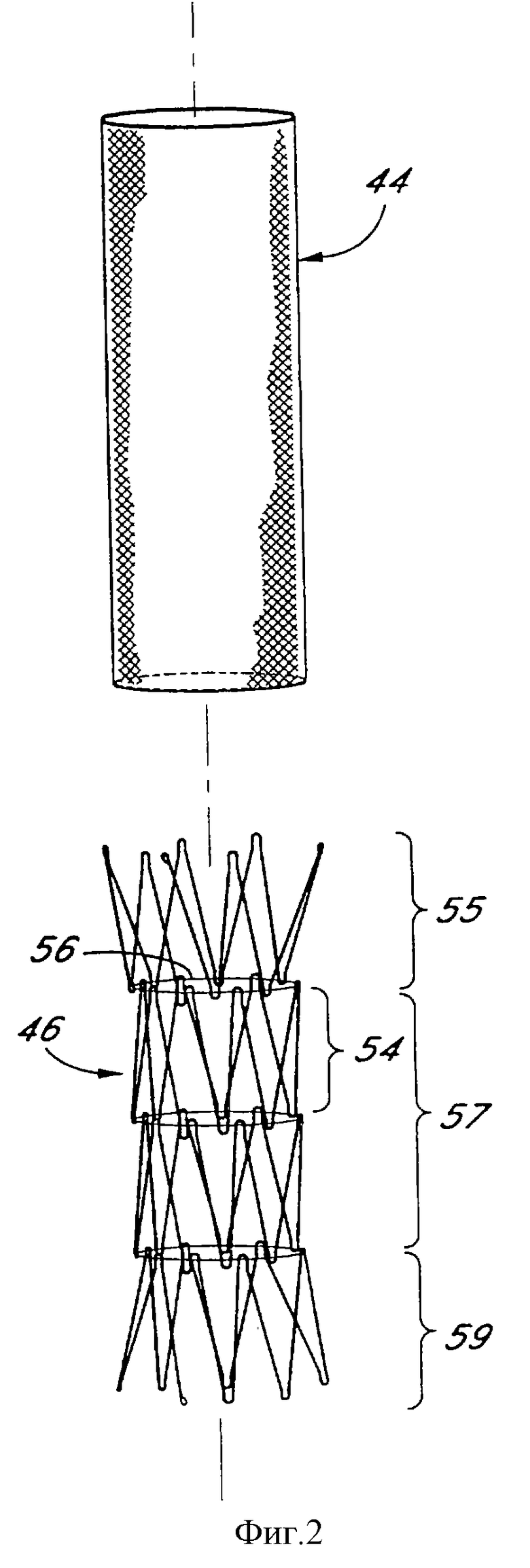
Фиг.2 является разобранным видом внутрипросветного сосудистого протеза в соответствии с настоящим изобретением, показывающим саморасширяющуюся поддерживающую проволочную структуру, отделенную от внешнего трубчатого рукава.
Фиг. 3 является разверткой сформированной проволоки, применимой для сворачивания вокруг оси в многосегментной поддерживающей структуре в соответствии с настоящим изобретением.
Фиг. 4 является увеличенным подробным видом части сформированной проволоки, проиллюстрированной на фиг, 3.
Фиг.5 является видом в разрезе по линии 5-5 фиг.4.
Фиг.6 является альтернативным видом в разрезе по линии 5-5 фиг.4.
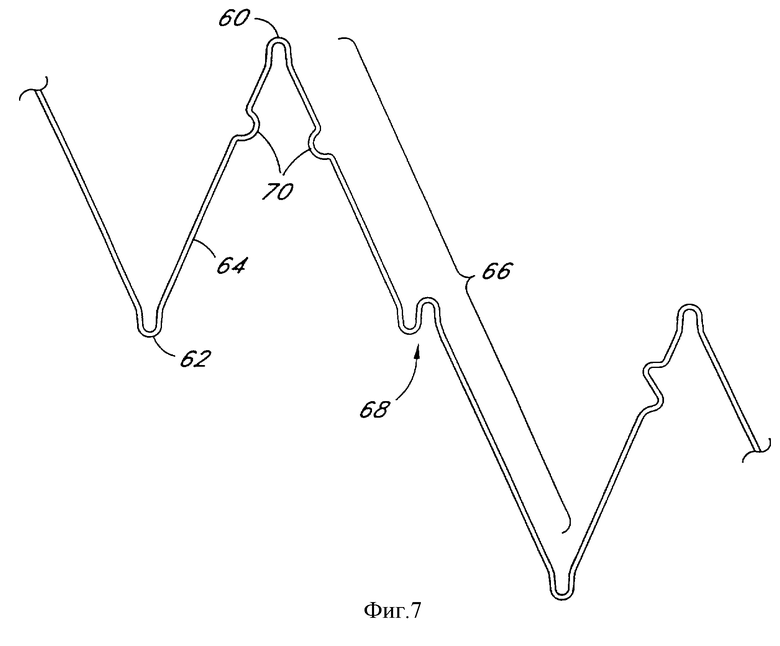
Фиг. 7 является частичным видом альтернативного расположения проволоки в соответствии с дополнительным аспектом настоящего изобретения.
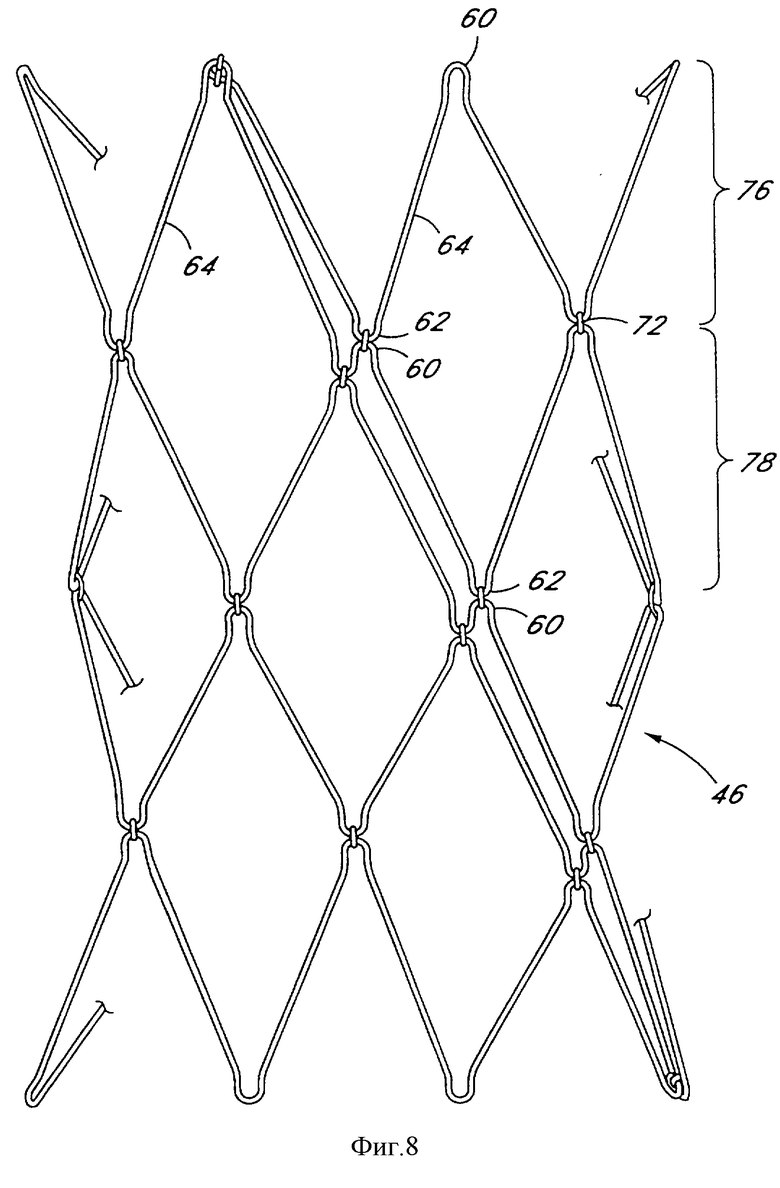
Фиг. 8 является видом сбоку поперечно-связанного размещения проволоки в соответствии с настоящим изобретением.
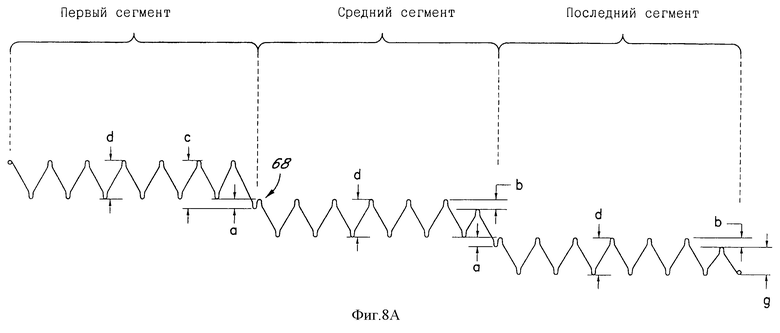
Фиг. 8А является разверткой размещения сформированной проволоки, применимой для формирования поперечно связанного выполнения по фиг.8.
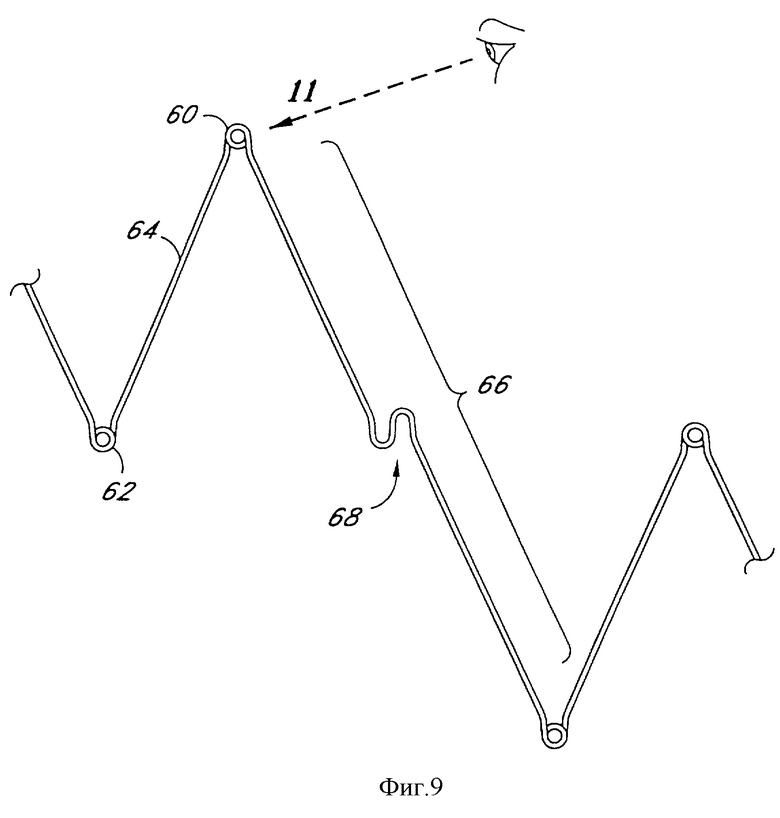
Фиг. 9 является частичным видом альтернативного расположения проволоки в соответствии с дополнительным аспектом настоящего изобретения.
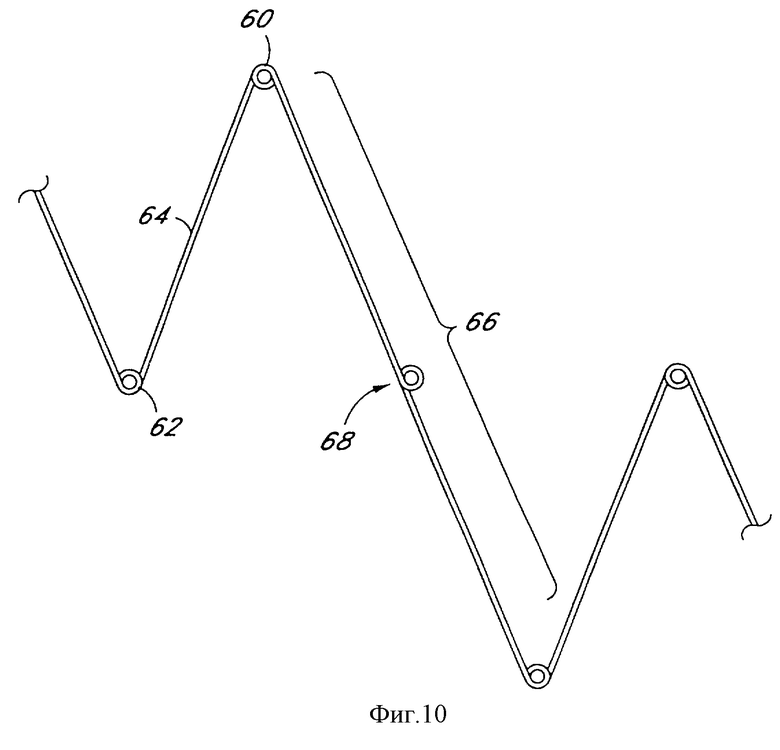
Фиг.10 является частичным видом альтернативного расположения проволоки в соответствии с дополнительным аспектом настоящего изобретения.
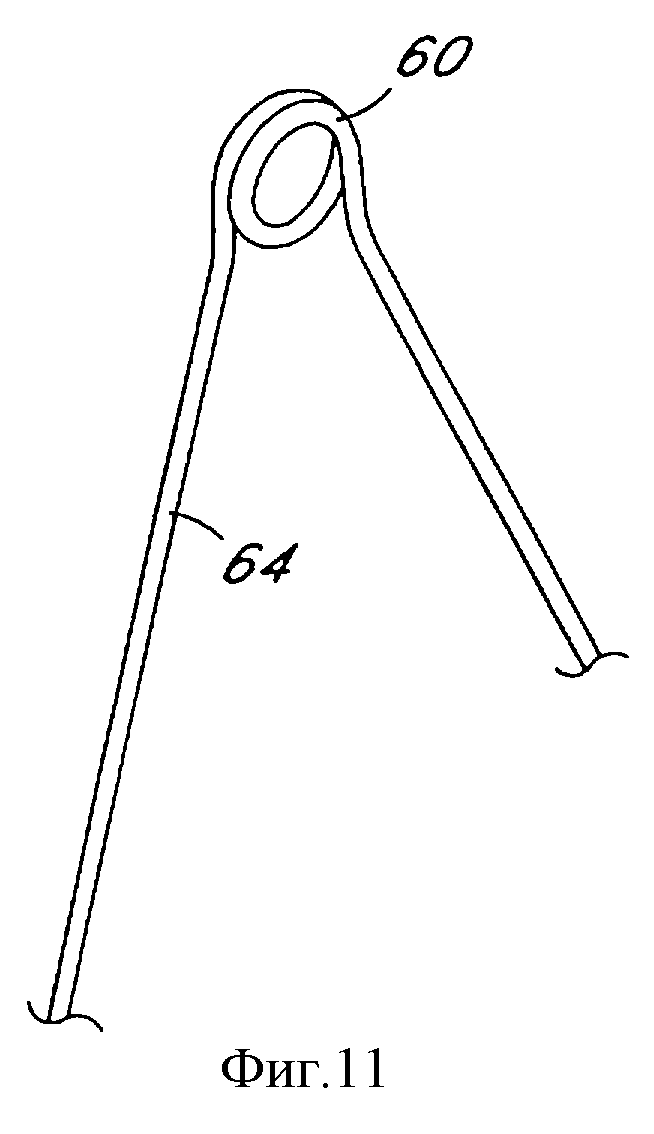
Фиг. 11 является частичным видом крайней точки в соответствии с одним из аспектов настоящего изобретения.
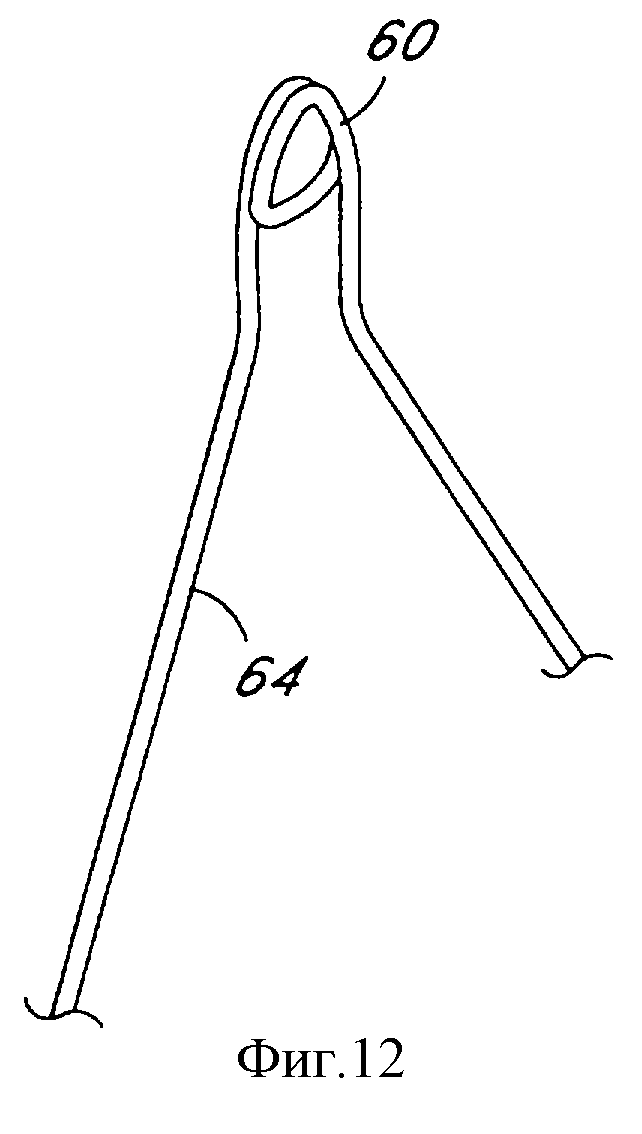
Фиг.12 является частичным видом альтернативного выполнения верхней части в соответствии с настоящим изобретением.
Фиг. 13 является дополнительным выполнением крайней точки в соответствии с настоящим изобретением.
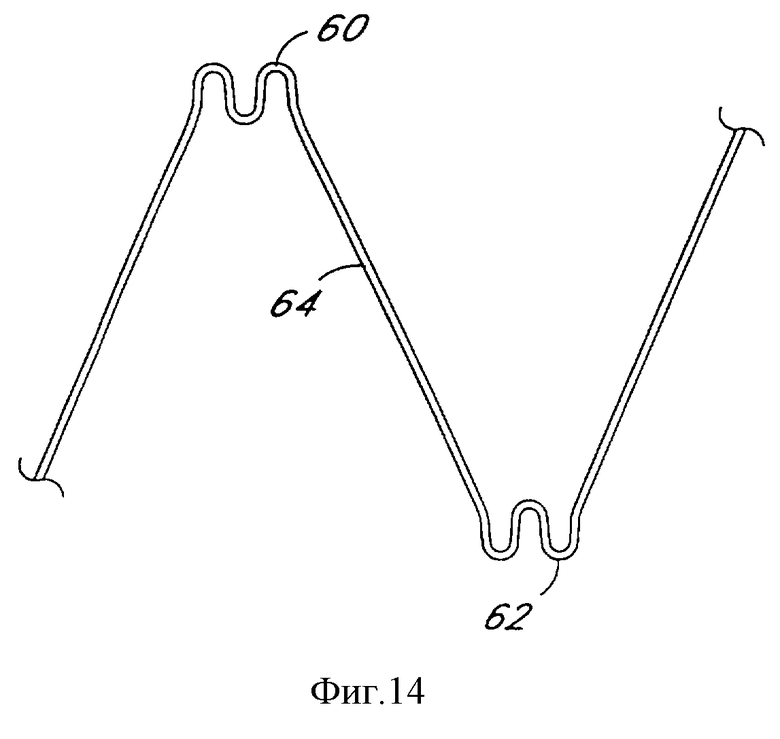
Фиг.14 является частичным видом дополнительного расположения проволоки в соответствии с настоящим изобретением.
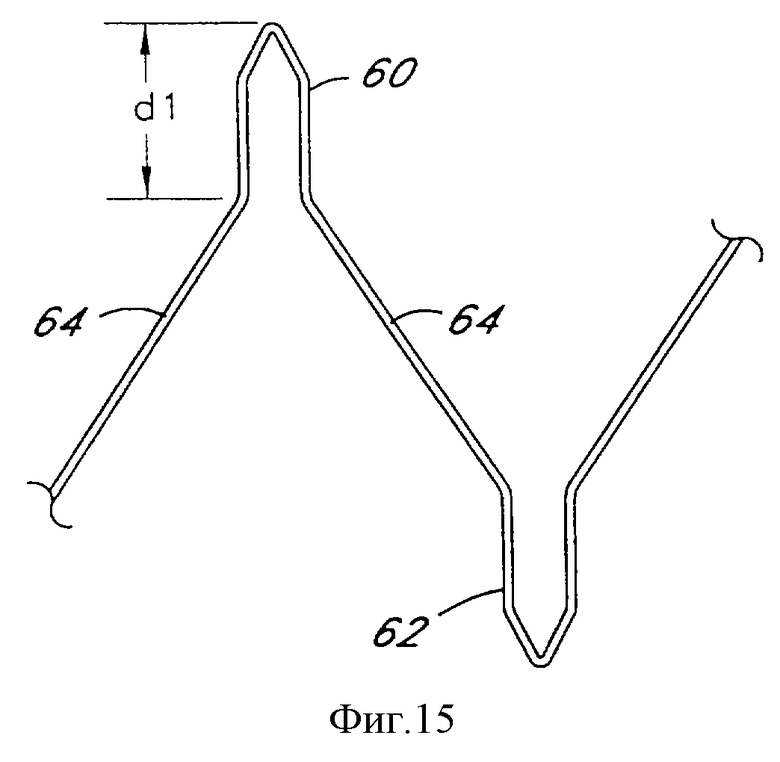
Фиг.15 является частичным видом дополнительного расположения проволоки в соответствии с настоящим изобретением.
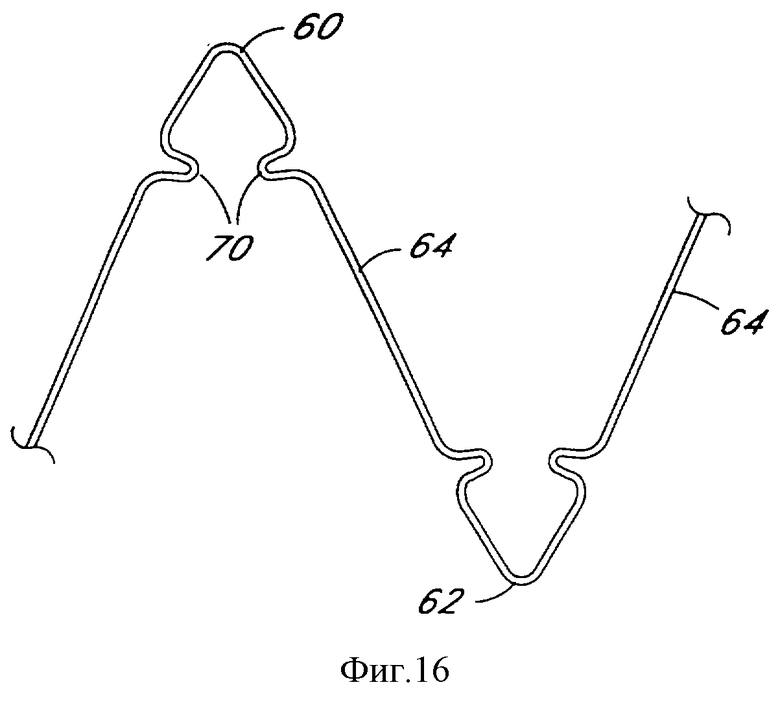
Фиг.16 является частичным видом дополнительного расположения проволоки в соответствии с настоящим изобретением.
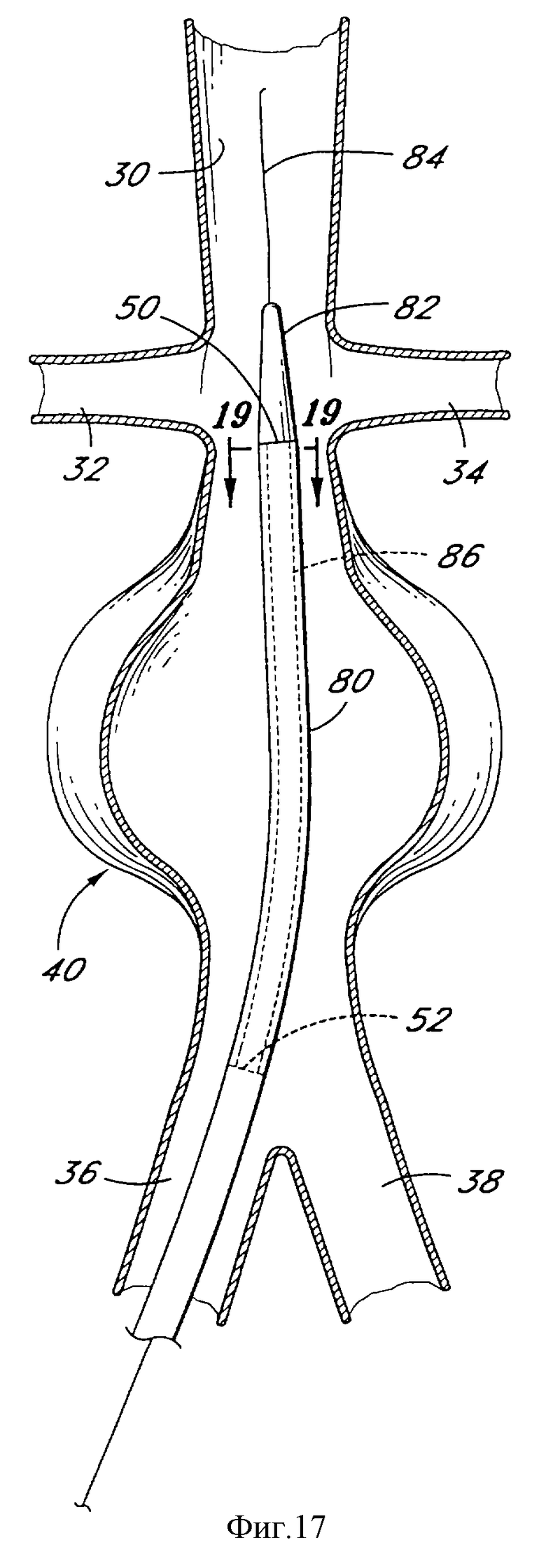
Фиг.17 является схематической иллюстрацией доставляющего катетера в соответствии с настоящим изобретением, размещенного внутри абдоминальной аортальной аневризмы.
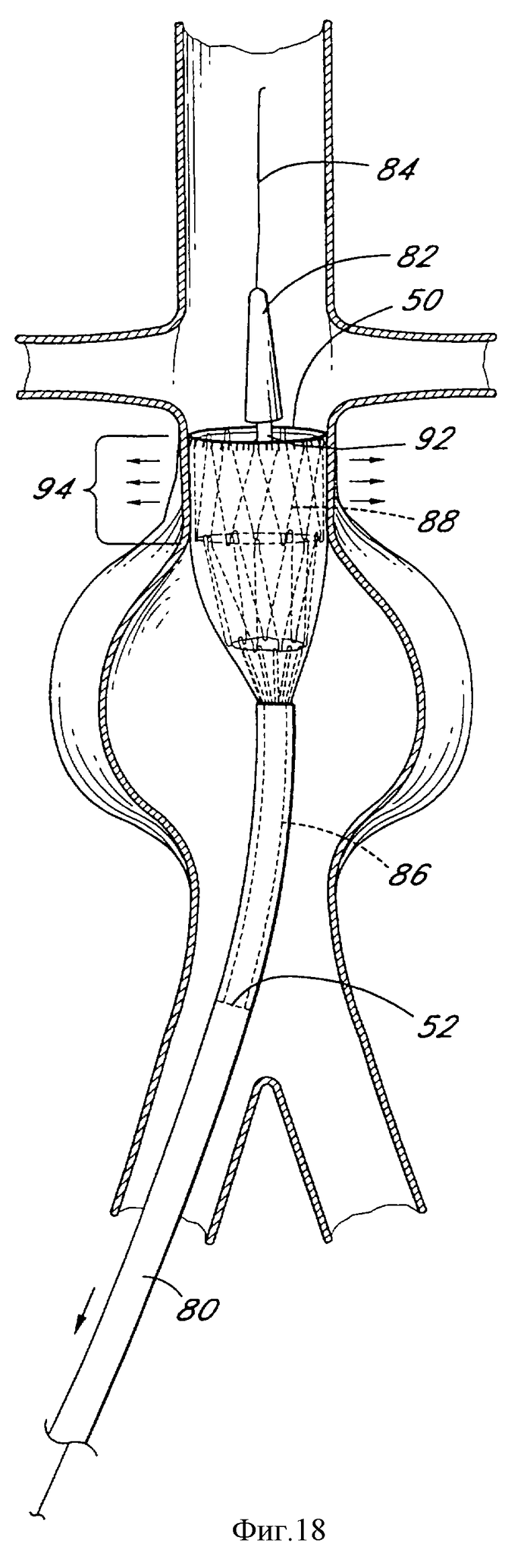
Фиг. 18 является иллюстрацией, как на фиг.17, но внутрипросветный протез частично выведен из доставляющего катетера.
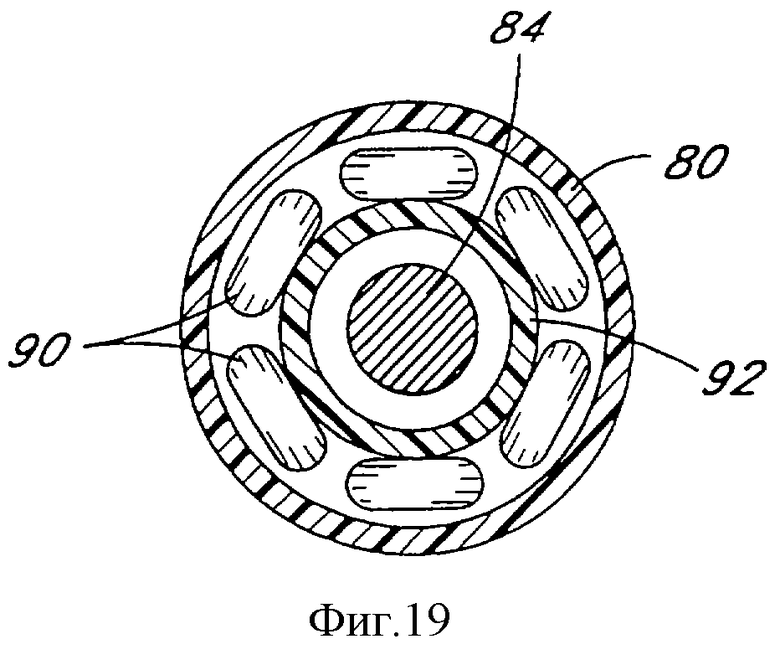
Фиг.19 является видом в разрезе по линии 19-19 фиг.17.
Фиг.20 является подробным частичным видом выполнения из проволоки с конусообразным сужением в соответствии с дополнительным аспектом настоящего изобретения.
Фиг.21 является схематическим представлением анатомии абдоминальной части аорты с внутрипросветным сосудистым протезом по настоящему изобретению, размещенным внутри правой почечной артерии и внутри правой общей подвздошной артерии.
Подробное описание предпочтительного выполнения
По фиг. 1 описывается схематическое представление абдоминальной части аорты и ее основных ветвей. В частности, абдоминальная часть 30 аорты характеризуется правой почечной артерией 32 и левой почечной артерией 34. Большими оконечными ветвями аорты являются правая и левая общие подвздошные артерии 36 и 38. Дополнительные сосуды (например, вторые поясничные артерии, яичковая артерия, нижняя брыжеечная артерия, срединная крестцовая артерия) опущены для упрощения. Симметричная в общем случае аневризма 40 показана в подпочечной (инфраренальной) части пораженной аорты. Расширенный внутрипросветный сосудистый протез 42 в соответствии с настоящим изобретением показан перекрывающим аневризму 40. Хотя признаки внутрипросветного сосудистого протеза по настоящему изобретению могут быть модифицированы для использования в такой аневризме в месте разветвления, как общая подвздошная бифуркация, внутрипросветный протез по настоящему изобретению будет описан здесь прежде всего в терминах применения в прямом сегменте абдоминальной части аорты либо грудной или подвздошной артерии.
Внутрипросветный сосудистый протез 42 содержит полимерный рукав 44 и трубчатый проволочный каркас 46, которые проиллюстрированы на фиг.1 in situ. Рукав 44 и проволочный каркас 46 лучше видны на разобранном виде на фиг.2. Внутрипросветный протез 42, проиллюстрированный и описанный здесь, отображает выполнение, в котором полимерный рукав 44 расположен концентрически снаружи трубчатого проволочного каркаса 46. Однако другие выполнения могут содержать рукав, расположенный концентрически внутри проволочного каркаса, или как внутри, так и снаружи проволочного каркаса. Альтернативно проволочный каркас может быть заключен в полимерную матрицу, формирующую рукав. Независимо от того, расположен ли рукав 44 внутри или снаружи проволочного каркаса 46, этот рукав может быть прикреплен к проволочному каркасу любым из множества средств, в том числе лазерной сваркой, клеями, зажимами, швами, окунанием или напылением или другими средствами в зависимости от состава рукава 44 и общей конструкции трансплантата.
Полимерный рукав 44 может формироваться из любого из множества синтетических полимерных материалов или их комбинаций, в том числе политетрафторэтилена, полиэтилена, PET, уретана, дакрона, нейлона, полиэстера или тканей. Предпочтительно материал рукава проявляет относительно низкую эластичность или низкую эластичность за пределами увеличенного диаметра проволочного каркаса 46. Материал рукава предпочтительно тонок, не толще чем приблизительно от 0,002 дюйма до 0,005 дюйма.
В предпочтительном выполнении изобретения материал рукава 44 является достаточно пористым, чтобы дать возможность врастания клеток эндотелия, обеспечивая тем самым более надежное закрепление протеза и потенциально уменьшая сопротивление потоку, отклоняющие силы и утечку крови вокруг протеза. Пористость в полимерных материалах рукава может быть оценена путем измерения пропускания воды в зависимости от гидростатического давления, которое предпочтительно будет находиться в диапазоне приблизительно от 3 до 6 фунтов на квадратный дюйм.
Характеристики пористости полимерного рукава могут быть либо одинаковы по всей осевой длине протеза 42, либо могут варьироваться в зависимости от осевого положения на протезе 42. Например, по фиг.1 и 2 различные физические свойства будут проявляться в разных положениях по оси используемого протеза 42. По меньшей мере проксимальная часть 55 и дистальная часть 59 протеза 42 будут прилегать к стенке сосуда, проксимально и дистально по отношению к аневризме. В этих проксимальной и дистальной частях протез 42 предпочтительно стимулирует врастание эндотелия или, по меньшей мере, дает возможность роста эндотелия, пропитывающего части протеза для усиления закрепления и минимизации утечек. Центральная часть 57 протеза перекрывает аневризму, и закрепление в этом месте в меньшей степени является предметом обсуждения. Вместо этого первичной задачей становится минимизация прохождения крови через стенку протеза. Таким образом, в центральной части 57 протеза 42 полимерный рукав 44 может быть либо непористым, либо может обеспечиваться порами не более чем приблизительно от 60% до 80%.
Многозонный протез 42 может также обеспечиваться в соответствии с настоящим изобретением путем размещения трубчатого рукава 44 на центральной части 57 протеза так, что он перекрывает излечиваемую аневризму, но оставляет проксимальную зону 55 прикрепления и дистальную зону 59 прикрепления протеза 42 в виде открытой проволоки проволочного каркаса 46. В этом выполнении открытая проволока 46 располагается в контакте со стенкой сосуда как проксимально, так и дистально по отношению к аневризме, так что проволока со временем окружается растущими клетками на внутренней поверхности стенки сосуда.
В одном выполнении протеза 42 рукав 44 и/или проволочный каркас 46 скошены на конус, имея относительно больший диаметр на проксимальном конце 50 по сравнению с дистальным концом 52. Конусообразная конструкция может позволять протезу лучше совпадать с естественным уменьшенным дистальным поперечным сечением сосуда для уменьшения риска миграции трансплантата и потенциального создания улучшенной динамики потока.
Трубный проволочный каркас 46 предпочтительно формируется из одного протяженного куска круглой (показано на фиг.5) или уплощенной (показано на фиг. 6) проволоки. Проволочный каркас 46 предпочтительно формируется из множества дискретных сегментов 54, соединенных друг с другом и ориентированных вдоль общей оси. Каждая пара смежных сегментов 54 соединяется соединителем 66, как будет описано. Соединители 66 вместе дают в общем случае протяженную вдоль оси опору, придающую протезу 42 осевую прочность. Смежные сегменты могут соединяться как опорой, так и другими структурами, в том числе радиальными швами 56 (показаны на фиг.1 и 2), паяными соединениями, проволочными петлями и любым из множества фиксирующих соединений. Шов может выполняться из любого из множества биосовместимых полимерных материалов или сплавов, таких как нейлон, полипропилен или нержавеющая сталь. Другие средства скрепления сегментов 54 друг с другом обсуждаются ниже (см. фиг.8).
Сегментированная конфигурация трубчатого проволочного каркаса 46 упрощает придание гибкости. Каждый сегмент 54, хотя и соединен со смежными сегментами, может конструироваться независимо с желательными параметрами. Каждый сегмент может варьироваться по длине вдоль оси от приблизительно 0,3 до приблизительно 5 см. В общем случае чем сегменты короче, тем больше радиальная прочность. Внутрипросветный протез может содержать от приблизительно 1 до приблизительно 50 сегментов, предпочтительно от приблизительно 3 до приблизительно 10 сегментов. К примеру, хотя короткий трансплантат в соответствии с изобретением может содержать только 2 сегмента и в целом перекрывать от 2 до 3 см, полный трансплантат может содержать 4 сегмента или более и перекрывать всю аортальную аневризму. В дополнение к гибкости и прочим функциональным выгодам, появляющимся за счет использования сегментов различной длины, дополнительная гибкость может достигаться путем регулировок количества, угла или конфигурации проволочных изгибов, связанных с трубчатым каркасом. Потенциальные конфигурации изгиба обсуждаются более подробно ниже (см. фиг.4-16).
Различные дополнительные преимущества могут быть достигнуты за счет многосегментной конфигурации по настоящему изобретению. Например, по фиг.2 проволочный каркас 46 делится на проксимальную зону 55, центральную зону 57 и дистальную зону 59. Как уже обсуждалось, проволочный каркас 46 может иметь конусообразную конфигурацию, от относительно большего диаметра в проксимальной зоне 55 к относительно меньшему диаметру в дистальной зоне 59. Вдобавок, проволочный каркас 46 может иметь промежуточный уменьшенный или увеличенный диаметр в пределах заданной зоны.
Каркас 46 может также иметь проксимальную зону 55 и дистальную зону 59, которые имеют больший расширенный диаметр по сравнению с центральной зоной 57, как показано на фиг.2. Такая конфигурация может оказывать сопротивление миграции протеза в сосуде. Проксимальная зона 55 и/или дистальная зона 59 могут быть оставлены без внешнего покрытия 44, а внешний рукав 44 покрывает только центральную зону 57. Это позволяет проксимальной и дистальной зонам 55, 59 быть в прямом контакте с тканью, находящейся проксимально и дистально по отношению к месту поражения, что может облегчать рост клеток эндотелия.
В дополнение к наличию разных расширенных диаметров в различных зонах протеза 42 различные зоны могут иметь различную силу радиального расширения, например, в диапазоне от приблизительно 0,2 фунтов до приблизительно 0,8 фунтов. В одном выполнении проксимальная зона 55 имеет большую радиальную силу, чем центральная зона 57 и/или дистальная зона 59. Большая радиальная сила может обеспечиваться любым из множества способов, обсуждаемых в любой части данного описания, таким как использование дополнительных одного, двух, трех или более проксимальных изгибов 60, дистальных изгибов 62 и стеночных секций 64 по сравнению со сравниваемым сегментом 54 в центральной зоне 57 или дистальной зоне 59. Альтернативно дополнительная пружинящая сила может достигаться в проксимальной зоне 55 путем использования такого же количества проксимальных изгибов 60, как и в остальных частях протеза, но выполненных из более толстой проволоки. Достигнуть радиальной силы, превосходящей предел расширенного диаметра центральной зоны 57, можно путем затягивания шва 56, как показано на фиг, 2, чтобы центральная зона 57 осталась несколько сжатой даже в расширенной конфигурации. За счет отсутствия шва на проксимальном конце и/или дистальном конце протеза проксимальный конец и дистальный конец будут расширяться радиально наружу до полностью расширенной конфигурации, как показано на фиг.2.
Проволока может изготавливаться из любого из множества различных сплавов, таких как элгилой, нитинол или MP35N, либо другие сплавы, содержащие никель, титан, тантал или нержавеющую сталь, сплавы с высоким содержанием Со-Сr или другие чувствительные к температуре материалы. Например, может использоваться сплав, содержащий 15% Ni, 40% Со, 20% Cr, 7% Мо и остальное Fe. Предел прочности на растяжение пригодной проволоки в общем случае выше приблизительно 300 К фунтов на кв. дюйм, и часто находится между приблизительно 300 и приблизительно 340 К фунтов на кв. дюйм для многих выполнении. В одном выполнении такой хромо-никелево-молибденовый сплав, как имеющийся на рынке под названием Кони-хром (Fort Wayne Metals, Indiana), имеет предел прочности на растяжение в диапазоне от 300 до 320 К фунтов на кв. дюйм, удлинение 3,5-4,0% и разрывающую нагрузку приблизительно от 80 фунтов до 70 фунтов. Проволока может обрабатываться плазменным покрытием и может быть с такими покрытиями, как политетрафторэтилен, Teflon, Perlyne и Drugs, или без них.
В дополнение к длине сегмента и конфигурации изгиба, обсуждавшимся выше, еще одним определяющим фактором радиальной прочности является толщина проволоки. Радиальная прочность, измеряемая при сжатом на 50% профиле, предпочтительно находится в пределах от приблизительно 0,2 фунта до приблизительно 0,8 фунта, обычно от приблизительно 0,4 фунта до приблизительно 0,5 фунта или более. Предпочтительные диаметры проволоки в соответствии с настоящим изобретением варьируются в пределах от приблизительно 0,004 дюйма до приблизительно 0,020 дюйма. Более предпочтительно варьирование диаметра проволоки в пределах от приблизительно 0,006 дюйма до приблизительно 0,018 дюйма. В целом, чем больше диаметр проволоки, тем больше радиальная прочность для данной проволочной компоновки. Таким образом, толщина проволоки может варьироваться в зависимости от применения готового трансплантата в комбинации с или отдельно от варьирования прочих конструкционных параметров (таких, как количество распорок или проксимальных изгибов 60 и дистальных изгибов 62 в сегменте), как будет обсуждаться. Диаметр проволоки приблизительно 0,018 дюйма может быть полезен в трансплантате, имеющем четыре сегмента, каждый по 2,5 см длиной, каждый сегмент имеет шесть распорок для использования в аорте, в то время, как меньший диаметр, такой как 0,006 дюйма, может быть полезен для трансплантата с сегментами длиной 0,5 см, имеющими 5 распорок, для использования в подвздошной артерии. Длина каркаса 42 может достигать приблизительно 28 см.
В одном выполнении настоящего изобретения диаметр проволоки сходится на конус от проксимального конца к дистальному концу. Альтернативно диаметр проволоки может ступенчато уменьшаться или увеличиваться в зависимости от требований радиальной прочности к каждому отдельному клиническому применению. В одном выполнении, направленном на использование в абдоминальной части аорты, проволока имеет сечение приблизительно 0,018 дюйма в проксимальной зоне 55, и утончается до диаметра приблизительно 0,006 дюйма в дистальной зоне 59 трансплантата 42. Размеры конечных точек и скорости утончения могут широко варьироваться в пределах сущности настоящего изобретения в зависимости от желательных клинических свойств.
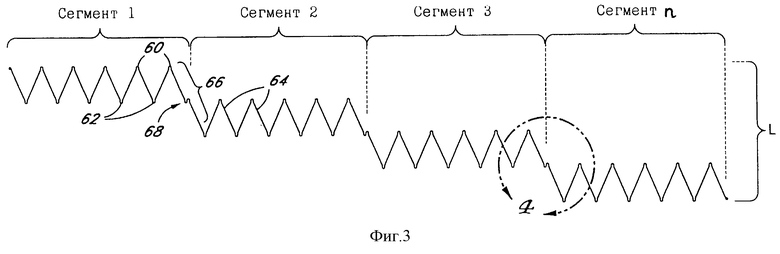
На фиг.3 проиллюстрирована развертка одной сформированной проволоки, используемой для скручивания вокруг продольной оси для получения четырехсегментного трубчатого проволочного каркаса. Сформированная проволока содержит отдельные сегменты, причем каждый соответствует отдельному трубчатому сегменту 54 трубчатого каркаса (см. фиг.1 и 2).
Каждый сегмент имеет повторяющуюся комбинацию проксимальных изгибов 60, соединенных с соответствующими дистальными изгибами 62 стеночными секциями 64, проходящими в общем случае зигзагообразно, когда сегмент 54 расширен в радиальном направлении. Каждый сегмент 54 соединен со смежным сегментом 54 с помощью соединителя 66, кроме оконечных концов трансплантата. Соединитель 66 в проиллюстрированном выполнении содержит две стеночные секции 64, которые соединяют проксимальный изгиб 60 на первом сегменте 54 с дистальным изгибом 62 на втором смежном сегменте 54. Соединитель может дополнительно снабжаться изгибом 68 соединителя, который может использоваться для придания увеличенной радиальной прочности трансплантату и/или обеспечения места затягивания расширяющегося по окружности шва.
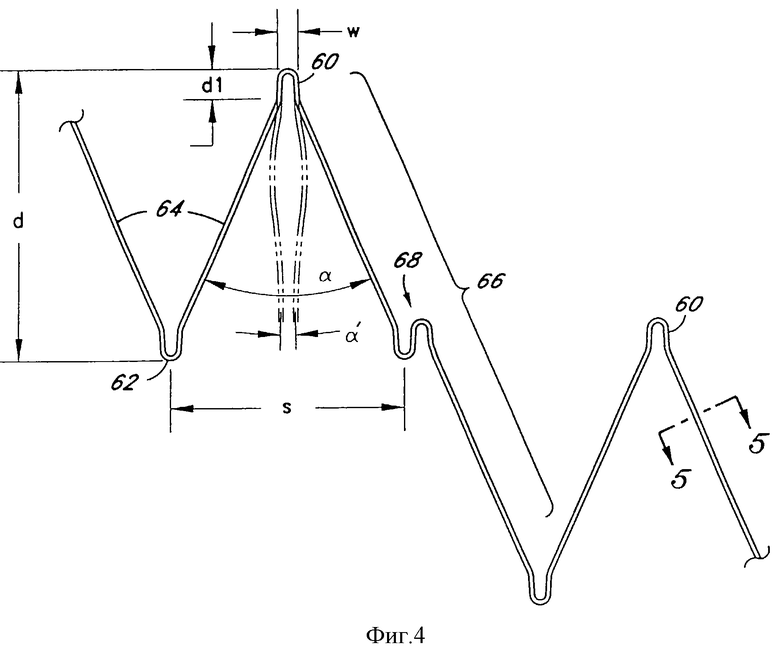
На фиг. 4 показан увеличенный вид проволочного каркаса, иллюстрирующий часть соединителя 66 между смежными сегментами 54. В выполнении, показанном на фиг.4, проксимальный изгиб 60 содержит дугу приблизительно 180 градусов, имеющую диаметр (w) (в диапазоне от 0,070 до 0,009 дюйма), зависящий от диаметра проволоки, с последующим относительно коротким участком параллельно проходящей проволоки на расстоянии d1. Затем параллельные проволоки расходятся друг от друга и формируют стоечные секции 64 или проксимальную половину соединителя 66. На дистальном конце стоечных секций 64 проволока формирует дистальный изгиб 62, предпочтительно имеющий идентичные проксимальному изгибу 60 характеристики за исключением вогнутости в противоположную сторону. Компонент осевого направления расстояния между крайними точками соответствующих проксимальных и дистальных изгибов 60, 62 обозначается (d) и представляет осевую длину этого сегмента. Общий расширенный угол, определяемый изгибом 60 и расходящимися стоечными секциями 64, обозначен α. После сжатия, например, когда трансплантат находится в размещающем катетере, угол α уменьшается до α′. В расширенной конфигурации α обычно находится в диапазоне от приблизительно 35 до приблизительно 45 градусов. Увеличенное расстояние по окружности между любыми двумя смежными дистальными изгибами 62 (или проксимальными изгибами 60) определяется как (s).
В общем случае диаметр w каждого проксимального изгиба 60 или дистального изгиба 62 находится в пределах от приблизительно 0,009 дюйма до приблизительно 0,070 дюйма в зависимости от диаметра проволоки. Диаметр w предпочтительно является минимально возможным для данного диаметра проволоки и характеристик проволоки. Как будет понятно специалистам, при уменьшении расстояния w до значения двух сечений проволоки изгиб 60 или 62 превысит предел эластичности проволоки, и радиальная прочность сегмента будет потеряна. Определение минимального значения w в контексте определенного диаметра проволоки и материала проволоки может быть выполнена специалистами опытным путем. Подобным же образом, хотя желательно по меньшей мере некоторое расстояние d1 от крайней точки до первого изгиба стеночной секции 64, расстояние d1 предпочтительно минимизируется в пределах требований к желательной радиальной прочности. При увеличении d1 может нежелательно увеличиться сжатый профиль трансплантата.
Как видно из фиг.3 и 4, сумма расстояний (s) в плоскости, перпендикулярной продольной оси конечного трансплантата, будет соответствовать длине окружности конечного трансплантата в этой плоскости. Для данной длины окружности количество проксимальных изгибов 60 и дистальных изгибов 62 прямо пропорционально расстоянию (s) в соответствующей плоскости. Предпочтительно конечный трансплантат в любой перпендикулярной плоскости будет иметь от приблизительно 3 до приблизительно 10 (s), предпочтительно от приблизительно 4 до приблизительно 8 (s) и более предпочтительно приблизительно 5 или 6 (s) для применения в аорте. Каждый размер (s) соответствует расстоянию между двумя смежными изгибами 60-60 или 62-62, что очевидно из вышесказанного. Каждый сегмент 54, таким образом, может быть представлен в виде последовательности треугольников, выступающих по окружности вдоль оси трансплантата, определяемых проксимальным изгибом 60 и двумя дистальными изгибами 62 или наоборот.
Путем модификации параметров проволочного каркаса (таких, как d, d1, s, α и α′) производитель получает мощное управление конструкцией в отношении общей осевой длины, осевой и радиальной гибкости, коэффициентов радиальной силы и расширения и, следовательно, характеристик протеза. Например, увеличение размера (w) непосредственно приводит к увеличению сжатого профиля, поскольку длина окружности сжатого профиля не может быть меньше суммы расстояний (w) в заданной перпендикулярной плоскости. Подобным же образом увеличение количества проксимальных изгибов 60 в данном сегменте может увеличить радиальную прочность, но и увеличит сжатый профиль. Поскольку первичная радиальная сила обеспечивается проксимальными изгибами 60 и дистальными изгибами 62, стеночные секции 64 действуют в качестве плеча рычага для преобразования этой силы в радиальную прочность. Вследствие этого уменьшение длины стоечных секций 64 для заданного количества проксимальных изгибов 60 увеличит радиальную прочность сегмента, но потребует дополнительных сегментов для поддержания общей длины трансплантата. Когда требуется минимальный входной профиль, радиальная прочность наилучшим образом достигается путем уменьшения длины стеночных секций 64, а не увеличением количества проксимальных изгибов 60. С другой стороны, увеличение количества (более коротких) сегментов 54 при заданной общей длине трансплантата увеличит степень осевого укорачивания при радиальном расширении трансплантата. Таким образом, в выполнении, в котором следует избегать осевого укорачивания, увеличенная радиальная прочность может быть оптимизирована посредством выбора материала проволоки или толщины проволоки и других параметров при минимизации общего количества сегментов в трансплантате. Прочие геометрические следствия настоящего изобретения станут очевидны специалистам из приводимого здесь описания.
В одном выполнении проиллюстрированного на фиг.8А типа w приблизительно равно 2,0 мм ± 1 мм для проволоки диаметром 0,018 дюйма, d1 приблизительно равно 3 мм ± 1 мм, d приблизительно равно 20 мм ± 1 мм, с приблизительно равно 23 мм ± 1 мм, g приблизительно равно 17 мм, а приблизительно равно 3 мм ± 1 мм и b приблизительно равно 3 мм ± 1 мм. Конкретные значения всех вышеуказанных переменных могут значительно варьироваться в зависимости от желательной конфигурации проволоки с точки зрения даваемого здесь описания.
На фиг. 7 показан альтернативный образец проволоки, имеющий множество закругленных изгибов 70 на одной или нескольких стоечных секциях 64, которые используются для обеспечения дополнительных точек гибкости, для обеспечения улучшенных гидродинамических характеристик и поддержания трубчатой формы.
В еще одном выполнении проволочного каркаса, показанном на фиг.8, каждая пара смежных проксимальных и дистальных сегментов 76 и 78 может соединяться путем образования связей соответствующих проксимальных и дистальных изгибов. Таким образом, проксимальный изгиб 60 дистального сегмента 78 соединяется с соответствующим дистальным изгибом 62 проксимального сегмента 76, тем самым связывая проксимальный сегмент 76 и дистальный сегмент 78. Соединение соответствующих проксимальных изгибов 60 и дистальных изгибов 62 может выполняться любым из множества способов, как будет очевидно специалистам с точки зрения даваемого здесь описания. В проиллюстрированном выполнении соединение выполняется посредством использования связки 72. Связка 72 может быть петлей из такого металла, как нержавеющая сталь, швом, сварным соединением или другим типом соединения. Предпочтительно связка 72 является металлической петлей или кольцом, обеспечивающим шарнирное движение проксимального сегмента 76 по отношению к дистальному сегменту 78.
В одном примере внутри просветного сосудистого протеза в соответствии с настоящим изобретением проксимальный сегмент 76 снабжен шестью дистальными изгибами 62. Соответствующий дистальный изгиб 78 снабжен шестью проксимальными изгибами 60, чтобы существовало взаимно-однозначное соответствие. Связка 72 может обеспечиваться для каждой пары соответствующих изгибов 60, 62, так что шесть связок 72 существуют в плоскости, перпендикулярной продольной оси трансплантата на стыке между проксимальным сегментом 76 и дистальным сегментом 78. Альтернативно связка 72 может обеспечиваться не для всех соответствующих изгибов, например для каждого второго изгиба, каждого третьего изгиба или только на противоположных сторонах трансплантата. Распределение связок 72 в любом данном выполнении может быть выбрано для оптимизации желательных характеристик гибкости и прочих критериев выполнения данной конструкции.
Использование таких соединителей, как связка 72, улучшает прохождение трансплантата через искривленные участки сосуда. В частности, проволочный каркас 46, показанный на фиг.8, может быть изогнут вдоль плавной кривой так, что он будет и обладать искривленной конфигурацией, и иметь открытый центральный просвет, проходящий по нему в осевом направлении. Выполнению, показанному на фиг. 2, может оказаться сложнее соответствовать искривленному анатомическому строению при поддержании полной открытости центрального просвета. Способность сохранять полную открытость при прохождении по кривой может быть желательна в некоторых случаях, когда аорта не следует линейной форме в подпочечной (инфраренальной) области, показанной на фиг.1.
На фиг.8а проиллюстрирована развертка сформированной проволоки, пригодной для скручивания вокруг оси для получения структуры многосегментного каркаса, проиллюстрированного на фиг.8. В общем случае сформированная проволока по фиг. 8а подобна проволоке, показанной на фиг.3. Однако в то время, как любая пара дистальных изгибов 62 и проксимальных изгибов 60 выполнения по фиг. 3 перекрывают друг друга в осевом направлении для упрощения пропускания через них по окружности шва, соответствующие дистальный изгиб 62 и проксимальный изгиб 60 выполнения, показанного на фиг.8а, могут упираться концами друг в друга или почти друг в друга, как показано на фиг.8, принимая соединитель 72.
Подходящее осевое расположение дистального изгиба 62 по отношению к соответствующему проксимальному изгибу 60 может быть выполнено различными способами, наиболее традиционно путем подходящего изготовления соединительного изгиба 68 между смежными сегментами проволочного каркаса.
Фиг. 9-16 иллюстрируют альтернативные конфигурации изгиба в соответствии с настоящим изобретением. Фиг.9 показывает одно выполнение, имеющее проксимальные и дистальные изгибы в виде петель, а соединительный изгиб 68 остается в обычной конфигурации. В выполнении, показанном на фиг.10, проксимальные и дистальные изгибы, как и соединительный изгиб, имеют вид петли. Различные виды петель в соответствии с настоящим изобретением более подробно показаны на фиг.11-13, в том числе двухвитковая круглая петля (фиг.11), двухвитковая треугольная петля (фиг.12) и одновитковая треугольная петля (фиг.13). Петли могут использоваться для прохождения через них расположенного по окружности шва или проволоки вышеописанным способом.
Дополнительные выполнения проволочных конфигураций показаны на фиг.14-16. Фиг. 14 показывает выполнение проксимального изгиба 60 и дистального изгиба 62, в которых используются двойные изгибы для увеличения гибкости. Альтернативно фиг.15 показывает треугольные изгибы, имеющие более выраженный участок (dl) параллельной проволоки и соответственно более короткие стеночные секции 64. Еще одно выполнение проксимальных и дистальных изгибов показано на фиг.16, в нем треугольные изгибы содержат дополнительные точки сгибания в виде изгибов 70 стеночных сегментов.
На фиг. 17 и 18 проиллюстрированы устройство и способ развертывания в соответствии с предпочтительным выполнением настоящего изобретения. Доставляющий катетер 80, имеющий расширяющий наконечник 82, продвигается по направляющей проволоке 84 до тех пор, пока (анатомически) проксимальный конец 50 сжатого внутрипросветного сосудистого протеза 86 не расположится между почечными артериями 32 и 34 и аневризмой 40. Сжатый протез в соответствии с настоящим изобретением имеет диаметр в пределах от приблизительно 2 до приблизительно 10 мм. Предпочтительно диаметр сжатого протеза находится в пределах приблизительно от 3 до 6 мм (12-18 French). Более предпочтительно протез будет иметь размер 16F, 15F, 14F или меньше.
Протез 86 поддерживается в сжатой конфигурации ограничивающими стенками трубчатого доставляющего катетера 80, так что удаление этого ограничителя позволит протезу самостоятельно расшириться. Радиоконтрастный маркирующий материал может содержаться в доставляющем катетере 80 и/или протезе 86, по меньшей мере у проксимального и дистального концов, для упрощения отслеживания позиции протеза. Расширяющий конец 82 прикреплен к внутреннему сердечнику 92 катетера, как показано на фиг.18, причем внутренний сердечник 92 катетера и частично расширенный протез 88 освобождаются при вытягивании внешнего чехла доставляющего катетера 80. Внутренний сердечник 92 катетера также изображен в разрезе на фиг.19.
Когда внешний чехол вытянут, сжатый протез 86 остается в значительной мере зафиксированным по осевому расположению по отношению к внутреннему сердечнику 92 катетера и, следовательно, самостоятельно расширяется в определенном месте сосуда, как показано на фиг.18. Продолжающееся вытягивание внутреннего чехла приводит к полному развертыванию трансплантата. После развертывания расширенный внутрипросветный сосудистый протез расширен до диаметра в пределах приблизительно от 20 до 40 мм, что соответствует коэффициентам расширения приблизительно от 1:2 до 1:20. В предпочтительном выполнении коэффициенты расширения варьируются приблизительно от 1:4 до 1:8, более предпочтительно приблизительно от 1:4 до 1:6.
В дополнение к вышеописанному внешнему чехлу или вместо него протез 86 может удерживаться в сжатой конфигурации с помощью ограничивающего шнура, который может быть продет через протез или огибать протез, имеющий сжатый уменьшенный диаметр, с внешней стороны. После размещения протеза в месте назначения шнур может вытягиваться с проксимальной стороны из протеза, тем самым освобождая протез для самостоятельного расширения в месте назначения. Шнур может содержать любой из множества материалов, таких как шовный материал, полоски политетрафторэтилена, FEP, полиэфирное волокно и другие материалы, что очевидно для специалистов с точки зрения приводимого здесь описания. Ограничивающий шнур может проходить проксимально через полость в доставляющем катетере или вне катетера к проксимальному управляющему элементу. Управляющим элементом может быть вытяжная пластинка или кольцо, вращаемая катушка, скользящий разъединитель или другая конструкция, позволяющая проксимально вытягивать шнур. Шнур может проходить непрерывно по всей длине катетера или может быть соединен с другим подвижным вдоль оси элементом, таким как вытяжная проволока.
В общем случае расширенный диаметр трансплантата в соответствии с настоящим изобретением может быть любым диаметром, пригодным для целевого просвета или полого органа, в которых трансплантат должен развертываться. Для большинства артериальных сосудистых применений расширенный размер будет находиться в пределах от приблизительно 10 до приблизительно 40 мм. Абдоминальные аортальные применения обычно требуют, чтобы трансплантат имел расширенный диаметр в пределах от приблизительно 20 мм до приблизительно 28 мм, а, например, трансплантат порядка приблизительно 45 мм может быть полезен в грудной артерии. Вышеуказанные размеры относятся к расширенному размеру трансплантата в свободном состоянии, например лежащего на столе. В общем случае, трансплантат будет размещен в артерии, имеющей немного меньшее внутреннее сечение, чем расширенный размер трансплантата. Это позволяет трансплантату оказывать легкое положительное давление на стенку артерии, помогающее трансплантату удерживаться в течение времени до эндотелизации полимерного рукава 44.
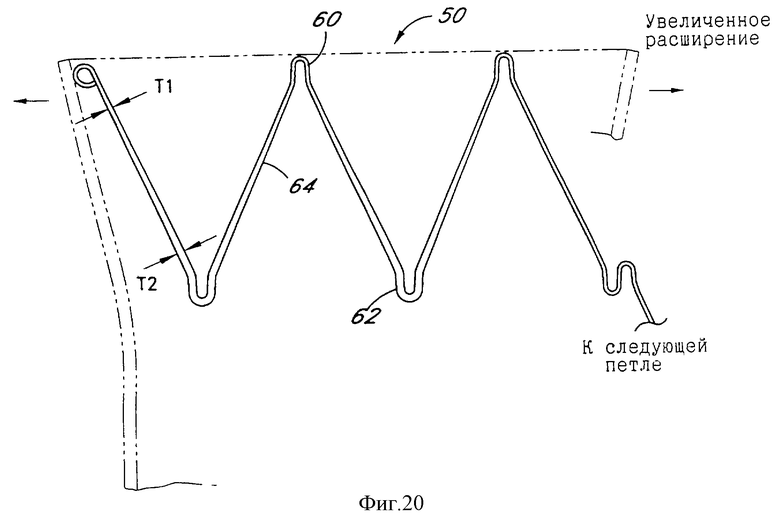
Радиальная сила, прилагаемая проксимальным сегментом 94 протеза к стенке аорты 30, обеспечивает уплотнение против утечки крови вокруг сосудистого протеза и стремится предотвратить осевую миграцию развернутого протеза. Как говорилось выше, эта радиальная сила может модифицироваться в соответствии с требованиями путем манипуляций различными конструкционными параметрами, в том числе осевой длиной сегмента и конфигурациями изгибов. В еще одном выполнении настоящего изобретения радиальное усилие может быть увеличено у проксимального, находящегося сверху по потоку конца путем изменений толщины проволоки, как показано на фиг.20. Отметим, что толщина проволоки постепенно увеличивается вдоль стеночных сегментов 64 от Т1 у проксимальных изгибов 60 до Т2 у дистальных изгибов 62. Следовательно, радиальное разгибание, обеспечиваемое дистальными изгибами 62, больше того, которое обеспечивается проксимальными изгибами 60, а радиальное усилие, таким образом, увеличено у проксимального конца 50 протеза. Т1 может варьироваться от приблизительно 0,001 до 0,01 дюйма, в то время как Т2 может быть в пределах от приблизительно 0,01 до 0,03 дюйма.
Альтернативное выполнение конфигурации проволоки, которая вызовет постепенное уменьшение радиальной нагрузки от проксимальных сегментов к дистальным сегментам, содержит постепенное или дискретное уменьшение толщины проволоки по всему проволочному каркасу от приблизительно от 0,01 до 0,03 дюйма у проксимального конца до приблизительно от 0,002 до 0,01 дюйма у дистального конца. Такое выполнение может использоваться для создания сходящегося на конус протеза. Альтернативно проволока может быть толще как у проксимального, так и у дистального концов для обеспечения большего радиального усилия и, таким образом, уплотняющей способности. Так, к примеру, толщина проволоки в проксимальном и дистальном сегментах может быть приблизительно от 0,01 до 0,03 дюйма, в то время как промежуточные сегменты могут конструироваться из более тонкой проволоки в пределах приблизительно от 0,001 до 0,01 дюйма.
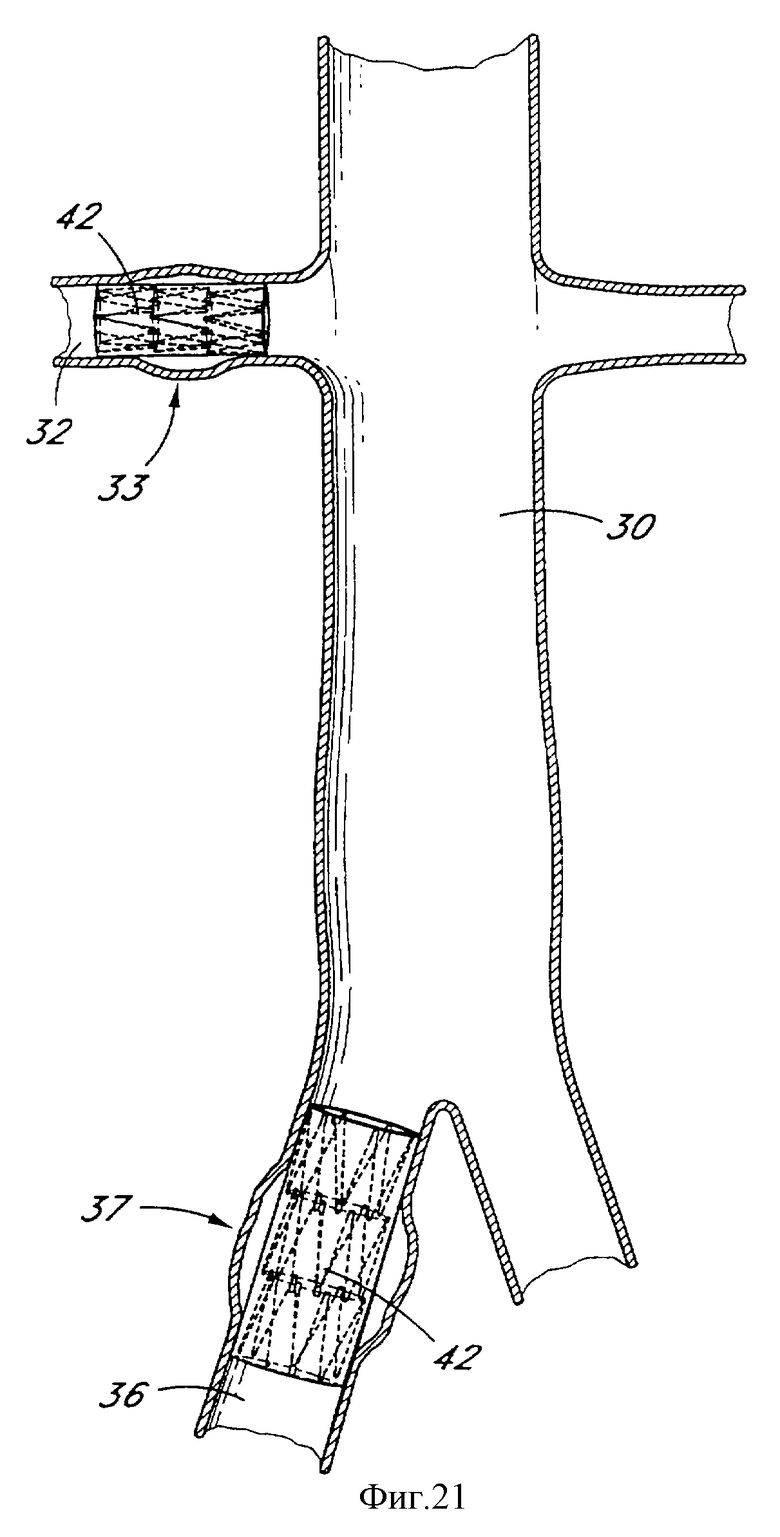
На фиг.21 проиллюстрированы два альтернативных места развертывания внутрипросветного сосудистого протеза 42 по настоящему изобретению. Например, симметричная аневризма 33 показана в правой почечной артерии 32. Расширенный внутрипросветный сосудистый протез 42 в соответствии с настоящим изобретением показан перекрывающим эту аневризму 33. Подобным образом показана аневризма правой подвздошной артерии 36 с протезом 42, развернутым для перекрывания подвздошной аневризмы 37.
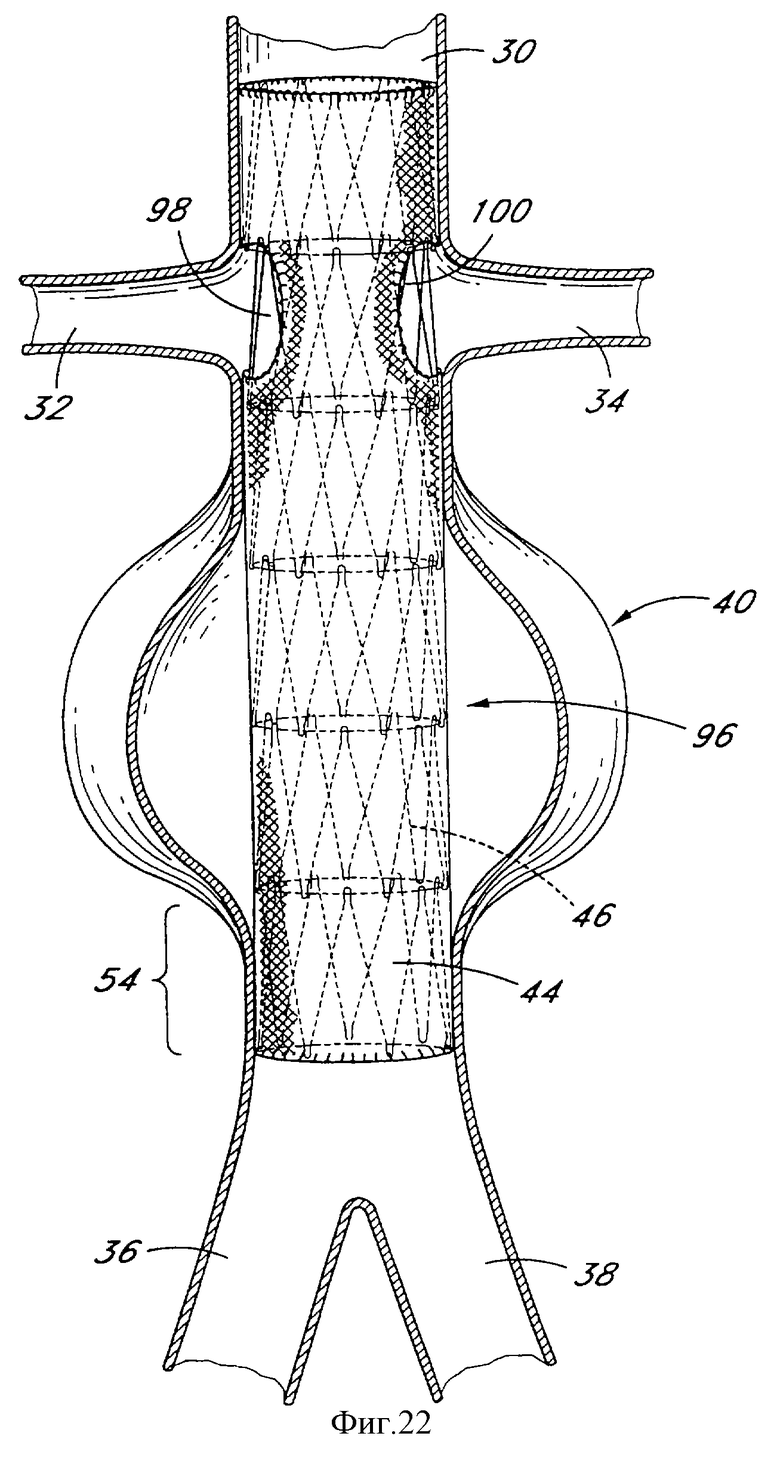
На фиг. 22 проиллюстрировано модифицированное выполнение внутрисосудистого протеза 96 в соответствии с настоящим изобретением. В выполнении, показанном на фиг. 22, внутрисосудистый протез 96 снабжен проволочным каркасом 46, имеющим шесть совмещенных вдоль оси сегментов 54. Однако, как и в предыдущих случаях, внутрисосудистый протез 96 может снабжаться отстоящими или смежными вдоль оси сегментами 54 в количестве от приблизительно 2 до приблизительно 10 или более в зависимости от клинических требований к конкретному выполнению.
Проволочный каркас 46 снабжается трубчатым полимерным рукавом 44, как уже обсуждалось выше. В настоящем выполнении, однако, в полимерном рукаве 44 предусматривается один или несколько боковых перфузионных портов или отверстий, таких как проиллюстрированные перфузионный порт 98 правой почечной артерии и перфузионный порт 100 левой почечной артерии.
Перфузионные порты в полимерном рукаве 44 могут быть полезны в выполнениях внутрисосудистого протеза 96 в различных клинических контекстах. Например, хотя фиг.1 и 22 иллюстрируют в целом симметричную аневризму 40, расположенную в линейной части абдоминальной части аорты, отстоящую по оси и от двухсторонне-симметричных правой и левой почечных артерий, и от двухсторонне-симметричных правой и левой подвздошных артерий, но и положение, и симметрия аневризмы 40, как и строение абдоминальной части аорты, может значительно различаться у различных пациентов. Вследствие этого внутрисосудистый протез 96 может иметь необходимость проходить мимо одной или обеих почечных артерий для адекватного закрепления внутрисосудистого протеза 96 и/или перекрывания аневризмы 40. Обеспечение одного или нескольких боковых перфузионных портов позволяет внутрисосудистому протезу перекрывать почечные артерии, позволяя потоку проходить через него, тем самым предотвращая "стентовое блокирование" почечных артерий. Может также предусматриваться, если это желательно, боковая перфузия через внутрисосудистый протез 96 для различных других артерий, в том числе вторых поясничных, яичковых, нижней брыжеечной, средней крестцовой и подобных, как будет хорошо понятно специалистам.
Внутрисосудистый протез 96 предпочтительно снабжается одним, а предпочтительно двумя или более радиоконтрастными маркерами для упрощения правильного размещения протеза 96 в артерии. В выполнении, имеющем перфузионные порты 98 и 100, такие как в проиллюстрированной конструкции, протез 96 должен быть правильно размещен и в осевом направлении, и в угловом, тем самым позволяя видеть и осевое, и угловое положение устройства. Альтернативно при условии, что конструкция доставляющего катетера имеет достаточную передачу вращающего момента, угловая ориентация трансплантата может быть скоординирована с помощью индексированного маркера на проксимальном конце катетера, так что катетер может вращаться, а правильное расположение по отношению к правой и левой почечным артериям определяется по внешнему указателю угловой ориентации.
В альтернативном выполнении полимерный рукав 44 проходит через аневризму 40, но заканчивается в подпочечной зоне. В этом выполнении проксимальная зона 55 протеза 96 содержит проволочный каркас 46 без полимерного рукава 44. В этом выполнении протез 96 также выполняет функцию закрепления в области почечных артерий, но не препятствует почечной перфузии. Таким образом, полимерный рукав 44 может покрывать от приблизительно 50% до приблизительно 100% осевой длины протеза 96 в зависимости от желательной длины непокрытого проволочного каркаса 46 в целях закрепления и/или боковой перфузии. В отдельных выполнениях полимерный рукав 44 может покрывать от приблизительно 70% до приблизительно 80%, и в одном четырехсегментном выполнении, имеющем один открытый сегмент, 75% от общей длины протеза 96. Непокрытый проволочный каркас может располагаться только на одном конце протеза 96, например, для пересечения почечных артерий. Альтернативно открытые части проволочного каркаса 46 могут предусматриваться на обоих концах протеза, например, для закрепления.
В качестве дальнейшей альтернативы предусматривается двухсекционный полимерный рукав 44. Первая дистальная часть перекрывает аневризму 40 и имеет проксимальный конец, находящийся дистально по отношению к почечным артериям. Вторая, проксимальная часть полимерного рукава 44 поддерживается проксимальной частью проволочного каркаса 46, которая располагается выше почечных артерий. Эта конструкция оставляет путь для кругового бокового потока через боковую стенку сосудистого протеза 96, который может быть совмещен по оси с почечными артериями безотносительно к угловой ориентации.
Осевая длина зазора между проксимальным и дистальным сегментами полимерного рукава 44 может регулироваться в зависимости от размера поперечного сечения отверстия почечной артерии, как и от возможного осевого несовмещения между правой и левой почечными артериями. Хотя правая почечная артерия 32 и левая почечная артерия 34 показаны на фиг.22 концентрически расположенными на противоположных сторонах абдоминальной части аорты, точки ответвления от абдоминальной части аорты правой и левой почечных артерий могут отстоять друг от друга по длине абдоминальной части аорты, что известно специалистам. В общем случае диаметр отверстия почечной артерии в осевом направлении по длине абдоминальной части аорты попадает в диапазон от приблизительно 7 см до приблизительно 20 см для типичного взрослого пациента.
Клинические и конструкционные вопросы, разрешаемые данным изобретением, включают в себя обеспечение достаточного уплотнения между верхним по направлению потока концом сосудистого протеза и стенкой артерии, обеспечение достаточной длины для перекрывания абдоминальной аортальной аневризмы, обеспечение достаточной прочности стенки для поддержания перекрывания аневризмы и обеспечение достаточного коэффициента расширения для того, чтобы минимальный чрескожный осевой диаметр мог быть использован для введения сосудистого протеза в сжатой конфигурации.
Известные на данный момент процедуры используют 7-мм проводник (18 French), который требует хирургической процедуры для введения устройства доставки трансплантата. В соответствии с настоящим изобретением профиль проводника значительно уменьшается. Выполнения настоящего изобретения могут конструироваться с профилем 16 French, 15 French, 14 French или менее (то есть 3-4 мм), тем самым позволяя размещать внутрипросветный сосудистый протез по настоящему изобретению посредством чрескожной процедуры. Вдобавок, внутрипросветный сосудистый протез по настоящему изобретению не требует послеимплантационного расширения баллона, может конструироваться с минимальным осевым укорачиванием после радиального расширения и избегает недостатков, связанных с нитиноловыми трансплантатами.
Хотя подробно было описано несколько предпочтительных выполнений изобретения и их варианты, их прочие модификации и способы использования и медицинского применения будут очевидны для специалистов. Соответственно следует понимать, что различные применения, модификации и замены могут делаться без отхода от сущности изобретения или объема формулы изобретения.


Изобретение относится к медицине, а именно к сердечно-сосудистой хирургии. Изобретение обеспечивает протезирование для перекрытия абдоминальной аортальной аневризмы. Протез содержит трубчатый проволочный каркас с проксимальным и дистальным концом и проходящий через протез центральный просвет. Каркас содержит, по меньшей мере, первый и второй смежные в осевом направлении трубчатые сегменты. Каждый трубчатый сегмент содержит последовательность проксимальных и дистальных изгибов. Трубчатые сегменты соединены проходящим между ними соединителем. Первый и второй сегменты и соединитель выполнены из одного куска проволоки. По меньшей мере, первый дистальный изгиб в первом трубчатом сегменте соединен, по меньшей мере, с первым проксимальным изгибом во втором трубчатом сегменте. По меньшей мере, первый проксимальный изгиб и первый дистальный изгиб содержат на себе петлю. Изобретение также касается способа изготовления внутрипросветного протеза, многозонного внутрипросветного протеза и способа имплантации внутрипросветного сосудистого протеза. 5 с. и 38 з.п. ф-лы, 22 ил.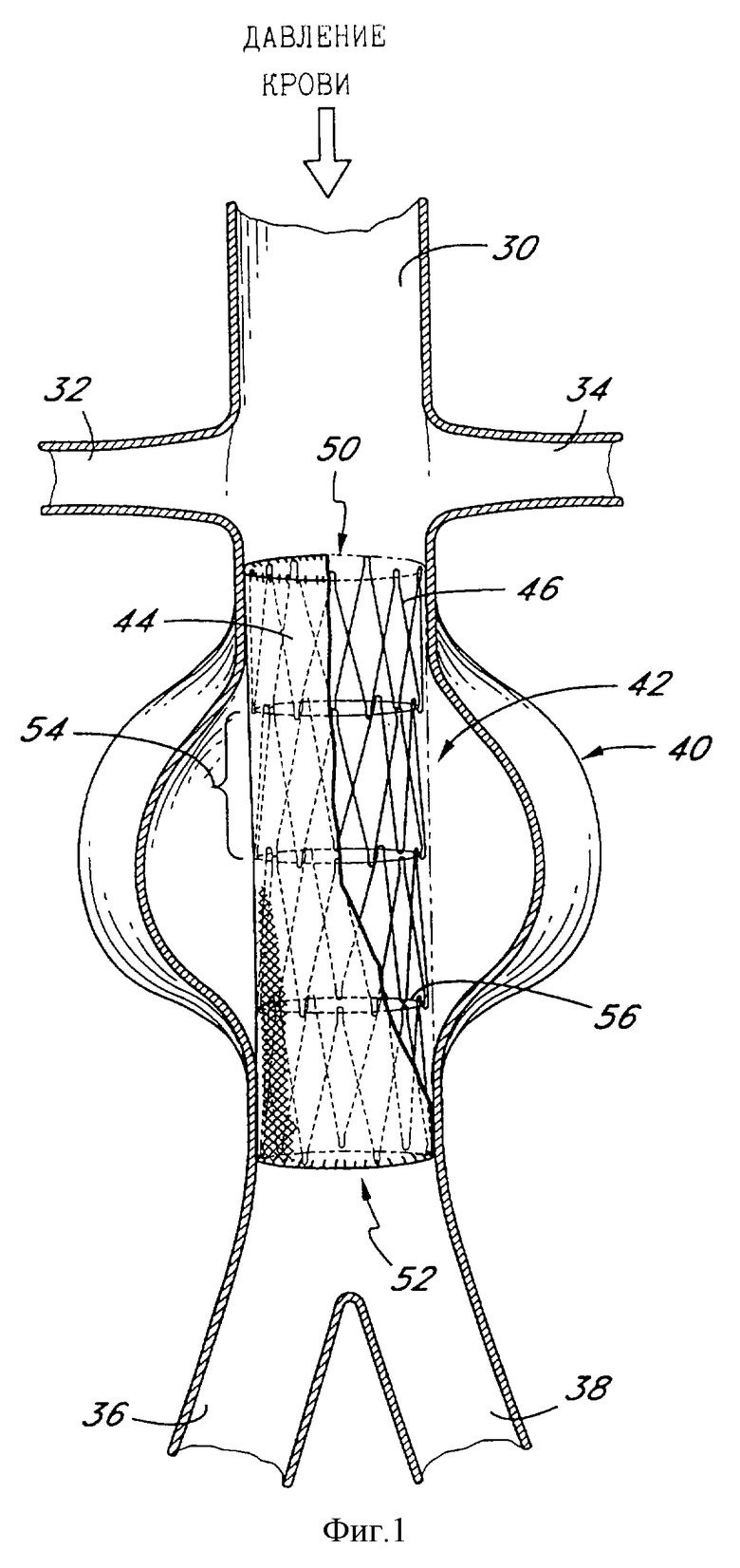
| US 5135536 А, 04.08.1992 | |||
| US 5554181 А, 10.09.1996 | |||
| US 5314472 А, 24.04.1994 | |||
| US 4850999 А, 25.07.1989 | |||
| Бесколесный шариковый ход для железнодорожных вагонов | 1917 |
|
SU97A1 |
| Устройство для изменения поперечного сечения сосудов | 1983 |
|
SU1311723A1 |
Авторы
Даты
2003-07-10—Публикация
1998-06-15—Подача