Изобретение относится к медицине, в частности к комбустиологии, и предназначено для лечения ожогов IIIa степени.
Одним из важнейших аспектов лечения больных с ожогами является местное лечение ожоговых ран, значение которого многократно возрастает при обширных, более 20% поверхности тела, поверхностных ожогах. Именно этим больным не показано агрессивное хирургическое вмешательство в течение раневого процесса. По всем существующим канонам хирургии эпителизация поверхностных ожоговых ран, т.н. субдермальных ожогах, должна происходить самостоятельно. При степени ожога IIIа степени наступает полный некроз эпидермиса и частичный некроз сосочкового слоя дермы. Эпителиальный покров способен восстанавливаться за счет сохранившихся в глубоких слоях дермы эпителиальных стволовых клеток придатков кожи - волосяных фолликулов, сальных и потовых желез. Восстановление полноценного эпителиального покрова происходит через стадию образования тонкого струпа, под которым и осуществляется регенерация за счет островковой (из придатков кожи) и краевой (за счет окружающего рану эпителия неповрежденной кожи) эпителизации. Такое течение раневого процесса может проходить без всяких осложнений, и ожоговая рана самостоятельно эпителизируется в течение 20-23 дней. Вместе с тем, при обширных поверхностных ожогах IIIа степени (площадь ожогов более 20% поверхности тела) течение раневого процесса чревато возникновением гнойных осложнений, расплавлением струпа, интоксикацией, развитием ожоговой болезни, когда под влиянием бактериальной инвазии погибают придатки кожи - источники ожидаемой эпителизации, что требует других подходов к лечению ожоговых ран.
Известны средства для лечения ран, основой которых является коллаген, например, коллагеновые губки, разнообразные повязки на основе коллагена с добавлением антисептиков (Г.И.Назаренко, И.Ю.Сугурова, С.П.Глянцев, «Рана. Повязка. Больной», М., Медицина, 2002).
Однако эти повязки имеют ограниченное применение из-за недостаточности клинической эффективности, особенно при лечении ожоговых ран.
Наиболее близким техническим решением является способ лечения ожогов IIIa степени с помощью повязок из нативного коллагена на перфорированных пленочных покрытиях (Р.Д.Бодун, кан.дисс. «Применение биопокрытия с дермальным нативным коллагеном при лечении ожогов II-III степени», Саратов, 2004).
При лечении такой повязкой эпителизация ожоговых ран наступает на 15-16 сутки после травмы и на 5-6 суток раньше, чем происходит самостоятельная эпителизация раны.
Задачей изобретения является сокращение сроков этипелизации ожоговых ран IIIa степени.
Поставленная задача решается тем, что в биологической повязке для лечения ожогов IIIa степени, состоящей из полимерной перфорированной пленки с губчатым покрытием на основе лиофилизированного нативного коллагена, перфорированная пленка выполнена из поликарбосил-поликарбонатного полимера «Карбосил-П», а губчатое покрытие состоит из коллагена типа I, пропитанного сывороткой здоровых доноров с фенотипом AB(IV) Rh- Kell- или AB(IV) четвертая, резус принадлежность (Rh) отрицательная, Келл (К) отрицательная, и имеет толщину не более 1 мм.
Известно, что эпителизации ожоговой раны IIIa степени предшествует восстановление коллагеновой сети дермы. При краевой эпителизации кожной раны организация коллагенового марикса всегда предшествует продвижению языков эпителия по раневому ложу. При субдермальных ожогах кожи в 1-2 сутки после ожога во внешнем окружении резидентной эпителиальной стволовой клетки кожных дериватов содержатся практически все необходимые для ее активации стимулы. Однако при ожоге IIIa степени тепловое воздействие полностью уничтожило тонкую коллагеновую сеть папиллярного слоя дермы кожи, обеспечивающую закрепление и движение клеток. В этих условиях эпителиальная стволовая клетка не способна реализовать свой потенциал при отсутствии матрикса, чем обоснована необходимость в экзогенном замещении межклеточного коллагенового матрикса дермы. Коллаген типа I, содержащийся в организме в наибольшем количестве (более 70%), является главным компонентом экстраклеточного матрикса соединительной ткани, секретируется в основном фибробластами и рядом других клеток (кератиноциты, эндотелиоциты и др.).
Однако для стимуляции репаративного процесса одного коллагена недостаточно. Известно, что в процессе репарации тканей ведущая роль принадлежит ростовым факторам. Тромбоцитарный фактор роста (PDGF-BB) является главным митогеном клеток соединительной ткани и основных типов клеток кожи и стимулирует клеточное деление, изменяет форму и подвижность клеток. В качестве источника тромбоцитарного фактора роста (PDGF-BB) предложено использовать сыворотку крови здоровых доноров с фенотипом А В (IV) Rh- Kell- или AB(IV) четвертая, резус принадлежность (Rh) отрицательная, Келл (К) отрицательная (А.А.Рагимов, Н.Г.Дашкова «Трансфузионная иммунология», Москва, изд-во МИА, 2004, с.72-73).
В силу своих физико-химических свойств коллаген типа I нерастворим при физиологических значениях ионной силы среды, поэтому утилизация экзогенного коллагена возможна только за счет прямого фагоцитоза. Толстые пласты коллагеновой губки пропитываются раневым экссудатом и, в основном, выполняют роль субстрата для микробной флоры раны. Поэтому предложено использовать коллагеновую губку толщиной не более 1 мм. Но так как у тонких коллагеновых губок низкая механическая устойчивость, предложено в качестве основы для коллагеновой губки использовать перфорированную пленку из поликарбосил-поликарбонатного полимера «Карбосил-П». Пленка представляет собой прозрачную, перфорированную искусственную мембрану, которая по своим характеристикам газопроницаемости подобна здоровой человеческой коже, обеспечивает хороший газообмен, благоприятно влияет на метаболические процессы в ране, что проявляется отсутствием болевых ощущений, легко моделирует рельеф раны, обеспечивая прочный контакт с поверхностью раны. В таблице №1 представлены данные основных свойств пленки.
Предложенную повязку готовят следующим образом: коллаген типа I наносят тонким слоем на полимерную пленку и лиофилизируют. Приготовленную таким образом повязку герметично упаковывают, стерилизуют γ-лучами (2,5 кГр) и хранят при комнатной температуре. На фото №1 представлен внешний вид повязки.
Для получения сыворотки кровь забирают от донора, прошедшего тестирование на гемотрансмиссивные инфекции (ВИЧ, гепатиты В и С, сифилис), в условиях отделения переливания крови. Сразу после отделения сгустка центрифугированием сыворотку разливают в 50 мл флаконы, герметично укупоривают и хранят при температуре -20°С. Перед употреблением сыворотку размораживают в теплой воде. Коллагеновую губку смачивают сывороткой и накладывают на ожоговую поверхность после выполнения туалета раны. Биологическую повязку фиксируют влажно-высыхающей марлевой повязкой.
Биологическую повязку используют следующим образом. В течение 1-2 суток после получения ожога больному в условиях перевязочной производят туалет раны с помощью тампонов, смоченных асептическими растворами (например, раствором хлоргексидина), которыми максимально удаляют все поврежденные ткани. На подготовленные таким образом раневые поверхности ожогов IIIa степени накладывают биологические повязки на основе коллагена типа I с PDGF-BB. Повязки фиксируют на теле влажно-высыхающими марлевыми повязками. Через 20-30 минут после наложения повязки все пациенты отмечали снижение болевых ощущений, что позволило снизить дозы обезболивающих препаратов. Через 3 суток выполняют этапную перевязку. Биологическую повязку легко и безболезненно (в силу гидрофобной природы полимерной пленки) удаляют с поверхности ран, равномерно покрытых тонким слоем неоэпителия. Раны закрывают влажно-высыхающими марлевыми повязками, защищая их от высыхания и механических повреждений.
К 7-м суткам на ранах, на которые была наложена биологическая повязка, формируется зрелый многослойный эпителий. Клинические результаты подтверждают морфологические исследования биоптатов.
Клинические примеры
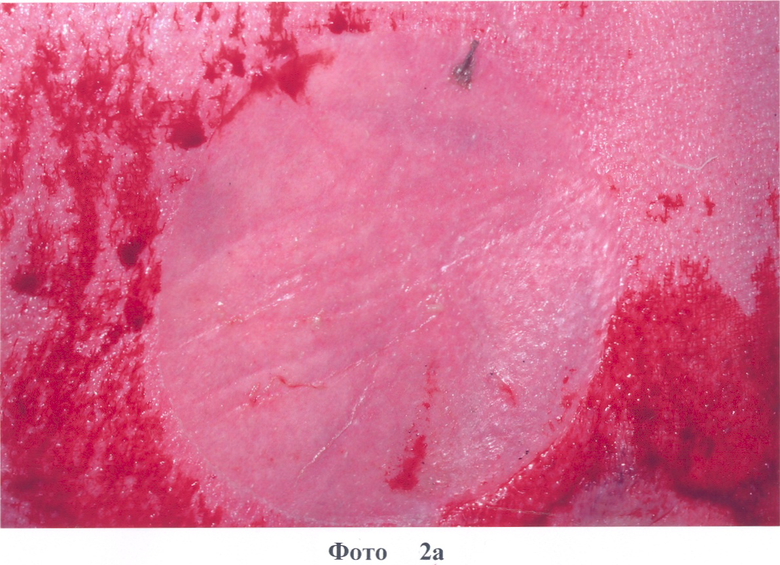
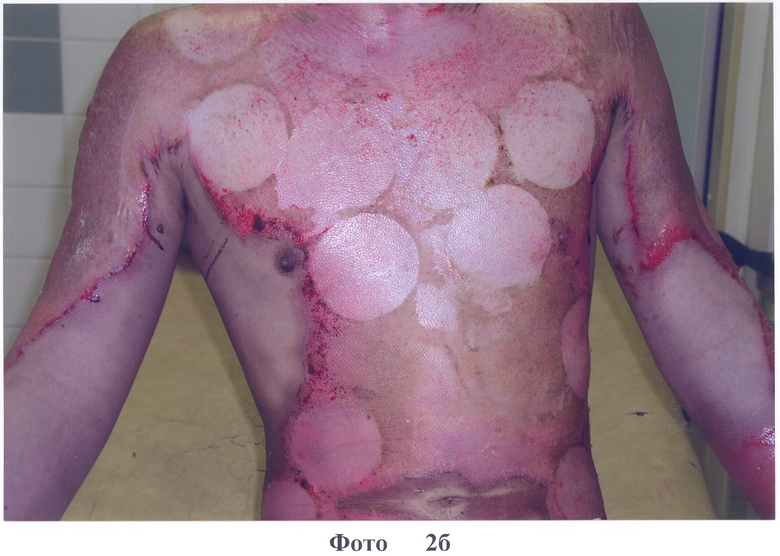
1. Больной А., 18 лет, диагноз: ожог пламенем IIIa степени 45% п.т. Доставлен через 4 часа после травмы. Наложение повязок на основе коллагена типа I с PDGF-BB через 18 часов после травмы. На 3-и сутки после наложения повязки сформировался неоэпителий по всем поверхностям (фото 2а). На 8-е сутки в областях наложения биологических повязок наблюдалась безрубцовая эпителизация всех поверхностей ожоговых ран, формирование зрелого эпителия (фото 2б). Больной выписан в удовлетворительном состоянии.
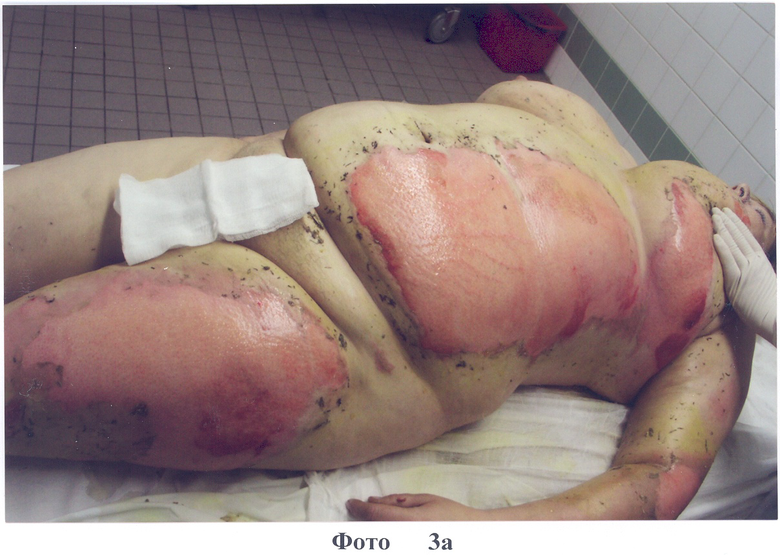
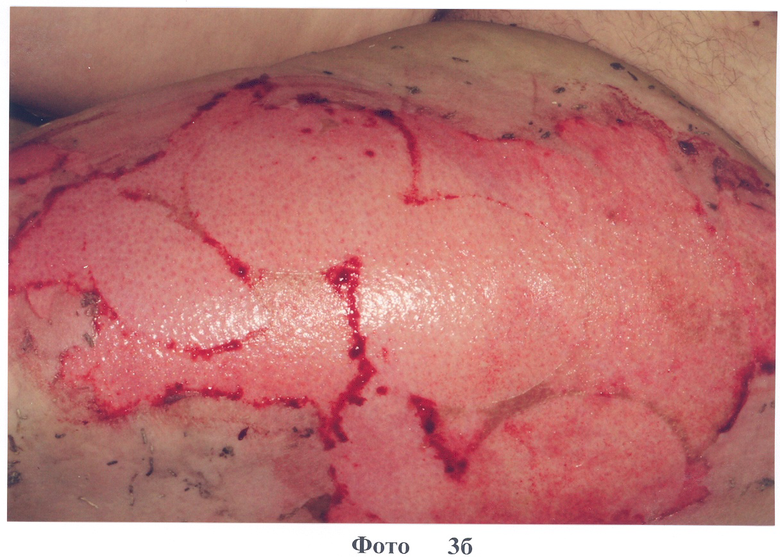
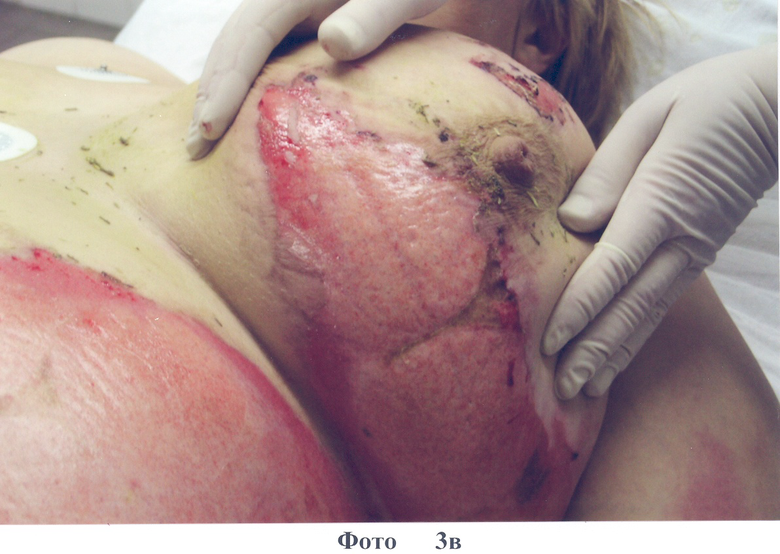
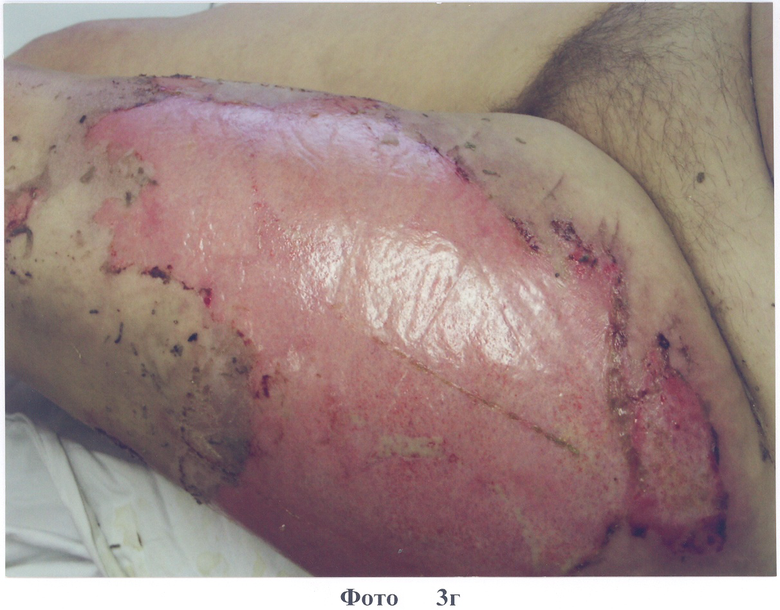
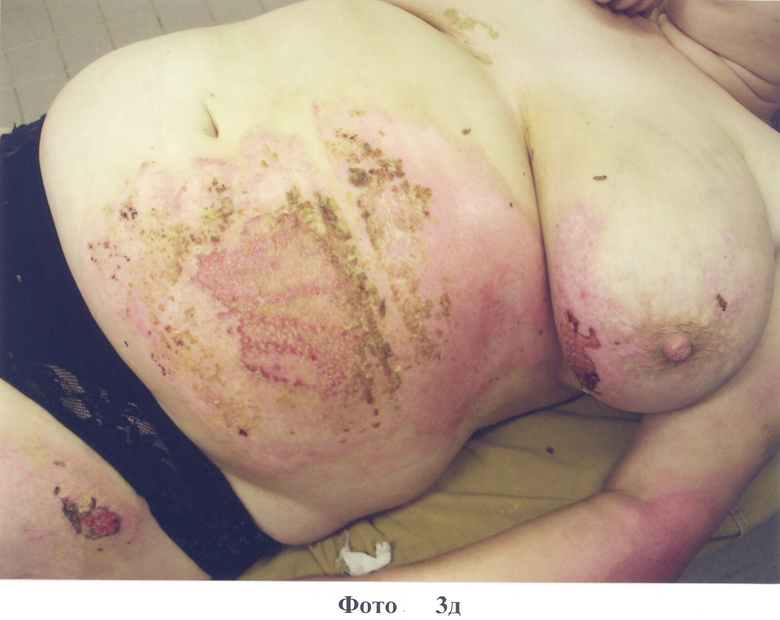
2. Больная О., 37 лет, диагноз: ожог кипятком IIIa степени 20% п.т. Доставлена через 2 часа после травмы. На следующий день наложены повязки на основе коллагена типа I с PDGF-BB (фото 3а). На 3-и сутки отмечено формирование неоэпителия по всей поверхности ожоговых ран (фото 3б). На 5-е сутки после травмы в областях наложения повязок с коллагеном наблюдается по всей поверхности ран эпителизация (фото.3 в, г). На 9 сутки после травмы отмечено заживление всех ран, без формирования гипертрофированного рубца (см. фото 3д). Больная выписана в удовлетворительном состоянии.
3. Больной И., 31 год, диагноз: ожог пламенем IIIa степени 27% п.т. Доставлен через 2 часа после травмы. Через 16 часов после травмы на ожоговые раны наложены повязки на основе коллагена типа I с PDGF-BB. Всего биологическими повязками закрыто 25% п.т. На 3-и сутки наблюдалось формирование неоэпителия по всем поверхностям. На 7-е сутки в областях наложения повязок с коллагеном зафиксирована полная безрубцовая эпителизация ран.
4. Больной А., 71 год, диагноз: ожог пламенем II-IIIa степени 10% п.т. Доставлен через 2,5 часа после травмы. На следующий день на раны наложены повязки на основе коллагена типа I с PDGF-BB. Биологическими повязками закрыто 9% п.т. На 3-и сутки наблюдалось формирование неоэпителия по всем поверхностям. На 7-е сутки в областях наложения повязок с коллагеном наблюдалась полноценная безрубцовая эпителизация.
С помощью предложенной биологической повязки было проведено лечение 87 больных с ожогами IIIa степени. Получен хороший клинический эффект: эпителизация ран на 7-8 сутки с формированием зрелого многослойного эпителия. Таким образом, использование биологической повязки позволило сократить сроки лечения по сравнению с протатипом в 2 раза и по сравнению с самостоятельной эпителизацией в 3 раза. Биологическая повязка позволяет избежать развития гнойно-некротических осложнений и развития гипертрофированных рубцов, резко сократить расход дорогостоящих медикаментов.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ИНФИЦИРОВАННЫХ ОЖОГОВЫХ РАН IIIA СТЕПЕНИ | 2010 |
|
RU2455997C2 |
| СПОСОБ ЛЕЧЕНИЯ ОЖОГОВЫХ РАН | 2006 |
|
RU2320349C1 |
| СПОСОБ ЛЕЧЕНИЯ ОЖОГОВОЙ РАНЫ | 2008 |
|
RU2373944C1 |
| СПОСОБ МЕСТНОГО ЛЕЧЕНИЯ РАН С ПОМОЩЬЮ БИОЛОГИЧЕСКОЙ ПОВЯЗКИ, СОДЕРЖАЩЕЙ ЖИВЫЕ КЛЕТКИ ЛИНИИ ДИПЛОИДНЫХ ФИБРОБЛАСТОВ ЧЕЛОВЕКА | 2013 |
|
RU2526811C1 |
| Способ регионального лечения трофической язвы | 2016 |
|
RU2657806C2 |
| ПЛЕНКООБРАЗУЮЩИЙ АЭРОЗОЛЬ ДЛЯ ЗАЩИТЫ РАН ПРИ ЛЕЧЕНИИ И СПОСОБ ЕГО ПРИМЕНЕНИЯ | 2006 |
|
RU2312658C1 |
| ПОВЯЗКА ДЛЯ ЗАКРЫТИЯ И ЛЕЧЕНИЯ ОЖОГОВ | 2004 |
|
RU2275179C2 |
| БИОЛОГИЧЕСКАЯ КОМПОЗИЦИЯ ДЛЯ ЛЕЧЕНИЯ РАН "КОЛЛАХИТ" | 1996 |
|
RU2108114C1 |
| КОМБИНИРОВАННЫЙ ТРАНСПЛАНТАТ ДЕРМАЛЬНОГО МАТРИКСА С МЕЗЕНХИМАЛЬНЫМИ МУЛЬТИПОТЕНТНЫМИ СТРОМАЛЬНЫМИ КЛЕТКАМИ, СПОСОБ ЕГО ПОЛУЧЕНИЯ И СПОСОБ ЛЕЧЕНИЯ РАН С ЕГО ИСПОЛЬЗОВАНИЕМ | 2013 |
|
RU2526813C1 |
| СПОСОБ ОПЕРАТИВНОГО ЛЕЧЕНИЯ ОЖОГОВЫХ РАН | 2018 |
|
RU2673806C1 |
Изобретение относится к медицине, в частности к комбустиологии, и предназначено для лечения ожогов IIIa степени. Биологическая повязка состоит из полимерной перфорированной пленки, выполненной из поликарбоксил-поликарбонатного полимера «Карбосил-П», с губчатым покрытием. Губчатое покрытие имеет толщину не более 1 мм и содержит нативный лиофилизированный коллаген типа I, пропитанный сывороткой здоровых доноров с фенотипом AB(IV) Rh- Kell-. Биологическую повязку применяют в 1-2 сутки после ожоговой травмы. Использование биологической повязки уже к 5-7 суткам приводит к полноценной регенерации эпителия без формирования гипертрофического рубца, что позволяет сократить сроки эпителизации по сравнению с самостоятельной эпителизацией в 3 раза и в 2 раза. 1 табл., 3 ил.
Биологическая повязка для лечения ожогов IIIa степени, состоящая из полимерной перфорированной пленки с губчатым покрытием на основе лиофилизированного нативного коллагена, отличающаяся тем, что перфорированная пленка выполнена из поликарбосил-поликарбонатного полимера «Карбосил-П», а губчатое покрытие состоит из коллагена типа I, пропитанного сывороткой здоровых доноров с фенотипом AB(IV) Rh- Kell- и имеет толщину не более 1 мм.
| БОДУН Р.Д | |||
| Диссертация | |||
| Применение биопокрытий с дермальным нативным коллагеном при лечении ожогов II-III А степени, дис | |||
| на соиск | |||
| учен | |||
| степ | |||
| канд | |||
| мед | |||
| наук, 2004 | |||
| МЕДИЦИНСКАЯ ПОВЯЗКА | 1995 |
|
RU2125859C1 |
| УСОВЕРШЕНСТВОВАННОЕ РАНЕВОЕ ПОКРЫТИЕ ДЛЯ УЛУЧШЕНИЯ ЗАЖИВЛЕНИЯ РАН | 2000 |
|
RU2245722C2 |
Авторы
Даты
2008-01-10—Публикация
2006-06-27—Подача