Предлагаемое изобретение относится к медицине, а именно к хирургической гастроэнтерологии, и может быть использовано в хирургии осложненных низких язв двенадцатиперстной кишки (ДПК). Предложенная технология хирургического лечения рассчитана на уровень специализированного хирургического гастроэнтерологического стационара.
По данным отечественных авторов, язвенная болезнь ДПК обнаруживается примерно у 12-18% взрослого населения (Комаров Ф.И., 1995), а низкие язвы, по данным литературы, встречаются в 3-8% случаев.
Хирургическое лечение осложненной язвенной болезни ДПК продолжает быть жизненно важной проблемой в хирургии, несмотря на достигнутые успехи в ее консервативном лечении. Околососочковые или постбульбарные язвы ДПК являются относительно редким, но грозным осложнением язвенной болезни.
В хирургическом лечении низких дуоденальных язв остается высоким процент послеоперационных осложнений и летальных исходов из-за ятрогенного повреждения холедоха и протоков поджелудочной железы.
Многочисленные органосохраняющие технологии в объеме ваготомии и дренирующих операций при низких язвах выполняют или без вмешательства на самой язве, или с прошиванием кровоточащей язвы и тампонированием кратера язвы стенкой желудка или двенадцатиперстной кишки, что может стать причиной таких осложнений, как панкреатит, панкреонекроз, несостоятельность швов и перитонит.
Основным недостатком большинства известных способов хирургического лечения осложненных околососочковых язв является отсутствие гарантированной технологии защиты протоков от ятрогенного повреждения, сдавления, прошивания, так как не устраняют стаз, гипертензию, не предупреждают развития стриктуры протоков, не гарантирует гемостаз. Это является причиной развития в раннем послеоперационном периоде острого панкреатита, рецидива кровотечения, а в отдаленном периоде - рубцовой стриктуры протоков.
Известен способ хирургического лечения низких осложненных пенетрацией и кровотечением гигантских дуоденальных язв, предложенный Оноприевым В.И. и соавторами (патент на изобретение №2259169 от 05.03.2004). Этот способ позволяет выполнять радикальную дуоденопластику с пластикой санториниева протока, обнаженного или поврежденного в кратере поджелудочной железы пенетрирующей язвой. Производят резекцию сегмента двенадцатиперстной кишки, вовлеченного в язвенный процесс, выделяют в кратере язвы конец санториниева протока, выполняют оментопластику кратера и проводят проток через прокол в сальнике, далее при ширине протока не более 2 мм проводят проток через прокол задней стенки проксимальной или дистальной культи двенадцатиперстной кишки, фиксируют его швами к краям прокола в слизистой оболочке со свободным свисанием его культи в просвет кишки и выполняют радикальную дуоденопластику, а при ширине протока 3-5 мм его вшивают в заднюю линию дуоденального анастомоза или в заднюю линию швов дуоденальной раны при выполнении радикальной дуоденопластики.
К недостатку способа следует отнести отсутствие возможности выполнить дуоденопластику при рубцово-язвенных деформациях луковицы ДПК с поражением как малого, так и большого дуоденальных сосочков. Полное поперечное пересечение двенадцатиперстной кишки приводит к прерыванию интрадуоденальных сосудистых и нервных связей, с последующим нарушением моторно-эвакуаторных функций двенадцатиперстной кишки.
В качестве ближайшего аналога принят способ хирургического лечения осложненных околососочковых язв двенадцатиперстной кишки, предложенный Оноприевым В.И. и Рововым А.А. (патент на изобретение №1674812 от 16.04.1993). Этот способ позволяет выполнять радикальную дуоденопластику в непосредственной близости от большого дуоденального сосочка (БДС).
Способ выполняют следующим образом.
Производят радикальное иссечение сегмента двенадцатиперстной кишки, вовлеченного в язвенный процесс, выполняют мобилизацию задней стенки дистального конца, минуя участок расположения БДС. Заднюю стенку от сосочка ушивают в продольном направлении на протяжении 1,5-2,0 см и накладывают дуодено-дуоденальный анастомоз «конец в конец».
К недостатку способа следует отнести возможность развития послеоперационного панкреатита в результате развития отека слизистой ДПК, особенно если у больного до операции имелся стенозирующий папиллит, а также данный способ не позволяет выполнить радикальную дуоденопластику при межсосочковой локализации осложненной язвы или рубцово-язвенного стеноза.
Задачи: улучшить результаты лечения осложненной низкой околососочковой язвы, сократить летальность и послеоперационные осложнения, уменьшить сроки лечения больных с указанной патологией, улучшить качество жизни и снизить сроки нетрудоспособности и инвалидности.
Техническим результатом предлагаемого способа является то, что путем выполнения радикальной дуоденопластики при осложненной низкой язве двенадцатиперстной кишки с поражением большого и малого дуоденальных сосочков заявленным способом достигается возможность не только радикального устранения осложненной язвы двенадцатиперстной кишки при данном сложном варианте рубцово-язвенного поражения, когда другие виды дуоденопластики технологически не применимы, но и полностью восстановить анатомическую структуру двенадцатиперстной кишки, большого и малого дуоденального сосочков, терминального отдела холедоха, сохранить мостик по большой кривизне, который обеспечивает непрерывность нервно-мышечных связей, что позволяет существенно улучшить функциональные результаты оперативных вмешательств при осложненных околососочковых язвах двенадцатиперстной кишки, предотвратить развитие панкреатита, панкреонекроза и моторно-эвакуаторных нарушений в послеоперационном периоде, избежать развития несостоятельности швов дуоденальной раны.
Сущностью изобретения является то, что из рубцово-язвенного очага выделяют малый и большой дуоденальные сосочки, при этом иссекают рубцово-измененные ткани ДПК по малой кривизне, передней стенке, задней стенке в межсосочковом промежутке, с сохранением нервно-мышечного мостика по большой кривизне и латеральной части задней стенки ДПК, большой дуоденальный сосочек отсекают от дистального конца двенадцатиперстной кишки с частью дуоденальной стенки, после чего дистальный конец двенадцатиперстной кишки смещают в оральном направлении, имплантируют в него большой дуоденальный сосочек через прокол задней стенки и формируют заднюю линию анастомоза, начиная от середины медиального края мостика, с использованием тканей предварительно выведенного из-под корня брыжейки тонкой кишки дистального конца ДПК и формируют углообразный анастомоз передне-боковых стенок двенадцатиперстной кишки.
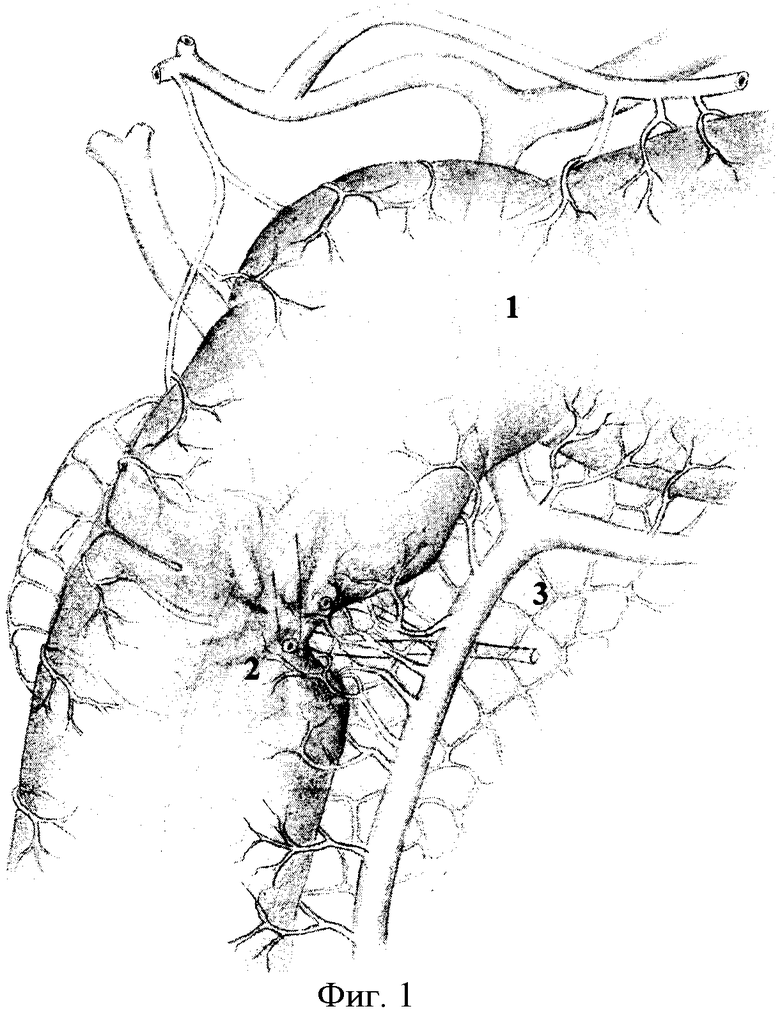
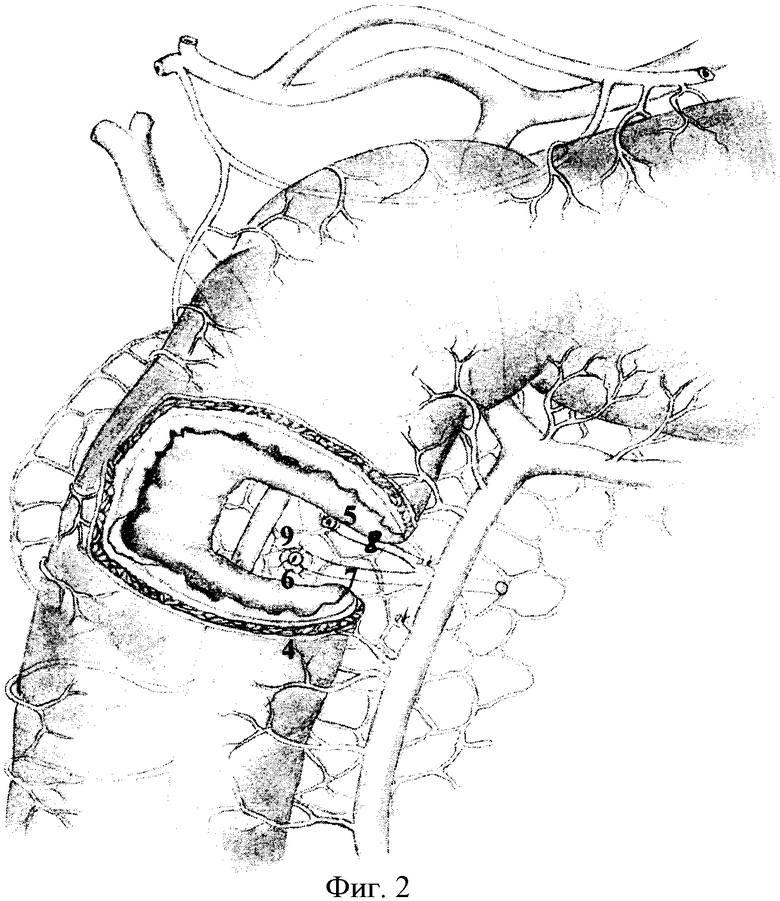
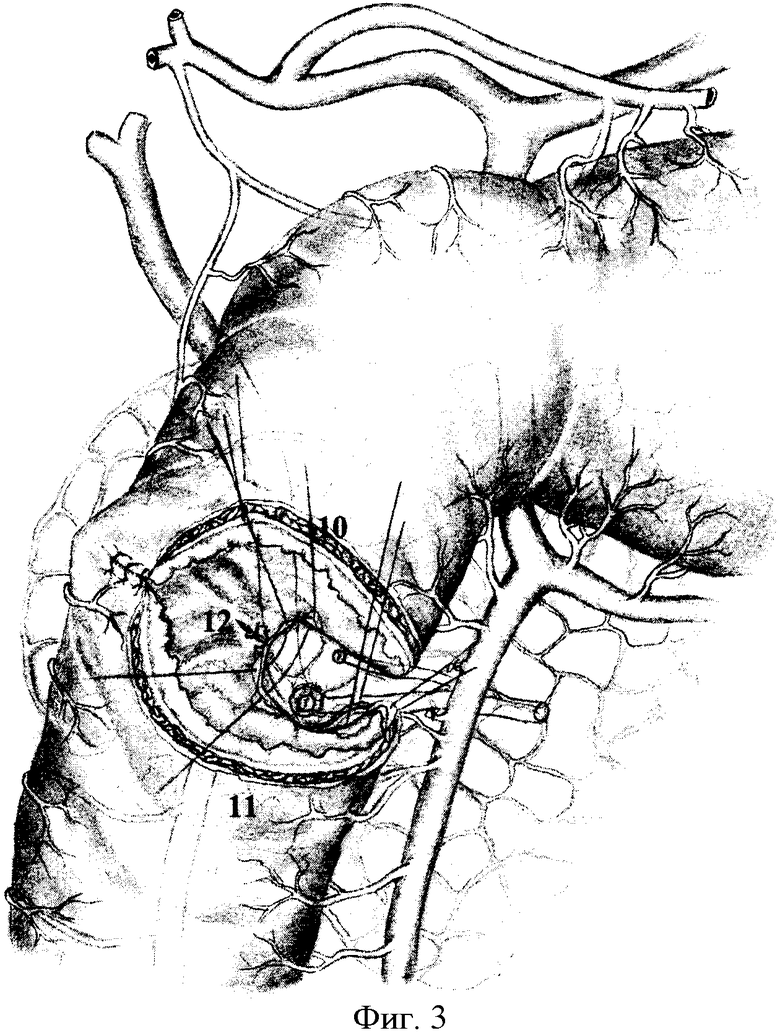
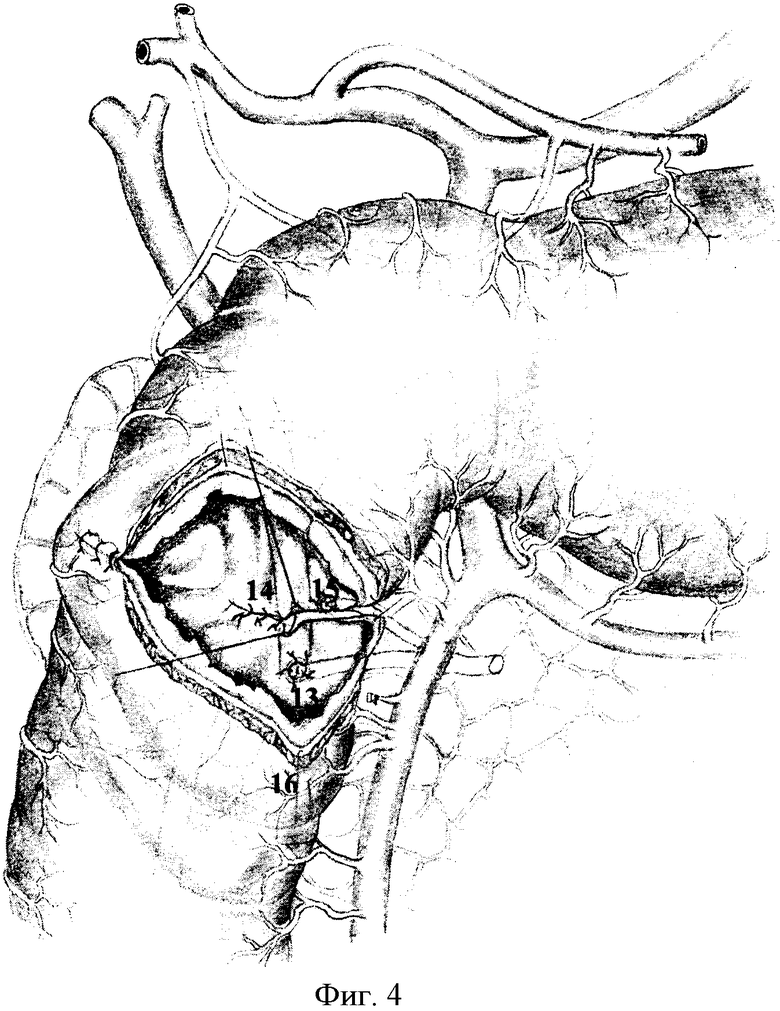
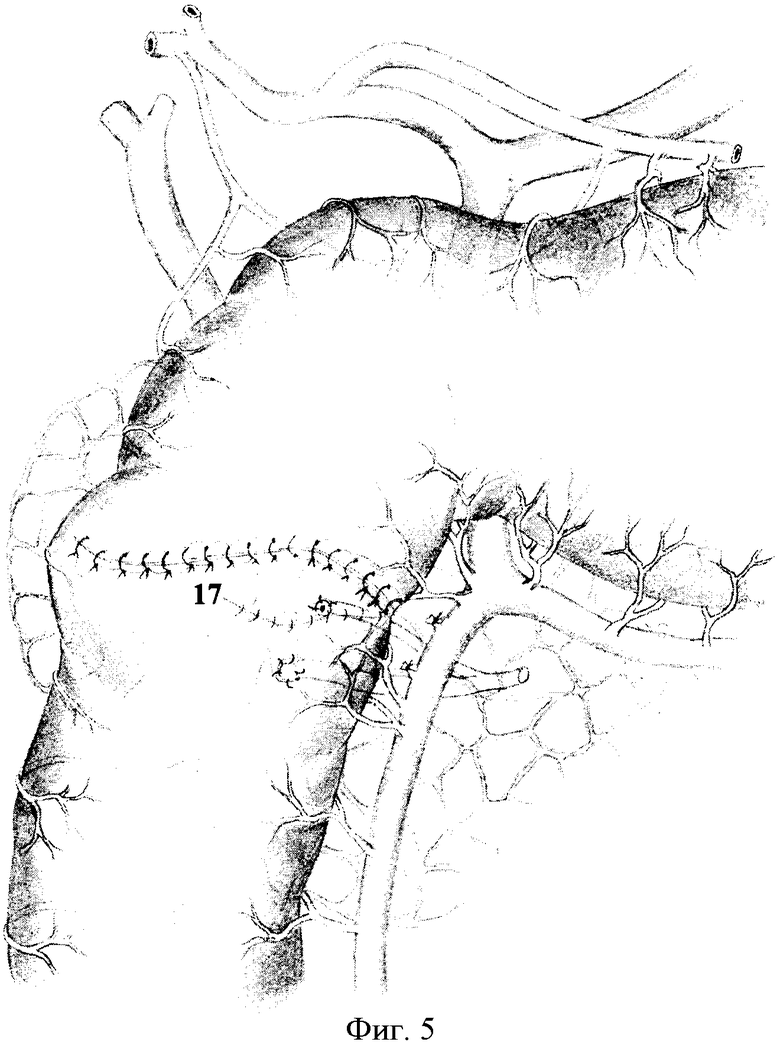
Исполнение способа дополнительно поясняется на чертежах, где фиг.1: 1 - гастродуоденальный переход, 2 - рубцово-язвенная деформация двенадцатиперстной кишки, 3 - головка поджелудочной железы; фиг.2: 4 - нижний контур постъязвенного рубца передней стенки двенадцатиперстной кишки, 5 - малый дуоденальный сосочек, 6 - большой дуоденальный сосочек, 7 - терминальный отдел вирсунгова протока, 8 - терминальный отдел санториниева протока, 9 - терминальный отдел общего желчного протока; фиг.3: 10 - проксимальный край дуоденальной стенки, 11 - дистальный край стенки кишки, 12 - края задней стенки дистального конца двенадцатиперстной кишки, сшитые по окружности большого дуоденального сосочка; фиг.4: 13 - имплантированный большой дуоденальный сосочек через прокол задней стенки двенадцатиперстной кишки, 14 - сформированная новая задняя стенка двенадцатиперстной кишки, 15 - имплантированный малый дуоденальный сосочек в заднюю стенку дуоденального анастомоза, 16 - продольно рассеченная передняя стенка двенадцатиперстной кишки; фиг.5: 17 - сформированный углообразный анастомоз.
Способ осуществляют следующим образом.
Под общим обезболиванием выполняют верхнесрединную лапаротомию с аппаратной коррекцией раневой апертуры ранорасширителями Сигала-Кабанова вниз и вправо.
Проводят интраоперационное исследование зоны гастро-дуоденального перехода п.1. Выявляют распространенность рубцово-язвенных наслоений по серозной оболочке ДПК и их фиксацию к окружающим органам и тканям. После снятия рубцово-воспалительной мантии с серозной оболочки определяют характер рубцово-язвенной деформации ДПК п.2.
Под двенадцатиперстную кишку и вокруг головки поджелудочной железы вводят 200,0 мл 0,25%-ного раствора новокаина. Двенадцатиперстную кишку вместе с головкой поджелудочной железы п.3 мобилизуют с рассечением парадуоденальной париетальной брюшины вдоль верхней и нисходящей части. Выполняют мобилизацию корня брыжейки поперечно-ободочной кишки и правого печеночного изгиба толстой кишки. С двенадцатиперстной кишки снимают рубцово-спаечные наслоения и выполняют поперечную дуоденотомию передней стенки в зоне язвы (постъязвенного рубца) по нижнему ее контуру п.4, после пристеночной мобилизации двенадцатиперстной кишки со стороны малой кривизны. Исследование продолжают уже через просвет кишки. Устанавливают точную локализацию язвы, ее размеры, степень пенетрации, состояние пилоруса, взаимоотношение язвы с большим и малым дуоденальными сосочками п.5, 6 и их состояние. При обнаружении в кратере глубокой язвы малого и большого дуоденальных сосочков выполняют их ревизию, а при их разрушении выделяют терминальные отделы вирсунгова, санториниева и общего желчного протоков п.7, 8, 9. На этом же уровне мобилизуют заднюю стенку со стороны малой кривизны, несущей язву, иссекают с оставлением язвенного кратера пенетрирующей язвы на головке поджелудочной железы и сохранением нервно-мышечного мостика по большой кривизне и латеральной части задней стенки двенадцатиперстной кишки. Проксимальный и дистальный края стенки кишки освобождают от рубцов п.10, 11, при этом во всех случаях предварительно дренируют просветы протоков тонким микродренажем с перфоративными отверстиями, что позволяет более уверенно продолжить этап препаровки края кишки от кратера язвы с удалением воспалительно-измененных стенок дуоденальной раны и исключает повреждения в рубцовых тканях протока поджелудочной железы. При этом дистальная граница резекции проходит между большим и малым дуоденальными сосочками. Кратер язвы выскабливают ложкой Фолькмана с удалением элементов тканевого распада и грануляций до рубцового слоя и поджелудочной железы. Большой дуоденальный сосочек отсекают от дистального конца двенадцатиперстной кишки с частью дуоденальной стенки, после чего дистальный конец двенадцатиперстной кишки смещают в оральном направлении, имплантируют в него большой дуоденальный сосочек через прокол задней стенки п.13. Выкраивают свободный лоскут сальника на сосудистой ножке, укладывают на дно кратера язвы и отдельными швами фиксируют к краям кратера. Затем формируют заднюю линию анастомоза, начиная от середины медиального края мостика двенадцатиперстной кишки п.12, рассасывающим шовным материалом (6/0-PDS) на атравматичной игле, с использованием тканей предварительно выведенного из-под корня брыжейки тонкой кишки дистального конца двенадцатиперстной кишки. При их завязывании узелками вовнутрь, формируют новую заднюю стенку, прикрывающую кратер пенетрирующей язвы п.14. Край этой стенки на 1,5-2,0 см смещается к проксимальной культе кишки, в связи с чем значительно упрощается сопоставление стенок кишки на задней стенке и устраняется пилорососочковый диастаз. После чего малый дуоденальный сосочек (либо санториниев проток) имплантируют в заднюю стенку дуоденального анастомоза п.15. Если при продольном ушивании задней стенки произошло сужение просвета культи, то выполняют продольное рассечение ее передней стенки на протяжении, необходимом для восстановления просвета п.16, и формируют углообразный анастомоз передне-боковых стенок ДПК п.17 однорядным серозно-мышечно-подслизистым швом без прошивания слизистой оболочки рассасывающим швом 6/0 на атравматичной игле. Сверху линию однорядного шва дополнительно перитонизируют сальником. В послеоперационном периоде проводят постоянную назогастральную интубацию, антибактериальную терапию, профилактику панкреатита блокаторами желудочной и панкреатической секреции. В последующем, спустя 3-6 месяцев, для профилактики язвообразования выполняют селективную проксимальную ваготомию.
Пример. Больной В., 49 лет. ИБ №1287, поступил в клинику на плановое оперативное лечение по поводу длительного рецидивирующего течения язвенной болезни двенадцатиперстной кишки, осложненной пенетрацией и субкомпенсированным стенозом. На фиброгастродуоденоскопии (ФГДС) имеется язва задней стенки, размерами 1,0 см. В анамнезе неоднократные эпизоды желудочно-кишечного кровотечения.
Под общим обезболиванием больному выполнена верхнесрединная лапаротомия с пересечением и вывихиванием правого реберно-грудинного сочленения и обходом пупка слева. Установкой ранорасширителя М.З.Сигала (М.З.Сигал и соавт., 1977) в правом подреберье обеспечивали тягу за правую реберную дугу, что создало идеальный доступ к головке поджелудочной железы и ДПК.
Проводят интраоперационное исследование зоны гастродуоденального перехода. Поэтапно прецизионно выполнена мобилизация всей правой половины толстой кишки с пересечением правой печеночно-толстокишечной связки со смещением правого отдела толстой кишки в правую подвздошную область. Корень брыжейки толстой кишки поэтапно мобилизован, и открыт доступ ко всей подкове ДПК с головкой поджелудочной железы.
Выполнена мобилизация панкреатодуоденального комплекса до нижней полой вены, т.е. вместе с парадуоденальной клетчаткой, которая снята с нижней полой вены и которая полностью скелетирована, т.е. обнажена.
Проведена анатомическая препаровка, т.е. освобождение луковицы, бульбодуоденального перехода, нисходящего отдела ДПК от язвенного перипроцесса мантии и от связи с окружающими тканями.
Выполнена поперечная дуоденотомия, т.е. поперечный разрез передней стенки от малой до большой кривизны ДПК, соответственно уровню дистального края кратера пенетрирующей язвы.
Разрез соответствовал нижнему краю язвенной стенотической деформации стенки ДПК. Произведена идентификация привратника по внешним анатомическим ориентирам на серозной оболочке гастродуоденального перехода, (пилорическая сосудистая сеть), а также путем интрадуоденального пальпаторного исследования.
Объективным критерием низкой дуоденальной язвы явилось наличие поперечных складок слизистой ДПК ниже дистального края кратера язвы.
Прежде чем приступить к мобилизации стенки ДПК от дистального края кратера язвы, проведено исследование кратера язвы.
При ревизии обнаружена пенетрирующая язва задней стенки размерами 1,0 см в диаметре и глубиной кратера до 0,4 см, с вовлечением малого и большого дуоденальных сосочков. При компрессии желчного пузыря в просвет ДПК беспрепятственно поступала желчь. Размеры холедоха 5 мм, желчной гипертензии нет.
Предварительно дренированы просветы протоков тонким микродренажем с перфоративными отверстиями, что позволяет более уверенно продолжить этап препаровки края кишки от кратера язвы с удалением воспалительно-измененных стенок дуоденальной раны и исключает повреждения в рубцовых тканях протока поджелудочной железы. Прецизионным препарированием мобилизована стенка ДПК от рубцов кратера язвы, иссечены патологические ткани с сохранением большой кривизны и латеральной части задней стенки ДПК.
Кратер язвы выскабливали с удалением элементов тканевого распада и грануляций до рубцового слоя и поджелудочной железы с последующей обработкой спиртом. Поэтапная мобилизация сопровождалась прецизионной перевязкой перфорантных сосудов, исходящих из ткани поджелудочной железы. Прецизионная препаровка санториниева протока позволила отойти от края кратера пенетрации, удалить рубцовые ткани, сохранить стенку кишки и мобилизовать в объеме 0,5 см от края разреза кишки. Привратник находился на расстоянии 3-4 см от линии сечения. Для исключения натяжения линии швов задней стенки и для хорошей мобильности нисходящего отдела ДПК выполнена мобилизация нижней горизонтальной ветви ДПК с пересечением связки Трейца, мобилизацией корня брыжейки тонкой кишки, разворотом ДПК и придания ей нисходящего положения по правому боковому каналу справа от корня брыжейки тонкой кишки.
Большой дуоденальный сосочек отсекали от дистального конца двенадцатиперстной кишки с частью дуоденальной стенки, после чего дистальный конец двенадцатиперстной кишки смещали в оральном направлении, имплантировали в него большой дуоденальный сосочек через прокол задней стенки. Выкраивали свободный лоскут сальника на сосудистой ножке, укладывали на дно кратера и отдельными швами фиксировали к краям кратера. Затем формировали заднюю линию анастомоза, начиная от середины медиального края мостика, рассасывающим шовным материалом (6/0-PDS) на атравматичной игле, с использованием тканей предварительно выведенного из-под корня брыжейки тонкой кишки дистального конца двенадцатиперстной. При их завязывании узелками вовнутрь, сформировали новую заднюю стенку, прикрывающую кратер пенетрирующей язвы. После чего малый дуоденальный сосочек (либо санториниев проток) имплантировали в заднюю стенку дуоденального анастомоза и формировали углообразный анастомоз передне-боковых стенок ДПК однорядным серозно-мышечно-подслизистым швом узелками наружу с дополнительной перитонизацией линии швов сальником. Внутренний дренаж протоков способствовал более четкой их идентификации как в ткани железы, так и в стенке ДПК. Край этой стенки на 1,5-2,0 см смещается к проксимальной культе кишки, в связи с чем значительно упрощается сопоставление стенок кишки на задней стенке и устраняется пилорососочковый диастаз. Если при продольном ушивании задней стенки произошло сужение просвета культи, то выполняют продольное рассечение ее передней стенки на протяжении, необходимом для восстановления просвета.
Для профилактики развития отека БДС выполнена микрохолецистостомия.
Послеоперационный период протекал гладко. Трансназальный дренаж в желудке обеспечивал профилактику желудочного стаза в течение 5 суток. На протяжении этих дней больной находился в отделении интенсивной терапии и реанимации, где получал лечение, направленное на восполнение физиологических и патологических потерь. Также проводилась антибактериальная терапия для профилактики инфекционных осложнений и панкреатита.
На 7 сутки выполнена фистулохолецистография, холедох проходим, контраст в ДПК поступает, на 8 сутки дренаж из желчного пузыря извлечен. На 30 день после операции дренажи в протоках удалены. Больной обследован через 3 месяца, рецидива язвы не выявлено. Проведено антихеликобактерное лечение. Через год больной здоров, жалоб нет, трудоспособность сохранена, качество жизни высокое.
Профилактика несостоятельности швов дуоденальной раны.
1. Прецизионная техника выполнения кишечного шва с широкой адаптацией подслизистого слоя без прошивания слизистой оболочки с предварительной мобилизацией нижней горизонтальной части ДПК с выведением ДПК из-под корня брыжейки.
2. Выполнение кишечного шва в условиях хорошего кровоснабжения слизистой оболочки.
3. Назогастральное дренирование желудка до первичной регенерации кишечного шва в течение 5 суток и приемом отваров трав (шиповник, зверобой, ромашка) со вторых суток по 100 мл 6 раз в день.
После удаления зонда на 6 сутки больному разрешено питание 6-8 раз в сутки в объеме 200-300 мл (кефир, овощные супы, каши).
Больной обследован через месяц. Жалоб не предъявляет. На ФГДС рецидива язвы не выявлено. Через 3 месяца при клинической ремиссии язвенной болезни выполнена селективная проксимальная ваготомия для профилактики язвообразования.
При обследовании через 1 год пациент трудоспособен, жалоб не предъявляет, по результатам комплексного обследования, включающего и анкетирование, состояние пациента соответствует высокому уровню качества жизни, т.е. достигнуто полное сохранение здоровья.
Предлагаемый способ позволяет улучшить функциональные результаты оперативных вмешательств при осложненных околососочковых язвах двенадцатиперстной кишки, предотвратить развитие панкреатита и панкреонекроза, избежать развития несостоятельности швов дуоденальной раны, обеспечивает непрерывность нервно-мышечных связей дуоденальной стенки путем сохранения мостика по большой кривизне, что приводит к уменьшению моторно-эвакуаторных нарушений в послеоперационном периоде и создает оптимальные условия для раннего и полноценного восстановления функциональной активности гастродуоденального перехода.
Способ рекомендован для практического применения.
Медико-социальная эффективность: Предлагаемый способ хирургического лечения осложненных низких дуоденальных язв с поражением малого и большого дуоденальных сосочков позволяет значительно улучшить результаты лечения самой сложной локализации язвы двенадцатиперстной кишки. Он характеризуется полным излечением от язвенной болезни и отсутствием грозных осложнений как в раннем, так и в позднем послеоперационном периоде. Это позволяет надежно устранить осложнения язвенной болезни двенадцатиперстной кишки, обеспечить выздоровление и увеличить продолжительность жизни. На основании результатов объективной оценки состояния с помощью инструментальных методов исследования, изучения качества жизни пациент, полностью восстанавливает трудоспособность. Это имеет большой социально-экономический эффект, так как операция носит исключительно пластический, восстанавливающий характер.
Изобретение относится к медицине, а именно к хирургической гастроэнтерологии, может быть использовано в хирургии осложненных низких язв двенадцатиперстной кишки. Выполняют радикальное иссечение двенадцатиперстной кишки в пределах ее рубцово-язвенного поражения с последующей дуоденопластикой. При этом из рубцово-язвенного очага выделяют малый и большой дуоденальные сосочки. Иссекают рубцово-измененные ткани двенадцатиперстной кишки по малой кривизне, передней стенке, задней стенке в межсосочковом промежутке с сохранением нервно-мышечного мостика по большой кривизне и латеральной части задней стенки двенадцатиперстной кишки. Большой дуоденальный сосочек отсекают от дистального конца двенадцатиперстной кишки с частью дуоденальной стенки. Дистальный конец двенадцатиперстной кишки смещают в оральном направлении и имплантируют в него большой дуоденальный сосочек через прокол задней стенки. Формируют заднюю линию анастомоза, начиная от середины медиального края мостика, с использованием тканей предварительно выведенного из-под корня брыжейки тонкой кишки дистального конца двенадцатиперстной кишки. Имплантируют малый дуоденальный сосочек или санториниев проток в заднюю стенку дуоденального анастомоза и формируют углообразный анастомоз передне-боковых стенок двенадцатиперстной кишки. Способ позволяет надежно устранить осложнения язвенной болезни двенадцатиперстной кишки и добиться высокого качества жизни пациентов, так как операция носит восстанавливающий характер. 5 ил.
Способ хирургического лечения осложненных низких дуоденальных язв с поражением большого и малого дуоденальных сосочков, включающий радикальное иссечение двенадцатиперстной кишки в пределах ее рубцово-язвенного поражения с последующей дуоденопластикой, при этом из рубцово-язвенного очага выделяют малый и большой дуоденальные сосочки, иссекают рубцово-измененные ткани двенадцатиперстной кишки по малой кривизне, передней стенке, задней стенке в межсосочковом промежутке с сохранением нервно-мышечного мостика по большой кривизне и латеральной части задней стенки двенадцатиперстной кишки, большой дуоденальный сосочек отсекают от дистального конца двенадцатиперстной кишки с частью дуоденальной стенки, после чего дистальный конец двенадцатиперстной кишки смещают в оральном направлении, имплантируют в него большой дуоденальный сосочек через прокол задней стенки, далее формируют заднюю линию анастомоза, начиная от середины медиального края мостика, с использованием тканей предварительно выведенного из-под корня брыжейки тонкой кишки дистального конца двенадцатиперстной кишки, при этом имплантируют малый дуоденальный сосочек или санториниев проток в заднюю стенку дуоденального анастомоза и формируют углообразный анастомоз переднебоковых стенок двенадцатиперстной кишки.
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ НИЗКИХ ОСЛОЖНЕННЫХ ПЕНЕТРАЦИЕЙ И КРОВОТЕЧЕНИЕМ ГИГАНТСКИХ ДУОДЕНАЛЬНЫХ ЯЗВ | 2004 |
|
RU2259169C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 1997 |
|
RU2143229C1 |
| Способ хирургического лечения осложенных околососочковых язв двенадцатиперстной кишки | 1989 |
|
SU1674812A1 |
| Печь для термической переработки твердых горючих ископаемых | 1933 |
|
SU42026A1 |
| ПАНЦЫРЕВ Ю.М., ГРИНБЕРГ А.А | |||
| Ваготомия при осложненных дуоденальных язвах | |||
| - М.: Медицина, 1979, 118 | |||
| ONOPRIEV V.I | |||
| et al | |||
| The significance of the ulcer defect condition for the rehabilitation of patients with duodenal ulcer complicated by chronic pancreatitis, Ross Gastroenterol | |||
| Zn., 2001, (1), 24-30. | |||
Авторы
Даты
2008-07-10—Публикация
2006-05-03—Подача