Изобретение относится к области медицины, а именно к способам диагностики онкологических заболеваний.
В настоящее время в мире растет число больных со злокачественными новообразованиями различных органов и тканей. Эту ситуацию связывают с рядом причин: повышением общего радиационного фона Земли, ухудшением экологической обстановки и эндоэкологической среды, а также многих других, вызывающих снижение иммунитета организма и повышение способности трансформированных клеток к прогрессирующему росту.
Успех лечения онкологических больных во многом зависит от стадии, на которой выявлено заболевание. Однако известно, что выявлять больных на ранних стадиях развития онкологического заболевания чрезвычайно трудно, т.к., как правило, обращение онкологических больных к врачу связано с наличием у них появившихся жалоб (боли, кровотечение, деформация ткани или органа и др.), свидетельствующих о уже развернутой клинической картине болезни. В связи с этим одной из главных проблем клинической онкологии является диагностика злокачественных опухолей в начальной стадии их развития, когда существующие методы лечения бывают наиболее эффективными.
Современная онкологическая наука располагает рядом методов скрининговой диагностики злокачественных новообразований, позволяющих судить о наличии или отсутствии опухоли в момент обследования. В частности, широкое распространение получила профилактическая маммография, проводимая с целью ранней диагностики злокачественных новообразований молочной железы у женского населения (A.G.Holleb. Review of Breast Cancer Screening Guidelines. Cancer Supplement, 1992; 69, с.1911-1912). Известен также метод цитологического скрининга злокачественных опухолей шейки матки (Guzick D.S. Efficacy of screening for cervical cancer. A review. Am. J. Public Heath, 1978; 68, с.125-134) и способ диагностики рака легкого путем определения концентрации нонадекановой кислоты в продуктах выделения (RU 2088926, 1997).
Однако использование большинства известных методов скрининговой диагностики направлено на выявление конкретного вида опухоли конкретного органа, которые не могут быть использованы при общей диагностике онкологии тканей организма.
Известен способ диагностики злокачественных новообразований (RU 98112260, 2000), включающий определение времени продольной ядерной магнитной резонансной релаксации в сыворотке крови, количественную оценку нарушения гомеостаза по данным биофизических, гематологических и биохимических анализов, по которой судят о наличии злокачественного новообразования.
Недостатком этого способа является его техническая сложность, невозможность использования в клинических лабораториях больниц, трудность выявления ранней стадии злокачественного роста.
Известен способ диагностики злокачественных новообразований путем определения раково-эмбрионального антигена (РЭА) методом радиоиммунного анализа (SU 76333, 1960). Однако данный метод также обладает низкой специфичностью, в частности, повышение титра этого антигена может иметь место у курильщиков, при воспалительных заболеваниях и доброкачественных новообразованиях.
Известен способ выявления структурных неоднородностей в биологических тканях с помощью жидких кристаллов (патент РФ №2166194, 2001), в котором предложено срез ткани обрабатывать раствором жидкого нематического кристалла и при обнаружении не декорированных им тканевых участков диагностировать наличие злокачественной опухоли.
Недостатком этого способа является его высокая инвазивность, возможность выявления заболевания только на клинической стадии развития.
В настоящее время предполагают, что наиболее перспективными для общей диагностики онкологических заболеваний являются методы, основанные на определении опухолевых маркеров в биологических жидкостях организма, в частности в крови. В частности, известен способ диагностики злокачественных опухолей человека, основанный на выявлении в крови обследуемого белков, специфичных для злокачественного роста (Короткоручко В.П. Осадочная реакция на рак при диагностике опухолевой болезни. Киев, "Наукова думка". 1967). Для их выявления сыворотку крови выдерживают в растворе соляной кислоты, после чего осаждают белок азотной кислотой и добавляют к нему дистиллированную воду. Образующийся осадок белков сыворотки крови онкологических больных, в отличие от здоровых людей, не растворялся. Результат реакции, получившей название осадочной реакции на рак (ОРР), фиксируют по визуальному показателю. Этот способ является достаточно универсальным, однако он не обладает достаточной специфичностью, т.к. ОРР часто бывает положительной при воспалительных и других неопухолевых заболеваниях.
В качестве опухолевых маркеров с целью диагностики рака использовали также рецептор 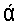 -интерлейкина 2 (RU 2144675, 2000), полинуклеотиды (RU 2174409, 2001) и некоторые другие вещества. В частности, перспективными являются методы диагностики онкологических заболеваний по присутствию в биологических жидкостях организма внеклеточных нуклеиновых кислот, специфических для клеток злокачественных новообразований (Y.M.Dennis Lo and Rossa W.K. Chiu. The biology and diagnostic application of plasma RNA // Ann. N.Y. Acad. Sci., 2004, 1022: 135-139), или базирующиеся на обнаружении раковых клеток, экспрессирующих специфический ген (A.M.Gilbey, D.Burnett, R.E.Coleman, I.Holen. The detection of circulating breast cancer cells in blood // J. Clin. Pathol. 2004; 57: 903-911). В частности, в качестве одного из вариантов предлагается (RU 2251696, 2005) определять концентрацию нуклеиновых кислот (НК), связанных с клеточной поверхностью форменных элементов крови, и на основе данного показателя диагностировать наличие или отсутствие онкологического заболевания.
-интерлейкина 2 (RU 2144675, 2000), полинуклеотиды (RU 2174409, 2001) и некоторые другие вещества. В частности, перспективными являются методы диагностики онкологических заболеваний по присутствию в биологических жидкостях организма внеклеточных нуклеиновых кислот, специфических для клеток злокачественных новообразований (Y.M.Dennis Lo and Rossa W.K. Chiu. The biology and diagnostic application of plasma RNA // Ann. N.Y. Acad. Sci., 2004, 1022: 135-139), или базирующиеся на обнаружении раковых клеток, экспрессирующих специфический ген (A.M.Gilbey, D.Burnett, R.E.Coleman, I.Holen. The detection of circulating breast cancer cells in blood // J. Clin. Pathol. 2004; 57: 903-911). В частности, в качестве одного из вариантов предлагается (RU 2251696, 2005) определять концентрацию нуклеиновых кислот (НК), связанных с клеточной поверхностью форменных элементов крови, и на основе данного показателя диагностировать наличие или отсутствие онкологического заболевания.
Наиболее близким по технической сути к заявляемому способу является способ диагностики рака желудка (RU 2204835, 2005), заключающийся в исследовании образца ткани пациента, содержащего клетки проблемной зоны, с целью определения в образце мРНК циклооксигеназы-2 или белка ЦОКС-2. Для этого общую РНК выделяли с помощью реагента RNAzol 1 (Tel-Test). Образец РНК денатурировали и переносили на нейлоновые мембраны, которые затем облучали УФ. Фрагменты очищенной кДНК-циклооксигеназа-1 (ЦОКС-1), ЦОКС-2 и глицеральальдегид-3-фосфат дегидрогеназы (ГАФДГ) метили, после чего очищали на ник-колонках. Общую РНК превращали в кДНК на приборе Superscript II с помощью олиго-dT и случайных гексамеров (Life Technology). кДНК амплифицировали с помощью полимеразной цепной реакцией с обратной транскриптазой (ОТ-ПЦР) с использованием специфических праймеров ЦОКС-2 в присутствии ДНК-полимеразы. Амплифицированную кДНК окрашивали бромидом этидия и количественно определяли по результатам электрофореза на 2% геле агарозы с помощью камеры CCD высокого разрешения. Полученные результаты сопоставляли с данными, полученными при аналогичном исследовании здоровых тканей и заведомо раковых клеток, и на базе такого сопоставления диагностировали наличие или отсутствие онкологического заболевания.
Недостатком данного способа является ограниченная область применения в связи с отсутствием достоверных данных о наличии ЦОКС в других тканях организма.
Технической задачей, решаемой авторами являлось создание более универсального метода диагностики онкологических заболеваний, пригодного для выявления рака различных органов организма человека.
Технический результат был достигнут в результате обнаружения авторами в ходе исследований в опухолевых тканях фрагментов гена HHLA1, отсутствующих в здоровых тканях организма человека. Это позволило создать способ диагностики онкологических заболеваний, включающий в себя анализ тканей организма человека и диагностирование онкологических заболеваний при обнаружении в тканях мРНК гена HHLA1. Последовательность мРНК гена HHLA1 приведена на фиг.1.
Обнаружение мРНК гена HHLA1 можно осуществлять с помощью традиционных методов анализа мРНК, таких как дот-гибридизация, методы обратно-транскриптазной полимеразной цепной реакции (ОТ-ПЦР) и т.д. Лучшие результаты достигались при проведении детекции методами ОТ-ПЦР. В рамках ее осуществления, полученную известными способами кДНК пациента амплифицировали в присутствии праймеров, специфических к фрагменту мРНК гена HHLA1. При этом в качестве прямого праймера использовали олигонуклеотид с последовательностью: 5'-TTATGCCCAAAGTGTCAAGC-3', а в качестве обратного - 5'-TGTTCAGGGTCTCCTCTGTTTC-3'.
Полученные результаты показали, что заявляемый способ обладает большей широтой применения и позволяет получать достаточно надежные и селективные результаты, что иллюстрируется следующими примерами.
Пример 1. Детекция мРНК гена HHLA1 методом ОТ-ПЦР. Диагностику проводили следующим образом. Выделение тотальной РНК из опухолевых тканей проводили по методу Чиргвина (Chirgwin J.M., Przybyla A.E., MacDonald R.J., Rutter W.J. Isolation of biologically active ribonucleic acid from sources enriched in ribonuclease // Biochemistry. 1979 Nov. 27; 18(24): 5294-9). Для этого 1 г замороженной в жидком азоте ткани растирали в керамической ступке с жидким азотом, к ней добавляли 10 мл раствора, содержащего 5,5М GuSCN, 50 мМ ацетата натрия, 50 мМ этилендиаминотетраацетата (ЭДТА), 0,5% лаурил саркозилата, 0,1М бета-меркаптоэтанола (из расчета 10 мл на 1 г ткани). Смесь оставляли при комнатной температуре до полного размораживания, после чего переносили в 15-мл пластиковые пробирки и центрифугировали в центрифуге MLW K23 13 минут при скорости 12000 оборотов в минуту. Затем переносили супернатант в чистые пробирки и смешивали с 2,6 мл раствора, содержащего 5,7М CsCl, 25 мМ ацетата натрия, 50 мМ ЭДТА.
Полученную смесь наслаивали на 4 мл этого же раствора в пробирке для ротора SW41 Ti, после чего центрифугировали 16 часов при температуре 20°С и 28000 оборотов в минуту. Надосадочную жидкость сливали, пробы промывали 70% этанолом и подсушивали их при -20°С, после чего осадок растворяли в воде, обработанной диметилпирокарбонатом (ДПК). Концентрацию и чистоту выделенной РНК определяли на спектрофотометре Ultrospec® 3100 pro. Чистоту РНК считали пригодной для работы при соотношении A260/A280≥1,7 (водный раствор). Далее проводили анализ качества РНК гель-электрофорезом, по соотношению 28s и 18s рРНК в 1% агарозном геле. Перед проведением электрофореза к препаратам РНК, содержащим 1-2 мкг тотальной РНК (в объеме 5-10 мкл), добавляли додецилсульфат натрия (SDS) до концентрации 0.3%. После чего пробы РНК денатурировали при 65°С в течение 10 минут, быстро охлаждали на льду, добавляли 0.1 объем от объема пробы 10-кратного буферного раствора, содержащего 50%-ный глицерин и 0.4%-ный бромфеноловый синий, и наносили на гель.
Электрофорез проводили в горизонтальных аппаратах в буфере ТАЕ (40 мМ Трис-ацетат; 2 мМ ЭДТА, рН 8.0; 0.5 мкг/мл бромистого этидия) при напряжении 5-14 В/см длины геля. Результат разделения РНК регистрировали в проходящем ультрафиолетовом свете трансиллюминатора (Macrovue, LKB, Швеция).
Синтез кДНК проводили с помощью набора Revert Aid® First Strand cDNA Synthesis Kit (Fermentas). Для этого на льду смешивали 5 мкг тотальной РНК, 0,2 мкг гексануклеотидных праймеров и доводили объем смеси до 12 мкл водой. Для денатурации РНК смесь инкубировали 5 минут при 70°С и переносили на лед. Затем добавляли 4 мкл 5-кратного буфера, 1 мкл ингибитора рибонуклеаз, 2 мкл смеси 10 мМ dNTP. После этого смесь инкубировали при 25°С в течение 5 минут и добавляли 1 мкл Revert Aid® M-MuLV обратной транскриптазы. Объем полученной смеси составлял 20 мкл. Реакционную смесь инкубировали 10 минут при 25°С, а затем 60 минут при 42°С. Далее реакцию останавливали прогреванием до 70°С в течение 10 минут и ставили на лед. Полученную кДНК хранили при -20°С до использования.
Для выявления самостоятельных транскриптов HHLA1 в тканях человека была проведена серия ПЦР-экспериментов на панелях кДНК из различных нормальных и опухолевых тканей.
Полимеразную цепную реакцию (ПЦР) проводили в растворе, содержащем 2,5 мкл кДНК, 1-кратный ПЦР-буфер, MgCl2 (4 mM), dNTP (200 μM каждого), 0,4 μМ каждого праймера и 1 единицу Taq ДНК-полимеразы в общем объеме 25 мкл при следующих условиях: 1 мин при 95°С, 35 циклов, включавших 30 с при 95°С, 30 с при 52°С и 1 мин при 72°С. В конце проводили достройку фрагментов в течение 5 мин при 72°С.Продукты ПЦР разделяли электрофорезом в 2% агарозе и прокрашивали бромистым этидием. Присутствие искомой мРНК в образце определяли по наличию продукта амплификации с размером 227 п.н.
Для проверки качества панелей кДНК ставили ПЦР с использованием праймеров к гену G3PDH (Прямой 5'-TGAAGGTCGGAGTCAACGGATTTGGT-3', обратный 5'-CATGTGGGCCATGAGGTCCACCAC-3', Tm 68°C, 30 циклов, размер амплифицируемого фрагмента 983 п.о.).
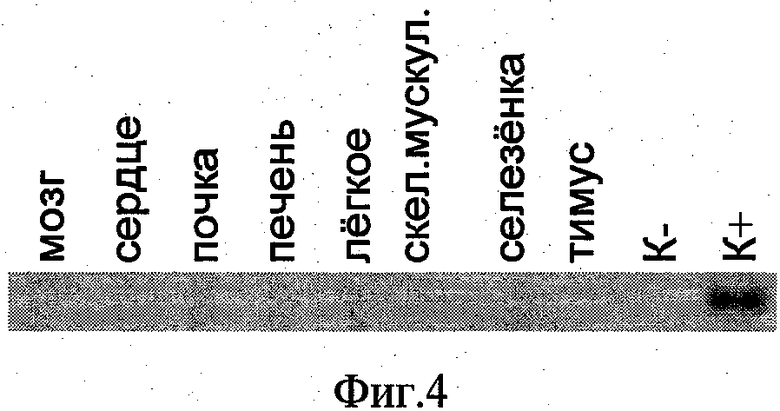
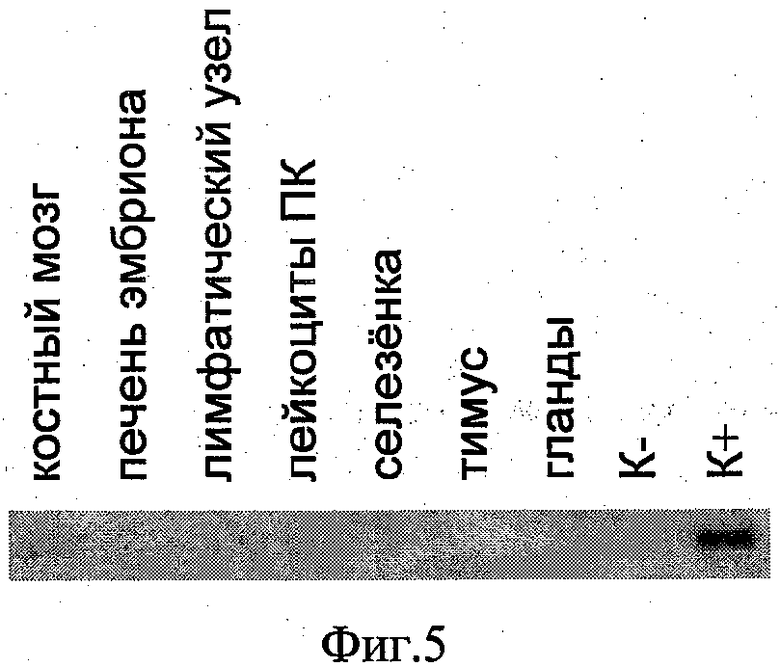
На фиг.2 показаны результаты ПЦР с праймерами, специфическими к гену HHLA1, на панели кДНК нормальных тканей (Human МТС Panel I, Clontech). На фиг.3 показаны результаты ПЦР с праймерами, специфическими к гену HHLA1, на панели кДНК нормальных тканей (Human МТС Panel II, Clontech). На фиг.4 показаны результаты ПЦР с праймерами, специфическими к гену HHLA1, на панели кДНК эмбриональных тканей (Human Fetal МТС Panel, Clontech). На фиг.5 показаны результаты ПЦР с праймерами, специфическими к гену HHLA 1, на панели кДНК тканей иммунной системы (Human Immune System МТС Panel, Clontech). На фиг.6 показаны результаты ПЦР с праймерами, специфическими к гену HHLA1, на панели кДНК опухолевых тканей (BioChain). Ha фиг.7 показаны результаты ПЦР с праймерами, специфическими к гену HHLA1, на панели кДНК из клинических образцов опухолевых тканей (Биомедицинский центр).
При постановке ПЦР на наборе нормальных тканей человека Human МТС1 Panel HHLA1-специфический фрагмент не образовывался ни в одном образце (фиг.2). Амплификация HHLA1-специфического фрагмента не наблюдалась ни в одном образце из набора Human МТС II Panel (фиг.3) и панели эмбриональных тканей (фиг.4).
Напротив, анализ образцов кДНК из опухолей показал наличие мРНК HHLA1 в образцах злокачественных опухолей различного происхождения. На панели кДНК опухолевых тканей производства фирмы Biochain (США) сигналы наблюдаются на дорожках, соответствующих опухолям пищевода, желудка, толстого кишечника, мочевого пузыря, матки, мозга, молочной железы, легкого, почки (фиг.6). Экспрессия гена HHLA1 была также выявлена во всех клинических образцах опухолей (фиг.7).
Пример 2. Детекция мРНК гена HHLA1 методом дот-гибридизации. В качестве пробы использовали двуцепочечный фрагмент кДНК гена HHLA1, полученный с помощью ОТ-ПЦР. Мечение зонда для гибридизации радиоактивным фосфором [α-32P] проводили с помощью набора HexaLabel™ DNA Labeling Kit (Fermentas, Литва) согласно протоколу производителя. Полученный зонд хранили при -70°С до использования, но не более 3 дней.
Выделение и оценку качества РНК проводили с использованием технологии, описанной в примере 1. Для переноса РНК на мембрану брали по 5 мкг каждого образца РНК, разведенного в 10 мкл воды, и смешивали с 30 мкл денатурирующего раствора (660 мкл формамида, 210 мкл формальдегида, 130 мкл 10-кратного электрофорезного буфера MOPS pH=7,0), затем смесь инкубировали при 65°С в течение 5 минут и охлаждали на льду. Далее к смеси добавляли равный объем 20-кратного раствора SSC (3М NaCl, 0,3 M цитрат натрия) и осуществляли точечный перенос РНК на смоченную в 10-кратном растворе SSC нейлоновую мембрану с помощью устройства для вакуумного переноса. После этого дважды промывали все точки 10-кратным раствором SSC и фиксировали РНК на мембране, облучая ее УФ-лучами на трансиллюминаторе в течение 3-х минут. Мембрану помещали на 2 часа в 15 мл прегибридизационного раствора (0,5 М фосфат натрия рН=7,2, 7% SDS, 1 мМ ЭДТА рН=7,0) при температуре 68°С. Непосредственно перед использованием денатурировали гибридизационный зонд кипячением в течение 10 минут и последующим быстрым охлаждением на льду. Денатурированный зонд добавляли в прегибридизационный раствор и инкубировали 14 часов при температуре 68°С. Затем проводили следующие отмывки: один раз в 150 мл первого отмывочного раствора (1-кратный SSC и 1% SDS) в течение 10 минут при комнатной температуре и 3 раза в 150 мл второго отмывочного раствора (0,5-кратный SSC, 0,1% SDS) в течение 10 минут при 68°С. Далее мембрану сушили и экспонировали с рентгеновской пленкой в течение 48 часов при -70°С, после чего пленку проявляли по стандартной процедуре. По результатам гибридизации визуально анализировали силу сигнала в точках, соответствующих здоровым тканям, и в точках, соответствующих опухолевым тканям.
Для анализа были взяты клинические образцы опухолей, описанные в примере 1. При их изучении были обнаружены сигналы гибридизации в образцах 7 (рак яичка), 14 (рак легкого), 17 (рак бронха), 21 (молочной железы), 31, 92 (лимфомы), 88, 108 (рак желудка).
Сопоставление результатов детекции мРНК HHLA1 обоими методами показало их сходство, однако данный метод менее чувствителен и более длителен.
Приведенные выше экспериментальные данные свидетельствуют о том, что заявляемый способ может быть с высокой степенью надежности использован для выявления онкологических заболеваний различных органов.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ | 2008 |
|
RU2384845C1 |
| СПОСОБ ДИАГНОСТИКИ ОНКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ | 2016 |
|
RU2642989C1 |
| СПОСОБ ДИАГНОСТИКИ РАКА ТОЛСТОЙ КИШКИ И НАБОР ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2008 |
|
RU2374647C1 |
| ОПРЕДЕЛЕНИЕ СНИЖЕНИЯ УРОВНЯ мРНК ГЕНА ZG16 КАК СПОСОБ ДИАГНОСТИКИ РАКА ТОЛСТОЙ КИШКИ И НАБОР ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2009 |
|
RU2395234C1 |
| ДИАГНОСТИКА РАКА ЖЕЛУДКА НА РАННЕЙ СТАДИИ | 1998 |
|
RU2204835C2 |
| Способ диагностики светлоклеточного почечно-клеточного рака | 2016 |
|
RU2643586C1 |
| СПОСОБ ДИАГНОСТИКИ ПЛОСКОКЛЕТОЧНОГО РАКА ЛЕГКОГО И НАБОР ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2014 |
|
RU2586779C2 |
| СПОСОБ ДИАГНОСТИКИ НЕМЕЛКОКЛЕТОЧНОГО РАКА ЛЕГКИХ И НАБОР ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2007 |
|
RU2351936C1 |
| СПОСОБ ДИАГНОСТИКИ НЕМЕЛКОКЛЕТОЧНОГО РАКА ЛЕГКИХ И НАБОР ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2006 |
|
RU2330285C1 |
| СПОСОБ ДИАГНОСТИКИ ПЛОСКОКЛЕТОЧНОГО РАКА ЛЕГКИХ И НАБОР ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2006 |
|
RU2327162C1 |




Изобретение относится к области медицины, а именно к способам диагностики онкологических заболеваний. Способ обеспечивает универсальность диагностики онкологических заболеваний различных органов человека. Проводят выделение из образца, взятого у пациента, общей РНК, получение кДНК и диагностирование онкологического заболевания по наличию фрагмента последовательности мРНК гена HHLA1, приведенной на фиг.1. Анализ мРНК проводят, в частности, путем ее амплификацирования с помощью полимеразной цепной реакции в присутствии праймеров, специфических к фрагменту последовательности мРНК гена HHLA1, приведенной на фиг.1. Для амплификации используют прямой праймер с последовательностью 5'-TTATGCCCAAAGTGTCAAGC-3' и обратный праймер с последовательностью 5'-TGTTCAGGGTCTCCTCTGTTTC-3'. 2 з.п. ф-лы, 7 ил.
| ДИАГНОСТИКА РАКА ЖЕЛУДКА НА РАННЕЙ СТАДИИ | 1998 |
|
RU2204835C2 |
| ГЕН MTS, МУТАЦИИ ДАННОГО ГЕНА И СПОСОБЫ ДИАГНОСТИКИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ С ИСПОЛЬЗОВАНИЕМ ПОСЛЕДОВАТЕЛЬНОСТИ ГЕНА MTS | 1995 |
|
RU2164419C2 |
| НЕФТЯНАЯ ТОПКА ДЛЯ КОТЛОВ | 1925 |
|
SU3735A1 |
| Пресс для выдавливания из деревянных дисков заготовок для ниточных катушек | 1923 |
|
SU2007A1 |
| ЛЯХОВИЧ В.В | |||
| и др | |||
| Геномная медицина и новые подходы к диагностике и лечению онкозаболеваний | |||
| Бюллетень СО РАМН, 2004, №2 (112), с.20-26 | |||
| KOWALSKI P.E | |||
| et al | |||
| Intergenic splicing between a HERV-H endogenous retrovirus and two adjacent human genes | |||
| Genomics | |||
| Металлический водоудерживающий щит висячей системы | 1922 |
|
SU1999A1 |
Авторы
Даты
2008-12-10—Публикация
2007-05-17—Подача