Изобретение относится к медицине, в частности к терапии и кардиологии.
Известен способ прогнозирования осложнений и летального исхода у больных хронической сердечной недостаточностью (ХСН), заключающийся в том, что при эхокардиографическом (ЭХОКГ) исследовании при М-модальном сканировании в парастернальной позиции по длинной оси измеряют конечный диастолический размер левого желудочка (ЛЖ) (см), конечный систолический размер ЛЖ (см), затем на основании полученных результатов по формуле рассчитывают конечный диастолический объем (мл), конечный систолический объем (мл), из первого вычитают второе, полученное значение делят на конечный диастолический объем, частное от деления умножают на 100, получая величину в процентах, называемую фракцией выброса (ФВ), при снижении ФВ до 20% и менее прогнозируют летальный исход (Feigenbaum Н, Эхокардиография, 1999: 112-113).
Однако этот способ недостаточно точен, так как в частности при диастолической сердечной недостаточности значения ФВ остаются нормальными, даже в терминальной стадии.
Наиболее близким способом прогнозирования летального исхода является измерение концентрации N-терминального фрагмента предшественника мозговой фракции натрийуретического пептида (NT-pro BNP) в сыворотке крови и при его значениях >5180 пг/мл (в норме <120 пг/мл) прогнозируют летальный исход в течение 76 дней (James L. Januzzi, Roland van Kimmenade, John Lainchbury, Antoni Bayes-Genis, Jordi Ordonez-Llanos, Miguel Santalo-Bel, Yigal M. Pinto, Mark Richards NT-proBNP testing for diagnosis and short-term prognosis in acute destabilized heart failure: an international pooled analysis of 1256 patients. European Heart Journal 2006, 27(3):330-337).
Однако этот способ имеет ряд ограничений, так как NT-pro BNP способен значительно изменяться под влиянием медикаментозной терапии, а также подвержен суточным колебаниям.
Задачей изобретения является повышение точности способа прогнозирования исхода заболевания у больных пожилого и старческого возраста с сердечной недостаточностью.
Поставленная задача решается способом, заключающимся в том, что у больных пожилого и старческого возраста с сердечной недостаточностью определяют в сыворотке крови содержание тканевого ингибитора матриксных металлопротеиназ 1 типа (TIMP-1) и при величине менее 710 нг/мл прогнозируют благоприятный исход, а при значении более 710 нг/мл прогнозируют летальный исход в течение 3 месяцев.
Ниже приводится обоснование предложенного способа, разработанного на основе дискриминантного анализа значений TIMP-1 у 45 больных пожилого и старческого возраста (от 77 до 95 лет) с сердечной недостаточностью (как систолической, так и диастолической), обусловленной сочетанной патологией миокарда (ишемическая болезнь сердца, артериальная гипертония, сахарный диабет), находившихся на стационарном лечении в ГВВ №1 в период с 09.2005 по 09.2007 год.
Дискриминантный анализ групп выживших и умерших больных с сердечной недостаточностью в пожилом и старческом возрасте.
Дискриминантный анализ - один из видов многомерного статистического анализа, позволяющий провести максимально эффективное разделение больных на две или несколько групп (в данном случае выживших и умерших), исходя из набора количественных переменных, связанных с вероятностью каждого из исходов (см. чертеж).
MCor% (L) - процент правильных летальных прогнозов,
LCor% (L) - процент правильных витальных прогнозов,
Total% Corrr (L) - обший процент правильных диагнозов,
р(М)(R) - априорная вероятность летального прогноза.
Как видно на представленном графике, оптимальная комбинация % верных диагнозов как пессимистических, так и оптимистических наступает при значении TIMP-1=710 нг/мл. При этом получается 77% верных летальных прогнозов (10 из 13), 78% верных витальных прогнозов (25 из 32), всего 22% ошибочных прогнозов (10 случаев, в том числе 3 ошибочно оптимистичных). Оптимальное значение априорной вероятности попасть в группу М р (М) при этом равно 0,54, тогда как при оптимальном решении с точки зрения минимизации общего числа ошибок (при р(М)=0,29, пропорционально объему выборки) будет всего 5 неверных диагнозов (вместо 10), но из них 4 ошибочно оптимистичных.
Нижеследующие примеры иллюстрируют способ по изобретению.
Клинический пример №1
Больная С., 76 лет, находилась в ГВВ №1 с 26.02.07 г. по 12.04.07 г. с диагнозом:
Основной: Ишемическая болезнь сердца. Стенокардия II ф кл. Атеросклеротический кардиосклероз. Трепетание предсердий, тахисистолическая форма.
Фоновое: Артериальная гипертония, 2 ст. 3 ст. риск IV. Сахарный диабет II типа, средней тяжести, субкомпенсация. Экзогенно-конституциональное ожирение III ст.
Осложнение основного заболевания: хроническая сердечная недостаточность ХСН IV ф.кл. (NYHA). Анасарка.
Сопутствующая патология: Диабетическая ангиопатия нижних конечностей. Диабетическая нефропатия. Загрудинный узловой зоб. Желчнокаменная болезнь. Хронический калькулезный холецистит. Фиброаденома левой молочной железы. Хроническая лимфовенозная недостаточность нижних конечностей в стадии декомпенсации. Трофические язвы обеих голеней. Мочекаменная болезнь. Хронический пиелонефрит.
Жалобы при поступлении: на одышку и приступы загрудинных болей при минимальной физической нагрузке, спит полусидя из-за удушья в горизонтальном положении, ощущение сердцебиений, отеки бедер, покраснение кожных покровов и наличие трофических язв в области обеих голеней и стоп, слабость.
Анамнез: считает себя больной в течение нескольких последних лет, когда стала отмечать повышенные цифры артериального давления до 160/90 мм рт. ст., приступы стенокардии при незначительной физической нагрузке, сердцебиение, отеки нижних конечностей. Ранее инфаркт и инсульт не переносила. Патологию щитовидной железы отрицает. Сахарный диабет выявлен 7 лет назад. Кроме того, страдает лимфовенозной недостаточностью нижних конечностей в течение длительного времени после перенесенного в молодости рожистого воспаления. Около 1 года назад появились язвы на обеих голенях. Периодически лечилась амбулаторно, стационарно с кратковременным эффектом. В течение последнего месяца отмечает ухудшение состояния, в связи с чем госпитализирована в данный стационар.
При поступлении: состояние тяжелое, положение ортопноэ. Кожные покровы бледные, акроцианоз, одышка в покое. В легких дыхание жесткое, над нижнебоковыми отделами ослабленное, ЧД-22 в мин. АД-130/90 мм рт. ст. Тоны сердца глухие, аритмичны, с ЧСС - 120-130 ударов в минуту с дефицитом по пульсу 12 ударов в минуту. Живот увеличен в обьеме, напряжен из-за наличия свободной жидкости, печень выступает из-под реберной дуги на 3 см. Массивные отеки бедер, передней брюшной стенки. Стопы и голени отечные, с наличием варикозно-расширенных вен. Чувствительность в пальцах стоп снижена, подвижность сохранена. Пульсация на артериях нижних конечностей отчетливая в паховой области, дистальнее не определяется из-за отеков. На голенях по передне-наружной поверхности - множественные трофические язвы с гнойным отделяемым.
При обследовании: в ан. крови: гемоглобин - 142 г/л, гематокрит - 41,8%, лейкоциты - 23.8, палочкояд. - 5%, сегментояд. - 72%, моноц. - 9%, лимфоц. - 11%, СОЭ - 51 мм/час, мочевина - 13,6 ммоль/л, креатинин - 145 ммоль/л, АЛТ-20, АСТ-27, билирубин - 10,6, глюкоза крови: 8,7-7,6-6,2 ммоль/л. Протромбиновый индекс - 50%, тромбиновое время - 18,6. Гормоны щит. железы: Т4 - 7,2, ТТГ - 33,8, АТ-ТГ - 10. В ан. мочи - белок - 0,62 г/л, лейкоциты - 26-30 в п/зр.
ЭКГ: тахисистолическая форма трепетания предсердий с ЧСС - 120-157 в минуту. Очаговых изменений не выявлено.
Рентгенография грудной клетки: легкие эмфизематозны. Диффузный пневмосклероз. Корни легких расширены. Легочный рисунок усилен за счет сосудистого компонента - венозный застой. Диафрагма уплощена, синусы не дифференцируются из-за жидкости. Сердце - увеличен левый желудочек. Аорта уплотнена.
УЗИ брюшной полости: гепатомегалия. Жировой гепатоз. Хронический калькулезный холецистит. Мелкие конкременты в почках.
УЗИ щитовидной железы: в левой доле щитовидной железы узловое образование до 17 мм, загрудинный зоб.
ЭХОКГ: корень аорты и ее восходящий отдел нормальных размеров, стенки аорты уплотнены. Клапанный аппарат: умеренно выраженные изменения аортального клапана. Полость ЛЖ нормального размера с симметричной гипертрофией миокарда. Левое предсердие дилатировано.
Правое предсердие и правый желудочек нормальных размеров. Нарушений локальной сократимости не выявлено. Глобальная сократимость миокарда ЛЖ в норме.
Данные ЭХОКГ: Ao=3,5 см КДР=4,8 см КСР=3,2 см РЛП=5,0 см
ПЖ=3,0 см Тмжп=1,3 см Тзс=1,2 см ФВ=65%
Холтеровское мониторирование ЭКГ: трепетание предсердий, ЧСС - 115 в 1 минуту, с эпизодами (9) учащения ритма до 147. Изменений сегмента ST не выявлено.
Несмотря на проводимое лечение, 12.02.04 г. в 7.10 утра состояние больной резко ухудшилось: дежурным врачом отмечена гипотония до 90/60 и 80/50 мм рт. ст. при отсутствии болей в грудной клетке. На снятой ЭКГ отрицательной динамики выявлено не было, сохранялось трепетание предсердий с ЧСС до 110-130 в минуту, в анализах крови выявлено изолированное повышение КФК до 546 при отсутствии значимого повышения MB фракции, TIMP-1 975 нг/мл и NT-pro BNP 6091 пг/мл. По клиническим и лабораторным данным нельзя было исключить развитие у больной острого инфаркта миокарда. Несмотря на проводимую терапию, состояние больной прогрессивно ухудшалось и при явлениях нарастающей сердечной недостаточности в 12.00 час. 12.02.04 г. констатирована биологическая смерть.
Патологоанатомический диагноз: протокол вскрытия №813 13.04.07 г.
Основной: острый инфаркт миокарда: интрамуральный очаг некроза в передне-боковой стенке левого желудочка давностью 1-3 суток.
Атеросклероз коронарных сосудов сердца.
Фоновое: гипертоническая болезнь, сахарный диабет 2 типа средней степени тяжести.
Осложнения: хроническое венозное полнокровие органов, трепетание предсердий. Нижнедолевая двухсторонняя пневмония, отек легких.
Сопутствующее: хронический калькулезный холецистит. Фиброаденома молочной железы. Ожирение 3 ст.
Заключение о причине смерти: смерть больной С., 76 лет, наступила от острого инфаркта миокарда на фоне гипертонической болезни и сахарного диабета. Непосредственная причина смерти: острая сердечно-сосудистая недостаточность.
Комментарий. У данной пациентки с диастолической сердечной недостаточностью (нормальными размерами ЛЖ и нормальной ФВ) II ф. кл. (NYHA) с выраженными нарушениями гемодинамики в обоих кругах кровообращения до анасарки, следовало ожидать крайне неблагоприятный прогноз, что и подтверждают высокие значения TIMP-1 (>710 нг/мл) и NT-pro BNP (>5180 пг/мл).
Клинический пример №2
Больная К., 67 лет, находилась в ГКБ №64 с 27.12.05 г. по 25.01.06 г. с диагнозом:
Основной: Ишемическая болезнь сердца. Ишемическая кардиомиопатия. Стенокардия II ф. кл. Атеросклеротический кардиосклероз. Сложные нарушения ритма и проводимости: пароксизмальная наджелудочковая тахикардия 27.12.05 г., трепетание предсердий, пароксизм 30.12.05 г., рецидивирующая желудочковая тахикардия 27.12.05 г. и 28.12.05 г.
Клиническая смерть 27.12.05 г. Полная блокада левой ножки пучка Гиса.
Осложнение основного заболевания: ХСН III ф. кл. (NYHA). Состояние после длительной искусственной вентиляции легких (5 суток). Постгипоксическая энцефалопатия.
Сопутствующая патология: хронический бронхит вне обострения.
Анамнез заболевания: с 1985 года наблюдается с диагнозом ишемической болезни сердца. С 1993 года проявления сердечной недостаточности в виде одышки, повышенной утомляемости. Отеков никогда не было. При ЭХОКГ исследовании выявлялись дилатация ЛЖ (КДР до 9,0 см) и снижение ФВ до 22-25%. Ставились диагнозы инфарктов миокарда (без документального подтверждения), дважды проводилась коронарография, при которой был выявлен атеросклероз коронарных артерий с признаками кальциноза, однако гемодинамически значимого стенозирования коронарных артерий выявлено не было. Ухудшение состояния 27.12.05 г.: внезапно развился пароксизм наджелудочковой тахикардии, для купирования которого врачом скорой медицинской помощи вводились изоптин 10 мг и новокаинамид 10 мг внутривенно. На догоспитальном этапе в течение 45 минут сердечно-легочная реанимация, непрямой массаж сердца, искусственная вентиляция легких, вводились: адреналин внутрисердечно, допамин, преднизолон, лидокаин внутривеннно.
При поступлении: госпитализирована спустя 45 минут с клиникой отека мозга и шока после клинической смерти в крайне тяжелом состоянии. Кожные покровы бледные. Одышка в покое. ЧД-24 в минуту. В легких дыхание жесткое, проводится во все отделы, хрипов нет. Тоны сердца глухие, ритм галопа, АД - 90/60 мм рт. ст. ЧСС - 96 ударов в минуту. Живот мягкий, безболезненный. Печень у края реберной дуги, периферических отеков нет.
При обследовании в ан. крови: гемоглобин - 118 г/л, гематокрит - 41,8%, лейкоциты - 4,7 тыс, палочкояд. - 5, сегментояд. - 72, моноцит. - 9, лимфоцит. - 11, СОЭ - 23 мм/час, мочевина - 5,6 ммоль/л, креатинин 98 ммоль/л, АЛТ-11, АСТ-15, КФК 103, КФК МБ 9, калий 4,7. натрий 139, билирубин - 10,6, глюкоза крови: 5,7 ммоль/л. Протромбиновый индекс - 75%, в ан. мочи - уд. белок - 0,62 г/л, лейкоциты - 16-30 в п/зр. ЭКГ: ритм синусовый с ЧСС 97 в минуту. Полная блокада левой ножки пучка Гиса.
Данные ЭХОКГ: корень аорты и ее восходящий отдел нормальных размеров, стенки аорты уплотнены. Клапанный аппарат: умеренно выраженное уплотнение створок аортального клапана. Дилатация всех камер сердца, в большей степени ЛЖ с гипертрофией миокарда эксцентрического типа и значительным снижением систолической функции. Нарушений локальной сократимости не выявлено. При Д-ЭХОКГ митральная и трикуспидальная регургитации 2 ст.
Ao=3,1 см КДР=8,2 см КСР=6,5 см РЛП=4,3 см
ПЖ=2,7 см Тмжп=1,1 см Тзс=1,2 см ФВ=22%
На фоне проводимой терапии состояние больной стабилизировалось: ангинозных болей нет, активизировалась, проходит по коридору 20-30 метров в медленном темпе. Выписана под наблюдение кардиолога. Перед выпиской из стационара взята кровь на TIMP-1 (377 нг/мл) и NT-pro BNP (5860 пг/мл). Через год 29.01.07 г. в связи с повторными эпизодами нарушений ритма поставлен двухкамерный ЭКС. Комментарий. У данной пациентки с систолической сердечной недостаточностью (значительной дилатацией ЛЖ и крайне низкой ФВ) III ф. кл. (NYHA), со сложными нарушениями ритма и проводимости, пережившей клиническую смерть и высокими значениями NT-pro BNP (>5180 пг/мл), прогноз должен быть неблагоприятным. Однако значения TIMP-1 в пределах нормы (<710 нг/мл)) указывало на благоприятный прогноз. Кровь для исследования взята 22.01.06 г. Пациентка в настоящее время (спустя почти 2 года) жива и при этом не только сама себя обслуживает, но и ведет довольно активный образ жизни.
Клинический пример №3
Больная X., 85 лет, находилась в ГВВ №1 с 09.01.07 г. по 25.04.07 г. с диагнозом:
Основной: ишемическая болезнь сердца. Стенокардия II ф.кл. Постоянная форма фибрилляции предсердий. Правосторонняя нижнедолевая пневмония.
Фоновое: артериальная гипертония, 3 ст. 3 ст. риск IV. Сахарный диабет II типа, средней тяжести, ст. субкомпенсации. Экзогенно-конституциональное ожирение II ст.
Осложнение основного заболевания. ХСН IV ф.кл (NYHA). Анасарка.
Сопутствующая патология: диабетическая ангиопатия нижних конечностей. Хроническая лимфовенозная недостаточность в стадии декомпенсации. Обширные трофические язвы обеих нижних конечностей. Жалобы при поступлении: на одышку и приступы загрудинных болей, провоцирующихся минимальной физической нагрузкой, по ночам сидит из-за усиливающейся одышки в горизонтальном положении, эпизоды сердцебиений, отеки, боли и наличие трофических язв в области обеих голеней и стоп, слабость.
Анамнез: считает себя больной в течение нескольких последних лет, когда стала отмечать повышенные цифры артериального давления до 160/90 мм рт. ст. и 170/100 мм рт. ст. Приступы стенокардии беспокоят в течение нескольких последних лет. Инфаркт и инсульт в анамнезе отрицает.
Сахарный диабет выявлен 3 года назад. Лечилась исключительно амбулаторно (эналаприл нерегулярно, гипотиазид редко, постоянно принимает манинил, диету не соблюдает). Настоящая госпитализация первая и обусловлена вышеописанными жалобами в течение последнего месяца.
При поступлении: состояние тяжелое, положение ортопноэ. Кожные покровы бледные, акроцианоз и одышка в покое. В легких дыхание жесткое, над нижнебоковыми отделами ослабленное, где выслушиваются немногочисленные влажные хрипы. ЧД - 22 в минуту. АД - 130/90 мм рт. ст. ЧСС - 96 ударов в минуту. Живот увеличен в обьеме, вздут, мягкий, безболезненный, печень выступает из-под реберной дуги на 2 см. Стопы и голени отечные, с наличием варикозно-расширенных вен. Чувствительность в пальцах стоп снижена, подвижность сохранена. Пульсация на артериях нижних конечностей отчетливая в паховой области, дистальнее ослаблена. В области нижней трети правой голени по передне-наружной поверхности имеется трофическая язва, размерами 7,0×4,0 см, с гнойным отделяемым.
При обследовании: в ан. крови: гемоглобин - 110 г/л, эритр. - 3,8, лейкоциты - 12,0, палочкояд. 7, сегментояд. 72, лимфоц. 13, моноц. 8, СОЭ - 57 мм/час, общ. белок - 72, мочевина - 21, креатинин 110, билирубин - 20,0, калий - 5.1, натрий 139, ACT - 16, АЛТ - 16, ФЩ 150, ГГТП 100, глюкоза крови: 7,7-8,6-6,3 ммоль/л. В ан. мочи: отн. плотность - 1019, белок - 0,91, глюкоза - отр, лейк. - 1-2 в п/зр., эр. - 1-2 в п/зр. Коагулограмма: тромбиновое время - 19,4'' (16,8), фибриноген - 2420(3400), В-нафталовый тест и этаноловый тест - отрицат, АЧТВ - 47,1 (27,2''), фибринолитическая активность >4 час, протромбиновый индекс - 82%.
Анализ крови на TIMP-1 и NT-pro BNP был взят дважды: на высоте развития отечного синдрома и перед выпиской из стационара. Значения TIMP-1 и NT-pro BNP составили;
1. 02.03.07 г. TIMP-1=984 нг/мл, NT-pro BNP=1900 пг/мл.
2. 25.04.07 г. TIMP-1=843 нг/мл, NT-pro BNP=676 пг/мл.
ЭКГ: 09.01.07 г. Ритм синусовый с ЧСС - 100 в минуту. Изменения миокарда боковой стенки гипертрофированного левого желудочка. 30.01.07 г. у больной развился пароксизм фибрилляции предсердий, а затем установилась постоянная форма фибрилляции предсердий, на фоне которой явления сердечной недостаточности быстро прогрессировали до анасарки.
ЭХОКГ: корень аорты и ее восходящий отдел нормальных размеров, стенки аорты уплотнены. Клапанный аппарат: умеренно выраженные атеросклеротические изменения створок аортального клапана. Полость ЛЖ нормального размера с симметричной гипертрофией миокарда. Левое предсердие дилатировано. Правое предсердие и правый желудочек нормальных размеров. Нарушений локальной сократимости не выявлено. Глобальная сократимость миокарда ЛЖ в норме. При Д-ЭХОКГ митральная регургитация 1 ст.
Данные ЭХОКГ: Ao=3,1 см КДР=4,6 см КСР=2,5 см РЛП=4,4 см
ПЖ=2,10 см Тмжп=1,3 см Тзс=1,2 см ФВ=77%
УЗИ брюшной полости: в брюшной полости, в поддиафрагмальной, в правой и левой плевральной полостях наличие свободной жидкости. Жировой гепатоз. Застойный холецистит. Кисты почки. Рентгенография органов грудной клетки: в легких эмфизема. Диффузный пневмосклероз. Корни легких фиброзно уплотнены. Усиление легочного рисунка за счет сосудистого компонента. Слева диафрагма с четкими контурами, справа диафрагма и базальные синусы не дифференцируются из-за жидкости. Справа уплотнена междолевая плевра. Инфильтрация в базальных отделах. Сердце значительно расширено в поперечнике. Аорта уплотнена. Заключение: правосторонняя застойная пневмония.
На фоне проведенного лечения состояние больной значительно улучшилось: одышка у больной уменьшилась, приступов стенокардии нет, стала ходить по палате и коридору, боли и отечность стоп и голеней уменьшились. Язвы уменьшились в размерах с тенденцией к очищению. При контрольной рентгенографии легких застойные явления не определялись. Выписана под наблюдение кардиолога.
Комментарий. У данной пациентки с диастолической сердечной недостаточностью IV ф.кл (NYHA) значения NT-pro BNP на высоте развития отечного синдрома были не столь высокими, как в предыдущих случаях (<5180 пг/мл) и значительно снизились (почти в 3 раза) на фоне лечения, что могло указывать на благоприятный прогноз. Однако значения TIMP-1 оставались высокими (>710 нг/мл). Спустя 3 месяца после выписки из госпиталя больная была доставлена в ГКБ №64 бригадой скорой медицинской помощи с явлениями нарастающей сердечной недостаточности и на 2 сутки на фоне отека легких погибла.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ НЕБЛАГОПРИЯТНОГО ИСХОДА ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ | 2013 |
|
RU2527768C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ЛЕТАЛЬНОГО ИСХОДА У КОМОРБИДНЫХ ПАЦИЕНТОВ С ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ | 2024 |
|
RU2838522C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОСЛОЖНЕНИЙ И ЛЕТАЛЬНОГО ИСХОДА У БОЛЬНЫХ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ | 2001 |
|
RU2191544C1 |
| Способ прогнозирования острой левожелудочковой недостаточности у пациентов с острым инфарктом миокарда с подъемом сегмента ST передней стенки левого желудочка | 2023 |
|
RU2800404C1 |
| СПОСОБ ДИАГНОСТИКИ СТЕПЕНИ НАРУШЕНИЯ ФУНКЦИИ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ У НОВОРОЖДЕННЫХ ИЗ ГРУППЫ ВЫСОКОГО ПЕРИНАТАЛЬНОГО РИСКА | 2007 |
|
RU2363000C2 |
| Способ прогнозирования развития неблагоприятных сердечно-сосудистых событий у больных с острой декомпенсацией ишемической хронической сердечной недостаточности с систолической дисфункцией левого желудочка сердца после полной реваскуляризации миокарда | 2021 |
|
RU2770271C1 |
| СПОСОБ ПРОВЕДЕНИЯ ФЕНОТИПИРОВАНИЯ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ НА ОСНОВЕ МЕТАБОЛОМНОГО ПРОФИЛИРОВАНИЯ | 2024 |
|
RU2841230C1 |
| СПОСОБ ОЦЕНКИ ВАРИАНТОВ РЕМОДЕЛИРОВАНИЯ МИОКАРДА У НОВОРОЖДЕННЫХ ИЗ ГРУППЫ ПЕРИНАТАЛЬНОГО РИСКА | 2009 |
|
RU2419094C1 |
| Способ диагностики сердечной недостаточности с сохраненной фракцией выброса | 2023 |
|
RU2814392C1 |
| СПОСОБ РЕАБИЛИТАЦИИ ДЕТЕЙ В ОТДАЛЕННОМ ПЕРИОДЕ ПОСЛЕ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ АНОМАЛЬНОГО ОТХОЖДЕНИЯ ЛЕВОЙ КОРОНАРНОЙ АРТЕРИИ ОТ ЛЕГОЧНОЙ АРТЕРИИ | 2022 |
|
RU2801967C1 |
Изобретение относится к медицине, в частности к терапии и кардиологии. Предложен способ прогнозирования осложнений и исхода заболевания. Сущность способа состоит в определении в сыворотке крови больных содержания тканевого ингибитора матриксных металлопротеиназ 1 типа. При этом при величине содержания тканевого ингибитора матриксных металлопротеиназ 1 типа менее 710 нг/мл прогнозируют благоприятный исход заболевания, а при значении более 710 нг/мл - прогнозируют летальный исход заболевания в течение трех месяцев. Способ обеспечивает повышение точности оценки исхода заболевания у больных пожилого и старческого возраста с сердечной недостаточностью. 1 ил.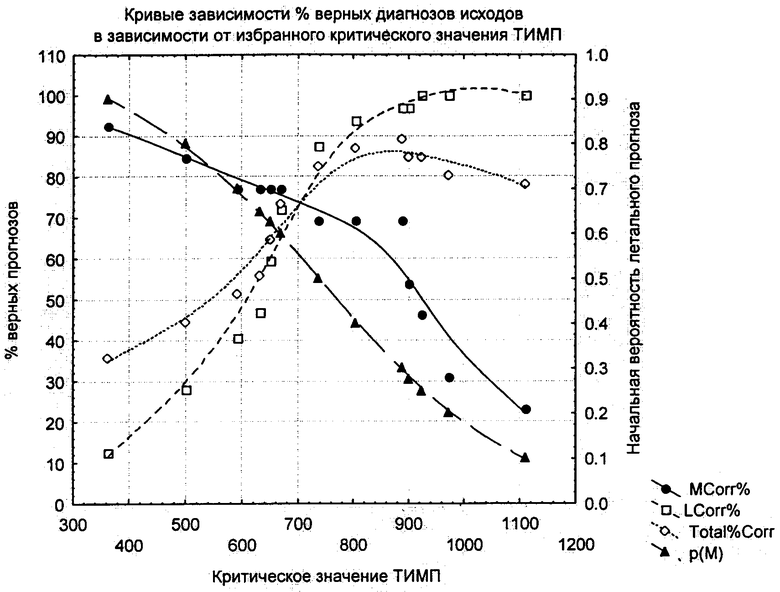
Способ прогнозирования исхода заболевания у больных пожилого и старческого возраста с сердечной недостаточностью, отличающийся тем, что определяют в сыворотке крови больных содержание тканевого ингибитора матриксных металлопротеиназ 1 типа и при величине менее 710 нг/мл прогнозируют благоприятный исход, а при значении более 710 нг/мл прогнозируют летальный исход в течение трех месяцев.
| JANUZZI J.L | |||
| et al | |||
| Приспособление для ослабления силы удара при столкновениях поездов | 1923 |
|
SU1256A1 |
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
| Способ обработки целлюлозных материалов, с целью тонкого измельчения или переведения в коллоидальный раствор | 1923 |
|
SU2005A1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ НЕБЛАГОПРИЯТНОГО ТЕЧЕНИЯ ДЕСЯТИЛЕТНЕГО ПОСТИНФАРКТНОГО ПЕРИОДА У МУЖЧИН | 2001 |
|
RU2207045C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ НЕБЛАГОПРИЯТНОГО ТЕЧЕНИЯ 10-ЛЕТНЕГО ПОСТИНФАРКТНОГО ПЕРИОДА У ЖЕНЩИН | 2002 |
|
RU2214784C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ИСХОДА ОПЕРАТИВНОГО ВМЕШАТЕЛЬСТВА ПРИ ОСТРОМ ХОЛЕЦИСТИТЕ У БОЛЬНЫХ ПОЖИЛОГО И СТАРЧЕСКОГО ВОЗРАСТА | 1991 |
|
RU2021747C1 |
Авторы
Даты
2009-04-27—Публикация
2007-12-21—Подача