Изобретение относится к области медицины, в частности к педиатрии и дерматологии, и касается лечения атопического дерматита у детей, проживающих на территориях экологического неблагополучия, посредством коррекции нарушений антиоксидантной системы у детей с хронической контаминацией биосред организма.
В результате возрастающего антропогенного воздействия наблюдается прогрессирующее загрязнение окружающей среды. Накоплению различных загрязняющих веществ в атмосфере, почве и воде способствуют выбросы промышленных предприятий, бытовые и сельскохозяйственные отходы. Указанные загрязняющие вещества обладают токсическим действием на живые организмы. Особенно подвержены такому вредному влиянию дети - как наиболее чувствительный контингент риска. Сочетанное потенцирующее воздействие техногенных контаминантов создает условия для возникновения устойчивых клинико-патогенетических закономерностей патоморфоза атопического дерматита у детей, обуславливает увеличение распространенности с расширением площади поражения кожи и увеличением инвалидизирующих форм аллергодерматозов, что требует особых методов лечения.
Известны различные методы лечения атопического дерматита, которые предусматривают или местное воздействие на кожу, или добавление различных условий к стандартной базовой терапии этого заболевания (антигистаминные средства, наружные топические глюкокортикостероиды). К таким методам относятся:
- способ лечения иммунных заболеваний кожи (патент РФ №2322990, опубл. 2007), путем местного наложения средства, содержащего глюкокортикостероиды 0,0005-0,1 г, гепарин или гепариноид 3000-20000 ЕД и клотримазол 0,5-1 г, при этом в качестве основы может использоваться раствор, гидрогель, крем, мазь и паста. Средство снижает риск развития осложнений, вызываемых применением стероидов, а дополнительное одновременное применение клотримазола исключается возможность развития кандидоза кожи и дальнейшей грибковой сенсибилизации;
- способ лечения кожных заболеваниях (заявка на изобретение №2001114132, опубл. 2003), таких как аллергический атопический дерматит, экзема (при длительности проявления симптомов до 3 мес), псориаз (при длительности проявления симптомов до 6 мес) путем приема водного раствора "Флоравит Э" по 5 мл один раз в день в течение 10 дней, затем по 15 мл в течение 20 дней, наряду с приемом препарата "энтеросгель" по 10 мл 3 раза в день и приемом яблочных пектинов в течение одного месяца;
- способ лечения атонического дерматита (патент РФ №2363440, опубл. 2009), который включает лечение на фоне традиционной медикаментозной терапии в палате стационара с использованием натурального сильвинита. Для этого используют экран, изготовленный из натурального сильвинита, размером не менее 1,6 м2. Экран располагают на стене на 3-5 см выше уровня койки больного. Способ повышает эффективность лечения атопического дерматита в стадии обострения при снижении экономических затрат.
Однако указанные известные способы лечения не лишены недостатков:
- по первому способу: используя только местное воздействие, практически невозможно добиться 100%-ного выздоровления, т.к. данный способ лечения не затрагивает пусковые моменты патогенеза - нарушение энергетического баланса клетки и активацию перекисного окисления липидов;
- по второму способу: применение препарата растительного происхождения повышает риск развития аллергических реакций, кроме того, отсутствуют инфузионные формы выпуска;
- третий способ может являться хорошим дополнением на стадии реабилитации, но не является сертифицированным лечебным средством, рекомендуемым на стадии обострения.
Таким образом, все из вышеприведенных известных способов либо не обеспечивают воздействия на пусковые начальные патофизиологические стадии клеточного повреждения, либо лишены возможности системно действовать на весь организм методом инфузионного введения препарата.
Наиболее близким к предлагаемому техническому решению является способ лечения атопического дерматита у детей, включающий применение стандартной базовой терапии совместно с внутривенным введением гипоксантного препарата - реамберина - через день в разовой дозе 10 мл на 1 кг массы ребенка в течение 5-7 дней (Статья «Антигипоксанты в терапии атопического дерматита у детей», журнал «Лечащий врач», №2, 2000 год).
Данный известный способ имеет преимущества перед вышеуказанными способами лечения, но предусматривает узкий диапазон воздействия только на процессы перекисного окисления липидов и состояние антиоксидантной окислительной системы, что является недостаточным для эффективного лечения.
Технический результат, достигаемый предлагаемым изобретением, заключается в повышении эффективности лечения за счет увеличения степени успешности воздействия на больных путем уменьшения выраженности системного воспалительного процесса в организме, улучшения обменных процессов, активизации ферментной системы, нормализации показателей иммунограммы и снижения содержания вредных химических веществ в биосредах детей. Предлагаемый способ лечения значительно расширяет спектр действия янтарной кислоты, входящей как в состав реамбирина, используемого в способе по прототипу, так и в состав цитофлавина, используемого в предлагаемом способе, за счет добавления к ней лекарственных средств метаболического, ферментативного и сосудорасширяющего действия.
Указанный технический результат достигается предлагаемым способом лечения атопического дерматита у детей, проживающих в условиях воздействия техногенных химических факторов при повышенной контаминации биосред организма, включающим применение стандартной базовой терапии совместно с внутривенным введением гипоксантного препарата, при этом согласно изобретению в качестве гипоксантного препарата используют цитофлавин внутривенно капельно через день из расчета 1 мл на 10 кг массы ребенка в разведении 150-200 мл 0,9%-ного раствора хлорида натрия со скоростью 30-40 капель в минуту в течение 3-7 дней.
Цитофлавин как лекарственное средство представляет собой комбинированный стерильный инфузионный раствор фирмы "Полисан", в состав которого входят янтарная кислота (10%), инозин 2% (рибоксин), никотинамид (1%), рибофлавина мононуклеотид натрия (0,2%). Фармакологические эффекты его обусловлены комплексным воздействием на митохондриальное дыхание входящих в его состав компонентов: двух естественных метаболитов (янтарная кислота, рибоксин) и двух витаминов - коферментов (рибофлавин мононуклеотид - витамин В2, никотинамид - витамин РР). Важно, что все компоненты цитофлавина являются естественными метаболитами организма, которые утилизируются клеточными структурами, участвуют в окислительно-восстановительных реакциях, снижают интенсивность перекисного окисления липидов, активируют системы антиоксидантной защиты. Исследования показали, что, по-видимому, за счет взаимодополняющих действий цитофлавин нормализует обменные процессы в организме в условиях эндогенной интоксикации, разрывает порочный патогенетический круг и уменьшает явления латентной полиорганной недостаточности в условиях повышенной контаминантной нагрузки. Благодаря последнему в организме частично устраняются факторы, вызывающие обострение атопического дерматита, т.к. считается, что одним из важных патогенетически значимых механизмов, обусловливающих тяжесть и длительность течения атопического дерматита, является синдром эндогенной интоксикации, который не только сопровождает течение этого заболевания, но и выступает пусковым и усугубляющим фактором в условиях высокого техногенного загрязнения. Хроническая интоксикация при повышенной контаминации биосред оказывает повреждающее действие на ткани и предопределяет неблагоприятный исход заболевания.
Янтарная кислота, входящая в состав цитофлавина, является универсальным внутриклеточным метаболитом с антигипоксическим и антиоксидантным действием. Она оказывает положительный эффект на аэробные биохимические процессы, восстанавливает энергетический потенциал клетки в условиях анаэробного дыхания. Янтарная кислота активирует ферментативные процессы цикла Кребса, улучшает тканевое дыхание и повышает детоксицирующую по отношению к контаминантам функцию печени, нормализует кислото-щелочной баланс и газовый состав крови. Снижает концентрацию лактата, пирувата и цитрата в тканях, которые накапливаются уже на ранних стадиях болезни, повышает кругооборот цикла, увеличивает объем энергии, необходимой для синтеза АТФ и белков, повышает антиоксидантную резистентность клеток. Способность янтарной кислоты интенсифицировать утилизацию кислорода тканями и восстановление НАД-зависимого клеточного дыхания характеризуют ее антигипоксическое действие.
Рибоксин - естественный метаболит, утилизируемый в процессе синтеза адениловых нуклеотидов, в том числе АТФ, рассматривается как предшественник АТФ.
Рибофлавин - входит в состав двух коферментов: флавинмононуклеотида (ФМН) и флавинадениндинуклеотида (ФДН), регулирующих окислительно-восстановительные процессы. Они являются компонентами многочисленных ферментов, участвующих в транспорте водорода и в тканевом дыхании, в синтезе эритропоэтина, глобина, в белковом и жировом обмене.
Никотинамид - предшественник коферментов дегидрогеназ (НАД+ и НАДФ+). Эти кофакторы входят в состав огромного числа различных дегидрогеназ, обеспечивающих почти все метаболические процессы в организме человека.
Стандартная базовая терапия атопического дерматита оказывает системное гипосенсибилизирующее действие за счет применения селективных антигистаминных препаратов второго поколения и выраженное, но кратковременное местное противовоспалительное действие за счет топических глюкокортикостероидов. Но такая схема лечения не корригирует метаболические процессы в организме и не влияет непосредственно на снижение эндогенной интоксикации, способствующих формированию и поддержанию иммунного воспаления в коже и других системах при сочетанном течении аллергических заболеваний. Дополнительное включение в базисную терапию цитофлавина, но только при заявленных приемах и дозах его использования расширяет спектр системного воздействия на патогенетические звенья заболевания в условиях техногенной нагрузки, способствует функциональной активации практически всех адаптивных систем, обеспечивает биотрансформацию контаминантов в организме и их элиминацию. Это, несомненно, способствует купированию иммуноаллергического воспаления в организме в целом и уменьшению локального аллергического процесса, что повысит эффективность лечения в целом и повысит степень успешности для большего круга больных.
При реализации предлагаемого способа осуществляют следующие операции в нижеуказанной последовательности:
- производят выбор территории по риску формирования атопического дерматита у детей, обусловленных повышенной контаминацией биосред организма: промышленно развитые территории с высокой антропогенной нагрузкой, в частности с высокой нагрузкой химических факторов среды обитания;
- проводят клинико-лабораторные обследования детей, проживающих на этих территориях и страдающих заболеванием атопического дерматита на предмет установления в биосредах уровня химически вредных веществ и определения общеклинических и биохимических показателей;
- осуществляют комплексное лечение детей путем сочетания базовой терапии (антигистаминные средства - ксизал, зиртек, кларитин; мази - адвантан, элоком; очищающие повязки - раствор Кастелани) и внутривенного введения цитофлавина капельно через день из расчета 1 мл на 10 кг массы ребенка в разведении 150-200 мл 0,9%-ного раствора хлорида натрия со скоростью 30-40 капель в минуту количеством процедур 3-7.
Пример реализации предлагаемого способа лечения детей, страдающих атопическим дерматитом, обусловленным повышенной контаминацией биосред организма.
Для обоснования необходимости предлагаемого способа лечения атопического дерматита у детей, проживающих в условиях высокого антропогенного риска, и для доказательства взаимосвязи влияния высокой антропогенной нагрузки на течение атопического дерматита, было проведено углубленное клинико-лабораторное обследование 425 детей, больных атопическим дерматитом, в возрасте от 4 до 15 лет. Все указанные пациенты были разделены на две группы: проживающие в условиях техногенного химического неблагополучия - основная группа (300 человек) и проживающие на условно «чистых» территориях - группа сравнения (125 человек). У всех детей заболевание носило хронически-рецидивирующий характер. Исследование включало изучение клинико-лабораторного статуса и экологического элементного портрета биосред (крови, мочи) детей, а также сравнительный анализ эффективности стандартной и предлагаемой схем терапии.
Были проведены исследования общеклинических, иммунологических, биохимических, гематологических показателей, выполненные унифицированными методами (В.В.Меньшиков, 1987).
- Активность окислительных процессов и антиоксидантной системы определяли биохимическими методами по уровню АОА (антиоксидантной активности) и малонового альдегида (МДА) в сыворотке крови (И.Д.Стальная, 1977).
- Ферментативную функцию печени оценивали по уровню активности АЛТ (аланинаминотрансфераза), ACT (аспартатаминотрансфераза), щелочной фосфатазы; белково-синтетическую - по уровню общего белка и альбумина в сыворотке крови.
- Наличие воспалительно-пролиферативных процессов выявляли по показателям содержания КЭА (карциноэмбриональный антиген), СОЭ (скорость оседания эритроцитов) и СРБ (С-реактивный белок) в сыворотке крови.
- Состояние клеточного и гуморального иммунитета оценивали по содержанию Т и В лимфоцитов, сывороточных иммуноглобулинов А, М, G (Mancini et al., 1965); системы неспецифической защиты организма - по показателям фагоцитоза (метод Дугласа, 1983).
- Интоксикационный синдром оценивали по содержанию дельта-аминолевуленовой кислоты в моче, плазматических клеток в крови.
Клинико-лабораторная диагностика выполнена с помощью автоматического гематологического "Abakus junior" (Австрия), биохимического "Stat Fax-2600» (США), иммуноферментного "Stat Fax-2100" (США) анализаторов.
Сравнительный анализ клинико-анамнестических, клинико-лабораторных и химических параметров показал достоверно более худшие результаты у детей с атопическим дерматитом (далее АД), проживающих на экологически неблагополучных территориях по сравнению с условно «чистыми». Больные одинаково часто жаловались на высыпания на коже (100%), зуд (70%). При этом в основной группе достоверно чаще отмечали симптомы астеновегетативного характера (утомляемость, эмоциональная лабильность, нарушения сна) (р<0,05). В условиях экологического неблагополучия указанных больных АД чаще беспокоили кашель, одышка, что свидетельствовало о сочетанном течении АД и респираторного аллергоза (p<0,05). Отмечена тенденция к более частой встречаемости функциональной диспепсии и билиарной дисфункции (р=0,05).
У детей с АД, проживающих на территориях с высокой антропогенной нагрузкой, в отличие от группы сравнения, в анамнезе отмечались такие признаки, как перенесенные ОРВИ (OR=1,80), пневмонии (OR=1,13), обструктивный бронхит (OR=1,13), ангины (OR=1,13), энтеробиоз (OR=1,13), другие гельминтозы (OR=1,20). Имелась статистически достоверная связь с ранним формированием заболевания (OR=2,29). To есть больные АД из основной группы с экологически неблагополучных территорий имеют пониженную иммунологическую резистентность.
У больных АД на территориях с высокой техногенной нагрузкой выявлялась статистически достоверная связь с наследственной отягощенностью среди родственников 1 и 2 линии родства по АД (OR=1,5), бронхиальной астмой (OR=1,29).
Анализ клинических данных показал, что у детей с экомодифицированным АД в отличие от группы сравнения оказались более выраженными изменения со стороны кожи: сухость кожи (OR=2,18, р<0,05)), инфильтрация (OR=1,89, p=0,03), участки гиперпигментации (OR=1,54), распространение процесса по всему телу (OR=1,29), фолликулярный гиперкератоз (OR=1,54), трещины (OR=1,21), лихенизация (OR=1,23), расчесы (OR=1,05). Различия свидетельствуют о более тяжелом хроническом рецидивирующем характере заболевания в условиях повышенной химической токсикантной нагрузки.
Со стороны клинико-лабораторного статуса достоверно преобладали изменения воспалительного характера у детей основной группы, такие как средний по группе уровень лейкоцитов, повышенное СОЭ, нейтрофилез в крови (р<0,01). Значительно выше оказался уровень сенсибилизации по среднему значению общего иммуноглобулина IgE (p<0,05), уровню эозинофильно-лимфоцитарного индекса (р<001), относительному количеству эозинофилов (р<0,005). Имело место достоверно более выраженное снижение средних значений теофиллин-чувствительных Т-лимфоцитов (р<0,01), относительных значений Ем-РОЛ В-лимфоцитов (р<0,01), уровня IgA (p<0,001). Изучение иммунного статуса выявило достоверное снижение функциональной активности Т- и В-лимфоцитарного звена иммунного ответа у больных АД (основной группы) с территорий повышенного антропогенного риска. Это свидетельствует о более выраженной у них вторичной иммунной недостаточности по клеточному и гуморальному типу.
У больных АД основной группы, проживающих в условиях экологического неблагополучия, отмечено большее увеличение активности ACT (аспартатаминотрансфераза) в крови (у основной группы: 32,219±1,404 и у группы сравнения: 28,592±1,436, р<0,0005). Снижение функциональных резервов антиоксидантной системы проявлялось повышением МДА плазмы (у основной группы: 2,558±0,088 и у группы сравнения: 2,399±0,105, р<0,05). Усугубляются обменные нарушения и появляются специфические биохимические маркеры - ацетон в моче (у основной группы: 0,027±0,022 и у группы сравнения: 0,00±0,00, р<0,05).
Такие гомеостатические сдвиги свидетельствуют о выраженных дезадаптивных процессах, происходящих в организме детей с АД техногенно-нагруженных территорий, причем формируются они на фоне повышенной химической контаминации биосред организма.
Химико-аналитическое исследование уровня контаминации биосред (крови) у детей с АД на различных территориях показало значительное превышение референтного предела по содержанию тяжелых металлов: свинца, хрома, никеля, марганца в 2,2-4,5 раза у 60-94% детей основной группы на территориях с повышенной техногенной нагрузкой на фоне дисбаланса эссенциальных микроэлементов - дефицита цинка, магния, меди в 1,5-1,8 раза у 58-65% детей. Средние значения в группе сравнения были достоверно меньше по уровню тяжелых металлов (р<0,001) и достоверно выше по уровню цинка и меди (р<0,01).
Проведено количественное определение содержания органических соединений в биосредах детей с АД. Сравнительный анализ содержания альдегидов жирного ряда (формальдегид, ацетальдегид, пропионовый альдегид) в биосредах (крови) детей основной группы и группы сравнения показал достоверное повышение в 1,5-2,0 раза у детей с АД, проживающих в условиях экологического неблагополучия. Такие же данные получены по содержанию ацетона, этилового и метилового спирта в крови. Содержание в крови на уровне референтного показателя в основной группе встречалось в 1,5-2 раза реже, чем в группе сравнения.
Значительное превышение референтных уровней металлов и органических контаминантов в биосредах у 2/3 детей с АД в условиях повышенной ксенобиальной нагрузки окружающей среды свидетельствует о непосредственном модифицирующем их влиянии на патоморфоз заболевания.
Таким образом, выявленные нарушения адаптационно-приспособительного гомеостаза у больных АД с развитием интоксикационного, иммуннодефицитного, дисметаболического и дезадаптацинного синдромов являются патогенетическим обоснованием необходимости расширения схемы стандартной (базовой) терапии АД у детей в условиях повышенной контаминации биосред препаратами с сочетанным антигипоксантным и антиоксидантным действием. Для коррекции этих нарушений и было предложено использовать дополнительно цитофлавин при заявленных дозировках и приемах лечения.
Для оценки эффективности предлагаемого способа лечения АД у детей в условиях повышенного воздействия техногенных химических факторов по сравнению со стандартной базовой терапией было проведено обследование и лечение 62 детей от 4 до 15 лет с обострениями АД тяжелой и средней степени тяжести. Дети были разделены на две группы: основную (27 детей) и контрольную (35 человек). Больные в группах не отличались по атопическому статусу, возрасту, стажу заболевания. Дети с АД основной группы (27 человек) получали следующие препараты стандартной схемы лечения: антигистаминные средства - эриус, топические глюкокортикостероиды - крем элоком, уход за кожей проводился увлажняющим средством - дардиа-липо молочко, в качестве медико-экологической реабилитации был назначен полисорб в течение 10 дней, коррекция обменных процессов проводилась цитофлавином. Цитофлавин назначался внутривенно капельно через день из расчета 1 мл цитофлавина на 10 кг массы ребенка в разведении на 150-200 мл 0,9% раствора натрия хлорида со скоростью 30-40 капель в минуту. Курс лечения составлял от 3 до 7 инфузий раствора. Больные АД в контрольной группе получали стандартную терапию без в/в введения цитофлавина.
Детям обеих групп было проведено углубленное клинико-лабораторное обследование до и после лечения, в том числе общеклинические, биохимические анализы крови и мочи, исследование иммунного гомеостаза, химико-аналитическая оценка биосред на содержание ксенобиотиков.
Оценка клинических симптомов проводилась с использованием шкалы SCORAD, учитывающей площадь поражения, выраженность морфологических элементов, интенсивность субъективных проявлений. Все препараты, применявшиеся в данном исследовании, хорошо переносились пациентами.
Эффективность лечения оценивалась по динамике жалоб, данным объективного осмотра, результатов клинико-лабораторных методов обследования в течение 14 дней госпитализации.
На фоне проводимой терапии у всех больных в обеих группах отмечалась положительная динамика в виде купировании жалоб и симптомов, но время их изменений в обследуемых группах различалось. В основной группе детей, получавших предлагаемую схему лечения с цитофлавином, отмечалась более выраженная положительная динамика соматического статуса, достоверно значимо уменьшилась концентрация сред быстрого реагирования, позитивные сдвиги лабораторных показателей отмечены со стороны антиоксидантной и иммунной систем, микроэлементного гомеостаза.
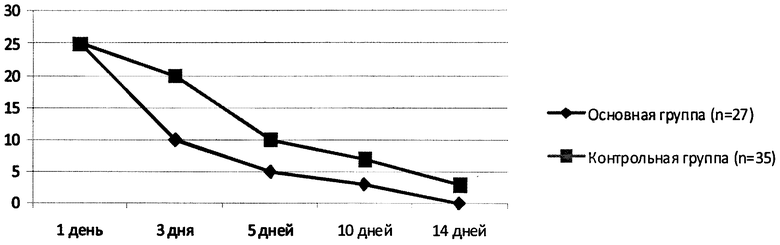
Исследование показало более выраженную регрессию клинических симптомов обострения АД в основной группе. Практически у всех пациентов уже после первой инфузии цитофлавина уменьшился зуд, эритема стала менее яркая. В основной группе сокращение площади поражения на 50%, выраженности объективных симптомов более чем в 2 раза было отмечено уже к 3 дню терапии, в то время как в группе сравнения подобные изменения произошли на 5 день. После пяти в/в инфузий цитофлавина уменьшились инфильтрация и лихенизация. У 50% больных основной группы обострение было купировано к 7 дню и к концу 2-й недели - у всех пациентов. Динамика показателей в группе сравнения была менее существенной. Данные о динамике изменения площади поражения тела у детей группы сравнения и контрольной группы приведены на чертеже.
Оценка показателей OAK до и после лечения выявила положительную динамику гематологических параметров, данные о которых приведены в таблице 1.
На фоне стандартной базовой терапии в сочетании с введением Цитофлавина в отличие от контрольной группы у всех больных основной группы с лейкопенией нормализовался уровень лейкоцитов в крови. В основной группе уменьшился лимфоцитоз с 41,875±0,611 до 40,038±0,362 (р<0,01), зарегистрировано и снижение доли моноцитов в общем анализе крови (4,750±0,042 и 4,423±0,059, р<0,01). Уменьшился сдвиг влево в лейкоцитарной формуле, среднее значение палочкоядерных нейтрофилов составило 1,425±0,050 по сравнению с группой сравнения 1,077±0,068 (<0,01). Достоверно более значимо снизилось СОЭ в основной группе с 8,825±0,943 до 8,192±0,219, чем в контрольной группе (р<0,01).
Изменения в биохимическом анализе крови в основной группе свидетельствуют об улучшении обменных процессов в организме, что проявилось в увеличении числа детей с нормальным уровнем альбумина с 85,7% до 100%, в контрольной группе число детей с нормальным уровнем альбумина даже снизилось. У всех больных с повышенной холестеринемией (20%) в основной группе после лечения уровень холестерина нормализовался, чего не выявлено в группе сравнения.
В обеих группах уровень АОА плазмы был до лечения ниже нормы. После лечения произошло увеличение доли пациентов с показателем в пределах физиологической нормы с 21,1% до 27,1%, но только в основной группе детей на фоне лечения цитофлавином. Уровень МДА плазмы в основной группе в отличие от контрольной группы статистически значимо снизился с 2,825±0,112 до 2,303±0,018 (р<0,01), чего не наблюдалось в контрольной группе. Среднегрупповые показатели IgE до лечения превышали референтный уровень у всех детей в обеих группах с АД. Статистически достоверное снижение этого показателя (253,267±40,529 и 198,744±15,239, р<0,05) произошло только у детей из основной группы, получающих оптимизированную схему терапии с цитофлавином.
У детей с АД встречаются различные нарушения всех звеньев иммунитета. Для этих больных характерно повышенное количество Е-РОЛтфр, сниженный уровень IgM. После проведенного лечения в основной группе число детей с нормальным показателем IgM увеличилось с 20% до 30,8%, уровень Т-ТФР абс. достиг норм у всех детей из этой группы, среднее значение составило 1,613±0,067 по сравнению 1,071±0,197 до лечения (р<0,01).
У всех обследуемых детей до лечения верифицировалась повышенная концентрация иммуноглобулина А. На фоне проведенного лечения статистически более значимо коррекция этого показателя произошла в основной группе, среднее значение составило 1,897±0,081 против 1,613±0,068 до лечения (р<0,01).
Напряженность иммунного гомеостаза полностью купировалась на фоне лечения по схеме с цитофлавином, в то время как в контрольной группе сохранялась без изменений. Это видно и по динамике показателя фагоцитарной функции лейкоцитов. Достоверно значимо, с 1,904±0,053 до 1,868±0,036 (р<0,01), уменьшился показатель ФИ, а превышение референтного уровня отмечается лишь у 23,1% детей основной группы против 40% в начале лечения.
Кроме того, следует отметить, что уже после первой и второй инфузии Цитофлавина у детей основной группы значительно улучшился аппетит и общее состояние, повысилось настроение, нормализовался сон. К моменту выписки пациентов отмечалось улучшение цвета кожи, отсутствие шелушения и сухости.
Кроме того, у детей основной группы выявлено достоверное снижение концентрации вредных химических веществ в биосредах. Данные, полученные в ходе испытаний, по изменению концентраций вредных химических веществ в биосредах детей основной группы, приведены в таблице 2.
Содержание марганца в крови уменьшилось с 0,017±0,001 мг/дм3 до 0,015±0,001 (р<0,05) и по среднегрупповому значению определялось в пределах контроля. Концентрация хрома в крови снизилась (0,033±0,001 мг/дм3 и 0,020±0,001 мг/дм3), доля детей, имеющих повышенные уровни токсиканта, также снизилась со 100% до 43%.
Среднегрупповой показатель содержания свинца в крови соответствовал региональному фоновому уровню, сократилось число детей основной группы с высокими индивидуальными показателями с 25% до 20%. Уровень меди в крови вырос у 50% детей, достоверно увеличившись в среднем по основной группе с 0,609±0,033 до 0,897±0,033 мг/дм3, р<0,01, вместе с тем оставаясь в референтных пределах.
Сократилась доля детей с высоким содержанием хрома в моче с 60% до 29%, марганца - с 91,7% до 19% и цинка - с 37,5% до 23,8%. Доля больных АД с минимальными значениями эссенциальных металлов (медь) уменьшилась.
Увеличение числа детей с повышенными концентрациями марганца, свинца в моче вероятно связано с интенсификацией элиминации их почками.
Содержание определяемых органических соединений в крови в среднем по группе после курса сочетанной с цитофлавином терапии снизилось до нулевых показателей (бензол) и до 0,0003±0,000 мг/дм3 (толуол).
В индивидуальных пробах по бензолу отсутствовало превышение контрольных значений, а превышение референтного уровня по толуолу отмечается лишь в 13% проб против 29% в начале исследования.
Таким образом, содержание в крови марганца, хрома, бензола, толуола, в моче хрома имело стойкую тенденцию к снижению.
Полученные результаты сравнительной оценки эффективности схем лечения детей с атопическим дерматитом, проживающих в условиях воздействия техногенных химических факторов, свидетельствуют о большей положительной динамике клинических и клинико-лабораторных показателей при использовании предлагаемого способа, сочетающего базовые основы терапии с дополнительным патогенетически обоснованным элементом для парентерального введения - цитофлавином, из расчета 1 мл на 10 кг массы ребенка капельно через день в разведении 150-200 мл 0,9%-ного раствора хлорида натрия со скоростью 30-40 капель в минуту в течение 3-7 дней. Все больные хорошо переносили лечение, побочных реакций и осложнений не отмечено. Добавление к стандартной терапии цитофлавина значительно повлияло на уменьшение выраженности системного воспалительного процесса в организме, улучшились обменные процессы, активировалась ферментная система, нормализовались показатели иммунограммы, снизилась контаминация сред быстрого реагирования. Благодаря использованию заявляемого способа лечения происходит нормализация антиоксидантной защиты организма и тем самым обеспечивается более мягкое течение заболевания, препятствуется трансформация заболевания в тяжелые и хронические формы и, возможно, развитие атопического марша с формированием респираторного аллергоза.
В ходе исследований также была испытана и схема лечения по прототипу (стандартная терапия + внутривенное введение препарата реамберина, через день в разовой дозе 10 мл на 1 кг массы ребенка в течение 5-7 дней). Обследовано 15 детей. Были получены следующие результаты:
- у 53,0% детей (7 человек) с атопическим дерматитом через 7 дней отмечалось значительное улучшение общего самочувствия, активности, исчезли проявления выраженного воспаления кожи. В данной группе больных зарегистрирована клиническая ремиссия. У 33% детей (5 человек) ремиссия не достигнута, но уменьшились проявления атопического процесса на коже. У 14% детей (3 ребенка) выраженной положительной динамики не отмечалось;
- со стороны клинико-лабораторных показателей отмечалось достоверное снижение концентрации МДА в сыворотке крови на фоне активации антиоксидантной системы у 53% больных, в то же время у 47% пациентов обнаружены только тенденции к снижению МДА и увеличению АОА.
Приведенные данные еще раз доказывают, что предлагаемый способ лечения с использованием цитофлавина является более эффективным при лечении атопического дерматита у детей, проживающих в условиях экологического неблагополучия.
Изобретение относится к медицине, а именно к дерматологии, и может быть использовано для лечения атопического дерматита у детей, проживающих в условиях воздействия техногенных химических факторов при повышенной контаминации биосред организма. Для этого проводят стандартную базовую терапию совместно с введением цитофлавина внутривенно капельно через день из расчета 1 мл на 10 кг массы ребенка в разведении 150-200 мл 0,9%-ного раствора хлорида натрия со скоростью 30-40 капель в минуту в течение 3-7 дней. Способ обеспечивает повышение эффективности лечения за счет уменьшения выраженности системного воспалительного процесса в организме, улучшения обменных процессов, активизации ферментной системы, нормализации показателей иммунограммы. 2 табл., 1 ил.
Способ лечения атопического дерматита у детей, проживающих в условиях воздействия техногенных химических факторов при повышенной контаминации биосред организма, включающий применение стандартной базовой терапии совместно с внутривенным введением гипоксантного препарата, отличающийся тем, что в качестве гипоксантного препарата используют цитофлавин внутривенно капельно через день из расчета 1 мл на 10 кг массы ребенка в разведении 150-200 мл 0,9%-ного раствора хлорида натрия со скоростью 30-40 капель в минуту в течение 3-7 дней.
| КУЛИКОВА О.Д | |||
| и др | |||
| Реамберин как средство терапии атопических дерматитов | |||
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| Очаг для массовой варки пищи, выпечки хлеба и кипячения воды | 1921 |
|
SU4A1 |
| ПРИМЕНЕНИЕ ЦИТОФЛАВИНА ДЛЯ ЛЕЧЕНИЯ КЛЕЩЕВЫХ НЕЙРОИНФЕКЦИЙ | 2007 |
|
RU2342131C2 |
| ШЕВЧУК М.К | |||
| Эффективность цитофлавина при лечении экспериментальной интоксикации токсинами | |||
Авторы
Даты
2011-12-20—Публикация
2010-02-26—Подача