Изобретение относится к медицине, а именно травматологии и ортопедии, и может быть использовано для устранения дефекта костной ткани в нагружаемых зонах скелета, образовавшегося вследствие травматического смятия губчатой костной ткани, например при компрессионном переломе.
Известен имплантат для замещения дефектов костной ткани, представляющий собой компактные биокерамические гранулы из плотной керамики на основе гидроксиапатита (Bieniek K.W. Animal experimental studies of periodontal implants of compact macroporous and phycogenic HA-ceramic granules / K.W. Bieniek, H. Spiekermann // ZWR. - 1989. - P.958-60. - PMID: 2639542). Эти имплантаты не имеют какой-либо внутренней архитектуры (полости или поры), что определяет отсутствие остеокондуктивности, а значит врастания костной ткани, кроме того, не позволяет их использовать в качестве носителей остеоиндуктивных агентов.
Известны имплантаты из пористых металлических гранул на основе титана, которые применяются для пластики костной ткани (Holmberg L. Porous titanium granules for implant stability and bone regeneration - a case followed for 12 years. / L. Holmberg, L. Forsgren, L. Kristerson // Ups J Med Sci. - 2008. - Vol.113. - P.217-20). В отличие от предыдущего аналога, данные имплантаты обладают пористой структурой, однако подвержены явлению металлоза, что приводит к сенсибилизации организма к имплантируемым материалам. Наличие металлических имплантатов также ограничивает проведение методов лучевой диагностики: искажают данные компьютерной томографии и являются противопоказанием к проведению магнитно-резонансного исследования.
Известен имплантат, представляющий собой пористые гранулы на основе кальций-фосфатных керамик или их композитов (Uchida A. The use of calcium hydroxyapatite ceramic in bone tumour surgery / A. Uchida, N. Araki, Y. Shinto, H. Yoshikawa, E. Kurisaki, K. Ono // J Bone Joint Surg. - 1990, Vol.72-B. - P.298-302). Эти гранулы показывают достаточно высокую биосовместимость и остеокондуктивность, однако, обладая низкой трещиностойкостью, они являются очень хрупкими и в нагружаемых зонах скелета часто наблюдается их разрушение.
Наиболее близким к заявляемому решению является имплантат в виде гранул, выполненных из керамики, а именно из гидроксиапатита, которые содержат сообщающиеся между собой внутригранульные поры размером 100-350 мкм в количестве от 50 до 70 об.%. Гранулы имеют размеры от 0,8 мм до 2 мм. Способ получения данного имплантата описан в патенте RU №2395476, приоритет 15.05.2009 г.
Существенным недостатком этого имплантата является то, что материал гидроксиапатит обладает низкой прочностью и трещиностойкостью, что не позволяет применять его в нагружаемых зонах скелета. Недостатком данного имплантата является также то, что хаотическое расположение пористости не может обеспечить достаточную микроциркуляцию межклеточной жидкости, доставляющей питательные вещества к клеткам и удаляющей продукты их метаболизма.
Задачей данного изобретения является разработка имплантата для устранения дефектов костной ткани в нагружаемых зонах скелета, для этого имплантат должен обладать более высокими показателями прочности и трещиностойкости, кроме того, его конфигурация должна обеспечить удобство при введении в зону дефекта и расположении («упаковки») в ней, способствовать микроциркуляции межклеточной жидкости.
Поставленная задача решается за счет того, что у имплантата для устранения дефектов костной ткани, выполненного из керамики в виде гранул с внутригранульной порой до 350 мкм, гранулы изготовлены из алюмооксидной керамики, легированной диоксидом циркония от 0 до 20%, форма гранул выполнена в виде цилиндра, с соотношением высоты к диаметру основания от 2:1 до 3,5:1, при этом цилиндр имеет диаметр основания не менее 0,9 мм и высоту не менее 2,5 мм, кроме того, гранулы имеют пору в виде продольного сквозного канала, диаметром 300-500 мкм.
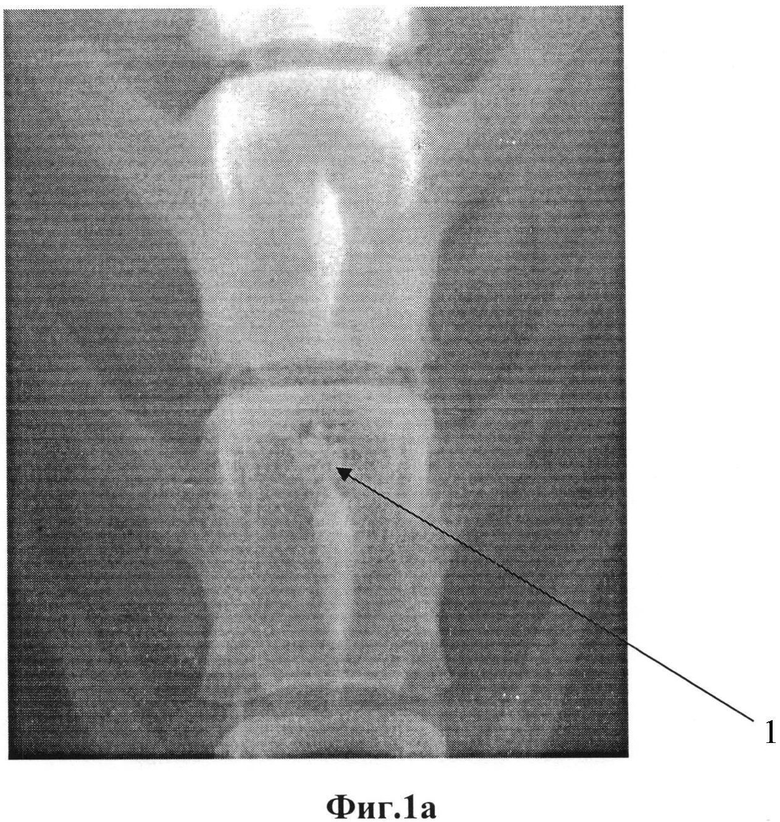
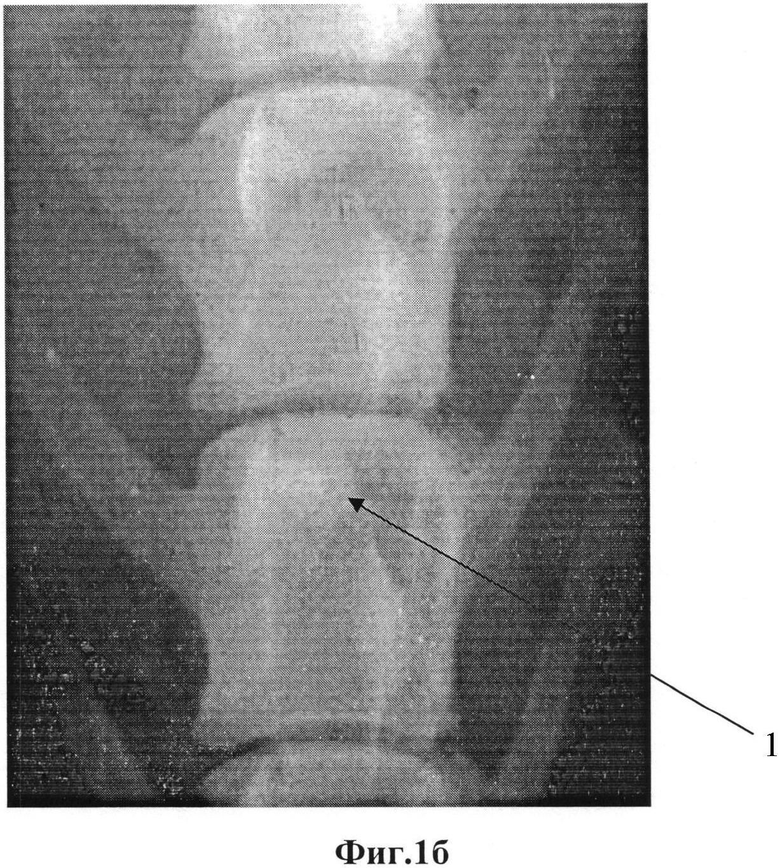
На фиг.1а представлена рентгенограмма поясничного отдела позвоночника прооперированного животного в прямой проекции, сделанная непосредственно после внедрения имплантата 1. На фиг.1б представлена рентгенограмма поясничного отдела позвоночника прооперированного животного в прямой проекции через 6 месяцев после операции.
На фиг.2 представлена микрофотография плоскости распила тела позвонка через зону внедренного имплантата, сделанная после выведения животного из эксперимента через 6 месяцев после операции, на которой демонстрируется сформированная костная ткань трабекулярного строения со следами перестройки.
На фиг.3 представлена микрофотография плоскости распила тела позвонка через зону внедренного имплантата, сделанная после выведения животного из эксперимента через 6 месяцев после операции, на которой демонстрируется отсутствие соединительно-тканной капсулы на границе между костной тканью и керамической гранулой.
Заявляемая форма имплантата в виде цилиндра с соотношением высоты к диаметру основания в диапазоне от 2:1 до 3,5:1 и геометрическими размерами: диаметр основания не менее 0,9 мм и высота не менее 2,5 мм, позволяет наиболее удобно осуществить введение имплантата в зону дефекта, применяя достаточно простой инструмент, похожий на пункционную медицинскую иглу.
Каждая гранула предлагаемого имплантата имеет сквозной канал размером 300-500 мкм, тогда как в прототипе сообщающиеся между собой поры размером 100-350 мкм содержатся в количестве от 50 до 70 об.%. Взаимопроникающие поры в гранулах прототипа имеют произвольную форму и между собой сообщаются хаотично, при этом не все поры сквозные. Поры предлагаемого имплантата имеют прямой сквозной канал, что обеспечивает беспрепятственную микроциркуляцию межклеточной жидкости.
Выбранное авторами соотношение высоты цилиндрического имплантата к диаметру основания обеспечивает, по сравнению с прототипом, формирование равномерного и достаточно плотного размещения гранул в месте заполнения дефекта, а также образование естественной пористости.
Наличие поры в виде прямого сквозного продольного канала в каждой грануле совместно с естественной пористостью, обусловленной формой и габаритами имплантата, создает цепь сообщающихся каналов. Причем размеры межгранульной пористости, в большей части, соизмеримы с размерами внутренней поры гранулы имплантата. Образовавшаяся за счет этого цепь сообщающихся каналов обеспечивает микроциркуляцию межклеточной жидкости, доставляющей питательные вещества к клеткам и удаляющей продукты их метаболизма, что создает благоприятные условия для формирования жизнеспособной костной ткани внутри имплантата.
Применение предлагаемого имплантата позволит устранять, например, клиновидную деформацию тела позвонка, возникшую вследствие травматического смятия костной ткани при компрессионных переломах тел грудных и поясничных позвонков, восстановить высоту тела позвонка и его способность выдерживать высокие нагрузки, которым подвержен позвоночник.
Для достижения поставленной задачи в качестве керамического материала, из которого выполнен предлагаемый имплантат, использована композиционная алюмооксидная, легированная диоксидом циркония, керамика. Алюмооксидная керамика обладает прочностью на сжатие до 500 МПа, а ее легирование диоксидом циркония дополнительно повышает трещиностойкость до 5,5 МПа/м2, что позволяет использовать гранулы имплантата для заполнения дефектов кости в нагружаемых зонах скелета.
Пример
Имплантат вводится в дефект костной ткани. Доступ к задним отделам позвоночника осуществляется под общим обезболиванием общеизвестным способом. В сформированные каналы устанавливаются воронки с направляющими трубками соответствующего диаметра, близкого к диаметру основания имплантата. В каждую воронку помещается необходимое количество гранул, после чего импактором гранулы продвигаются в дефект костной ткани, образованный переломом. За счет усилия, передаваемого импактором, гранулы распределяются в дефекте равномерно, плотно заполняя пространство и постепенно выравнивая смятые костные ткани, а также образуя пористость, в большей части соизмеримую с внутренней порой имплантата.
Исследование предлагаемого имплантата для замещения дефектов костной ткани проведено на половозрелой беспородной собаке весом 15 кг.
При сравнении рентгенограмм поясничного отдела позвоночника прооперированного животного в прямой проекции, сделанных непосредственно после внедрения имплантата 1 (фиг.1а) и через 6 месяцев после операции (фиг.1б), отмечается увеличение интенсивности тени в зоне внедрения имплантата, что косвенно свидетельствует о врастании костной ткани в гранулированный имплантат. Это подтверждается при морфологическом исследовании препаратов под световым микроскопом методом темного поля с увеличением 10 и 40 раз. На фиг.2, 3 плоскости распила тела позвонка через зону внедренного имплантата, сделанных после выведения животного из эксперимента через 6 месяцев после операции, обнаруживается сформированная костная ткань трабекулярного строения со следами перестройки. На границе между костной тканью и керамической гранулой соединительно-тканная капсула отсутствует. Костная ткань заполняет каналы гранул и прилежит к их стенкам.
Технический результат достигается за счет формы и геометрических размеров гранул имплантата и материала, из которого они выполнены. Предложенный имплантат прост в изготовлении, позволяет наиболее удобно осуществить введение имплантата в зону дефекта, не требуя сложного инструмента, обеспечивает равномерное размещение в месте заполнения дефекта. Прямой сквозной канал в каждой грануле имплантата способствует остеокондуктивности и может служить носителем остеоиндуктивных агентов. Создание суммарной пористости, а именно внутригранульной и междугранульной, как показано в эксперименте, приводит к формированию костной ткани трабекулярного строения. Материал гранулы позволяет использовать имплантат для заполнения дефектов кости в нагружаемых зонах, что делает его универсальным для любого дефекта.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ВЕНТРАЛЬНОГО МЕЖТЕЛОВОГО СПОНДИЛОДЕЗА | 2017 |
|
RU2651107C1 |
| ХИРУРГИЧЕСКИЙ КОСТНЫЙ ИМПЛАНТАТ | 1999 |
|
RU2175249C2 |
| КОМПОЗИЦИОННЫЙ УГЛЕРОДНЫЙ НАНОМАТЕРИАЛ ДЛЯ ЗАМЕЩЕНИЯ КОСТНЫХ ДЕФЕКТОВ, СПОСОБ ЕГО ИЗГОТОВЛЕНИЯ И ИМПЛАНТАТ ИЗ КОМПОЗИЦИОННОГО УГЛЕРОДНОГО НАНОМАТЕРИАЛА | 2016 |
|
RU2617052C1 |
| ИМПЛАНТАТ ДЛЯ ЗАМЕЩЕНИЯ КОСТНЫХ И ХРЯЩЕВЫХ СТРУКТУР И УСТРОЙСТВО ДЛЯ ЕГО ЗАКРЕПЛЕНИЯ | 2007 |
|
RU2339342C1 |
| Имплантат для замещения межпозвонковых дисков и инструмент для его установки | 2017 |
|
RU2672933C1 |
| СПОСОБ ЗАПОЛНЕНИЯ ВНУТРИКОСТНОГО ДЕФЕКТА ИМПЛАНТАТОМ | 2018 |
|
RU2680920C1 |
| Костный имплантат | 2017 |
|
RU2705805C2 |
| Костный имплантат | 2019 |
|
RU2754428C2 |
| ИМПЛАНТАТ ДЛЯ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОНКОЛОГИЧЕСКИХ И ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ КОСТИ | 2015 |
|
RU2606270C1 |
| Устройство для замены межпозвоночного диска | 2022 |
|
RU2797127C1 |

Изобретение относится к медицине. Имплантат для устранения дефектов костной ткани выполнен из керамики в виде гранул с внутригранульной порой размером до 350 мкм. Гранулы изготовлены из алюмооксидной керамики, легированной диоксидом циркония от 0 до 20%. Гранулы выполнены в форме цилиндра, с соотношением высоты к диаметру основания от 2:1 до 3,5:1, при этом цилиндр имеет диаметр основания не менее 0,9 мм. Гранулы имеют пору в виде продольного сквозного канала, диаметром 300-500 мкм. Изобретение обеспечивает устранения дефектов костной ткани в нагружаемых зонах скелета при более высоких показателях прочности и трещиностойкости. 1 пр., 3 ил.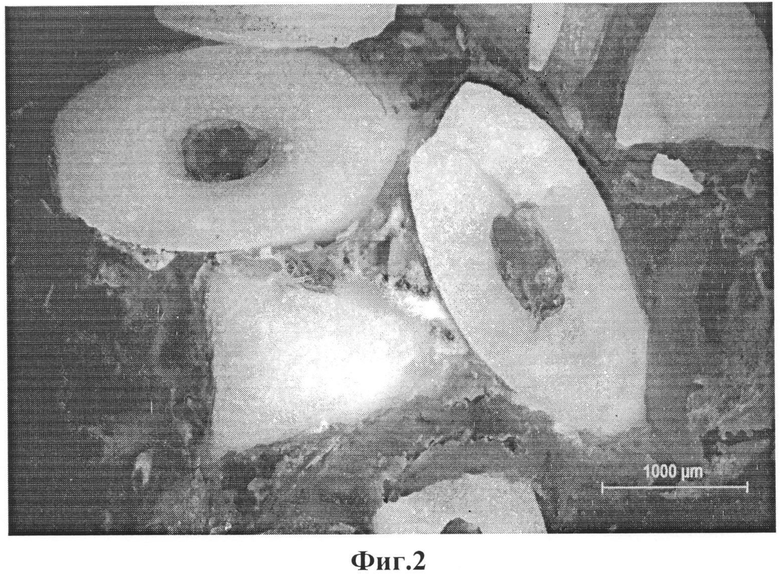
Имплантат для устранения дефектов костной ткани, выполненный из керамики в виде гранул с внутригранульной порой размером до 350 мкм, отличающийся тем, что гранулы изготовлены из алюмоксидной керамики, легированной диоксидом циркония от 0 до 20%, гранулы выполнены в форме цилиндра, с соотношением высоты к диаметру основания от 2:1 до 3,5:1, при этом цилиндр имеет диаметр основания не менее 0,9 мм, кроме того, гранулы имеют пору в виде продольного сквозного канала, диаметром 300-500 мкм.
| СПОСОБ ПОЛУЧЕНИЯ ПОРИСТЫХ ГИДРОКСИАПАТИТОВЫХ ГРАНУЛ | 2009 |
|
RU2395476C1 |
| СПОСОБ ИЗГОТОВЛЕНИЯ ПОРИСТЫХ КЕРАМИЧЕСКИХ ГРАНУЛ ФОСФАТОВ КАЛЬЦИЯ | 2005 |
|
RU2299869C1 |
| US2010119430 A1, 13.05.2010 | |||
| US7772146 B2, 10.08.2010 | |||
| СПОСОБ УПРАВЛЕНИЯ ПОДАЧЕЙ ТОПЛИВА И УСТРОЙСТВО УПРАВЛЕНИЯ ПОДАЧЕЙ ТОПЛИВА | 2012 |
|
RU2493424C2 |
| JP5208044 A, 20.08.1993 | |||
Авторы
Даты
2015-10-20—Публикация
2013-06-24—Подача