Область техники изобретения
Настоящее изобретение относится к стабилизатору для стабилизации и позиционирования мягкой раневой повязки или барьерного диска во время терапии раны отрицательным давлением (NPWT). Настоящее изобретение также относится к барьерному диску и раневой повязке, к способу регулирования положения раневой повязки или барьерного диска и к способу стимулирования оттока из раневой повязки или барьерного диска.
Предпосылки изобретения
Дренирование ран использовалось с 1960-х годов для обеспечения возможности быстрого выздоровления хирургических больных, главным образом после выполнения разрезов в желудочно-кишечном тракте, но позже разработано для ряда таких ситуаций, как например церебральное дренирование, дренирование ран после ортопедических операций и дренирование из грудины. Если не использовать эффективную систему дренажа, легко наступает инфицирование послеоперационной раны. Эти инфекции могут быть чрезвычайно серьезными и могут распространяться на другие органы тела. Наиболее распространено три типа систем дренажа ран: дренажи Пенроуза, дренажи Джексона-Пратта и дренажи отрицательного давления.
Дренаж Пенроуза в основном представляет собой трубку из мягкой резины или силиконовую трубку, установленную внутри раневой зоны для способствования оттоку из раневых областей. Известно, что для больных гидроцефалией этот вид дренажа целесообразен для оттока цереброспинальной жидкости.
Дренаж Джексона-Пратта, или дренаж с грушевидным баллоном за счет использования эластичного грушевидного баллона обеспечивает непрерывное действие на рану давления отсасывания. Грушевидный баллон используется и как устройство для обеспечения отсасывания и как емкость для вытекающей текучей среды.
В 1997 году Morykwas и Argenta опубликовали три важные статьи, касающиеся практики использования "нового способа контроля состояния раны и ее лечение". Была описана система, в которой к открытой ране в течение периодов времени продолжительностью 48 часов через закрытую систему прикладывалось давление ниже атмосферного. Давление ниже атмосферного создавалось на поверхности раны через средство сопряжения, введенное между раневой поверхностью и полиуретановой губкой для обеспечения возможности распределения отрицательного давления с использованием непрерывного или прерывистого режима исходя из клинической практики.
Считается, что терапия ран отрицательным давлением ускоряет заживление ран за счет использования ряда действий: она обеспечивает получение влажной среды, способствующей заживлению раны, обеспечивает отток экссудата, уменьшает отек тканей, обеспечивает стягивание краев раны и механическое стимулирование раневого ложа, и оказывает влияние на кровоснабжение края раны, что ведет к ангиогенезу и формированию грануляционной ткани.
Определение понятия "терапия ран отрицательным давлением" варьируется, но все независимые определения этого понятия ставят во главу угла наличие отрицательного давления в раневом ложе. Таким образом, ему дано следующее определение:
«терапия отрицательным давлением представляет собой или непрерывное или прерывистое воздействие на открытую рану давлением ниже атмосферного» или
«терапия ран отрицательным давлением представляет собой лечение неинвазивным методом, посредством которого обеспечивается воздействие контролируемого локализованного отрицательного давления на разнообразные острые, подострые и хронические раны».
Терапия ран отрицательным давлением (NPWT) представляет собой типичное лечение, призванное активизировать процесс заживления острых и хронических ран. Она предусматривает воздействие на раневое ложе отрицательным давлением (отсасыванием).
NPWT предусматривает применение неадгезивной пористой раневой повязки, дренажной трубки, расположенной рядом с повязкой или вставленной в нее, окклюзивной прозрачной пленки, герметизирующей рану и дренажную трубку и присоединительного патрубка для подсоединения к источнику вакуума, который обеспечивает подвод отрицательного давления. Замысел состоит в обращении открытой раны в контролируемую закрытую рану при одновременном удалении из ложа раны под действием сил отсасывания избытка текучей среды, чтобы тем самым усилить циркуляцию и интенсифицировать процесс удаления из лимфатической системы клеточных отходов.
Этот способ принято считать оправданным для трудно заживающих ран, например хронических ран (тех ран, которые не проходят через нормальные фазы заживления - воспаление, пролиферацию, созревание - и, поэтому, не заживают), острых ран (ран, которые считаются вылечиваемыми и у которых проявляются признаки прогрессирования на протяжении всех фаз заживления) и трудных ран (ран при наличии сопутствующих факторов, таких как диабет, артериальная недостаточность и венозная недостаточность). Обычными областями применения NPWT являются:
- острые раны;
- стернотомия/медиастинит;
- раны, инфицированные после хирургической операции на сосудах;
- инфицированный живот;
- неглубокие и глубокие ожоги;
- раны, причиненные хирургическими операциями, и расхождение краев ран после хирургических операций*;
- невропатические (диабетические) раны;
язва из-за венозной или артериальной недостаточности, неподдающаяся стандартному терапевтическому лечению;
- травматические раны (то есть лоскут или перфорированный кожный трансплантат);
- пролежни (3-й или 4-й стадий).
*Пациенты с другими медицинскими проблемами, то есть диабетом, коронарной болезнью или болезнью почек, могут быть более подвержены расхождению краев ран и задержке заживления ран. NPWT помогает решить проблему с заживлением этих трудно заживающих ран.
В кардиохирургии, например, при операции шунтирования сердца, выполняется продольный разрез грудины и довольно часто также открывается левая плевра. Это приводит к образованию так называемой стернотомической раны. После хирургической операции стернотомическую рану закрывают стернальными шовными проволоками и оставляют заживать.
У ряда пациентов возникает раневая инфекция грудины. Эти инфекции могут быть поверхностными, затрагивающими лишь мягкие ткани, или глубокими, в случаях, когда инфицирована сама грудинная кость. Глубокая раневая инфекция грудины (DSWI) называется также постстернотомическим медиастинитом и возникает приблизительно у 1-5% лиц, подвергающихся кардиохирургической операции посредством стернотомии. Такой постстернотомический медиастинит возникает, в частности, у пациентов, относящихся к группе риска, таких как пациенты, страдающие сахарным диабетом, левожелудочковой недостаточностью, ожирением, почечной недостаточностью и трехсосудистым поражением коронарных артерий. Традиционное лечение постстернотомического медиастинита предусматривает санацию раневой полости с частым послеоперационным орошением, замену раневых повязок и непосредственное вторичное ушивание раны или вторичное ушивание раны посредством использования мышечных лоскутов на сосудистой ножке. При постстернотомическом медиастините после проведения хирургической операции коронарного шунтирования процент смертности в раннем послеоперационном периоде, как известно из опубликованных источников, колеблется в диапазоне 8-25%.
Однако внедрение способа, предусматривающего использование терапии ран отрицательным давлением (NPWT) для лечения постстернотомического медиастинита, привело к существенному сокращению смертности из-за медиастинита (Sjogren, J., et al. Ann Thorac Surg. 80: 1270, 2005). Способ NPWT предусматривает воздействие на рану отрицательным давлением контролируемым образом. Между краями раны грудины, но не ниже уровня грудины, чтобы это не сказалось отрицательно на гемодинамической и респираторной функциях, размещают раневую повязку с наполнителем в виде стерильного пенополиуретана (чаще всего из стерильного пенополиуретана). Часто подкожно размещается второй слой наполнителя раневой повязки, который крепится к окружающей коже непрерывным швом. Это облегчает наложение клейкой защитной пленки. Во вспененный материал вставляются дренажные трубки. Затем рану герметизируют прозрачной клейкой защитной пленкой. Дренажные трубки подсоединяются к специальному вакуумному насосу и контейнеру для сбора экссудатов. Вначале прикладывается низкое давление (например, -50 мм рт.ст.) для обеспечения возможности адаптации вспененного материала в то время, когда производится откачка воздуха. Если геометрия раны и степень сжатия считаются удовлетворительными, обычно величина прикладываемых давлений составляет от -75 мм рт.ст. до -125 мм рт.ст. Как известно, утечка воздуха вызывает высыхание раны и ее можно предотвратить дополнительным укрыванием пленкой. Большинство пациентов может быть экстубировано и мобилизовано непосредственно после применения NPWT. Ревизии и замены раневых повязок производятся регулярно, например, три раза в неделю, в асептических условиях и при общей анестезии. Рана грудины может быть ушита и в основном повторно зафиксирована хирургической проволокой, когда инфекция устранена, как правило, по истечении 1-3 недель после лечения методом NPWT. Данный способ прост и эффективен и, как считается, сочетает в себе преимущества закрытого и открытого методов лечения ран, обеспечивая создание окружающей среды, стимулирующей заживление раны.
Однако очень серьезным потенциальным осложнением терапии стернотомических ран методом NPWT является опасность серьезного повреждения сердца и окружающих структур, в частности опасность разрыва правого желудочка (RVD) сердца, когда сердце подтягивается к острой кромке разделенной грудинной кости. В публикации Khoynezhad et al., 2004 проанализировано 3 клинических случая из собственных стоящих в одном ряду сообщений в литературе этих авторов об имевших место ранее 39 клинических случаях. Эти 3 клинических случая проистекают из лечения 40 пациентов с медиастинитом (7,5%). Если повреждение серьезное, эти события могут иметь фатальный исход. Авторы считали, что возможным этиологическим фактором было прилипание тканей правого желудочка к инфицированным тканям грудинной кости и мягким тканям, но совершенно очевидно, что присутствие и мобильность нестабилизированной грудиной кости с разрезом представляет существенную опасность в случае, когда пациент дышит или кашляет.
В литературе имеется ряд сообщений о разрыве правого желудочка. В публикации Sartipy et al., 2006 описываются 5 случаев лечения пациентов из Швеции методом NPWT, 3 из которых имели фатальный исход. В серии из 21 клинических случаев DSWI, лечение которых проводили Бэйпэт и др. (Bapat et al., 2008) методом NPWT, сообщается об одном смертном случае в результате RVD из общего числа 5 смертных случаев. Фатальный исход в результате RVD у одного из 54 пациентов с DSWI, которых лечили методом NPWT, описывается также в публикации Ennker et al., 2009. Для обеспечения защиты между сердцем и грудиной в публикации Sjogren et.al., 2006 рекомендуется разместить между сердцем и вспененным материалом несколько слоев пропитанной парафином марли (до шести слоев). В публикации Sartipy et al., 2006 сделано предположение, что на возникновение RVD могло повлиять неподходящее расположение защитных слоев пропитанной парафином марли. К мобильности грудины и опасности RVD также может вести неполноценная стабилизация при использовании слишком низкого или не дающего эффекта отрицательного давления (Malmsjö et.al., 2007). В недавней публикации Malmsjö et al., 2009 дана оценка работы сердца в период NPWT с использованием магнитно-резонансной томографии у модели, в качестве которой была взята свинья весом 70 кг, и результат показывает, что в период NPWT сердце может быть подтянуто к краям грудины.
Все вместе это говорит о том, что постстернотомический медиастинит можно эффективно лечить с использованием метода NPWT, но главная проблема состоит в том, что данный метод не совсем надежен и его использование может приводить к разрыву сердца.
Разрыв сердца и смерть является наиболее тяжелым осложнением, возникающим в 4-7% всех случаев лечения от медиастинита после проведения кардиохирургической операции (Khoynezhad et al., 2004; Sartipy et al., 2006; Bapat et al., 2008 и Ennker et al., 2009). В ноябре 2009 года и феврале 2011 года Управление по надзору за качеством пищевых продуктов и лекарственных средств США (FDA) подало два предупреждения об опасности (см. ниже), и на важность защиты сердца и других незащищенных органов обращается особое внимание в международной научной литературе. Таким образом, FDA выпустило предупредительные письма, в которых говорится следующее:
Предварительное уведомление FDA по здравоохранению: Серьезные осложнения, связанные с системами терапии ран отрицательным давлением, от 13 ноября 2009 года, в котором FDA выдал предостережение относительно осложнений, вызываемых повреждением органов, таких как сердце или легкие, имеющих летальный исход, что свидетельствует об оставшейся в области хирургии сердца проблеме с NPWT. Аналогичные осложнения также возникают в применении NPWT для других органов, таких как кишечник и кровеносные сосуды.
Информационное письмо FDA относительно безопасности: ПОСЛЕДНИЕ ДАННЫЕ относительно осложнений, связанных с применением систем терапии ран отрицательным давлением от 24 февраля 2011 года.
FDA предупреждает о повреждении органов в период лечения методом NPWT в 2009 году и подчеркивает важность существования проблемы в 2011 году:
"У пациентов с сосудистыми трансплантатами (такими как бедренные и бедренно-подколенные трансплантаты), в ранах грудины и паховой области, у пациентов, проходящих курс антикоагулянтной терапии, возникало обширное кровотечение" (2009).
"FDA будет проводить работу с производителями и профессиональными организациями в области охраны здоровья, чтобы донести важную информацию до сведения клиницистов. Кроме того, FDA продолжает работать с производителями с тем, чтобы обеспечить разработку, испытание и внедрение способов, уменьшающих опасность, связанную с применением этих устройств, и свести к минимуму осложнения от побочных явлений, которые могут возникать при обычном использовании. В том случае, если результаты любого исследования вызывают серьезные опасения относительно безопасности этих устройств, FDA может собрать специальную группу из представителей клиник и производителей для обсуждения программы дальнейших действий" (2011).
NPWT при более крупных разрезах живота создает другую серьезную проблему, заключающуюся в том, что подлежащие ткани, такие как ткани селезенки, кишечника, печени и другие, не могут выдержать действие механической энергии всасывающих сил, создаваемых при использовании NPWT. В животе существует опасность повреждений, вызывающих появление свищей и сращений, которые могут иметь результатом уплотнение тканей живота и смерть.
В международных заявках WO 2007/123451 и WO 2009/142598 описаны имплантируемые барьерные диски одноразового применения, используемые при лечении ран отрицательным давлением, в частности стернотомических ран, при этом барьерный диск состоит из жесткого материала, выдерживающего давление величиной -50 мм рт.ст. не вызывая деформацию барьера, и при этом барьер перфорирован для обеспечения возможности оттока раневой текучей среды через указанный барьерный диск.
Эти барьерные диски эффективно защищают структуры чувствительных тканей или органы, лежащие под областью NPWT, такие как сердце при стернотомии, или ткани живота при большом хирургическом разрезе брюшной стенки и кровеносные сосуды, когда они обнажены в ложе раны.
Произведена клиническая оценка использования барьерных дисков, описанная в международных заявках WO 2007/123451 и WO 2009/142598, и сведения о полученных результатах приведены в ряде научных статей (например, Lindstedt et al., 2011a; Lindstedt et al., 2011b; Lindstedt et al., 2011с; Lindstedt et al., 2011d; Lindstedt et al., 2011e; Lindstedt et al., 2011e; Lindstedt et al., 2012a; Lindstedt et al., 2012b; Anesäter et al., 2012; Malmsjö et al., 2009; Anesäter et al., In press Wound Rep Regen; и Anesäter et al., 2011).
В статьях, где дана эта оценка, также раскрывается причина разрыва сердца применительно к NPWT в лечении постстернотомического медиастинита и показывается, что эти события нельзя предотвратить наложением марли, пропитанной парафином, сверху передней части сердца, марля, пропитанная парафином, используется вместе с другими раневыми повязками, вспененным материалом и т.д. Установлено, что введение жесткого диска между передней частью сердца и внутренней стороной грудной стенки обеспечивало достаточно надежную защиту. В связи с этим были изобретены барьерные диски, описанные в международных заявках WO 2007/123451 и WO 2009/142598. Примерами барьерных дисков, в которых воплощены эти изобретения, могут служить барьерные диски, поставляемыми на рынок компанией Shieldheart MedTech AB под торговыми наименованиями Heartshield, Vesselshield и Gutshield.
Как рассмотрено выше, использование барьерных дисков, таких как барьерные диски, описанные в международных заявках WO 2007/123451 и WO 2009/142598, целесообразно, как показано, при лечении таких ран, как стернотомические раны и раны живота и другие раны с незащищенными чувствительными структурами, такими как кровеносные сосуды, в частности с использованием метода NPWT.
Однако выяснилось, что требуется эффективный контроль местоположения повязки на нижележащую рану или барьерного диска, так как периодически наблюдается смещение диска в сторону от своего исходного места расположения, что, в свою очередь, может нарушить процесс заживления или вызвать повреждение подлежащей ткани.
Краткое описание изобретения
Целью настоящего изобретения является решение или, по меньшей мере, уменьшение вышеупомянутой проблемы.
Конкретной целью настоящего изобретения является создание устройства, обеспечивающего возможность стабилизации раневой повязки или барьерного диска, предназначенных для использования при терапии ран отрицательным давлением (NPWT).
Другой целью является создание раневой повязки и/или барьерного диска, предназначенных для использования при NPWT, которые могут более надежно удерживаться на месте в ране.
Следующей целью является создание способа контроля положения раневой повязки или барьерного диска при NPWT, который обеспечивает возможность надежного контроля положения раневой повязки или барьерного диска.
Еще одной целью изобретения является создание способа стимулирования оттока из раневой повязки или барьерного диска при лечении ран отрицательным давлением. Вышеупомянутые цели достигаются, полностью или частично, с помощью стабилизатора, предназначенного для стабилизации положения раневой повязки или барьерного диска, предназначенных для использования при терапии ран отрицательным давлением, причем указанный стабилизатор расположен так, что он выступает от поверхности раневой повязки или барьерного диска.
Стабилизатор может также использоваться для стабилизации и/или поддержания дренажной способности раневой повязки, предназначенной для использования при терапии ран отрицательным давлением.
Точнее говоря, настоящее изобретение предлагает стабилизатор для:
i) стабилизацию положения раневой повязки, предназначенной для использования при терапии ран отрицательным давлением, и/или
ii) стабилизацию положения барьерного диска, предназначенного для использования при терапии ран отрицательным давлением, и/или
iii) стабилизацию и/или поддержание дренажной способности раневой повязки, предназначенной для использования при терапии ран отрицательным давлением,
причем указанный стабилизатор расположен так, что выступает от поверхности раневой повязки или барьерного диска. Стабилизатор в соответствии с настоящим изобретением, может обеспечивать все три пункта i), ii) и iii), приведенные выше, или любую комбинацию из двух пунктов из i)-iii) или содержанию только одного из пунктов i)-iii).
Когда такой стабилизатор расположен на раневой повязке или барьерном диске, положение раневой повязки или барьерного диска может стабилизироваться, и он также обеспечивает возможность стабилизации или поддержания дренажной способности раны и раневой повязки. Кроме того, может обеспечиваться стабилизация положения, формы и/или дренажной способности дополнительных материалов раневой повязки. Более того, упрощается размещение раневой повязки или барьерного диска, поскольку лицо, накладывающее раневую повязку или барьерный диск, может визуально контролировать выступание стабилизатора, чтобы проконтролировать положение раневой повязки или барьерного диска, на которых расположен стабилизатор. К тому же, наложение раневой повязки или барьерного диска производится быстрее, так как стабилизатор может автоматически направлять раневую повязку или барьерный диск в нужное местоположение в ране. Другое преимущество использования стабилизатора, расположенного так, что он выступает от раневой повязки или барьерного диска, заключается в том, что стабилизатор может стабилизировать края раны. Например, существует целый ряд проблем, связанных с отсутствием стабилизации стернотомической раны, из-за переломов ребер и/или разрушения грудинной кости после хирургической операции и/или остита, и поэтому для сохранения грудной полости важно обеспечить стабилизацию краев этих стернотомических ран. Стабилизация краев раны может уменьшить растягивающие силы и разрывы краев раны, обеспечив тем самым уменьшение болевых ощущений пациента в период NPWT. В случае использования NPWT для лечения стернотомической раны, стабилизация краев раны грудины может дать возможность прекратить проведение для пациента искусственной вентиляции. Давление, используемое в процессе NPWT, в случае использования стабилизатора может распределяться более равномерно, в результате чего уменьшается опасность срезания зон раны, особенно в глубине раны. Стабилизатор, кроме того, дает возможность использовать разные давления в разных частях раны, например вблизи поверхности раны используется одно давление, а в глубине раны другое давление. Это может быть выполнено направлением отрицательного давления к тем частям, к которым нужно, при помощи специальных каналов, имеющихся в устройстве. В частности, стабилизатор можно использовать в период терапии раны отрицательным давлением для получения в период лечения дополнительных полезных результатов.
В контексте настоящей заявки на выдачу патента термин "раневая повязка" относится к любой раневой повязке, известной специалисту в данной области техники. Раневая повязка может быть размещена под стабилизатором и/или вокруг стабилизатора. Она может также представлять собой комбинацию из жесткого диска и более мягкой раневой повязки.
Раневая повязка, в комбинации со стабилизатором и/или барьерным диском, может быть прикреплена к указанным стабилизатору и барьерному диску несколькими различными способами. Раневая повязка может иметь предварительно выполненное отверстие, в которое должны вставляться стабилизатор и/или барьерный диск. В некоторых случаях отверстие может допускать введение стабилизатора и/или барьерного диска в раневую повязку лишь до определенного предела. Один пример состоит в выполнении "оболочки" из контактирующего с раной слоя со слабой адгезией. Внутри нее может находиться другая "оболочка", изготовленная из вспененного материала, и затем в эту "оболочку" может быть вставлен жесткий диск. В других случаях применения раневая повязка может быть прикреплена к наружной стороне стабилизатора и/или барьерного диска, не охватывая их. Например, на одну сторону барьерного диска может быть наложена раневая повязка, тогда как другая его сторона может быть не накрыта раневой повязкой. В одних случаях применения та часть барьерного диска, на которую наложена раневая повязка, может быть обращена к ткани раны, тогда как в других случаях применения, при отсутствии какой бы то ни было раневой повязки, барьерный диск или стабилизатор могут непосредственно затрагивать ткань раны. Более того, раневая повязка может быть прикреплена к стабилизатору и/или барьерному диску любыми способами, известными специалисту, например сваркой, скреплением скобками, сшиванием и/или с использованием клея или текстильными застежками типа велкро.
Раневая повязка может быть изготовлена как неотъемлемая часть стабилизатора и/или барьерного диска. Она может быть изготовлена любым способом, известным специалисту. Например, материал стабилизатора или барьерного диска может быть трансформирован в передающий давление материал с открытой структурой. Это может быть выполнено полимеризацией материала в случае пенополистирола, экструзией в случае пенополиэтилена или дутьем в случае пенополиуретана. Когда стабилизатор и/или барьерный диск выполнены как одно целое, устройство может быть также изготовлено с использованием комбинации литья под давлением и реактивного литья под давлением за один или несколько циклов литья под давлением, чтобы создать внутренний сердечник, который соответствует стабилизатору и барьерному диску, тогда как наружный слой устройства может быть с открытой структурой, позволяющей преобразовывать давление.
Такие раневые повязки часто представляют собой мягкие листы или другие мягкие структуры. Раневая повязка может быть любым подходящим материалом, таким как: губчатый материал; вспененный материал, такой как пенополиуретан, пенополиэтилен или кремнийорганический пенопласт; текстильный материал, такой как вискозное волокно, шелк, вискоза, антимикробная марля, поглотительная хлопчатобумажная ткань или хлопчатобумажная марля; целлюлоза; сульфоэтилцеллюлоза с серебром; акриловое волокно; полиакрилатное волокно; гидроколлоид; абсорбируемый синтетический сложный полиэфир; желатин; глицерин; коллаген; пектин; гуаровая камедь; альгинат натрия; альгинат кальция; винилацетат; полиглюкозамин; полиацетилглюкозамин; диалкилкарбамоилхлорид; кислый эфир; полипропилен; рассасывающаяся пленка и/или сетка из лактидекапролактона; коллагеновая матрица; тканевый полиамидный волокнистый материал; биопоглощаемое волокно на основе сополимера PGA.-TMC; многослойная или перфорированная пластиковая пленка; лист/структура из политетрафторэтилена, перфорированная или с открытыми ячейками; соль или эфир сульфокислоты с серебром, полиуретановая пленка, полиуретан, насыщенный сульфодиазином серебра, нанокристаллическая покрытая серебром полиуретановая пленка, акриловое волокно, полиэфирная пленка, силикон, полиакрилатное волокно, полиамидная трикотажная сетка, нейлон, полиэтилен и/или абсорбируемый синтетический сложный полиэфир.
Раневая повязка может быть облицована одним или более слоев "контактирующего с раной слоя со слабой адгезией", чтобы воспрепятствовать врастанию ложа раны в повязку и, тем самым, облегчить удаление раневой повязки, когда терапевтическое лечение завершено или производится смена повязки, что обеспечит уменьшение боли при удалении повязки и также воспрепятствует застреванию в ране остатков повязки. Контактирующий с раной слой может быть сформирован так, что он покрывает раневую повязку или жесткий барьерный диск полностью или частично, к тому же его можно расположить в ране и/или сверху ложа раны так, что он покрывает подлежащую ткань или структуры органа.
Термин "контактирующий с раной слой со слабой адгезией" относится к любому контактирующему слою, известному специалисту. Такие раневые повязки часто представляют собой листы или другие мягкие структуры, изготовленные из любого подходящего материала. Примерами контактирующих с раной слоев являются: перфорированная пластиковая пленка; мембрана из перфорированной полимерной пленки или текстильный материал, такой как ткань с редким переплетением, который может быть пропитан мягким парафином и/или хлоргексидином, марля, парафиновая марля, или силиконовая повязка, гидроколлоидная повязка, альгинатная повязка, лист/структура из политетрафторэтилена перфорированная или с открытыми ячейками. Контактирующий с раной слой может также содержать один или более из материалов, указанных в приведенных выше примерах для раневой повязки. Раневая повязка может представлять собой структуру с открытыми порами или перфорированный материал. В тех случаях, когда давление не должно передаваться на раневое ложе, такие структуры или листы могут также быть неперфорированными или сплошными.
Приведенная выше формулировка, указывающая, что стабилизатор обеспечивает "стабилизацию и/или поддержание дренажной способности раневой повязки", то есть способности раневой повязки обеспечивать отток экссудата из раны, означает следующее:
Стабилизатор стабилизирует и укрепляет края раны. Он изолирует ткани раны и препятствует их смятию, когда прикладывается отрицательное давление. Если ткани раны сминаются, передаваемое давление может быть уменьшено или блокировано. Тем самым стабилизатор поддерживает передачу давления вглубь раны и отведение оттуда текучей среды.
Другой способ стимулирования оттока из раны - это его стимулирование с помощью каналов, проходящих внутри стабилизатора и вокруг него, в которых может происходить передача давления и отведение текучей среды. По меньшей мере, некоторые каналы могут быть выполнены в виде канавок или прорезей в поверхности стабилизатора.
То, каким образом стабилизатор может стимулировать передачу давления и отведение текучей среды, можно пояснить и иначе, следующим образом. Во многих ситуациях, когда раневая повязка используется при NPWT, воздействие отрицательного давления приводит к сжатию раневой повязки таким образом, что происходит смятие раневой повязки и дренажная способность или отводящая способность раневой повязки ухудшается. Однако стабилизатор, может стабилизировать не только края раны, но и раневую повязку, когда она расположена под стабилизатором или вокруг него. Он удерживает раневую повязку в расширенном состоянии, препятствуя ее сжатию и создавая препятствие для передачи давления и отведения текучей среды сразу после приложения отрицательного давления. Стабилизатор укрепляет раневую повязку и держит структуру раневой повязки открытой, обеспечивая тем самым сохранение ее свойств открытой структуры и стимулирование передачи отрицательного давления и отведения текучей среды из раны, что обеспечивает поддержание дренажной способности или отводящей способности раневой повязки после и в период воздействия отрицательным давлением, используемым при NPWT. Благодаря использованию стабилизатора согласно настоящему изобретению, становится возможным получить такую дренажную способность или отводящую способность раневой повязки, которая остается такой же, как до момента воздействия отрицательным давлением или несколько меньшей вначале, когда подается давление, и затем стабилизируемой на допустимом уровне, что обеспечивает возможность оттока из раны избыточного количества текучей среды. Это преимущество достигается, по меньшей мере, частично за счет стабилизации, или поддержания на допустимом уровне, поверхности раневой повязки и/или контактирующей поверхности между раневой повязкой и стабилизатором барьерного диска, то есть дренажной поверхности.
Это ведет также к более равномерному распределению отрицательного давления на раневом ложе, когда стабилизатор используется в комбинации с барьерным диском или раневой повязкой, по сравнению со случаем использования аналогичных барьерного диска или раневой повязки без стабилизатора. Это может, по меньшей мере, частично объясняться также тем, что стабилизатор или комбинация из стабилизатора и барьерного диска дает в результате равномерное распределение давления в пределах поверхности раневой повязки. Раневая повязка будет, таким образом, позволять передавать давление к ране и позволять отведение текучей среды из раны. Стабилизация и/или поддержание дренажной способности раневой повязки будет вести к стимулированию оттока из текучей среды из раневой повязки или барьерного диска, и выражение "стимулирование оттока", таким образом, имеет такое же значение, как поясненное выше для "стабилизации и/или поддержания дренажной способности". Тот факт, что дренирование стимулируется, что равносильно тому факту, что дренажная способность раневой повязки стабилизируется и/или поддерживается, в контексте настоящего изобретения означает, что дренирование будет происходить быстрее, чем при использовании известных способов, что, в свою очередь, означает, что любые инфекции будут сохраняться в течение более короткого периода времени, и будет достигаться сокращение полного времени, необходимого для лечения пациента.
Для обеспечения возможности повышения эффективности NPWT можно использовать два или более стабилизаторов, выполненных согласно изобретению. Можно ли использовать более чем один стабилизатор и/или есть ли в этом потребность, будет зависеть от географии раны. Для более крупных ран может потребоваться дополнительная стабилизация, или же потребность в стабилизации может изменяться в пределах раны. Использование более чем одного стабилизатора в данном контексте будет обеспечивать улучшение позиционирования и стабилизации барьерного диска и/или раневой(ых) повязки(ок). Использование более чем одного стабилизатора, кроме того, может позволить врачу использовать один стабилизатор для впрыскивания промывных жидкостей через систему каналов этого специального стабилизатора, в то время как дополнительный стабилизатор или более чем один дополнительный стабилизатор могут использоваться для подведения отрицательного давления к ране. Кроме того, различные стабилизаторы могут обеспечивать подачу разных давлений к разным областям в ране, что обеспечивает как возможность направления промывных жидкостей, так и возможность получения различных терапевтических эффектов от использования зон разного давления в раневом ложе.
Стабилизатор может быть также скомбинирован из двух или более стабилизаторов, то есть стабилизатор может быть построен как в виде «кирпичной конструкции», в которой несколько стабилизаторов могут быть связаны друг с другом, чтобы лучше способствовать терапевтическому лечению. Например, длина такой специфичной раны тела, как рана грудины, будет зависеть от возраста пациента, поскольку у ребенка грудина значительно меньше, чем у взрослого. Поэтому при лечении ребенка нужен стабилизатор меньшего размера в продольном направлении, чем для взрослого. Подобным образом, для тучного пациента необходим стабилизатор большего размера в вертикальном направлении, чем для худого пациента или пациента нормальной конституции, чтобы он доходил до места над подкожной тканью пациента. Специалисту понятно, что может быть несколько ситуаций, когда может возникнуть потребность в стабилизаторе, выполненном по индивидуальному заказу, или таком стабилизаторе, который может быть скомпонован в разных комбинациях для обеспечения возможности достижения желаемых терапевтических результатов. Может быть и так, что стабилизатор изготавливается из материала, которому врач может придать любую форму, которую он находит подходящей для адаптации ее к гребню в конкретном случае применения. В некоторых ранах врач может пожелать стабилизировать верхние края раны от сжатия при воздействии отрицательного давления, в то время как боковые стороны более глубоко залегающих частей раны сжимаются больше, чтобы позволить ране заживать от нижней части вверх. В этой ситуации стабилизатор предпочтительно может быть коническим, при этом в верхней части стабилизатора его периметр больше, чем в нижней части.
Специалисту понятно, что выбор материала, размера и формы раневой повязки будет сказываться на дренажной способности. Например, когда раневая повязка из вспененного материала прикреплена к стабилизатору или к барьерному диску, стабилизатор и/или диск будут препятствовать сплющиваниям/деформированию раневой повязки в плоскости крепления ее к стабилизатору и барьерному диску, в то время как в противоположной плоскости они не будут препятствовать сплющиваниям/деформации. Например, если раневая повязка крепится к плоскому барьерному диску, который расположен горизонтально, барьерный диск будет препятствовать деформации раневой повязки в латеральной плоскости, тогда как в вертикальной плоскости они не будут препятствовать деформации или сплющиваниям. Специалисту станет понятно, что, для возможности в удовлетворительной степени выдерживать деформацию в вертикальной плоскости, раневая повязка должна иметь определенную толщину или прочность, позволяющие ей выдерживать силы деформации. Так, например, когда стернотомическую рану лечат при давлении, составляющем -120 мм рт.ст., и если при этом раневая повязка образована пенополиуретаном с открытопористой структурой с порами размером 400-600 мкм, пенополиуретан толщиной 3 мм, когда он расположен на стабилизаторе или барьерном диске, будет сплющиваться в вертикальной плоскости, и в горизонтальном направлении дренирование через указанный пенополиуретан не будет происходить. С другой стороны, вспененный материал толщиной, по меньшей мере, приблизительно 8-14 мм будет сохранять свою способность обеспечивать передачу давления и отведение текучей среды в латеральной плоскости. Для других ран могут предъявляться другие требования к раневой повязке с тем, чтобы сохранить способность подводить отрицательное давление и отводить текучую среду в плоскости раневой повязки. Например, когда абдоминальную рану большей площади лечат при более низком отрицательном давлении, например -60 мм рт.ст., может быть предпочтительна раневая повязка меньшей толщины.
Другой пример - нейрохирургическая рана, для которой, по-видимому, целесообразно лечение даже при более низком отрицательном давлении, например в пределах от -20 до -40 мм рт.ст., может использоваться еще более тонкая раневая повязка.
На физические свойства материала, используемого для изготовления раневой повязки, будут также влиять размер и толщина, необходимые для поддержания оттока от раны и передаваемого к ране давления.
Кроме того, выбор материала, размера и формы стабилизатора будет влиять на дренажную способность. Например, стабилизатор, образованный открытоячеистой структурой, не будет препятствовать возможным сплющиваниям раневой повязки, состоящей из открытоячеистого материала. Однако он предотвращает частичные сплющивания указанной раневой повязки в плоскости, где раневая повязка прикреплена к стабилизатору. Таким образом, раневая повязка все же будет, по меньшей мере, частично сплющиваться в противоположном направлении.
Стабилизатор может быть расположен так, что он выступает по существу перпендикулярно к раневой повязке или барьерному диску. Это целесообразно использовать для ран многих типов, таких как стернотомические раны, для которых предпочтительно, чтобы заживление раны происходило симметрично.
Согласно варианту осуществления изобретения стабилизатор содержит гребень, расположенный так, что он выступает от поверхности раневой повязки или барьерного диска. Гребню может быть придана удлиненная форма, подходящая для использования, например, в стернотомической ране.
Стабилизатор может содержать выпуклость, расположенную так, что она выступает от поверхности раневой повязки или барьерного диска. Выпуклости может быть придана закругленная форма, подходящая для использования, например, в абдоминальной ране.
В варианте осуществления изобретения стабилизатор расположен так, что выступает от поверхности раневой повязки или барьерного диска в отверстие раны, в которой используются раневая повязка или барьерный диск.
Стабилизатор может быть выполнен с одним, двумя, тремя или несколькими каналами, имеющими протяженность от, по меньшей мере, одной поверхности стабилизатора до, по меньшей мере, одной другой поверхности стабилизатора. Каналы могут улучшать или упрощать дренирование. Вместо отведения текучих сред из раны через раневую повязку текучие среды могут быть отведены через каналы. Кроме того, каналы могут применяться для лечения различных частей раны с использованием различных давлений. При использовании каналов в стабилизаторе упрощается крепление трубок для дренирования и становится возможным избежать трения о кожу пациента. Стимулирование дренирования целесообразно, например, для дренирования плевры после стернотомии, но также и из глубины в других ранах. Эффективное дренирование снижает опасность скапливания текучих сред в ране.
Каналы могут также или в соответствии с другим вариантом обеспечивать возможность подачи текучих сред к ране. Для подачи текучей среды, такой как раствор, может использоваться один канал или группа каналов, что способствует заживлению раны в любой части или отделе раны, тогда как другая группа каналов в то же время может обеспечивать создание отрицательного давления. В зависимости от местоположения выхода системы подачи к ране заживляющей текучей среды и местоположения источника отрицательного давления, текучая среда, заживляющая рану, может быть направлена точно в то место, куда необходимо, в зоне раны, и после этого текучая среда будет двигаться по направлению к источнику отрицательного давления. Возможно также использование одних и тех же каналов для подачи текучей среды к ране и для воздействия на рану отрицательным давлением, но в таком случае это осуществляется не одновременно. Текучая среда может подводиться к ране в целях промывки раны, для ее увлажнения или воздействия на нее другими факторами, способствующими заживлению раны, или болеутоляющими веществами. Текучая среда может представлять собой или инертную текучую среду, например физиологический раствор, или содержит любой активный фактор, известный специалисту. Они могут использоваться, например, для лечения инфекции, стимуляции роста ткани или обеспечения местной анестезии. Примерами таких активных факторов являются интерлейкины, факторы роста, производное хлоргексидина (хлоргексидин глюконат, CHG), РНМВ, межклеточные и внутриклеточные сигнализирующие молекулы VEGF, PDGF, серебро, ММР, крахмал, коллаген или бета-глюканы, нестероидные противовоспалительные вещества (NSAID), стероиды, местные анестезирующие вещества (такие как ксилокаин, маркаин синкокаин или тетракаин), ацетилсалициловая кислота и опиоиды.
После того как текучая среда подана к ране или части или отделу раны, текучая среда может быть также удалена при помощи системы каналов, имеющейся в стабилизаторе. Каналы в стабилизаторе могут, таким образом, использоваться для промывки раны. Во время проведения терапии отрицательным давлением текучая среда вводится и потом отводится отсасыванием. Текучая среда может вводиться при отрицательном, положительном или атмосферном давлении. Каналы могут также использоваться для введения или удаления отсасыванием различных газов, таких как кислород, воздух или азотсодержащие газы. Это может быть выполнено, между прочим, для обогащения кислородом раневой ткани или для изменения перфузии крови в раневом ложе.
Согласно некоторым вариантам осуществления изобретения, стабилизатор более или менее постоянно прикреплен к барьерному диску или раневой повязке. Прикрепление стабилизатора к барьерному диску или раневой повязке может быть выполнено любым способом, известным в данной области техники. Один из способов обеспечения этого крепления заключается в использовании вспомогательного вещества, которое будет связывать компоненты друг с другом, такого как клей, или сварка. Таким образом, согласно некоторым вариантам осуществления изобретения, стабилизатор крепится к барьерному диску или раневой повязке посредством сварки. Это простой и надежный способ неподвижного закрепления стабилизатора к барьерному диску или раневой повязке. Другой путь достижения этого состоит в прикреплении стабилизатора к барьерному диску или раневой повязке посредством пришивания или другим способом, предусматривающим использование дополнительного материала для прикрепления стабилизатора к жесткому барьеру или раневой повязке. Стабилизатор может быть приварен к барьерному диску или раневой повязке. Стабилизатор может быть выполнен как неотъемлемая часть барьерного диска.
Согласно некоторым вариантам осуществления изобретения стабилизатор крепится к барьерному диску или раневой повязке с возможностью отсоединения и для достижения этого может использоваться устройство для крепления. Устройством для крепления может быть любое устройство, которое обеспечивает закрепление к стабилизатору или раневой повязке, известное специалисту в данной области техники. Стабилизатор может содержать устройство для крепления, обеспечивающее прикрепление стабилизатора к раневой повязке или барьерному диску. Таким образом, стабилизатор может быть прикреплен к раневой повязке или барьерному диску неподвижно или с возможностью отсоединения. В некоторых вариантах осуществления изобретения устройство для крепления представляет собой устройство защелкивающего типа. Другим примером устройств для крепления, которые могут использоваться, является устройство, в котором части, которые крепятся друг к другу, то есть стабилизатор к барьерному диску или раневой повязке, могут быть прикреплены при помощи трехмерной конструкции, при этом стабилизатор может быть позитивным или негативным зеркальным отображением трехмерной конструкции устройства для крепления, соединенным с барьерным диском или раневой повязкой так, что эти два компонента будут фиксироваться друг в друге подобно руке в перчатке, или ключу в замке, или болту в резьбовом отверстии, или как шлицевое соединение. Стабилизатор может быть также прикреплен к барьерному диску или раневой повязке при помощи устройства крепления, такого как застежка липучка.
Кроме того, стабилизатор может располагаться близко к диску при отсутствии непосредственного крепления, связывающего части вместе.
Вышеупомянутые цели могут быть также достигнуты, полностью или частично, при помощи барьерного диска или раневой повязки, предназначенных для терапии ран отрицательным давлением, содержащих стабилизатор, который рассмотрен выше. Стабилизатор делает возможной стабилизацию положения раневой повязки или барьерного диска в ране. Кроме того, упрощается установка на место раневой повязки или барьерного диска, так как лицо, устанавливающее на место раневую повязку или барьерный диск, может наблюдать за выступающим стабилизатором для проверки положения раневой повязки или раневого диска, на которых расположен стабилизатор.
Вышеупомянутые цели также достигаются, полностью или частично, при помощи способа контроля положения раневой повязки или барьерного диска при терапии раны отрицательным давлением, включающего прикрепление к раневой повязке или барьерному диску стабилизатора, причем указанный стабилизатор выступает от раневой повязки или барьерного диска в отверстие раны, в которой размещены раневая повязка или барьерный диск. Это дает возможность легко и надежно контролировать положение раневой повязки или барьерного диска.
Вышеупомянутые цели также достигаются, полностью или частично, при помощи способа стимулирования оттока из раневой повязки или барьерного диска при терапии раны отрицательным давлением, включающего прикрепление к раневой повязке или барьерному диску стабилизатора, причем указанный стабилизатор выступает от раневой повязки или барьерного диска в отверстие раны, в которой размещены раневая повязка или барьерный диск, и заключает в себе каналы, проходящие, по меньшей мере, от одной поверхности стабилизатора, по меньшей мере, до одной другой поверхности стабилизатора. Дренирование, таким образом, может быть осуществлено через каналы, а не через отдельную губку. С каналами стабилизатора могут быть непосредственно соединены дренажные трубки или каналы стабилизатора могут выходить из стабилизатора таким образом, что обычная дренажная трубка (например, система TRAC pad или дренаж Джексона-Пратта) может быть соединена с повязками или введены в них и отводит текучую среду через наполнители раны и повязки таким же образом, как и в процессе известной NPWT.
В варианте способ также включает воздействие первым отрицательным давлением на первую часть раны через первую группу каналов в стабилизаторе и воздействие вторым отрицательным давлением на повязку, наложенную на каждую сторону стабилизатора, или через вторую группу каналов в стабилизаторе, причем указанные первое и второе отрицательные давления различаются. Таким образом, разные части раны можно лечить с использованием разных давлений. Например, в абдоминальной ране на таких чувствительных подлежащих тканях, как ткани селезенки, кишечника и печени, может использоваться меньшее по величине отрицательное давление, в то время как на более крупных мышечных группах может использоваться большее по величине отрицательное давление во избежание возникновения так называемого "замороженного живота". Дифференцированные давления целесообразно также использовать в некоторых нейрохирургических применениях. Различие давлений по величине может также предусматривать наличие более чем двух разных давлений.
Другие цели, признаки и преимущества настоящего изобретения очевидны из следующего ниже подробного описания изобретения, из прилагаемой формулы изобретения, а также из чертежей. Следует отметить, что изобретение охватывает все возможные комбинации признаков.
Вообще, все термины, использованные в формуле изобретения, следует истолковывать в соответствии с тем, что они обычно подразумевают в области техники, если только в данном описании изобретения им одназначно не дано иное толкование. Все ссылки на "один [элемент, устройство, компонент, средство, этап и т.д.]" следует толковать открыто как имеющие отношение, по меньшей мере, к одному примеру указанного элемента, устройства, компонента, средства, этапа и т.д., если четко не указано иное. Этапы любого способа, описанного в данном документе, не обязательно выполнять точно в таком порядке, как описано, если четко не указано иное.
Краткое описание графических материалов
Изобретение будет описано далее более подробно со ссылкой на прилагаемые графические материалы, на которых:
на фиг.1 показан вид в перспективе снизу стабилизатора и барьерного диска по одному варианту осуществления согласно изобретению;
на фиг.2 показан вид в перспективе снизу варианта осуществления стабилизатора по фиг.1 с наложенным на него альтернативным барьерным диском;
на фиг.3 показан вид в перспективе снизу стабилизатора и барьерного диска другого варианта осуществления согласно изобретению;
на фиг.4 показан вариант осуществления по фиг.3 при использовании в лечении абдоминального разреза; и
на фиг.5 показан вариант осуществления по фиг.1 при использовании в лечении стернотомического разреза;
на фиг.6а показан очень схематический вид в перспективе модификации формы стабилизатора;
на фиг.6b и фиг.6с показаны очень схематические виды в разрезе, соответственно в продольном и поперечном разрезах, стабилизатора по фиг.6а;
на фиг.7 показан очень схематический вид в перспективе другой модификации формы стабилизатора;
на фиг.8 показан очень схематический вид в перспективе еще одной модификации формы стабилизатора;
на фиг.9 и 10 схематично показаны варианты исполнения каналов в стабилизаторе, где невидимые части показаны пунктирными линиями;
на фиг.11 показан вариант осуществления стабилизатора, прикрепленного к раневой повязке;
на фиг.12а-с показано как стабилизатор может быть прикреплен к барьерному диску с помощью паза;
на фиг.13a-d показано как стабилизатор может быть прикреплен к барьерному диску при помощи соединения с защелкиванием;
на фиг.14а-с показана раневая повязка, выполненная в форме рукава (фиг.14а), в которую вставлен барьерный диск, скомпонованный со стабилизатором (фиг.14b), как показано на фиг.14с;
на фиг.15 показан стабилизатор, прикрепленный к раневой повязке, состоящей из вспененного материала;
на фиг.16 показан стабилизатор, прикрепленный к мягкой раневой повязке;
на фиг.17 показан стабилизатор другой формы, прикрепленный к мягкой раневой повязке;
на фиг.18 показан другой вариант осуществления изобретения, в котором раневая повязка содержит слой со слабой адгезией;
на фиг.19 показан сборочный узел из барьерного диска 11 и стабилизатора 1, причем каналы в стабилизаторе выполнены в виде канавок или прорезей 5'' на поверхности стабилизатора;
на фиг.20 показан вариант осуществления устройства, предлагаемого согласно изобретению, при лечении абдоминальной раны.
Подробное описание предпочтительных вариантов осуществления изобретения
На фиг.1 показан вариант осуществления стабилизатора 1, предназначенного для использования при терапии ран отрицательным давлением. Стабилизатор 1 в целом имеет прямоугольный корпус с двумя большими боковыми стенками 1а, двумя торцевыми стенками 1b, задней стенкой 1с и нижней стенкой 1d, при этом корпус выполнен с продольно проходящим (на фигуре проходит горизонтально) каналом 2, соединяющим ряд дренажных каналов 3, проходящих вертикально. Дренажные каналы 3 раскрываются в нижней стенке 1d. Кроме того, корпус 1 выполнен с двумя рядами меньших по размеру, более коротких каналов 4а и 4b, проходящих через указанные дренажные каналы 3, имеющих протяженность от одной боковой стенки 1а до другой боковой стенки 1а. Меньшие по размеру каналы 4а и 4b, таким образом, проходят от одной стороны до другой стороны стабилизатора 1. Предусмотрено два выпускных канала 5, проходящих вертикально от продольно проходящего канала 2. Каждый из выпускных каналов 5 имеет отверстие в задней стенке 1с.
Таким образом, продольно проходящий канал 2 соединяет друг с другом все каналы 2, 3, 4 и 5, образуя дренажную сеть, в которой предусмотрены открытые соединения во всех стенках, кроме торцевых стенок 1b.
Отверстия выпускных каналов 5 в задней стенке 1с могут быть приспособлены для размещения в них катетера или канального адаптера (не показаны), причем эти канальный адаптер или катетер должны подсоединяться к аппаратуре для NPWT. Такой адаптер может иметь стандарт Люэр-слип.
Стабилизатор 1 в варианте осуществления по фиг.1 соединен с барьерным диском 11, в котором выполнен ряд перфорационных отверстий 12 в одну линию с отверстиями дренажных каналов 3. Когда стабилизатор 1 прикреплен к барьерному диску 11, он образует часть барьерного диска 11. Стабилизатор 1, можно сказать, образует гребень 1', выступающий от барьерного диска 11. В барьерном диске 11, к тому же, выполнен ряд поперечно проходящих канавок 13, обеспечивающих перенос текучей среды, отводимой в перфорированную область. Эти канавки 13 раскрываются внутрь в перфорационные отверстия 12.
Стабилизатор 1 может быть соединен с возможностью соединения с барьерным диском 11 посредством защелкивания, может быть приварен к барьерному диску 11 или выполнен как одно целое с барьерным диском 11.
Стабилизатор 1 может быть изготовлен из прозрачного или, по меньшей мере, полупрозрачного материала с тем, чтобы можно было простым образом осматривать различные каналы.
На фиг.2 показан другой вариант конструкции стабилизатора 1. На этой фигуре одинаковые числовые позиции даны одинаковым элементам по фиг.1. Таким образом, позицией 1 в целом обозначен по существу прямоугольный корпус, имеющий две большие боковые стенки 1а, две торцевые стенки 1b, заднюю стенку 1с и нижнюю стенку 1d, причем в указанном корпусе выполнен продольно проходящий (на фигуре проходит горизонтально) канал 2. Ряд дренажных каналов 6, проходящих вертикально, соединяет друг с другом два ряда меньших по размеру, более коротких каналов 4а и 4b, проходящих через указанные дренажные каналы 6, причем эти более короткие каналы 4а и 4b имеют протяженность от одной боковой стенки 1а до другой боковой стенки 1а. Меньшие по размеру каналы 4а и 4b, таким образом, проходят от одной стороны корпуса до другой его стороны. Предусмотрены два выпускных канала 5, проходящих вертикально от продольно проходящего канала 2. Выпускные каналы 5 раскрываются в задней стенке 1с.
Таким образом, продольно проходящий канал 2 соединяет друг с другом все каналы 2, 6, 4 и 5, образуя дренажную сеть, в которой предусмотрены открытые соединения во всех стенках, кроме боковых стенок 1а, торцевых стенок 1b и нижней стенки 1d.
Отверстия выпускных каналов 5 в задней стенке 1с могут быть приспособлены для размещения в них катетера или трубного адаптера (не показаны), причем эти катетер или трубный адаптер подсоединяются к аппаратуре для NPWT. Такой адаптер может иметь стандарт Люэра.
Стабилизатор 1 в варианте осуществления по фиг.2 соединен с барьерным диском 21, в котором выполнен ряд перфорационных отверстий 22. Когда стабилизатор 1 прикреплен к барьерному диску 21, он образует часть барьерного диска 21. Стабилизатор 1, можно сказать, образует гребень 1', выступающий от барьерного диска 21.
Стабилизатор 1 может быть соединен с возможностью соединения с барьерным диском 21 посредством защелкивания, может быть приварен к барьерному диску 21 или изготовлен как одно целое с барьерным диском 21.
Стабилизатор 1 предпочтительно изготовлен из прозрачного или, по меньшей мере, полупрозрачного материала с тем, чтобы можно было простым образом осматривать различные каналы.
На фиг.3 представлен другой вариант конструкции стабилизатора 1. На этой фигуре чертежа элементы, аналогичные элементам, изображенным на фиг.1, обозначены такими позициями, какими они обозначены на фиг.1. Таким образом, общей позицией 1 обозначен по существу прямоугольный корпус, имеющий две большие стенки 1a, две торцевые стенки 1b, заднюю стенку 1с и нижнюю стенку 1d, причем в указанном корпусе выполнен продольно проходящий (на фигуре чертежа проходит горизонтально) канал 2, соединяющий ряд дренажных каналов 3, проходящих вертикально. Дренажные каналы 3 открываются в нижней стенке 1d. Таким образом, в данной конструкции отсутствуют меньшие по размеру, более короткие каналы 4а и 4b, присутствующие в конструкциях по фиг.1 и фиг.2. Имеется два выпускных канала 5, отходящих в вертикальном направлении от продольно проходящего канала 2. Выпускные каналы 5 открываются в задней стенке 1с.
Таким образом, продольно проходящий канал 2 соединяет друг с другом все каналы 2, 3 и 5, образуя дренажную сеть, в которой предусмотрены открытые соединения во всех стенках, кроме торцевых стенок 1b.
Отверстия выпускных каналов 5 в задней стенке 1с могут быть приспособлены для размещения в них катетера или трубного адаптера (не показаны), причем эти трубный адаптер или катетер подсоединяются к аппаратуре для NPWT. Такой адаптер может иметь стандарт Люэра.
Стабилизатор 1 в варианте осуществления по фиг.3 соединен с барьерным диском 31, в котором выполнен ряд перфорационных отверстий 32 в одну линию с отверстиями дренажных каналов 3. Таким образом, когда стабилизатор 1 прикреплен к барьерному диску 31, он образует часть барьерного диска 31. Стабилизатор 1, можно сказать, образует гребень 1', выступающий от барьерного диска 31. В барьерном диске 31, к тому же, предусмотрен ряд поперечно проходящих канавок 33, обеспечивающих перенос текучей среды, отводимой в перфорированную область. Эти канавки 33 раскрываются внутрь в перфорационные отверстия.
Стабилизатор 1 может быть соединен с барьерным диском 31 с возможностью отсоединения посредством защелкивания, может быть приварен к барьерному диску 31 или изготовлен как одно целое с барьерным диском 31.
Стабилизатор 1 предпочтительно изготовлен из прозрачного или, по меньшей мере, полупрозрачного материала для обеспечения возможности осмотра различных каналов простым образом.
На фиг.4 показано функционирование устройства по фиг.3 при лечении абдоминального разреза. Позицией 31 обозначен барьерный диск, и стабилизатор 1 показан прикрепленным к барьерному диску 31. На обеих боковых сторонах барьерного диска 31 имеется лист 33 вспененного материала, расположенный сверху абдоминальных тканей и органов. Лист 33 вспененного материала изготовлен из вспененного материала с открытой структурой, обеспечивающей возможность переноса отводимой текучей среды по направлению к перфорационным отверстиям барьерного диска и гребню 1. Кроме того, лист вспененного материала накрыт газонепроницаемым полимерным листом 34, причем этот полимерный лист 34 герметично прикреплен к верхней стороне барьерного диска 31. Абдоминальные мышечные группы 35 расположены над барьерным диском 31 по обе стороны от стабилизатора 1. Между стабилизатором 1, или гребнем 1', и мышечными группами расположена дополнительная структура из вспененного материала, обозначенная позицией 36.
Сверху и стабилизатора 1, и пеноструктур 36, и частей мышечных групп прикрепляется газонепроницаемый полимерный лист (не показан) так, что образуется герметичное уплотнение, способом, обычно используемым и практикуемым при NPWT.
Кроме того, наружная сторона раневой повязки 43, то есть та сторона раневой повязки 43, которая находится в контакте с раной, когда используется устройство, содержащее стабилизатор 1 и барьерный диск 11, имеющее, по меньшей мере, один канал 5, может быть покрыта, по меньшей мере, частично, слоем 51 со слабой адгезией, как показано на фиг.18.
Отрицательное давление, такое как давление на уровне -30 мм рт.ст., передается через каналы 2, 3 и 5 в стабилизаторе 1 при подсоединении стабилизатора 1 к вакуумному насосу (не показан) через отверстия каналов 5. С другой стороны, в пеноструктуру 36 введено два патрубка (не показаны) и эти патрубки подсоединены ко второй вакуумной установке, создающей отрицательное давление величиной от -150 до -200 мм рт.ст. Полимерный слой 34 препятствует действию на абдоминальную полость отрицательного давления (величиной от -150 до -200 мм рт.ст.). Однако очень низкое отрицательное давление, меньше чем -150 мм рт.ст., вплоть до -200 мм рт.ст., или даже еще более отрицательное будет вызывать подтягивание мышечных групп к гребню 1, что препятствует возникновению «замороженного живота», то есть состояния, в котором мышечные группы не могут заживать вместе, но интервал между ними становится постоянным. Такая дифференциация давлений может также использоваться при лечении более чем двух разных областей раны при разных давлениях. Это пространственное разделение раны может быть выполнено в ране в направлении вглубь, или в вертикальном направлении, а также в горизонтальном направлении.
На фиг.5 показано функционирование устройства по фиг.1 при лечении стернотомического разреза. Грудная кость обозначена позицией 41. В промежуток разделенной грудной кости 41 введен стабилизатор 1, или гребень 1', с которым соединен барьерный диск 11. На всех сторонах стабилизатора 1 и барьерного диска 11 находится лист 43 вспененного материала, чтобы закрыть ткани и органы. Лист 43 вспененного материала изготовлен из вспененного материала, имеющего открытую структуру, что обеспечивает возможность переноса отводимой текучей среды по направлению к перфорационным отверстиям барьерного диска 11 и стабилизатору 1. Отрицательное давление подается через каналы 5, 2, 3 и 4а и 4b.
Сверху и стабилизатора 1, и пеноструктур 43 и частей грудной кости прикрепляется газонепроницаемый полимерный лист (не показан) так, что образуется герметичное уплотнение, способом, обычно используемым и практикуемым при NPWT.
Испытания, проведенные с использованием только раневой повязки, представленной вспененным материалом в полости между частями грудины, к которой подсоединен трубопровод аппаратуры для NPWT, показали, что при воздействии отрицательного давления вспененный материал был сжат так, что его транспортировочная способность сильно понизилась. Вспененный материал просто сплющился.
Однако при наложении вспененного материала на барьерный диск так, как показано на фиг.4, или при охвате им барьерного диска так, как показано на фиг.5, воздействие отрицательного давления не вызовет такого сжатия или вызовет лишь незначительное сжатие и вспененный материал сохраняет, или в основном сохраняет, свою дренажную способность или транспортировочную способность. Стабилизатор или стабилизатор в комбинации с барьерным диском будет действовать как стабилизатор вспененного материала, препятствуя его сплющиванию, в результате которого уменьшается его дренажная способность или транспортировочная способность. Таким образом, барьерный диск будет не только выполнять функцию защитного экрана по отношению к подлежащей ткани, но и также обеспечивать транспортировочную способность прикрепленного к нему вспененного материала. Таким образом, барьерный диск действует совместно с раневой повязкой, чтобы сохранялась транспортировочная способность последней.
На фиг.20 показано как вариант осуществления устройства согласно изобретению, содержащему, используется при лечении абдоминальной раны. Брюшная стенка обозначена позицией 55. В отверстие в брюшной стенке вставлен стабилизатор 1, с которым соединен барьерный диск 11. Отрицательное давление подается через каналы 5, в результате чего в одной части раны образована зона 58 низкого отрицательного давления, а в другой части раны - зона 59 высокого отрицательного давления.
Предпочтительно в период NPWT раневая повязка должна покрывать часть стабилизатора или барьерного диска, ближе всего расположенную к органу или подлежащей ткани, и также, по меньшей мере, часть краев стабилизатора или барьерного диска для того, чтобы обеспечить сохранение дренажной поверхности раневой повязки при подаче давления в период NPWT, в результате чего достигается стабилизация и/или поддержание дренажной способности при дренировании раны.
В некоторых вариантах осуществления изобретения раневая повязка, такая как повязка из вспененного материала, может быть выполнена в форме рукава, оболочки или крышки, как показано на фиг.14а, в которую вставляется, по меньшей мере, часть стабилизатора или барьерного диска, как показано на фиг.14с. Раневая повязка также может состоять из вспененного материала, марли или любого другого передающего давление материала с сетчатой или открытой структурой, при желании облицованного так, как указано ниже, в котором выполнена прорезь или выемка, в которую введена, по меньшей мере, часть стабилизатора или барьерного диска.
Специалисту понятно, что форма раневой повязки в сочетании с формой стабилизатора и/или барьерного диска может принимать бесконечное число форм, так как раны могут быть практически любой формы. Раневая повязка в комбинации со стабилизатором и/или барьерным диском тоже может быть прикреплена несколькими разными способами. Раневая повязка может иметь предварительно выполненное отверстие, в которое вставляются стабилизатор и/или барьерный диск. В некоторых случаях отверстие может обеспечивать возможность введения в раневую повязку стабилизатора и/или барьерного диска до определенного предела. Один пример состоит в выполнении «оболочки» из контактирующего с раной слоя со слабой адгезией. Внутри нее может находиться другая «оболочка», изготовленная из вспененного материала, и затем в эту «оболочку» может быть вставлен жесткий диск. В других случаях применения раневая повязка может быть прикреплена к наружной стороне стабилизатора и/или барьерного диска, не охватывая их. Например, на одну сторону барьерного диска может быть наложена раневая повязка, тогда как другая его сторона может быть не накрыта раневой повязкой. В одних случаях применения накрытая часть барьерного диска или стабилизатора может быть обращена к ткани раны, тогда как в других случаях применения, при отсутствии какой бы то ни было раневой повязки, барьерный диск или стабилизатор могут непосредственно касаться ткани раны. Следует добавить, что раневая повязка может быть прикреплена к стабилизатору и/или барьерному диску любыми способами, известными специалисту, например сваркой, скреплением скобками, сшиванием и/или с использованием клея или застежек-липучек.
Раневая повязка может быть изготовлена как неотъемлемая часть стабилизатора и/или барьерного диска. Она может быть изготовлена любым способом, известным специалисту. Например, материал стабилизатора или барьерного диска может быть переделан в передающий давление материал с открытой структурой. Это может быть выполнено полимеризацией материала в случае пенополистирола, экструзией в случае пенополиэтилена или дутьем в случае пенополиуретана. Когда стабилизатор и/или барьерный диск выполнены за одно целое, устройство может быть также изготовлено с использованием комбинации литья под давлением и реактивного литья под давлением за один или несколько циклов литья под давлением так, что образуется внутренний сердечник, который соответствует стабилизатору и барьерному диску, тогда как наружный слой устройства может быть с открытой структурой, позволяющей передавать давление.
В некоторых вариантах осуществления изобретения весь или почти весь стабилизатор, необязательно в комбинации с барьерным диском или, по меньшей мере, вся или, по меньшей мере, почти вся часть стабилизатора и, возможно также барьерного диска, которые находятся внутри раны в период использования, могут быть вделаны в раневую повязку, такую как вспененный материал.
В вариантах осуществления изобретения, рассмотренных в четырех предыдущих абзацах, форма барьерного диска, или форма самого стабилизатора, если барьерный диск не используется, обеспечивает удержание раневой повязки, такой как вспененный материал, на месте в поперечном направлении даже тогда, когда в период использования при NPWT подается давление, что ведет к улучшению дренажных свойств раневой повязки в период NPWT, по сравнению со случаем, когда не используются стабилизатор и/или барьерный диск.
В некоторых вариантах осуществления настоящего изобретения раневая повязка содержит вспененный материал со структурой с открытыми порами/открытыми ячейками.
В некоторых вариантах осуществления настоящего изобретения раневая повязка содержит тканый материал.
В некоторых вариантах осуществления настоящего изобретения раневая повязка содержит нетканый материал.
В некоторых вариантах осуществления настоящего изобретения раневая повязка содержит материал с открытой структурой.
В некоторых вариантах осуществления настоящего изобретения раневая повязка облицована, по меньшей мере, частично контактирующим с раной слоем со слабой адгезией. Примеры материалов для таких контактирующих с раной слоев приведены в этом тексте выше.
Следует отметить, что любое давление, используемое при NPWT, может использоваться применительно к рассматриваемому гребню. Следовательно, могут использоваться отрицательные давления в пределах от -10 мм рт.ст. до -200 мм рт.ст.
Конструкция барьерного диска не имеет решающего значения, он может иметь любую подходящую форму, единственное, что требуется, это то, чтобы используемый барьерный диск обеспечивал защиту тех органов, которые нуждаются в защите. Конкретная конструкция зависит от места использования. В данном контексте следует отметить, что барьерный диск, используемый вместе со стабилизатором согласно настоящему изобретению, может иметь несколько форм исполнения и структур материалов. Таким образом, он может быть, например, плоским, иметь форму дуги в одном или более направлениях, овальным, круглым, квадратным или прямоугольным. Точно также он может быть жестким, полужестким или гибким с гибкими краями или без гибких краев. Форма и структура материала барьерного диска могут варьироваться с учетом того, какая рана подлежит лечению.
Примеры барьерных дисков приведены в документах WO 2007/123451 и WO 2009/142598.
Аналогично этому, конструкция стабилизатора не имеет решающего значения. Например, для использования в лечении стернотомической раны, стабилизатор или гребень является предпочтительно удлиненным, если смотреть сверху, при этом ширина гребня в несколько раз меньше, чем его длина. С другой стороны, при лечении абдоминальной раны, гребень во многих случаях может предпочтительно иметь такую форму, если смотреть сверху, которая ближе к квадрату или кругу. Для. повышения безопасности и удобства все углы формы предпочтительно скруглены.
Термин «гребень» в контексте данного описания изобретения следует толковать в широком смысле и не обязательно как напоминающий продолговатую геологическую формацию. В данном контексте «гребнем» может быть любое образование, выступающее над поверхностью барьерного диска. Как видно из указанного выше, гребень может иметь в основном продолговатую, прямоугольную или в основном квадратную или круглую форму, которую можно также назвать выпуклой. Форма гребня не обязательно должна быть симметричной или однородной, она может быть, например, изогнутой или конусной.
На фиг.6-8 очень схематично показано несколько примеров вариантов формы стабилизатора 1. На фиг.6а стабилизатор 1 имеет форму, напоминающую корпус лодки. На фиг.6b схематически показано в продольном разрезе, как могут проходить каналы 110 в стабилизаторе. На фиг.6с представлен соответствующий поперечный разрез. На фиг.7 изображен стабилизатор в форме черепахи, с «телом», имеющим «панцирь» и четырьмя «ногами». На фиг.8 показан стабилизатор 1 овальной формы с небольшим скосом.
Стабилизатор не обязательно должен простираться вдоль всей длины барьерного диска. Кроме того, возможен вариант исполнения, когда на одном и том же барьерном диске располагается более чем один стабилизатор.
Материал стабилизатора может быть таким же, как и материал барьерного диска, в соединении с которым он используется, или же может быть другим. Любой материал, физические свойства которого позволяют поддерживать стабилизацию раны и/или поддерживать отведение текучей среды от раны, известный специалисту в данной области техники. Им может быть биосовместимый материал на основе полимера или сополимера, такой как клинический силиконовый материал или полимер или сополимер молочной кислоты. Другими примерами материалов являются политетрафторэтилен, сложный полиэфир, полипропилен, акрилонитрил/бутадиен/стирол, сложные и простые эфиры, нейлон, ацетопропионат целлюлозы, бутират, полихлортрифторэтилен, поливинилфторид, поливинилиденфторид, этилен-тетрафторэтилен, фторированный этиленпропилен, полиацетали полиметилметакрилат, полиакрилонитрил, полиакрилат, полицианоакрилат, алифатические и аморфные сорта, ароматический полиамид/полиимид, поликарбонат, и/или полиэтилен (LDPE, LLDPE, HDPE, UHMPE, UHMWPE), вискоза, целлюлоза; этилсульфонат целлюлозы с серебром; акриловое волокно; полиакрилатное волокно; абсорбируемый синтетический сложный полиэфир; пектин; винилацетат; полиглюкозамин; полиацетилглюкозамин; коллагеновая матрица; полиамидные волокна; биопоглощаемое волокно на основе сополимера PGA:TMC; акриловое волокно, полиакрилатное волокно, и/или титан или любой другой подходящий металл или сплав.
Если стабилизатор изготавливается как отдельная деталь, для стабилизатора и барьерного диска могут быть выбраны разные материалы, что позволяет оптимизировать свойства материалов для каждой части. С другой стороны, если стабилизатор изготавливается как неотъемлемая часть барьерного диска, во многих случаях будет экономичнее с точки зрения стоимости использовать один и тот же материал для всего сборного узла, состоящего из стабилизатора и барьерного диска.
Материал должен обеспечивать достаточную механическую устойчивость, чтобы стабилизатор мог выполнять свою стабилизирующую функцию, и он должен быть достаточно гибким, чтобы он допускал такое перемещение окружающих тканей и костей, которое требуется для комфортного состояния пациента. Для использования в лечении ран, содержащих кости, таких как стернотомические раны, материал должен обеспечивать более высокую механическую устойчивость, чем материал, предназначенный для использования в лечении ран, содержащих только мягкие ткани, таких как абдоминальные раны. С другой стороны, для использования в ранах в мягких тканях материал должен обеспечивать более высокую гибкость, чем материал, предназначенный для использования в ранах, включающих кости, для того чтобы стабилизатор лучше согласовывался с внутренними органами пациента.
Стабилизатор может иметь различные формы. Он может быть также сплошным или содержать каналы.
В вариантах осуществления, имеющих каналы, материал стабилизатора должен обеспечивать достаточную механическую устойчивость для предотвращения сплющивания каналов при применяемых давлениях, составляющих, например, от -10 до -200 мм рт.ст.
Когда стабилизатор расположен на барьерном диске и размещен в ране, он может выступать за пределы раны. Альтернативно, верхний край стабилизатора может быть расположен заподлицо с кожей пациента или может находиться немного ниже кожи.
В вариантах осуществления, имеющих каналы, каналы могут иметь протяженность от любой одной поверхности стабилизатора до любой другой поверхности стабилизатора, в зависимости от того, как должны использоваться каналы. В вариантах осуществления, показанных на графических материалах, в торцевых стенках 1b нет отверстий каналов, но отверстия каналов могут быть в торцевых стенках 1b, например для дренирования. Вместо того чтобы присутствовать в задней стенке 1с, отверстия выходных каналов 5 могут быть образованы в боковых стенках 1а, предпочтительно близко к задней стенке 1с для удобства доступа.
На фиг.9 и 10 схематически показаны примеры того, как каналы могут быть расположены в стабилизаторе 1. Как видно из фиг.9, каналы 90 могут иметь протяженность от нижней стенки 1d до боковой стенки 1а, или от нижней стенки 1d до задней стенки 1с. На фиг.10 показано, что каналы могут иметь протяженность от одной или обеих боковых стенок 1а до задней стенки 1с. Конфигурации каналов могут комбинироваться без ограничений в зависимости от того, какое дренирование должно обеспечиваться.
Для использования не при терапии ран отрицательным давлением, а в других методах лечениях ран, не всегда существует необходимость в том, чтобы стабилизатор имел каналы.
Стабилизатор 1 может быть прикреплен к барьерному диску любым походящим способом или постоянно или с возможностью съема. Например, стабилизатор может быть приклеен, приварен или пришит к барьерному диску. Стабилизатор может быть снабжен устройством для крепления, таким как устройство для соединения с защелкиванием, предназначенным для прикрепления к барьерному диску. Стабилизатор может быть выполнен с пазом, который выполнен с возможностью скольжения по профилю на барьерном диске. В соответствии с другим вариантом, такой профиль может быть предусмотрен на стабилизаторе, а паз образован в барьерном диске.
На фиг.12а-с показано, как стабилизатор 1 может крепиться к барьерному диску 61 при помощи паза 62 на барьерном диске 61, в котором может двигаться со скольжением профиль 63 на барьерном диске 61.
На фиг.13a-d показан другой способ крепления стабилизатора к барьерному диску. Здесь стабилизатор 1 имеет соединительные элементы 72 защелкивающего действия, которые могут фиксироваться в имеющихся в барьерном диске 71 отверстиях 73.
На фиг.14а-с показан альтернативный способ крепления раневой повязки к барьерному диску, прикрепленному к стабилизатору. Раневая повязка имеет форму рукава, как показано на фиг.14а, в которую может быть введен так, как показано на фиг.14с, барьерный диск, скомпонованный со стабилизатором, как показано схематически на фиг.14b.
На фиг.11 показан стабилизатор 1, прикрепленный к раневой повязке 101 вместо барьерного диска. Раневая повязка 101 обычно будет мягче, чем рассмотренные выше барьерные диски. Стабилизатор 1 может быть прикреплен к раневой повязке любым подходящим способом, например сшиванием, приклеиванием или ламинированием. В соответствии с другим вариантом, стабилизатор 1 может использоваться вместе с раневой повязкой при отсутствии неподвижного крепления стабилизатора 1 к раневой повязке 101 посредством размещения стабилизатора 1 сверху раневой повязки 101. Многие из преимуществ, описанных выше применительно к случаю использования стабилизатора вместе с барьерным диском, могут быть также реализованы при использовании стабилизатора вместе с раневой повязкой.
На фиг.15 и 16 схематически показаны примеры различных типов раневой повязки: повязки из вспененного материала, которая показана на фиг.15, и мягкой раневой повязки, которая показана на фиг.16.
На фиг.17 схематически показаны примеры того, как могут быть расположены каналы в стабилизаторе 1. Как видно из фиг.9, могут проходить каналы 90.
На фиг.19 схематически показан сборный узел, состоящий из барьерного диска и стабилизатора, при этом каналы в стабилизаторе выполнены в виде канавок или прорезей в поверхности стабилизатора.
В вариантах осуществления изобретения, рассмотренных выше, стабилизатор используется, будучи прикрепленным к барьерному диску или раневой повязке. Однако стабилизатор может также использоваться отдельно и все же при этом обеспечивает возможности стабилизации краев раны, стимулирования дренирования и дифференциации давлений.
Использованная литература
Agarwal JP, Ogilvie M, Wu LC, Lohman RF, Gottlieb LJ, Franczyk M, Song DH. (2005) Vacuum-assisted closure for stemal wounds: a first-line therapeutic management approach. Plast Reconstr Surg. 116(4): 1035-40; discussion 1041-3
Anesäter E, Borgquist O, Robertsson P, Torbrand C, Roupé KM, Ingemansson R, Lindstedt S, Malmsjö M. «The use of a rigid disc to protect exposed structures in wounds treated with negative pressure wound therapy - effects on wound bed pressure and microvascular blood flow». In press Wound Rep Regen.
Anesäter E, Roupé M, Robertsson P, Borgquist 0, Torbrand C, Ingemansson R, Lindstedt S, Malmsjö M. «The influence on wound contraction and fluid evacuation of a rigid disc inserted to protect exposed organs during negative pressure wound therapy». Int Wound J 2011 Aug; 8(4): 393-9.
Anesäter et al (2012)E, Borgquist O, Torbrand C, Roupe KM, Ingemansson R, Lindstedt S, et al. A Rigid Disc for Protection of Exposed Blood Vessels During Negative Pressure Wound Therapy. Surg Innov. 2012.
Argenta LC, Morykwas MJ. (1997) Vacuum-assisted closure: a new method for wound control and treatment: clinical experience, Ann Plast Surg. Jun; 38(6): 563-76;
Baillot R, Cloutier D, Montalin L, Côté L, Leilouche F, Houde C, Gaudreau G, Voisine P. (2009) Impact of deep stemal wound infection management with vacuum-assisted closure therapy followed by stemal osteosynthesis: a 15-year review of 23499 stemotomies. Eur J Cardiothorac Surg. Oct 30. [Epub ahead of print]
Bapat V, El-Muttardi N, Young C, Venn G, Roxburgh J. (2008). Experience with Vacuum-assisted closure of stemal wound infections following cardiac surgery and evaluation of chronic complications associated with its use. J Card Surg. 23(3): 227-33.
Borger MA, Rao V, Weisel RD, Ivanov J, Cohen G, Scully HE, David ТЕ. (1998) Deep stemal wound infection; risk factors and outcomes. Ann Thorac Surg. 65: 1050-6.
Conquest AM, Garofalo JH, Maziarz DM, Mendelson KG, Su Sun Y, Wooden WA, Meadows WM, Nifong W, Chitwood WR. (2003) Hemodynamic effects of the vacuum-assisted closure device on open mediastinal wounds. Surg Res. Dec; 115(2): 209-13.
Cowan KN, Teague L, Sue SC, Mahoney JL. (2005) Vacuum-assisted wound closure of deep stemal infections in high-risk patients after cardiac surgery. Ann Thorac Surg. 80(6): 2205-12.
Domkowski PW, Smith ML, Gonyon DL Jr, Drye C, Wooten MK, Levin LS, Wolfe WG. (2003) Evaluation of vacuum-assisted closure in the treatment of poststemotomy mediastinitis. J Thorac Cardiovasc Surg. 126(2): 386-90.
Doss M, Martens S, Wood JP, Wolff JD, Baier C, Moritz A (2002) Eur J Cardiothorac Surg. 22(6): 934-8. Vacuum-assisted suction drainage versus conventional treatment in the management of poststemotomy osteomyelitis.
Douville EC, Asaph JW, Dworkin RJ, Handy JR Jr, Сапера CS, Grunkemeier GL, Wu Y. (2004). Stemal preservation: a better way to treat most stemal wound complications after cardiac surgery. Ann Thorac Surg. 78(5): 1659-64.
Ennker IC, Malkoc A, Pietrowski D, Vogt PM, Ennker J, Albert A. (2009) The concept of negative pressure wound therapy (NPWT) after poststemotomy mediastinitis-a single center experience with 54 patients. J Cardiothorac Surg. Jan 12; 4:5.
Fuchs U, Zittermann A, Stuettgen B, Groening A, Minami K, Koerfer R. (2005). Clinical outcome of patients with deep stemal wound infection managed by vacuum-assisted closure compared to conventional therapy with open packing: a retrospective analysis. Ann Thorac Surg. Feb; 79(2): 526-31
Gustafsson R, Johnsson P, Algotsson L, Blomquist S, Ingemansson R. (2002) Vacuum-assisted closure therapy guided by C-reactive protein level in patients with deep stemal wound infection. J Thorac Cardiovasc Surg. May; 123(5): 895-900.
Hersh RE, Jack JM, Dahman MI, Morgan RF, Drake DB. (2001). The vacuum-assisted closure device as a bridge to stemal wound closure. Ann Plast Surg. 46(3): 250-4.
Khoynezhad A, Abbas G, Palazzo RS, Graver LM. (2004) Spontaneous right ventricular disruption following treatment of stemal infection. J Card Surg. Jan-Feb; 19(1): 74-8. Review.
Kofidis T, Emmert MY, Paeschke HG, Emmert LS, Zhang R, Haverich A. (2009) Long term follow up after minimal invasive direct coronary artery bypass grafting procedure: a multifactorial retrospective analysis at 1000 patient-years. InteractCardiovasc Thorac Surg. Sep 4. [Epub ahead of print]
Lindstedt S, Ingemansson R, Malmsjö M. (2011a) Sternum wound contraction and distension during negative pressure wound therapy when using a rigid disc to prevent heart and lung rupture. J Cardiothoracic Surg. 2011: 6:42.
Lindstedt S, Ingemansson R, Malmsjö M. (2011b) A rigid barrier between the heart and sternum protects the heart and lungs against rupture during negative pressure wound therapy. J Cardiothoracic Surg. 2011: 6:90.
Lindstedt S, Malmsjö M, Ingemansson R. (2011с) Effects on draiage of the mediastinum and pleura during negative pressure wound therapy when using a rigid barrier to prevent heart rupture. Int Wound J. 2011; 8(5): 454-8.
Lindstedt S, Malmsjö M, Hansson J, Hlebowicz J, Ingemansson R. (2011d) Macroscopic changes during negative pressure wound therapy of the open abdomen using conventional NPWT and NPWT using a protective disc over the intestines. J BMC Surg 2011; 11:10.
Lindstedt S, Ingemansson R, Malmsjö M, (2011e) Haemodynamic effects of negative pressure wound therapy when using a rigid barrier to prevent heart rupture. Int Wound J. 2011; 8(4): 385-92.
Lindstedt S, Malmsjö M, Hansson J, Hlebowicz J, and Ingemansson R. (2012b) Pressure transduction and fluid evacuation during conventional negative pressure wound therapy of the open abdomen and NPWT using a protective disc over the intestines. BMC Surg. 2012; 12:4
Lindstedt S, Malmsjö M, Hansson J, Hlebowicz J, Ingemansson R. (2012a) Microvascular blood flow changes in the small intestinal wall during conventional negative pressure wound therapy and negative pressure wound therapy using a protective disc over the intestines in laparostomy. Annals of Surgery 2012; 255(1): 171-5.
Lu JC, Grayson AD, Jha P, Srinivasan AK, Fabri BM. (2003) Risk factors for stemal wound infection and mid-term survival following coronary artery bypass surgery. Eur J Cardiothorac Surg. 23: 943-9.
Luckraz H, Murphy F, Bryant S, Charman SC, Ritchie AJ. (2003) Vacuum-assisted closure as a treatment modality for infections after cardiac surgery. J Thorac Cardiovasc Surg. Feb; 125(2): 301-5.
Malmsjö M, Ingemansson R, Sjögren J. (2007) Mechanisms governing the effects of vacuum-assisted closure in cardiac surgery. Plast Reconstr Surg. Oct; 120(5): 1266-75.
Malmsjö M, Petzina R, Ugander M, Engblom H, Torbrand C, Mokhtari A, Hetzer R, Arheden H, Ingemansson R. (2009) Preventing heart injury during negative pressure wound therapy in cardiac surgery: assessment using real-time magnetic resonance imaging. J Thorac Cardiovasc Surg. 138(3): 712-7.
Malmsjö M, Lindstedt S, Ingemansson R. (2011) Effects on heart pumping function when using foam and gauze for negative pressure wound therapy of stemotomy wounds. J Cardiothorac Surg. Jan 13; 6:5.
Mangram AJ, Horan TC, Pearson ML, Silver LC, Jarvis WR. (1999) Guideline for Prevention of Surgical Site Infection, 1999, Centres for Disease Control and Prevention (CDC) Hospital Infection Control Practices Advisory Committee. Am J Infect Control 27: 97-132
Morykwas MJ, Argenta LC, Shelton-Brown El, McGuirt W. (1997) Vacuum-assisted closure: a new method for wound control and treatment: animal studies and basic foundation. Ann Plast Surg. Jun; 38(6): 553-62.
Obdeijn MC, de Lange MY, Lichtendahl DH, et.al. (1999) Vacuum-assisted closure in the treatment of poststemotomy mediastinitis. Ann Thorac Surg 68: 2358-2360.
Poncelet AJ, Lengele B, Delaere B, Zech F, Glineur D, Funken JC, El Khoury G, Noirhomme P. (2008) Algorithm for primary closure in stemal wound infection: a single institution 10-year experience. EurJ Cardiothorac Surg. 33(2): 232-8.
Raja SG, Berg GA. (2007) Should vacuum-assisted closure therapy be routinely used for management of deep stemal wound infection after cardiac surgery? Interact Cardiovasc Thorac Surg.6(4): 523-7. Epub Apr 20
Ringelman PR, Vander Kolk CA, Cameron D, Baumgartner WA, Manson PN. (1994) Long-term results of flap reconstructions in median stemotomy wound infections. Plast Reconstr Surg. 93: 1208-14.
Sartipy U, Lockowandt U, Gabel J, Jidéus L, Dellgren G. (2006) Cardiac rupture during vacuum-assisted closure therapy. Ann Thorac Surg. Sep; 82(3): 1110-1.
Scholl L, Chang E, Reitz B, Chang J. (2004) Stemal osteomyelitis: use of vacuum-assisted closure device as an adjunct to definitive closure with stemectomy and muscle flap reconstruction. J Card Surg. 19(5): 453-61.
Sjögren J, Nilsson J, Gustafsson R, Malmsjö M, Ingemansson R. (2005a). The impact of vacuum-assisted closure on long-term survival after post-sternotomy mediastinitis. Ann Thorac Surg. Oct; 80(4): 1270-5.
Sjögren J, Gustafsson R, Nilsson J, Malmsjö M, Ingemansson R. (2005 b). Clinical outcome after poststemotomy mediastinitis: vacuum-assisted closure versus conventional treatment. Ann Thorac Surg. 79(6): 2049-55
Sjögren J, Malmsjö M, Gustafsson R, Ingemansson R. (2006) Poststemotomy mediastinitis: a review of conventional surgical treatments, vacuum-assisted closure therapy and presentation of the Lund University Hospital mediastinitis algorithm. Eur J Cardiothorac Surg. Dec; 30(6): 898-905. Epub 2006 Oct 23.
Sjögren J, Mokhtari A, Gustafsson R, Malmsjö M, Nilsson J, Ingemansson R. (2008) Vacuum-assisted closure therapy for deep stemal wound infections: the impact of learning curve on survival and predictors for late mortality. Int Wound J 5: 216-223.
Yuen JC, Zhou AT, Serafm D, Georgiade GS. (1995) Long-term sequelae following median stemotomy wound infection and flap reconstruction. Ann Plast Surg 35: 585-9.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ вакуумной терапии с перфузионной системой в лечении послеоперационного стерномедиастинита | 2022 |
|
RU2809989C1 |
| Способ лечения одонтогенных флегмон челюстно-лицевой области и устройство для его осуществления | 2024 |
|
RU2829258C1 |
| Способ формирования вакуум-ассистированной лапаростомы у пациентов с разлитым перитонитом | 2024 |
|
RU2833342C1 |
| РАНЕВАЯ ПОВЯЗКА | 2011 |
|
RU2560973C2 |
| РАНЕВАЯ ПОВЯЗКА | 2011 |
|
RU2560994C2 |
| СПОСОБ ЛЕЧЕНИЯ РАНЕВОГО ПРОЦЕССА НАГНОИВШЕЙСЯ ПИЛОНИДАЛЬНОЙ КИСТЫ КОПЧИКА | 2023 |
|
RU2826595C2 |
| СПОСОБ ЛЕЧЕНИЯ ИНФИЦИРОВАННЫХ РАН | 2021 |
|
RU2760088C1 |
| Способ хирургического лечения эмпиемы плевры, осложненной бронхоплевральным свищом | 2022 |
|
RU2799246C1 |
| БИОЛОГИЧЕСКИ СОВМЕСТИМАЯ РАНЕВАЯ ПОВЯЗКА | 2008 |
|
RU2433843C2 |
| ИЗМЕНЯЕМАЯ ОККЛЮЗИВНАЯ ПОВЯЗКА | 2013 |
|
RU2669395C2 |

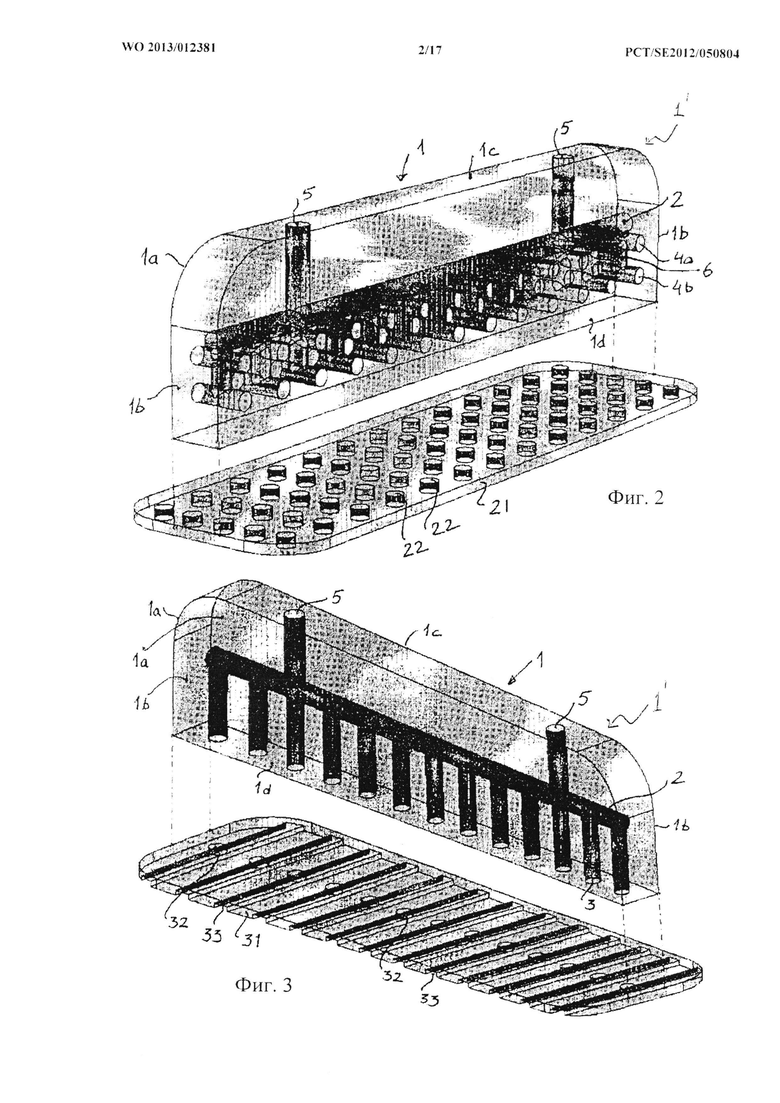

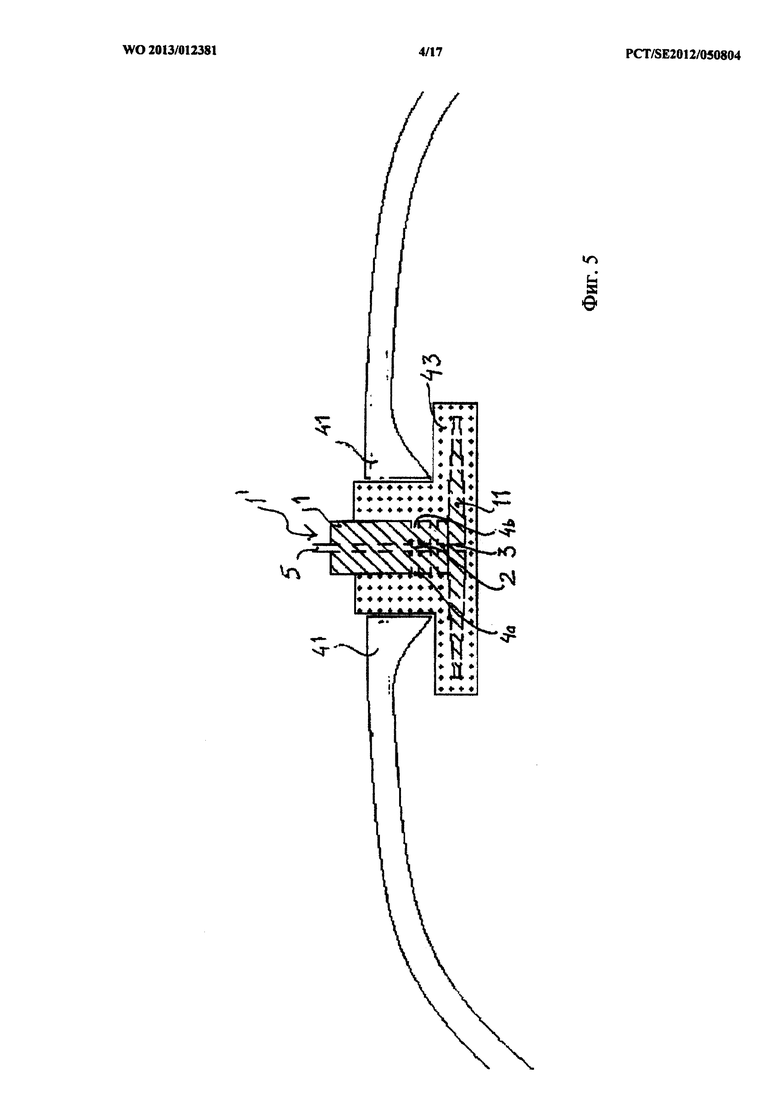

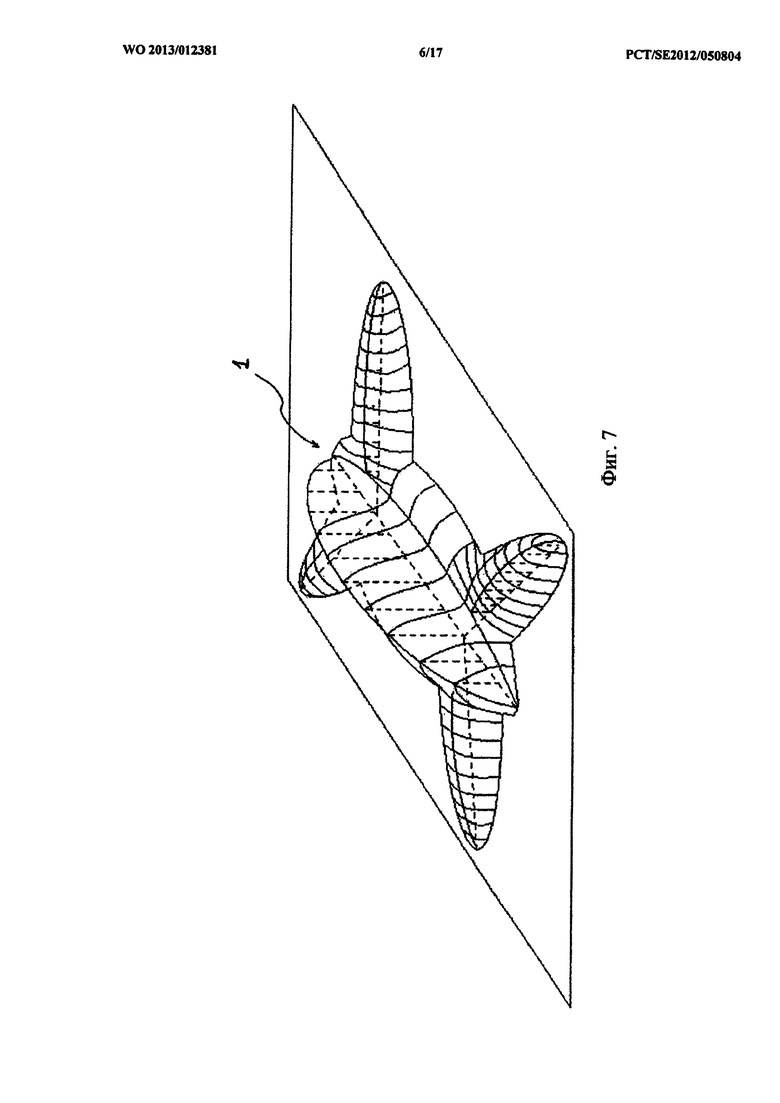
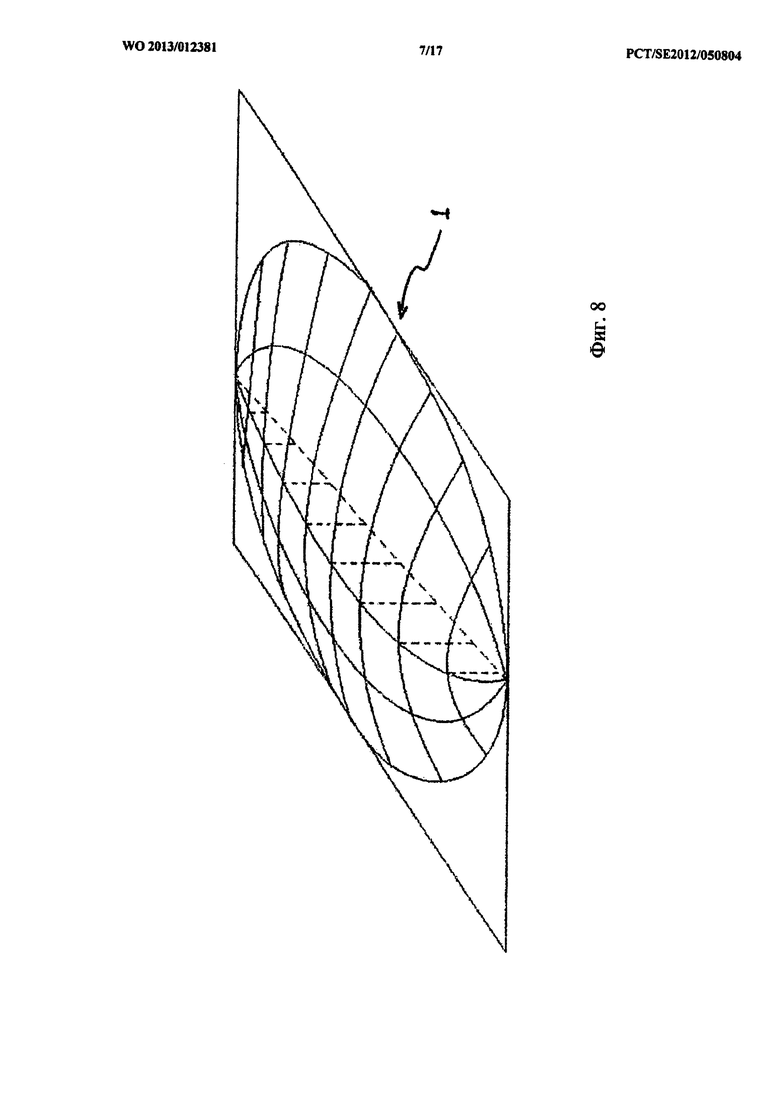
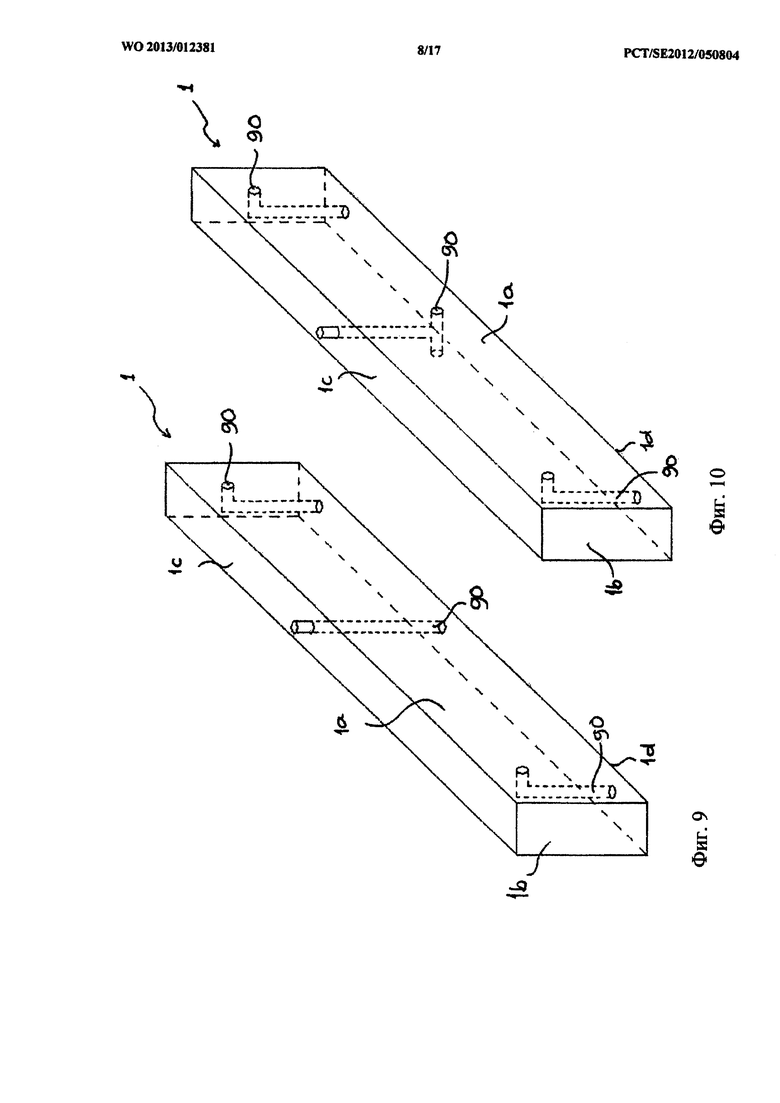
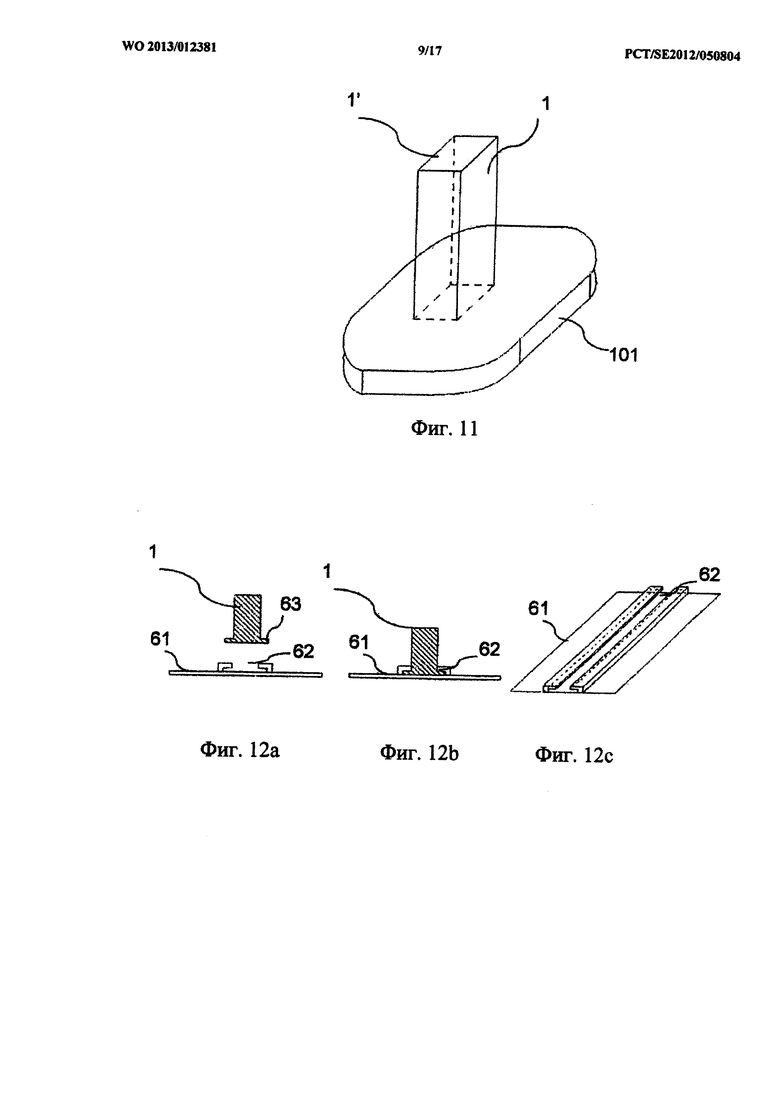

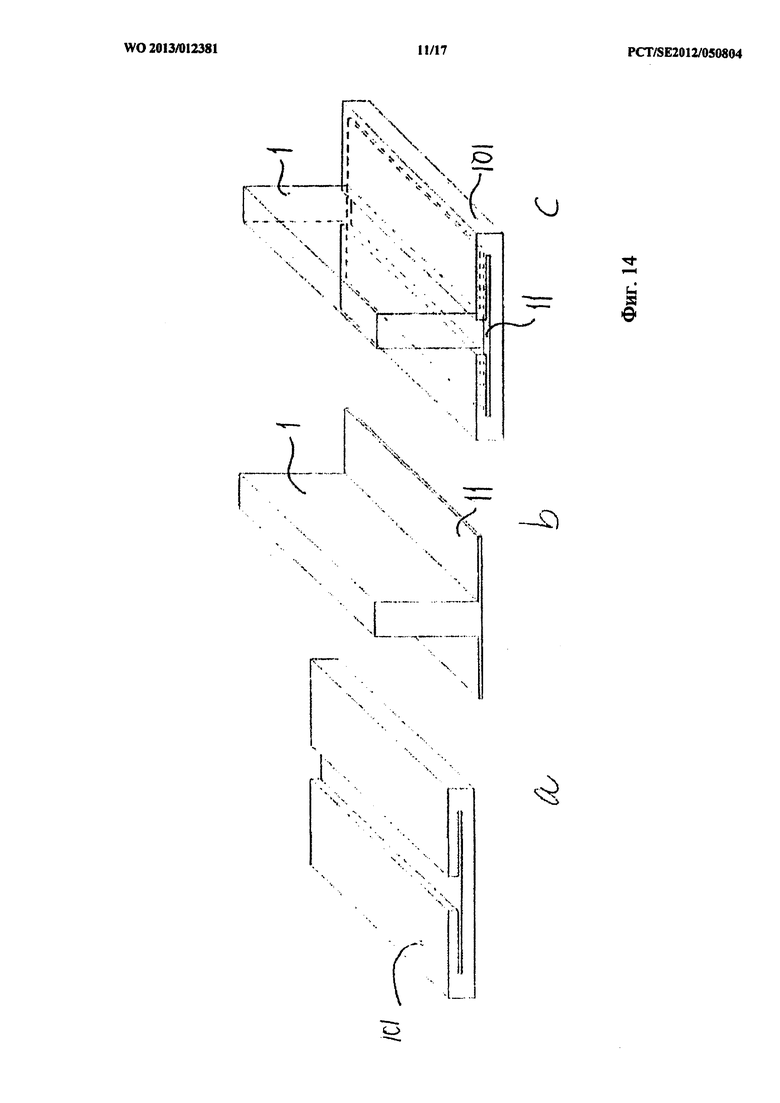


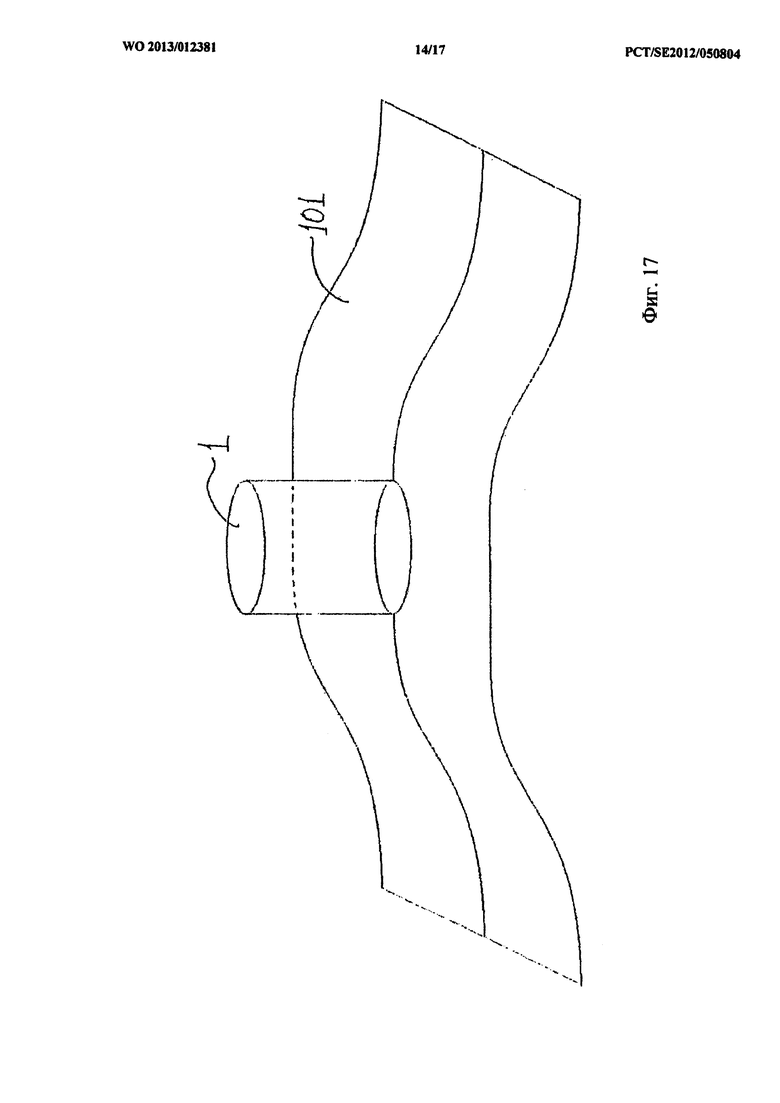
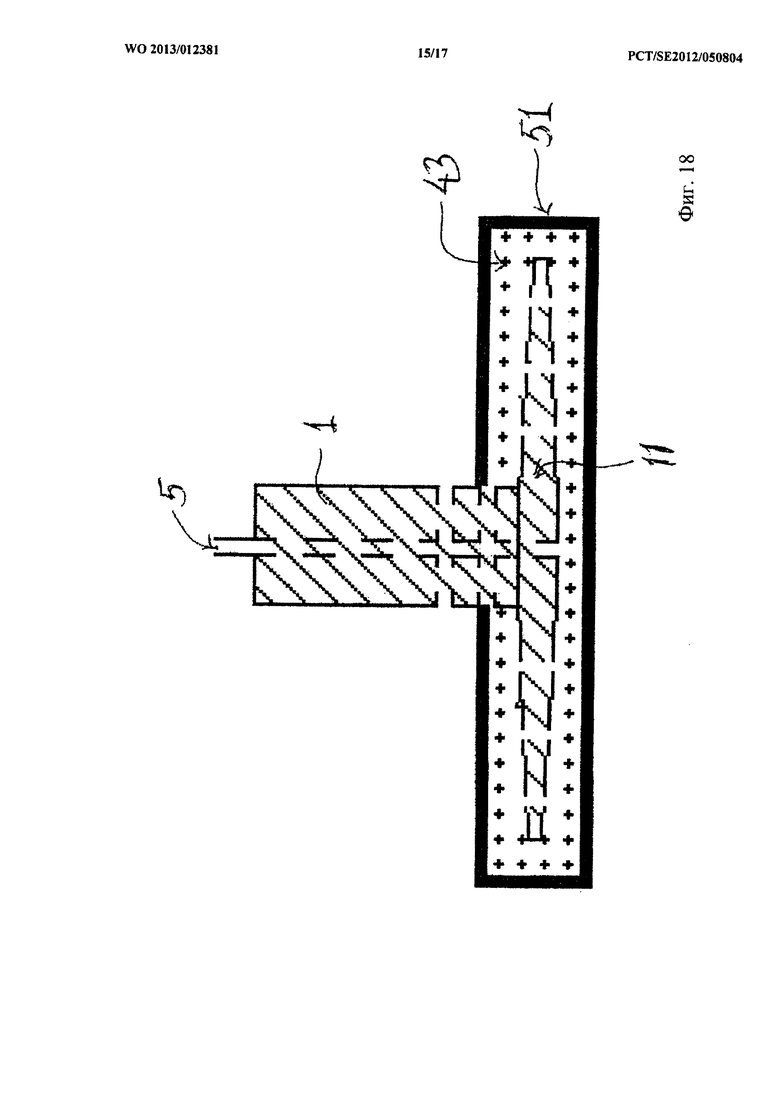

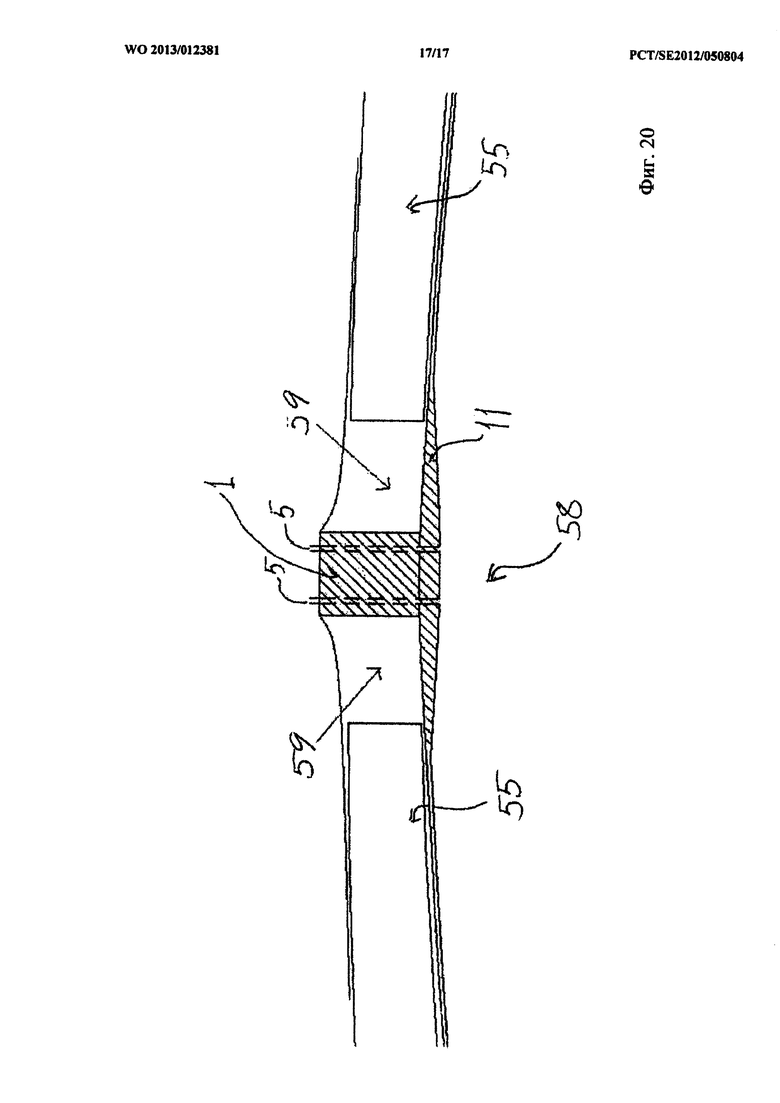
Группа изобретений относится к медицинской технике, в частности к медицинским устройствам, используемым при дренировании ран. Стабилизатор для стабилизации и контроля положения барьерного диска для защиты органа для использования при терапии ран отрицательным давлением, NPWT. Стабилизатор прикреплен к барьерному диску и расположен так, что он выступает от поверхности барьерного диска. Стабилизатор расположен на барьерном диске в ране так, что он выступает за пределы раны. Способ контроля положения барьерного диска при терапии ран отрицательным давлением, NPWT, характеризуется тем, что стабилизатор прикрепляют к барьерному диску. Стабилизатор проходит от барьерного диска в отверстие раны, в которой размещен барьерный диск. Способ поддержания или стимулирования передачи давления к ране или оттока от барьерного диска при лечении ран отрицательным давлением, NPWT, характеризуется тем, что стабилизатор прикрепляют к барьерному диску. Стабилизатор проходит от барьерного диска в отверстие раны, в которой размещен барьерный диск. Стабилизатор может содержать каналы, проходящие от по меньшей мере одной поверхности стабилизатора до по меньшей мере одной другой поверхности стабилизатора. Группа изобретений обеспечивает ускоренное заживление ран при терапии отрицательным давлением. 3 н. и 9 з.п. ф-лы, 20 ил.
1. Стабилизатор (1) для стабилизации и контроля положения барьерного диска (11, 21, 31) для защиты органа для использования при терапии ран отрицательным давлением, NPWT, причем указанный стабилизатор прикреплен к барьерному диску (11, 21, 31) и расположен так, что он выступает от поверхности барьерного диска (11, 21, 31) так, что, когда стабилизатор (1) расположен на барьерном диске (11, 21, 31) в ране, он выступает за пределы раны.
2. Стабилизатор по п. 1, расположенный так, что он выступает по существу перпендикулярно барьерному диску (11, 21, 31).
3. Стабилизатор по п. 1, содержащий гребень (1'), расположенный так, что он выступает от поверхности барьерного диска (11, 21, 31).
4. Стабилизатор по п. 1, содержащий выпуклость (1ʺ), расположенную так, что она выступает от поверхности барьерного диска (11, 21, 31).
5. Стабилизатор по п. 1, отличающийся тем, что стабилизатор (1) расположен так, что он выступает от поверхности барьерного диска (11, 21, 31) в отверстие раны, в которой применяют барьерный диск (11, 21, 31).
6. Стабилизатор по п. 1, отличающийся тем, что стабилизатор (1) снабжен каналами (2, 3, 4а, 4b, 5, 6), проходящими от по меньшей мере одной поверхности (1a, 1b, 1c, 1d) стабилизатора (1) до по меньшей мере одной другой поверхности (1a, 1b, 1c, 1d) стабилизатора (1).
7. Стабилизатор по одному из пп. 1-6, дополнительно содержащий устройство для крепления, приспособленное для прикрепления стабилизатора к барьерному диску (11, 21, 31).
8. Стабилизатор по п. 7, отличающийся тем, что устройство для крепления представляет собой устройство для соединения с защелкиванием.
9. Стабилизатор (1) по п. 1, отличающийся тем, что стабилизатор (1) является неотъемлемой частью барьерного диска (11,21,31).
10. Способ контроля положения барьерного диска (11, 21, 31) при терапии ран отрицательным давлением, NPWT, отличающийся тем, что стабилизатор (1) прикрепляют к барьерному диску (11, 21, 31), причем указанный стабилизатор (1) проходит от барьерного диска (11, 21, 31) в отверстие раны, в которой размещен барьерный диск (11, 21, 31).
11. Способ поддержания или стимулирования передачи давления к ране или оттока от барьерного диска при лечении ран отрицательным давлением, NPWT, отличающийся тем, что стабилизатор (1) прикрепляют к барьерному диску (11, 21, 31), причем указанный стабилизатор проходит от барьерного диска (11, 21, 31) в отверстие раны, в которой размещен барьерный диск (11, 21, 31), и может содержать каналы, проходящие от по меньшей мере одной поверхности (1a, 1b, 1c, 1d) стабилизатора (1) до по меньшей мере одной другой поверхности (1a, 1b, 1c, 1d) стабилизатора (1).
12. Способ по п. 11, дополнительно включающий воздействие первым отрицательным давлением на первую часть раны через первую группу каналов в стабилизаторе и воздействие вторым отрицательным давлением на повязку (36), наложенную или на сторону стабилизатора, или на вторую группу каналов в стабилизаторе, причем указанные первое и второе отрицательные давления различны.
| Станок для изготовления деревянных ниточных катушек из цилиндрических, снабженных осевым отверстием, заготовок | 1923 |
|
SU2008A1 |
| Способ приготовления лака | 1924 |
|
SU2011A1 |
| Способ приготовления лака | 1924 |
|
SU2011A1 |
| СЪЕМНАЯ ПОВЯЗКА НА РАНУ (ВАРИАНТЫ) И СПОСОБ ВРЕМЕННОГО ЗАКРЫТИЯ И ДРЕНИРОВАНИЯ ОТКРЫТОЙ РАНЫ | 2001 |
|
RU2261692C2 |
Авторы
Даты
2017-01-17—Публикация
2012-07-06—Подача