Изобретение относится к медицине, в частности к хирургии, и может быть использовано при лечении пациентов с разлитым перитонитом.
В настоящее время на долю вторичного перитонита приходится 1% всех случаев экстренных госпитализаций во всем мире. Несмотря на достижения современной медицины, послеоперационная летальность у пациентов с распространенным перитонитом остается достаточно высокой и составляет от 15 до 18%, а при развитии сепсиса может достигать 32-70% [1].
Высокая летальность при перитоните требует постоянного совершенствования технологий и разработки новых подходов к лечению. В последние десятилетия для обеспечения лучшего контроля интраабдоминальной инфекции у тяжелых пациентов все чаще рекомендуется стратегия открытого живота в сочетании с терапией отрицательным давлением (вакуум-ассистированная лапаростома) [2], [3]. Она предполагает намеренное решение не ушивать фасциальные края передней брюшной стенки после лапаротомии. При этом органы брюшной полости должны быть временно закрыты устройством с созданием отрицательного давления.
Основные преимущества вакуум-ассистированного закрытия брюшной полости заключаются в сокращении времени оперативного вмешательства, значительном упрощении планового осмотра брюшной полости и возможности своевременно диагностировать и лечить потенциальные или явные осложнения, лучшем отведении экссудата, профилактике абдоминального компартмент-синдрома, снижении системного воспаления, профилактике вторичного инфицирования брюшной стенки, в особенности, у пациентов с нестабильной гемодинамикой и полиорганной недостаточностью [4], [5]. Всемирное общество неотложной хирургии рекомендует открытый живот с терапией отрицательным давлением в качестве одной из предпочтительных стратегий лечения разлитого перитонита наряду с релапаротомией по требованию [6]. Вместе с тем, особо указывается, что для определения роли открытого живота в лечении перитонита требуются дальнейшие исследования.
К настоящему времени разработано множество абдоминальных систем для создания отрицательного давления, несколько различающихся по своей эффективности, эргономике и стоимости. Наиболее распространены системы KCI ABThera®, Hartman Vivano, Suprasorb CNP Lohmann & Rauscher, Renasys Smith &Nephew, Invia Medela и др. Кроме того, многие производители выпускают отдельные компоненты и расходные материалы для терапии отрицательным давлением. Несмотря на большое многообразие, общие принципы работы таких систем остаются неизменными и изложены в рекомендациях к применению первой коммерческой системы VAC® компании KCI, San Antonio, Texas [7], [8]. После проведения санации брюшной полости, внутренние органы покрываются биологически инертной полимерной защитной пленкой с микроперфорациями для оттока жидкости. Затем по размеру раны вырезается губка из пеноматериала с открытыми ячейками и устанавливается сверху на пленку. Губка и далее рана герметично укрываются самоклеящейся пленкой с целью герметизации. Через отверстие в самоклеящейся пленке подсоединяется трубка вакуумного насоса. Постоянное отрицательное давление, равномерно распределенное по брюшной полости, способствует эвакуации инфицированной перитонеальной жидкости, богатой провоспалительными цитокинами, удерживает края раны.
Несмотря на то, что общие принципы абдоминальной терапии отрицательным давлением в лечении перитонита кажутся общеизвестными, по многим вопросам отсутствуют доказательства высокого уровня, использование метода по-прежнему зависит от решения и опыта отдельного хирурга [4], [6].
Эффективность и безопасность применения отрицательного давления для закрытия брюшной полости у пациентов с перитонитом до сих пор остается неоднозначной, а опубликованные данные носят ограниченный, преимущественно одноцентровой характер и, как правило, представлены на выборках пациентов небольшого размера [9]. Использование вакуумного закрытия брюшной полости сопряжено с риском развития таких осложнений как, фиксированная лапаростома (замороженный живот), спаечный процесс с образованием межкишечных абсцессов, формирование наружного кишечного свища, затруднение закрытия раны брюшной полости и формирование послеоперационной грыжи [10].
Наиболее распространенные коммерческие системы отличаются друг от друга техническим исполнением и вариантами формирования вакуум-ассистированной лапаростомы. Принципиальные различия касаются расположения компонентов VAC (Vacuum Assisted Closure) - системы в брюшной полости, оптимального уровня отрицательного давления, способам профилактики ретракции мышц брюшной стенки.
Разнообразие систем для создания отрицательного давления, множество технических решений и отсутствие стандартизованного алгоритма ведения открытого живота при перитоните свидетельствуют о необходимости поиска оптимальных решений.
Несмотря на единообразие механизмов систем для создания отрицательного давления, в доступной литературе не существует единого мнения о способах формирования вакуум-ассистированной лапаростомы, а эффективность дренирования у различных производителей существенно различается. Одним из возможных объяснений этому явлению может служить различие в расположении компонентов системы в брюшной полости (защитная пленка покрывает только передние отделы брюшной полости, отграничивая только контакт с губкой, или покрывает всю брюшную полость, располагаясь до боковых каналов и малого таза). В случаях, когда полимерная защитная пленка позиционируется в брюшной полости только для защиты внутренних органов от контакта с губкой, в латеральных каналах и малом тазу в процессе терапии отрицательным давлением остаются недренируемые скопления экссудата. Немаловажной является и величина отрицательного давления, которое создается в системе. В настоящее время рекомендуемое отрицательное давление в открытой брюшной полости для большинства коммерческих систем составляет 100-125 мм рт.ст. В то же время до сих пор в литературе не представлено клинических данных или результатов рандомизированных проспективных исследований, обосновывающих данную величину [11].
Рядом работ продемонстрировано, что при отрицательном давлении 100-120 мм рт.ст. в стенке кишки, прилежащей к компонентам VAC-системы, происходит нарушение микроциркуляции, что потенциально может способствовать формированию кишечных свищей [12]. Ограниченные литературные данные свидетельствуют, что терапия отрицательным давлением вызывает снижение микроциркуляторного кровотока в стенке кишечника, расположенной вблизи полимерной защитной пленки, пропорционально величине отрицательного давления [13], [14].
В то же время существует мнение, что отрицательно давление -80 мм рт.ст. обеспечивает адекватный отток экссудата, стимулирует рост грануляций и не вызывает нарушений микроциркуляции [9]. Это особенно актуально в случаях, когда стенка кишки травмируется при разделении плотных спаек, что предрасполагает к формированию наружных кишечных свищей. Лечение отрицательным давлением впервые было применено в начале 1990-х годов при лечения труднозаживающих ран мягких тканей. Впоследствии это привело к разработке вакуумной системы закрытия. На модели животных, а позже и в клинической практике было показано, что вакуумное закрытие при отрицательном давлении -125 мм рт.ст. увеличивает периферический кровоток, способствует ангиогенезу и пролиферации грануляционной ткани, оказывает механическое воздействие на ткани и стягивает края раны [15].
Позже метод адаптировали к применению на брюшной полости с тем же самым уровнем давления [16]. Несомненно, что эффекты отрицательного давления в брюшной полости и на мягких тканях должны отличаться. Исследование, проведенное Travis с соавт. на животных проводилось на уровне давления от -75 до -200 мм рт.ст. Полученные результаты показали, что давление, приложенное к вакуумной системе, мало влияет на изменение внутрибрюшного давления, за исключением поверхностных участков и практически не передается в глубокие отделы брюшной полости [17].
Одним из возможных осложнений открытого живота является ретракция мышц передней брюшной стенки и латерализация краев апоневроза, что в ряде случаев делает невозможным фасциальное закрытие брюшной полости. Следствием такой ситуации является формирование вентральной грыжи, а иногда и фиксированной лапаростомы. В настоящее время общепринято устанавливать губку по размеру открытой раны брюшной полости с целью профилактики синдрома интраабдоминальной гипертензии, что способствует латерализации краев апоневроза. Вместе с тем, сейчас известно, что ведущую роль в развитии абдоминального компартмент-синдрома в большинстве случаев играет нерациональная инфузионная терапия кристаллоидными растворами у пациентов, находящихся в шоке. Понимание патофизиологии абдоминального компартмент-синдрома способствовало пересмотру принципов инфузионной терапии, и в настоящее время этот фактор в значительной степени нивелирован. Применение терапии отрицательным давлением в сочетании с системами фасциальной тяги, достоверно снижает частоту возникновения кишечных свищей, и формирования послеоперационных грыж по сравнению с технологиями исключительно вакуумного закрытия [18].
Известен способ формирования вакуум-ассистированной динамической аппроксимационной системы [19]. На дно лапаротомной раны по всей ее площади с «захлестом» на 3-4 см под мышечно-апоневротические края (МАК) раны укладывается изолирующая перфорированная пленка, допущенная для длительного контакта с висцеральными органами. Далее только через мышечно-апоневротический слой и париетальную брюшину (кожа остается интактной) в поперечном направлении проводятся силиконовые дренажи среднего диаметра (5-6 мм). Дренажи проходят из подкожно-жировой клетчатки (ПЖК) с одной стороны сквозь мышечно-апоневротический слой и париетальную брюшину, проходят через брюшную полость в дне лапаротомной раны и выходят в обратном направлении в ПЖК, с другой стороны. Количество таких дренажей-тяг зависит от длины лапаротомной раны и определяется из принципа 1 тяга на 2,5-3 см длины раны. После проведения дренажей их концы сводятся в медиальном направлении, и МАК сближаются примерно на 7-8 см (первое вмешательство). После этого концы дренажей в данном положении связываются друг с другом капроновой нитью 2 петлями. Таким образом, концы дренажей фиксируются до следующего этапа. Все тяги остаются погруженными в ПЖК. После этого полость лапаротомной раны заполняется большими хирургическими салфетками в количестве 1-2 до состояния рыхлой тампонады либо специализированной губкой, смоделированной по размеру и форме раны. Далее вся конструкция в лапаротомной ране герметизируется на коже липкой пленкой. К системе подключается вакуум с величиной отрицательного давления примерно 60-80 мм рт.ст. Далее в зависимости от состояния пациента и складывающихся условий (динамика разрешения послеоперационного пареза кишечника, характер и количество отделяемого в ране и по дренажам, уровень внутрибрюшного давления) в среднем через каждые 24-48 ч производится перевязка в условиях отделения реанимации. Тампоны из раны удаляются, петли лигатур, фиксирующие тяги срезаются, и концы дренажей дозировано сдвигаются в медиальную сторону, приводя к сближению МАК на 2-3 см. Далее рана вновь тампонируется марлевыми салфетками или губкой, герметизируется пленкой, и подключается вакуум. На последней перевязке (когда диастаз МАК менее 2 см) удаляется изолирующая дренажная салфетка со дна лапаростомной раны, МАК сближаются до полного сведения, и дренажи-тяги фиксируются в натянутом состоянии двумя лигатурными петлями. Таким образом, достигается полное фасицальное закрытие живота методом динамической этапной аппроксимации мышечно-апоневротические края.
Недостатками данного способа являются:
1) проведение большого количества дренажей через подкожную клетчатку создает условия для ее инфицирования;
2) положение специализированной губки или хирургических салфеток только пределах раны брюшной стенки затруднит полноценный отток отделяемого из глубоких отделов брюшной полости;
3) перевязка в условиях реанимации не позволяет проводить полноценную ревизию и санацию брюшной полости;
4) на первичной операции у пациентов в септическом шоке нецелесообразно сразу формировать динамическую апроксимационную систему. Это удлиняет время операции и противоречит одному из принципов Damage control - минимальный объем первичной операции.
Известен инстилляционно-вакуумный способ лечения распространенного гнойного перитонита [20], заключающийся в том, что выполняют срединную лапаротомию и санацию брюшной полости. Устраняют источник инфекции и устанавливают инстилляционно-дренажное устройство. Накладывают вакуум-ассистированную лапаростому. Выполняют фракционный лаваж брюшной полости раствором антисептика в сочетании с локальной вакуум-терапией. При этом раствор антисептика и воспалительный экссудат удаляют из брюшной полости с помощью вакуумной системы в режиме создания постоянного отрицательного давления от 100 мм рт.ст. до 120 мм рт.ст., помимо периода фракционной подачи антисептического раствора в брюшную полость, после которого аппарат для создания отрицательного давления включают через 15-35 минут после завершения введения антисептического раствора в брюшную полость. При этом раствор антисептика вводят в брюшную полость в объеме 200-600 мл через 4-8 часов. Используют инстилляционно-дренажное устройство, состоящее из системы введения раствора антисептика. При этом система включает 6 эластичных перфорированных силиконовых дренажных трубок диаметром от 5,5 мм до 10,3 мм, соединенных с разветвителем, выполненным из силикона, который имеет дополнительный вход диаметром от 10 мм до 23 мм для подключения центральной трубки, используемой для подачи антисептического раствора в брюшную полость, и системы вакуум-аспирации.
Недостатками данного способа являются:
1) механическое давление инстилляционно-дренажного устройства, вводимого через лапаротомную рану на петли кишечника, повышает риск трофических нарушений и формирования свищей;
2) Лавасепт не рекомендуется производителем для применения интраоперитонеально;
3) отсутствие фасциальной тяги повышает риск формирования послеоперационной грыжи.
Из патента на изобретение RU 2567666 известен способ создания активной лапаростомии [21]. Способ направлен на снижение внутрибрюшного давления, включающий выполнение срединной лапаротомии, санацию брюшной полости, имплантацию дренажной системы, отделяющей стенки брюшной полости от органов, и создание системы активной аспирации за счет отсоса. При этом дренажная система выполнена в виде двух листов пленочной полупроницаемой мембраны, скрепленных с пористым материалом, расположенным между ними, с обеспечением зазора между листами. В верхнем листе, обращенном к передней брюшной стенке, выполнено отверстие, через которое производится отсос экссудата. Дренажная система располагается внутри брюшной полости поверх органов. Размер листов определяется в каждом конкретном случае индивидуально путем простого вырезания нужной площади. При этом изначальный размер листов позволяет полностью обернуть органы.
Недостатками данного способа являются:
1) положение дренажей внутри пленки делает невозможным укладку их межпетельно и в недренируемые пространства брюшной полости;
2) технология изготовления дренажной системы достаточно трудоемкая;
3) не определен уровень отрицательного давления, при котором происходит аспирация перитонеального экссудата, что является принципиальным для терапии отрицательным давлением;
4) отсутствие фасциальной тяги повышает риск формирования послеоперационной грыжи.
Прототипом является способ вакуум-ассистированной лапаростомы и фасциальной тракции сеткой [22]. При каждой операции, когда брюшная полость оставалась открытой, как первично, так и при последующих ревизиях применялась система закрытия с вакуумом (V.A.C.® Therapy™, KCI, San Antonio, TX, USA), при постоянном отрицательном давлении 125-150 мм рт.ст. Через 2 дня после первичной операции производилась замена вакуумной системы. Еще через 2 дня оценивается возможность фасциального закрытия живота. По возможности брюшная полость послойно ушивается. В случае необходимости повторных ревизий в сочетании с вакуумной системой применяется полипропиленовая сетка. Тонкий перфорированный лист полиэтилена заправляется под брюшную стенку далеко латерально с обеих сторон, чтобы брюшная стенка не касалась кишечника и сальника. В центре полиэтиленового листа размещается тонкая полиуретановая губка. Полипропиленовая сетка соответствующего ране размера разделяется на две половины, которые подшиваются к фасциальным краям непрерывным швом. Затем две сетки две сетки сшиваются друг с другом по средней линии поверх полиэтиленового листа и губки, чтобы внутренности не выпирали и не создавали некоторого напряжения на брюшной стенке. Производится измерение внутрибрюшного давления. Затем толстая полиуретановая губка помещается поверх полипропиленовой сетки, а рану закрывается окклюзионными самоклеящимися полиэтиленовыми листами, при этом края кожи сдвигаются медиально. Каждые вторые-третьи сутки в условиях операционной меняется вакуумная система, и поэтапно сближаются края апоневроза, края сетки сшиваются под натяжением. Ушивание брюшной полости рассматривается, когда диастаз между краями апоневроза сокращался до 3-7 см. Затем сетка удаляется, брюшная стенка послойно ушивается.
Недостатками данного способа являются:
1) фасциальная тракция применяется на 4-е сутки после первичной операции, однако ретракция мышц может наступать уже в течение первых суток после первичной операции;
2) положение первой губки только в центре раны брюшной стенки затруднит полноценный отток отделяемого из глубоких отделов брюшной полости;
3) отрицательное давление 125-150 мм рт.ст. избыточно и приводит к нарушению микроциркуляции в стенках внутренних органов, контактирующих с защитным полиэтиленовым листом;
4) первично вшивание двух отдельных частей полипропиленовой сетки вызывает необходимость дополнительного шва для их фиксации.
На сегодняшний день значимого числа работ с достаточной выборкой пациентов, посвященных применению методики вакуум-ассистированной лапаростомы у пациентов с перитонитом, в отечественной литературе нет.
Задачей предлагаемого изобретения является создание способа формирования вакуум-ассистированной лапаростомы у пациентов с разлитым перитонитом, позволяющего отводить воспалительный инфицированный экссудат даже из глубоких отделов брюшной полости, минимизировать негативные эффекты отрицательного давления на внутренние органы и предотвращать возможные осложнения, в первую очередь кишечные свищи и послеоперационные грыжи. Поставленная задача решается благодаря комплексному подходу к формированию лапаростомы с применением эффективных и безопасных технических приемов.
Техническим результатом при осуществлении способа является удаление экссудата из всех отделов брюшной полости за счет исключения образования недренируемых жидкостных скоплений, профилактика образования кишечных свищей за счет снижения уровня отрицательного давления до -80 мм рт.ст, создания условий, для послойного ушивания брюшной полости по окончании программных санаций, за счет этапного сближения краев апоневроза начиная с первичной операции.
Предлагаемый способ поясняется следующими графическими материалами.
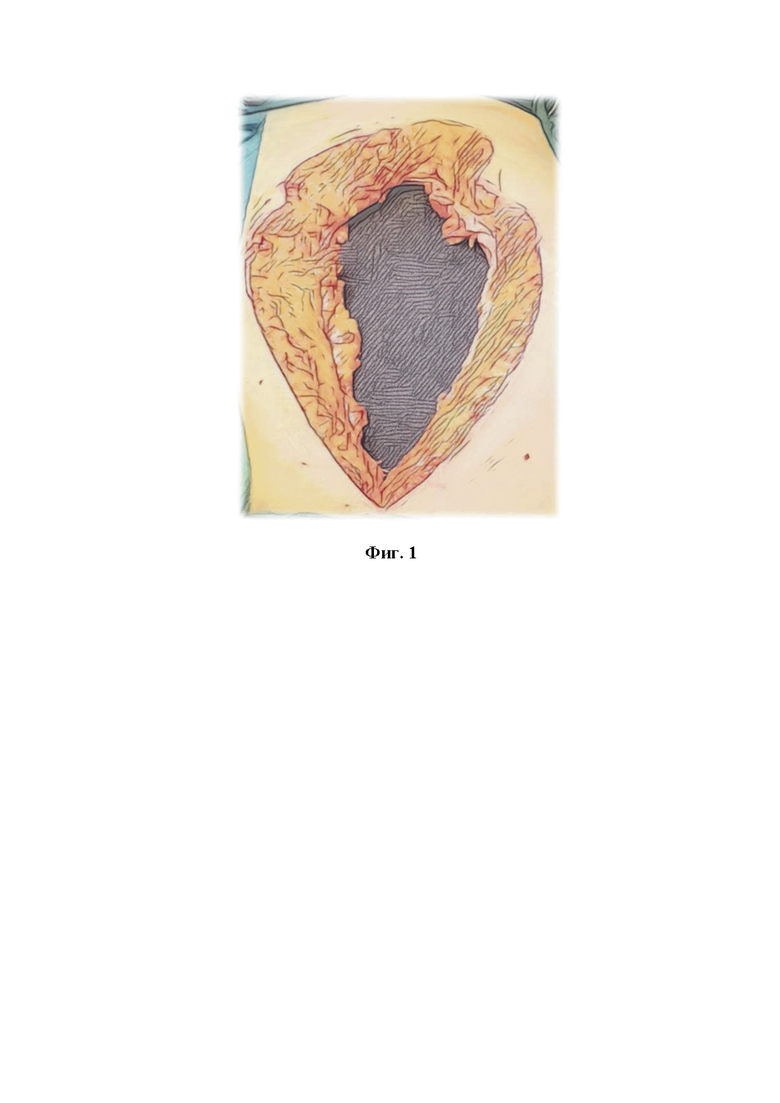
Фиг. 1. Вид раны после установки защитной полимерной пленки и губки пеноматериала под брюшную стенку.
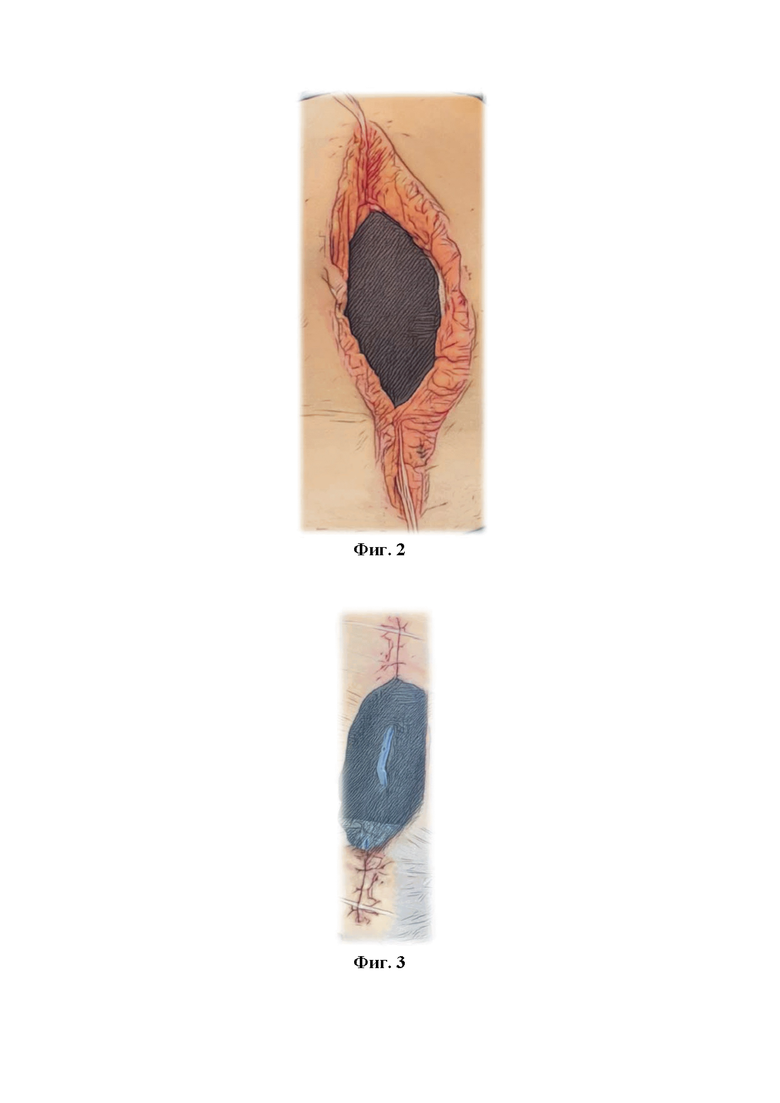
Фиг. 2. Вид раны после частичного ушивания апоневроза.
Фиг. 3. Вид раны после частичного ушивания кожи, установки второй губки и герметизации самоклеящейся пленкой.
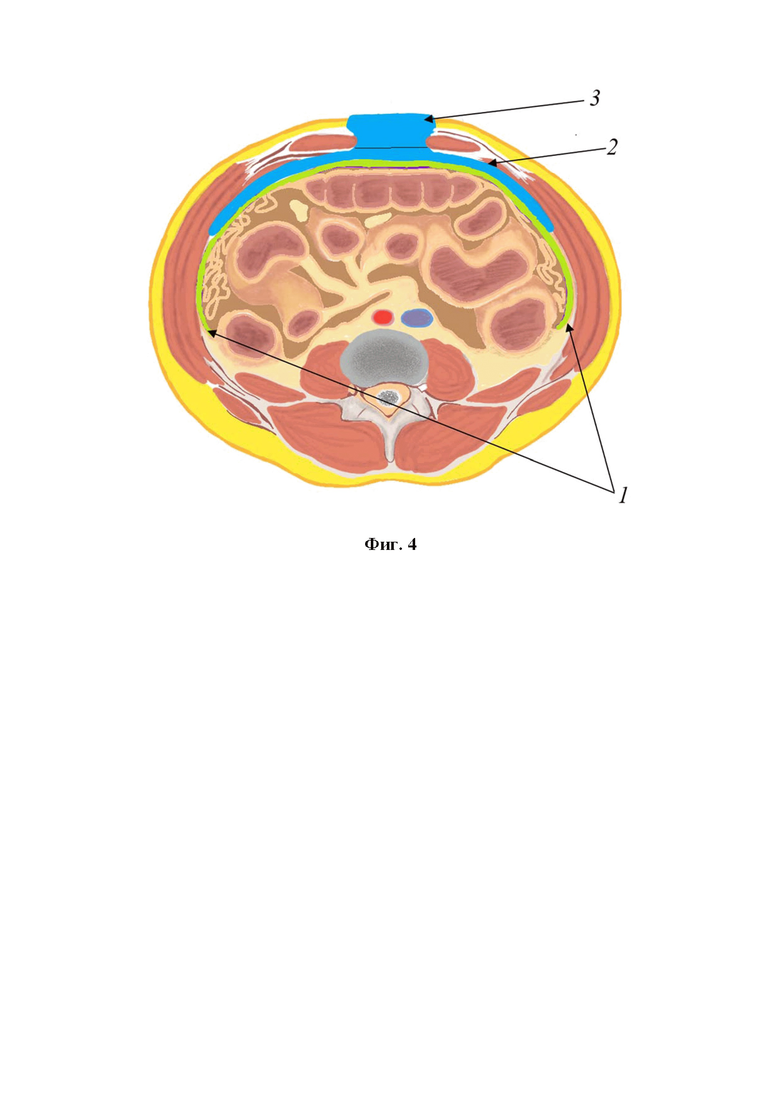
Фиг. 4. Схема расположения защитной пленки и губок из пенистого материала в ране (аксиальная проекция): 1 - полимерная защитная пленка покрывает внутренние органы до латеральных каналов; 2 - губка из пенистого пеноматериала, расположенная под брюшной стенкой, полностью закрывает спереди внутренние органы; 3 - губка из пенистого пеноматериала, расположенная в пределах раны передней брюшной стенки.
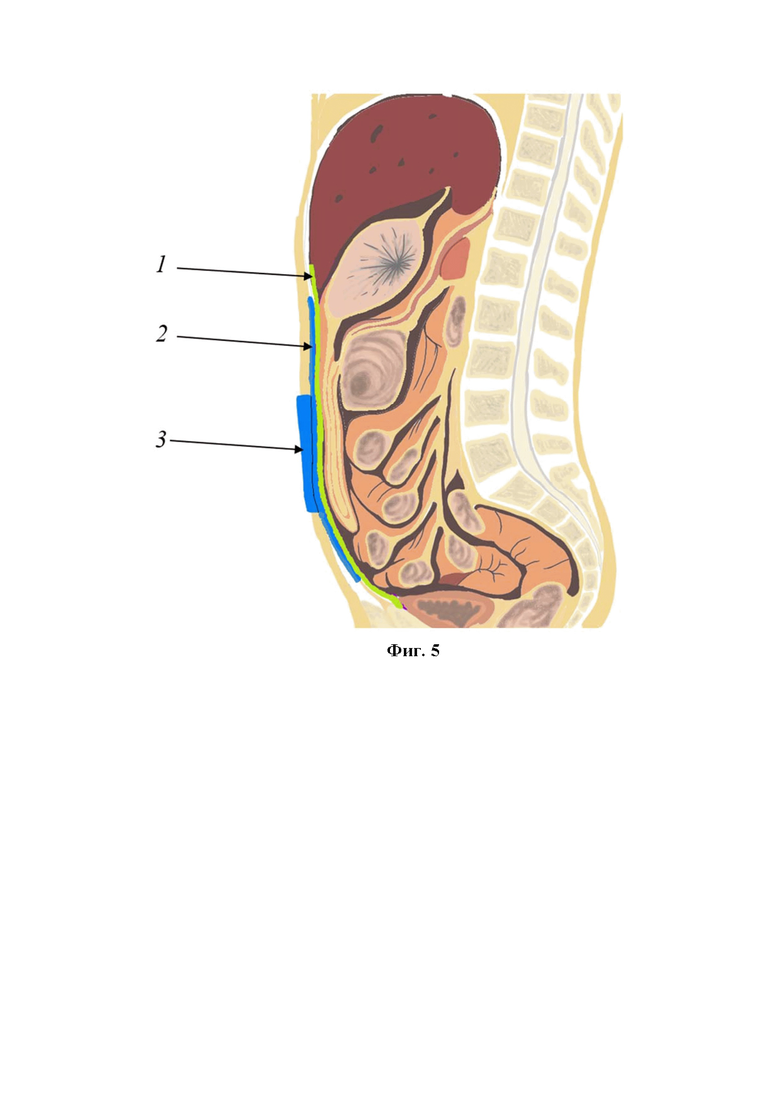
Фиг. 5. Схема расположения защитной пленки и губок из пенистого материала в ране (сагитальная проекция): 1 - полимерная защитная пленка покрывает внутренние органы от надпеченочного пространства до малого таза; 2 - губка из пенистого пеноматериала, расположенная под брюшной стенкой, полностью закрывает спереди внутренние органы; 3 - губка из пенистого пеноматериала, расположенная в пределах раны передней брюшной стенки.
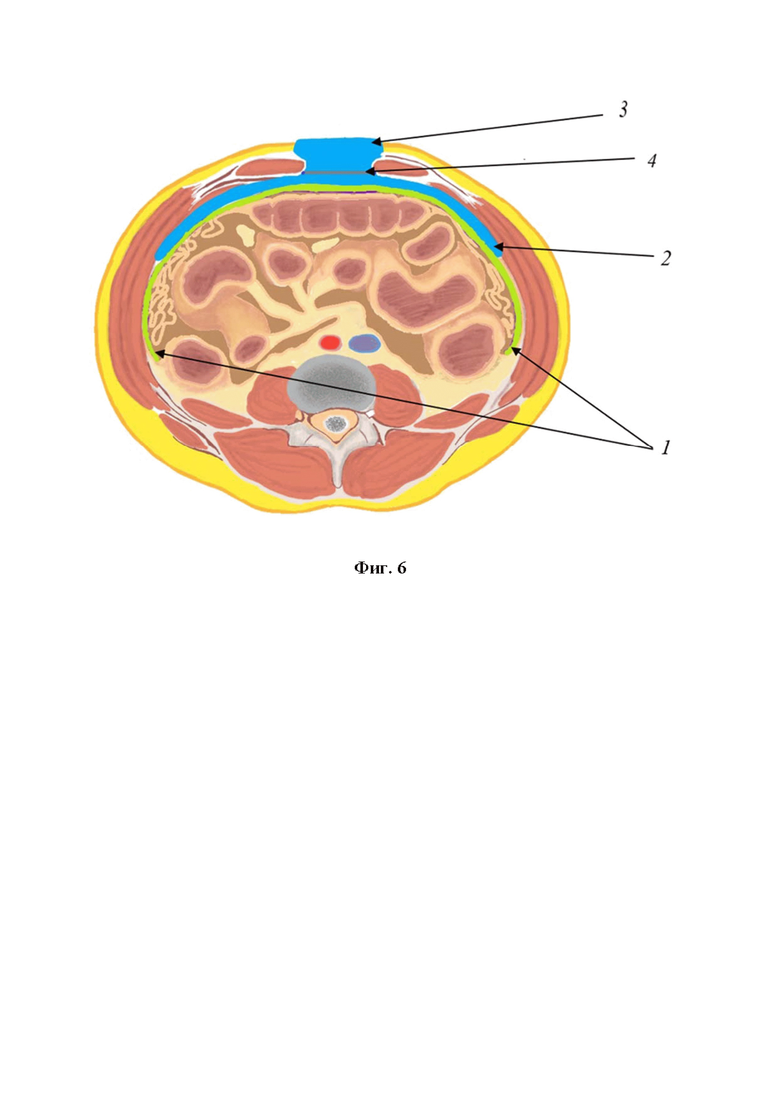
Фиг. 6. Натяжение краев апоневроза посредством полипропиленовой сетки: 1 - полимерная защитная пленка покрывает внутренние органы до латеральных каналов; 2 - губка из пенистого пеноматериала, расположенная под брюшной стенкой, полностью закрывает спереди внутренние органы; 3 - губка из пенистого пеноматериала, расположенная в пределах раны передней брюшной стенки; 4 - полипропиленовая сетка.
У пациентов с разлитым перитонитом на первичной операции после выполнения основного этапа по контролю источника и санации брюшной полости формируют вакуум-ассистированную лапаростому.
Сначала в брюшную полость устанавливают защитную пленку с таким расчетом, чтобы покрыть полностью внутренние органы от диафрагмы до малого таза, а также латеральные каналы. Пленка должна быть изготовлена из биологически инертного полимерного материала и иметь перфорации для оттока экссудата. Широкое покрытие обеспечивает профилактику спаечного процесса между внутренними органами и брюшной стенкой, а также способствует лучшему дренированию брюшной полости. Обязательным является использование двух губок из пеноматериала с открытыми порами. Первую губку устанавливают под брюшную стенку, таким образом, чтобы полностью закрыть спереди внутренние органы. Это способствует максимально эффективной эвакуации перитонеального экссудата, а также, равномерному распределению отрицательного давления в брюшной полости (Фиг. 1). Далее с целью сокращения диастаза мышц брюшной стенки и предотвращения контракции мышц выполняют частичное ушивание краев апоневроза в верхнем и нижнем углах раны, чтобы в средней части оставался диастаз не более 6 см (Фиг. 2). Такого расстояния достаточно для функционирования VAC-системы и оттока экссудата. Производят измерение внутрибрюшного давления с помощью катетера, установленного в мочевой пузырь. При уровне внутрибрюшного давления более 20 мм рт.ст. швы на апоневрозе снимают. После этого для сближения краев кожи в верхнем и нижнем углах раны накладывают отдельные узловые швы. Таким образом, края кожи также сближают до 4-6 см (Фиг. 3). Затем в рану устанавливают вторую губку. Такое расположение компонентов VAC-системы обеспечивает наилучший отток инфицированного воспалительного экссудата, и в то же время предотвращает избыточное сокращение мышц и расхождение краев апоневроза (Фиг. 4, Фиг. 5). Рану герметично укрывают прозрачной самоклеящейся пленкой. Через отверстие в прозрачной пленке подсоединяют трубку вакуумного насоса. Отрицательное давление устанавливают на уровне 80 мм рт.ст. Замену VAC-системы с оценкой состояния брюшной полости выполняют с интервалом 2 дня. При необходимости для адекватной ревизии брюшной полости снимают швы с апоневроза. В случае, если при первой смене VAC-системы сохраняются явления перитонита, дополнительно производят натяжение краев апоневроза полипропиленовой сеткой. Для этого, сначала, снимают ранее наложенные сближающие швы с апоневроза. После установки защитной пленки и внутрибрюшной губки из пеноматериала, полипропиленовую сетку без разделения на 2 части сшивают под натяжением с фасциальными краями в положении «in-lay» полипропиленовой нитью 2-0. Опосредованное сеткой натяжение брюшной стенки предотвращает сокращение боковых мышц, облегчая в дальнейшем послойное ушивание брюшной полости. Затем, вторую губку помещают между краями брюшной стенки и далее накладывают самоклеящуюся пленку для герметизации раны (Фиг. 6). В последующем для ревизии и санации брюшной полости полипропиленовый сетчатый имплант рассекают по средней линии. По завершении санации и установки в брюшную полость компонентов VAC-системы, две половинки сетки стягивают вместе под натяжением и сшивают по средней линии.
Таким образом, технический результат достигается благодаря комплексу следующих существенных признаков разработанного способа:
1. Широкое покрытие внутренних органов как защитной пленкой, так и губкой из пеноматериала, расположенной под брюшной стенкой и закрывающей спереди внутренние органы.
2. Частичное ушивание фасциальных краев раны (апоневроза) уже на первой операции с целью уменьшения размеров самой раны, препятствующее избыточному сокращению мышц передней брюшной стенки, с обязательным контролем внутрибрюшного давления на этом этапе.
3. Отрицательное давление -80 мм рт.ст. достаточно для эвакуации перитонеального экссудата и не вызывает нарушений микроциркуляции во внутренних органах.
4. Натяжение апоневроза полипропиленовой сеткой, которая применяется на первой ревизии брюшной полости.
Сущность предлагаемого изобретения пояснена примерами конкретного выполнения способа, которые не ограничивают объем правовой охраны.
Пример 1. Пациентка К., 58 лет
Анамнез: госпитализирована в экстренном порядке с жалобами на боли в животе в течение 2 дней, повышение температуры тела до 38°C, тошноту, вздутие живота. По результатам проведенного обследования диагностирована перфорация полого органа, перитонит. Оперирована в экстренном порядке. При лапаротомии диагностирована перфорация дивертикула сигмовидной кишки, разлитой фибринозно-гнойный перитонит, парез кишечника. Мангеймский индекс перитонита 29 баллов. Выполнена обструктивная резекция сигмовидной кишки, назоинтестинальная интубация. Брюшная полость санирована 5 литрами физиологического раствора. С учетом тяжести перитонита принято решение о формировании вакуум-ассистированной лапаростомы с этапными санациями брюшной полости.
По описанному выше способу в брюшную полость установлены защитная полимерная пленка и губка из пеноматериала с открытыми порами. В верхнем и нижнем углах послеоперационной раны наложено по 3 отдельных узловых шва на апоневроз. Благодаря этому диастаз между краями апоневроза в средней трети раны сократился до 5 см. Также по 3 отдельных узловых шва наложены на кожу в верхнем и нижнем углах раны, после чего установлена вторая губка из пеноматериала до уровня поверхности кожи. Произведено измерение уровня внутрибрюшного давления, которое составило 14 мм рт.ст. Рана герметично закрыта самоклеющейся пленкой. Над губкой в пленке вырезано отверстие около 1 см в диаметре, к которому герметично подсоединена трубка вакуумного аппарата. Установлен уровень отрицательного давления -80 мм рт.ст. После операции пациентка госпитализирована в отделение реанимации. В течение первых суток работы VAC-системы из брюшной полости эвакуировано 780 мл перитонеального экссудата. За вторые сутки удалено 690 мл экссудата. Через 2 суток после первичной операции в условиях операционной снята VAC-система. При ревизии в брюшной полости экссудат отсутствовал, количество фибрина в брюшной полости значительно уменьшилось, тонкая кишка до 3 см в диаметре, прослеживалась перистальтика. Брюшная полость санирована физиологическим раствором, сформирована сигмостома. Учитывая явления продолженного перитонита, показано продолжение этапных санаций. В брюшную полость повторно установлены защитная пленка и губка. По вышеописанному способу между краями апоневроза в положении «in-lay» под натяжением вшита полипропиленовая сетка. Диастаз краев апоневроза составил 5 см. В рану установлена вторая губка, сформирована вакуум-ассистированная лапаростома. Через 2 суток в условиях операционной удалена губка из раны. Полипропиленовая сетка рассечена по средней линии, из брюшной полости удалена вторая губка и защитная пленка. При ревизии в брюшной полости экссудата нет, петли кишечника не расширены, перистальтика отчетливая, фибрина нет. Таким образом, явления перитонита купированы. Полипропиленовая сетка удалена. Брюшная полость послойно ушита. Через сутки пациентка переведена в хирургическое отделение. Неосложненное течение послеоперационного периода. Выписана в удовлетворительном состоянии.
Пример 2. Пациент Н., 62 года
Анамнез: госпитализирован в экстренном порядке с жалобами на боли в животе в течение 3 дней, повышение температуры тела до 38°C. При осмотре у пациента картина перитонита. Оперирован в экстренном порядке. При лапаротомии диагностирован острый гангренозно-перфоративный аппендицит, разлитой фибринозно-гнойный перитонит. Мангеймский индекс перитонита 27 баллов. Выполнена аппендэктомия, санация брюшной полости. По разработанному вышеописанному способу сформирована вакуум-ассистированная лапаростома. При контроле уровень внутрибрюшного давления составил 13 мм рт.ст. Лечение продолжено в условиях отделения реанимации. В течение первых суток работы VAC-системы из брюшной полости эвакуировано 530 мл перитонеального экссудата. За вторые сутки удалено 640 мл экссудата. Через 2 суток после первичной операции в условиях операционной снята VAC-система. При ревизии брюшной полости явления перитонита купированы, выпот в брюшной полости отсутствовал. Брюшная полость санирована физиологическим раствором, послойно ушита. Течение послеоперационного периода с положительной динамикой. Выписан в удовлетворительном состоянии.
Источники информации
1. Савельев В.С., Гельфанд Б.Р. ФМИ. Перитонит: Практическое руководство. Москва: Литтера; 2006.
2. Seternes A., Rekstad L.C., Mo S., Klepstad P., Halvorsen D.L., Dahl T. et al. Open Abdomen Treated with Negative Pressure Wound Therapy: Indications, Management and Survival. World J Surg 2017; 41: 152-61. https://doi.org/10.1007/s00268-016-3694-8
3. Батыршин И.М., Шляпников С.А., Демко А.Е., Остроумова Ю.С., Склизков Д.С., Фомин Д.В., Тишков А.В., Страх Л.В. Прогнозирование и дифференцированный подход в лечении больных с вторичным перитонитом и абдоминальным сепсисом. Хирургия. Журнал им. Н.И. Пирогова; 2020: 27. https://doi.org/10.17116/hirurgia202005127
4. Sartelli M., Chichom-Mefire A., Labricciosa F.M., Hardcastle T., Abu-Zidan F.M., Adesunkanmi A.K. et al. The management of intra-abdominal infections from a global perspective: 2017 WSES guidelines for management of intra-abdominal infections. World J Emerg Surg 2017; 12: 29. https://doi.org/10.1186/s13017-017-0141-6
5. Демко А.Е., Шляпников С.А., Батыршин И.М., Осипов А.В., Остроумова Ю.С., Склизков Д.С., Фомин Д.В. Применение тактики «damage control» в лечении пациентов с распространенным перитонитом и септическим шоком. Вестник хирургии имени И.И. Грекова. 2021; 180 (6): 74-79. https://doi.org/10.24884/0042-4625-2021-180-6-74-79
6. Coccolini F., Montori G., Ceresoli M., Catena F., Moore E.E., Ivatury R. et al. The role of open abdomen in non-trauma patient: WSES Consensus Paper. World J Emerg Surg 2017; 12: 39. https://doi.org/10.1186/s13017-017-0146-1
7. Accessed January 2009 via KCI Home. KCI.VAC therapy clinical guidelines: a reference source for clinicians. San Antonio, Texas: 2007.
8. Kaplan M. Managing the open abdomen. Ostomy Wound Manage 2004; 50: C2, 1-8, quiz 1p following 8.
9. Auer T., Sauseng S., Delcev P., Kohek P. Effect of Negative Pressure Therapy on Open Abdomen Treatments. Prospective Randomized Study With Two Commercial Negative Pressure Systems. Front Surg 2021; 7. https://doi.org/10.3389/fsurg.2020.596056
10. Cheng Y., Wang K., Gong J.J., Liu Z., Gong J.J., Zeng Z. et al. Negative pressure wound therapy for managing the open abdomen in non-trauma patients. Cochrane Database Syst Rev 2022; 2022. https://doi.org/10.1002/14651858.CD013710.pub2
11. Aguilar-Frasco J., Moctezuma-Velázquez P., Rodríguez-Quintero J.H., Pastor-Sifuentes F.U., Garcia-Ramos E.S., Clemente-Gutierrez U. et al. Myths and realities in the management of the open abdomen with negative pressure systems. A case report and literature review. Int J Surg Case Rep 2019; 61: 174-9. https://doi.org/10.1016/j.ijscr.2019.07.047
12. Mintziras I., Miligkos M., Bartsch D.K. High risk of fistula formation in vacuum-assisted closure therapy in patients with open abdomen due to secondary peritonitis - a retrospective analysis. Langenbeck’s Arch Surg 2016;401:619-25. https://doi.org/10.1007/s00423-016-1443-y
13. Lindstedt S., Malmsjö M., Hlebowicz J., Ingemansson R. Comparative study of the microvascular blood flow in the intestinal wall, wound contraction and fluid evacuation during negative pressure wound therapy in laparostomy using the V.A.C. abdominal dressing and the ABThera open abdomen negative pressure thera. Int Wound J 2015; 12: 83-8. https://doi.org/10.1111/iwj.12056
14. Hlebowicz J., Hansson J., Lindstedt S. Microvascular blood flow response in the intestinal wall and the omentum during negative wound pressure therapy of the open abdomen. Int J Colorectal Dis 2012; 27: 397-403. https://doi.org/10.1007/s00384-011-1317-2
15. Argenta L.C. MM. Vacuum-assisted closure: a new method for wound control and treatment: clinical experience. Ann Plast Surg 1997; 38: 563-76.
16. Kaplan M. et al. Guidelines for the management of the open abdomen. Wounds-a Compend Clin Res Pract 2005: 1-24.
17. Travis T.E., Prindeze N.J., Shupp J.W., Sava J.A. Intra-abdominal Pressure Monitoring During Negative Pressure Wound Therapy in the Open Abdomen. J Surg Res 2022; 278: 100-10. https://doi.org/10.1016/j.jss.2022.04.019
18. Atema J.J., Gans S.L., Boermeester M.A. Systematic Review and Meta-analysis of the Open Abdomen and Temporary Abdominal Closure Techniques in Non-trauma Patients. World J Surg 2015; 39: 912-25. https://doi.org/10.1007/s00268-014-2883-6
19. А.А. Щеголев, Р.С. Товмасян АЮЧ [и др.]. Протокол «открытого живота» при распространенном гнойном перитоните. Инфекции в Хирургии 2020; 18: 66-71.
20. Патент RU 2652569 C1, опубл. 26.04.2018.
21. Патент RU 2567666 C2, опубл. 10.11.2015.
22. Petersson U., Acosta S., Björck M. Vacuum-assisted wound closure and mesh-mediated fascial traction - a novel technique for late closure of the open abdomen. World J Surg 2007; 31: 2133-7. https://doi.org/10.1007/s00268-007-9222-0
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ сетчатой медиализации краёв раны при вакуум-ассистированной лапаростомии у пациентов с сочетанной закрытой травмой живота и перитонитом | 2023 |
|
RU2813031C1 |
| Способ лечения больных с гнойным перитонитом | 2024 |
|
RU2834543C1 |
| Способ прогнозирования течения перитонита при огнестрельных ранениях живота для обоснования показаний к вак-лапаростомии | 2024 |
|
RU2828376C1 |
| Способ органосохраняющего лечения акушерского перитонита после абдоминальных родов с использованием вакуум-ассистированной лапаростомии | 2023 |
|
RU2816058C1 |
| Способ органосберегающей резекции селезенки | 2024 |
|
RU2831985C1 |
| Способ визуализации возвратного и невозвратного гортанных нервов при операции на щитовидной железе | 2024 |
|
RU2840374C1 |
| СПОСОБ ЛАПАРОСТОМИИ | 2008 |
|
RU2373869C1 |
| СПОСОБ ЛЕЧЕНИЯ РАСПРОСТРАНЕННЫХ ГНОЙНЫХ ПЕРИТОНИТОВ ПУТЕМ СЕЛЕКТИВНОЙ ВНУТРИСОСУДИСТОЙ ИНФУЗИИ В ВЕРХНЮЮ БРЫЖЕЕЧНУЮ АРТЕРИЮ И ВАКУУМ-АССИСТИРОВАННОЙ ЛАПАРОСТОМИИ | 2022 |
|
RU2785496C1 |
| Способ комплексного лечения осложнений цирроза печени через один хирургический доступ | 2024 |
|
RU2838304C1 |
| СПОСОБ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ СО СФОРМИРОВАННЫМИ КИШЕЧНЫМИ СВИЩАМИ НЕОПУХОЛЕВОГО ГЕНЕЗА | 2024 |
|
RU2839966C1 |
Изобретение относится к медицине, а именно к абдоминальной хирургии, и может быть использовано при лечении пациентов с разлитым перитонитом. В брюшную полость устанавливают защитную перфорированную полимерную пленку, которой покрывают внутренние органы от диафрагмы до малого таза и латеральные каналы. Устанавливают первую губку из пенистого материала под брюшную стенку таким образом, чтобы закрыть спереди внутренние органы. Выполняют частичное ушивание краев апоневроза в верхнем и нижнем углах раны, проводят измерение внутрибрюшного давления. Накладывают швы на кожу в верхнем и нижнем углах раны, в рану устанавливают вторую губку. Выполняют герметизацию раны самоклеящейся пленкой, создают отрицательное давление -80 мм рт.ст. с помощью аппарата, который герметично подключают к системе в ране через отверстие в самоклеящейся пленке. После выполнения программной ревизии брюшной полости производят замену или снятие VAC-системы. Способ обеспечивает максимальное удаление экссудата, исключающее образование в брюшной полости недренируемых жидкостных скоплений, профилактику образования кишечных свищей за счет снижения уровня отрицательного давления до -80 мм рт.ст., создания оптимальных условий для послойного ушивания брюшной полости. 5 з.п. ф-лы, 6 ил., 2 пр.
1. Способ формирования вакуум-ассистированной лапаростомы у пациентов с разлитым перитонитом, включающий установку VAC-системы, отличающийся тем, что в брюшную полость устанавливают защитную перфорированную полимерную пленку, которой покрывают внутренние органы от диафрагмы до малого таза и латеральные каналы, затем устанавливают первую губку из пенистого материала под брюшную стенку таким образом, чтобы закрыть спереди внутренние органы, выполняют частичное ушивание краев апоневроза в верхнем и нижнем углах раны, проводят измерение внутрибрюшного давления, затем накладывают швы на кожу в верхнем и нижнем углах раны, в рану устанавливают вторую губку, выполняют герметизацию раны самоклеящейся пленкой, создают отрицательное давление -80 мм рт.ст. с помощью аппарата, который герметично подключают к системе в ране через отверстие в самоклеящейся пленке; после выполнения программной ревизии брюшной полости производят замену или снятие VAC-системы.
2. Способ по п. 1, отличающийся тем, что края апоневроза ушивают таким образом, чтобы в средней части оставался диастаз не более 6 см.
3. Способ по п. 1, отличающийся тем, что при уровне внутрибрюшного давления более 20 мм рт.ст. швы на апоневрозе снимают.
4. Способ по п. 1, отличающийся тем, что, если после первой замены VAC-системы сохраняются признаки перитонита, производят натяжение краев апоневроза полипропиленовой сеткой, которую пришивают к краям апоневроза в положении «in-lay».
5. Способ по п. 1, отличающийся тем, что натяжение апоневроза полипропиленовой сеткой производят через 2 дня после первичной операции на первой программной ревизии.
6. Способ по п. 4 или 5, отличающийся тем, что при необходимости повторных ревизий брюшной полости полипропиленовую сетку, вшитую «in-lay», рассекают по средней линии.
| ИНСТИЛЛЯЦИОННО-ВАКУУМНЫЙ СПОСОБ ЛЕЧЕНИЯ РАСПРОСТРАНЕННОГО ГНОЙНОГО ПЕРИТОНИТА И УСТРОЙСТВО ДЛЯ ЕГО ОСУЩЕСТВЛЕНИЯ | 2017 |
|
RU2652569C1 |
| RU 2777430 C1, 03.08.2022 | |||
| Устройство для чистки барабана и пеньера чесальных машин | 1930 |
|
SU21755A1 |
| WO 2015048864 A1, 09.04.2015 | |||
| ЖАРИКОВ А.Н | |||
| и др | |||
| Этапное хирургическое лечение с временной лапаростомией у больных послеоперационным перитонитом / Московский хирургический журнал, 2015, 1 (41), с | |||
| Печь-кухня, могущая работать, как самостоятельно, так и в комбинации с разного рода нагревательными приборами | 1921 |
|
SU10A1 |
| ГЛУХОВ Е.В | |||
| и др | |||
| Успешное лечение распространенного гнойного | |||
Авторы
Даты
2025-01-17—Публикация
2024-03-20—Подача