Способ относится к медицине, в частности к терапии, а именно к терапевтическому лечению клинически проявляющегося стрессового недержания мочи у пациентов после перенесенной радикальной простатэктомии: при капельном подтекании мочи, как в покое, так и при выполнении физических нагрузок, невозможности накопления мочи в мочевом пузыре, необходимости использования средств урологической реабилитации (урологических прокладок, уроперезирвативов, памперсов).
Недержание мочи после радикальной простатэктомии - патологическое состояние, которое определяется у 3%-60% мужчин, перенесших радикальную простатэктомию по поводу онкологического заболевания предстательной железы.
Стоит отметить, патофизиологически недержание мочи после радикальной простатэктомии чаще всего обусловлено механическим повреждением и/или денервацией поперечно-полосатого сфинктера уретры или возникновением гиперактивности детрузора, приводящей к императивному недержанию мочи (Stolzenburg J.U. Nerve sparing endoscopic extraperitoneal radical prostatectomy - effect of puboprostatic ligament preservation on early continence and positive margins / Stolzenburg J.U., Liatsikos E.N., Rabenalt R., Do M., Sakelaropoulos G., Horn L.C., Truss M.C. // Eur Urol. - 2006. - 49. - P. 103-112). В современном медицинском обществе, несмотря на хорошие технические возможности и более глубокое знание анатомии тазовых органов, существует большая озабоченность качеством реабилитации пациентов после радикальной простатэктомии, столкнувшихся с проблемой недержания мочи, так как данное заболевание в значительной степени влияет на качество жизни пациентов (Chughtai В. Conservative treatment for postprostatectomy incontinence / Chughtai В., Lee R., Sandhu J. // Rev Urol. - 2013. - 15. - P. 61-66).
Существуют как оперативные, так и консервативные методы лечения недержания мочи после простатэктомии. Однако, многие из них характеризуются низкой эффективностью, сложностью выполнения или высоким риском развития осложнений (воспалительный процесс, отторжение импланта).
Имплантация артифициального сфинктера (кольцевого импланта) мочевого пузыря - высокоэффективный способ лечения недержания мочи, обусловленного недостаточной функцией поперечно-полосатого сфинктера уретры. Общая эффективность данного вида лечения составляет 19,3%-42,2%, а наиболее часто встречающиеся осложнения - механические неисправности имплантируемых сфинктеров - 10,8%, перииимплантационные инфекции, требующие удаления импланта - 2,3%, парауретральные эрозии - 1,2% (Serag Н. Artificial urinary sphincters for treating postprostatectomy incontinence: A contemporary experience from the UK / Serag H., Bang S., Almallah Y.Z. // Res Rep Urol. - 2018. - 4. - P. 63-68).
Периуретральная инъекционная терапия коллагеном или другим объемобразующим агентом является условно малоинвазивным способом ликвидации недержания мочи после простатэктомии. В среднем эффективность данного вида лечения составляет 44%, но основным неблагоприятным фактором его использования является временный эффект коллагена, связанный с его миграцией и рассасыванием (Westney О.L. Transurethral collagen injections for male intrinsic sphincter deficiency: the University of Texas-Houston experience / Westney O.L. Bevan-Thomas R., Palmer J.L. // J Urol. - 2005. - 174(3). - P. 994-7).
Слинговые уретропексии - один из самых эффективных методов лечения стрессового недержания мочи после простатэктомии. Суть метода заключается в «обертывании» уретры свободной синтетической петлей и создании удерживающего механизма, замещающего функцию поперечно-полосатого сфинктера уретры. Общая эффективность метода составляет 73%-77% (Sullivan J.F. The transobturator suburethral sling: a safe and effective option for all degrees of post prostatectomy urinary incontinence / Sullivan J.F., Stassen P.N., Moran D., Bolton E.M. // Can J Urol. - 2018. - 25(2). - P. 9268-9272).
Ботулинический токсин типа A - современный и эффективный способ лечения пациентов с недержанием мочи после простатэктомии. Общая эффективность у пациентов после простатэктомии с рефрактерной гиперактивностью детрузора De Novo достаточно высокая. Основным недостатком данного лечения является временность его эффекта - в среднем около 1 года, с последующим повторным введением препарата (Walker N.F. OnabotulinumtoxinA injections in men with refractory idiopathic detrusor overactivity / Walker N.F., Syed O., Malde S., Taylor C., Sahai A. // Urology. - 2018. - 4295(18). - doi: 10.1016/j.urology.2018.09.016).
Самостоятельная тренировка мышц тазового дна является простейшим способом восстановления удержания мочи у пациентов после простатэктомии, теоретической основой которого является осознанные сокращения мышц тазового дна. Однако, множество исследований, посвященных обзору данного вида лечения пришли к выводу, что данный метод имеет низкую эффективность, как метод монотерапии (Campbell S.Е. Conservative management for postprostatectomy urinary incontinence / Campbell S.E., Glazener C.M.A., Hunter K.F., Cody J.D., Moore K.N. // Cochrane Database Syst Rev. - 2012. - 1. - doi:10.1002/14651858.CD001843.pub4).
Тренировка мышц тазового дна с использованием метода биологической обратной связи (далее - БОС) - эффективный метод неоперативного лечения пациентов с недержанием мочи после простатэктомии. Суть метода заключается в аппаратном контроле сокращения определенных изолированных мышц при тренировке, что позволяет более корректно выполнять упражнения, направленные на восстановление удерживающей функции мочевого пузыря ( М.Е. Male Urinary Incontinence: Associated Risk Factors and Electromyography Biofeedback Results in Quality of Life /
М.Е. Male Urinary Incontinence: Associated Risk Factors and Electromyography Biofeedback Results in Quality of Life /  M.E., Nieto-Blasco J.,
M.E., Nieto-Blasco J.,  A.,
A.,  D.,
D.,  В.,
В.,  M.F. // Am J Mens Health. - 2016. - 10(6). - P. 127-135).
M.F. // Am J Mens Health. - 2016. - 10(6). - P. 127-135).
Экстракорпоральная магнитная электростимуляция мышц тазового дна - один из самых современных методов физиотерапевтического недержания мочи. Данный метод зарекомендовал себя как неинвазивный, имеющий малое число осложнений и безболезненный. Общая эффективность метода составляет 29,7%-77,8%. Данный метод эффективен при постоянном его использовании, так как после окончания курса терапии практически у всех пациентов степень недержания мочи возвращается к базисному уровню (Hoscan М.В. Extracorporeal magnetic innervation for the treatment of stress urinary incontinence: results of two-year follow-up. / Hoscan M.В., Dilmen C., Perk H., Soyupek S.,  A.,
A.,  O., Ekinci M. // Urol Int. - 2008. - 81 (2). - P. 167-72).
O., Ekinci M. // Urol Int. - 2008. - 81 (2). - P. 167-72).
Недержание мочи, обусловленное возникновением гиперактивности детрузора De Novo, составляет 37,8% у пациентов, перенесших радикальную простатэктомию, и значительно затрудняет лечение данной группы пациентов при недостаточной функции поперечно-полосатого сфинктера уретры (Matsukawa Y. De novo overactive bladder after robot-assisted laparoscopic radical prostatectomy / Matsukawa Y., Yoshino Y., Ishida S., Fujita Т., Majima Т., Funahashi Y., Sassa N., Rato M., Gotoh M. // Neurourol Urodyn. - 2018. - 10. - doi: 10.1002/nau.23556). При лечении гиперактивности детрузора De Novo в основном применяются селективные антагонисты мускариновых рецепторов - общая эффективность составляет от 6% до 50% (Ventimiglia В. Urinary incontinence and neuropathy after radical prostatectomy: diagnosis and treatment / Ventimiglia В., Sigona M., Di Dio A., Puglisi Т., Costantino G. // Urologia. - 2015. - 82(1). - P. 42-5).
У всех перечисленных методов лечения есть узкие профильные показания. Практически все оперативные методы лечения несут в себе риски выполнения анестезиологического пособия и снижения качества мочеиспускания, что может значительно снизить уровень качества жизни пациентов.
В связи с этим возникает актуальная проблема разработки оптимального малоинвазивного метода лечения недержания мочи, что связано как с клиническими, так и с медико-экономическими аспектами.
Техническим результатом заявленного способа является разработка способа направленного на увеличение тонуса мышц промежности, сокращение времени лечения пациента, снижение медико-экономических затрат, а также получением более благоприятного функционального результата.
Указанная техническая проблема достигается тем, что также как и в известном способе пациентам с диагностированным недержанием мочи, возникшем вследствие перенесенной радикальной простатэктомии назначают солифенацин в дозе 5 мг в сутки в течение 1 месяца.
Особенность заявляемого способа заключается в том, что одновременно назначают 10 курсов БОС-терапии, причем во время сеанса на перианальную область устанавливают активные наружные электроды справа и слева для регистрации ЭМГ активности мышц тазового дна, при этом на переднюю брюшную стенку, для регистрации внутрибрюшного давления, устанавливают два наружных электрода, и два электрода - на область гребня тазовых костей, проводят тестовую электростимуляцию, подбирают режим, после чего проводят 20-минутный сеанс, направленный на сокращение мышц тазового дна.
Суть БОС-терапии состоит в приеме, анализе и «возврате» пациенту на экран компьютерного монитора текущих значений его физиологических показателей сократимости мышечных структур, определяемых клиническим протоколом, то есть совокупностью условий, регламентирующих проведение БОС-процедуры. Для регистрации непроизвольных физиологических процессов используются наружные электроды. Первым этапом всем пациентам, с целью опознавания необходимых групп мышц, проводится тестовая электростимуляция в течение 7-10 минут. Далее выполняют БОС-терапию в течение 20 минут в режиме, направленном на сокращение мышц тазового дна.
Изобретение поясняется подробным описанием, таблицами, клиническим примером и иллюстрациями, на которых изображено:
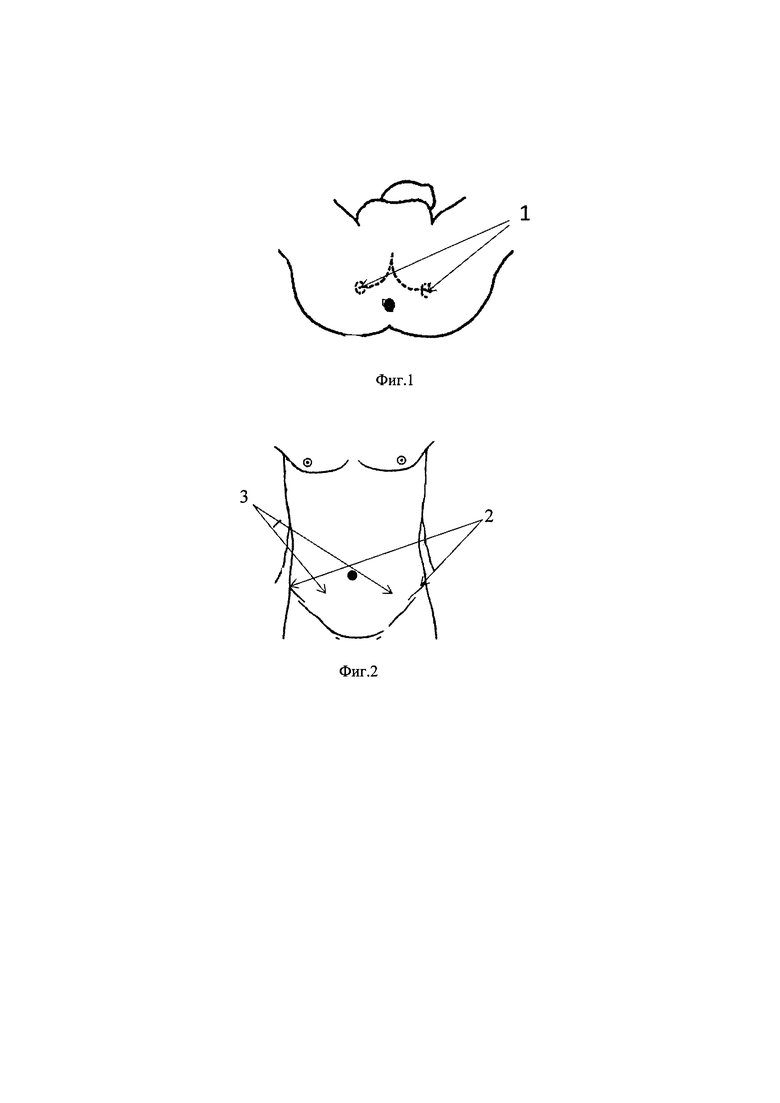
Фиг. 1 - схема установки на пациенте активных наружных электродов (1) для регистрации активности мышц тазового дна.
Фиг. 2 - схема установки на пациенте электродов: 2 - заземляющие; 3 - электроды контроля внутрибрюшного давления.
Способ осуществляют следующим образом.
Пациенту с диагностированным недержанием мочи, возникшем вследствие перенесенной радикальной простатэктомии назначают солифенацин в дозе 5 мг в сутки в течение 1 месяца с одновременным выполнением 10 курсов БОС-терапии.
БОС-терапию выполняют следующим образом. Пациент располагается в кресле, в положение полулежа. На перианальную область устанавливают активные наружные электроды справа и слева для регистрации ЭМГ активности мышц тазового дна. На переднюю брюшную стенку устанавливают 2 наружных электрода для регистрации внутрибрюшного давления и 2 электрода на область гребня тазовых костей. Первым этапом, с целью «опознавания» необходимой группы мышц, проводят тестовую электростимуляцию в течение 7-10 минут, на комфортной для пациента силе тока и частоте стимуляции, которые подбирают индивидуально в зависимости от болевого порога конкретного пациента.
Сеанс биологической обратной связи проводят в течение 20 минут в режиме, направленном на сокращение мышц тазового дна. Пациент во время сеанса БОС-терапии смотрит на компьютерный монитор и, согласно видеоряду представленному на мониторе, как можно более точно совершает сокращения и расслабления мышц тазового дна. Во время сеанса БОС-терапии передняя брюшная стенка пациента должна быть интактна.
Основным принципом снижения степени недержания мочи является взаимодействие на обе системы удержания мочи - снижение давления в детрузоре и увеличение тонуса мышц промежности, в целом приводя к значительному улучшению состояния пациента.
Клинический пример выполнения предлагаемого способа.
Пациент Р., 1954 г. р., поступил с диагнозом: недержание мочи смешанной этиологии; рак предстательной железы pT2cN0M0 Глисон 7 (3+4); радикальная простатэктомия (август 2017 г. ).
После выполнения комбинированного уродинамического исследования, по результатам которого была выявлена низкоамплитудная гиперактивность детрузора, недостаточность наружного сфинктера уретры.
При обследовании был представлен дневник мочеиспускания (табл. 1).

Пациенту, после сбора анамнеза, был проведен курс терапии солифенацином в дозе 5 мг в сутки и курс БОС-терапии №10. Пациент расположили в кресле, в положение полулежа. На перианальную область установили активные наружные электроды справа и слева для регистрации ЭМГ активности мышц тазового дна (Фиг. 1). На переднюю брюшную стенку установили 2 наружных электрода для регистрации внутрибрюшного давления и 2 электрода на области гребней тазовых костей (Фиг. 2). Первым этапом, с целью «опознавания» необходимой группы мышц, провели тестовую электростимуляцию в течение 8 минут. Далее сеанс биологической обратной связи проводили в течение 20 минут в режиме, направленном на сокращение мышц тазового дна. Пациент во время сеанса БОС-терапии смотрел на компьютерный монитор и совершал сокращения и расслабления мышц тазового дна, согласно видеоряду представленному на мониторе. В это время врач следил за правильностью выполняемых пациентом действий. Также во время сеанса БОС-терапии велся контроль задействованности передней брюшной стенки пациента.
Через 30 дней с момента выполнения курса терапии отмечено значительное улучшение, согласно дневнику мочеиспускания (табл. 2).

При контрольном обследовании КУДИ: Гиперактивности детрузора не выявлено. Максимальная цистометрическая емкость более 280 мл. Кашлевые пробы отрицательные.
Заявленный способ лечения прост в применении, что позволяет широко его использовать в практике врача-уролога. Использование в клинической практике изобретения позволяет достичь нескольких технических (лечебных) результатов:
- эффективен, безопасен и сокращает время лечения пациента, минимизируя возможные риски и осложнения, вызываемые выполнением оперативного лечения;
- улучшает качество жизни пациента, что значительно, в свою очередь, вызывает улучшение психоэмоциональных характеристик;
- снижает экономические затраты, т.к. лечение можно проводить амбулаторно.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ комбинированного консервативного немедикаментозного лечения стрессового недержания мочи у женщин молодого возраста | 2021 |
|
RU2760618C2 |
| СПОСОБ КОМБИНИРОВАННОГО НЕИНВАЗИВНОГО ЛЕЧЕНИЯ ГИПЕРАКТИВНОСТИ ДЕТРУЗОРА У ПАЦИЕНТОВ ПОСЛЕ ТРАНСУРЕТРАЛЬНОЙ РЕЗЕКЦИИ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ | 2023 |
|
RU2804515C1 |
| Способ комбинированного консервативного немедикаментозного лечения задержки мочеиспускания у женщин на фоне атонии детрузора после операции Вертгейма | 2021 |
|
RU2778605C2 |
| Способ лечения ноктурии после радикальной простатэктомии | 2023 |
|
RU2817503C1 |
| Способ лечения недержания мочи после радикальной простатэктомии у пациентов с диагнозом рак предстательной железы высокого и очень высокого риска | 2021 |
|
RU2755577C1 |
| СПОСОБ ЛЕЧЕНИЯ СТРЕССОВОГО НЕДЕРЖАНИЯ МОЧИ СЛАБОЙ И СРЕДНЕЙ СТЕПЕНИ ВЫРАЖЕННОСТИ У ЖЕНЩИН | 2022 |
|
RU2798677C2 |
| СПОСОБ ПРОФИЛАКТИКИ НЕДЕРЖАНИЯ МОЧИ ПОСЛЕ РАДИКАЛЬНОЙ ПРОСТАТЭКТОМИИ | 2023 |
|
RU2809655C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕДЕРЖАНИЯ МОЧИ ПОСЛЕ РАДИКАЛЬНОЙ ПРОСТАТЭКТОМИИ | 2013 |
|
RU2526400C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕДЕРЖАНИЯ МОЧИ У МУЖЧИН, СОЧЕТАННОГО СО СТРИКТУРОЙ УРЕТРЫ | 2020 |
|
RU2735893C2 |
| СПОСОБ ЛЕЧЕНИЯ ДЕТЕЙ С НЕЙРОГЕННОЙ ДИСФУНКЦИЕЙ МОЧЕВОГО ПУЗЫРЯ ПРИ СНИЖЕНИИ АКТИВНОСТИ ПОЗЫВА К МОЧЕИСПУСКАНИЮ МЕТОДОМ БИОЛОГИЧЕСКИ ОБРАТНОЙ СВЯЗИ | 2010 |
|
RU2452531C1 |
Способ относится к медицине, а именно к терапии, и может быть использован для комбинированного неинвазивного лечения недержания мочи у пациентов после радикальной простатэктомии. Назначают солифенацин в дозе 5 мг в сутки в течение 1 месяца. Одновременно с курсом терапии солифенацином назначают 10 курсов БОС-терапии. Причем во время сеанса на перианальную область устанавливают активные наружные электроды справа и слева для регистрации ЭМГ активности мышц тазового дна. При этом на переднюю брюшную стенку устанавливают два наружных электрода и два электрода - на область гребня тазовых костей. Вначале «опознают» необходимые группы мышц путем выполнения тестовой электростимуляции в течение 7-10 минут и проводят 20-минутный сеанс БОС-терапии. Причем подбирают режим, направленный на сокращение мышц тазового дна, в зависимости от болевого порога пациента. Способ обеспечивает неинвазивное лечение недержания мочи за счет одновреме6нного применения солифенацина и БОС-терапии. 2 ил., 2 табл., 1 пр.
Способ комбинированного неинвазивного лечения недержания мочи у пациентов после радикальной простатэктомии, включающий солифенацин в дозе 5 мг в сутки в течение 1 месяца, отличающийся тем, что одновременно с курсом терапии солифенацином назначают 10 курсов БОС-терапии, причем во время сеанса на перианальную область устанавливают активные наружные электроды справа и слева для регистрации ЭМГ активности мышц тазового дна, при этом на переднюю брюшную стенку устанавливают два наружных электрода и два электрода - на область гребня тазовых костей, вначале «опознают» необходимые группы мышц путем выполнения тестовой электростимуляции в течение 7-10 минут и проводят 20-минутный сеанс БОС-терапии, причем подбирают режим, направленный на сокращение мышц тазового дна, в зависимости от болевого порога пациента.
| СПОСОБ ЛЕЧЕНИЯ НЕДЕРЖАНИЯ МОЧИ ПОСЛЕ РАДИКАЛЬНОЙ ПРОСТАТЭКТОМИИ | 2013 |
|
RU2526400C1 |
| СПОСОБ ТРЕНИРОВКИ МЫШЦ ДНА ТАЗА В ЛЕЧЕНИИ БОЛЬНЫХ С ЭРЕКТИЛЬНОЙ ДИСФУНКЦИЕЙ ПОСЛЕ РАДИКАЛЬНОЙ ПРОСТАТЭКТОМИИ | 2012 |
|
RU2499585C1 |
| US 20090076565 A1, 19.03.2009 | |||
| WO 2006102029 A2, 28.09.2006 | |||
| ГАЗИМИЕВ М.А | |||
| и др | |||
| Применение тренировки мышц таза под контролем биологической обратной связи в лечении синдрома хронической тазовой боли | |||
| Медицинский вестник Башкортостана | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| Прялка для изготовления крученой нити | 1920 |
|
SU112A1 |
| АЛЬ-ШУКРИ С | |||
Авторы
Даты
2019-12-09—Публикация
2018-12-20—Подача